Содержание
узи плода на 37 неделе
Акушерство и гинекология Диагностика УЗИ Узи плода 37 неделя
Стоимость узи при беременности в 3 триместре (с 27 по 40 неделю) составляет 650 гривен. Цена узи при беременности в 3 триместре включает в себя: биометрию плода (все измерения по протоколам), узи сердца плода, допплер артерий пуповины и маточных артерий, узи всех внутренних органов и структур головного мозга, 3D/4D визуализацию. Более высокая цена по сравнению с узи при беременности в первом и во втором триместре обусловлена тем, что к протоколу узи исследования в третьем триместре добавляется допплер сосудов плода, более детальная эхография седрца плода и структур головного мозга. Также в третьем триместре более сложно провести качественную 3D/4D визуализацию из-за относительного уменьшения количества околоплодных вод. Эти особенности требуют большего времени для проведения узи исследования и большей квалификации врача. Поэтому цена узи в третьем триместре выше на 50 гривен.
При УЗИ плода в 37 недель беременности можно констатировать факт полной зрелости плода. Несмотря на это, ребенок продолжает расти и накапливать подкожный жир приблизительно по 16 грамм в день. По статистике, мальчики рождаются более крупные, чем девочки.
Головной мозг плода продолжает свое развитие. Ребенок уже имеет определенную координацию своих движений. Он может достаточны крепко схватить что-то. Например при УЗИ плода в 37 недель беременности можно увидеть, как ребенок хватает пуповину, особенно при 3D-4D УЗИ. После родов он реализует свою страсть к разнообразным веревочкам, ленточкам и цепочкам (по аналогии с пуповиной внутриутробно). Не переживайте, оторвать пуповину ребенок не может, природа продумала все до мелочей! Пуповина и кожа ребенка покрыты скользкой смазкой, по консистенции напоминающей сливочное масло.
При УЗИ плода в 37 недель беременности вам может показаться, что ребенок отворачивается от датчика ультразвукового сканера, закрывается руками. На самом деле, это привычное поведение ребенка внутри матки, он постоянно изучает свое тело, особенно лицо, на ощупь, крутит головой, так как маневра для кувырков у него уже практически не осталось. Но малыш должен двигаться, тренировать мышцы и связки для полноценного существования в новом для себя мире.
На самом деле, это привычное поведение ребенка внутри матки, он постоянно изучает свое тело, особенно лицо, на ощупь, крутит головой, так как маневра для кувырков у него уже практически не осталось. Но малыш должен двигаться, тренировать мышцы и связки для полноценного существования в новом для себя мире.
При УЗИ плода в 37 недель беременности оценивается количество и качество околоплодных вод. В этом сроке вод вокруг ребенка приблизительно 1 литр (то есть 4-5 стаканов). Поэтому если у вас отойдут воды — вы не пропустите этот «Ниагарский водопад». При высоких надрывах плодного пузыря может происходить минимальное подтекание вод. При увеличении количества выделений из влагалища в два раза более обычного, сообщите об этом доктору. При необходимости врач порекомендует вам провести тест на подтекание околоплодных вод. При УЗИ плода в 37 недель беременности определяется маловодие при подтекании вод. Но маловодие может быть вызвано и другими причинами, не связанными с разрывом плодных оболочек, например при пороках развития мочевыделительной системы, других аномалиях плода.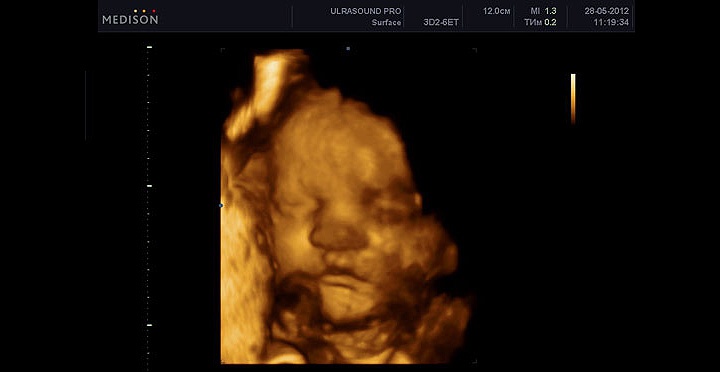 В некоторых случаях маловодие — индивидуальная особенность, не связанная с патологией малыша. Четко ответ не даст даже экспертное УЗИ плода, ясность вносится после родов.
В некоторых случаях маловодие — индивидуальная особенность, не связанная с патологией малыша. Четко ответ не даст даже экспертное УЗИ плода, ясность вносится после родов.
Икота ребенка становится достаточно очевидной для вас. При УЗИ плода в 37 недель беременности для оценки состояния малыша проводится допплеровское исследование сосудов (артерии пуповины, маточные артерии и т.д.). При икоте выполнить допплер качественно не представляется возможным, так же, как и при дыхательных движениях плода. Диагностику внутриутробного состояния плода необходимо провести позже, в период покоя ребенка.
Лануго, пушковидные волосы, которые густо покрывали все тело незрелого малыша, полностью отпали. Человечек готов сам осуществлять терморегуляцию с помощью кожи и подкожного жира.
В надпочечниках плода вырабатывается кортизон, который осуществляет полную подготовку легких к первому вдоху после родов.
Ваш малыш полностью готов к дебюту! Он уже многое умеет: сосать палец, щуриться, морщиться и улыбаться, вертеть головой со стороны в сторону, глотать околоплодные воды и писать, крепко хвататься.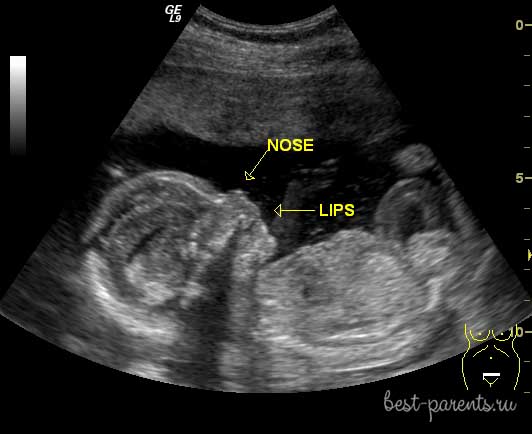
Фетометрия (размеры плода) при УЗИ плода в 37 недель беременности в норме:
- БПР (бипариетальный размер). При УЗИ плода в 37 недели беременности бипариетальный размер составляет 85-98мм.
- ЛЗ (лобно-затылочный размер). При УЗИ плода в 37 недель беременности 106-126мм.
- ОГ (окружность головки плода). При УЗИ плода в 37 недель беременности окружность головки соответствует 307-353 мм.
- ОЖ (окружность живота плода)- при УЗИ плода в 37 недель беременности составляет 299 -361 мм.
Нормальные размеры длинных костей при УЗИ плода в 37 недель беременности:
- Бедренная кость 66-76мм,
- Плечевая кость 59-69мм,
- Кости предплечья 51-59мм,
- Кости голени 59-67мм.
Вы при беременности 37 недель
В этом сроке вы можете увидеть отхождение слизистой пробки. Если это произошло — матка уже не защищена от вагинальных инфекций, если таковые у вас имеются. Отхождение слизистой пробки связано с размягчением и постепенным открытием шейки матки. Шейка готовится к родам, но это не значит вовсе, что роды начнутся вот вот. Слизистая пробка может выйти как за 3 недели до родов, так и за несколько часов. При наличии выделений из половых путей, сообщите об этом вашему доктору. Он может порекомендовать вам сделать мазок (анализ урогенитальных выделений) для исключения воспаления и нарушения микрофлоры во влагалище (молочница).
Отхождение слизистой пробки связано с размягчением и постепенным открытием шейки матки. Шейка готовится к родам, но это не значит вовсе, что роды начнутся вот вот. Слизистая пробка может выйти как за 3 недели до родов, так и за несколько часов. При наличии выделений из половых путей, сообщите об этом вашему доктору. Он может порекомендовать вам сделать мазок (анализ урогенитальных выделений) для исключения воспаления и нарушения микрофлоры во влагалище (молочница).
В некоторых случаях перед родами необходима так называемая санация половых путей для подготовки их к родам. Если есть показания к санации, а вы ее не сделаете, высока вероятность разрывов шейки матки, влагалища и промежности, заражения ребенка при прохождении через инфицированные родовые пути. Обсудите это с вашим акушером-гинекологом на очной консультации.
Продолжайте выполнять упражнения Кегеля для тренировки мышц тазового дна. Это важно для не травматичных родов, профилактики опущения органов малого таза, недержания мочи и запоров.
Если у вас начнется родовая деятельность, в этом сроке гестации, ее нет необходимости сдерживать, вы родите доношенного ребенка.
читайте далее: 38 неделя беременности
ощущения, фото, описание, размеры плода, узи шевеления
На 37
неделе ваш малыш уже полностью доношен и готов к появлению на свет. Ребенок
по-прежнему уверенно набирает вес, на данном этапе по 30 грамм в день, из них
15 грамм приходятся на подкожный жир.
Легкие
ребенка уже достаточно развиты для осуществления самостоятельного дыхания, но
пока малыш находится в утробе матери, они «отключены» организмом от кровеносной
системы. В момент родов происходит открытие сердечного клапана малыша, через
В момент родов происходит открытие сердечного клапана малыша, через
который в легкие поступает кровь, в последствии насыщаемая там кислородом. Так
начинает работать дыхательная система.
С самого
рождения у ребенка прекрасно работает безусловный (врожденный) хватательный рефлекс. Однако, мозг будет продолжать формироваться еще достаточно долго. На
нейронах головного мозга формируется миелиновый слой. Он представляет собой
защитную оболочку из большого количества слоев клеточных мембран. Процесс его
формирования с рождением только начинается и будет продолжаться приблизительно
до момента достижения ребенком годовалого возраста. С течением этого времени
постепенно будет улучшаться координация движений малыша. Приблизительно на 37
неделе более жесткими становятся хрящевые ткани организма.
Последние
недели беременности ознаменованы появлением так называемых предвестников родов.
Они обусловлены рядом гормональных изменений в женском организме. В этот период
В этот период
крайне необходимо наблюдаться у врача, дабы «держать руку на пульсе» своего
самочувствия. В центре охраны женского здоровья «Рахат» в Алматы имеется вся необходимая аппаратура для мониторинга состояния
здоровья будущей мамы. Наши высококвалифицированные доктора помогут вам
благополучно перенести последние недели беременности. Наш роддом так же полностью адаптирован под все необходимые нужды.
Итак, что
может служить предвестником родов:
·
Расстройство
пищеварения (тошнота, жидкий стул).
·
Отходит
слизистая пробка, защищавшая матку от проникновения внутрь инфекции с начала
беременности. Выглядит она примерно как бесцветная, прозрачная (чуть
желтоватая) слизь. Это означает, что шейка матки начала раскрываться.
·
Плод не
так активно двигается
Ультразвуковое исследование плода третьего триместра беременности
Данное обследование проводится при помощи трансабдоминального датчика на 34-36-ой недели беременности. В данный период беременности у плода уже развиты все жизненноважные органы и происходит период стремительногороста и развития. Вес плода в этот период составляет 2400 — 2600 г и его длина 44 — 46 см.
В данный период беременности у плода уже развиты все жизненноважные органы и происходит период стремительногороста и развития. Вес плода в этот период составляет 2400 — 2600 г и его длина 44 — 46 см.
Пропорции плода в данный период соответствуют пропорциям новорождённого ребёнка. Голова у него больше, поэтому большинство уже находятся в головном предлежании. У него развиты мимические мышцы лица и он умеет улыбаться. Он открывает глаза. Между сетчаткой глаза и мозгом имеется связь и у ребёнка возник свойственный только ему взгляд, который будет сопровождать его всю дальнейшую жизнь.
Мозжечёк начинает вырабатывать специальный гормон – мелатонин. Под действием данного гормона у плода развивается суточный ритм.Некоторые активны в дневное время суток, другие же в вечернее время. Но независимо от их активности, большее количество времени, 90-95% суток плод всё же спит.
У плода уже развиты все 5 (пять) чувств.
- Он видит свет через покровы маминого живота.

- Он способен слышать звуки, доходящие в утробу матери извне, например голос отца.
- Он дышит и глотает околоплодные воды, ощущая их запах и вкус.
- У плода уже имеется тактильная и болевая чувствительность кожи.
У плода имеются брови и ресницы как у новорожденного. У некоторых уже имеются волосы. Кончики пальцев рук и ног покрывают ногтевые пластины. Сердцебиение плода составляет 120 – 160 ударов в минуту. Это в два раза быстрее чем у мамы, или сердцебиения мамы и папы вместе.
Важно оценить чтобы плод был в головном предлежании. Если плод находится в ягодичном предлежании, тогда есть возможность предложить маме в больничных условиях произвести внешний поворот плода, что увеличивает возможность физиологиеских родов и уменьшает необходимость кесарева сечения.
В ходе ультразвукового обследования оцениваются размер плода, степень его зрелости и его положение относительно шейки матки. Важно уточнить чтобы плацента не закрывала внутренний зев шейки матки, чтобы ребёнок мог родиться.
При предыдущем кесаревом сечении очень важно оценить целостность шва на матке, и оценить не имеется ли врастания плаценты в шов кесарева сечения, в том случае если плацента распологается на передней стенке матки. Данная информация является важной для доктора при составлении плана ведения родов.
Оценивается количество около- плодных вод, чтобы их было не слишком много или мало.Околоплодные воды дают возможность плоду двигатся, и поскольку плод дышит и глотает околоплодные воды, то развиваются лёгкие и кишечник.
Измерив размер черепа плода, окружность живота и длину бедренной кости, возможно оценить рост плода и предсказать предположительный вес при рождении.Вданный период беременности плод прибавляет 250-500 г за две недели, т.е. максимум 1 кг за месяц.
Особую пользу от измерения размеров плода получат те будущие мамы, у которых во время беременности наблюдалась малая прибавка в весе, а также чей размер живота не соответствует сроку беременности.
Это даёт возможность обнаружить плоды, у которых возникла поздняя внутриутробная задержка роста. В будущем рост такого плода и его состояние необходимо чаще наблюдать на ультразвуке.
Используя ультразвуковую диагностику плода с допплер исследованем измеряя индексы кровоснабжения артерий пуповины, артерий мозга плода и внутрипеченочного сосуда ductus venosus, возможно оценить благосостояние плода.
Допплер исследование помогает тем будущим мамам, которые стали плохо чувствовать движения плода, и те, кто обеспокоен состоянем плода.
На 41-й неделе беременности, при возникшем риске перенашивания, возможно спрогнозировать начало спонтанной родовой деятельности в ближайшие семь дней, путём измерения длины шейки матки. Это является важной информацией доктору, для оценки необходимости вызывания родовой деятельности.
В III триместре в ходе ультразвукового исследования роста и состояния плода можно оценить риск поздней преэклампсии. Это очень важно, поскольку 75% случаев преэклампсии развивается после 37-й недели беременности. Это дает возможность более интенсивно обследовать женщин с повышенным риском преэклампсии и своевременно выявить заболевание, а также подготовить легкие ребенка к скорым родам.
Это очень важно, поскольку 75% случаев преэклампсии развивается после 37-й недели беременности. Это дает возможность более интенсивно обследовать женщин с повышенным риском преэклампсии и своевременно выявить заболевание, а также подготовить легкие ребенка к скорым родам.
После завершения ультразвукового обследования семье объясняют результаты данного обследования и при наличии отклонений подробно разъясняют суть отклонений, причину и прогоноз для ребенка. Даются рекомендации по поводу дальнейшего наблюдения за плодом.
Очень важно знать, что большинство плодов развиваются нормально, рождаются здоровыми и в будущем будут радовать своих родителей.
Скрининг преэклампсии на 35–37-й неделе беременности
В III триместре в ходе скрининга роста и состояния плода можно с точностью в 85% выявить женщин группы риска, у которых может развиться поздняя преэклампсия, после 37-й недели беременности.
Выявление в III триместре в ходе скрининга роста и состояния плода женщин, входящих в группу риска поздней преэклампсии, важно, поскольку интенсивный мониторинг матери и ребенка позволяет своевременно выявить признаки заболевания и сопровождающую его задержку внутриутробного развития плода. При угрозе преждевременных родов это дает возможность провести своевременное подготовительное лечение легких плода и выбрать правильное время родов, предотвратив таким образом тяжелые осложнения.
При угрозе преждевременных родов это дает возможность провести своевременное подготовительное лечение легких плода и выбрать правильное время родов, предотвратив таким образом тяжелые осложнения.
- Группа высокого риска. В эту группу входят женщины, для которых по результатам скрининга риск преэклампсии до 42-й недели был выше 1:100. В группу входит 20% участниц исследования, из них у 90% преэклампсия развивается до 40-й недели беременности. Этих женщин регулярно обследует врач, измеряя артериальное давление и проводя анализ мочи на обнаружение белка на 36–39-й неделях беременности. Тем женщинам, у которых на 36-й неделе беременности отмечалась задержка развития плода или у которых развилось высокое кровяное давление, регулярно проводится ультразвуковое обследование и оценка роста и состояния плода.
- Группа среднего риска. В эту группу риска входят женщины, для которых по результатам скрининга риск преэклампсии до 42-й недели составлял от 1:100 до 1:200.
 В группу вместе с женщинами высокой группы риска входит менее 60% участниц исследования, и среди них почти все женщины, у которых преэклампсия развивается после 40-й недели беременности. Им, чтобы правильно спланировать время родов, рекомендуется провести переоценку риска на 40-й неделе беременности.
В группу вместе с женщинами высокой группы риска входит менее 60% участниц исследования, и среди них почти все женщины, у которых преэклампсия развивается после 40-й недели беременности. Им, чтобы правильно спланировать время родов, рекомендуется провести переоценку риска на 40-й неделе беременности.
- Группа низкого риска. В эту группу входят женщины, для которых по результатам скрининга риск преэклампсии до 42-й недели беременности был ниже 1:200. В группу входит 40% участниц исследования, и эти женщины получают уверенность, что в 99,9% случаев у них до родов не разовьется преэклампсии и они смогут спокойно дождаться спонтанных родов.
Читать дальше:
развитие плода, вес и рост ребенка, шевеления, видео, фото, УЗИ
Что беспокоит беременную
Боли
На 37 неделе
беременную продолжают беспокоить
болезненные ощущения различного
характера и степени интенсивности.
Перечислим основные области, которые
больше всего страдают от боли на поздних
сроках:
- поясница;
- область
крестца, тазовых костей; - живот;
- ноги и
руки.
Чаще всего
боли в животе вызывают схватки
Брекстона-Хикса, которые подготавливают
матку к родовому процессу. А недомогания,
связанные с ощущениями в области крестца
и таза, – это следствие раздвижения
костей, которое облегчит выход ребенка
на свет. Боли в конечностях, как правило,
спровоцированы отеками.
Для некоторых женщин накопление жидкости
в организме становится настоящей
проблемой к концу беременности. Поэтому
очень важно всегда следить за отеками,
чтобы они не были доведены до плачевного
состояния.
Выделения
Выделения из половых путей напрямую указывают на то, как протекает беременность.
К 37 неделе объём выделений, которые в норме бесцветны и без запаха, увеличивается.
Данный факт не должен вызывать беспокойство или панику, он вовсе не говорит о том, что роды вот-вот начнутся.
Настоящим
поводом бить тревогу станут выделения
с кровью или сгустками слизи. Нужно
вызвать неотложную медпомощь и собираться
в роддом.
Роды на 37 неделе беременности
Тридцать
седьмая неделя беременности –
это нормальный срок для рождения ребенка,
если речь идет о многоплодной беременности.
Если плод один, то желательно доходить
эту неделю, тогда роды не будут считаться
преждевременными. Однако если малышу
все-таки не терпится и он появился на
свет именно сейчас, то женщине не нужно
переживать за его здоровье. Все системы
жизнедеятельности маленького человечка
готовы, чтобы отделиться от мамы.
На начало
родовой
деятельности указывают следующие
признаки:
- выход из
половых путей слизистой пробки; - усиление
интенсивности схваток, их повторение
каждые пять минут; - отхождение
околоплодных вод.
Для некоторых
мам роды на 37 неделе могут стать полной
неожиданностью. Однако внезапно
начавшийся процесс уже не остановить,
поэтому крайне важно, чтобы женщина
сохраняла спокойствие и твердость духа.
Необходимо быстро подготовиться к
приезду скорой и взять сумку, в которую
заблаговременно были сложены необходимые
вещи. По приезду в роддом следует
внимательно слушать рекомендации
медперсонала, чтобы избежать осложнений,
которые могут сказаться на здоровье
ребенка.
Шевеления
Женщина
должна отслеживать шевеления
на 37 неделе беременности –
их частоту и интенсивность. Для подсчета
используются различные методики, но
наиболее популярная заключается в
следующем.
В норме
будущая мама должна чувствовать около
10 толчков за 12-тичасовой цикл.
Если по истечении этого
времени женщина насчитала цифру, которая
значительно отклоняется от нормы в
большую или меньшую сторону, необходимо
проконсультироваться с гинекологом.
Отсутствие движений ребенка, как и гиперактивность, могут нести серьезную угрозу. Добавим
к этому, что на 37 неделе редкие шевеления
могут
говорить о том, что со дня на день начнутся
роды.
Осложнения на 37 неделе беременности
На последних
неделях беременности организм будущей
мамы сильно устал от нагрузок, и на
пустом месте могут развиться серьезные
осложнения. Очень важно следить за своим
Очень важно следить за своим
самочувствием, особенно это касается
появления тошноты,
рвоты,
отеков и высокого артериального давления.
Если вовремя не заметить негативные
проявления, признаки могут усилиться
и привести к такому опасному заболеванию,
как поздний токсикоз.
Если
наряду с сильной отечностью будущую
маму постоянно тошнит,
то это указывает на нарушенное
кровообращение. Женщина и ребенок
нуждаются в срочной медицинской помощи.
Необходимые исследования и анализы
Набор анализов, которые
необходимо сдавать на 37 неделе, такой
же, как и в предыдущие сроки. Обязательными
являются общие анализы мочи и крови,
отслеживающие состояние здоровья
будущей мамы. Гинекологический мазок
сдается только в случае необходимости.
Например, если у беременной на позднем
сроке выявили кандидоз и назначили
лечение.
Гинеколог на приеме проводит
следующие процедуры:
- измеряет вес и давление
пациентки, размер
матки и окружность живота; - слушает сердцебиение малыша;
- с помощью пальпации определяет
положение, которое плод занял в матке; - изучает результаты анализов.

На протяжении всей беременности
медики назначают анализы, которые
позволяют контролировать состояние
мамы и малыша. Во время скрининга первого
триместра женщина сдала тройной тест,
состоящий из анализов на гормон
ХГЧ,
эстриол и белок
АФП. Он позволил определить, имеется ли
риск проявления генетических отклонений
у эмбриона.
Обязательное исследование на 37 неделе
– кардиотокография. КТГ проводится для того,
чтобы определить тонус мышц матки, а также оценить
частоту сердцебиений ребенка. Исследование позволяет понять,
достаточно ли плоду питательных веществ
и нет ли гипоксии. От результатов КТГ
во многом зависит то, каким образом
будут проходить роды, – естественным
или искусственным путем.
УЗИ на 37 неделе беременности
Все об УЗИ при беременности: 3D и 4D УЗИ
УЗИ при беременности – плановое мероприятие, которое входит в обязательную программу при ведении беременности. УЗИ плода — это своеобразное знакомство с малышом. Проводится УЗИ, 2-3 раза на протяжении всей беременности: на 10-12, 20-24 и 32-37 неделях. В некоторых случаях, назначается и четвёртое УЗИ, перед родами, примерно в срок 34-36 недель. В основном, оно направлено на определение возможности естественных родов или всё же путём кесарева сечения.
В некоторых случаях, назначается и четвёртое УЗИ, перед родами, примерно в срок 34-36 недель. В основном, оно направлено на определение возможности естественных родов или всё же путём кесарева сечения.
В настоящее время в акушерстве нет метода исследования, который мог бы по информативности сравниться с УЗИ. Из дополнительного метода ультразвуковое исследование становиться одним из основных в акушерской практике. Основными достоинствами УЗИ, врачи считают высокую информативность, безболезненность и безопасность.
В каких случаях используется УЗИ
- При диагностике беременности;
- При определении возраста плода;
- При диагностике врожденных аномалий;
- При определении положения плода;
- При диагностике многоплодной беременности.
Ультразвук в том режиме, который применяется в акушерстве, безопасен для малыша и матери. Это подтверждено клиническими исследованиями и многолетним опытом его использования для диагностики при ведении беременности.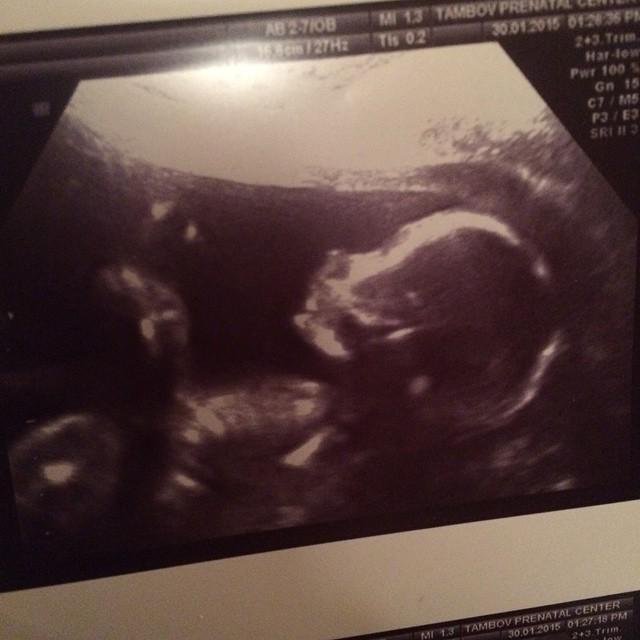 Однако очевидно, что этот метод диагностики должен применяться только по назначению врача, а не тогда, когда хочется.
Однако очевидно, что этот метод диагностики должен применяться только по назначению врача, а не тогда, когда хочется.
Нужно стараться проводить УЗИ при беременности в строго регламентированные сроки – то есть тогда, когда диагностическая ценность метода особенно высока. Индивидуальный график исследований решается на консультации врача-гинеколога.
Принцип работы УЗИ
Ультразвук — это неслышимые человеческому уху упругие звуковые волны, частота которых превышает 20 кГц. Их содержат в себе, например, шум ветра и моря. С помощью ультразвука общаются некоторые братья наши меньшие — летучие мыши, дельфины и рыбы. Словом, такие волны не являются чем-то чужеродным и привнесенным извне в окружающую нас природу.
Почти все приборы, применяемые при УЗИ во время беременности, работают в импульсном режиме, значительно уменьшающем общее время облучения. Плюс к тому лишь половина ультразвуковой энергии доходит до исследуемого объекта из-за эффекта поглощения и отражения сверхзвуковых волн предлежащими тканями.
Не вызывает особых вопросов по безопасности сама процедура УЗИ, которая укладывается в следующую схему. Ультразвуковой излучатель (это одновременно и сканер для приема отраженных от тканей организма сигналов), в котором звук с частотой от 20 кГц до 1 ГГц концентрируется в узкий пучок, направляется на нужное место. Врач передвигает по коже в месте наблюдения излучатель, тот уже в роли сканера принимает сигналы и передает их на пульт управления. А в нем происходит преобразование ультразвуковых волн в изображение на мониторе.
Все, сеанс окончен, будь то обычное двухмерное УЗИ или 3D УЗИ. Вот только «кино» при этом будет разное. Да и будущее «актеров» вызывает при использовании 3D у специалистов гораздо больше вопросов.
Два измерения, три или четыре?
Вначале — обычное двухмерное УЗИ. Это плоская картинка на экране, по сути — черно-белая фотография, не дающая непрофессионалу никакой информации. Разобраться в хитросплетениях рваных точек и черточек способен только специалист.
3D и 4D УЗИ
Последнее — то же самое, что и 3D, но отличается тем, что в качестве четвертого измерения к длине, высоте и глубине картинки прибавляется время. Если трехмерное изображение статично, то четырехмерное показывает объект в движении в реальном времени, позволяя делать запись на различных носителях.
При 4D УЗИ картина совершенно иная: во-первых, изображение объемное и цветное; во-вторых, видна внешность малыша во всех подробностях.
Плюсы 4D УЗИ
Объемные изображения позволяют лучше рассмотреть некоторые структуры, труднодоступные для исследования в обычном двумерном режиме, облегчают понимание изображения как будущим родителям, так и врачам других специальностей.
Дополнительная информация, которую дает трехмерное ультразвуковое исследование, особенно ценна для диагностики внешних пороков развития. После 4D-ультразвука можно развеять все свои сомнения, лично пересчитав пальчики на маленьких ручках и ножках и убедившись в отсутствии других внешних пороков. Кстати, подозрение на наличие таких пороков можно считать медицинским показанием для проведения трёхмерного исследования.
Кстати, подозрение на наличие таких пороков можно считать медицинским показанием для проведения трёхмерного исследования.
Благодаря 3D-ультразвуку врачи могут оценить различные части тела плода в трёх проекциях одновременно, что очень важно для выявления аномалий внутриутробного развития плода. Данные трёхмерного исследования дают дополнительную информацию для диагностики пороков развития: конечностей, лица, позвоночного столба. На 4D УЗИ более отчетливо виден пол ребенка.
Частота сканирования, интенсивность и мощность ультразвуковой волны остаются такими же, как при обычном исследовании.
При помощи 4D УЗИ при беременности можно рассмотреть мимику ребёнка. Это позволяет выяснить те эмоции, которые он испытывает — улыбается, расстроен, апатичен. Таким образом, легко понять, что он чувствует. Уже давно известно, что хорошие эмоции позволяют правильно развиваться плоду, однако здесь есть и другой аспект. Плохие эмоции могут возникать из-за более серьёзных проблем. Например, апатичное подавленное состояние может быть причиной асфиксии — недостаточного поступления кислорода, что влечёт за собой ряд проблем. Искажённое в боли личико младенца, может быть причиной неправильного развития внутренних органов, которое вызывает боль.
Искажённое в боли личико младенца, может быть причиной неправильного развития внутренних органов, которое вызывает боль.
Во время прохождения 4D УЗИ при беременности, молодым родителям предложат взять с собой на память об этих счастливых моментах в их жизни и жизни ещё не родившегося малыша, DVD 4D или СD в режиме 3D, а также цифровую фотографию.
Итак, выводы. Можно понять мамочек, для которых велик соблазн увидеть своего малыша словно «настоящим», в цвете, вглядеться в его личико и уже сейчас попытаться понять, на кого же он все-таки похож. Иногда соблазн подкрепляется еще и медицинскими показаниями к УЗИ. Но ко всему надо подходить разумно, знать, зачем и по каким показаниям будет производиться 3D-4D УЗИ. Следует разумно относиться и к частоте производимых ультразвуковых исследований, не пытаться попасть на эхографию просто, для того чтобы посмотреть, как развивается ребёнок, помнить, что есть достаточно и других методов контроля за внутриутробным состоянием плода.
что происходит с малышом, каменеет живот, рост и вес ребенка в норме, развитие плода и шевеления
Опубликовано: 02.06.2017
Время на чтение: 5 мин.
Количество прочтений: 18258
37-я неделя беременности (39-я акушерская) – это ровно 9 месяцев вынашивания ребенка. Данная стадия знаменует конец важного физиологического процесса, когда женщина и ее тело активно готовятся к появлению малыша на свет. По врачебным меркам роды, случившиеся на этом сроке, уже не будут считаться преждевременными. На языке акушеров срок от 37 до 38 недель и нескольких дней (от 3 до 5) называется «доношенная беременность раннего срока». Несмотря на то, что беременность подходит к своему логическому завершению, некоторые изменения все же еще происходят. Организм малыша завершает свое развитие, а тело будущей мамы готовится к новым ощущениям.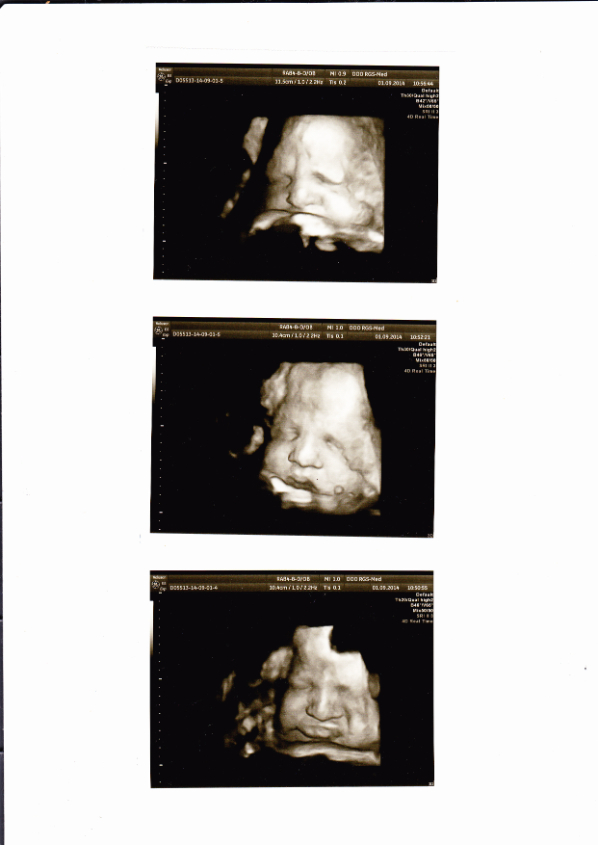
Какие изменения происходят с плодом
Ребенок на данном сроке уже выглядит полностью сформированным. Его уже можно не называть плодом, так как это уже полноценный маленький человечек.
- • Параметры малыша. В 36–37 недель рост ребенка достигает 47–49 см, весит он при этом около 2,8–3,5 кг. Ежедневно малыш набирает до 14 г массы тела. Эти показатели могут варьироваться в зависимости от индивидуальных особенностей. Если сравнивать с фруктом, кроха похож на арбуз средних размеров.
- • Внутренние органы. В желудке и кишечнике появляется слой эпителия. Малыш уже может принимать и усваивать пищу. Вместе с этим активизируется перистальтика кишечника. Легкие готовы к самостоятельному функционированию и поддержанию дыхания младенца. Этому способствует начавший вырабатываться гормон кортизон. Надпочечники сильно увеличились в размерах, что позволяет вырабатывать особые гормоны, способствующие адаптации ребенка вне утробы матери. Печень накапливает железо, необходимое для производства кровяных клеток в первый год жизни ребенка.
 Полностью готовы к работе органы зрения и слуха.
Полностью готовы к работе органы зрения и слуха. - • Мозг. Он еще продолжает свое развитие, но к этому сроку начинает работать процесс, направленный на обеспечение координации движений. В течение 12 месяцев после родов эта функция будет совершенствоваться. На нейронах появляется защитная оболочка
- • Внешний вид. На 37-й неделе беременности ваш малыш уже совершенно индивидуален. У него свои собственные черты лица и рисунок на коже. Постепенно отрастают ноготки, которые даже могут выступать за пределы пальцев. Легкий пушок на голове сменяется волосиками. У некоторых детей они достигают в длину до 5 см. Носовые и ушные хрящики к данному сроку затвердевают. Мягкими остаются кости черепа для обеспечения легкости прохождения через родовые пути. Голова и животик малыша сейчас примерно равны в окружности и с каждым днем потихоньку увеличиваются (в среднем на 1 см).
Какие изменения происходят с будущей мамой
- • Живот. К данному сроку он, как правило, несколько опускается.
 Если этого не происходит, не стоит переживать, так как данный фактор для каждой будущей мамочки сугубо индивидуален. Кроме этого, может сложиться впечатление, что живот каменеет. Это также вполне нормально и происходит в связи с шевелениями ребенка. Из-за растяжения кожи животик женщины нередко чешется, полоса на нем приобретает темный оттенок. Эти симптомы исчезнут вскоре после родов.
Если этого не происходит, не стоит переживать, так как данный фактор для каждой будущей мамочки сугубо индивидуален. Кроме этого, может сложиться впечатление, что живот каменеет. Это также вполне нормально и происходит в связи с шевелениями ребенка. Из-за растяжения кожи животик женщины нередко чешется, полоса на нем приобретает темный оттенок. Эти симптомы исчезнут вскоре после родов. - • Ощущения. На сроке в 37–37,5 недель ребенку становится все меньше места в животе мамы и его активность снижается. Поэтому может сложиться ощущение, что происходит мало шевелений. Это действительно так, однако малейшие телодвижения и перемещения ребенка весьма явно чувствуются женщиной. Если живот опустился, то женщина чувствует значительное облегчение дыхания в связи с уменьшением давления на внутренние органы. Однако при этом животик сильнее начинает давить на мочевой пузырь, в связи с чем усиливаются позывы к мочеиспусканию в любое время суток. Это может доставлять дискомфорт, особенно в ночные часы, что может спровоцировать бессонницу.
 Значительно увеличивается объем крови, из-за чего будущая мама нередко чувствует внутренний жар, сопровождающийся обильным потоотделением.
Значительно увеличивается объем крови, из-за чего будущая мама нередко чувствует внутренний жар, сопровождающийся обильным потоотделением. - • Схватки. На 37-й нед. беременности сокращения матки вполне нормальны. Нередко они носят тренировочный характер, однако стоит внимательно отнестись к их характеру и продолжительности, так как регулярные и увеличившиеся по времени схватки могут свидетельствовать о начале родов.
- • Боли. Ощущения тяжести внизу живота – вполне нормальное явление, так как его вес и размеры значительно увеличились. Характер боли, как правило, не резкий, а, скорее, тянущий. Этому также может способствовать отхождение слизистой пробки, сформировавшейся на более ранних сроках для защиты от попадания инфекций. Кроме этого, неприятные ощущения может вызвать размягчение и расхождение костей таза. По-прежнему довольно большая нагрузка, связанная с увеличением веса малыша и массы тела мамы, приходится на позвоночный и поясничный отделы.
- • Отеки.
 Это явление довольно распространено при беременности. Таким образом организм женщины задерживает жидкость для того, чтобы в случае ее нехватки малыш не пострадал от обезвоживания. На 37-й неделе характерно отекание рук и ног. Рекомендуется обратиться к врачу, если отеки сильные и приносят дискомфорт. В домашних условиях довольно просто проверить степень отечности, достаточно надавить пальцем на кожу и посмотреть, насколько быстро она вернется в первоначальное состояние.
Это явление довольно распространено при беременности. Таким образом организм женщины задерживает жидкость для того, чтобы в случае ее нехватки малыш не пострадал от обезвоживания. На 37-й неделе характерно отекание рук и ног. Рекомендуется обратиться к врачу, если отеки сильные и приносят дискомфорт. В домашних условиях довольно просто проверить степень отечности, достаточно надавить пальцем на кожу и посмотреть, насколько быстро она вернется в первоначальное состояние. - • Вес. С начала беременности прибавка в весе может составить около 13 кг. Сколько дополнительных килограммов наберет будущая мама, зависит от индивидуальных особенностей организма, индекса массы тела, изначального веса до наступления беременности, образа жизни, генетической предрасположенности и прочих факторов. Нередко ближе к родам вес несколько снижается. Это обусловлено тем, что наблюдающий врач рекомендует придерживаться сдержанного питания.
- • Выделения. На данном сроке могут начаться роды, предвестником которых может являться подтекание околоплодных вод.
 Они могут быть обильными или выделяться незначительными порциями. В норме цвет околоплодных вод прозрачный, но иногда они могут иметь зеленоватый оттенок. Это характерно при гипоксии плода. Вместе с околоплодными водами отходит слизистая пробка, представляющая собой, как правило, сгусток слизи желеобразной консистенции. Ее цвет может быть белым, кремовым, прозрачным или иметь кровянистые вкрапления. Не все женщины могут увидеть слизистую пробку, потому что нередко она отходит непосредственно в процессе родов.
Они могут быть обильными или выделяться незначительными порциями. В норме цвет околоплодных вод прозрачный, но иногда они могут иметь зеленоватый оттенок. Это характерно при гипоксии плода. Вместе с околоплодными водами отходит слизистая пробка, представляющая собой, как правило, сгусток слизи желеобразной консистенции. Ее цвет может быть белым, кремовым, прозрачным или иметь кровянистые вкрапления. Не все женщины могут увидеть слизистую пробку, потому что нередко она отходит непосредственно в процессе родов.
УЗИ на 37-й неделе беременности
Как правило, все плановые УЗИ уже пройдены. На последнем ультразвуковом исследовании, помимо определения состояния околоплодных вод, развития плода, его веса, роста и сердцебиения, также определяется окончательная дата родов. Но иногда на 37-й неделе УЗИ все же назначается для определения некоторых параметров. Одним из важных показателей является положение, которое принял ребенок перед выходом наружу. Как правило, к моменту родов он лежит головкой вниз.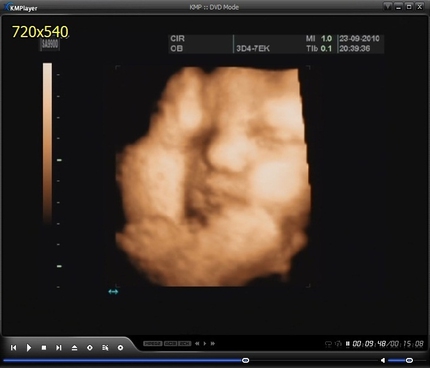 Данное предлежание обусловлено физиологически, так как именно такое положение тела малыша повторяет контуры матки и облегчает процесс родов. Однако расположение ягодицами или боком к выходу также бывает нередким. Как правило, при таком предлежании наблюдающий врач может назначить плановое кесарево сечение. Не стоит паниковать раньше времени: благодаря специальным упражнениям ребенок может занять правильное положение. Если на предыдущих УЗИ не был установлен пол малыша, то на данном обследовании сделать это практически невозможно, так как кроха уже занял все пространство матки и его активность весьма снизилась.
Данное предлежание обусловлено физиологически, так как именно такое положение тела малыша повторяет контуры матки и облегчает процесс родов. Однако расположение ягодицами или боком к выходу также бывает нередким. Как правило, при таком предлежании наблюдающий врач может назначить плановое кесарево сечение. Не стоит паниковать раньше времени: благодаря специальным упражнениям ребенок может занять правильное положение. Если на предыдущих УЗИ не был установлен пол малыша, то на данном обследовании сделать это практически невозможно, так как кроха уже занял все пространство матки и его активность весьма снизилась.
Какого образа жизни рекомендуется придерживаться на 37-й неделе беременности
Если в момент, когда женщина узнает, что беременна, особых ограничений в физической активности и интимной близости нет, то к сроку 37–37,5 недель рекомендуется тщательно следить за ощущениями во время занятий спортом, так как роды могут начаться в любой момент. Кроме этого, будущей маме обычно к этому сроку уже довольно сложно двигаться и осуществлять сложные упражнения. Хорошей профилактикой для поддержания тонуса тела будет легкая утренняя зарядка. При стабильном самочувствии можно посещать занятия йогой, ходить в бассейн и посещать специальные курсы для беременных. Весьма полезны программы, обучающие дыхательной технике, которая будет полезна при родах. По-прежнему рекомендуется много спать и как можно чаще отдыхать, а также осуществлять прогулки на свежем воздухе. Если слизистая пробка уже отошла, то интимную близость стоит ограничить для исключения попадания инфекций.
Хорошей профилактикой для поддержания тонуса тела будет легкая утренняя зарядка. При стабильном самочувствии можно посещать занятия йогой, ходить в бассейн и посещать специальные курсы для беременных. Весьма полезны программы, обучающие дыхательной технике, которая будет полезна при родах. По-прежнему рекомендуется много спать и как можно чаще отдыхать, а также осуществлять прогулки на свежем воздухе. Если слизистая пробка уже отошла, то интимную близость стоит ограничить для исключения попадания инфекций.
Какого питания следует придерживаться на 37-й неделе беременности
Особых изменений в рационе на данном сроке не наблюдается. По-прежнему необходимо сбалансированное питание небольшими порциями по 5–6 раз в день. Предпочтение рекомендуется отдавать свежим овощам и фруктам. Кроме этого, весьма важно питаться домашней едой и максимально исключить из рациона фастфуд и полуфабрикаты. Также не рекомендуется употребление копченого, острого и соленого. При сильных отеках ног также стоит снизить потребление жидкости, особенно на ночь. Прием витаминных комплексов также не будет лишним. Их состав и количество определит и назначит наблюдающий врач.
Прием витаминных комплексов также не будет лишним. Их состав и количество определит и назначит наблюдающий врач.
Как определить, что начались роды
Роды на 37-й неделе нередко могут начаться у повторнородящих женщин, а также у тех мамочек, которые ожидают появление двойни. Поэтому на данном сроке необходимо подготовить документы и собрать вещи, которые понадобятся в роддоме. Внимательно прислушивайтесь к своим ощущениям и не суетитесь, так как за предвестники начала родов вы можете принять тренировочные схватки. О том, что пришло время рожать, свидетельствуют сокращения с периодичностью около 5 минут, сопровождаемые болезненными ощущениями. При этом рекомендуется применять дыхательные техники, облегчающие состояние. У некоторых будущих мамочек может возникнуть проблема в виде жидкого стула, сопровождаемая газами. Это связано с возросшей активностью перистальтики кишечника и давлением матки. Понос также может быть связан с пищевым отравлением, попавшей инфекцией, эмоциональным перенапряжением и прочим.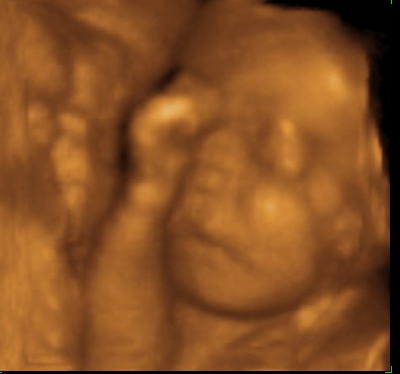 При появлении неприятных симптомов рекомендуется обратиться к наблюдающему врачу за рекомендацией, что делать в каждом конкретном случае.
При появлении неприятных симптомов рекомендуется обратиться к наблюдающему врачу за рекомендацией, что делать в каждом конкретном случае.
Вы подошли к финальной стадии вынашивания малыша. Обычно к этому моменту женщина осознает свой новый статус – мама. Рекомендуется подготовиться к очередному этапу своей жизни. В свободное время можно почитать полезную информацию на женских форумах для беременных. Очень часто женщины там обсуждают схожие проблемы или просто делятся радостными событиями из жизни своих малышей. Впереди вас ждет много увлекательных дней, в которые вы будете следить за изменениями и ростом своего ребенка. Кроме этого, ваше тело после родов начнет гормональное перестроение и возвращение к привычному состоянию. При отсутствии противопоказаний от врача и наличии свободного времени можно начинать возвращаться к образу жизни, который был до беременности.
Оцените статью
(Количество голосов: 10, в среднем 3. 7)
7)
вас может заинтересовать
37 неделя беременности
Ультразвуковое изображение допплеровского кровотока к плаценте на 37 неделе.
Детские
При весе около 2,9 кг и длине около 47,5 см от макушки до пятки последний рывок роста продолжается и будет продолжаться до родов. Вполне вероятно, что с этого момента положение плода не изменится, и, как правило, плод теперь будет опущен головой вниз, а голова покоится в полости таза и окружена костями таза.
Движение плода становится более ограниченным из-за ограниченного пространства в матке.Теперь вероятность того, что плод пинается, менее высока, однако все равно будет извиваться и корчиться. Амниотическая жидкость продолжает вдыхаться и выдыхаться, чтобы подготовить легкие к первому вдоху.
Хотя теперь у всех младенцев будут брови и ресницы, количество волос на голове варьируется от ребенка к ребенку. Некоторые дети рождаются вообще без волос, в то время как другие имеют полную шевелюру длиной до 3,5 см. Лануго — пушистые волосы на теле — и верникс — жирное защитное покрытие, которое раньше покрывало все тело, теперь почти полностью сброшены.
Некоторые дети рождаются вообще без волос, в то время как другие имеют полную шевелюру длиной до 3,5 см. Лануго — пушистые волосы на теле — и верникс — жирное защитное покрытие, которое раньше покрывало все тело, теперь почти полностью сброшены.
Некоторые дети рождаются с небольшим количеством верникса на теле, но это не повод для беспокойства. И лануго, и верникс попадут в околоплодные воды и будут проглочены ребенком. Они перевариваются, хранятся в кишечнике и образуют часть мекония — первого испражнения — после рождения.
Вы
В последние недели беременности важно много отдыхать и стараться как можно больше расслабиться. Отдых может помочь облегчить общие симптомы, такие как варикозное расширение вен и отеки ног, лодыжек и ступней, а расслабление помогает бороться со стрессовыми головными болями, от которых многие женщины страдают на протяжении всей беременности.
Во время обычных дородовых посещений ваша акушерка может осмотреть вас, чтобы проверить наличие признаков того, что ваша шейка матки начинает расширяться (открываться) и происходит ли сглаживание — истончение шейки матки.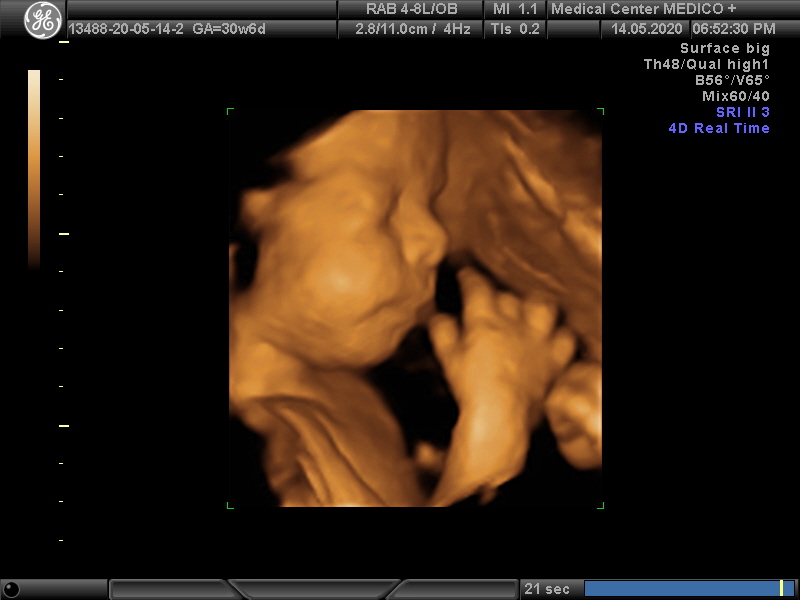 Это оба признака того, что ваше тело готовится к родам, но они не обязательно означают, что роды неизбежны. У некоторых женщин эти процессы происходят очень постепенно и занимают несколько дней или даже недель, в то время как у других женщин роды могут последовать в течение нескольких часов после начала расширения шейки матки.
Это оба признака того, что ваше тело готовится к родам, но они не обязательно означают, что роды неизбежны. У некоторых женщин эти процессы происходят очень постепенно и занимают несколько дней или даже недель, в то время как у других женщин роды могут последовать в течение нескольких часов после начала расширения шейки матки.
Ключевым признаком неизбежности родов, который испытывают некоторые женщины, является «зрелище». Кровеносные сосуды шейки матки могут начать разрываться по мере ее расширения, в результате чего из влагалища выделяется розоватая или коричневатая слизь. «Спектакль» — верный признак начала родов.
С этого момента роды могут начаться в любой момент, поэтому многие женщины хотят убедиться, что они хорошо подготовлены. Заполните сумку всем необходимым вам и вашему ребенку, убедитесь, что вы можете связаться со своим партнером по родам, если он у вас есть, и убедитесь, что у вас есть план, как добраться до больницы, если у вас есть роды в больнице — это все способы, к которым вы можете подготовиться.
Симптомы, на которые следует обратить внимание
Движение ребенка остается очень важным. Должно быть десять движений в день, которые меняются от ударов ногами до перекатывания. Возможными признаками преэклампсии остаются головная боль, отек, нарушение зрения, отек щиколоток и лица. Зуд рук и ног свидетельствует об акушерском холестазе. Сокращения живота могут стать более частыми и болезненными. Это может быть связано с изменением выделений из влагалища. В вертикальном положении и при ходьбе может возникать давление в тазу.Если у вас отошли воды, вы должны сообщить об этом акушерке, особенно если это не обычная жидкость соломенного цвета.
Что обычно предлагается в NHS
Любой из вышеперечисленных симптомов требует осмотра акушеркой или врачом. Серьезное беспокойство может вызвать госпитализацию для наблюдения.
Какая еще возможна помощь
Дополнительное сканирование , акушерка или мнение консультанта можно получить в частной клинике. В справочном письме нет необходимости.Это может помочь вам принять решение о доставке. У вас будет больше времени для обсуждения. В частной клинике вы можете сдать мазок на стрептококк группы B.
В справочном письме нет необходимости.Это может помочь вам принять решение о доставке. У вас будет больше времени для обсуждения. В частной клинике вы можете сдать мазок на стрептококк группы B.
При подготовке к первым нескольким дням жизни с новорожденным вы можете проконсультироваться с консультантом по грудному вскармливанию . При выборе консультанта по грудному вскармливанию ищите того, который аккредитован Международным советом сертифицированных консультантов по грудному вскармливанию (IBCLC) в качестве критерия опыта.
Женщины, которым сделали частное кесарево сечение , могут сделать это сейчас.
На этом сроке беременности вы можете заказать следующие сканы
Значение обычного ультразвукового исследования на сроке беременности 35-37 недель в диагностике аномалий плода
Цель:
Изучить потенциальную ценность рутинного ультразвукового исследования на сроке беременности 35–37 недель в диагностике ранее неизвестных аномалий развития плода.
Методы:
Это было проспективное исследование 52 400 одноплодных беременностей, посещенных для рутинного ультразвукового исследования на сроках от 35 + 0 до 36 + 6 недель гестации; у всех беременных было предыдущее сканирование на 18-24 неделе, а у 47 214 также было сканирование на 11-13 неделе.Мы включили беременность, которая закончилась живорождением или мертворождением, но исключили беременность с известной хромосомной аномалией. Аномалии классифицировались в соответствии с пораженной основной системой органов, определялись тип и частота новых аномалий.
Полученные результаты:
В исследуемой популяции частота аномалий плода составила 1,9% (995/52 400), в том числе 674 (67.7%), которые были диагностированы ранее в первом и / или втором триместре, 247 (24,8%) были обнаружены впервые на 35–37 неделях и 74 (7,4%) были обнаружены впервые после родов. Наиболее частые аномалии, которые были диагностированы в течение первого и / или второго триместра и которые также наблюдались на сроке 35-37 недель, включали дефект межжелудочковой перегородки, косолапость, одностороннюю агенезию почек и / или тазовой почки, гидронефроз, дуплексную почку, одностороннюю поликистозную почку, врожденная аномалия легочных дыхательных путей, вентрикуломегалия, расщелина губы и неба, полидактилия и киста брюшной полости или гастрошизис.Наиболее частыми аномалиями, впервые наблюдаемыми на 35–37 неделях, были гидронефроз, легкая вентрикуломегалия, дефект межжелудочковой перегородки, дуплексная почка, киста яичника и паутинная киста. Частота аномалий, впервые выявленных в возрасте 35–37 недель, составила 0,5%, и только при этом обследовании впервые были обнаружены киста яичника, микроцефалия, ахондроплазия, дакриоцистоцеле и гематоколпоз. Частота аномалий, впервые обнаруженных в постнатальном периоде, составила 0,1%, и наиболее распространенными были изолированная волчья пасть, полидактилия или синдактилия, а также неоднозначные гениталии или гипоспадия; дородовое обследование гениталий не было обязательной частью протокола.
Наиболее частые аномалии, которые были диагностированы в течение первого и / или второго триместра и которые также наблюдались на сроке 35-37 недель, включали дефект межжелудочковой перегородки, косолапость, одностороннюю агенезию почек и / или тазовой почки, гидронефроз, дуплексную почку, одностороннюю поликистозную почку, врожденная аномалия легочных дыхательных путей, вентрикуломегалия, расщелина губы и неба, полидактилия и киста брюшной полости или гастрошизис.Наиболее частыми аномалиями, впервые наблюдаемыми на 35–37 неделях, были гидронефроз, легкая вентрикуломегалия, дефект межжелудочковой перегородки, дуплексная почка, киста яичника и паутинная киста. Частота аномалий, впервые выявленных в возрасте 35–37 недель, составила 0,5%, и только при этом обследовании впервые были обнаружены киста яичника, микроцефалия, ахондроплазия, дакриоцистоцеле и гематоколпоз. Частота аномалий, впервые обнаруженных в постнатальном периоде, составила 0,1%, и наиболее распространенными были изолированная волчья пасть, полидактилия или синдактилия, а также неоднозначные гениталии или гипоспадия; дородовое обследование гениталий не было обязательной частью протокола.
Выводы:
Большая часть аномалий развития плода выявляется впервые при плановом ультразвуковом обследовании на сроке 35–37 недель беременности. Такой диагноз и последующее лечение, включая выбор времени и места для родов и послеродовых обследований, потенциально могут улучшить послеродовой исход. Авторские права © 2019 ISUOG. Опубликовано John Wiley & Sons Ltd.
Ключевые слова:
аномалия плода; пренатальная диагностика; скрининг в третьем триместре; ультразвуковое исследование.
Ультразвуковое исследование на сроке 37 недель в прогнозе исхода беременности: значение оценки шейки матки
Цель:
Изучить потенциальную ценность рутинного измерения длины шейки матки при одноплодной беременности с низким риском на 37 неделе беременности для прогнозирования начала и исхода родов.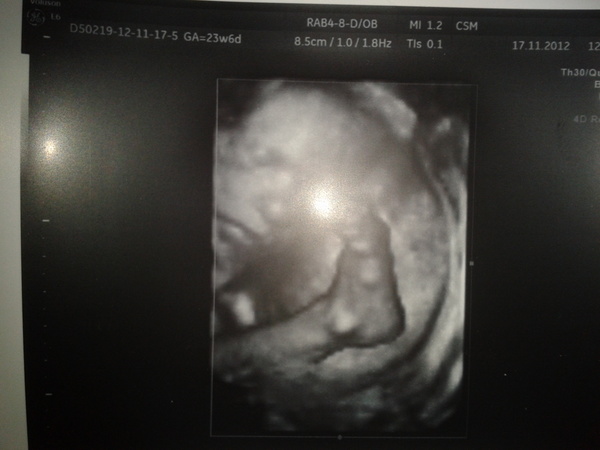
Методы:
Длина шейки матки была измерена трансвагинальной сонографией на 37 неделе у 1571 одноплодной беременности с низким риском. Конечными критериями были беременность при самопроизвольном начале родов, перенесенные роды, продолжительность родов и способ родоразрешения.
Полученные результаты:
Средняя длина шейки матки на 37 неделе составляла 30 мм, и была значительная связь между длиной шейки матки и сроком беременности при родах, которая увеличилась со среднего значения 38 недель для длины шейки матки 10 мм до 41 недели для длины шейки матки 35 мм.Частота родов через 40 недель и 10 дней составила 296 (18,8%), а частота родов увеличивалась с увеличением длины шейки матки на 37 неделе с 0% до 6%, 35% и 68% для соответствующих длин шейки матки <20, 21-30, 31-40 и 41-50 мм. У беременных со спонтанным началом родов частота кесарева сечения по причине отсутствия прогресса увеличилась с 3,6% до 6,0%, 6,4% и 11,8% при длине шейки матки <20, 21-30, 31-40 и 41-50 мм. соответственно. При беременностях, требующих индукции после родов, частота кесарева сечения из-за неудачной индукции или отсутствия прогресса увеличилась с 7.От 5% до 20,1% до 25,0% для длины шейки матки 21-30, 31-40 и 41-50 мм соответственно.
У беременных со спонтанным началом родов частота кесарева сечения по причине отсутствия прогресса увеличилась с 3,6% до 6,0%, 6,4% и 11,8% при длине шейки матки <20, 21-30, 31-40 и 41-50 мм. соответственно. При беременностях, требующих индукции после родов, частота кесарева сечения из-за неудачной индукции или отсутствия прогресса увеличилась с 7.От 5% до 20,1% до 25,0% для длины шейки матки 21-30, 31-40 и 41-50 мм соответственно.
Заключение:
Измерение длины шейки матки на сроке 37 недель может определить вероятность самопроизвольных родов до 40 недель и 10 дней, а также риск кесарева сечения у тех, кому требуется индукция в связи с продолжительной беременностью.
Что такое сканирование роста при беременности в третьем триместре?
Что нужно знать о сканировании роста в третьем триместре
Если вам предлагают сканирование роста в третьем триместре, вот что вам нужно знать
Вы прошли 12-недельное сканирование для свиданий и 20-недельное сканирование аномалий беременности, так зачем вам сканирование роста беременности в третьем триместре? Как следует из названия, это сканирование предназначено для проверки того, насколько хорошо растет ваш ребенок! Это ультразвуковое сканирование обычно проводится примерно на 36 неделе беременности.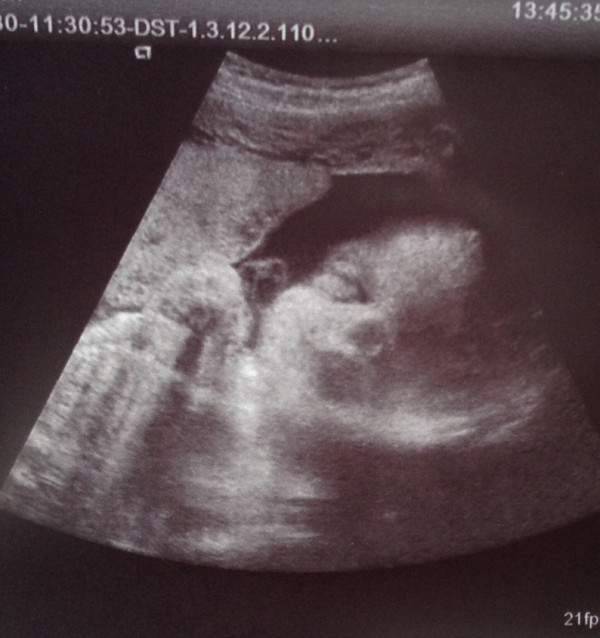
Зачем мне нужно сканирование роста?
Ваш врач или акушерка могут предложить сканирование роста беременности в третьем триместре, чтобы убедиться, что ваш ребенок развивается должным образом. Некоторые больницы могут предложить сканирование роста в качестве рутинной процедуры для определенных беременностей, таких как повышенный индекс массы тела (ИМТ), или если есть опасения, что ребенок меньше или больше, чем ожидалось, на основе измерения вашей шишки.
На сканировании ваш сонограф покажет:
Если ваш ребенок меньше ожидаемого
Если ваш ребенок больше ожидаемого
Положение вашего ребенка в утробе матери
Если объем околоплодных вод вокруг ребенка в пределах нормы
Если кровоток между ребенком и плацентой в пределах нормы
Положение вашего ребенка
Если есть другие проблемы, такие как уменьшение шевеления плода, женщинам будет предложено сканирование в третьем триместре.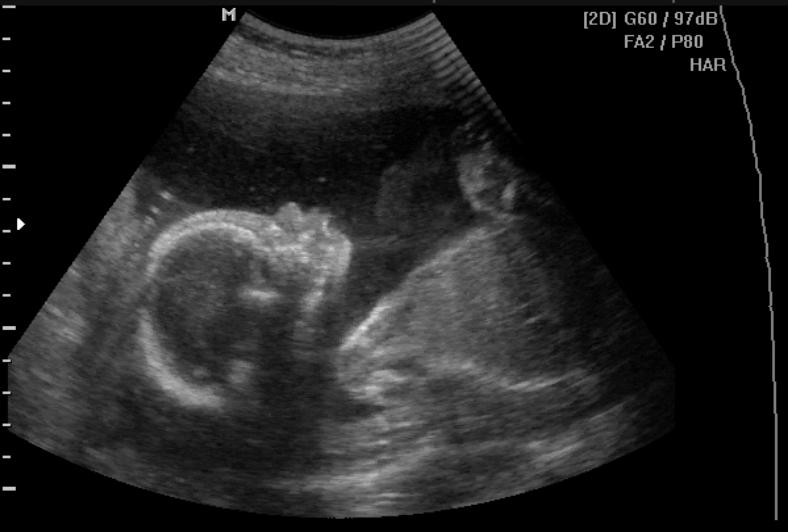 Обычно это включает оценку роста, ликвора и допплера — чтобы показать, получает ли ребенок весь кислород и питательные вещества, в которых он нуждается, через плаценту.
Обычно это включает оценку роста, ликвора и допплера — чтобы показать, получает ли ребенок весь кислород и питательные вещества, в которых он нуждается, через плаценту.
Что мне покажет сканирование?
Если ваш ребенок меньше ожидаемого (маленький для гестационного возраста). Это означает, что ваш ребенок меньше, чем обычно, на вашем сроке беременности. Ваш ребенок может быть маленького роста или стандартного размера, но меньшего веса. Ваш врач будет внимательно следить за развитием вашего ребенка и может порекомендовать дальнейшее ультразвуковое допплерографическое сканирование; это измеряет кровоток вокруг тела вашего ребенка и определяет, если он ниже нормального роста.Если это так, это может быть связано с ограничением подачи кислорода или недостаточным питанием плода через плаценту.
Если ваш ребенок больше, чем ожидалось. Это означает, что ваш ребенок крупнее обычного на вашем сроке беременности. Ребенок крупнее среднего обычно не вызывает беспокойства со стороны врача.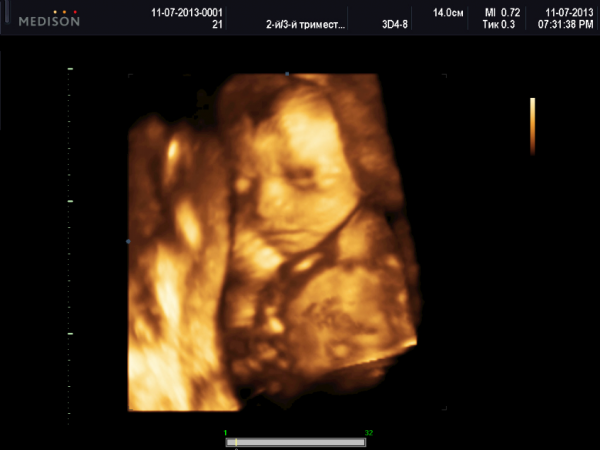 Если ваш ребенок значительно крупнее, чем ожидалось, ваш врач может захотеть проверить вас на гестационный диабет, чтобы проверить, не слишком ли много глюкозы (сахара) в вашей крови. Это может привести к осложнениям при родах и увеличивает вероятность потребности в искусственных родах или кесаревом сечении.
Если ваш ребенок значительно крупнее, чем ожидалось, ваш врач может захотеть проверить вас на гестационный диабет, чтобы проверить, не слишком ли много глюкозы (сахара) в вашей крови. Это может привести к осложнениям при родах и увеличивает вероятность потребности в искусственных родах или кесаревом сечении.
Сканирование показывает положение вашего ребенка в утробе матери, которое обычно стабилизируется примерно на 36 неделе беременности. Ваш сонографист сможет увидеть, находится ли ваш ребенок в нормальном положении (голова опущена), в тазовом предлежании (ноги впереди) или лежа на боку (поперечное положение). Если ваш ребенок находится в тазовом предлежании, ваш врач может посоветовать вам сделать ECV (внешний головной вариант), который является безопасной, но иногда неудобной процедурой, когда врач или хирург надавливают на ваш живот и вокруг него, чтобы превратить вашего ребенка в нормальное положение головы при родах.Если ECV не работает, ваш врач обсудит ваши варианты кесарева сечения или расскажет вам о вагинальных родах в тазовом предлежании.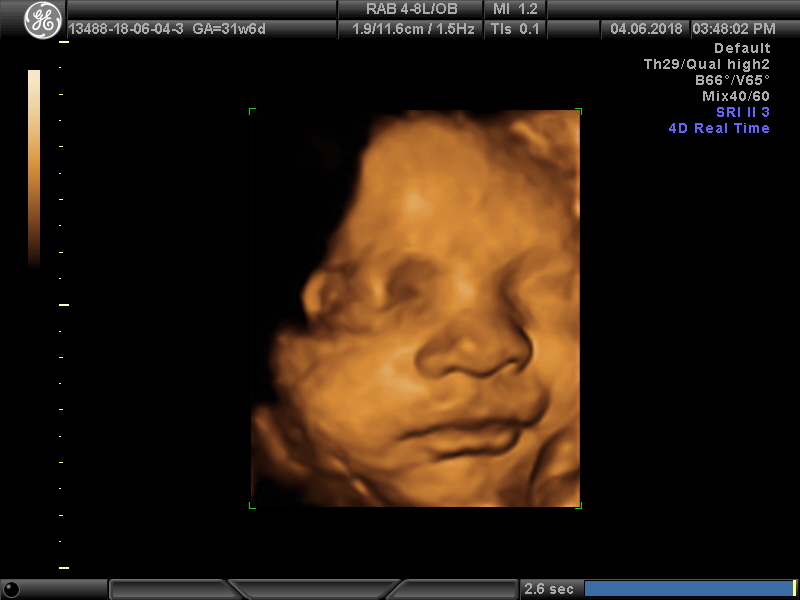
Последний месяц беременности
Последний месяц беременности
Последний месяц беременности — от 35-36 недель до родов. Полный срок от 37 недель до 42 недель.
Дородовые визиты:
Вас будут видеть каждую неделю с 36 недель до родов.Начиная с 36-й недели, мы проверим вашу шейку матки на наличие признаков предстоящих родов. На 36 неделе мы получим вагинальную культуру для скрининга на стрептококки группы B.
Положение плода:
К этому моменту ребенок должен быть головой вниз или в «макушке». Если ваш ребенок не опущен, мы обсудим с вами ваши варианты. Эти варианты включают внешнюю головную версию. Внешний головной вариант — это процедура, которую мы выполняем в больнице для поворота плода от тазового предлежания к вершинному.Это делается манипуляциями через живот матери. Мы подробно рассмотрим эту процедуру, если вы являетесь кандидатом на эту процедуру. Если вы откажетесь от внешней головной версии, вам нужно будет запланировать кесарево сечение.
Возможно, шейка матки начинает истончаться или стираться перед расширением, и это не редкость для первого ребенка. У второго (или более позднего) ребенка голова может включиться, а может и не включиться перед родами. Шейка матки обычно начинает расширяться, затем стирается, а затем опускается головка.
Нередко шейка матки может расшириться до 3 или даже 4 сантиметров до начала родов.
Дата после
Если вы превысите установленный срок, мы будем использовать термин «после даты». В назначенный срок мы выполняем биофизический профиль (УЗИ для изучения плаценты, тонуса плода, движения и объема околоплодных вод, а также полоски для мониторинга состояния плода). Обычно мы вызываем роды на 41 неделе, если нет показаний для более раннего индукции. Причины более ранней индукции могут включать диабет, гипертонию или другие осложнения беременности или ранее существовавшее заболевание.Мы оценим готовность шейки матки к родам с помощью вашего обследования шейки матки, чтобы определить ваш балл по шкале Бишопа. Это укажет нам на вероятность успешного введения в курс дела.
Это укажет нам на вероятность успешного введения в курс дела.
Труда
Когда звонить: (Если не указано иное)
1. Звоните, если у вас сильные схватки каждые 5 минут в течение как минимум одного часа. Схватки могут сначала ощущаться как боли в спине, менструальные спазмы или газовые боли, а затем становятся сильнее. У вас может быть небольшое кровотечение («кровавое шоу») или обильные слизистые выделения.При прохождении слизистой пробки звонить нам не нужно. Прохождение слизистой пробки означает, что шейка матки готовится к родам, но роды могут начаться не сразу.
2. Звоните, когда у вас отходит вода, даже если у вас нет схваток. Если у вас разрыв плодных оболочек, но у вас роды, мы можем посоветовать вам оставаться дома на срок до шести часов и ждать родов только в том случае, если выполняются все следующие условия:
- Ваша беременность протекала нормально
- Ваша группа бета-стрептококков отрицательна
- Амниотическая жидкость прозрачная (не зеленая и не коричневая)
- Голова ребенка прижалась к шейке матки во время вашего последнего визита
- Вы чувствуете, как ребенок пинается после разрыва плодных оболочек
- У вас нет в анамнезе быстрых родов
В зависимости от ваших индивидуальных особенностей и обстоятельств, если вы не рожаете самостоятельно после того, как у вас отошли воды, мы можем порекомендовать индукцию родов Питоцином после того, как вода отошла. Наша цель — родить ребенка в течение 24 часов после разрыва плодных оболочек.
Наша цель — родить ребенка в течение 24 часов после разрыва плодных оболочек.
3. Позвоните, если у вас есть кровотечение, например месячные или более. Если у вас есть пятна на туалетной бумаге или слизистые выделения с прожилками крови, это нормально, и вам не о чем беспокоиться. Но если у вас есть кровотечение, которое действительно смачивает подушечку, вам нужно позвонить нам.
Кому звонить:
В рабочее время с нами можно связаться по телефону 410-997-8444. Когда офис закрыт, звоните 410-368-8877.Если вы не получите ответа, вы можете позвонить в Отделение отдела трудоустройства и доставки по телефону 410-368-2610. Если вы позвоните нам в рабочее время, мы можем попросить вас прийти в офис для проверки работы. Если офис закрыт, ваш звонок будет перенаправлен на автоответчик в больнице Святой Агнесы, где назовут ваше имя и номер телефона. Не забудьте предоставить оператору номер, по которому с вами можно связаться. Независимо от того, какой врач дежурит, ответит на ваш звонок как можно быстрее. Если в течение двадцати минут вы ни от кого не получали известий, позвоните еще раз.По вечерам и в выходные мы отправим вас в больницу для проверки родов. Вам нужно будет пройти к главному входу в больницу, а затем пройти к приемной. Они направят вас в отдел труда и доставки.
Если в течение двадцати минут вы ни от кого не получали известий, позвоните еще раз.По вечерам и в выходные мы отправим вас в больницу для проверки родов. Вам нужно будет пройти к главному входу в больницу, а затем пройти к приемной. Они направят вас в отдел труда и доставки.
Медсестра попросит вас переодеться и сдать анализ мочи. Медсестра также проверит ваше кровяное давление, поместит вас на монитор плода и проверит вашу шейку матки. Затем ваша медсестра позвонит нам и сообщит о вашем состоянии.Больничного врача также могут попросить осмотреть вас, если мы сочтем это необходимым.
При рождении первого ребенка роды обычно продолжаются от 12 до 24 часов. Прогресс от 0 до 5 сантиметров занимает разное количество времени. После этого шейка матки обычно расширяется на один сантиметр в час. Когда вы дойдете до 10 см, вы начнете второй этап, или «толкание». Этот этап может занять от одного до трех часов. Вы можете ожидать, что мы будем там к тому времени, когда вам будет 5 см, или раньше, если вы хотите провести эпидуральную анестезию или у вас возникнут какие-либо проблемы.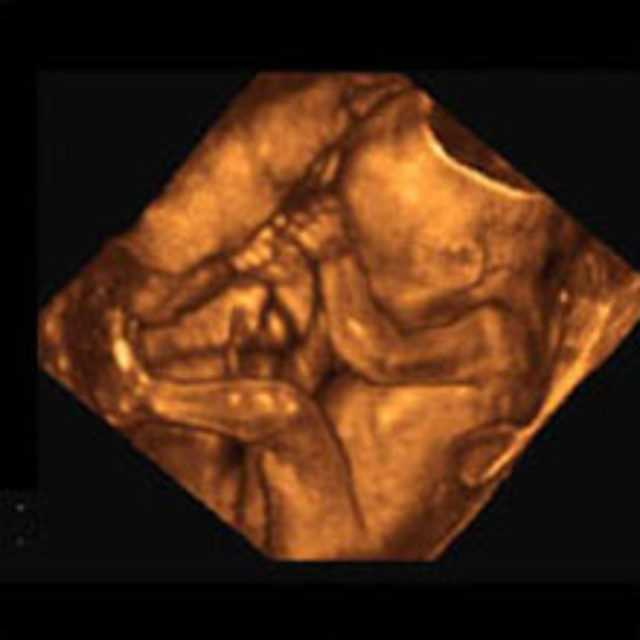
При рождении второго ребенка роды обычно проходят быстрее.
Обезболивающие:
Если вы не планируете «идти естественным путем» и вам нужно что-то от боли в начале родов, мы можем вводить наркотики через внутривенное вливание. Позднее в родах мы не можем давать наркотики, потому что у ребенка не будет достаточно времени, чтобы вывести лекарства из своего кровотока до рождения. В более поздние сроки, если вам понадобятся обезболивающие, мы рекомендуем эпидуральную анестезию. При поступлении вы встретитесь с анестезиологами в больнице, чтобы обсудить варианты лечения боли, если вы того пожелаете.Как правило, мы стараемся не проводить эпидуральную анестезию до тех пор, пока роды не наладятся, поэтому мы предпочитаем подождать, пока у вас не будет сильных сокращений.
Ожидания по трудозатратам и доставке
1. IV:
Мы предпочитаем, чтобы у наших пациентов была внутривенная капельница на случай возникновения любой чрезвычайной ситуации. Внутривенное введение показано при любом патологическом сердечном ритме плода, обезвоживании матери, пробных родах после кесарева сечения, эпидуральной анестезии и обезболивании внутривенно.
Внутривенное введение показано при любом патологическом сердечном ритме плода, обезвоживании матери, пробных родах после кесарева сечения, эпидуральной анестезии и обезболивании внутривенно.
2.Мониторинг плода:
Мы предпочитаем непрерывный электронный мониторинг плода во время активной фазы родов. До этого момента мониторинг плода в течение как минимум двадцати минут каждые два часа является обычным делом. Если все идет хорошо и вы хотите гулять в остальное время, дежурный врач обсудит, можете ли вы оставаться за монитором в это время. Если вам нужен Питоцин или у вас околоплодные воды, окрашенные меконием, вы должны находиться под постоянным наблюдением.
3.Группа бета-стрептококков (GBS):
Приблизительно 10-30% женщин колонизируются бактериями GBS во влагалище или прямой кишке. Обычно это не доставляет женщине никаких проблем. Однако это может быть причиной инфекции мочевыводящих путей или вагинита. Если новорожденный контактирует с бактериями GBS, у ребенка может развиться серьезная инфекция. Мы проверяем всех наших пациентов с акушерством в возрасте 35–37 недель на наличие этой бактерии. Если он присутствует, мы проводим лечение антибиотиками во время родов, чтобы избежать передачи бактерий ребенку во время родов.
4. Эпизиотомия: это не рутинная процедура. Если указано, ваш провайдер обсудит это с вами.
5. Клизмы не используются
6. Общие показания для кесарева сечения:
- Дистресс плода или непереносимость родов
- Головно-тазовая диспропорция, ребенок слишком велик для вашего таза
- Казенник
- Предлежание плаценты
7. Обрезание:
Обрезание обычно делают на следующий день после родов.Обрезание не считается необходимым с медицинской точки зрения и как таковое считается плановой косметической процедурой. Риски процедуры включают, помимо прочего, инфекцию, чрезмерное кровотечение, рубцы, травму полового члена, недовольство косметическим результатом и необходимость хирургического вмешательства. Существует вероятность того, что в будущем потребуется дополнительная процедура для удаления крайней плоти или исправления рубцов. Если вы не решите сделать это, вероятность того, что это когда-либо понадобится, когда-либо понадобится по медицинским показаниям, составляет менее 10%.Вполне возможно, что процедуру нельзя будет выполнить, если ваш педиатр не очистит ребенка для этой процедуры или мы определим, что ваш ребенок не является кандидатом на обрезание.
Некоторые страховые компании не платят за обрезание, поэтому вам следует проконсультироваться со своей страховой компанией.
8. Пребывание в больнице:
1-2 ночи для вагинальных родов; 3-4 ночи на кесарево сечение. У вашей страховой компании будут правила относительно продолжительности вашего пребывания.Если нет медицинских причин, таких как сильное кровотечение или высокая температура, мы не сможем продлить ваше пребывание в больнице, не рискуя выставить вам большой счет.
После того, как вы родите ребенка, вам выдадут послеродовую инструкцию в больнице.
9. Продолжение:
Вам нужно будет запланировать контрольный визит через шесть недель после родов. Если у вас было кесарево сечение, мы обычно просим вас пройти через 2 недели после кесарева сечения. Если у вас повысилось кровяное давление во время госпитализации или беременности, вас могут попросить вернуться в офис в течение одной недели после выписки.См. Конкретные послеродовые инструкции. Если вы не знаете, когда вам следует связаться с вами, позвоните в офис.
Длина шейки матки: Почему это важно во время беременности?
Какое значение имеет длина шейки матки во время беременности?
Ответ Ивонн Батлер Тобах, доктор медицины
Длина шейки матки означает длину нижнего конца матки. Во время беременности длина шейки матки может сократиться слишком рано, что увеличивает риск преждевременных родов и преждевременных родов.Преждевременные роды — это роды, которые начинаются между 20 и 36 неделями и 6 днями беременности. Чем раньше происходят преждевременные роды, тем выше риск для здоровья вашего ребенка.
До беременности шейка матки — нижняя часть матки, которая соединяется с влагалищем — закрыта, длинна и плотна. Во время беременности шейка матки постепенно размягчается. Когда ваше тело готовится к родам, шейка матки уменьшается в длине и, наконец, открывается, когда вы готовитесь к родам. Если ваша шейка матки начнет открываться до 37 недель, вы можете родить преждевременно.
Ваш лечащий врач может сделать УЗИ для измерения длины шейки матки, если вы испытываете признаки и симптомы преждевременных родов, такие как регулярные или частые схватки, постоянная слабость, тупая боль в спине, изменение типа выделений из влагалища или тазовое давление. . Он или она может также провести осмотр органов малого таза, чтобы определить, начала ли открываться шейка матки.
Если ваше УЗИ показывает, что длина шейки матки меньше 29 миллиметров, но больше 25 миллиметров, ваш лечащий врач может порекомендовать более частые УЗИ для контроля длины шейки матки.Если длина шейки матки меньше 25 миллиметров (короткая шейка матки) до 24 недель беременности и вы вынашиваете только одного ребенка, ваш лечащий врач может рассмотреть возможность применения швов или синтетической ленты для укрепления шейки матки (шейки матки).
Если у вас в анамнезе были преждевременные роды, ваш лечащий врач может также обсудить потенциальные преимущества инъекций прогестерона для снижения риска повторных преждевременных родов. Имейте в виду, что исследования по применению инъекций прогестерона продолжаются.
Если вас беспокоит длина шейки матки во время беременности, поговорите со своим врачом. Он или она может ответить на ваши вопросы и помочь вам понять, как обеспечить здоровую беременность.
с
Ивонн Батлер Тобах, доктор медицины
- Могут ли противозачаточные таблетки вызывать врожденные дефекты?
- Ветряная оспа и беременность
28 апреля 2020 г.
Показать ссылки
- Часто задаваемые вопросы. Роды, роды и послеродовой уход FAQ087: Преждевременные роды и роды.Американский колледж акушеров и гинекологов. https://www.acog.org/patient-resources/faqs/labor-delivery-and-postpartum-care/preterm-labor-and-birth. По состоянию на 6 апреля 2020 г.
- Conde-Agudelo A, et al. Вагинальный прогестерон для предотвращения преждевременных родов у беременных с сонографической короткой шейкой матки: клинические последствия и значение для общественного здравоохранения. Американский журнал акушерства и гинекологии. 2016; DOI: 10.1016 / j.ajog.2015.09.102.
- Бергелла В. Цервикальная недостаточность. https: // www.uptodate.com/contents/search. По состоянию на 6 апреля 2020 г.
- Norwitz ER. Трансвагинальный шейный серкляж. https://www.uptodate.com/contents/search. По состоянию на 6 апреля 2020 г.
- Американский колледж акушеров и гинекологов. Практический бюллетень № 142: Cerclage для лечения цервикальной недостаточности. Акушерство и гинекология. 2014; DOI: 10.1097 / 01.AOG.0000443276.68274.cc.
- Roman A, et al. Обзор цервикальной недостаточности: диагностика, этиология и факторы риска.Клиническое акушерство и гинекология. 2016; DOI: 10.1097 / GRF.000000000000018.
- Батлер Тобах Ю.С. (заключение эксперта). Клиника Майо. По состоянию на 10 апреля 2020 г.
Посмотреть больше ответов экспертов
Продукция и услуги
- Книга: Руководство клиники Мэйо по здоровой беременности
.
Преждевременные роды — Диагностика и лечение
Диагноз
Ваш лечащий врач изучит вашу историю болезни и факторы риска преждевременных родов, а также оценит ваши признаки и симптомы.Если вы испытываете регулярные сокращения матки, а шейка матки начала размягчаться, истончаться и открываться (расширяться) до 37 недель беременности, вам, скорее всего, поставят диагноз преждевременных родов.
Тесты и процедуры для диагностики преждевременных родов включают:
- Тазовый осмотр. Ваш лечащий врач может оценить упругость и нежность вашей матки, а также размер и положение ребенка. Если вода не отошла и нет опасений, что плацента покрывает шейку матки (предлежание плаценты), он или она может также провести осмотр органов малого таза, чтобы определить, начала ли шейка матки открываться.Ваш лечащий врач также может проверить наличие маточного кровотечения.
- Ультразвук. Для измерения длины шейки матки можно использовать трансвагинальное ультразвуковое исследование. Ультразвук также может быть проведен для проверки наличия проблем с ребенком или плацентой, подтверждения положения ребенка, оценки объема околоплодных вод и оценки веса ребенка.
- Мониторинг матки. Ваш лечащий врач может использовать монитор матки для измерения продолжительности и интервалов между схватками.
- Лабораторные испытания. Ваш лечащий врач может взять мазок из ваших вагинальных выделений, чтобы проверить наличие определенных инфекций и фибронектина плода — вещества, которое действует как клей между плодным мешком и слизистой оболочкой матки и выделяется во время родов. Эти результаты будут рассмотрены в сочетании с другими факторами риска. Вы также предоставите образец мочи, который будет проверен на наличие определенных бактерий.
Лечение
Лекарства
Во время родов нет никаких лекарств или хирургических процедур, чтобы остановить роды, кроме временного.Однако ваш врач может порекомендовать следующие лекарства:
Кортикостероиды. Кортикостероиды могут способствовать зрелости легких вашего ребенка. Если вам от 23 до 34 недель, ваш врач, скорее всего, порекомендует кортикостероиды, если предполагается, что вы подвергаетесь повышенному риску родов в следующие один-семь дней. Ваш врач может также порекомендовать стероиды, если у вас есть риск родов в период от 34 до 37 недель.
Вам могут назначить повторный курс кортикостероидов, если вы беременны менее 34 недель, рискуете родить в течение семи дней и ранее уже проходили курс кортикостероидов более 14 дней назад.
- Сульфат магния. Ваш врач может предложить сульфат магния, если у вас высокий риск родов между 24 и 32 неделями беременности. Некоторые исследования показали, что он может снизить риск определенного типа повреждения мозга (церебральный паралич) у детей, родившихся до 32 недель беременности.
Токолитики. Ваш лечащий врач может прописать вам лекарство, называемое токолитиком, для временного замедления схваток.Токолитики можно использовать в течение 48 часов, чтобы отсрочить преждевременные роды, чтобы кортикостероиды принесли максимальную пользу, или, при необходимости, вас могут доставить в больницу, которая может оказать специализированную помощь вашему недоношенному ребенку.
Токолитики не устраняют основную причину преждевременных родов, и в целом не было показано, что они улучшают исходы младенцев. Ваш лечащий врач не порекомендует токолитик, если у вас есть определенные условия, такие как высокое кровяное давление, вызванное беременностью (преэклампсия).
Если вы не госпитализированы, вам, возможно, придется планировать еженедельные или более частые посещения вашего врача, чтобы он или она мог отслеживать признаки и симптомы преждевременных родов.
Хирургические процедуры
Если у вас есть риск преждевременных родов из-за короткой шейки матки, ваш врач может предложить хирургическую процедуру, известную как шейный серкляж. Во время этой процедуры шейка матки ушивается прочными швами.Обычно швы снимают после 36 полных недель беременности. При необходимости швы снимают раньше.
Серкляж шейки матки может быть рекомендован, если вы беременны менее 24 недель, у вас в анамнезе есть ранние преждевременные роды, а ультразвуковое исследование показывает, что шейка матки открывается или длина шейки матки меньше 25 миллиметров.
Профилактические препараты
Если у вас в анамнезе есть преждевременные роды, ваш лечащий врач может предложить еженедельные уколы гормона прогестерона, называемого гидроксипрогестерона капроат, начиная со второго триместра и до 37 недели беременности.
Кроме того, ваш лечащий врач может предложить вводимый во влагалище прогестерон в качестве профилактики преждевременных родов. Если у вас диагностирована короткая шейка матки до 24 недели беременности, ваш лечащий врач может также порекомендовать прием прогестерона до 37 недели беременности.
Недавние исследования показывают, что вагинальный прогестерон так же эффективен, как шейный серкляж, в предотвращении преждевременных родов у некоторых женщин из группы риска. Преимущество препарата в том, что оно не требует хирургического вмешательства или анестезии.Ваш врач может предложить вам лекарство в качестве альтернативы серкляжу шейки матки.
Если у вас в анамнезе были преждевременные роды или преждевременные роды, вы подвержены риску последующих преждевременных родов. Работайте со своим врачом, чтобы управлять любыми факторами риска и реагировать на ранние предупреждающие признаки и симптомы.
Образ жизни и домашние средства
Преждевременные схватки могут быть сокращениями Брэкстона-Хикса, которые являются обычным явлением и не обязательно означают, что ваша шейка матки начнет открываться.Если у вас схватки, которые, по вашему мнению, могут быть признаком преждевременных родов, попробуйте ходить, отдыхать или менять позу. Это может остановить ложные схватки. Однако если у вас настоящие преждевременные роды, схватки продолжатся.
Постельный режим для предотвращения преждевременных родов не снижает риск преждевременных родов. Постельный режим может привести к образованию тромбов, эмоциональному расстройству и мышечной слабости.
Помощь и поддержка
Если вы подвержены риску преждевременных родов или преждевременных родов, вы можете испытывать страх или тревогу по поводу своей беременности.Это может быть особенно верно, если у вас в анамнезе были преждевременные роды или преждевременные роды. Проконсультируйтесь со своим врачом о здоровых способах расслабиться и сохранять спокойствие.
Подготовка к приему
Если у вас появятся какие-либо признаки или симптомы преждевременных родов, немедленно обратитесь к своему врачу. В зависимости от обстоятельств вам может потребоваться немедленная медицинская помощь.
Вот некоторая информация, которая поможет вам подготовиться к приему, а также то, чего ожидать от вашего поставщика медицинских услуг.
Что вы можете сделать
Перед приемом вы можете позвонить:
- Спросите об ограничениях перед записью. В большинстве случаев вас сразу увидят. Если это не так, спросите, следует ли вам ограничить свою активность, пока вы ждете встречи.
- Попросите любимого человека или друга присоединиться к вам на приеме. Страх, который вы, возможно, испытываете по поводу возможности преждевременных родов, может затруднить сосредоточение внимания на том, что говорит ваш лечащий врач.Возьмите с собой кого-нибудь, кто поможет запомнить всю информацию.
- Запишите вопросы, которые вы можете задать своему врачу. Таким образом, вы не забудете ничего важного, о чем хотите спросить, и сможете максимально эффективно проводить время с вашим лечащим врачом.
Ниже приведены некоторые основные вопросы о преждевременных родах, которые следует задать своему врачу. Если во время вашего визита у вас возникнут какие-либо дополнительные вопросы, не стесняйтесь спрашивать.
- У меня роды?
- Могу ли я чем-нибудь помочь продлить беременность?
- Существуют ли какие-либо методы лечения, которые могут помочь ребенку?
- Какие признаки или симптомы должны побудить меня позвонить вам?
- Какие признаки или симптомы должны побудить меня пойти в больницу?
- Каковы риски, если мой ребенок родится сейчас?
Чего ожидать от поставщика медицинских услуг
Ваш поставщик медицинских услуг может задать вам ряд вопросов, в том числе:
- Когда вы впервые заметили свои признаки или симптомы?
- У вас схватки? Если да, то сколько часов?
- Были ли у вас выделения из влагалища или кровотечение?
- Были ли вы подвержены инфекционному заболеванию? У тебя жар?
- Были ли у вас в прошлом беременности, выкидыши, операции на шейке или матке, о которых мне неизвестно?
- Вы курили или курили? Сколько?
- Как далеко вы живете от больницы?
- Сколько времени вам потребуется, чтобы добраться до больницы в экстренной ситуации, включая время для организации необходимого ухода за ребенком или транспортировки?
Преждевременные роды представляют серьезную опасность для вашего ребенка.

 В группу вместе с женщинами высокой группы риска входит менее 60% участниц исследования, и среди них почти все женщины, у которых преэклампсия развивается после 40-й недели беременности. Им, чтобы правильно спланировать время родов, рекомендуется провести переоценку риска на 40-й неделе беременности.
В группу вместе с женщинами высокой группы риска входит менее 60% участниц исследования, и среди них почти все женщины, у которых преэклампсия развивается после 40-й недели беременности. Им, чтобы правильно спланировать время родов, рекомендуется провести переоценку риска на 40-й неделе беременности. 
 Полностью готовы к работе органы зрения и слуха.
Полностью готовы к работе органы зрения и слуха./babyboyultrasound-7bf2ced4b4794754b67dea974b7ec744.jpg) Если этого не происходит, не стоит переживать, так как данный фактор для каждой будущей мамочки сугубо индивидуален. Кроме этого, может сложиться впечатление, что живот каменеет. Это также вполне нормально и происходит в связи с шевелениями ребенка. Из-за растяжения кожи животик женщины нередко чешется, полоса на нем приобретает темный оттенок. Эти симптомы исчезнут вскоре после родов.
Если этого не происходит, не стоит переживать, так как данный фактор для каждой будущей мамочки сугубо индивидуален. Кроме этого, может сложиться впечатление, что живот каменеет. Это также вполне нормально и происходит в связи с шевелениями ребенка. Из-за растяжения кожи животик женщины нередко чешется, полоса на нем приобретает темный оттенок. Эти симптомы исчезнут вскоре после родов..jpg) Значительно увеличивается объем крови, из-за чего будущая мама нередко чувствует внутренний жар, сопровождающийся обильным потоотделением.
Значительно увеличивается объем крови, из-за чего будущая мама нередко чувствует внутренний жар, сопровождающийся обильным потоотделением. Это явление довольно распространено при беременности. Таким образом организм женщины задерживает жидкость для того, чтобы в случае ее нехватки малыш не пострадал от обезвоживания. На 37-й неделе характерно отекание рук и ног. Рекомендуется обратиться к врачу, если отеки сильные и приносят дискомфорт. В домашних условиях довольно просто проверить степень отечности, достаточно надавить пальцем на кожу и посмотреть, насколько быстро она вернется в первоначальное состояние.
Это явление довольно распространено при беременности. Таким образом организм женщины задерживает жидкость для того, чтобы в случае ее нехватки малыш не пострадал от обезвоживания. На 37-й неделе характерно отекание рук и ног. Рекомендуется обратиться к врачу, если отеки сильные и приносят дискомфорт. В домашних условиях довольно просто проверить степень отечности, достаточно надавить пальцем на кожу и посмотреть, насколько быстро она вернется в первоначальное состояние.