Содержание
Сроки УЗИ при беременности
Мир современной женщины насыщен важными событиями, встречами и бесконечной чередой запланированных дел. Когда
наступает беременность, многие дела переходят из «ожидаемых» в «невыполнимые» или просто откладываются на
неопределенное время. Беременной женщине весьма непросто планировать свой график. Поэтому мы советуем таким
женщинам составить хотя бы приблизительный «план жизни на 9 месяцев». Для этого воспользуйтесь календарем беременности.
Известно, что декретному отпуску чаще всего предшествует неизрасходованный
очередной отпуск. Но при установлении многоплодной беременности этот отпуск наступает на 14 дней раньше, а вместе с
ним перемещается и начало декретного отпуска. Кроме того, при многоплодной беременности изменяется и предполагаемый
срок родов.
Когда начинается долгожданная беременность, многое зависит от того, как будет развиваться новая жизнь.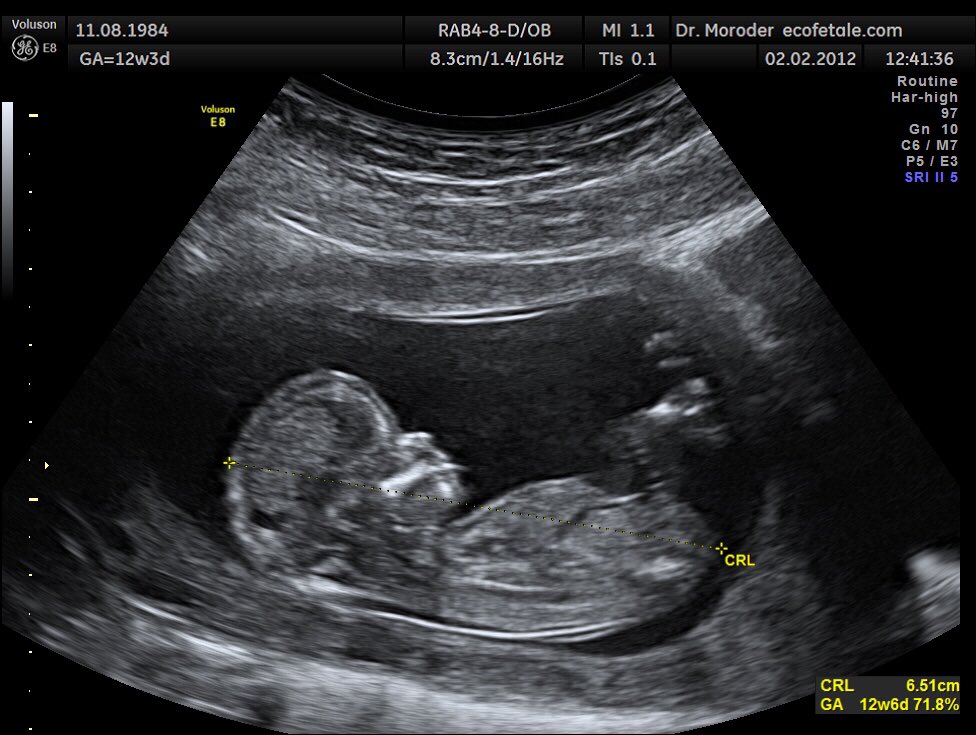 Поэтому
Поэтому
перед постановкой на учет в женской консультации следует подтвердить, что беременность протекает нормально. Один из
первых шагов после подтверждения беременности — прохождение ультразвукового исследования (УЗИ). Научно-технический
прогресс меняет мир, в том числе и состояние службы пренатальной ультразвуковой диагностики. Меняются возможности и
сроки обследования, на чем и хотелось бы остановиться подробнее.
В 2012 г. на территории г. Санкт-Петербурга вступил в силу нормативный акт «Распоряжение Комитета по
Здравоохранению правительства Санкт-Петербурга № 39-р» 1. В документе указано, что для полноценного УЗИ-скрининга
желательно обследоваться в «…первом триместре: 11+0-13+6 недель; 18+0-20+6 недель; и 32+0-34+6 недели
беременности». Однако эти сроки применимы только к неосложненной одноплодной беременности. При этом ранняя
постановка на учет ограничена 12-недельным сроком со всеми вытекающими последствиями (выплата единовременного
пособия женщинам, вставшим на учет в медицинских учреждениях в ранние сроки беременности п. 2-в Постановления
2-в Постановления
Правительства РФ от 15.10.2001 N 727 (ред. от 04.09.2012). Следовательно, чтобы встать на учет на 11 неделе, должен
быть установлен факт развивающейся беременности. Для этого рекомендуется УЗИ в первом триместре 1. Большинство
врачей рекомендуют делать УЗИ на 7-8 неделе, потому что именно на этом сроке определяется сердцебиение
развивающегося эмбриона как признак физиологичного развития беременности.
Следующие обязательные этапы ультразвукового исследования являются скрининговыми (англ. screening – просеивание).
Вся беременность делится на три периода (триместра), и в каждом важную роль играет УЗИ. Первое скрининговое
исследование проводится с 11 недели 0 дней до 13 недели 6 дней беременности 1. Эти границы установлены, чтобы
своевременно выявить патологические состояния, которые определили бы прогноз для здоровья плода.
Теоретически любая беременная женщина может обратиться для проведения УЗИ как в начале 11-й, так и в конце 13-й
недели, т. к. весь период является скрининговым. Однако доктора, которые посвятили свою жизнь пренатальной
к. весь период является скрининговым. Однако доктора, которые посвятили свою жизнь пренатальной
ультразвуковой диагностике, пришли к выводу, что в каждом скрининговом сроке есть наиболее предпочтительные
периоды. Это так называемое «диагностическое окно» или «счастливые дни».
«Счастливые дни» для первого скринингового исследования
включают промежуток с 12 нед. 2 дня по 12 нед. 4 дня. Так как плод уже достаточно вырос, доктор может оценить
состояние самых маленьких органов (хрусталиков глаз, сердца). Именно в этом интервале вероятность констатировать
наиболее важные морфологические изменения значительно выше, чем в 11 недель 0 дней. С другой стороны, каждый
прожитый малышом день увеличивает не только рост и массу тела, но и качество картинки на аппарате УЗИ.
По данным различных авторов, частота врожденной патологии достигает 5%. Этим пяти процентам особенно важно
Этим пяти процентам особенно важно
выявить проблему на раннем сроке. Такие особые случаи могут потребовать расширения спектра диагностических
процедур, включая пренатальное кариотипирование (получение образцов ткани плода или околоплодных структур с целью
определения его кариотипа). Для проведения этих процедур требуется время начиная с подготовки необходимых анализов
беременной и заканчивая проведением непосредственно инвазивной диагностики и получением результатов о состоянии
здоровья плода.
В некоторых случаях выявленное заболевание плода поднимает вопрос о невозможности пролонгирования беременности.
Действующее законодательство РФ постановило, что сама процедура медицинского прерывания беременности по решению
женщины может быть выполнена «…не позднее окончания двенадцатой недели
беременности», но «…не ранее 48 часов с момента обращения женщины в медицинскую организацию для
искусственного прерывания беременности» (п. 3.1, п.3-б ст. 56. ФЗ № 323 от 21.11.2012) 2. Иными словами, если
3.1, п.3-б ст. 56. ФЗ № 323 от 21.11.2012) 2. Иными словами, если
пациентка обратится для проведения УЗИ в 12 недель 5 дней, при выявлении серьезной патологии ее направят уже не на
искусственный медицинский аборт, а на прерывание беременности, которое является более сложной и травмирующей
процедурой. Поэтому любой практикующий специалист скажет вам, что наилучший срок для проведения первого скрининга –
до 12 недель 4 дней.
Второе скрининговое исследование оптимально проводить с 18 нед. 0
дней и до 20 недель 6 дней беременности. «Счастливыми днями» считается вся двадцатая
неделя: 20 нед. 0 дней — 20 нед. 6 дней. Не все тонкости строения главных органов можно рассмотреть столь же
успешно, особенно у беременных с повышенной массой тела на 18 неделе беременности.
При обнаружении так
называемых «маркеров хромосомного неблагополучия» может потребоваться пренатальное кариотипирование (получение
крови плода или околоплодных вод), на что уйдет определенное время. Сам забор материала занимает несколько минут.
Сам забор материала занимает несколько минут.
Но много времени уходит на подготовку беременной (обследование, получение результатов анализов крови и мочи и пр.),
транспортировку материала в лабораторию, исследование и получение результатов.
Если выявятся серьезные отклонения в состоянии здоровья плода, для решения вопроса о дальнейшей тактике беременную
направят на пренатальный консилиум, который проведут врач ультразвуковой диагностики и врач — специалист той
области, к которой относится обнаруженное заболевание (например, хирург, нейрохирург, кардиолог и пр.).
До
выхода нового распоряжения 1 второй скрининговый срок колебался в пределах 18-22 недель, еще ранее — в пределах
18-24 недель беременности. Согласно рекомендациям ВОЗ плод становится жизнеспособным с 22 недели беременности. До
наступления этого срока очень важно получить всю возможную информацию о состоянии плода и сформировать прогноз его
здоровья и дальнейшей жизни. Именно поэтому при серьезных проблемах со здоровьем плода Законодательство РФ требует
Именно поэтому при серьезных проблемах со здоровьем плода Законодательство РФ требует
своевременно провести все дополнительные диагностические процедуры и при необходимости прервать беременность на
законных основаниях.
Третье скрининговое исследование проводят 32 недели 0 дней — 34
недели 6 дней беременности. В этот период важно исключить врожденные пороки развития с поздним проявлением и
оценить состояние плода. Из-за того, что беременным выдают направление на прохождение третьего УЗИ вместе с
декретным отпуском в 30 нед. 0 дней беременности, женщины обращаются для третьего скринингового УЗИ несвоевременно
рано — до срока 32 недели 0 дней. Последнее может потребовать повторного планового УЗИ в «положенные сроки». Более
поздняя явка (после 34 нед.) снижает качество получаемого при УЗИ изображения, за счет изменения отношения между
количеством околоплодных вод и объемом тела плода в сторону последнего. Поэтому «счастливым днями» третьего
Поэтому «счастливым днями» третьего
триместра беременности можно считать период с 32 недели 0 дней по 33 неделю 3 дня.
Внеплановое УЗИ на любом сроке требуется, как правило, только при осложненном течении беременности, поэтому
назначается по показаниям и выполняется вне зависимости от гестационного срока.
Таблица 1. Сроки прохождения скринингового ультразвукового
исследования плода
| Регламентированный законодательно срок (распоряжение КЗ СПб № 39-р от 01.02.12 г) |
|
|---|---|
— | 7-8 |
11 нед. 0 дн. – 13 нед. 6 дн. |
|
18 нед. |
|
32 нед. 0 дн. – 34 нед. 6 дн. |
|
Чтобы увеличить выявляемость врожденной патологии плода, дополнительно к скринговому УЗИ первого триместра
рекомендуется сдавать кровь беременной на исследование содержания РАРР-А и βХГЧ (УЗИ + биохимия называется
комбинированным биохимическим скринингом). Выявляемость патологии плода при УЗИ составляет около 80%. При оценке
данных УЗИ совместно с результатами биохимического анализа крови беременной выявляемость увеличивается до 96%.
Кровь рекомендуют сдавать с 10 недель 0 дней беременности. Чувствительность метода уменьшается с увеличением срока
беременности, на котором произведен забор крови. Только тем пациенткам, которые
Только тем пациенткам, которые
не успели сдать кровь (РАРР-А и βХГЧ) в рекомендуемые сроки с 10 недель до 13 недель 6 дней беременности,
рекомендуется провести уже не комбинированный, а простой биохимический скрининг на 15-16 неделях беременности
(анализ крови беременной на АФП и ХГЧ).
Примечания:
- Распоряжение Комитета по здравоохранению правительства Санкт-Петербурга от 1 февраля 2012 года N 39-р «О
мерах по снижению наследственных и врожденных заболеваний у детей в Санкт-Петербурге». - Статья 56 «Искусственное прерывание беременности». Федерального закона Российской Федерации от 21 ноября 2011
г. N 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации», вступил в силу: 22 ноября 2011
г., опубликован 23 ноября 2011 г. в «РГ» — Федеральный выпуск №5639.
Первый скрининг при беременности | Первое УЗИ на 12 неделе, фото
Даже если беременную ничего не беспокоит, на протяжении периода вынашивания ей рекомендовано пройти три комплексных исследования, так называемых скрининга. Их целью является выявление возможных отклонений в развитии плода.
Их целью является выявление возможных отклонений в развитии плода.
Очень важно максимально точно определить срок беременности. Показатели в первом триместре изменчивы, и погрешности в подсчете срока могут привести к неправильной интерпретации результатов первого скрининга.
Время проведения первого скрининга — 12–13 недель. Этот срок считается оптимальным для получения наиболее точных сведений о сроке беременности и состоянии развития плода, хотя допустим и более широкий временной диапазон. Будущая мама может выполнить первый скрининг при беременности неделей раньше или позже.
Женщина вправе отказаться от первого и от последующих скринингов. Однако обследования не обременительны, а получаемая информация столь важна, что лучше не игнорировать их. Есть категории женщин, которым настоятельно рекомендуется пройти скрининг первого триместра. Это беременные старше 35 лет, а также имеющие факторы риска, которые может определить только специалист.
Обследование включает в себя УЗИ-скрининг и анализ крови беременной.
Первый УЗИ-скрининг
Ультразвуковое исследование позволяет уточнить срок беременности, что очень важно для правильной интерпретации данных. Поскольку околоплодных вод еще недостаточно для хорошей визуализации крохи, за полчаса перед исследованием женщине предстоит выпить около 1 литра чистой питьевой воды. Когда мочевой пузырь женщины будет полон, а сама она испытает желание помочиться, можно проводить исследование. Никакой дополнительной подготовки не требуется.
Беременная ложится на кушетку на спину и обнажает живот. Специалист наносит специальный гель для облегчения скольжения датчика, прикладывает сам датчик к коже и водит им по животу женщины. Картина проецируется на специальный монитор.
Нелишним будет захватить с собой пеленку или простынку, чтобы постелить ее на кушетку, и небольшое полотенце для удаления излишков геля.
Первый УЗИ-скрининг подтверждает наличие плода или плодов в полости матки, позволяет оценить расположение и состояние хориона, который в скором времени станет плацентой.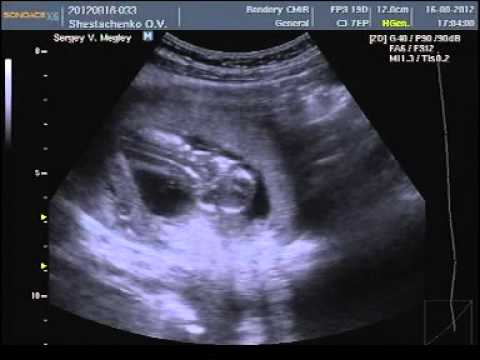 Дается оценка состоянию сократительной активности матки. Внимательно изучается плод. Определяется наличие всех четырех конечностей, оценивается головной отдел, мозговые структуры.
Дается оценка состоянию сократительной активности матки. Внимательно изучается плод. Определяется наличие всех четырех конечностей, оценивается головной отдел, мозговые структуры.
Одним из важных показателей является толщина воротникового пространства (ТВП), которое также называют шейной складкой. Это участок между кожей эмбриона и тканями, окружающими шейный отдел позвоночника. Нормальные размеры ТВП — признак отсутствия генетических дефектов. Недели первого скрининга выбраны неспроста. Раньше 10-й недели плод слишком мал, чтобы определить данный параметр. Позже 14-й недели исследование шейной складки становится неинформативным, так как жидкость в этой области рассасывается.
Полученные размеры шейной складки сопоставляются с нормами, характерными для того или иного срока беременности. В случае существенных изменений в большую сторону специалист обратит на это внимание. Но не стоит паниковать: при наличии сомнений женщине будет рекомендовано повторить данное исследование.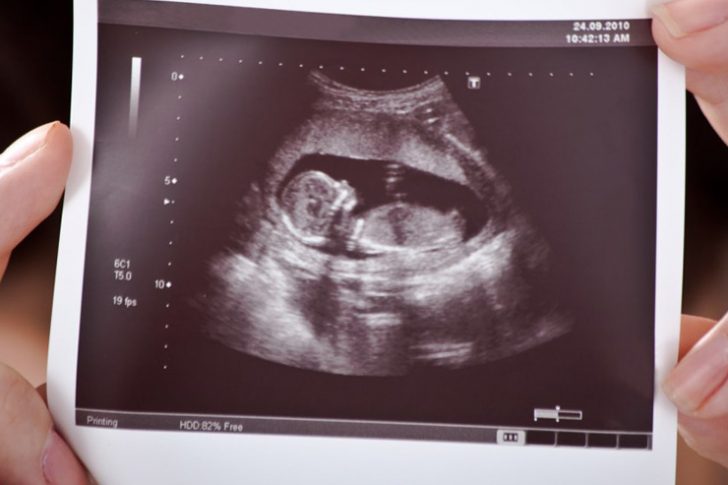 К тому же, не стоит забывать, что оценка первого скрининга при беременности проводится комплексно.
К тому же, не стоит забывать, что оценка первого скрининга при беременности проводится комплексно.
Ультразвуковое исследование является крайне важным при течения беременности, но оно обязательно должно быть дополнено результатами изучения крови.
Еще один важный момент — определение носовой кости плода. Пока сложно говорить о ее размерах, но можно подтвердить наличие. Недоразвитие носовой кости может быть признаком генетических дефектов у плода.
Биохимический скрининг первого триместра
При скрининге первого триместра в венозной крови будущей мамы изучаются два показателя — хорионический гонадотропин (ХГЧ) и плазменный протеин, ассоциированный с беременностью А (РАРР-А).
Женщине желательно сдать кровь в день выполнения УЗИ. Однако допустимо делать биохимический скрининг на следующий день или через один, но не более чем через три.
ХГЧ — это «рыцарь» беременности. Он вырабатывается клетками оболочек эмбриона и ответственен за развитие беременности. При скрининге кровь исследуется на бета-фракцию ХГЧ: именно по ее значениям можно выявить отклонения в развитии плода. В первом триместре уровень хорионического гонадотропина стремительно увеличивается, и на 12-й неделе показатель ХГЧ максимален.
При скрининге кровь исследуется на бета-фракцию ХГЧ: именно по ее значениям можно выявить отклонения в развитии плода. В первом триместре уровень хорионического гонадотропина стремительно увеличивается, и на 12-й неделе показатель ХГЧ максимален.
Второй биохимический маркер — белок, ассоциированный с беременностью (PAPP-A). Он образуется организмом женщины, обеспечивая развитие детского места, а также отвечает за то, чтобы материнский организм не отторг плод как нечто чужеродное. Хотя изучать данный показатель можно уже в 7–8 недель беременности, все же уровень PAPP-A определяется одномоментно с ХГЧ, чтобы не обременять женщину. После 14-й недели результаты исследования этого белка будут не информативны.
Не забывайте, что перед забором крови будущая мама не должна завтракать.
Первый скрининг является высокоинформативным комплексным обследованием будущей мамы. Однако не нужно впадать в панику, если имеются отклонения от нормы единичных показателей — на результаты может повлиять неправильно определенный срок беременности. Лишь существенные отклонения от нормы целого ряда показателей вызывают настороженность. Но и в этом случае женщина будет направлена на консультацию со специалистом, и ей будет предложено пройти дополнительные обследования.
Понравилась
статья?
Подпишись на наш канал
в Яндекс Дзен!
Трансвагинальное УЗИ при беременности до 12 недель включительно
Ультразвуковое обследование является обязательной процедурой, которую проходит женщина при беременности. Однако, невзирая на, что процедура проводится давно и успешно, у большинства женщин возникает множество вопросов, связанных с безопасностью исследования.
Краткая информация об УЗИ
При обычных условиях, срок беременности, на котором проводят первое УЗИ — 12 недель. Но по медицинским показаниям подобное исследование проводят и раньше. Чаще всего такими показаниями становятся кровотечения или жалобы будущей матери на боли в животе. Такое УЗИ также позволяет определить внематочный характер беременности.
Почему первое УЗИ проводят при беременности сроком 12 недель? В более ранний период все внутренние органы будущего ребенка еще не сформированы полностью, поэтому нет полной уверенности выявления патологий на раннем сроке.
Кроме того, клинически доказано, что УЗИ на сроке 12 недель беременности не навредит будущему малышу и не скажется негативным образом на его развитии. УЗИ плода на 12 неделе беременности сможет выявить различные патологии развития.
Что можно увидеть при УЗИ на сроке 12 недель беременности?
Исследование в данный период позволяет специалисту:
- с помощью специального технического устройства – прослушать сердцебиение;
- измерить копчико-теменной размер плода;
- измерить вес;
- измерить объемы околоплодной жидкости.
Как было сказано, УЗИ-скрининг на 12 неделе беременности позволяет выявить патологии в развитии ребенка. Каким образом проводится эта процедура? Что смотрят специалисты?
Скрининг на 12 неделе
УЗИ на 12 неделе беременности, которое еще называется «скрининг», проводится специалистом, который сравнивает нормы строения плода на 12 неделе. При этом врачи, делая процедуру УЗИ на 12 неделе беременности, смотрят:
- длину костей;
- местоположение желудка и сердца;
- объем сердца и живота.
Кроме того, УЗИ на 12 неделе беременности с достаточным процентом точности показывает такие отклонения от нормы, как:
- патологии зачатка ЦНС — нервной трубки;
- грубые пороки и аномалии развития плода.
Помимо диагностики с помощью ультразвука, проводят исследование крови и выявляют гормональные отклонения от нормы.
Расшифровка данных
Еще один распространенный вопрос, связанный с процедурой УЗИ на 12 недель беременности — это расшифровка исследования.
Что делать, если есть риск развития патологии плода высокий? При подобных результатах специалисты рекомендуют записаться на прием к генетику. Такой специалист назначает повторное ультразвуковое исследование и инвазивную диагностику.
Как делают УЗИ на 12 неделе беременности?
Многие будущие матери задаются вопросом: «Какое УЗИ проводят на 12 неделе беременности и необходима ли специальная подготовка к данной процедуре?»
Процедура проводится трансвагинально и специальной подготовки не требует.
Фото УЗИ на 12 неделе беременности
Не все знают, что 12 неделя беременности — это не только время, когда вы можете увидеть размер плода, но и период, когда можно получить первое фото ребенка, пока что различимого только с помощью УЗИ. В 12 недель беременности на фото плода на УЗИ отчетливо видны голова и конечности малыша.
В центре здоровья «Фемина» в Новочеркасске можно получить фото будущего ребенка.
Беременность на 12 неделе – это безопасное время для проведения скрининг-процедуры, в результате которой будут выявлены все патологии развития плода или их отсутствие, пол малыша, а родители получат первое фото ребенка. Но у данной процедуры даже сегодня есть множество противников. Их основные аргументы заключаются в том, что ультразвуковое исследование небезопасно для плода, может повлиять на его развитие, структуру ДНК, а так же стать причиной негативной реакции плода.
Эти аргументы не были доказаны ни одним из проводимых исследований, а негативная реакция плода на ультразвуковой аппарат не отличается от его реакции на любой раздражитель — будь то полный мочевой пузырь будущей матери или испытываемые ею сильные эмоции. Поэтому врачи рекомендуют проведение такой процедуры.
О чём предупреждает дородовое обследование. Новости общества
— За последние годы как‑то изменилась картина генетических заболеваний?
— Нет, цифры постоянные. Роста числа генетических заболеваний нет, врождённых патологий тоже. 3–5% от общего числа беременных, как и во всём мире.
По‑прежнему в группе риска позднородящие: с увеличением возраста беременной риск рождения ребёнка с синдромом Дауна значительно возрастает.
— Какие аномалии встречаются чаще?
— Частота синдрома Дауна в среднем в популяции составляет один на 700 новорождённых. Дефектов закрытия невральной трубки – анэнцефалия (отсутствие головного мозга и костей черепа – прим. авт.) и спинно-мозговая грыжа – примерно 1 на 1 000 новорождённых. Труднее всего выявлять пороки сердца: в среднем их частота составляет 7–8 на 1 000 новорождённых.
В прошлом году в нашем центре выявлено 223 порока и 32 хромосомные аномалии, за семь месяцев этого года их в совокупности 121.
— Почему после дородового обследования всё же рождаются дети с патологиями?
— К сожалению, есть ситуации, когда ни биохимический анализ крови, ни ультразвуковое исследование не дают истинной картины. Иногда женщина отказывается делать исследование, хотя всё буквально кричит о заболевании. Нередко бывает и так, что, отрицая неблагополучный прогноз нашей консультации, беременная идёт к другим специалистам, которые её успокаивают, доказывая, что он ложный. Но ребёнок может родиться больным.
Медицинский центр «Консультант» — 3D, 4D УЗИ
На сегодняшний день ни одна область медицины не обходится без диагностического ультразвука. Благодаря своей высокой информативности, безопасности и безвредности он стал неотъемлемой частью современного акушерства.
Еще 30-50 лет назад для тех же исследований в медицине иногда использовали рентген, что являлось не безопасным для плода.
Беременной женщине рекомендовано пройти 3 обязательных ультразвуковых скрининговых исследования. Каждое из этих исследований несёт определённую информацию о состоянии и развитии ребенка.
Необходимо помнить, что эти исследования очень важны и их надо проходить там, где есть аппараты высокого, а еще лучше экспертного класса. И что особенно важно, у специалиста, имеющего соответствующий сертификат и достаточный опыт работы в пренатальной диагностике.
Первое скрининговое исследование проводится в сроке 10-13 недель беременности. На этом сроке основное внимание уделяется поиску маркёров хромосомной патологии. Проводится очень точное измерение толщины воротниковой зоны плода и оценка его носовых костей. На этом сроке беременности осуществляется исследование крови на сывороточные маркёры. С помощью специальной компьютерной программы по данным анализов крови и данных ультразвукового исследования рассчитывают риск по хромосомной патологии.
На втором ультразвуковом скрининге, проводимом в сроке 18-22 недели беременности, исследуется вся анатомия плода, изучаются все органы и системы с целью выявления возможных пороков развития.
На третьем скрининговом ультразвуковом исследовании, проводимом в 30-34 недели беременности, оцениваются темпы роста плода. Проводится допплерометрия – оценивается кровоток в маточно-плодово-плацентарном комплексе. На этом сроке иногда возможно проявление поздно манифестирующих пороков развития.
Кроме обязательных УЗИ исследований иногда возникает необходимость проведения дополнительных исследований. Так, например, на ранних сроках беременности — с целью уточнения срока беременности, определения места прикрепления плодного яйца, возможной многоплодной беременности. Также возможна оценка состояния органов малого таза.
На сроках беременности ближе к доношенному, также возможно проведение дополнительного исследования, на котором уточняется положение плода в полости матки, его вес и состояние. Оценивается расположение плаценты по отношению к внутреннему зеву матки. Данные этого исследования позволяют решить вопрос бережного родоразрешения.
Основным видом ультразвукового исследования является формат 2 D. Он является самым информативным. На аппаратах экспертного класса возможно проведение исследования в режиме 3D, 4D, которые дают нам картину объёмного цветного изображения. Трёхмерное изображение статично, а четырехмерное показывает объект в движении в реальном времени, позволяя делать записи на различных носителях. Оптимальным сроком для проведения такого исследования является срок беременности после 24 недель. Результат данного исследования во многом зависит от положения и настроения малыша. Если он повернулся спинкой к датчику, то придется выждать какое-то время, пока он не повернётся.
Все исследования беременных в Медицинском центре «Консультант» проводятся на аппарате экспертного класса VOLUSON E 8 GE. Врачи имеют международные сертификаты FMF (Фонд Медицины Плода) Лондон, Великобритания.
Ведение и планирование беременности. Узи с ведущими экспертами
Приветствуем будущих родителей на нашем сайте! Мы рады предложить вам высокотехнологичную экспертную медицинскую помощь по диагностике беременности (скринингу плода) на любых сроках. Работаем на правом и левом берегах и в Бердске ежедневно.
Врачи УЗИ, работающие с беременными, являются сертифицированными специалистами Фонда Медицины Плода (FMF) и постоянно повышают свою квалификацию – подробнее о Фонде >>>
Приглашаем вас пройти обязательные обследования по беременности:
Услуги центров на станциях метро «Октябрьская», «Маршала Покрышкина», «Студенческая»:
УЗИ беременности 1 триместра (11-14 нед.) c направлением на биохимический анализ крови — 1 790 р. Записаться >>>
Это самый важный скрининг, позволяющий выявить патологии на раннем сроке. Часто данный скрининг называют «УЗИ 12 недель беременности» или «Первый скрининг». УЗИ и забор крови проводится в один день, либо с разницей не менее чем 48 часов. Поскольку наши специалисты имеют сертификаты FMF, заключения принимаются в МГК для проведения данного анализа. 3D фото и видео в подарок!
УЗИ беременности 2 триместра (18-21 нед.) — 2 500 р. Записаться >>>
Это оценка анатомии плода, определение пола. Можно увидеть лицо ребенка) Также посмотреть его положение, измерить массу и размеры, измерить сердцебиение, оценить размер костей, узнать объем околоплодных вод, состояние плаценты и пуповины, оценить тонус. 3D фото и видео в подарок!
УЗИ беременности 3 триместра (30-34 нед.) — 2 500 р. Записаться >>>
Проводится оценка состояния плода и плаценты. Определяется предлежание плода, положение пуповины, степень созревания плаценты, длина шейки матки. 3D фото и видео в подарок!
Также вы можете пройти обследования на других сроках беременности:
УЗИ беременности раннего срока (до 11 нед.) — 1 500 р. Записаться >>>
Обследование позволяет установить факт наличия беременности, определить расположение плодного яйца, точно определить срок беременности.
Доплерометрия (после 16 нед.) — 1000 р. Записаться >>>
Определяет строение и проходимость сосудов маточно-плацентарно-плодового кровотока. Обследуются артерия пуповины, маточные артерии и мозговая артерия плода.
ЭхоКГ плода (УЗИ сердца плода) — 1 800 р. Записаться >>>
Обследование сердца одного плода.
В Сети медицинских центров «УЗИ студия» используются приборы экспертного класса, созданные специально для работы с беременными, что обеспечивает высокий уровень точности и безопасности диагностического процесса.
Здоровой вам беременности и легких родов!
УЗИ скрининг при беременности — Цены в клинике АрсВита и запись к врачу на консультацию Королев
Сеть профильных медицинских центров Арсвита предлагает весь спектр профессиональных медицинских услуг для полноценного выполнения диагностики, лечения и профилактики.
Новейшее оборудование, полный штат опытных специалистов высокой категории и профильная специализация клиники Арсвита позволяют вам пройти точное медицинское обследование, установить конкретный и объективный диагноз, а также получить полный курс лечения даже в особенных и сложных случаях.
Все медицинские услуги в сети медицинских центров Арсвита производится в соответствии с лучшими практиками в области современной медицины, основанными на профессиональной диагностике и изучении истории болезни, индивидуальном подборе способа лечения и наблюдении пациента.
Цены
| НАИМЕНОВАНИЕ ПРОЦЕДУРЫ | Стоимость |
|---|---|
| Ультразвуковое исследование органов малого таза абдоминальным датчиком (гинекология, урология) | 1 200 р |
| Ультразвуковое исследование органов малого таза вагинальным датчиком (гинекология) | 1 400 р |
| Ультразвуковое исследование плода до 12 недель беременности (в режиме 2 D) | 1 400 р |
| Ультразвуковое исследование плода после 12 недель беременности (в режиме 2 D) | 2 000 р |
| Ультразвуковое исследование плода при многоплодной беременности (в режиме 2 D) | 2 400 р |
| Допплерометрия сосудов плода | 1 500 р |
| УЗИ скрининг в I триместре беременности | 2 000 р |
| УЗИ в 3 триместре беременности | 3 000 р |
Врачи ультразвуковой диагностики
Отзывы
Я здесь уже сделала третий скрининг в своей жизни и могу смело писать свой отзыв-впечатление о данной клиники Арсвита! Понравилось, что все записывающие принимались ровно в назначенное время. Мне понравилось, как проходит процедура скриннинга при беременности: врач детально рассказывал все-что он видит на экране, дал послушать, как звучит сердечко, рассказывал про рост и вес маленького и сообщил пол малыша. Я довольна клиникой, здесь все чисто и современно, и по цене все супер!
Алина, 23 года
Обратилась в Арсвита для проведения диагностики беременности. Результат был виден сразу — три/четыре недели, радости не было предела! В дальнейшем делали все УЗИ и скрининги беременности в этой же клинике. Всё устраивало, особенно качественное оборудование и вежливые специалисты. Обеими своими руками и руками счастливого мужа за Арсвита!
Карина, 22 года
Во время вынашивания малыша мне было важно найти хорошего специалиста, который сможет качественно сделать УЗИ. Рассматривая платные клиники, где делают УЗИ по беременности, мне понравилась организация «Арсвита». Записалась и пришла на прием. УЗИ сделали хорошо, налюбовалась на своего малыша. Здесь действительное качественное обслуживание и квалифицированный персонал. Цена соответствует сервису и качеству.
Юлия, 25 лет
В Арсвита проводился скрининг на 12 недели беременности, для выявления возможных генетических нарушений у плода. В данной клинике только новейшее оборудование, цены приемлемы, работают профессионалы, которые тщательно подходят к подобному рода проблемам, а так же помогают установить пол будущего малыша на ранних сроках беременности. Клиника оснащена лучшими УЗИ-аппаратами, квалифицированные доктора проводят скрининги на любых сроках беременности, при этом в самой клинике чувствуешь себя уютно.
Анна, 25 лет
Хочу поделиться отзывом об первом УЗИ скрининге по беременности. Делала в Арсвита, специалист УЗД внимательно смотрит, отвечает на все вопросы, даже пол предположительно назвала, срок был 13 недель. Буду и в дальнейшем ходить сюда, заодно проверю и пол малыша. Цена первого скрининга при беременности приемлемая, в других клиниках была выше. Я довольна обслуживанием.
Анна, 28 лет
Делали в Арсвите УЗИ скрининг при беременности во втором триместре. В женской консультации, где я наблюдаюсь, почему-то не определяют пол ребёнка. Поэтому мы решили сделать УЗИ в платной клинике, тем более, что муж тоже хотел посмотреть на ребёнка, а в нашей консультации ещё и с мужьями нельзя. Процедуру нам проводила очень приветливая, милая женщина.
Настя, 26 лет
Клиники
Фотогалерея
Сканирование через 12–14 недель — Визуализация женщин
В идеале это сканирование следует проводить в период от 12 недель 5 дней до 13 недель 6 дней беременности. Women’s Imaging проводит подробную оценку рисков для вашего ребенка в соответствии с Фондом медицины плода. Помимо проверки того, что ваш ребенок хорошо растет, и подтверждения срока родов, основная цель сканирования включает в себя:
- Проверить, нет ли структурных отклонений. Некоторые из них уже могут быть идентифицированы или заподозрены на этом этапе, поэтому обычное сканирование очень обнадеживает.
- Для проверки матки и яичников, чтобы убедиться, что они не будут проблемой во время беременности.
- Для подтверждения роста беременности и срока родов.
- Чтобы проверить, где находится плацента, где находится пуповина по отношению к плаценте и достаточно ли жидкости вокруг ребенка.
В день сканирования вы можете выбрать, чтобы результаты предоставил вам наш резидент-радиолог или акушер, либо результаты предоставлены вашим врачом или акушером на последующем приеме ( обратите внимание: примерно специалист хотелось бы, чтобы их пациенты возвращались к ним за результатами) .Пожалуйста, дайте нам знать во время бронирования, если вы хотите получить результаты в тот же день.
Риски
Ультразвук безопасно использовать на протяжении всей беременности.
Иногда нам нужно сделать вагинальное сканирование. Если у вас аллергия на латекс до вагинального сканирования или вы не знаете, то на датчик будет надета крышка без латекса.
Иногда возникает некоторый дискомфорт из-за давления зонда на полный мочевой пузырь или из-за манипуляций с вагинальным зондом. Если это будет очень больно, сообщите нам об этом.
Преимущества
Вы сможете увидеть всего своего развивающегося ребенка
Мы можем провести некоторые важные измерения, которые позволят нам дать вам точную оценку риска для вашего ребенка.
У вас есть возможность получить результаты сканирования у нашего консультанта в день. Пожалуйста, сообщите об этом на стойке регистрации во время бронирования.
Что такое УЗИ?
Ультразвуковое сканирование использует высокочастотные звуковые волны для создания изображений изнутри вашего тела и ребенка.Вместо излучения используются звуковые волны, что делает их безопасными.
Что мне нужно сделать, чтобы пройти оценку риска для моего ребенка?
Вам нужно будет сдать анализ крови, прежде чем приходить в Women’s Imaging на УЗИ. Ваш врач организует это для вас. Вы можете сдать анализ крови в любое время, начиная с 11 недели беременности. В идеале вам следует сдать кровь в 1-м триместре / материнскую сыворотку как минимум за 7 полных рабочих дней до визита к нам. Ваш врач организует это для вас.
Нам нравится сканировать вас на сроке от 12,5 до 13,6 недели беременности.
Почему 12–14-недельное сканирование в Women’s Imaging отличается?
Мы предлагаем наиболее точную и всестороннюю оценку риска для вашего ребенка в возрасте от 12,5 до 13,6 недель, которая включает преэклампсию и ограничение роста плода. В настоящее время мы являемся единственной практикой на Тасмании, которая делает это. Традиционные хромосомные аномалии, такие как синдром Дауна, продолжают оцениваться. Наши сонографы обучены в соответствии с высочайшими стандартами для выполнения этих специализированных измерений вас и вашего ребенка.Они имеют сертификаты компетентности от Фонда медицины плода, признанного Королевским колледжем акушеров и гинекологов Австралии и Новой Зеландии.
Измеряем:
- Носовая кость вашего ребенка
- Тонкий слой жидкости на задней части шеи ребенка (затылочная прозрачность)
- Ваше кровяное давление (мы снимаем 2 измерения с обеих рук)
- Кровоток между вами и вашим ребенком
Также исследуем:
- Результаты вашей крови
- Ваш возраст
- Ваш вес
- Были ли у вас ранее проблемы во время беременности (если применимо).
Если вы решите пройти у нас сканирование в первом триместре, вы можете быть уверены, что полученные вами результаты оценки риска являются лучшими из имеющихся на сегодняшний день в акушерском сканировании.
Women’s Imaging обеспечивает комфортную и безопасную среду с новейшим современным оборудованием, чтобы обеспечить вам наилучший уход и опыт.
Что происходит в день?
Когда вы приедете на сканирование, вас попросят заполнить форму о вашей беременности на сегодняшний день.
Затем вам измерит артериальное давление на обеих руках, а также измерят ваш рост и вес, если вы не уверены. Иногда ваши измерения проводятся до сканирования, а иногда после.
Когда сонограф проводит вас в комнату для сканирования, вас попросят лечь на стол и обнажить живот. В штаны будет заправлено полотенце, чтобы гель не попал на одежду.
Прозрачный гель наносится на ваш животик, и сонографист перемещает зонд по вашему животу, записывая изображения.Прозрачный гель растворяется в воде, поэтому он не оставляет пятен на вашей одежде. Он немного липкий!
Приходите с полным мочевым пузырем, чтобы облегчить получение изображений вашего ребенка. Полный мочевой пузырь отталкивает матку от нижней части таза, что упрощает нам наблюдение и сканирование вашего ребенка.
Мы снимем мерки с вашего ребенка и проверим плаценту и яичники.
Иногда также выполняется вагинальное сканирование, чтобы мы могли лучше рассмотреть вашего ребенка.Вы сможете наблюдать за всем сканированием на наших настенных плазменных мониторах!
После завершения сканирования сонограф выйдет из комнаты. Все ваши измерения, включая ваше артериальное давление и результаты крови, будут проверены нашим радиологом или акушером на месте. Если вы решили получить результаты в тот же день, вас отвезут в нашу консультационную комнату, где результаты будут обсуждены с вами. В противном случае результаты будут отправлены вашему лечащему врачу, и он предоставит их вам на следующем приеме.
В этот день вам сообщат ожидаемую дату родов, и вам выдадут онлайн-карту доступа для просмотра ваших изображений через наш веб-сайт.
Сколько времени это займет и сколько будет стоить сканирование?
Сканирование в течение 12–14 недель занимает примерно 45 минут.
Сканирование в течение 12–14 недель и дневная консультация врача занимают около 60 минут.
Пожалуйста, позвоните сотрудникам стойки регистрации, чтобы обсудить, хотите ли вы, чтобы результаты оценки риска были предоставлены вам нашим врачом в день сканирования.
(Пожалуйста, дайте дополнительное время в вашем графике, когда вы придете к нам на 12–14-недельное сканирование. Иногда нам приходится пересчитывать ваши измерения, и это может занять несколько дополнительных минут)
Важные вещи, которые нужно знать
- Это ультразвуковое сканирование лучше всего проводить между 12 неделями и 13 неделями 6 дней беременности.
- Сканирование обычно занимает 45 минут в зависимости от положения ребенка.
- Важно, чтобы у вас была сдана кровь в первом триместре / материнская сыворотка за 7 полных рабочих дней до вашего визита на сканирование. Ваш врач организует это для вас.
Сканирование при свидании при 12-недельной беременности: что он мне скажет?
Ваше 12-недельное ультразвуковое исследование — первое из двух стандартных сканирований беременности, которые вам предлагает NHS. Он официально известен как «сканирование свиданий», потому что он используется для определения срока родов вашего ребенка.
Это тоже небольшой момент.Это потому, что вы, скорее всего, впервые «увидите» своего ребенка (ах!) И получите (довольно размытый, черно-белый) снимок, который вы заберете с собой домой.
«Сегодня мне сделали первое сканирование, — говорит Джодиг в сообщении на нашем форуме в чате, — и я не могу поверить, каковы длинные ножки моего ребенка! Так что в любви это нереально ! »
Обновление COVID-19 (май 2021 г.): Дородовое сканирование и консультации по скринингу все еще проходят в больницах Великобритании лицом к лицу. Но могут быть ограничения, в том числе ограничение или даже запрет на присутствие людей, которые будут сопровождать вас.Обязательно уточните у своей бригады акушерок, каковы текущие правила и рекомендации вашей больницы.
Что показывает 12-недельное сканирование?
Официально цель сканирования — проверка:
- Когда родится ваш ребенок. Ультразвуковое сканирование — это гораздо более точный способ предсказать беременность вашего ребенка (насколько далеко вы на самом деле беременны), чем отсчет от даты последней менструации (а это все, что вам и вашему терапевту пришлось пройти до сейчас).
- Родите ли вы двойню, тройню или больше. Ага, именно в этот момент вы узнаете, есть ли там больше одного ребенка!
- Есть ли сердцебиение и нормально ли развиваются череп, конечности, органы и пуповина. Это то, о чем мы все, естественно, беспокоимся.
- Каково положение плаценты и как она развивается .
- NT или прозрачность шеи вашего ребенка. Это часть вашего сканирования, от которой вы можете отказаться, но в сочетании с анализом крови это измерение жидкости в задней части шеи вашего ребенка может дать вам представление о вероятности синдрома Дауна, синдрома Эдвардса у вашего ребенка. и синдром Патау.
Другими словами, как резюмирует squeak185: «Они в основном проверят, есть ли сердцебиение и что ребенок измеряет правильный размер, исходя из того, как далеко вы думаете, что вы находитесь. Также проверит, все ли анатомически находится на своем месте. Тогда вы получите свои потрясающие фотографии и сможете рассказать об этом всему миру! »
Пройдут ли сканирование ровно на 12 неделе беременности?
Не обязательно. Сканирование свиданий предлагается в какой-то момент между 8 и 14 неделями, при этом большинство из них происходит между 11 и 14 неделями.
Если вы лечились от бесплодия, у вас в анамнезе были выкидыши или у вас были боли или кровотечение в течение первых недель беременности, вам могут предложить раннее сканирование перед этим обычным сканированием для свиданий. Но, если у вас здоровая беременность, сканирование свиданий все равно будет примерно на 12-недельной отметке.
Что происходит при сканировании?
Сканирование выполняется извне путем наматывания устройства на живот (кроме случаев, когда матка находится очень глубоко в тазу или у вас очень большой вес, когда, возможно, будет лучше предложить вам трансвагинальное сканирование).
Вас попросят прибыть с полным мочевым пузырем. Это потому, что, как объясняет Гигант: «Если вы выпьете много воды заранее, вы получите лучшие фотографии: это подталкивает матку (матку) ближе к поверхности!»
Само сканирование займет от 15 до 30 минут, но вам, возможно, придется заранее подождать некоторое время в зале ожидания — что может быть непросто, если вы только что выпили всю эту воду!
Но не поддавайтесь искушению отказаться от питья воды по этой причине. Как написала ttc princess на нашем форуме, если у вас разрывается, «они всегда могут отправить вас на [немного] немного, но, если ваш мочевой пузырь недостаточно наполнен, они могут отправить вас домой».
Лучше надеть брюки или юбку и топ, чем платье, так как как только вы окажетесь в (тускло освещенной) комнате, вас попросят лечь на спину на кушетку и поправить одежду, чтобы обнажить ее. твоя шишка.
Затем сонографист нанесет гель на кожу вашего живота (будьте готовы: обычно он замерзает!), Чтобы обеспечить хороший контакт между датчиком (ручным сканирующим устройством) и вашей кожей.
После нанесения геля сонограф поместит датчик, который немного похож на компьютерную мышь или небольшой валик для рисования, на вашу неровность и перемещает его, позволяя высокочастотным звуковым волнам, создаваемым датчиком, отражаться от вашего тела. живот и создайте изображение на мониторе сонографа.
Это совсем не больно, но вы, вероятно, почувствуете давление вниз (что может быть немного неудобно для с очень полным мочевым пузырем ).
Когда датчик начнет работать, на мониторе, на который смотрит сонографист, появится черно-белое изображение вашего ребенка. Часто вы тоже можете видеть экран, или через несколько секунд он повернется к вам, но не всегда.
«У сонографистов есть много работы за короткий промежуток времени, поэтому им нужно держать экран в таком положении, которое дает им наилучший обзор ребенка», — объясняет Найджел Томсон, профессиональный специалист по ультразвуку Общества и колледжа Рентгенологи.«Надеюсь, вы тоже увидите, но вы должны помнить, что по пунктам этого клинического обследования, чтобы убедиться, что с вашим ребенком все в порядке.
«Если все хорошо, вы, вероятно, увидите, как ваш ребенок шевелится. И, если беременность протекает хорошо, вы также увидите отчетливое сердцебиение ».
Пользователь форума MFM BL Rosie обнаружил, что просмотр этих первых изображений был чрезвычайно радостным. «Это было удивительно!» — говорит она. «Ребенок был таким активным, растягивался и пинался».
Обычно вам не разрешается снимать собственное видео или фото, находясь в комнате для сканирования, но большинство больниц NHS разрешат вам забрать фотографию сканированного изображения после окончания вашего визита.Затраты на них различаются и не всегда отмечаются заранее, поэтому обязательно возьмите с собой немного наличных.
(Если вам нужно много глянцевых цветных фотографий или, может быть, даже видео, вы можете заказать частное сканирование, но лучше подождать, пока вы не достигнете 16-й недели беременности, когда можно будет увидеть гораздо больше «детских деталей». )
Следует ли мне отвести партнера на сканирование?
Ваш партнер (или другой близкий родственник) всегда будет рад пойти с вами, но это, конечно, полностью зависит от вас.Большинство будущих мам, вероятно, сочли бы хорошей идеей иметь компанию, особенно если вас беспокоит сканирование.
«Сканирование может быть очень эмоциональным», — говорит Джейн Фишер, директор благотворительной организации Antenatal Results and Choices (ARC) по поддержке тестирования. «Возможно, вам понадобится кто-то, кто поддержит вас».
Могу ли я показать другим своим детям сканирование?
Вам нужно будет проконсультироваться по этому поводу в своей больнице, и вы должны быть готовы к тому, что они скажут «нет» — довольно много больниц не допускают маленьких детей в отделения УЗИ для беременных.
«Политика в отношении детей может быть очень разнообразной, — говорит Найджел. «Выполнение сканирования требует от сонографиста интенсивной концентрации, поэтому [многие больницы считают, что] чем меньше отвлекающих факторов, тем лучше».
Смогу ли я по сканированию определить, мальчик у меня или девочка?
«Политика большинства трастов NHS заключается в том, чтобы не давать заключения при этом сканировании», — говорит Найджел. «Обычно это предлагается только при сканировании аномалий [ваше второе плановое сканирование, которое проводится примерно через 20 недель].Однако частные провайдеры могут предложить это раньше ».
Если вы хотите, чтобы самому предугадывать пол своего ребенка, есть несколько теорий, которые вы можете опробовать, когда у вас будет 12-недельная отсканированная фотография. К ним относятся теория шишек, теория черепа и теория трех линий.
Получу ли я результат сразу?
В значительной степени — даже если это не такие уж хорошие новости.
«Если со сканированием явно возникла проблема, вам сообщат об этом в тот же день», — говорит Найджел.«И вас, вероятно, направят прямо к специалисту, который поможет вам принять решение о дальнейших тестах».
Единственное исключение из правила немедленных результатов иногда является результатом комбинированного тестирования на синдром Дауна, синдром Эдвардса и синдром Патау (если вы согласны с этим).
Чтобы получить полные результаты, необходимо совместить результаты сканирования, связанные с затылочной прозрачностью (NT), с результатами анализа крови. Если вы еще не сдавали анализ крови (время проведения этих анализов варьируется от больницы к больнице) или если результаты вашего анализа крови не поступили вовремя, чтобы оба результата были объединены в окончательный результат, у вас будет подождать, чтобы получить этот результат от вашей акушерки позже (спросите, когда это может быть).
Что мне скажут результаты?
Если все в порядке, и ваша беременность прогрессирует должным образом — а это бывает примерно в 95% случаев — вам сообщат официальную дату родов или предполагаемую дату родов (EDD), и вам сообщат, как именно вы беременны. Вы.
Вы можете обнаружить, что ваш EDD наступил на несколько дней позже или раньше, чем вы думали. «Мне было 11 недель, 6 дней, когда я пришла [на сканирование], — говорит squeak185, — но они отодвинули мои даты на 5 дней назад, так как ребенок был немного меньше.”
Вам также сообщат, есть ли у вас двойня, тройня (или больше) — хотя вы, вероятно, заметили это уже на мониторе сканирования!
Если ваше сканирование обнаружит что-либо, вызывающее беспокойство, это может включать:
- невынашивание беременности. В очень редких случаях (примерно в 1% беременностей) сонографист не может определить сердцебиение ребенка. Обычно это происходит потому, что на более раннем этапе вашей беременности ребенок умер или не смог развиться, но у вас, возможно, не было никаких признаков или симптомов (например, боли или кровотечения).Если это произойдет с вами, есть несколько возможных следующих шагов; Вам дадут совет специалиста — и пора решиться.
- Проблема развития . Иногда сонографист обнаруживает аномалию, которая может указывать на проблемы с развитием вашего ребенка. Если это произойдет с вами, вас направят к консультанту по фетальной медицине для получения дополнительных рекомендаций и анализов.
- Плацента низколежащая. Обычно это не рассматривается как срочное беспокойство.Вероятно, это будет просто отмечено в вашем файле и тщательно проверено позже при 20-недельном сканировании.
- Повышенная оценка NT. В тот день вам могут сообщить, если результат теста на затылочную прозрачность выше 3,5 мм. «Этот повышенный NT иногда может быть индикатором проблемы в развитии ребенка», — объясняет Джейн Фишер из ARC. Но это нужно рассматривать в сочетании с анализом крови. Если, когда это будет сделано, «вам, — говорит Джейн, — предложат встречу с консультантом, чтобы обсудить возможные последствия.«Что может включать дополнительные тесты, включая НИПТ, амниоцентез или сердечно-сосудистую систему. « Хотя это может вызывать беспокойство, — говорит Джейн, — важно помнить, что многие дети, у которых показатель NT выше среднего, действительно развиваются нормально».
Я так беспокоюсь об этом сканировании? Должна ли я быть?
Конечно, вы беспокоитесь (а также взволнованы идеей увидеть своего ребенка). Мы все! Но это действительно помогает попытаться смотреть на вещи в перспективе: вероятность того, что с вашим ребенком что-то не так, очень, мала.
«Хотя быть готовым — это хорошо, будьте уверены, что проблема возникает только в 3-5% сканирований», — говорит Джейн.
Даже если есть проблема, она вполне может оказаться не такой уж серьезной или чем-то, с чем легко справятся специалисты.
И всегда есть поддержка и совет. «Если возникнет проблема, вас поддержат и направят к специалисту», — говорит Джейн. Вы также можете позвонить обученному персоналу по горячей линии ARC (с понедельника по пятницу с 10.00 до 17.00).30 вечера) на 0845077 2290 (или 0207713 7486 с мобильного.)
Но, прежде всего, помните, что по крайней мере для 95% из нас сканирование будет в порядке, и мы пойдем домой с этим потрясающим (и слегка заплаканным) первым фото.
Как написано на форуме kew25: «Я так волновался. К тому времени, как меня вызвали, у меня буквально был приступ астмы. Но это было здорово. Я видел его небольшое сердцебиение (теперь я думаю, что это мальчик!), Он подпрыгивал вверх и вниз и пинал руками и ногами! Это действительно было здорово — муженек даже накатился! »
Подробнее:
Сканирование за 12 недель | SO + GI Scan
Через 12 недель: сканирование затылочной прозрачности
Сканирование затылочной прозрачности (NT) или «12-недельное сканирование» — это ультразвуковое исследование, проводимое в первом триместре между 11 годом.5 недель и 13 недель, шесть дней. Это сканирование сочетается с анализом крови, который исследует два конкретных гормона беременности: свободный бета ХГЧ и PAPP-A (белок плазмы А, связанный с беременностью). Этот комбинированный тест представляет собой чрезвычайно точный неинвазивный скрининговый тест, позволяющий выявить у плода риск синдрома Дауна, а также других хромосомных аномалий и некоторых серьезных структурных аномалий. Чувствительность к этому только недавно затмила НИПТ. Скрининговый ультразвуковой тест неинвазивен и не имеет побочных эффектов или осложнений.
Однако он не даст однозначного ответа на вопрос, присутствует ли такая проблема, как синдром Дауна. Единственный способ диагностировать синдром Дауна или другие хромосомные аномалии — это пройти диагностический тест — сердечно-сосудистую систему или амниоцентез — и проверить клетки плода. Эти тесты являются инвазивными и требуют введения иглы в брюшную полость и матку матери и, следовательно, несут небольшой риск выкидыша.
Многие пациенты не хотят проходить диагностический тест из-за небольшого риска выкидыша и предпочитают пройти ультразвуковой скрининг — сканирование NT, чтобы помочь им решить, хотят ли они приступить к тестированию плода.К сожалению, хотя NT в сочетании с биохимическим анализом крови в первом триместре является очень точным скрининговым тестом, доступным для выявления хромосомных аномалий, он не позволяет выявить все плоды, пораженные синдромом Дауна или другими хромосомными аномалиями.
Хромосомные аномалии возникают при изменении числа или структуры хромосом. Обычно у нас 46 хромосом, 23 пары с номерами 1-22 и пара половых хромосом.
У мальчиков XY, у девочек XX. Наиболее частая хромосомная аномалия, наблюдаемая при рождении, — это синдром Дауна.При синдроме Дауна присутствует дополнительная копия хромосомы 21, что дает в общей сложности 47 хромосом.
Аккредитованные практики:
Чтобы быть уверенным, что сканирование NT выполняется правильно, важно, чтобы сканирование выполнялось в аккредитованной клинике. Компьютерный пакет NT был разработан Лондонским фондом медицины плода в 1990-х годах и был основан на более чем 100 000 беременностей.
Строгий аудит ультразвуковой диагностики NT, выполняемый каждой аккредитованной практикой в мире, проводится несколько раз в год.Это гарантирует, что проверка сканирования NT выполняется правильно. Недавно Королевский австралийский колледж акушеров и гинекологов взял на себя регулярный аудит австралийских практик.
Преимущества 12-недельного сканирования NT
У прохождения 12-недельного сканирования NT есть несколько преимуществ, в том числе:
- Оценить индивидуальный риск синдрома Дауна и других хромосомных аномалий
- Экран для позвоночника
- Более точный срок беременности
- Диагностика многоплодия
- Диагностика несостоятельности беременности на ранних сроках
- Позволяет раннее обнаруживать некоторые серьезные отклонения от нормы
NT и синдром Дауна
В конце первого триместра под кожей плода в задней части головы и на шее обычно остается небольшое количество жидкости.Эта жидкость называется затылочной прозрачностью (NT), и ее можно легко и точно измерить с точностью до десятых долей миллиметра.
Когда имеется лишняя жидкость и значение NT толще, чем обычно, существует связь с хромосомными аномалиями, такими как синдром Дауна, и некоторыми структурными аномалиями у плода. Не все дети с повышенным NT-размером имеют синдром Дауна или какие-либо структурные аномалии.
Лишняя жидкость на затылке и шее обычно исчезает к 18 неделям.Сама по себе жидкость не является аномалией и не причиняет вреда ребенку, но может быть просто признаком потенциальной проблемы. Младенца измеряют от головы до низа, чтобы определить длину макушки до крупа, а также измеряют прозрачность затылочной части. Эти измерения вводятся в компьютерную программу вместе с датой рождения пациента и биохимическим анализом крови в первом триместре. Затем компьютер вычисляет возрастной риск развития синдрома Дауна у пациентки и новый индивидуальный риск этой беременности.Затем результаты обсуждаются с пациентом. Комбинированный результат NT предоставит пациенту оценку риска. Это будет либо высокий риск (риск более 1 из 300), либо низкий риск (риск менее 1 из 300). Поскольку это скрининговый, а не диагностический тест, даже при низком расчетном риске синдром Дауна не исключен полностью и все же может иногда возникать.
Свободный BhCG и PAPPA и синдром Дауна
Уровень
Free — BhCG (бета-хорионический гонадотропин человека) и PAPP-A (белок-А плазмы, связанный с беременностью) можно определить с помощью анализа крови.Лучше всего это делать за 10 недель, примерно за две недели до сканирования NT, но это также можно сделать непосредственно перед сканированием NT или в тот же день. Уровень PAPP-A имеет тенденцию быть ниже, а уровень BhCG имеет тенденцию быть выше при беременностях с синдромом Дауна.
Точность прозрачности затылочной кости
Когда УЗИ сочетается с анализом крови в первом триместре (BhCG и PAPPA) и носовой кости, частота обнаружения увеличивается до 95%. Ни один из этих скрининговых тестов не может дать 100% -ное выявление.Если беременная женщина хочет полностью исключить хромосомную аномалию, ей следует подумать о пренатальном тестировании с помощью CVS или амниоцентеза. Также рекомендуется генетическое консультирование. Результаты обследования будут доступны вам вскоре после обследования. Один из наших генетических консультантов или врачей будет доступен для обсуждения результата и вариантов дальнейшего тестирования.
3D / 4D изображений за 12 недель:
УЗИ при беременности — УЗИ для женщин Мельбурн
УЗИ при беременности
Ультразвук — это комплексное исследование для оценки вашей беременности.Это важнейший тест для выявления структурных аномалий плода, многоплодной беременности и проблем с плацентой.
До 12 недель
Ультразвук на ранних сроках беременности подтвердит, что есть один плод, что он жив, правильного размера и в правильном положении. Сроки могут быть изменены в это время в зависимости от размера плода, и может быть поставлен диагноз близнецов.
УЗИ 12-13 недель
Во время этой беременности все основные органы и структуры у плода сформированы, поэтому сейчас хорошее время для первой детальной оценки анатомии плода.В это время могут быть обнаружены некоторые серьезные структурные аномалии. Также оценивается прозрачность затылочной кости, которая используется для скрининга синдрома Дауна и других хромосомных аномалий на ранних сроках беременности. Сканирование обычно выполняется вместе с анализом крови — либо неинвазивным пренатальным тестом (НИПТ), либо скринингом материнской сыворотки (MSS).
Идеальное время для прохождения этого УЗИ — 12 недель и 5 дней, поскольку анатомические анатомические структуры лучше всего ближе к 13 неделям, чем только к 12 неделям.
20-22 неделя УЗИ
Подробное сканирование в середине триместра является самым важным сканированием во время беременности.Это оптимальное время для обнаружения аномалий плода. Также будут изучены другие вопросы, такие как место расположения плаценты и рост. Как правило, вид на ребенка отличный, и родители очень любят это сканирование. Изображения и короткие видеоклипы можно отправлять прямо на телефон, чтобы поделиться ими с семьей и друзьями.
Через 26 недель
Ультразвук, выполняемый после 26 недель беременности, в первую очередь предназначен для оценки роста и благополучия плода. Анатомия плода будет рассмотрена, однако на поздних стадиях беременности просмотры ограничены.Конечности плода и / или головка плода, помещенная глубоко в таз, могут скрыть структуру плода. Некоторые взгляды трудно интерпретировать будущим родителям.
Что такое шейка матки?
Шейка матки — это нижняя часть матки, где матка соединяется с влагалищем. Во время беременности он размягчается и истончается, а во время родов расширяется. Это «динамичный» орган, который может сокращаться и удлиняться.
Что такое измерение длины шейки матки?
Укорочение шейки матки связано с повышенным риском преждевременных родов.Раннее вмешательство с помощью лекарств, таких как прогестерон или наложение шейного шва, может помочь предотвратить преждевременные роды и продлить срок беременности.
Состояния, связанные с повышенным риском укорочения шейки матки:
- предыдущие преждевременные роды или преждевременный разрыв плодных оболочек
- многоплодная беременность
- кровотечение при беременности
- инфекций
- аномалия матки
- Хирургия шейки матки, такая как коническая биопсия или множественное иссечение большой петли зоны трансформации (LLETZ)
Ваш врач посоветует, нужна ли вам оценка длины шейки матки и когда ее следует начинать.
Нормальная шейка матки
Короткая шейка матки с вливанием околоплодных вод в цервикальный канал
Шейка короткая с шейным швом
Один из трех преждевременных родов без объяснений. Существует тесная взаимосвязь между длиной шейки матки в середине беременности и риском преждевременных родов. Измерение длины шейки матки позволяет точно предсказать этот риск.
Недоношенные дети имеют повышенный риск проблем со здоровьем, особенно с дыханием, кормлением, инфекциями и длительной инвалидностью.Чем раньше рождается ребенок, тем серьезнее эти проблемы. Если ребенок родился до 24 недель беременности, к сожалению, маловероятно, что ребенок выживет. Младенцы, которые выживают после таких преждевременных родов, часто имеют серьезные и долгосрочные проблемы со здоровьем. Тем не менее, более восьми из десяти недоношенных детей, рожденных после 28 недель, выживают, и лишь небольшое число из них будет иметь серьезную длительную инвалидность.
Шейку матки обычно оценивают на УЗИ 12–13 и 20–22 недель.Обычно это делается абдоминально. Если шейка матки кажется короткой, формальное измерение будет выполнено с помощью трансвагинального ультразвукового исследования. Женщины из группы повышенного риска будут регулярно проходить трансвагинальное УЗИ раз в неделю / две недели для наблюдения за шейкой матки. Шейку матки наиболее точно измеряют с помощью трансвагинального ультразвукового исследования.
Какова нормальная длина шейки матки?
Средняя длина шейки матки составляет 36 мм, и существует известное нормальное распределение. Примерно у 1% женщин длина составляет 15 мм или меньше.Это пороговое значение обычно используется для определения группы высокого риска, с повышенным риском преждевременных родов. При бессимптомной беременности двойней на сроке от 20 до 24 недель применяется обрезка 25 мм.
Может ли УЗИ влагалища навредить мне или моему ребенку?
Измерение длины шейки матки с помощью УЗИ влагалища считается безопасным при беременности и хорошо переносится женщинами. Это не увеличивает риск разрыва плодных оболочек или кровотечения и не причиняет вреда ребенку каким-либо иным образом.
УЗИ | Беременность, рождение ребенка и рождение ребенка
При ультразвуковом сканировании используются звуковые волны для создания изображения вашего ребенка в утробе матери. Изображение будет отображаться на экране, который вы сможете увидеть. Большинство сканирований выполняется квалифицированным специалистом в области здравоохранения, который называется сонографистом. Эти сканирования безболезненны и не представляют опасности для вас или вашего ребенка.
Какие виды УЗИ предлагаются во время беременности?
Во время беременности предлагается 3 основных типа УЗИ.
Сканирование свиданий можно использовать для подтверждения срока родов, если вы не уверены в своем последнем менструальном периоде или дате зачатия. Обычно его предлагают беременным женщинам на сроках от 10 до 13 недель, но можно проводить в любое время, начиная с 6 недель.
Может быть предложено сканирование прозрачности шеи, чтобы помочь вам определить риск хромосомной аномалии у вашего ребенка. Это может быть сделано как часть сканирования датировки, или это может быть сделано отдельно. Возможно, вам порекомендуют сдать анализ крови.
Морфологическое сканирование или сканирование аномалий — это подробное ультразвуковое сканирование, при котором исследуется тело ребенка и определяется положение плаценты, пуповины, околоплодных вод вокруг ребенка, а также матки и шейки матки. Обычно это делается на сроке от 18 до 20 недель.
Иногда во время беременности УЗИ проводят чаще. Это может произойти, если:
- у вас двойня или тройня
- у вас осложнение беременности
- Ваш лечащий врач обеспокоен состоянием здоровья вашего ребенка
Как делается УЗИ?
Большинство ультразвуковых исследований, которые проводятся после 10 недель беременности, проводятся абдоминально.Сонограф поместит немного геля на ваш живот и проведет ручным устройством, называемым датчиком, по вашему животу, чтобы получить изображение вашего будущего ребенка.
Для УЗИ брюшной полости в первом триместре вам может потребоваться выпить несколько стаканов воды. Это делается для того, чтобы ваш полный мочевой пузырь вытолкнул вашу матку из таза, позволяя четко видеть ребенка на ультразвуковых изображениях.
Иногда сонографисту необходимо провести УЗИ влагалища. Зонд, используемый для этого, не должен входить очень глубоко, поэтому большинство женщин считают, что он удобно помещается во влагалище.Это может быть рекомендовано, если:
- ваша беременность менее 8 недель
- у вас лишний вес
- ребенок находится глубоко внутри вашего живота
Сколько стоит УЗИ?
Нет простого ответа. Medicare покрывает некоторые расходы на ультразвуковое обследование, но не другие. Некоторые схемы частного медицинского страхования покрывают часть расходов. Перед тем, как пройти УЗИ, посоветуйтесь с врачом, акушеркой или лицом, проводящим УЗИ, о расходах.
Обязательно ли мне проходить ультразвуковое сканирование во время беременности?
Это ваш выбор, проходить ли вам ультразвуковое сканирование во время беременности. Многие женщины находят обнадеживающим, узнав, здорова ли у них беременность, и помогают подготовиться к родам. При обнаружении каких-либо отклонений можно также организовать немедленную помощь специалиста, который поможет вести беременность и подготовиться к родам.
Если вы не уверены, хотите ли вы пройти сканирование, вы можете обсудить это со своей акушеркой или врачом, чтобы помочь принять правильное решение за вас.
12-недельное УЗИ — Медицина материнского плода
12-недельное ультразвуковое исследование может проводиться с 11 недель 4 дней до 13 недель 6 дней. Сканирование обычно выполняется трансабдоминально. Иногда может потребоваться трансвагинальное сканирование.
Цели 12-недельного УЗИ:
- Точно датировать беременность (если это еще не было сделано).
- Для диагностики типа многоплодной (или многоплодной) беременности. Важно знать, есть ли у каждого близнеца своя плацента или у них общая плацента.Если они разделяют плаценту, желательно более внимательно следить за беременностью.
- Проверить, нормально ли растет и развивается ребенок. Некоторые серьезные аномалии могут быть видны через 12 недель, но гораздо лучше пройти ультразвуковое обследование на 20-22 неделе, чтобы исключить структурные аномалии, насколько это возможно.
- Для оценки риска синдрома Дауна и других хромосомных аномалий.
Ваш индивидуальный риск этой беременности рассчитывается с учетом вашего возраста, измерения уровня гормонов в крови и результатов ультразвукового исследования.
Личный риск синдрома Дауна
Большинство младенцев нормальные. С другой стороны, каждая женщина, независимо от ее возраста, имеет небольшой риск рождения ребенка с физическими или умственными недостатками.
Единственный способ узнать наверняка, есть ли у ребенка хромосомная аномалия или нет, — это сделать инвазивную процедуру, такую как образец ворсин хориона или амниоцентез. Риск выкидыша при этих процедурах составляет около 1/300. Самый точный, но самый дорогой скрининговый тест на синдром Дауна — это неинвазивное тестирование ДНК плода.Ультразвуковое исследование между 11 и 13 неделями также позволяет оценить риск синдрома Дауна, который зависит от:
- Ваш возраст,
- уровень двух гормонов (свободный ß-ХГЧ и PAPP-A) в крови и
- УЗИ: особенно толщина жидкости за шеей ребенка (толщина затылочного просвета) и возможные структурные аномалии. Чтобы уточнить оценку риска, также можно оценить носовую кость, частоту сердечных сокращений и кровоток в вене между пуповиной.
После ультразвукового исследования с вами будет обсужден риск синдрома Дауна и других хромосомных аномалий (трисомия 13 и 18). На основании оценки риска вы можете решить, хотите ли вы инвазивное тестирование (с помощью образца ворсинок хориона или амниоцентез) (обычно, если риск выше 1: 300) или неинвазивное тестирование ДНК.
Оценка риска остается проверочным тестом. При оптимальных обстоятельствах тест выявляет 90% детей с синдромом Дауна с вероятностью 5% ложноположительного результата.Оптимальные условия включают анализ крови, сделанный в период от 8 до 10 недель, и ультразвуковое исследование, проводимое кем-то, имеющим специальную подготовку и чьи ультразвуковые исследования подлежат независимому контролю качества. (Хотя анализы крови проводятся ранее, их результаты принимаются во внимание только после получения результатов ультразвукового исследования.)
Анализы крови наиболее точны, когда они проводятся между 8 и 10 неделями (хотя их можно делать до 14 недель). Включение анализов крови повышает общую точность скрининга на синдром Дауна.Поэтому мы настоятельно рекомендуем сдавать анализ крови (на PAPP-A и свободный b-HCG) между 8 и 10 неделями.
Также рекомендуется сделать УЗИ в 20 недель, чтобы исключить физические проблемы.
Личный риск преэклампсии
Преэклампсия — это опасное состояние во время беременности: высокое кровяное давление, вызванное беременностью, опасно для вас и ребенка. Риск может быть рассчитан так же, как и расчет риска синдрома Дауна, на основе вашего фонового риска, результатов гормональных тестов, физического и ультразвукового обследования.90% ранней преэклампсии (развивающейся до 34 недель) можно обнаружить (для 10% ложноположительного риска), а 80% ранней преэклампсии можно предотвратить с помощью низких доз аспирина и добавок кальция. Как и в случае скрининга синдрома Дауна, наиболее точные результаты получают практикующие врачи, имеющие соответствующую подготовку и аккредитацию.
Общие
Ваш муж или партнер могут присоединиться к вам во время ультразвукового сканирования. Другой друг или ваши родители (или родственники) также приветствуются. Однако имейте в виду, что слишком большое количество людей может помешать вам и вашему мужу сосредоточиться, если нужно объяснить что-то конкретное.Брать с собой маленьких детей обычно скучно для ребенка и отвлекает вас самих.
Во время УЗИ желательно пустой мочевой пузырь. Пожалуйста, не пейте чай, кофе и не ешьте шоколад заранее, чтобы ребенок шевельнулся во время ультразвукового исследования — это может привести к тому, что ребенок будет двигаться так сильно, что обследование будет труднее.
Краткая история сонографии в акушерстве и гинекологии
Клинические исследования в акушерстве
Развитие сканирования в реальном времени оказало большое демократизирующее влияние на акушерское сканирование, которое больше не ограничивалось элитной группой экспертов в нескольких крупных центрах.Сканеры реального времени, будучи недорогими, теперь были широко доступны, и многие опытные практики статического сканирования были удивлены (и немало смущены) тем, как быстро их младшие врачи, акушерки и сонографы стали экспертами в сканировании почти в одночасье.
Биометрия плода: Простота, с которой можно было манипулировать зондом, означала, что были измерены многие структуры плода и было разработано большое количество диаграмм различных плоскостей и органов. Например, диаграммы межорбитального диаметра (Mayden et al., 1982), длинные кости, длина стопы, длина уха, размеры практически каждого органа плода и множественные соотношения между такими параметрами, как бедро к стопе, были получены в течение нескольких лет. Однако стандартные измерения CRL, BPD, окружности головы и окружности живота, которые были разработаны в эпоху статики, оставались стандартными биометрическими измерениями плода для оценки роста с добавлением только длины бедренной кости (которую теперь было легче измерить), включенной в уравнения для плода. прогнозы веса и роста (Hadlock et al., 1985).
Активность плода: исследования поведения плода были вдохновлены лидерами в области биологии развития, такими как Джеффри Доус в Оксфорде и Хайнц Прехтль в Неймегане. Возможность отслеживать движения плода с помощью ультразвука вызвала большой интерес к вопросу о том, может ли количественная оценка этих движений и особенно дыхательных движений плода быть полезной для оценки благополучия плода. В конце 1970-х детальные исследования с использованием маркеров событий на самописце были проведены группами под руководством Карела Марсала в Мальмё (Marsal et al., 1976), Джон Патрик в Лондоне, Онтарио и Алистер Робертс в Лондоне. Количественно оценивали время, частоту и количество эпизодов движения или дыхания плода и определяли поведенческие состояния. И дыхательные движения плода, и его активность являются эпизодическими и редко совпадают, поэтому была использована концепция измерения общей активности плода в течение 30-минутного периода. Хотя существует связь между снижением общей активности и ЗВУР, тест имел низкую прогностическую ценность для положительного результата из-за большого физиологического разброса частоты как дыхательной, так и двигательной активности (Marsal, 1978).По этой причине в Европе измерение активности плода вышло из употребления как средство оценки благополучия плода. Однако в США Фрэнк Мэннинг и Ларри Платт в 1980 году включили оба этих показателя в 30-минутный тест биофизического профиля плода (Manning et al., 1980), который также включал оценку околоплодных вод, тонуса плода и нестрессовый тест (CTG). сердца плода. Этот тест с небольшими изменениями стал основой оценки благополучия плода в Соединенных Штатах на протяжении более 20 лет.Однако в Европе исследователи все чаще обращались к ультразвуковой допплерографии, чтобы решить проблему, касающуюся того, как эффективно оценить благополучие плода и оптимизировать время родов при наличии у плода компромисса.
Оценка Допплера: Демонстрация формы волны пупочной артерии с помощью слепой непрерывной волны (CW) Doppler была описана еще в середине 1960-х годов в Осаке, Япония, а в 1977 году D.E. Фитцджеральд и Джон Драмм из Дублина использовали статическое двухмерное сканирование, чтобы определить, где следует разместить зонд, но ни одна из этих двух групп не продолжила свои наблюдения.Две группы инициировали импульсные допплеровские исследования плода. В Австралии Роберт Гилл, работавший с группой Коссофф, измерил скорость потока в пупочной вене (Gill et al., 1981). Однако большая длина пути Octason препятствовала измерению высокоскоростного артериального потока, и эта система была непрактичной для клинических исследований Доплера. Стурла Эйк-Нес, работающий в отделе Карела Марсала в Мальмё, описал первую дуплексную систему линейных массивов (Eik-Nes et al., 1980), в которой импульсный доплеровский зонд со смещением был прикреплен под фиксированным углом в 52 градуса.Он измерил скорости кровотока из аорты плода и обнаружил, что они были снижены у плодов с ЗВУР. Оборудование, подобное дуплексной доплеровской системе Malmo, использовалось сотрудниками нескольких академических подразделений в Европе с начала до середины 1980-х годов для определения реакции кровообращения плода на гипоксию. Было обнаружено, что измерения абсолютной скорости уступают анализу формы волны, особенно индекса пульсации при оценке изменений кровообращения плода до гипоксии. Юрий Владимиров из Роттердама первым обратил внимание на компенсаторное усиление мозгового кровообращения или «централизацию кровообращения плода», связанное с IUGR-плодами (Wladimiroff et al., 1986). Владимирофф также коррелировал изменения кровообращения с поведенческими состояниями (Wladimiroff 1994), в то время как Кэмпбелл, Дэвид Гриффин и Кипрос Николаидес из больницы Королевского колледжа в Лондоне коррелировали эти изменения с газами крови, полученными с помощью кордоцентеза (Bilardo et al., 1990). В Австралии Брайан Трудингер и Уорвик Джайлз заново открыли важность формы волны пупочной артерии и установили значение отсутствия и обратного конечного диастолического потока (Trudinger et al., 1986). В 1983 году Кэмпбелл и его группа описали форму волны в маточной артерии и появление зазубрин, которые вместе с высоким индексом сопротивления были связаны с преэклампсией (Campbell et al., 1982). Его группа впоследствии использовала это открытие для скрининга популяции беременных на 24 неделе беременности для прогнозирования последующего развития преэклампсии и ЗВУР и показала высокую чувствительность к тяжелым формам этих состояний (Harrington et al., 1996).
Появление цветного допплера в качестве неотъемлемой части ультразвукового аппарата значительно облегчило визуализацию сосудов плода, были исследованы практически все артерии плода (например, почечная, внутренняя, церебральная) и составлены диаграммы гестационных изменений ИП при различных клинических обстоятельствах.В начале 90-х основными сосудами, изучаемыми для оценки благополучия плода, были пупочная артерия и средняя мозговая артерия. Хотя они были полезны, они не лучше, чем антенатальная КТГ, в определении оптимального времени для рождения скомпрометированного плода. Это привело к тому, что несколько групп исследовали венозную сторону кровообращения плода. Первоначальные исследования были сосредоточены на нижней полой вене, но в 1991 году в важной статье Lancet Торвид Кисеруд из группы Эйк-Нес в Тронтхейме, Норвегия, описал измерение пульсации венозного протока (Kiserud et al., 1991), который стал ключевым показателем сердечной функции и индикатором асфиксии плода. Благодаря современному оборудованию, допплеровская оценка кровообращения плода, особенно пупочных и средних церебральных артерий, а также венозного протока, теперь признана фундаментальным требованием для оценки состояния плода и сроков доставки скомпрометированного плода. Еще одним важным применением Доплера было его использование в качестве неинвазивного метода диагностики анемии у иммунизированных резус-фактором плодов, которое было популяризировано Джанкарло Мари и группой из Йельского университета после публикации статьи в Медицинском журнале Новой Англии в 2000 году (Mari et al., 2000).
Прогнозирование преэклампсии и ЗВУР с помощью допплерографии маточной артерии было дополнительно изучено Николаидесом в очень крупных многоцентровых исследованиях. В 2001 году они показали, что PI маточной артерии, выполненная на 23 неделе, предсказывала, что у 85% женщин разовьется тяжелая преэклампсия, только при 5% положительном результате скрининга (Papageorghiou et al., 2001). Одна из проблем заключается в том, что профилактика с помощью таких агентов, как аспирин в низких дозах, кажется неэффективной. Николаидес и другие в настоящее время изучают возможность скрининга на преэклампсию в первом триместре (когда профилактическая терапия оказывается эффективной) с использованием допплера маточной артерии и биохимических маркеров, таких как PlGF и PAPP-A (Akolekar et al., 2013).
Преждевременные роды: преждевременные роды являются главной причиной неонатальной смерти и инвалидности, а уход за недоношенным ребенком стоит очень дорого. Хотя причин самопроизвольных преждевременных родов много, и они не до конца изучены, наиболее частым последним путем является укорочение и стирание шейки матки. Несколько исследований в начале 1980-х годов с использованием трансабдоминальной сонографии привлекли внимание к связи между короткой шейкой матки и воронкой с цервикальной недостаточностью. Фрэнк Андерсен из Анн-Арбор, штат Мичиган, первым обратил внимание на превосходство трансвагинального сканирования (Andersen et al., 1990) и обеспечивали риск преждевременных родов в зависимости от длины шейки матки. Последующие исследования, проведенные Джеем Ямсом из Колумбуса, штат Огайо (Iams et al., 1996), Кипросом Николаидесом из Королевского колледжа в Лондоне, подтвердили, что скрининг на сроке беременности около 23-24 недель предсказывает у большого процента женщин преждевременные роды. Например, Николаидес обследовал более 32000 женщин на сроке 23 недели и смог идентифицировать 50% женщин, родивших до 33 недель беременности, используя отрезок шейки матки длиной 15 мм (Heath et al., 1998). К сожалению, шейный серкляж не является эффективным для продления срока беременности у этих женщин, но два крупных исследования, проведенные группой Николаидес в Лондоне и группой Роберта Ромеро в Государственном университете Уэйна, Детройт, продемонстрировали, что после универсального скрининга между 19 и 24 неделями Значительное продление срока беременности у женщин с укороченной шейкой матки при сонографии может быть достигнуто с помощью ежедневного вагинального лечения прогестероном (Romero et al., 2011).
Скрининг аномалий плода: после внедрения сканирования в реальном времени появилось большое количество обзорных статей, в которых задокументирован опыт третичных центров в диагностике широкого спектра аномалий практически каждого органа тела плода.К середине 1980-х годов большинство больниц ввели скрининг на аномалии плода как часть рутинного 20-недельного сканирования. Многие из опубликованных в то время исследований были недействительными из-за низкого уровня выявления аномалий у новорожденных (распространенность должна составлять от 2 до 3 процентов). Спорное американское многоцентровое исследование (RADIUS), опубликованное в 1993 году (Ewigman et al., 1993), продемонстрировало низкий уровень выявления 17% для раннего выявления аномалий плода, но такого опыта не было в европейских центрах.Многоцентровые исследования, как правило, имели более низкие показатели выявления, чем исследования в отдельных центрах. Например, в большом бельгийском многоцентровом исследовании Сальватора Леви, проведенном в период с 1990 по 1992 год, только 40% плодов с аномалиями были обнаружены до 23 недель (Levi et al., 1991), в то время как Carrera в одном центре в Барселоне сообщил о 85% -ном уровне выявления в аналогичный период времени (Carrera et al., 1995).
Пороки сердца плода: впервые появилась возможность диагностировать сердечные аномалии.В 1980 году Линдси Аллан из больницы Королевского колледжа в Лондоне и Чарльз Кляйнман из Йеля опубликовали две революционные статьи по эхокардиографии плода в реальном времени. В своем классическом исследовании Аллан (Allan et al., 1980) был первым, кто описал систематическое обследование сердца для демонстрации 4-х камерного обзора и трактов оттока, а также опубликовал изображения 8 классических ультразвуковых изображений вместе с анатомическими коррелятами и был одним из первая, которая продвигает рутинный скрининг на сердечные аномалии плода.
Страница из классической статьи Линдси Аллана 1980 года в British Heart Journal, на которой показаны 8 классических изображений сердца плода, положивших начало эхокардиографии плода.
В 1997 году SJ Yoo (Yoo et al., 1997) описал дополнительный классический вид, а именно вид оттока с тремя сосудами. Появление цветного допплера облегчило исследования внутрисердечного кровотока с группами под руководством Грега Девора (DeVore et al., 1987), Рабиха Чауи и Ульриха Гембруха, внесших значительный вклад.
Хромосомные аномалии плода: до революции в реальном времени амниоцентез предлагался группе «высокого риска» женщин старше 35 лет, но эта политика не позволяла диагностировать 70 процентов детей с синдромом Дауна, рожденных от более молодых женщин. . В 1985 году Берил Бенасерраф и ее группа в Бостоне впервые описали, что увеличение размеров затылочной кожной складки во втором триместре было связано с синдромом Дауна (Benacerraf et al., 1985), а затем описали другие классические маркеры укорочения бедренной кости и пиелоэктазии во втором триместре.Впервые более молодым женщинам может быть предложен амниоцентез на основе комбинации маркеров. Решающий прорыв произошел в 1992 году, когда Кипрос Николаидес из King’s в Лондоне описал измерение затылочной прозрачности в первом триместре беременности при диагностике синдрома Дауна (Nicolaides et al., 1992). Николаидес и его группа впоследствии продемонстрировали связь повышенной прозрачности затылочной кости, отсутствия носовой кости, трикуспидальной регургитации и увеличения PI венозного протока с синдромом Дауна.Они объединили эти ультразвуковые маркеры с измерением сывороточного PAPP-A и свободного бета-ХГЧ (так называемых комбинированных биомаркеров), чтобы обеспечить отношение вероятности наличия синдрома Дауна. С помощью комбинированной программы биомаркеров 90 процентов плодов с синдромом Дауна выявляются при 5-процентном положительном результате скрининга. (Nicolaides, 2011) Поскольку CVS предлагается в качестве диагностического теста для женщин из группы повышенного риска, эта программа скрининга была принята во всем мире. Однако это, вероятно, изменится с появлением внеклеточного тестирования ДНК (Lo et al., 1997). Недавние исследования показали, что скрининг вкДНК в образце материнской крови на 10 неделе беременности (называемый неинвазивным пренатальным тестированием или НИПТ) выявляет более 99% случаев трисомии 21 при уровне ложноположительных результатов около 0,1% (Chiu et al. ., 2011), что является значительным улучшением комбинированных биомаркеров ультразвука и биохимии. Кроме того, в будущем cfDNA, вероятно, сможет выявлять широкий спектр хромосомных и генетических нарушений. В настоящее время для снижения затрат рекомендуется «тестирование на случай непредвиденных обстоятельств», включающее биомаркеры и вкДНК, но нет никаких сомнений в том, что НИПТ станет методом выбора в не столь отдаленном будущем.
Инвазивные процедуры: важность определения положения иглы во время амниоцентеза впервые была подчеркнута Йенсом Бангом в Копенгагене в 1973 году (Bang and Northeved, 1972) в эпоху статического сканирования, но немногие практикующие использовали его датчик с центральным отверстием и сканировал в это время обычно использовались для определения доступного пула жидкости без плаценты перед процедурой. Появление сканирования в режиме реального времени позволило выполнять инвазивные процедуры при постоянном зрении, что уменьшило кровоточивость и предотвратило повреждение плаценты, пуповины или плода.В 1974 г. в Йельском университете Джоном Хоббинсом и Морисом Махони была введена фетоскопия для пренатальной диагностики гемоглобинопатий (Hobbins and Mahoney, 1974) по эритроцитам плода, полученным из хорионической пластинки. Многие считали, что этот метод заменит методы под контролем УЗИ, особенно когда Родек и Кэмпбелл из King’s в Лондоне описали получение чистой фетальной крови из пупочной вены этим методом, а Нильс Ганеман и Ян Мор с помощью аналогичного инструмента получили трансзервирусную ткань хориона для генетической диагностики. .Однако в 1983 году Фернан Даффос и его коллеги из Парижа представили забор чистой крови плода из вставки пуповины с помощью прямого прокалывания под ультразвуковым контролем с использованием двух операторов (Daffos et al., 1983), а впоследствии Николаидес из King’s усовершенствовал метод работы с одним оператором двумя руками и назвал это кордоцентез. Он и его команда использовали этот метод для оценки степени тяжести анемии плода при резус-болезни, вытеснив, таким образом, старый метод, основанный на измерениях билирубина в околоплодных водах (Nicolaides et al., 1988). Николаидес и другие, такие как Джорджио Парди из Милана, также использовали эту технику для оценки аспектов кислотно-основного статуса плода и биохимии у ЗВУР плода (Pardi et al., 1987). Еще один гвоздь в крышку гроба для фетоскопии пришел с введением Стин Смидт-Йенсеном и Ганеманом в 1984 году трансабдоминальной тонкоигольной аспирации ворсин хориона (CVS) (Smidt-Jensen et al., 1984), которая была принята на вооружение. универсально для пренатальной диагностики генетических и кариотипических дефектов плода.
Фетоскопическая внутрисосудистая трансфузия была введена Rodeck (a) в 1981 году, но через 5 лет ее заменил метод кордоцентеза (b), введенный Nicolaides.
Терапия плода: лечение тяжелого резуса у плода с помощью внутрибрюшинного переливания крови под рентгеновским контролем было впервые предложено Лилли в 1959 году. Хансманн в 1968 году использовал возможности Vidoson «в реальном времени», чтобы упростить эту технику до процедуры под ультразвуковым контролем. (Хансманн и Ланг, 1971).Однако доступ к кровообращению плода побудил к разработке терапевтических процедур сначала с помощью фетоскопии (Rodeck et al., 1981), а затем с помощью кордоцентеза, такого как переливание крови плода при тяжелой резус-болезни (Nicolaides et al., 1986) и переливание тромбоцитов при аллоиммунной тромбоцитопении. . Ультразвуковые контролируемые процедуры иглоукалывания также использовались для установки шунтов для снятия обструкции в мочевыводящих путях и желудочках головного мозга или для слива жидкости из плевральных выпотов, но ни одна из этих процедур не показала значительного улучшения результатов, а в случае вентрикуломегалии состояние часто создавалось. худший.Две пренатальные хирургические процедуры, которые оказались полезными, включают комбинированное использование ультразвука и фетоскопии. В 1995 году Ив Вилль и Николаидес из Королевского колледжа в Лондоне продемонстрировали эффективность лазерной абляции сообщающихся сосудов плаценты при лечении синдрома переливания крови между двумя близнецами (Ville et al., 1992), и было показано, что этот метод лучше до лечебного амниоцентеза с точки зрения выживаемости плода. В 1998 году группа Харрисона в Сан-Франциско описала окклюзию трахеи плода с помощью фетоскопической хирургии под ультразвуковым контролем для лечения тяжелой диафрагмальной грыжи, а впоследствии Ян Депрест в Лёвене, Эдуард Гратакос в Барселоне и Кипрос Николаидес в Лондоне описали временную окклюзию эндоскопическим баллоном для этого состояния, что привело к в значительном улучшении результата.
Клинические исследования в гинекологии
Прогресс в гинекологическом сканировании был быстрым после внедрения трансвагинального зонда в реальном времени в середине 1980-х годов. До этой визуализации органов малого таза у пациентки был растянутый мочевой пузырь, который не только часто вызывал у нее страдания, но и часто выталкивал интересующую структуру за пределы фокусного расстояния датчика. Несмотря на это, были проведены важные исследования со статическими сканерами. Следуя первоначальным наблюдениям Дональда за характеристиками злокачественных опухолей яичников, Патрисия Морли и Эллис Барнетт из Глазго в 1970 году описали ультразвуковую дифференциальную диагностику новообразований яичников.В 1981 году Ник Кадар и Роберто Ромеро из Йеля (Kadar et al., 1981) описали дискриминационную зону (то есть минимальный уровень ХГЧ, который должен быть связан с внутриматочным мешком) для диагностики внематочной беременности. В 1979 году Йоахим Хакелоер, немецкий врач, работающий в творческом отпуске в Глазго, опубликовал свою классическую статью об отслеживании роста фолликулов яичников (Hackeloer and Robinson, 1978) и показал корреляцию между размером фолликулов и эстрадиолом в сыворотке крови. В 1985 году Джудит Адамс, работающая в отделении Говарда Джейкобса в Лондоне, определила классические ультразвуковые параметры для диагностики поликистозных яичников и впоследствии показала, что поликистоз яичников затронул 23% женского населения в репродуктивном возрасте.Однако появление трансвагинальной сонографии изменило диагностическое значение ультразвука в гинекологии.
Joachim Hackeloer (a) представил мониторинг фолликулов яичников и коррелировал размер фолликула (b) с уровнями эстрадиола (c). Это произвело революцию в управлении фертильностью и проложило путь к ЭКО.
Расстройства беременности на ранних сроках: важность понимания нормального эмбриогенеза была подчеркнута Иланом Тимором-Тритчем из Колумбийского университета, Нью-Йорк, который в конце 1980-х годов стал пионером концепции трансвагинальной «соноэмбриологии» (Timor-Tritsch et al., 1992), а затем он и другие исследователи описали диагноз ранних эмбриональных аномалий. Трансвагинальный зонд также произвел революцию в прямой диагностике внематочной беременности. Дэвид Ниберг и Рой Фили из Сан-Франциско (Nyberg et al., 1987) и Бруно Каччиаторе из Финляндии в конце 1980-х описали множество сонографических проявлений этого состояния и сообщили об успешности диагностики более 90%. В 1990-х годах практически в каждой больнице было отделение неотложной диагностики, где женщины с тазовой болью и кровотечением обследовались с помощью трансвагинального сканирования и чувствительного анализа крови на бета-ХГЧ.
Тазовые образования: TVS позволили лучше различать доброкачественные и злокачественные образования, и было несколько попыток создать систему оценки морфологических параметров, чтобы лучше определить дифференциальный диагноз. Сассон и Тимор Тритч из Нью-Йоркской больницы впервые описали такую систему оценок. Появление цветного допплера позволило обнаружить ангиогенез в опухолях, и в 1989 году Том Борн и Кэмпбелл из King’s продемонстрировали высокую васкуляризацию с увеличением пиковой скорости потока, связанной со злокачественными образованиями.Анил Тейлор из той же группы разработал модель множественной регрессии, включающую морфологические критерии и критерии кровотока. Совсем недавно в рамках европейского многоцентрового исследования (IOTA), возглавляемого Дирком Тиммерманом из Лёвена и Лил Валентин из Лунда, были разработаны сложные модели, позволяющие отличать доброкачественные образования от злокачественных (Timmerman et al., 2005). Хотя эти модели предоставили полезную информацию, они не показали превосходства над субъективной оценкой опытного наблюдателя в дифференциации доброкачественных опухолей от злокачественных.
Скрининг на злокачественные новообразования: рак яичников имеет самый высокий уровень смертности среди всех гинекологических видов рака, поскольку на ранних стадиях он бессимптомен. Кэмпбелл и его команда в King’s в Лондоне в 1989 г. (Campbell et al., 1989) и John Van Nagell в Лексингтоне, Кентукки в 1991 г. с помощью трансвагинального УЗИ сообщили о высоком уровне выявления рака яичников, большая часть которого находилась на стадии 1, но из-за при большом количестве доброкачественных кист частота операций на один обнаруженный рак была недопустимо высокой.В 1999 году Ян Джейкобс из Университетского колледжа Лондона представил концепцию мультимодального скрининга на рак яичников, в которой серийные измерения CA125 использовались в качестве скринингового теста, подкрепленного TVS в случаях положительного скрининга, чтобы уменьшить количество ложноположительных результатов. С тех пор он создал крупную британскую многоцентровую рандомизированную программу скрининга (UKCTOCS), которая в настоящее время продолжается, но первоначальные опубликованные данные (Menon et al., 2009) указывают на высокий уровень выявления эпителиального рака: всего 2,7 операции на выявленный рак.
Репродуктивная медицина: Появление TVS изменило репродуктивную медицину, особенно мониторинг и процедуры, связанные с ЭКО. Традиционно вслед за пионерской работой Патрика Степто забор ооцитов производился с помощью лапароскопии, но в 1990 году Сьюзан Ленц из отделения Йенса Банга в Копенгагене описала трансвезикальную аспирацию ооцитов под ультразвуковым контролем (Lenz, 1981). В King’s Джон Парсонс использовал копенгагенскую технику, чтобы сделать ЭКО абсолютно амбулаторной процедурой. В 1995 году Wilfred Feichtinger и Pieter Kemeter из Вены описали трансвагинальную аспирацию ооцитов с помощью направителя иглы, прикрепленного к трансвагинальному зонду (Feichtinger and Kemeter, 1986), и теперь это стало стандартной техникой.Трансвагинальное ультразвуковое исследование оказалось надежным в оценке овариального резерва путем измерения количества антральных фолликулов, что было впервые описано Ройссом и его коллегами в 1996 году в Колумбийском университете, Нью-Йорк (Reuss et al.
 0 дн. – 20 нед. 6 дн.
0 дн. – 20 нед. 6 дн.