Содержание
Токсикоз
Свершилось чудо, под вашим сердце зародилась новая жизнь, которую, спустя совсем немного времени, вы будете держать на руках и отдавать ей всю свою нежность, любовь и заботу. Но, к сожалению, далеко не для всех период беременности проходит гладко, известная многим проблема токсикоза, мешает полноценно наслаждаться предвкушением будущего материнства. К счастью, есть действенные способы устранить дискомфорт.
Токсикоз – это своеобразная реакция организма, на возникшие вследствие беременности изменения. Плод воспринимается как потенциальная угроза здоровью, но период адаптации не велик и ограничивается, как правило, промежутком от шести до двенадцати недель. Уже на четвертом месяце, неприятные симптомы токсикоза исчезают практически у всех женщин.
Как проявляется токсикоз
В первую очередь, это конечно же тошнота, мучающая будущую маму на протяжении всего дня, но особо «яркие» моменты приходятся на утреннее время суток. Зачастую это сопровождается головокружением. Специалисты до сих пор не смогли установить конкретные причины, вызывающее подобное явление. Но одно из предположений – шаловливые гормоны, поэтому женщины, имеющие проблемы с щитовидной железой, более подвластны возникновению токсикоза. Но даже если беременная не имеет никаких проблем со здоровьем, она может почувствовать приступ тошноты после сильного стресса, переутомления и инфекционных заболеваний. Очень важно, в этот период, соблюдать правильное питание, режим дня и беречь себя от напряженных ситуаций и заболеваний.
Зачастую это сопровождается головокружением. Специалисты до сих пор не смогли установить конкретные причины, вызывающее подобное явление. Но одно из предположений – шаловливые гормоны, поэтому женщины, имеющие проблемы с щитовидной железой, более подвластны возникновению токсикоза. Но даже если беременная не имеет никаких проблем со здоровьем, она может почувствовать приступ тошноты после сильного стресса, переутомления и инфекционных заболеваний. Очень важно, в этот период, соблюдать правильное питание, режим дня и беречь себя от напряженных ситуаций и заболеваний.
Сила токсикоза
Синдром не относится к числу заболеваний, требующих обязательного стационарного лечения, и, при нормальном течении, не способен причинить вреда здоровью матери и малыша. Лишь в отдельных случаях, необходимо обратиться за помощью к специалистам. Давайте разберемся, как определить силу и степень тяжести токсикоза.
Легкая.
Наблюдается небольшая потеря веса, рвота не чаще пяти раз в день. Такая симптоматика вполне естественна и никакой угрозы в себе не таит, специализированное вмешательство ненужно.
Такая симптоматика вполне естественна и никакой угрозы в себе не таит, специализированное вмешательство ненужно.
Удовлетворительная.
Беременная быстро утомляется, рвота около десяти раз за сутки, наступает апатия, вялость и потеря веса. Вполне вероятно повышение температуры тела, пульс учащается, артериальное давление падает. При таких симптомах необходимо обратиться к специалисту, возможно потребуется госпитализация.
Высокая.
Явление довольно редкое, встречается менее чем у одного процента женщин, но относится к числу самых опасных. Организм напрочь отказывается принимать пищу, рвота около двадцати раз за сутки, от чего наступает обезвоживание, вес уходит по несколько килограммов в неделю. В этом случае нужно незамедлительно обратиться в поликлинику, лечение возможно только в пределах стационара.
Методы борьбы с токсикозом
Ко всеобщему огорчению, универсального способа так и не было найдено, а все потому, что каждый организм индивидуален и единого «ключика» спасения быть не может. Но можно привести основные полезные советы, которые помогут сгладить неприятные симптомы токсикоза:
Но можно привести основные полезные советы, которые помогут сгладить неприятные симптомы токсикоза:
- — Находитесь на свежем воздухе не менее трех часов;
- — Кушайте небольшими порциями, но часто. На время беременности уберите строгие часовые рамки по приему пищи, чаще всего, тошнота наступает именно на пустой желудок. Устраивайте легкие перекусы йогуртом, яблоком и прочими полезными продуктами;
- — Спите только в проветриваемом помещении;
- — Не торопитесь вскакивать с кровати сразу после пробуждения. Придите в себя, немного полежите, потянитесь и только потом поднимайтесь.
- — Завтракайте продуктами насыщенными балками, например, яйцами, сырами так же не забывайте о фруктах и овощах;
- — Исключите из рациона острое и жирное, это только усилит тошноту;
- — Горячее замените на теплое;
- — В тяжелый период откажитесь от первых блюд, потребляйте больше жидкости, но только в перерывах между едой.

- — Двигайтесь плавно, не нужно никаких резких движений и поворотов.
Народные методы борьбы с токсикозом
На первом месте, по эффективности, стоит имбирь. Перетертый на мелкой терке имбирь (небольшой кусочек), залейте кипятком и после нескольких минут заварки, чудодейственный напиток готов. Для сладости можете добавить ложку меда или сахара.
Не менее действенный способ – мятный чай. Он устранит тошноту и успокоит нервы. Столовую ложку травы, залейте 250 мл кипятка. Емкость укутайте плотной тканью и настаивайте отвар на протяжении четверти часа. Употреблять необходимо три раза в день по 70 мл.
При раннем токсикозе хорошо помогает мед, который принимается по одной столовой ложке на пустой желудок.
Совместить приятное с полезным, поможет тыквенный сок. Вкусный напиток не только устранит тошноту и рвоту, но и наполнит организм всеми необходимыми витаминами и микроэлементами, в которых так нуждается истощенный организм беременной женщины.
Неоспоримую пользу способна принести клюква. Обычный ягодный морс (200 грамм свежих плодов растолочь и залить кипяченой водой) с добавлением небольшого количества лимона, нужно пить небольшими порциями при тошноте.
И конечно же побольше отдыхайте! Забудьте обо всем плохом, думайте только о хорошем. Ведь совсем скоро вы станете мамой, не это ли повод для искреннего счастья?
Лечение токсикоза в Ростове-на-Дону
По статистике не менее 30% женщин на ранних сроках сталкиваются с токсикозом. Это состояние способно сильно подпортить настроение. В большинстве случаев оно проходит самостоятельно, но иногда лучше помочь своему организму пережить этот период.
Не существует единого мнения об этиологии токсикоза. Это мешает выработать какую-то проверенную схему лечения, но состояние можно облегчить и значительно упростить жизнь мамы на ранних сроках.
Не нужно терпеть
Многие женщины не обращаются к врачу из-за раннего токсикоза беременных, а просто терпят. Это необязательно, ведь есть проверенные и эффективные, абсолютно безопасные способы улучшить качество жизни беременной женщины во время I триместра.
Это необязательно, ведь есть проверенные и эффективные, абсолютно безопасные способы улучшить качество жизни беременной женщины во время I триместра.
Мы разработали программу, в которой используем проверенные схемы лечения. Кроме универсальных методов применяем индивидуальные — персонифицируем лечение под потребности конкретных матери и ребенка.
Лечение назначается после тщательного обследования женщины. Это не долго и не сложно для беременной — мы стараемся сделать процесс обследований наименее ресурсозатратным. Именно поэтому в нашей клинике созданы почти идеальные условия для пребывания — светлые просторные палаты, удобства в палате и полезное питание.
По статистике не менее 30% женщин на ранних сроках сталкиваются с токсикозом. Это состояние способно сильно подпортить настроение и снизить качество жизни будущей матери. В большинстве случаев оно проходит самостоятельно, но иногда лучше помочь своему организму пережить этот период. Учитывая то, что токсикоз возникает чаще всего в первом триместре беременности, когда женщина еще может полноценно работать и вести активный образ жизни. Кроме того, в первом триместре особенно важно, чтоб будущая мать получала все необходимые для хорошего самочувствия питательные вещества, а токсикоз существенно осложняет это.
Кроме того, в первом триместре особенно важно, чтоб будущая мать получала все необходимые для хорошего самочувствия питательные вещества, а токсикоз существенно осложняет это.
Иногда это состояние может возникать в последнем триместре беременности или в конце второго триместра. В этом случае оно считается наиболее опасным для матери и плода.
Признаками токсикоза беременных являются
- повышенное слюноотделение,
- плаксивость и эмоциональная нестабильность
- сонливость,
- изменение вкусовых предпочтений и ощущений,
- тошнота,
- снижение аппетита,
- рвота,
- слабость,
- потеря веса.
Среди специалистов не существует единого мнения об этиологии токсикоза. При этом всё таки есть несколько распространенных теорий о причинах его возникновения. В первую очередь — это меняющийся гормональный фон матери. Растущая и формирующаяся плацента также может спровоцировать токсикоз. Немаловажным здесь является возрастной и генетический фактор. Доказано, что токсикоз чаще проявляется у женщин после 30 лет и тех, чьи матери тоже испытывали это неприятное состояние.
В первую очередь — это меняющийся гормональный фон матери. Растущая и формирующаяся плацента также может спровоцировать токсикоз. Немаловажным здесь является возрастной и генетический фактор. Доказано, что токсикоз чаще проявляется у женщин после 30 лет и тех, чьи матери тоже испытывали это неприятное состояние.
Вокруг недомогания в первом триместре существуют мифы. Например, что токсикоз возникает только у женщин, которые вынашивают девочек или, что это нормальное явление для сто процентов беременностей. В действительности при нормально протекающей беременности у здоровой женщины токсикоз скорее всего не возникнет.
Не нужно терпеть
Многие женщины не обращаются к врачу из-за раннего токсикоза беременных, а просто терпят. Это необязательно, ведь есть проверенные и эффективные, абсолютно безопасные способы улучшить качество жизни беременной женщины во время I триместра.
Мы разработали программу, в которой используем проверенные схемы лечения. Кроме универсальных методов применяем индивидуальные — персонифицируем лечение под потребности конкретных матери и ребенка.
Лечение токсикоза в нашей клинике в Ростове-на-Дону назначается после тщательного обследования женщины. Это не долго и не сложно для беременной — мы стараемся сделать процесс обследований наименее ресурсозатратным. Именно поэтому в нашей клинике созданы почти идеальные условия для пребывания — светлые просторные палаты, удобства в палате и полезное питание.
сроки, причины и симптомы, как облегчить токсикоз
На пути к познанию счастья материнства многие женщины сталкиваются с неизбежным «посвящением», которому название – токсикоз. Какой бы долгожданной не была беременность и ваша готовность ко всем испытаниям, этот симптом способен вывести из себя даже самых стойких женщин.
Токсикоз являет собой отравление организма. Формирующийся плод наносит вред матери, выделяя продукты жизнедеятельности своего организма, которые женский иммунитет воспринимает как враждебные, чем и вызывает отравление своей кормилицы и своего убежища в одном лице.
Какой бывает токсикоз
В зависимости от стадии проявления выделяют следующие виды токсикоза.
- Самый ранний. Может проявить себя спустя неделю после оплодотворения. Заподозрить его можно по неконтролируемым приступам голода.
- Ранний. Время его активности приходится на первый триместр беременности. Проходит достаточно умеренно, не вызывает сильных беспокойств, бывают случаи, когда симптомы обостряются и помощь врачей становится неизбежной, тогда прибегают к медикаментозному лечению.
- Поздний. Если вынашивание плода происходит без отклонений от норм, то во втором триместре беременности, как правило, угроза возвращения токсикоза сводится к минимуму. В противном случае, происходит обострение в виде осложнения под названием гестоз. Проявляется это недуг повышенным давлением и отечностью. К устранению гестоза подходят индивидуально, он не представляет опасности, если вовремя обратиться к лечащему врачу.
- Вечерний. К концу дня организм неизбежно устает в любом случае, а если его дополнительно нагружали обильным приемом пищи или изматывали на рабочем месте, то в состоянии полного изнеможения он бессилен сопротивляться и становится очень восприимчивым к токсикозу.

Срок появления и окончания токсикоза при беременности
Иногда от женщин случается слышать, что признаки токсикоза у них начали появляться чуть ли не в первые дни зачатия. Такая ситуация сама по себе маловероятна и лечащий врач рассматривает подобные заявления довольно скептически. «Токсикоз» в данной ситуации вероятнее всего связан с другими причинами, не относящимися к беременности, например, ощущение слабости из-за резкого упадка давления. Не стоит сбрасывать со счетов психоэмоциональное состояние: переживания и волнения, которые испытывает девушка от существующей вероятности забеременеть.
На столь раннем сроке уровень ХГЧ (хорионический гонадотропин человека) или как его еще называют «гормон беременности» ничтожно мал, что исключает симптомы токсикоза в любых его проявлениях.
Результаты многолетних наблюдений показывают, что ранний токсикоз начинает сопровождать беременность уже на 3-4 неделе после зачатия, когда гормон ХГЧ уже активизировался, но не столь интенсивно, и его концентрация в организме женщины еще довольно низкая. Завершение же раннего токсикоза в зависимости от индивидуальных особенностей женщины может наступить на 13-14 неделе.
Завершение же раннего токсикоза в зависимости от индивидуальных особенностей женщины может наступить на 13-14 неделе.
Довольно частое явление, когда признаки токсикоза оповещают женщину о новом статусе и побуждают распознать вероятность этого с помощью теста на беременность. Однако подобные симптомы могут здорово повременить со своим проявлением и начать активизироваться только лишь к 7-8 неделе после зачатия.
Последний триместр беременности может проходить в компании позднего токсикоза (гестоза). Он грозит опасностью, если его симптоматика проявится в середине второго триместра.
Причины возникновения и симптомы токсикоза
- Перестройка гормональной системы. Спустя несколько часов после оплодотворения яйцеклетки в женских половых органах происходят фундаментальные гормональные перемены. Состав гормонов резко преобразовывается, что отражается на здоровье, поведении и общем самочувствии женщины. Для новоиспеченной будущей матери характерны острая раздражительность, постоянная обидчивость, частая плаксивость, обостренное обоняние и тошнота.

- Формирование плаценты. В процессе наблюдений за беременными женщинами было замечено, что токсикоз истощает их организм в период первого триместра примерно до 13-14 недель, когда происходит формирование плаценты. Последняя выполняет роль защитника плода от токсинов, начиная со второго триместра, а до наступления этого момента организм женщины выполняет поставленную задачу самостоятельно.
- Оборонительная реакция. Очередной аргумент, говорящий о гениальности принятых природой решений. Во многих случаях женщины, находящиеся в «положении», неадекватно реагируют на разные запахи (табак, кофе, духи и пр.), отказываются от многих продуктов питания, например: рыба, яйца, мясо и другие. Подобные ситуации далеко не случайны. Те или иные продукты могут оказаться небезопасными для здоровья при их употреблении в пищу из-за присутствия в их составе патогенных микроорганизмов. Ощущение тошноты и рвотные рефлексы выступают в роли защитников внутриутробного плода и материнского организма от проникновения вредоносных и опасных для жизни веществ, таким образом получается, что токсикоз – это биологически жизненно необходимая реакция организма.
 Кроме токсических веществ и яда, которые употребляются вместе с пищей, негативное влияние на нормальное развитие эмбриона имеет инсулин, который вырабатывается после очередного приема пищи.
Кроме токсических веществ и яда, которые употребляются вместе с пищей, негативное влияние на нормальное развитие эмбриона имеет инсулин, который вырабатывается после очередного приема пищи. - Врожденные заболевания и инфекции. Заболевания любого характера, которые не были излечены до конца, впоследствии могут привести к ослаблению иммунитета будущей роженицы. При таких обстоятельствах в первом триместре токсикоз будет неизбежен. Чтобы такого не допустить при подготовке к беременности на этапе планирования наряду с полным обследованием у специалиста необходимо пропить полный комплекс витаминов. А по окончании всех подготовительных процедур не пренебречь курсом профилактического лечения, уделяя особое внимание инфекциям.
- Эмоциональная неустойчивость. Усиленный токсикоз в последнем триместре может быть связан с нестабильным психоэмоциональным состоянием. Постоянные стрессы, раздражительность, плохой сон, нервные переживания и эмоциональные потрясения – верные спутники обостренного токсикоза, одним из последствий которого являются тошнота и рвота.

- Возрастной фактор. Беременным девушкам, достигшим 30 летнего возраста, возможно придется столкнуться с некоторыми трудностями, особенно если это первый ребенок или ранее приходилось прибегнуть к аборту. Велика вероятность, что беременность в таком возрасте будет протекать с более осложненным токсикозом. Врачи придерживаются мнения, что чем моложе организм, тем легче проходит токсикоз и наоборот. Но исключения бывают.
- Плод не один. Если будущая мама вынашивает одновременно не один плод, а два и более, то и токсикоз усиливается вдвойне и проявляется намного чаще.
Симптомы токсикоза по степени тяжести:
- Легкая степень. Беременная в состоянии вести привычный образ жизни, не исключая трудовую деятельность. Токсикоз не оказывает значительного влияния на качество жизни. Основные симптомы: рвота несколько раз в сутки, иногда посещает кратковременное чувство тошноты, которое быстро проходит, снижается аппетит.
- Средняя степень. Частота рвотных позывов увеличивается примерно до 10 раз за сутки, причем каждый очередной приступ тошноты в 8 случаях из 10 перерастает в рвоту.
 Женщина при этом испытывает сильную слабость, а частота пульса может достигать 100 ударов в минуту. В моче обнаруживается ацетон, который усложняет переработку питательных элементов в энергию.
Женщина при этом испытывает сильную слабость, а частота пульса может достигать 100 ударов в минуту. В моче обнаруживается ацетон, который усложняет переработку питательных элементов в энергию. - Тяжелая. Рвота становится практически непрерывным процессом с минимальным интервалом примерно в 30 минут, что приводит к обезвоживанию, которое облегчается только посредством капельниц. Сердцебиение достигает 120 ударов в минуту, женщину сопровождает постоянное головокружение. При данных симптомах настоятельно рекомендована срочная госпитализация.
Чем опасен токсикоз при беременности
Уровень последствий зависит от степени обострения. Первая не представляет никакой опасности и протекает без ущерба для организма. В отдельных случаях вторая степень аналогично первой ничем не угрожает. При протекании беременности без отклонений от нормы уже на 14 неделе никаких симптомов не остается.
Проявление токсикоза на поздних сроках беременности
Поздний токсикоз (3 триместр) проявляется незадолго до родов, и это состояние называется «гестоз». Оно является отклонением от нормы и не имеет ничего общего с естественным протеканием беременности. Гестоз может вызвать серьезные нарушения в организме женщины и повлечь за собой некоторые осложнения на поздних сроках. Вдобавок к истощающей организм рвоте и частым приступам тошноты женщина может отмечать клинические признаки:
Оно является отклонением от нормы и не имеет ничего общего с естественным протеканием беременности. Гестоз может вызвать серьезные нарушения в организме женщины и повлечь за собой некоторые осложнения на поздних сроках. Вдобавок к истощающей организм рвоте и частым приступам тошноты женщина может отмечать клинические признаки:
- Отёчность — Появляется из-за усиления проницаемости поверхности кровеносных сосудов. В тканях накапливается кровяная сыворотка, которая и вызывает отечность, в том числе и отек легких. Ей может быть подвергнута и плацента, что вызывает трудности в снабжении плода кислородом.
- Протеинурия (активная потеря организмом белка в процессе мочеиспускания). Вызвана усилением проницаемости оболочки почек и их сосудов.
- Склонность к почечной и сердечной недостаточности.
- Риск впадения в кому на фоне полного истощения организма.
- Маточно-плацентарная недостаточность – ослабление питательных функций плаценты.
- Заторможенность в развитии плода.

- Вероятность преждевременных родов.
Гестоз может представлять достаточно серьезную опасность для женщины и ее ребенка. Он влечет за собой нарушение функций основных органов: легких, печени, почек. Вследствие сгущения крови существуют риски образования тромбов, последствием чего могут быть кровоизлияния в мозг и отеки вышеупомянутых органов.
Как облегчить токсикоз
В какой бы форме не проявлялся токсикоз побороть его сможет только спокойствие, физическая расслабленность и правильное питание в дробном режиме. Это всё работает и облегчает недомогания только по отношению к раннему токсикозу, не производящему существенного вреда. На более сложных и поздних стадиях токсикоза лечащие врачи прописывают успокоительные средства (пустырник, валериана и т. д.), гепатопротекторы, противорвотные препараты, внутривенные капельницы, восстанавливающие водный баланс в организме. Самолечение в период гестоза строго запрещается врачами – ни в коем случае нельзя принимать препараты без назначения.
Однако большинству будущих мам сложно не обращать внимания на неопасные, но достаточно неприятные симптомы, такие как рвотные позывы, тошнота, резкая реакция на запахи, быстрая утомляемость, обильное слюноотделение. Опыт тех, кто уже прошел весь путь деторождения, определил некоторые приемы, которые облегчат состояние.
- Исключите все раздражители, провоцирующие тошноту. Довольно сложно следовать этому совету, так как контакта с людьми не избежать, как и резких посторонних запахов, которые их могут сопровождать (парфюм, сигареты, еда).
- Увеличение уровня глюкозы. Беременность вызывает отклонение уровня глюкозы в крови от нормы, что вызывает тошноту. Чтобы избежать данного симптома начинайте утро со стакана сока, чашки сладкого чая или любого другого альтернативного завтрака.
- У вас всегда должен быть доступ к продуктам, которые устраняют симптом тошноты. В их число могут входить: ржаные сухарики, фруктовые карамельки, орешки, имбирь, лимон, в крайнем случае ментоловая жевательная резинка.

- Оздоровительные прогулки – лучший выход из положения.
Как правильно питаться при токсикозе
- Главная задача заключается в устранении состояния тошноты. Чаще всего оно дает о себе знать по утрам, когда женщина только успела встать с кровати. По этой причине необходимо приготовить себе завтрак накануне вечером, и пусть он дожидается вас рядом с постелью, чтобы вы могли его съесть, не вставая. В утренний прием пищи вы можете включить сухофрукты (изюм или курага), орехи – эти продукты влияют на уровень гемоглобина в крови и оказывают положительное воздействие на организм беременной в целом. Как вариант, можно позавтракать бутербродом с сыром плюс сладкий чай, что довольно сытно и не вызовет тяжести в желудке.
- Избегайте резких движений, не вздумайте вскакивать с постели, а лучше всего переждать время усвоения вашего завтрака, не покидая ложе.
- Не дожидайтесь чувства голода, есть нужно на протяжении всего дня, но умеренными порциями.
- Готовить наиболее предпочтительно на пару – такой способ максимально полезен, так вы сохраните больше витаминов и не нанесете дополнительный урон слизистой оболочке желудка.
 Приветствуется также тушеная, вареная и запеченная еда.
Приветствуется также тушеная, вареная и запеченная еда. - Некоторые свежие фрукты оказывают поразительный эффект, к ним можно отнести лимон, яблоко или киви. Отлично с тошнотой справляются ягоды – можете без раздумий лакомиться смородиной, клюквой или брусникой.
- Квашеная капуста и другие соленья и закрутки помогают в борьбе с рвотными позывами. Помимо этого, они не допустят обезвоживания и насытят организм полезными микроэлементами, такими как натрий и хлор.
- Пейте как можно больше жидкости, но маленькими дозами. Кроме простой воды предпочтения можно отдавать некрепким чаям, сокам, компотам и морсу. Они являются источником не только жидкости, но еще полезных витаминов и минералов. Если намечается поездка в транспорте, то прихватите с собой коктейль из воды и лимонного сока – это позволит избежать внезапных «сюрпризов», спровоцированных резкими ароматами.
- Можно спасаться от тошноты, заваривая травяные настои из цветков ромашки, пустырника, мелисы или мяты.
 Они действуют как успокоительное средство и способны устранять спазмы желудка.
Они действуют как успокоительное средство и способны устранять спазмы желудка. - При токсикозе обязательно включайте в рацион каши, а также растительные и белковые продукты. Много пользы принесут: рыба, диетическое мясо, орехи, фасоль и все зерновые.
- Все овощи облегчают состояние женщины при токсикозе – наряду с притуплением чувства тошноты они обогащают организм витаминами. Отдельно стоит упомянуть о некоторых из них: фасоль и брокколи (источник кальция и регулируют уровень холестерина), морковь (восполнит недостаток гемоглобина), гранат (поставщик железа).
Питание должно быть разнообразным и сбалансированным. Не стоит злоупотреблять каким-то конкретным продуктом, ведь это может вызвать аллергию у ребенка.
Какие способы лечения токсикоза существуют
Лёгкая форма раннего токсикоза либо самоустраняется, либо без особых затруднений лечится амбулаторно.
Диета
Первое к чему стоит прибегнуть при избавлении от токсикоза – это к диете. Рацион должен состоять из разнообразной и богатой на витамины пищи. Следует ввести запрет на жирное, жареное и острое, не дожидаться чувства голода и соблюдать питьевой режим.
Следует ввести запрет на жирное, жареное и острое, не дожидаться чувства голода и соблюдать питьевой режим.
Сразу после пробуждения съешьте крекер или банан. Придерживайтесь дробного питания, чтобы желудок не успевал опустошаться. Следите за температурой употребляемой пищи – она должна быть не холодная и не горячая, лучше всего подойдет комнатная температура. Ешьте в полусидячем состоянии и без спешки, тщательно пережевывая продукты.
Введите в употребление минеральную щелочную воду – она регулирует кислотность, устраняя изжогу.
Режим
Следует минимизировать, а желательно вовсе избегать стрессовых ситуаций. Если существует возможность, то воспользуйтесь отпуском.
Лечение медикаментами
Лекарственные препараты назначают при тяжелой и средней степени токсикоза. Чаще всего врачи прописываю следующие лекарства:
- витамины группы В;
- противорвотные – контролируют работу нервной системы и блокируют всяческие проявления рвоты;
- седативные – погашают эмоциональное напряжение, не производя снотворного эффекта;
- изотонический раствор – средство от обезвоживания организма;
- препараты для нормализации обмена веществ.

Физиотерапия:
- электросон и электроанальгезия – лечение импульсным током;
- точечный массаж.
Добросовестное комплексное лечение примерно в течение недели даст положительный результат. После облегчения следуйте поддерживающей терапии, которая исключит возвращение токсикоза.
Обо всех проявлениях предполагаемого токсикоза, с которыми вы ранее не встречались, необходимо рассказать своему лечащему врачу и обоюдно решить возникшую проблему.
Лечение зубов при беременности на разных сроках
Содержание статьи:
Редко у какой женщины беременность проходит идеально. Токсикоз, повышенное давление, головные боли, ряд других недомоганий преследуют будущую маму. Но ради рождения здорового ребенка женщины готовы на все, в том числе терпеть боль. Что делать, если стали болеть зубы, идти к стоматологу или нет? Ответ однозначный: лечение зубов обязательно!
Воспалительные процессы, развивающиеся в области зуба, десны, ротовой полости, могут оказать вредное влияние на рост, развитие плода.
Даже если кариозный зуб не болит, он является источником микроорганизмов. Попадая в желудок, они вызывают у беременной поздний токсикоз. А при наличии гнойного очага мать может заразить ребенка гингивитом при простом поцелуе.
При беременности количество кальция в организме женщины возрастает и составляет 2 %. При беременности случается так, что она не получает его в нужной норме, или он не усваивается. Это грозит:
- появлением кариеса;
- судорог ночью в конечностях;
- повышением вдвое риска кровотечения после родов;
- появлением аллергических реакций у будущего малыша;
- развитием рахита у новорожденного.
Поэтому, с целью предотвратить таких симптомов следует с первых месяцев беременности регулярно проходить осмотр зубов у стоматолога. Врач обнаружит малейшие проблемы, порекомендует профилактическое лечение.
Интересно! Кариес зубов диагностируют у 91. 4% женщин с нормальным течением беременности. Сильная чувствительность зубов (гиперестезия эмали) наблюдается у 79% беременных женщин.
4% женщин с нормальным течением беременности. Сильная чувствительность зубов (гиперестезия эмали) наблюдается у 79% беременных женщин.
Причины визита к стоматологу при беременности
Не редко беременные женщины откладывают посещение стоматолога. В итоге небольшая проблема, своевременное решение которой не заняло бы много времени, к концу беременности заканчивается потерей зуба, развитием хронических заболеваний ротовой полости.
Женщине необходимо осознавать 3 основные причины, согласно которым, ей важно вовремя обратиться за специализированной помощью:
- Изменения гормонального фона в организме влияют на развитие патологий ротовой полости;
- Недостаточное содержание кальция в организме, наблюдается у большинства женщин, особенно во втором и третьем триместре, что становится причиной разрушения зубов;
- В период вынашивания ребенка изменяется важное свойство слюны: теряется дезинфицирующая способность, в результате чего в ротовой полости происходит размножение патогенных микробов.
 У слюны изменяется уровень кислотности, это приводит к разрушению зубной эмали.
У слюны изменяется уровень кислотности, это приводит к разрушению зубной эмали.
Совет! Не стоит считать больные зубы во время беременности небольшой проблемой, которая сама решится. Лучше сделать профилактический осмотр, а не теряться в догадках и переживаниях. Обращайтесь только к специалистам, имеющим опыт в лечении зубов у беременных женщин. Они будут знать когда, как и чем можно проводить лечение?
На каком сроке беременности рекомендуется лечить зубы
Нет ограничений по времени, срокам. Если зубы заболели, лечить надо сразу. Но если ситуация не критичная, лучше подождать до 14 недель (т.е. после первого триместра) и в этот период идти к врачу.
Запрещено применять анестезию в первые месяцы беременности, так как в это время закладываются жизненно важные органы.
В период с 14-15 недель жизнь малыша уже защищена плацентой. На этом сроке разрешен прием анестетиков, содержащих адреналин в минимальном количестве.
Допускается проведение рентгенографии (в особо сложных случаях).
В третьем триместре плод уже ощутимо давит на аорту, что следует учитывать, выбирая положение в кресле стоматолога. Предупредить обморок, падение давления поможет расположение на левом боку.
Видео о лечении зубов в целом и имплантации в частности
Заболевания, обязательные к лечению при беременности
Оказавшись в кресле стоматолога, если вы принимаете лекарственные препараты, сообщите об этом. Это поможет подобрать наиболее безопасную тактику лечения.
Во время беременности придерживайтесь гигиены, используйте пасты, содержащие фтор, и никаких паст с эффектом отбеливания!
Если у вас кариес?
Кариес лечится просто, без обезболивающего, но не следует запускать процесс, даже если боль терпима, иначе разрушение зуба дойдет до пульпы и тогда не избежать удаления нерва, следовательно, более серьезного лечения. В процессе лечения кариеса нет ограничений в используемых пломбах, можно использовать обычные, либо фотополимерные пломбы.
В процессе лечения кариеса нет ограничений в используемых пломбах, можно использовать обычные, либо фотополимерные пломбы.
Часто одной их причин развития кариеса при беременности является частый токсикоз. Так, например применение в чистке зубов пасты с вкусовыми добавками может провоцировать рвоту. А кислота, содержащаяся в рвоте опасна для эмали зубов. Поэтому рекомендуется осуществлять полоскание рта простой водой как можно чаще.
Гингивит или стоматит
Воспаление десен (гингивит) при беременности может протекать в гипертрофированном состоянии из-за постоянно протекающих гормональных сбоев в беременном организме. В случае возникновения гингивита требуется немедленно обратиться за профессиональной помощью к стоматологу, ни в коем случае не заниматься самолечением или применением народных средств. Игнорирование проблемы приведет к сложной форме пародонтита, что негативно скажется не только на здоровье матери, но и на здоровье ребенка. Так последние исследования показали, что пародонтит несет угрозу выкидыша или даже возникновения патологий у новорождённых.
В случае быстрого обращения к стоматологу будет назначено полоскание рта, аппликация для постепенного снятия воспаления и доктор осуществит профессиональную чистку полости рта.
К возникновению стоматита в полости рта способствует ослабленный иммунитет беременной. Отечность и маленькие язвенные поражения приносят дискомфорт в полости рта, поэтому лучше обратится к стоматологу. Скорее всего, он посоветует спрей, который безвреден при беременности.
Немного статистики…
45% беременных женщин соприкасаются с такой проблемой, как гингивит. У них опухают и кровоточат десна, появляется дискомфорт и неприятный запах изо рта. У большинства из них эти проблемы проходят самостоятельно после родов, если они придерживались рекомендаций специалистов.
Периодонтит или пульпит
Пульпит – прямое последствие запущенного кариеса, который приводит к воспалению нервов, а периодонтит — процесс воспаления около корневых тканей. В обоих случаях возникшее воспаление требуется лечить с применением анестезии и рентгена. Правда современные аппараты обладают маломощным излучением, что позволяет осуществить лечение практически без нанесения вреда. В таких случаях лучше обращаться в платные стоматологические клиники, или поликлиники где есть современное оборудование и расходные материалы.
Можно ли на ранних сроках беременности делать рентген и удаление зубов
Беременность настолько ответственный период для женщины, что любое недомогание вызывает у них страх. Обращаться к врачам не хотят, боясь, что лечение навредит ребенку. Что же делать, если разболелся зуб и боль становится нетерпимой? Двух мнений быть не может: только стоматолог сможет принять решение о лечении. Если требуется уточнить диагноз, женщине предлагают сделать рентгеновский снимок зуба. По мнению специалистов, в первые три месяца беременности делать этого нежелательно. Но по усмотрению врача, в исключительных случаях, к которым и относится острая зубная боль при беременности, возможно осуществление рентгена на маломощных показателях с применение свинцового одеяла.
Рентген зуба
Выполнение рентгена зуба у беременных на ранних сроках для их безопасности требует соблюдения ряда условий, а именно:
- тело женщины укрывают свинцовым фартуком, не пропускающим рентгеновские лучи;
-
рентгеновский луч должен быть направлен строго на больной зуб; -
категорически запрещено подвергать действию лучей соседние с больным участком области десны.
Величина полученного излучения во время рентгена сравнима с 2-мя часами пребывания на солнце.
Применение анестезии
Состав современной анестезии позволяет осуществлять местное обезболивание зубов беременным женщинам. Каждый стоматолог-терапевт прекрасно знает о специальной анестезии, применяемой при лечении. Поэтому существуют общие рекомендации при анестезии, которые следует знать:
- использовать анестетические препараты, не оказывающие вредного воздействия на здоровье будущего малыша. Требуется предупреждать стоматолога о текущем месяце беременности и общем состоянии вашего здоровья;
-
применять только местное обезболивание, чтобы лекарство не попало в систему кровообращения; -
запрещено использовать лидокаин в качестве обезболивающего для беременных, по причине того, что лекарство может навредить нормальному развитию плода: замедляет дыхание, вызывает повышение давления.
Удаление зубов или протезирование
В сложных случаях врач стоматолог может рекомендовать беременной удаление больного зуба, если он не подлежит лечению или восстановлению. Никакой опасности для плода эта процедура не несет. Но следует опасаться после удаления зуба переохлаждения или перегрева раны, т.к. может начаться воспалительный процесс открытой раны. Поэтому заблуждение, что удаление зуба при беременности противопоказано, всего лишь заблуждение. Как и еще одно – протезирование зуба.
Современная стоматология позволяет осуществлять протезирование зуба, при условии отсутствия каких либо осложнений или наличия заболевания у беременной.
Чем грозят больные зубы матери
Угроза больных зубов матери для её ребенка вполне ощутима. Если у беременной женщины больные зубы, то это может привести к следующим болезням у ребенка:
- Сильная боль, которую вызывает не вылеченный зуб, оказывает прямое воздействие на организм беременной женщины. Это воздействие имеет прямое отношение к будущему состоянию ребенка. Специалисты называют эту угрозу – психотравмирующим фактором.
-
Попадающие от больного зуба в организм матери инфекции, негативно влияют на организм ребенка. Это может стать причиной самых разнообразных осложнений у новорожденного. -
Во время зубной боли также может произойти интоксикация. Происходит это из-за поражения пародонта. Интоксикация определяется повышенной температурой, а также нарушением пищеварения, токсикозом. Это может привести к гипоксии у плода, а у матери к позднему гестозу. -
Применение запрещенных препаратов при лечении зуба во время беременности. Если вам врачи делают обезболивающий укол, а после этого предлагают выполнить аппликацию, вам стоит поинтересоваться тем, какое лекарство они собираются использовать. Беременным женщинам нельзя использовать такие препараты: - Лидокаин – препарат используется для анестезии. Последствием приема данного лекарства является слабость в организме, вызывающую головокружение, низкое давление.
- Натрий фторид – этот препарат используют для того, чтобы вылечить кариес. Это лекарство может вызвать тахикардию, что негативно отразится на развитии плода.
- Имудон – препарат используется для того, чтобы вылечить болезни в ротовой полости. Последствия применения этого лекарства до сих пор неизвестны.
Имплантация зубов при беременности
Зубной имплантат – это протезирование, при котором многокомпонентная конструкция имплантат внедряется в челюсть и в дальнейшем срастается с ней. Это важная операция с эстетической точки зрения, и с медицинской. Иногда случаются ситуации, когда необходима экстренная имплантация. В ином случае, пациентка рискует своим здоровьем – может образоваться абсцесс с дальнейшим загниванием.
Когда нежелательно делать имплантацию зубов
Врачи категорически не рекомендуют любые операции в первый триместр беременности. Это тот период, когда плод активно формирует жизненно необходимые органы. Если на текущем этапе «положения» уже сильно проявляется токсикоз – также лучше воздержаться от похода к стоматологу. Стоит воздержаться от протезирования, если беременная боится любых хирургических операций. Полученный стресс после того, как стоматология будет посещена, а лечение окончено, негативно скажется на дальнейшей беременности.
Можно ли думать о протезировании после родов?
После родов также не стоит спешить с имплантацией зубов. Иплантацию зубов можно провести через 2-3 месяца после родов (если позволяет здоровье). Но врачи считают, что лучше отложить манипуляции в стоматологическом кабинете минимум на год. Т.к. во время восстановления матери даже после успешной операции на зубах, могут появиться осложнения, из-за которых понадобится снова принимать лекарства и на время прекратить кормление грудью.
Видео о лечении зубов во время беременности
Поделиться в соц.сетях
Токсикоз при беременности
Акушерство и гинекология Токсикоз
Токсикоз при беременности возникает в первом триместре (до 12 недели беременности) и характеризуется тошнотой и рвотой. Чаще всего проявления токсикоза в виде тошноты, рвоты и слабости возникают по утрам, однако возможно их появление на протяжении всего дня. Тяжесть симптомов может варьировать от легкой степени до тяжелых проявлений — неукротимой рвоты при беременности. По данным статистики до 80% женщин страдают от тошноты или рвоты на ранних сроках беременности.
Почему возникает токсикоз
Точные причины возникновения токсикоза при беременности остаются неясными. Считается, что это состояние обусловлено совокупностью метаболических, эндокринных, психологических факторов и факторов, действующих со стороны пищеварительной системы. Есть предположение что причиной может быть высокий уровень эстрадиола и высокий уровень бета-хорионического гонадотропина, интенсивно растущих в первый триместр беременности.
Причины токсикоза
Несмотря на то, что под тошнотой при беременности подразумеваются состояния, вызванные беременностью, похожие симптомы могут развиваться и от причин, напрямую не связанных с беременностью. При остром животе (аппендицит, холецистит и т.п.) также возможна тошнота и рвота, но ведущим симптомом будет все же боль в животе. При заболеваниях центральной нервной системы – мигрень, повышенное внутричерепное давление, внутричерепные кровоизлияния — наряду с тошнотой ведущим симптомом является головная боль. Также тошнота при беременности может развиваться у женщин, принимающих поливитамины с высоким содержанием железа.
Основные причины тошноты и рвоты при беременности
- Неосложненный токсикоз (тошнота и рвота при беременности) характеризуется обычно утренними проявлениями (но может появляться и в течение дня) умеренной интенсивности, при отсутствии симптомов, указывающих на нарушение жизненных функций или создающих угрозы плоду. Обычно диагноз ставится при исключении других причин.
- Неукротимая рвота при беременности характеризуется интенсивными регулярными эпизодами рвоты, затрудняющими нормальное питание и питье. При этом состоянии падает масса тела, развиваются признаки дегидратации организма.
- Пузырный занос – опухоль из эмбриональных тканей (иногда злокачественная). При этом заболеваии происходит значительное повышение бета–хорионического гонадотропина. Беременность не развивается. Повышается артериальное давление.
- Гастроэнтерит — характеризуется острым началом, часто сопровождается поносом. Живот при этом мягкий, безболезненный.
- Кишечная непроходимость — часто признаком служит вздутие живота, запор, рвота и тошнота. Для диагностики можно применить рентгенографию или узи кишечника.
- Пиелонефрит и инфекции мочевыделительной системы. Помимо тошноты может быть повышение температуры, боль в пояснице. Диагноз ставят на основании проведения анализа мочи и бакпосева мочи. Рекомендуется провести узи почек для исключения обструктивных поражений мочевыделительных путей.
Когда следует немедленно обратится к врачу
Несмотря на то, что тошнота при беременности – довольно частое явление, необходимо всегда поставить в известность своего лечащего врача. Это необходимо сделать немедленно, если:
- Нарастает частота и тяжесть симптомов
- Появляются боли в животе
- В рвотных массах появляются примеси крови
- Развиваются признаки дегидратации: сухость во рту, потеря веса, падение артериального давления, одышка и сильное сердцебиение
- Если поднимается высокая температура тела
- Развивается нарушение сознания
- Отсутствуют шевеления плода
Всегда должно насторожить развитие симптомов на сроках беременности, позднее, чем после 12 недель.
При диагностике токсикоза необходимо выполнить узи плода и оценить его сердцебиение, движения и провести допплеровское исследования маточных артерий и артерий пуповины для оценки состояния плода. Также необходимо провести узи при беременности, чтобы исключить в случае тяжелой рвоты такое состояние как пузырный занос.
Лечение токсикоза
Тошнота при беременности как правило не требует никакой коррекции,только назначения соответствующей диеты. Это состояние часто проходит самостоятельно. Более тяжелые проявления требуют госпитализации для круглосуточного мониторинга состояния матери и плода и для проведения терапии, восполняющей потери жидкости и электролитов. Обычно проводят инфузии физиологического раствора в количестве 1- 2 литров в сутки в зависимости от интенсивности обезвоживания. Если замечены отклонения в уровне основных электролитов (натрия, хлора, калия), то вводятся препараты, компенсирующие их недостаток. Несмотря на то, что в моче у беременных при токсикозе часто обнаруживают кетоновые тела, нет необходимости беспокоиться. Кетоновые тела при рвоте возникают из-за отсутствия поступления питательных веществ в организм. Развиваются процессы, сходные с голоданием. При этом происходит расщепление жиров из запаса в организме. Расщепление жиров сопровождается появлением в крови промежуточного продукта расщепления –кетоновых тел (ацетона). При нормализации поступления достаточного количества энергии с пищей кетоновые тела в моче исчезают.
Диета при токсикозе
Очень часто достаточно нормализации диеты. Необходимо исключить все продукты, которые трудно перевариваются и способны тормозить работу желудочно–кишечного тракта. Прежде всего необходимо исключить жареные продукты, консервы, кондитерские изделия, жирное мясо, жирные молочные продукты. Хорошо помогает принятие пищи лежа в кровати, перед тем, как встать утром. Есть нужно небольшими порциями и часто, до 6 раз в сутки. Хорошо зарекомендовала себя BRAT диета – бананы, рис, яблочное пюре, сухари.
В некоторых случаях помогает назначение витамина В6, капсулы с имбирем, гипноз. При невозможности глотать таблетки поливитаминов беременных переводят на прием жевательных таблеток для детей.
Тошнит при беременности — Women First
До наступления третьего триместра и прекращения симптомов, вы можете облегчить их самостоятельно, не прибегая к врачебной помощи. Главная задача — предотвратить обезвоженность организма и наладить нормальное питание. Любые лекарственные препараты от тошноты должны быть рекомендованы вашим врачом. Следует понимать, что БАД и травяные добавки также не рекомендуется применять без консультации.
Несколько советов, которые могут помочь наладить самочувствие самостоятельно:
- Режим питания. Переедание или голод усугубляют проблему. Поэтому есть надо небольшими порциями и часто, лучше в определенное время. До еды можно пососать кусочек имбиря.
- Исключение провоцирующих запахов и вкусов. Например, вы можете реагировать на свою привычную зубную пасту, духи, запах пищи, моющих средств. Попробуйте заменить их на другие или исключить. Запах свежего лимона или апельсина могут помочь с подступающей тошнотой.
- Проветривайте квартиру и избегайте духоты.
- Пейте часто и понемногу чистую воду. В воду можно добавить немного лимона или имбиря, если нет аллергии. Пить надо не меньше двух литров чистой воды.
- Избегайте еды и напитков с большим количеством сахара, жиров и специй.
- Сильный шум, поездка на автомобиле, горизонтальное положение после еды тоже могут быть триггерами тошноты.
- Больше гуляйте и спите.
- Купите акупунктурный браслет.
Тошнота и рвота могут стать проблемой и нарушить привычный ход жизни, но в большинстве случаев они не представляют опасности для вас и вашего ребенка. Даже если вы пропускаете прием пищи из-за тошноты, ребенок получает питательные вещества из резервов вашего организма, а натуги при рвоте никак ему не вредят. Некоторые исследования показывают, что “утреннее недомогание” на ранних сроках — это нормальный и даже хороший признак здоровой беременности.
Опасность может представлять только неукротимая рвота или токсикоз за счет обезвоживания организма, но это состояние невозможно пропустить и стоит сразу обратиться за медицинской помощью.
Остеопатия для беременных
Остеопатическое лечение — это особенная ветвь медицины, в которой применяется как самостоятельный терапевтический подход, так и комплексный в совокупности с медицинским лечением, в зависимости от тяжести симптоматики пациента, а также степени сложности его заболевания.
Отличительной чертой остеопатии является то, что специалист воспринимает организм пациента как единое целое, систему, в которой всё взаимосвязано.
Врач-остеопат диагностирует именно первопричину заболевания, что позволяет сэкономить время пациенту. Сопутствующие симптомы проходят незаметно и у пациента не остаётся причин для беспокойства.
Приступая к осмотру пациента, врач-остеопат оценивает физическое и эмоциональное состояние. При наличии проблемных зон, специалист выявляет их. Далее доктор проводит бережную работу по постановке на место смещённых костей, расслаблению мышц, тонус которых повышен. Используя специальные техники остеопатии, специалист восстанавливает нормальное кровоснабжение организма. Следствием такого воздействия является улучшение лимфотока. Прорабатываются фасции (соединительнотканная оболочка, покрывающая органы, сосуды, нервы), мышечные ткани. Суставы возвращаются в нормальное положение для правильного функционирования.
Остеопат дает необходимые рекомендации, отвечает на все интересующие вопросы. После каждого сеанса остеопатии организм запускает саморегулирование и исцеление. Нормализуется обмен веществ, восстанавливается работа нервной и эндокринной систем, уходит психоэмоциональное напряжение. После курса остеопатии исчезает головная боль, раздражительность, апатия или агрессия, боль в спине, суставах и мышцах, постепенно возвращается правильная красивая осанка.
Доктор-остеопат всегда контролирует и, при необходимости, корректирует все процессы. Количество сеансов сугубо индивидуально для каждого из пациентов. Мы заинтересованы в Вашем скорейшем выздоровлении. Сеансы остеопатии способны значительно улучшить самочувствие, ощущение собственного тела и качество жизни в целом.
пищевых отравлений во время беременности | Cigna
Обзор
Сбалансированная и питательная диета во время беременности важна для поддержания вашего здоровья и питания вашего плода. Выбирая пищу, вы, как правило, можете есть те продукты, которые обычно едите. Но поскольку некоторые виды пищевого отравления представляют больший риск для вас и вашего плода, вам следует принять некоторые дополнительные меры предосторожности при выборе и приготовлении пищи.
Листериоз
Листериоз вызывается Listeria monocytogenes , бактерией, обнаруженной в почве и воде.Его можно найти в овощах, мясе и молочных продуктах, а также в обработанных пищевых продуктах, таких как мягкие сыры и мясное ассорти. Хотя бактерии не представляют большой опасности для здоровых людей, у беременных инфекция может привести к преждевременным родам, серьезному инфицированию новорожденного или даже к мертворождению.
Симптомы листериоза включают жар, мышечные боли, а иногда тошноту или диарею. В некоторых случаях может возникнуть головная боль, ригидность шеи, спутанность сознания, потеря равновесия или судороги.У инфицированных беременных женщин может развиться только легкое заболевание, похожее на грипп.
Если вы беременны и заболели листериозом, прием антибиотиков часто может предотвратить заражение плода или новорожденного. Младенцы с листериозом получают те же антибиотики, что и взрослые, хотя часто используется комбинация антибиотиков до тех пор, пока врачи не будут уверены в диагнозе.
Если вы беременны:
- Не ешьте хот-доги, мясные закуски и мясные деликатесы, если они не разогреваются до горячего пара.
- Не ешьте мягкие сыры, если на этикетке не указано, что они изготовлены из пастеризованного молока. Обычные сыры, обычно приготовленные из непастеризованного молока, такие как фета, бри, камамбер, сыры с голубыми прожилками и сыры в мексиканском стиле, такие как queso blanco fresco, могут вызывать листериоз. Твердые сыры и полумягкие сыры, такие как моцарелла, а также кусочки и пастеризованные плавленые сыры, сливочный сыр и творог безопасны для употребления.
- Не ешьте охлажденные паштеты или мясные пасты.Но вы можете есть эти продукты, если они консервированные.
- Не ешьте охлажденные копченые морепродукты, если они не входят в состав готового блюда, например запеканки. Примеры замороженных копченых морепродуктов включают лосось, форель, сиг, треску, тунец и скумбрию. Вы можете есть рыбные консервы, такие как лосось и тунец, или копченые морепродукты длительного хранения.
- Не пейте сырое (непастеризованное) молоко и не ешьте продукты, содержащие непастеризованное молоко.
- Не ешьте салаты, приготовленные в магазине, например салаты с ветчиной, курицей, яйцом, тунцом или морепродуктами.
Токсоплазмоз
Токсоплазмоз вызывается паразитом Toxoplasma gondii . Беременная женщина может заразить свой плод токсоплазмозом. Токсоплазмоз плода может вызвать выкидыш, мертворождение и врожденные дефекты.
Вы можете заразиться паразитом, случайно проглотив яиц Toxoplasma gondii из почвы или других загрязненных поверхностей. Это может произойти, если после работы в саду поднести руки ко рту, почистить кошачий туалет или прикоснуться к чему-либо, что контактировало с кошачьими фекалиями.
Токсоплазмоз часто протекает бессимптомно или симптомы похожи на грипп. У вас могут быть опухшие лимфатические узлы или боли в мышцах, которые длятся от нескольких дней до нескольких недель.
Если вы:
- Планируете забеременеть, планируете сдать анализ на Toxoplasma gondii . Если тест положительный, это означает, что вы уже были инфицированы в какой-то момент своей жизни, и вам, вероятно, не нужно беспокоиться о том, чтобы заразить вашего будущего ребенка (обсудите это со своим врачом).Если тест отрицательный, примите меры, чтобы избежать заражения.
- Если вы беременны, вам следует обсудить с врачом вероятность заражения токсоплазмозом. Ваш врач может назначить анализ крови.
Если вам поставили диагноз токсоплазмоз во время беременности, вам назначат лечение антибиотиками. Если дальнейшее обследование покажет, что ваш плод инфицирован, вам дадут антибиотики, которые, как известно, уменьшают воздействие токсоплазмоза на плод.
Для предотвращения токсоплазмоза:
- Избегайте попадания кошачьих фекалий дома и в саду.
- Если у вас есть кошка, и вы беременны или планируете вскоре забеременеть, попросите кого-нибудь почистить кошачий туалет. Если вам необходимо чистить коробку самостоятельно, делайте это ежедневно. Наденьте перчатки и маску для лица, а затем вымойте руки.
- Возьмите за привычку мыть любой стол или рабочие поверхности, по которым могла пройти кошка.
- Подумайте о том, чтобы держать кошку дома. Кошка, выходящая на улицу, может заразиться Toxoplasma gondii , поедая инфицированных птиц или грызунов. (Есть также риск поедания домашних мышей.)
- При работе в саду или при работе с почвой надевайте перчатки и после этого мойте руки.
- Вымойте все продукты, которые могли контактировать с кошачьими фекалиями, включая коммерческие фрукты и овощи.
- Ешьте только хорошо приготовленное или предварительно замороженное мясо.Избегайте сушеного мяса. Для уничтожения Toxoplasma gondii в мясе необходимы устойчивые высокие или низкие температуры.
- Тщательно мойте руки и всю посуду после приготовления сырого мяса, птицы, морепродуктов, фруктов или овощей.
- Избегайте неочищенной питьевой воды. Это вызывает беспокойство, когда вы находитесь в дикой природе или путешествуете в развивающиеся страны, где питьевая вода не обрабатывается.
Другие пищевые отравления
Беременные женщины могут серьезно заболеть от пищевого отравления, чем другие люди, поэтому важно предотвратить пищевое отравление у себя дома, соблюдая меры предосторожности при приготовлении и хранении продуктов.Со скоропортящимися продуктами, такими как яйца, мясо, птица, рыба, моллюски, молоко и молочные продукты, следует обращаться с особой осторожностью.
Министерство сельского хозяйства США рекомендует следующие шаги для предотвращения пищевого отравления.
- Магазин надежно. Упаковывайте сырое мясо, птицу или рыбу отдельно от других пищевых продуктов. После покупок сразу же поезжайте домой, чтобы можно было правильно хранить все продукты.
- Безопасное приготовление пищи.Мойте руки до и после еды. Также мойте их после посещения туалета или смены подгузников. Вымойте свежие фрукты и овощи, хорошо ополоснув их проточной водой. По возможности используйте две разделочные доски: одну для свежих продуктов, а другую для сырого мяса, птицы и морепродуктов. В противном случае не забывайте мыть разделочную доску горячей мыльной водой между каждым использованием. Вы также можете мыть ножи и разделочные доски в посудомоечной машине, чтобы продезинфицировать их.
- Безопасное хранение продуктов.Готовьте, охлаждайте или замораживайте мясо, птицу, яйца, рыбу и готовые к употреблению продукты в течение 2 часов. Убедитесь, что в вашем холодильнике установлена температура 40 ° F (4 ° C) или ниже.
- Безопасное приготовление пищи. Используйте термометр для чистого мяса, чтобы определить, приготовлены ли продукты до безопасной температуры. Разогрейте остатки как минимум до 74 ° C (165 ° F). Не ешьте недоваренные гамбургеры и помните о риске пищевого отравления сырой рыбой (включая суши), моллюсками и устрицами.
- Подавайте пищу безопасно.Держите приготовленную горячую пищу горячей [140 ° F (60 ° C) или выше], а холодную — холодной [40 ° F (4 ° C) или ниже].
- Следуйте этикеткам на упаковке пищевых продуктов. Этикетки на упаковке пищевых продуктов содержат информацию о том, когда использовать пищу и как ее хранить. Чтение этикеток на пищевых продуктах и следование инструкциям по безопасности снизят ваши шансы заболеть пищевым отравлением.
- В случае сомнений выбросить. Если вы не уверены, что еда безопасна, не ешьте ее. Повторный нагрев загрязненной пищи не сделает ее безопасной.Не пробуйте подозрительную пищу. Он может хорошо пахнуть и выглядеть, но все же может быть небезопасным для употребления.
Уделяйте особое внимание приготовлению и хранению пищи в теплые месяцы, когда пищу часто подают на улице. Бактерии растут быстрее в более теплую погоду, поэтому пища может быстрее испортиться и, возможно, вызвать болезнь. Не оставляйте еду на открытом воздухе более чем на 1 час, если температура превышает 32 ° C (90 ° F), и никогда не оставляйте ее на открытом воздухе более чем на 2 часа.
Для получения дополнительной информации см. Разделы Токсоплазмоз во время беременности, E.Инфекция Coli, пищевое отравление и безопасное обращение с пищевыми продуктами.
Пищевое отравление во время беременности
Пищевое отравление во время беременности может доставлять ужасные неудобства, но также может быть поводом для беспокойства. Существует вероятность передачи болезни вашему будущему ребенку, а в тяжелых случаях болезнь пищевого происхождения может вызвать мертворождение или выкидыш, особенно у тех женщин, которые уже находятся в группе риска.
В результате особенно важно соблюдать правила безопасности пищевых продуктов и даже избегать определенных продуктов во время беременности.Если вы начнете замечать симптомы, быстрое общение с вашим лечащим врачом может сыграть ключевую роль в обеспечении безопасности и здоровья вашей беременности.
Типы пищевых отравлений
Определенные бактериальные инфекции хорошо известны как возможные причины выкидыша. С выкидышем связаны несколько конкретных болезней пищевого происхождения (например, пищевое отравление).
Листериоз
Листериоз — тяжелое заболевание, вызываемое бактериями Listeria monocytogenes. По данным CDC, есть определенные продукты, которые с большей вероятностью содержат листерию, в том числе:
- Дыни
- Обработанные мясные продукты, такие как хот-доги и мясное ассорти
- Сырое молоко
- Сырые проростки
- Рыба копченая
- Сыры мягкие
Помимо беременных женщин, это заболевание также часто поражает пожилых людей с ослабленной иммунной системой и новорожденных. Взрослые, которые не беременны и имеют неповрежденную иммунную систему, имеют меньший риск заражения этим заболеванием.
Те, кто не беременны, могут испытывать такие симптомы, как головная боль, ригидность шеи, спутанность сознания, потеря равновесия или судороги, когда у них есть эта инфекция. Но симптомы у беременных немного другие.
Признаки листериоза у беременных могут включать жар, мышечные боли, усталость и другие симптомы гриппа.
Листериоз лечится с помощью антибиотиков. Беременным женщинам может быть назначен амоксициллин.
Вспышки листериоза чаще всего возникают летом.Эксперты считают, что профилактика у беременных женщин основана на соблюдении строгих рекомендаций по диете, таких как разогревание остатков пищи до приготовления на пару и отказ от продуктов, которые могут содержать бактерии.
Сальмонеллез
Сальмонеллез — это болезнь пищевого происхождения, вызываемая бактериями Salmonella . Симптомы сальмонеллы включают диарею, лихорадку и спазмы в животе. В тяжелых случаях сальмонеллез может вызвать инфекции мочи, крови, костей, суставов или нервной системы.Взаимодействие с другими людьми
Продукты, которые могут содержать эти бактерии, включают:
- Яйца
- Фрукты
- Свинина
- Ростки и прочие овощи
- Некоторые обработанные продукты (например, ореховое масло, замороженные пироги, куриные наггетсы и фаршированные куриные закуски).
- Недоваренная птица
Недоваренные продукты из птицы, такие как курица или индейка, являются наиболее распространенными источниками заражения сальмонеллой. CDC отмечает, что зараженные продукты обычно выглядят и пахнут нормально.Взаимодействие с другими людьми
Был по крайней мере один случай передачи инфекции новорожденному от беременной женщины, которую затем безуспешно лечили лекарствами, включая ампициллин, гентамицин и амоксициллин, в течение как минимум пяти месяцев. Но эти сообщения редки.
Лечение сальмонеллезной инфекции может зависеть от тяжести инфекции. Во многих случаях больным рекомендуется употреблять дополнительные жидкости. В более тяжелых случаях используются антибиотики.
E.Коли энтерит
Escherichia coli (обычно сокращенно E. coli) — это тип бактерий, который является наиболее частой причиной диареи путешественников. Существуют разные штаммы кишечной палочки, и не все они вызывают у вас заболевание. Помимо диареи, другие штаммы могут вызывать инфекции мочевыводящих путей, респираторные заболевания, пневмонию и другие заболевания.
Энтерит, вызванный кишечной палочкой, вызывает набухание тонкой кишки, вызванное инфекцией E.coli . Хотя кишечная палочка естественным образом содержится в нашем кишечнике, штаммы кишечной палочки, присутствующие в некоторых загрязненных продуктах, могут вызывать энтерит, вызванный кишечной палочкой.
Энтерит, вызванный кишечной палочкой, часто является результатом небезопасного обращения с пищевыми продуктами, в том числе:
- Мясо или птица, контактировавшие с кишечными бактериями во время обработки
- Небезопасное обращение с пищевыми продуктами во время транспортировки или обработки
- Небезопасное обращение с пищевыми продуктами в продуктовых магазинах, ресторанах или домах
- Вода, содержащая отходы животного или человеческого происхождения
Авторы одного исследования, посвященного Э.coli во время беременности, обратите внимание, что фрукты и овощи на фермах могут переносить бактерии при контакте с фекалиями животных. Они советуют женщинам серьезно подумать об отказе от всех свежих сельскохозяйственных ягод и овощей открытого грунта во время беременности.
Типичные симптомы энтерита, вызванного кишечной палочкой, включают диарею, лихорадку, спазмы желудка и потерю аппетита. Эксперты советуют широкой общественности связаться со своим лечащим врачом, если у вас диарея, которая длится более трех дней, или диарея, которая сопровождается лихорадкой выше 102 ° F, кровью в стуле или такой сильной рвотой, что вы не можете пить. вниз, и вы выделяете очень мало мочи.Взаимодействие с другими людьми
Лечение энтерита, вызванного кишечной палочкой, включает гидратацию и возможное использование антибиотиков.
Кампилобактериоз
Campylobacter — это штамм бактерий, вызывающих кампилобактериоз, частую причину диарейных заболеваний в США. Бактерии могут быть переносчиками кур, индеек, коров и других животных, не проявляющих признаков болезни. Мясо или молоко этих животных могут содержать бактерии.
Вода (питьевая вода и открытая вода), фрукты и овощи также могут быть заражены бактериями, если они вступают в контакт с фекалиями животных или птиц или с почвой, загрязненной фекалиями птиц или животных.Взаимодействие с другими людьми
Симптомы этой инфекции могут включать диарею с кровью, лихорадку, спазмы желудка, тошноту или рвоту. Симптомы обычно длятся около недели. Большинство людей выздоравливают без применения антибиотиков, но беременным женщинам могут назначаться лекарства.
Текущие исследования кампилобактериоза у беременных женщин ограничены, но в одном широко цитируемом исследовании 2002 года отмечается, что возможны серьезные последствия, такие как инфицирование плода, выкидыш и мертворождение.Авторы исследования советуют беременным женщинам проявлять особую осторожность при обращении с пищевыми продуктами и их приготовлении, чтобы предотвратить такие инфекции.
Центры по контролю и профилактике заболеваний рекомендуют всем потребителям мыть продукты и выбирать пастеризованное молоко, поскольку пастеризация убивает бактерии в молоке, делая его безопасным для питья.
Советы по безопасности пищевых продуктов во время беременности
Во время беременности разумно проявлять особую осторожность в еде в ресторанах, выборе продуктов в продуктовом магазине и приготовлении еды дома.
Продукты, которых следует избегать
Лучший способ защитить себя от инфекций пищевого происхождения — избегать продуктов, подверженных риску заражения. Будьте особенно осторожны в таких местах, как фермерские рынки, и проверяйте этикетки на наличие ингредиентов и информацию о переработке.
Различные организации, включая Американский колледж акушеров и гинекологов (ACOG) и Министерство здравоохранения и социальных служб США (HHS), предоставляют рекомендации по продуктам, которых следует избегать во время беременности, чтобы минимизировать риск пищевого отравления.Взаимодействие с другими людьми
Продукты, которых следует избегать во время беременности
- Ферментированная или сухая колбаса (если она не была разогрета до горячего пара перед употреблением в пищу)
- Свежеприготовленный или домашний голландский соус
- Домашняя заправка для салата Цезарь
- Домашний гоголь-моголь
- Домашнее мороженое
- Хот-доги, мясные закуски, мясные деликатесы и мясное ассорти (если не нагреть до горячего пара непосредственно перед подачей на стол)
- Готовые мясные деликатесы или салаты из морепродуктов
- Сырое тесто (например, тесто для печенья или торта)
- Сырое молоко (или продукты из сырого непастеризованного молока)
- Сырые проростки (люцерна, клевер, маш и проростки редиса)
- Сырые или недоваренные яйца
- Сырые или недоваренные морепродукты (включая сырые суши, сашими, севиче, сырые устрицы)
- Сырое или недоваренное мясо
- Паштеты и мясные пасты охлажденные
- Охлажденные копченые морепродукты (включая лосось или рыбу, такую как лосось, форель, сиг, треска, тунец или скумбрия, маркированные как киппер, нова или вяленое мясо)
- Мягкие сыры (такие как бри, фета, камамбер, рокфор, queso Blanco, queso fresco), если на этикетке специально не указано , что они были изготовлены из пастеризованного молока
- Тирамису
- Сок или сидр непастеризованный
Безопасное обращение с пищевыми продуктами
ACOG и HHS также предоставляют рекомендации по безопасному обращению с пищевыми продуктами, чтобы избежать пищевого отравления во время беременности.Как правило, они советуют содержать кухню в чистоте, включая ножи, столешницы и разделочные доски, после обработки и приготовления сырых продуктов. И регулярно мойте руки до и после еды.
Рекомендации по приготовлению пищи делятся на разные категории в зависимости от типа пищи, которую вы, возможно, готовите.
Фрукты и овощи
Тщательно промойте все сырые продукты под проточной водой из-под крана перед едой, нарезкой или приготовлением. Тщательно готовьте проростки, если хотите их съесть.
Яйца
Блюда из яиц следует готовить, пока они не достигнут внутренней температуры 160 90 285 ° 90 286 F. Если вы готовите яйца в одиночку, готовьте их, пока желток и белки не станут твердыми.
Мясо
При приготовлении мяса используйте пищевой термометр, чтобы убедиться, что ваша пища достигает рекомендованной Министерством сельского хозяйства США минимальной безопасной внутренней температуры. Вы можете загрузить и распечатать полный список безопасных температур на веб-сайте FoodSafety.gov. Разместите его на кухне для быстрого ознакомления.
Вот некоторые примеры безопасных внутренних температур:
- Вся птица : 165 ° F
- Стейки из телятины или баранины : 145 ° F
- Говяжий фарш : 160 ° F
- Остатки еды и запеканки : 165 ° F
Правительственные источники также рекомендуют заморозить мясо на несколько дней при минусовой температуре (0 ° F) перед приготовлением, чтобы снизить вероятность заражения.
Морепродукты
К выбору морепродуктов следует относиться внимательно.ACOG рекомендует избегать морепродуктов, которые могут содержать большое количество ртути (включая акул, большеглазого тунца, марлина и апельсинового хищника) по причинам, не связанным с бактериальным отравлением.
- Рыба с плавниками должна быть приготовлена при внутренней температуре 145 ° F или до тех пор, пока мясо не станет непрозрачным и легко отделяется вилкой.
- Моллюски, устрицы и мидии нужно готовить до тех пор, пока раковины не откроются.
- Креветки, омары, крабы и гребешки следует готовить до тех пор, пока мякоть не станет белой и непрозрачной.
Отравление угарным газом во время беременности
Д-р Стиллер — руководитель отделения материнско-фетальной медицины отделения акушерства и гинекологии больницы Бриджпорт, штат Коннектикут, и клинический профессор акушерства и гинекологии Йельской школы медицины, Нью-Хейвен , Коннектикут.
Ни один из авторов не сообщил о конфликте интересов в отношении содержания этой статьи.
Окись углерода (CO) — это бесцветный газ без запаха, который является побочным продуктом горения и может быстро достигать опасных концентраций в плохо вентилируемых помещениях.Фактически, случайное бытовое отравление углекислым газом является наиболее частой причиной отравления во время беременности. 1 Некоторые из наиболее распространенных источников образования CO включают работающие транспортные средства, плохо обслуживаемое отопительное оборудование, забитые дымоходы и плохо вентилируемые газовые приборы. В холодные зимние месяцы важно проявлять бдительность в отношении отравления угарным газом, поскольку симптомы часто неспецифичны.
Симптомы острого отравления CO у матери варьируются от относительно легких и неспецифических (например, головные боли, тошнота и рвота) до более тяжелых (например, изменение психического статуса или кома) по мере повышения уровня карбоксигемоглобина (COHb) у матери.У некурящих женщин нормальный уровень COHb колеблется от 1% до 3%, но у курящих он может достигать 9%. При остром отравлении уровень может достигать 30–50%.
Последствия отравления CO для развивающегося плода в значительной степени зависят от гестационного возраста воздействия и дозы. Как правило, травма плода более вероятна, когда острое отравление матери углекислым газом связано с более серьезными симптомами, такими как потеря сознания. Аноксическое событие в раннем гестационном возрасте эмбриогенеза или вскоре после него может быть связано с анатомическими пороками развития, такими как аномалии конечностей или микроцефалия, особенно у плодов, которые выживают до состояния жизнеспособности. 2 На более поздних сроках беременности тяжелые воздействия могут быть связаны с неврологическими последствиями аноксии для плода, включая, помимо прочего, гипоксическую ишемическую энцефалопатию, гипотонию и церебральный паралич. Смертность плода при тяжелых интоксикациях может достигать 67%. Как правило, умеренное воздействие на мать, сопровождающееся только головными болями и тошнотой, с большей вероятностью приведет к благоприятным исходам для плода. 3
ДАЛЕЕ: Управление >>
Управление
Признаки интоксикации угарным газом плода могут включать снижение подвижности и изменения частоты сердечных сокращений.Пораженные плоды могут демонстрировать паттерн ЧСС Категории II, определяемый тахикардией, в большинстве случаев с минимальной вариабельностью и отсутствием ускорения. 5 Диагностика материнского отравления CO остается сложной задачей из-за неспецифических признаков и симптомов у матери, таких как головные боли, тошнота и рвота, а также изменение психического статуса. Поэтому важно поддерживать высокий уровень подозрительности в зимние месяцы при обследовании пациентов с этими симптомами, особенно женщин, которые были подвержены воздействию мест, где происходит возгорание, таких как камины, печи, работающие автомобили или портативные генераторы.
Первым шагом в лечении отравления угарным газом является удаление пациента от источника отравления. Получите данные о жизненно важных функциях и пульсоксиметрии, а также проведите целенаправленное неврологическое обследование. При подозрении на интоксикацию углекислым газом введите 15 л / мин 100% кислорода через маску без ребризера и поместите пациента на кардиомонитор для оценки ишемии миокарда. Получите уровень COHb, чтобы помочь диагностировать и определить уровни воздействия в сочетании с общей клинической картиной, чтобы помочь в выборе терапии.В таблице указаны рекомендуемые действия и следственные действия. 6
При гипербарической кислородной терапии (ГБО) кислород доставляется при более высоком атмосферном давлении, тем самым увеличивая содержание кислорода в крови и облегчая кислородный обмен. Это значительно сокращает время до удаления CO из обращения. Один важный фактор, который следует учитывать, — это время задержки, необходимое для выведения CO из кровообращения плода. Продолжайте кислородную терапию примерно в 5 раз дольше, чем требуется для нейтрализации материнского уровня.
Важно знать, есть ли в вашем учреждении HBO и какова политика вашего учреждения в отношении его использования. Общий консенсус в литературе заключается в том, чтобы начинать терапию ГБО, если материнские уровни COHb превышают 20%, если есть материнские признаки неврологического расстройства, включая измененное психическое состояние или кому, или если есть признаки гипоксии плода, такие как аномальное отслеживание сердечного ритма плода. узоры или снижение шевеления плода. 7 Единственным абсолютным противопоказанием к терапии ГБО является нелеченый пневмоторакс, но в отношении плода необходимо постоянно проводить анализ соотношения риска и пользы.Первоначальные исследования на животных моделях предполагали возможность неблагоприятного исхода для плода от терапии ГБО, но многочисленные отчеты о случаях беременности у людей не подтвердили эти опасения. 8
Большинство случаев отравления угарным газом носят умеренный характер, а результаты для плода хорошие. Однако риск внутриутробной смертности намного выше при серьезном и опасном для жизни воздействии. Число эпизодов отравления CO можно уменьшить, уделив особое внимание первичной профилактике с помощью учебных материалов для пациентов, которые можно получить в Центре контроля заболеваний и которые включают инструкции по безопасному нагреванию и правильному использованию детектора CO. 9
Ссылки
1. Norman CA, Halton DM. Является ли окись углерода тератогеном на рабочем месте? Обзор и оценка литературы. Ann Occup Hyg. 1990; 34: 335–347.
2. Van Hoesen KB, Camporesi EM, Moon RE, Hage ML, Piantadosi CA. Следует ли использовать гипербарический кислород для лечения беременной пациентки с острым отравлением угарным газом? Отчет о болезни и обзор литературы. ДЖАМА. 1989. 261 (7): 1039–1043.
3. Корен Г., Шарав Т., Пастушак А. и др.Многоцентровое проспективное исследование исходов для плода после случайного отравления угарным газом во время беременности. Reprod Toxicol. 1991: 5: 397–403.
4. Лонго Л.Д., Хилл Е.П. Поглощение и удаление окиси углерода у эмбрионов и матерей овец. Am J Physiol. 1977; 232: h411 – h423.
5. Тауэрс К.В., Коркоран В.А. Влияние отравления угарным газом на отслеживание сердечного ритма плода: отчет о 3 случаях. J Reprod Med. 2009: 45: 184–188.
6. Aubard Y, Magna I. Отравление угарным газом во время беременности.BJOG. 2000; 107: 833–838.
7. Сильверман Р.К., Монтано Дж. Гипербарическое кислородное лечение во время беременности при остром отравлении угарным газом. Отчет о болезни. J Reprod Med. 1997. 42: 309–311.
8. Элькхаррат Д., Рафаэль Дж. К., Корач Дж. М. и др. Острая интоксикация угарным газом и гипербарический кислород при беременности. J Intensiv Care Med. 1991. 17 (5): 289–292.
9. Центры по контролю и профилактике заболеваний. Отравление угарным газом: часто задаваемые вопросы. http://www.cdc.gov/co/faqs.htm. По состоянию на 29 октября 2015 г.
Вот как с этим справиться
Пищевое отравление во время беременности может быть тяжелее, чем кажется, но его можно избежать, если вы примете правильные меры. Читайте дальше, чтобы узнать об этом больше.
Д-р Гитика Чадха — старший консультант по акушерству и гинекологии в детской больнице Apollo Cradle в Неру-Плейс, Нью-Дели.
Утреннее недомогание во время беременности является обычным явлением, поэтому трудно определить симптомы пищевого отравления.Итак, как узнать, вызывает ли вас болезнь пищевого происхождения? И как безопасно относиться к этому во время беременности? Давайте посмотрим.
Во время беременности иммунная система организма слабее, чем обычно. Следовательно, организму становится сложнее бороться с микробами, которые могут вызвать пищевое отравление.
Виды пищевых отравлений
Некоторые распространенные и опасные типы пищевых отравлений включают:
- E. coli: Бактерии Escherichia coli естественным образом присутствуют в кишечнике.Однако, если употребляются зараженные овощи и фрукты, недоваренное или сырое мясо, фруктовые соки или непастеризованное молоко с определенными типами бактерий E. coli, может произойти пищевое отравление.
- Campylobacter: Эти бактерии попадают в организм через непастеризованные продукты или зараженную курицу.
- Листериоз: По сравнению с другими людьми, беременные женщины в 13 раз чаще заболевают листериозом. Это вызвано бактериями листерий, которые обычно содержатся в готовом к употреблению мясе, таком как мясное ассорти и хот-доги.Непастеризованные продукты, такие как морепродукты, молочные продукты и птица, также могут содержать листерию.
Рвота также может быть признаком пищевого отравления. Изображение предоставлено: Shutterstock
- Сальмонелла: сырые или недоваренные яйца, непастеризованные продукты, птица и мясо могут вызвать сальмонеллез, вызываемый бактериями сальмонеллы. Если пищевой продукт контактировал с фекалиями животных или почвой, зараженной сальмонеллой, это также может вызвать сальмонеллу.
- Норовирус: Легко распространяется через зараженные напитки и пищу, это одна из основных причин пищевого отравления.
Симптомы пищевого отравления при беременности
Поскольку утреннее недомогание также является обычным явлением во время беременности, точно определить пищевое отравление во время беременности может быть сложно. Несколько общих симптомов пищевого отравления во время беременности:
- Рвота
- Обезвоживание
- Диарея
- Боль в животе
- Спазмы желудка
Могут возникать и другие симптомы, такие как лихорадка, ломота в теле и головная боль, из-за чего это выглядит как грипп.
Опасно ли пищевое отравление во время беременности?
Определенные виды пищевых отравлений могут быть потенциально опасными для вас и вашего будущего ребенка.
- Если у вас листериоз, вы можете передать его еще не родившемуся ребенку. Вы можете вообще не испытывать никаких симптомов. У ребенка могут быть серьезные проблемы со здоровьем, такие как судороги, слепота, паралич и проблемы с почками, сердцем или мозгом.Листериоз также может привести к преждевременным родам, низкому весу ребенка при рождении или даже к мертворождению или выкидышу.
- E. coli может привести к повреждению почек.
- Если у вас сальмонеллез, он также может передаваться ребенку, подвергая его риску серьезных осложнений, таких как менингит.
- Если вы заразитесь кампилобактером на ранних сроках беременности, это может вызвать выкидыш. Если вы заразитесь им во время рождения ребенка и передадите его новорожденному, это может быть опасно для жизни.
Также смотрите:
Домашние средства от пищевого отравления при беременности
Поскольку во время беременности иммунная система слаба, будущие матери должны быть более осторожными, потому что они должны заботиться не только о себе, но и о своем ребенке.
Если вы испытываете какие-либо из вышеперечисленных симптомов, рекомендуется немедленно связаться с вашим лечащим врачом.Они могут подсказать вам, что делать дальше.
Если вы испытываете легкие симптомы, вы можете побаловать себя дома, отдохнув и получив много жидкости. Вы также должны избегать еды до тех пор, пока не закончится рвота. Однако, если вы испытываете диарею, признаки сильного обезвоживания, такие как головокружение и сухость губ, кровь в стуле, сильную боль в животе и сильную рвоту, вам, возможно, придется обратиться в больницу или к врачу для лечения.
Как предотвратить пищевое отравление при беременности?
Лучший способ защитить себя от пищевого отравления — внимательно относиться к тому, что вы едите.Вот несколько советов, которым могут следовать будущие матери:
- Убедитесь, что фрукты и овощи должным образом очищены перед приготовлением или употреблением в пищу.
- Возьмите за привычку тщательно мыть руки с мылом, прежде чем прикасаться к продуктам питания.
- Скоропортящиеся продукты следует хранить замороженными или охлажденными.
- После использования посуду и кухонные поверхности следует очистить.
- Пищу следует готовить при высоких температурах, чтобы микробы погибли.
- Остатки пищи следует сразу же охлаждать.
- Избегайте употребления просроченных продуктов или продуктов питания, срок хранения которых истек.
- Сырое мясо не должно контактировать с чем-либо, что должно потребляться в сыром виде, включая продукты или продукты, которые уже были приготовлены.
Остерегайтесь того, что вы едите во время беременности. Изображение предоставлено: Shutterstock
Помимо этих советов, во время беременности следует избегать определенных продуктов питания, например:
- Ростки
- Изделия, содержащие сырые яйца, такие как тесто для печенья или гоголь-моголь, однако можно использовать пастеризованные сырые яйца
- Готовые салаты из морепродуктов, курица или ветчина из гастронома
- Рыба копченая
- Сырые или недоваренные моллюски, птица, мясо и рыба
- Непастеризованные молочные продукты, такие как сырое молоко или мягкий сыр
- Сидр или сок непастеризованный
- Паста мясная
- Хот-доги
- Мясные деликатесы
- Жидкие яйца
Что делать, если вы беременны и страдаете пищевым отравлением
Практически все мы когда-либо сталкивались с неприятностями, связанными с пищевым отравлением, и, хотя это далеко не доставляет удовольствия, вам может быть интересно, что Вся суета связана с тем, чтобы избежать пищевого отравления во время беременности.В конце концов, разве мы не знаем хотя бы одного человека, который переболел пищевым отравлением во время беременности и родил полностью здорового ребенка, так что это не все немного преувеличено? Здесь мы рассказываем о рисках пищевого отравления, а также о том, как их избежать, что делать, если вы действительно заболели, и пытаемся развеять некоторые распространенные заблуждения о небезопасных пищевых продуктах.
Вредит ли пищевое отравление моему ребенку?
Пищевое отравление представляет собой потенциальный риск для плода и в худших случаях связано с выкидышем и мертворождением, но существует множество различных источников пищевого отравления, и реальный риск зависит от того, жертвой какого пищевого отравления вы становитесь. а также на сроке беременности и общем состоянии здоровья.В большинстве случаев у вас может случиться пищевое отравление, и ваш ребенок будет в полном порядке, но вы должны быть осторожны, чтобы не страдать от обезвоживания (особенно в жаркую погоду), что плохо для беременности.
E-coli, сальмонелла и кампилобактериоз — это бактериальные инфекции, которые в некоторых случаях могут вызвать заболевание плода. У инфицированного плода после рождения могут возникнуть проблемы со здоровьем, включая диарею и лихорадку, а в редких случаях даже менингит. Инфекции, вызванные сальмонеллой и кампилобактериозом, в некоторых случаях могут привести к мертворождению.
Листериоз — это особо опасная форма пищевого отравления, от которой вы и ваш ребенок можете серьезно заболеть. Во время беременности листериоз связан с преждевременными родами и, реже, с выкидышем и мертворождением. После рождения инфицированные дети могут страдать от осложнений, от неприятных до потенциально смертельных. Беременные женщины гораздо более восприимчивы к инфекции Listeria, чем другие здоровые взрослые люди, хотя это не так часто встречается среди большинства населения, поэтому к этому риску следует отнестись серьезно.В отличие от многих других пищевых патогенов, листерия быстро растет при пониженных температурах, и единственный способ убедиться, что она не выживает, — это готовить пищу при температуре 70 градусов в течение хотя бы одной минуты. Бактерии можно найти во многих местах, включая: охлажденные полуфабрикаты, такие как рыба, мясные деликатесы, курица и т. Д., Недоваренные продукты, особенно мясо и рыба, предварительно упакованные салаты, салат из капусты и овощи, которые не были хорошо вымыты.
Простые паразитарные инфекции с меньшей вероятностью вызовут проблемы со здоровьем у вашего ребенка, однако помните, что любая такая инфекция лишит вашего ребенка важных питательных веществ в то время, когда они ему необходимы для здорового развития.Токсоплазмоз — это паразитарная инфекция, которая связана с проблемами со здоровьем при передаче развивающемуся плоду, с потенциальными проблемами, начиная от аномалий развития (включая проблемы со зрением и слухом) до выкидыша или мертворождения. Почва (даже на сырых овощах), недоваренное мясо и наполнитель для кошачьего туалета являются наиболее распространенными источниками инфекции. Простой анализ крови в начале беременности может показать, подвергались ли вы уже заражению токсоплазмозом, и в этом случае инфекция больше не будет проблемой, или к этому следует проявлять осторожность.
Ваше здоровье
В большинстве случаев пищевое отравление не вызывает серьезных проблем со здоровьем у вашего развивающегося ребенка, но оно может быть еще более неприятным для вас, как беременной женщины, чем обычно. Даже менее серьезные пищевые отравления могут вызвать серьезное заболевание, если ваш организм уже перегружен требованиями беременности.
Вашему телу действительно достаточно, чтобы справиться с этим прямо сейчас, просто во время беременности, и есть определенные виды пищевых отравлений, которым вы сейчас более подвержены.Более того, даже если большинство случаев пищевого отравления не будет иметь драматических последствий для вашего будущего ребенка, логично предположить, что чем вы здоровее, тем лучше для вашего развивающегося ребенка. Так что стоит приложить все усилия, чтобы не заболеть.
Как избежать пищевого отравления
Главный совет по предотвращению пищевого отравления — соблюдать правила гигиены пищевых продуктов, а также избегать определенных продуктов, которые несут в себе более высокий риск заражения.
ПОДРОБНЕЕ: что можно и нельзя есть во время беременности
Итак, что не за пределами поля?
Когда вы смотрите на список продуктов, которых следует избегать или с которыми следует соблюдать осторожность во время беременности, вы можете быть прощены за то, что думали, что почти нет ничего безопасного, и во многих случаях сообщение становится запутанным, поскольку люди думают, что осторожность с определенными продуктами означает что вам следует избегать их вообще.Часто такие советы передаются от одной беременной женщины к другой, поэтому вы можете обнаружить, что беременные женщины полностью избегают чего-то вроде салями, даже поверх хорошо приготовленной пиццы. Моя подруга, например, недавно выразила удивление по поводу того, что я ела моллюсков во время беременности, хотя рыба явно была хорошо приготовлена - она провела всю свою беременность, полностью избегая моллюсков
Стоит ли мне обращаться к врачу при пищевом отравлении?
Если вы все же заболели от пищевого отравления, самое важное — это не допускать обезвоживания.Убедитесь, что вы отдыхаете и сосредотачиваетесь на своем восстановлении, не поддавайтесь искушению преодолевать боль. Чем больше вы больны, тем больше вероятность того, что здоровье вашего ребенка пострадает.
Если вы чувствуете себя очень плохо, если вам трудно удерживать жидкость в течение 24 часов (и, следовательно, существует опасность обезвоживания), если вы подозреваете, что заразились токсоплазмозом, листерией или другим заболеванием. серьезная инфекция или если у вас симптомы гриппа, а не простое расстройство желудка, вам будет разумно обратиться к врачу.
Имейте в виду, что симптомы серьезной инфекции, вызванной листериозом, включают симптомы гриппа, а также расстройство желудка: легкий жар, головную боль, тошноту, рвоту, боли в суставах и мышцах или легкий кашель или простуду. Как и в любой другой период беременности, рекомендуется обратиться к врачу, если вы в чем-то не уверены или обеспокоены.
Узнайте больше о том, что безопасно и что делать во время беременности, на нашей странице списков беременных.
Пищевое отравление во время беременности — Kinedu Blog
Если вы съели что-то, зараженное бактериями, вирусом или токсином, и почувствуете тошноту, рвоту или диарею, у вас может быть пищевое отравление.Во время беременности пищевое отравление можно спутать с утренним недомоганием или другим заболеванием. Если симптомы появляются внезапно, вы чувствуете себя иначе, чем обычное утреннее недомогание, или думаете, что съели что-то испорченное, вероятно, у вас заболевание пищевого происхождения. Если вы не уверены или симптомы не исчезнут, не стесняйтесь обратиться к врачу, чтобы исключить вирус или инфекцию.
Пищевое отравление обычно не причиняет вреда вашему ребенку. Вы определенно почувствуете себя очень больным и не сможете вылечить это какими-либо лекарствами, но обычно с вашим ребенком все в порядке.С другой стороны, если их не лечить, некоторые бактерии, обнаруженные в сырой или зараженной пище, такие как Listeria, могут быть вредными для ребенка. Листерия — это бактерия, которая иногда присутствует в сырых продуктах, таких как мясные деликатесы или непастеризованные сыры. Эта бактерия может представлять серьезный риск для здоровья вашего развивающегося ребенка, но заразиться ею очень редко, поскольку во время беременности не рекомендуется употреблять сырые или непастеризованные продукты.
Лечение пищевого отравления во время беременности
Обезвоживание — наиболее частый эффект и самый большой риск пищевого отравления.Если вы заболели, обязательно пейте много воды в течение дня. Начните с одного глотка, и когда вы сможете терпеть жидкости, увеличьте потребление. Вы можете даже разбавить спортивный напиток водой, чтобы пополнить запасы электролитов, но откажитесь от лишнего сахара. Обязательно отдыхайте, правильное увлажнение и адекватный отдых могут творить чудеса для исцеления тела.
Обязательно обратитесь к врачу. Болезни пищевого происхождения могут быть опасными, и ваш врач даст вам соответствующие инструкции по быстрому выздоровлению.Кроме того, если вы чувствуете, что обезвоживаетесь или рвота и диарея не прекращаются, врач может порекомендовать вам сделать внутривенное вливание для пополнения жидкости.
Предотвращение пищевого отравления
• Любой ценой избегайте сырых продуктов
• Храните сырые продукты вдали от чистых овощей, фруктов и готовых к употреблению продуктов
• Храните продукты при надлежащей температуре и охладите или заморозьте сразу после использования
• Перед тем как вымыть руки прием пищи и после посещения туалета
• Держите тарелки и посуду в чистоте
• Разогревайте мясные деликатесы перед едой (но старайтесь избегать этого, если можете)
• Вымойте или продезинфицируйте все продукты
• Проверьте срок годности перед употреблением продукта
• Дон не ест продукты уличных торговцев
6 домашних токсинов, которых следует избегать во время беременности | Ваша беременность имеет значение
6 советов по уменьшению контакта с маткой
к токсинам
Американский колледж акушеров и
Гинекологи (ACOG) призвали акушеров / гинекологов и пациентов обсудить токсин.
предотвращение заражения с 2013 года.Ниже приведен список химикатов, которых следует избегать.
во время беременности.
1. Лекарства и отходы для домашних животных. Не прикасайтесь к лекарствам от блох и клещей и другим химическим веществам для домашних животных во время
беременность. Вы не только уменьшите воздействие, но и избежите риска
царапины или укусы раздраженного пушистого друга. Также передайте наполнитель для кошачьего туалета
обязанность во время беременности избегать токсоплазмоза —
паразитарная инфекция при обращении с отходами кошачьих. Токсоплазмоз может вызвать печень
и глазные осложнения у развивающегося ребенка и симптомы гриппа в
мама.
2. Курение и вейпинг. Не допускайте попадания ни в дом, ни в автомобиль. Некоторые из потенциально
вредные химические вещества, обнаруженные в обеих сигаретах
дым и вейп
дым включает бензол и никель.
Если вы сейчас курите или вейпируете, сейчас хороший
время бросить курить. UT Southwestern предлагает бесплатную программу отказа от никотина; вызов
214-761-3139 или напишите нам по адресу [email protected]
поступить.
3. Свинец. The
Центры по контролю и профилактике заболеваний (CDC) предупреждают беременных женщин
избежать
ест специй и конфет, импортированных из-за пределов США.С. из-за
потенциальное загрязнение свинцом. В некоторых керамических изделиях используется свинцовая глазурь, которая может выщелачивать
вводить в пищу, которую готовят или подают в ней. Также, если ваш дом был построен
в 1970-х годах или раньше его краска и сантехника могли содержать свинец. Говорить с
обратитесь к врачу по поводу проверки на воздействие свинца, если у вас есть факторы риска.
4. Пестициды. Пестицид
токсичность получила широкую прессу в последние годы. Например, начиная с
2021, Калифорния будет
запретить использование хлорпирифоса, широко используемого пестицида, который
связано с повреждением головного мозга у детей.Во время беременности не трогайте газон
химикаты. Если ваш двор недавно обработали, не ходите босиком по траве. Стирка
фрукты и овощи перед нарезкой или употреблением в пищу, чтобы удалить пестициды,
грязь и бактерии. Вам не нужно специальное средство для стирки продуктов —
достаточно под водой и вытирать полотенцем.
5. Чистящие средства. При использовании по назначению большинство чистящих средств не должны вредить здоровью.
опасность. Однако по-прежнему разумно ограничивать воздействие.Подумайте о надевании резины
перчатки при чистке, чтобы уменьшить впитывание через кожу. Также обязательно
откройте окно, чтобы уменьшить количество вдыхаемых химикатов.
6. BPA. Исследования связывают это химическое вещество с измененным мозгом
развитие и поведение. В последние годы организации предприняли шаги
повысить осведомленность о BPA. Многие детские товары теперь поставляются «без бисфенола А».
хотя Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США утверждает
что BPA безопасен в упаковке пищевых продуктов.Интересно, что шведские
исследование перечислило BPA среди 10 основных проанализированных химических веществ с наименьшим риском.
.



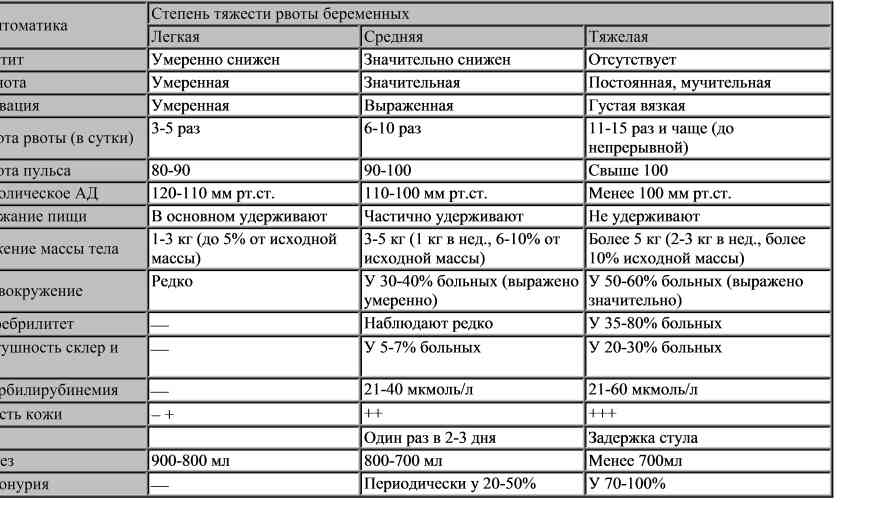 Кроме токсических веществ и яда, которые употребляются вместе с пищей, негативное влияние на нормальное развитие эмбриона имеет инсулин, который вырабатывается после очередного приема пищи.
Кроме токсических веществ и яда, которые употребляются вместе с пищей, негативное влияние на нормальное развитие эмбриона имеет инсулин, который вырабатывается после очередного приема пищи.
 Женщина при этом испытывает сильную слабость, а частота пульса может достигать 100 ударов в минуту. В моче обнаруживается ацетон, который усложняет переработку питательных элементов в энергию.
Женщина при этом испытывает сильную слабость, а частота пульса может достигать 100 ударов в минуту. В моче обнаруживается ацетон, который усложняет переработку питательных элементов в энергию.

 Приветствуется также тушеная, вареная и запеченная еда.
Приветствуется также тушеная, вареная и запеченная еда. Они действуют как успокоительное средство и способны устранять спазмы желудка.
Они действуют как успокоительное средство и способны устранять спазмы желудка.
 У слюны изменяется уровень кислотности, это приводит к разрушению зубной эмали.
У слюны изменяется уровень кислотности, это приводит к разрушению зубной эмали.