Содержание
14 неделя беременности (второй триместр) – что происходит?
Малые сроки гестации сопровождаются многочисленными изменениями в материнском организме. Каждый день женщина замечает появление новых ощущений. Когда наступает 14 неделя беременности, многим становится известен пол будущего ребенка.
14 недель беременности – это сколько месяцев?
Все вычисления относительно срока гестации врачи производят в неделях. Количество прошедших от наступления беременности недель сообщается будущей маме при очередном посещении врача. Необходимо заметить, что гинекологи при вычислениях подобного рода за отправную точку берут первый день последней, наблюдавшейся перед началом гестации, менструации. Полученная таким способом продолжительность беременности называется акушерским сроком.
В отдельных случаях женщины в положении желают перевести количество акушерских недель в месяцы. Сделать это просто, однако нужно знать определенные правила перевода. Гинекологи для простоты и быстроты математических вычислений условно принимают месяц равным 4 неделям, количество дней в нем – 30, независимо от того, сколько их в текущем календарном месяце.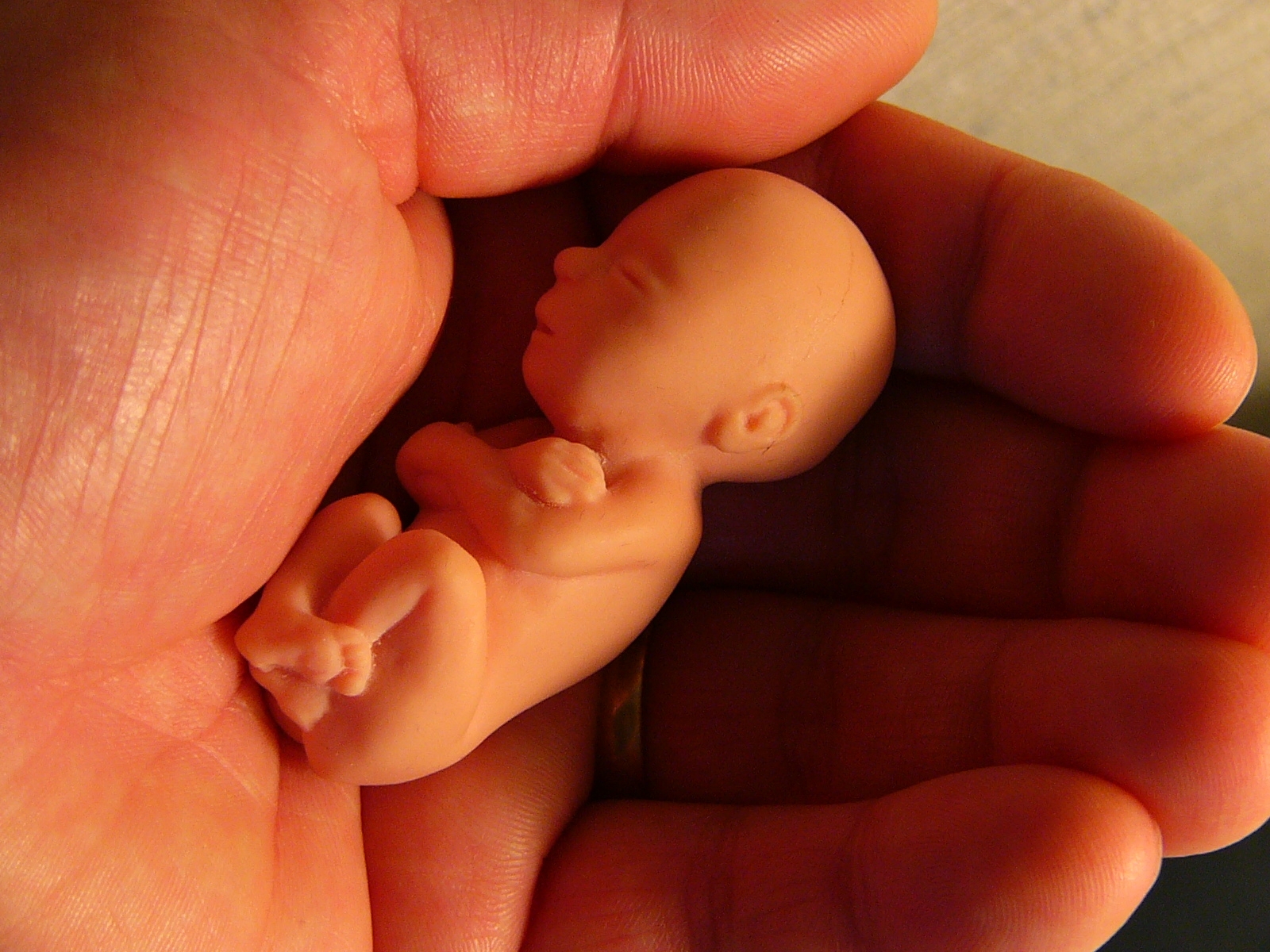 В результате получается: 14 неделя беременности – 3 месяца и 2 недели. Начался уже второй триместр беременности.
В результате получается: 14 неделя беременности – 3 месяца и 2 недели. Начался уже второй триместр беременности.
14 неделя беременности – что происходит с малышом?
В 14 недель беременности плод практически полностью сформирован, однако внутренние органы продолжают свое развитие. Быстрыми темпами растет кора головного мозга, увеличивается число нервных клеток, а между ними возникают нейронные связи. Включается в работу печень, активно синтезирующая желчь. В селезенке происходят процессы кроветворения, а в кишечнике начинается производство мекония – первородного кала, который будет накапливаться в течение всего срока гестации и отойдет только после рождения младенца.
Отмечаются изменения и в пищеварительной системе. Поджелудочная железа продуцирует ферменты, которые расщепляют поступающие вещества до простых соединений. Начинает тренировку дыхательная система – плод совершает дыхательные движения за счет диафрагмы. Это способствует укреплению мышечного аппарата, подготовке органов дыхания к первому вдоху.
14 недель беременности – размер плода
Параллельно развитию внутренних органов увеличивается и размер плода на 14 неделе беременности. К этому времени длина его тела от макушки до пяток составляет 9 см. Данное значение является средним, встречаются малыши и гораздо большего размера. Рост является антропометрическим показателем, который обусловлен наследственностью: у высоких родителей рождаются дети с ростом выше среднего и наоборот.
Не меньшую важность имеет масса тела плода. Данный показатель обусловлен скоростью обменных процессов в организме крохи. В среднем масса тела плода, когда начинается 14 неделя беременности, достигает 45–50 г. Стоит отметить, что вес будущего малыша частично зависит от особенностей рациона беременной: при большом содержании в блюдах углеводов, жиров, масса новорожденного будет выше средней.
14 недель беременности – развитие плода
На сроке беременность 14 недель развитие плода предполагает совершенствование его нервной системы.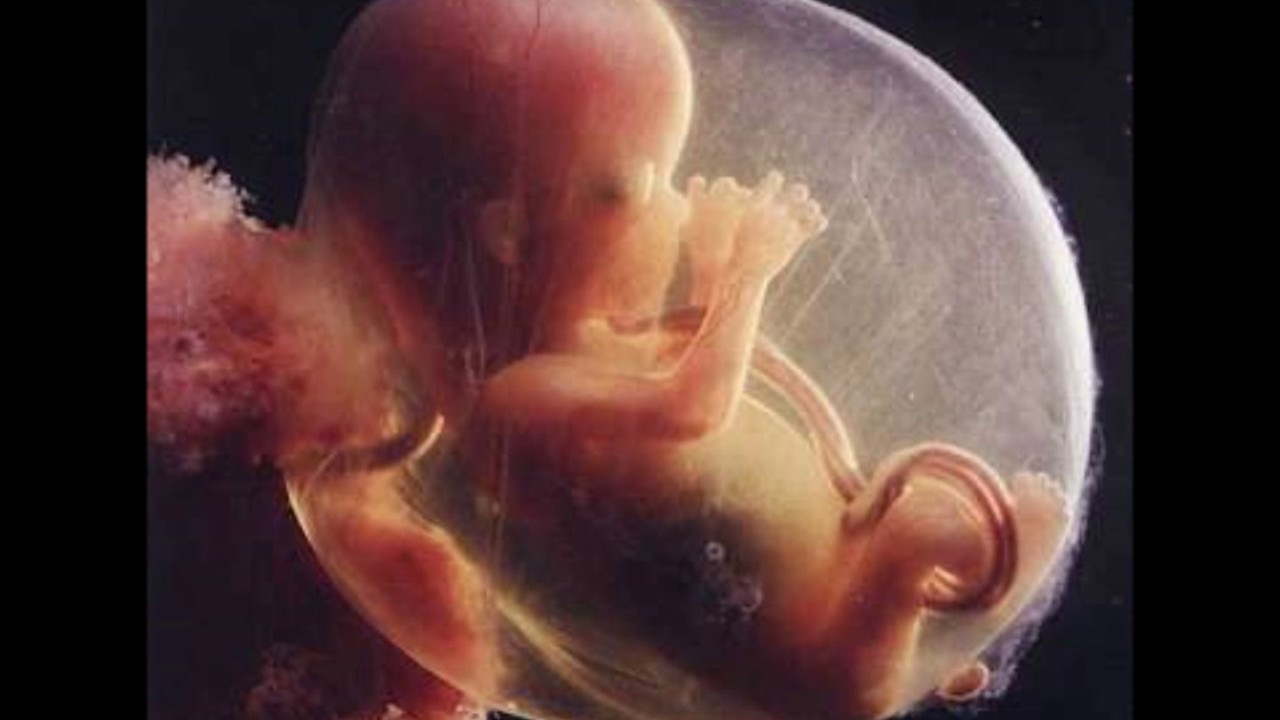 Примерно в это время отмечается резкое увеличение двигательной активности будущего младенца. Происходит активация первых рефлексов: при проведении УЗИ можно заметить ребенка, сосущего палец. Появляются отдельные навыки – малыш начинает сжимать кулачки, зевает.
Примерно в это время отмечается резкое увеличение двигательной активности будущего младенца. Происходит активация первых рефлексов: при проведении УЗИ можно заметить ребенка, сосущего палец. Появляются отдельные навыки – малыш начинает сжимать кулачки, зевает.
Врачи утверждают, что на этом сроке малыши способны распознавать вкус и запах пищи, которую ест мама. Заканчивается развитие голосовых связок и дыхательных путей, однако первые звуки кроха начнет издавать только после рождения. Происходит развитие мышц лица, с помощью которых малыш на более позднем сроке начнет выражать свое отношение к происходящему (жмуриться, моргать, кривляться).
Как выглядит плод на 14 неделе беременности?
Плод в 14 недель беременности абсолютно не похож на новорожденного ребенка. Вся поверхность его тела покрыта тонким пушком – лануго, а сама кожа имеет красный цвет и множество мелких морщин. По мере роста младенца они будут разглаживаться. Наблюдаются изменения в лицевой части черепа. Глаза прикрывают веки, они пока закрыты, однако расстояние между ними увеличивается. Появляются зачатки бровей, переносица, щечки. Выразительной становится шея малыша.
Глаза прикрывают веки, они пока закрыты, однако расстояние между ними увеличивается. Появляются зачатки бровей, переносица, щечки. Выразительной становится шея малыша.
Шевеления на 14 неделе беременности
Ребенок на 14 неделе беременности уже проявляет двигательную активность, однако его движения не имеют координации, малой силы и амплитуды. В связи с этим женщина еще не замечает совершаемых будущим малышом шевелений. Первая тактильная связь между будущей мамой и малышом происходит ближе к 20 неделе беременности. Женщины, вынашивающие второго малыша, могут замечать шевеления немного раньше – примерно на 18 неделе беременности. Однако даже на таком сроке шевеления настолько слабые, что не всем беременным удается их распознать.
14 недель беременности – что происходит с мамой?
Рассказывая, какими изменениями сопровождается 14 неделя беременности, что происходит в организме будущей мамы, необходимо выделить смену гормонального фона. Концентрация прогестерона при беременности резко увеличивается, что отражается и на внешности беременной. Так, на поверхности ее живота появляется темная полоска, идущая от пупка к лонному сочленению.
Так, на поверхности ее живота появляется темная полоска, идущая от пупка к лонному сочленению.
Изменение пигментации наблюдается и в области ареолы груди: околососковая область становится темно-коричневой, а сам сосок несколько увеличивается в объеме. Данная область приобретает большую чувствительность – случайное, легкое прикосновение к груди может вызвать покалывания и дискомфорт. Сама железа несколько увеличивается в объеме, становится крупнее, что заставляет женщину пересмотреть размер бюстгальтера.
14 неделя беременности – ощущения женщины
На сроке беременность 14 недель развитие плода и ощущения будущей мамы сопряжены с быстрым ростом матки и малыша. Это приводит к тому, что постепенно начинает изменяться изгиб позвоночника. В результате таких изменений женщины фиксируют появление болезненных ощущений в области поясницы. Способствовать их появлению может и высокий каблук на обуви, поэтому врачи советуют отказаться от таких туфель.
Однако есть и хорошие изменения в самочувствии беременной. Для многих женщин, испытывающих длительное время тошноту и рвоту, 14 неделя беременности становится тем временем, когда подобные неприятные ощущения исчезают полностью. Проявления токсикоза, которые не один месяц мучают беременных, к этому времени остаются в прошлом. В целом второй триместр беременности является спокойным периодом, когда женщина имеет возможность насладиться процессом гестации.
Живот на 14 неделе беременности
Матка на 14 неделе беременности в норме устанавливается примерно посередине между лонным сочленением и пупком. При оценке процесса гестации акушеры обращают внимание на высоту стояния дна матки, которая на этом сроке должна составлять 14 см (расстояние от края лонного сочленения до дна матки). Такие изменения не могут не отразиться на размерах и форме живота – непосредственно в это время он становится заметным для окружающих.
Рост живота отмечается в нижней части. При этом у худых женщин он больше заметен, чем у плотных. Постепенно с ростом плода будет увеличиваться и объем матки, дно которой стремится вверх, постепенно достигая диафрагмы. Пока же дно матки расположено невысоко, однако уже на этом сроке женщина может отмечать давление матки на близлежащие органы малого таза – запоры становятся частым явлением.
Постепенно с ростом плода будет увеличиваться и объем матки, дно которой стремится вверх, постепенно достигая диафрагмы. Пока же дно матки расположено невысоко, однако уже на этом сроке женщина может отмечать давление матки на близлежащие органы малого таза – запоры становятся частым явлением.
Выделения на 14 неделе беременности
Выделения из влагалища в четырнадцать недель беременности не изменяют своего характера. Они необильны, прозрачны или белого оттенка, без посторонних примесей и включений. Консистенция их у некоторых беременных может изменяться, что связано с постепенным снижением концентрации прогестерона. Максимальный уровень этого гормона в крови наблюдается в первом триместре, когда особое значение для процесса гестации имеет имплантация.
Изменение концентрации, объема, цвета, характера влагалищных выделений при беременности может указывать на проблемы в репродуктивной системе. Частым заболеванием у женщин, готовящихся стать мамой, является молочница. Эта патология сопровождается усиленным ростом грибка Кандида, который присутствует в микрофлоре влагалища каждой женщины. В связи с изменением кислотности влагалища при беременности создаются благоприятные условия для размножения этого грибка. Беременные замечают белые творожистые выделения из половых путей, сопровождающиеся зудом, жжением.
В связи с изменением кислотности влагалища при беременности создаются благоприятные условия для размножения этого грибка. Беременные замечают белые творожистые выделения из половых путей, сопровождающиеся зудом, жжением.
Боли на 14 неделе беременности
Как было отмечено выше, второй триместр беременности – самый стабильный и спокойный период гестации. Вероятность развития осложнений низка, однако нельзя полностью ее исключить. О возможных нарушениях процесса гестации могут говорить болезненные ощущения в нижней части живота. Сильные, резкие боли, похожие на схватки, могут быть признаком прерывания беременности. В большинстве случаев их сопровождает появление кровянистых выделений из влагалища, что является поводом для экстренной госпитализации беременной.
Тянущие же, незначительные и редкие боли в животе на малых сроках вызваны растяжением связочного аппарата малого таза и увеличением размеров матки. При этом боли не являются каждодневными, возникают периодически, со временем не нарастают.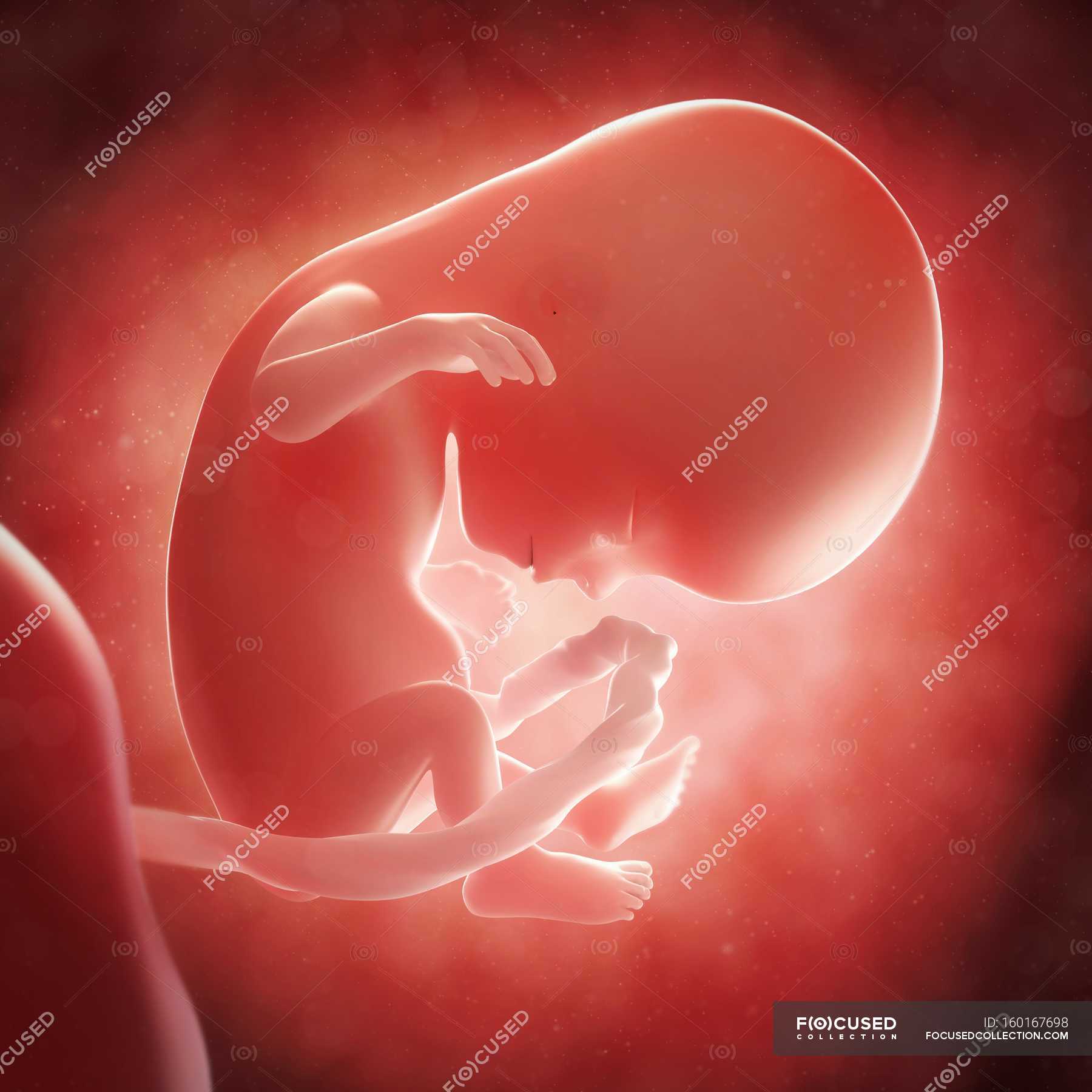 Продолжительность болезненного приступа невелика. Нередко может наблюдаться болезненность в области поясницы, которая обусловлена возрастающей нагрузкой на позвоночник.
Продолжительность болезненного приступа невелика. Нередко может наблюдаться болезненность в области поясницы, которая обусловлена возрастающей нагрузкой на позвоночник.
14 недель беременности – УЗИ
Срок 14 недель беременности является неподходящим временем для проведения УЗИ. Чаще данное исследование назначается на 12-ю неделю. Однако при поздней постановке на учет по беременности женщина может пройти его и сейчас. При проведении УЗИ врачи обращают внимание на основные показатели физического развития плода, особенности строения его внутренних органов. Уже на таком сроке можно обнаружить имеющиеся нарушения и патологии развития. Ранняя диагностика врожденных заболеваний позволяет скорректировать их, предотвратить прогрессирование.
Опасности на 14 неделе беременности
Самым опасным осложнением данного срока является замирание плода. При его развитии малыш на 14 неделе беременности перестает подавать признаки жизни. При обследовании с помощью УЗИ сердечные сокращения не прослушиваются, сам плод не проявляет двигательной активности. Единственным выходом из ситуации является прерывание беременности с последующим выскабливанием полости матки. Среди других опасностей 14 недели беременности и второго триместра в целом:
Единственным выходом из ситуации является прерывание беременности с последующим выскабливанием полости матки. Среди других опасностей 14 недели беременности и второго триместра в целом:
Пренатальный скрининг трисомий II триместра беременности, PRISCA
Неинвазивное исследование, которое на основании определенных лабораторных маркеров и клинических данных позволяет при помощи компьютерной программы рассчитать вероятный риск развития хромосомных болезней или других врождённых аномалий плода.
Из-за ограничений в применении расчетных методов определения риска врождённых аномалий плода расчет таких рисков при многоплодной беременности с 3 и более плодами провести невозможно.
Состав исследования:
— Бета-субъединица хорионического гонадотропина человека (бета-ХГЧ)
— Альфа-фетопротеин (альфа-ФП)
— Эстриол свободный
Синонимы русские
Тройной тест второго триместра беременности.
Синонимы английские
Maternal Screen, Second Trimester; Prenatal Screening II; PRISCA II (Prenatal Risk Calculation).
Метод исследования
Твердофазный хемилюминесцентный иммуноферментный анализ («сэндвич»-метод), иммунохемилюминесцентный анализ, конкурентный твердофазный хемилюминесцентный иммуноферментный анализ.
Единицы измерения
ММЕ/мл (милли- международная единица на миллилитр), МЕ/л (международная единица на литр), нг/мл (нанограмм на миллилитр).
Какой биоматериал можно использовать для исследования?
Венозную кровь.
Как правильно подготовиться к исследованию?
- Исключить из рациона жирную пищу за 24 часа до исследования.
- Исключить физическое и эмоциональное перенапряжение в течение 30 минут до исследования.
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Пренатальный скрининг трисомий II триместра беременности выполняется для оценки вероятности наиболее распространенных аномалий плода – трисомии 21 (синдрома Дауна), трисомии 18 (синдрома Эдвардса) и дефекта нервной трубки на сроке между 14 и 22 неделями беременности. К факторам риска развития таких аномалий относятся роды в возрасте старше 35 лет, многоплодная беременность, наличие в акушерском анамнезе плодов с хромосомными аномалиями (трисомии 21, 13 или 18), сопутствующая ВИЧ-инфекция, беременность, наступившая в результате ЭКО, курение и сахарный диабет. При этом возраст матери является наиболее значимым фактором. Так, риск развития хромосомных аномалий плода резко возрастает после 35 лет (1:179 по сравнению с 1:476 у женщины 25 лет).
К факторам риска развития таких аномалий относятся роды в возрасте старше 35 лет, многоплодная беременность, наличие в акушерском анамнезе плодов с хромосомными аномалиями (трисомии 21, 13 или 18), сопутствующая ВИЧ-инфекция, беременность, наступившая в результате ЭКО, курение и сахарный диабет. При этом возраст матери является наиболее значимым фактором. Так, риск развития хромосомных аномалий плода резко возрастает после 35 лет (1:179 по сравнению с 1:476 у женщины 25 лет).
Определение АФП совместно с хорионическим гонадотропином и эстриолом (так называемый тройной тест) на 15-20 неделях беременности используют для скрининга дефектов развития плода и хромосомных аномалий. Данный скрининговый анализ позволяет оценить вероятность наличия генетических заболеваний и пороков развития, однако его результат не является абсолютным показателем патологии или нормального развития плода.
Хорионический гонадотропин человека (ХГЧ) вырабатывается в плодной оболочке человеческого эмбриона.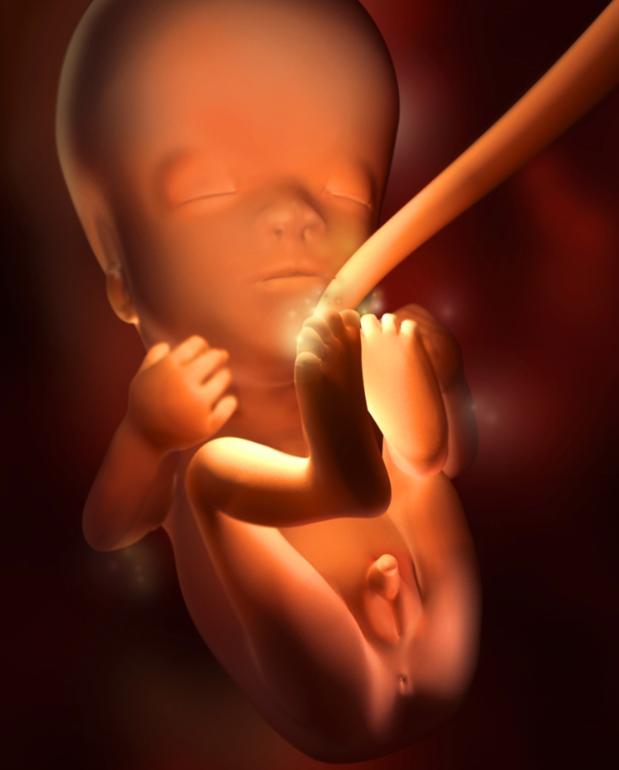 Он является важным показателем развития беременности и ее отклонений. Максимума уровень ХГЧ достигает на 10-11-ю неделю, а затем постепенно снижается. По этому показателю можно судить о благополучном течении беременности и выявлять нарушения развития плода.
Он является важным показателем развития беременности и ее отклонений. Максимума уровень ХГЧ достигает на 10-11-ю неделю, а затем постепенно снижается. По этому показателю можно судить о благополучном течении беременности и выявлять нарушения развития плода.
Альфа-фетопротеин вырабатывается в эмбриональном желточном мешке, печени и эпителии кишечника плода, его уровень зависит от состояния желудочно-кишечного тракта, почек плода и плацентарного барьера. Он принимает активное участие в полноценном развитии плода. В крови матери его концентрация постепенно увеличивается с 10-й недели беременности и достигает максимума на 30-32 неделях. В связи с этим АФП используется как неспецифический маркер состояния плода и наличия акушерской патологии.
Эстриол свободный является главным эстрогеном беременности и имеет большое значение для нормального развития и функционирования фетоплацентарного комплекса. Его концентрация повышается с момента формирования плаценты и прогрессивно растет с течением беременности. Низкая концентрация свободного эстриола в сочетании с высокими показателями бета-ХГЧ и альфа-ФП связана с повышенным риском задержки внутриутробного развития плода и осложнений третьего триместра беременности (преждевременной отслойки плаценты и преэклампсии).
Низкая концентрация свободного эстриола в сочетании с высокими показателями бета-ХГЧ и альфа-ФП связана с повышенным риском задержки внутриутробного развития плода и осложнений третьего триместра беременности (преждевременной отслойки плаценты и преэклампсии).
Очень важно точно знать гестационный возраст плода, так как уровни АФП, ХГЧ и свободного эстриола в крови отличаются на разных неделях беременности.
При данном скрининговом исследовании риск патологий рассчитывается с помощью компьютерной программы PRISCA (Prenatal Risk Calculation), разработанной компанией Typolog Software (Германия) и имеющей международный сертификат соответствия. Для исследования определяется содержание хорионического гонадотропина (ХГЧ), альфа-фетопротеина (АФП) и неконъюгированного (свободного) эстриола в крови беременной.
Обязательно учитываются клинические данные (возраст беременной, масса тела, количество плодов, наличие и особенности ЭКО, раса, вредные привычки, наличие сахарного диабета, принимаемые лекарственные препараты). Если выполнено УЗИ, срок беременности определяется по его результатам, а не по дате последней менструации.
Если выполнено УЗИ, срок беременности определяется по его результатам, а не по дате последней менструации.
После исследования и расчета риска патологий беременной назначается консультация у врача – акушера-гинеколога.
Результаты скрининга не могут служить критериями постановки диагноза и поводом для искусственного прерывания беременности. На их основании принимается решение о том, целесообразно ли применять инвазивные методы обследования плода. При высоком риске необходимы дополнительные обследования, в том числе кордоцентез, амниоцентез с генетическим исследованием полученного материала.
Для чего используется исследование?
- Для скринингового обследования беременных, чтобы оценить риск хромосомной патологии плода – синдрома Дауна (трисомии 21), синдрома Эдвардса (трисомии 18), дефекта нервной трубки.
Когда назначается исследование?
- При обследовании беременных во втором триместре (анализ рекомендован на сроке 14 недель 3 дня – 22 недели), особенно при наличии факторов риска развития патологии:
-
- возраст старше 35 лет;
- невынашивание и тяжелые осложнения беременности в анамнезе;
- хромосомные патологии, болезнь Дауна или врождённые пороки развития при предыдущих беременностях;
- наследственные заболевания в семье;
- перенесенные инфекции, радиационное облучение, прием на ранних сроках беременности или незадолго до нее лекарственных препаратов, которые обладают тератогенным эффектом (могут стать причиной врождённых пороков и аномалий плода).

Что означают результаты?
Референсные значения
- Альфа-фетопротеин (альфа-ФП)
|
Неделя беременности
|
Референсные значения
|
|
1-12-я
|
0,5 -15 МЕ/мл
|
|
12-15-я
|
15 — 60 МЕ/мл
|
|
15-19-я
|
15 — 95 МЕ/мл
|
|
19-24-я
|
27 — 125 МЕ/мл
|
|
24-28-я
|
52 — 140 МЕ/мл
|
|
28-30-я
|
67 — 150 МЕ/мл
|
|
30-32-я
|
100 — 250 МЕ/мл
|
- Бета-субъединица хорионического гонадотропина человека (бета-ХГЧ)
|
Неделя беременности
|
Референсные значения
|
|
1-2 недели
|
25 — 300 МЕ/л
|
|
3-4 недели
|
1500 — 5000 МЕ/л
|
|
4-5 недель
|
10000 — 30000 МЕ/л
|
|
5-6 недель
|
20000 — 100000 МЕ/л
|
|
6-7 недель
|
50000 — 200000 МЕ/л
|
|
7-8 недель
|
20000 — 200000 МЕ/л
|
|
8-9 недель
|
20000 — 100000 МЕ/л
|
|
9-11 недель
|
20000 — 95000 МЕ/л
|
|
11-12 недель
|
20000 — 90000 МЕ/л
|
|
13-14 недель
|
15000 — 60000 МЕ/л
|
|
15-25 недель
|
10000 — 35000 МЕ/л
|
|
26-37 недель
|
10000 — 60000 МЕ/л
|
- Эстриол свободный
|
Неделя беременности
|
Референсные значения
|
|
15-я
|
0,17 — 1,29 нг/мл
|
|
16-я
|
0,28 — 1,48 нг/мл
|
|
17-я
|
0,34 — 2,2 нг/мл
|
|
18-я
|
0,47 — 2,6 нг/мл
|
|
19-я
|
0,4 — 3,39 нг/мл
|
|
27-я
|
2,3 — 6,4 нг/мл
|
|
28-я
|
2,3 — 7 нг/мл
|
|
29-я
|
2,3 — 7,7 нг/мл
|
|
30-я
|
2,4 — 8,6 нг/мл
|
|
31-я
|
2,6 — 9,9 нг/мл
|
|
32-я
|
2,8 — 11,4 нг/мл
|
|
33-я
|
Более 3,0 нг/мл
|
|
34-я
|
Более 3,3 нг/мл
|
|
35-я
|
Более 3,9 нг/мл
|
|
36-я
|
Более 4,7 нг/мл
|
|
37-я
|
Более 5,6 нг/мл
|
|
38-я
|
Более 6,6 нг/мл
|
|
39-я
|
Более 7,3 нг/мл
|
|
40-я
|
Более 7,6 нг/мл
|
По данным исследования, программа PRISCA рассчитывает вероятность возникновения во время беременности пороков развития и представляет результаты.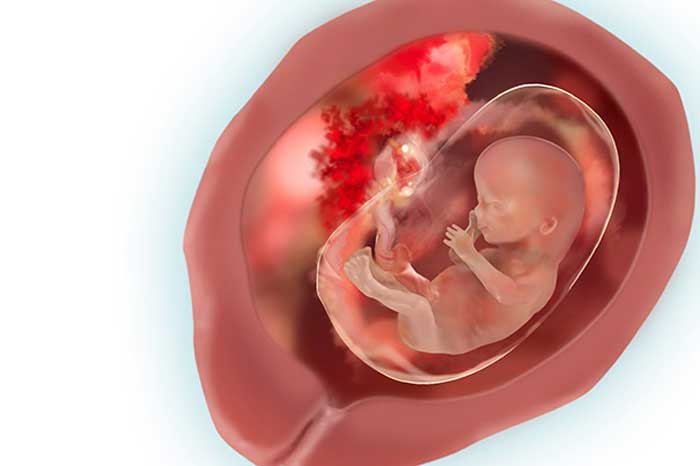 Например, соотношение 1:400 показывает, что, согласно статистическим данным, у одной из 400 беременных женщин с аналогичными показателями рождается ребенок с соответствующим пороком развития.
Например, соотношение 1:400 показывает, что, согласно статистическим данным, у одной из 400 беременных женщин с аналогичными показателями рождается ребенок с соответствующим пороком развития.
Что может влиять на результат?
Точность предоставленных данных и заключений ультразвуковой диагностики.
Скачать пример результата
Важные замечания
- Лаборатория должна иметь точные данные о сроке беременности и обо всех факторах, необходимых для расчета показателей. Предоставленные неполные или неточные данные могут быть источником серьезных ошибок в расчете рисков.
- Применение инвазивных методов диагностики (биопсия хориона, амниоцентез, кордоцентез) не рекомендовано при нормальных показателях скрининговых тестов и отсутствии изменений на УЗИ.
- Результаты пренатального скрининга даже при высоком расчетном риске не могут служить основанием для искусственного прерывания беременности.
Также рекомендуется
Кто назначает исследование?
Акушер-гинеколог, медицинский генетик.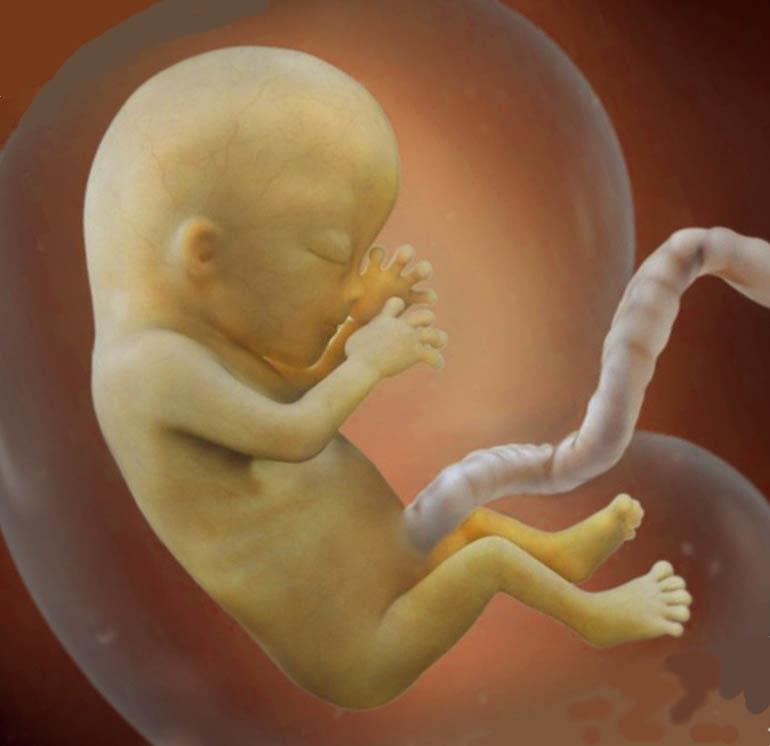
Литература
- Durkovic J., Andelic L., Mandic B., Lazar D. False Positive Values of Biomarkers of Prenatal Screening on Chromosomopathy as Indicators of a Risky Pregnancy. // Journal of Medical Biochemistry. – Volume 30, Issue 2, Pages 126–130.
- Gabant P, Forrester L, Nichols J, and others. Alpha-fetoprotein, the major fetal serum protein, is not essential for embryonic development but is required for female fertility. Proc Natl Acad Sci U S A. 2002 Oct 1;99(20):12865-70. Epub 2002 Sep 24. PMID: 12297623.
- Muller F., Aegerter P., et al. Software for Prenatal Down Syndrome Risk Calculation: A Comparative Study of Six Software Packages. // Clinical Chemistry – August 1999 vol. 45 no. 8. – 1278-1280.
УЗИ при беременности — сделать 3D и 4D УЗИ плода в клинике МЕДИ
УЗИ плода во время беременности является неотъемлемой частью обязательного обследования женщины в каждом триместре:
- первый скрининг рекомендовано проводить на 11–14-й недели.
 Однако данное исследование максимально информативно при сроке 12 неделя +3 дня – 13 неделя +3 дня. При выполнении данного исследования на сроке 11+0 – 12+3 — можно не увидеть некоторые особенности развития плода (пороки) и не увидеть пол будущего ребенка. При выполнении скрининга в сроке 13+3 – 13+6 — снижается информативность биохимической части первого скрининга.
Однако данное исследование максимально информативно при сроке 12 неделя +3 дня – 13 неделя +3 дня. При выполнении данного исследования на сроке 11+0 – 12+3 — можно не увидеть некоторые особенности развития плода (пороки) и не увидеть пол будущего ребенка. При выполнении скрининга в сроке 13+3 – 13+6 — снижается информативность биохимической части первого скрининга. - второй скрининг — 18–21-ая неделя,
- третий скрининг — 30-34-ая неделя.
УЗИ плода
УЗИ позволяет уточнить срок беременности, определить пол ребенка, а также вовремя диагностировать возможные отклонения. В то же время, если развитие плода проходит без осложнений и будущая мама чувствует себя хорошо, как правило, указанного объема ультразвуковой диагностики достаточно для получения необходимой информации.
Узи плода на 30 неделе беременности Узи плода на 30 неделе беременности
В клиниках семейной медицины МEДИ можно пройти как обязательные обследования, так и сделать дополнительные УЗИ на любом сроке беременности, определить длину шейки матки (цервикометрия), проанализировать характер и скорость кровотока при помощи доплерометрии сосудов матки и плода.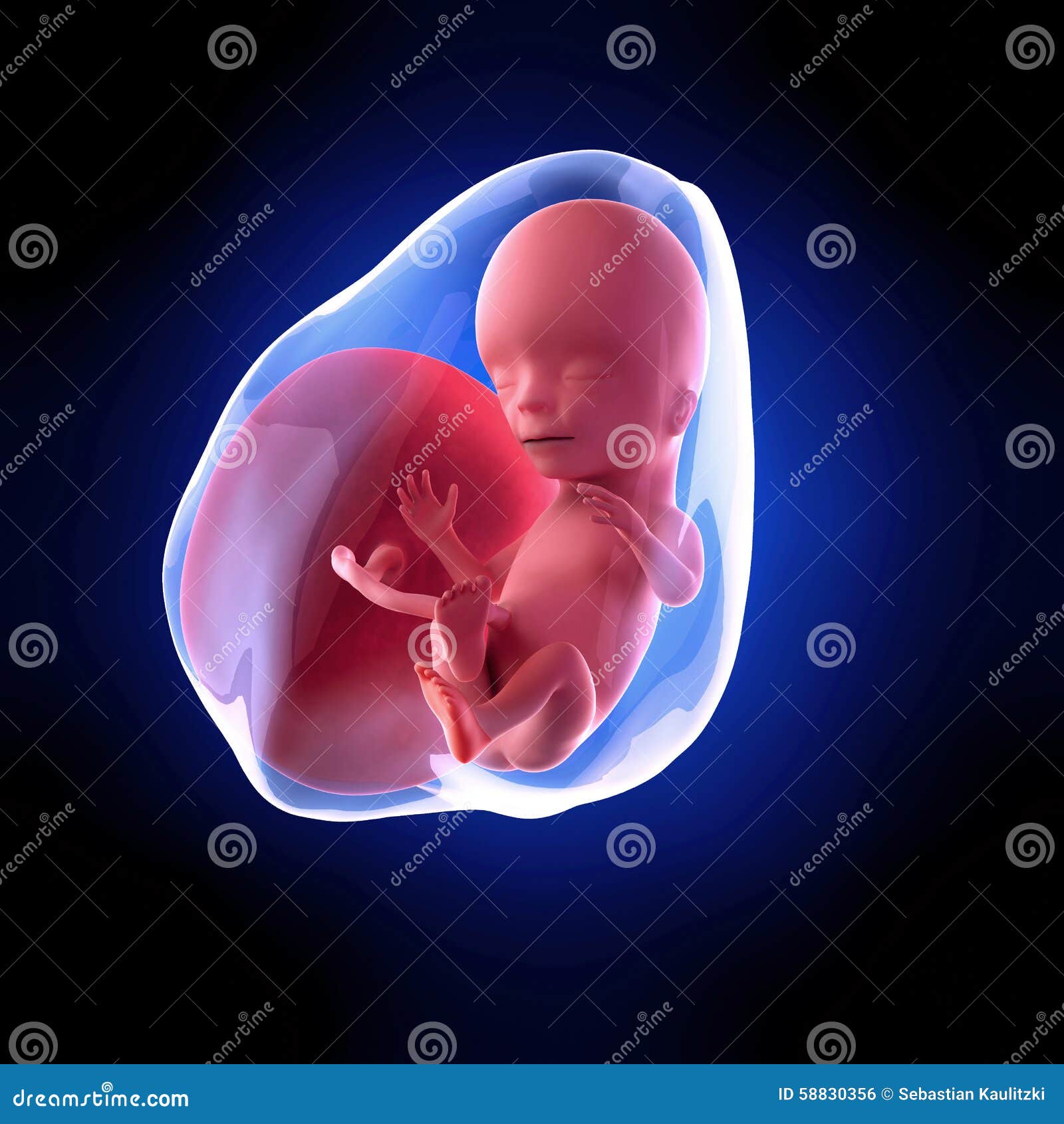 Исследования очень информативны и предоставляют необходимые показатели для анализа состояния здоровья мамы и ребёнка.
Исследования очень информативны и предоставляют необходимые показатели для анализа состояния здоровья мамы и ребёнка.
Профессионализм врача в пренатальной диагностике играет главную роль для точности и информативности УЗИ. Иногда ребенок как бы закрывается от сканера, и задача врача аккуратно помочь ему развернуться, чтобы в ходе процедуры осмотреть все необходимое. Известно, что малыш может отреагировать на негативные эмоции мамы (например, на дискомфорт от нанесения холодного геля для УЗИ) и «спрятаться». Поэтому в кабинете ультразвуковой диагностики МЕДИ создана комфортная расслабляющая атмосфера и используется водяная баня для поддержания приятной для кожи температуры геля.
Объемное ультразвуковое исследование
Благодаря разработкам современной медицины — объемному (трехмерному) ультразвуковому исследованию на аппарате GE Voluson® E8 expert — в клинике «МЕДИ на Невском» можно в подробностях рассмотреть ребенка задолго до его рождения.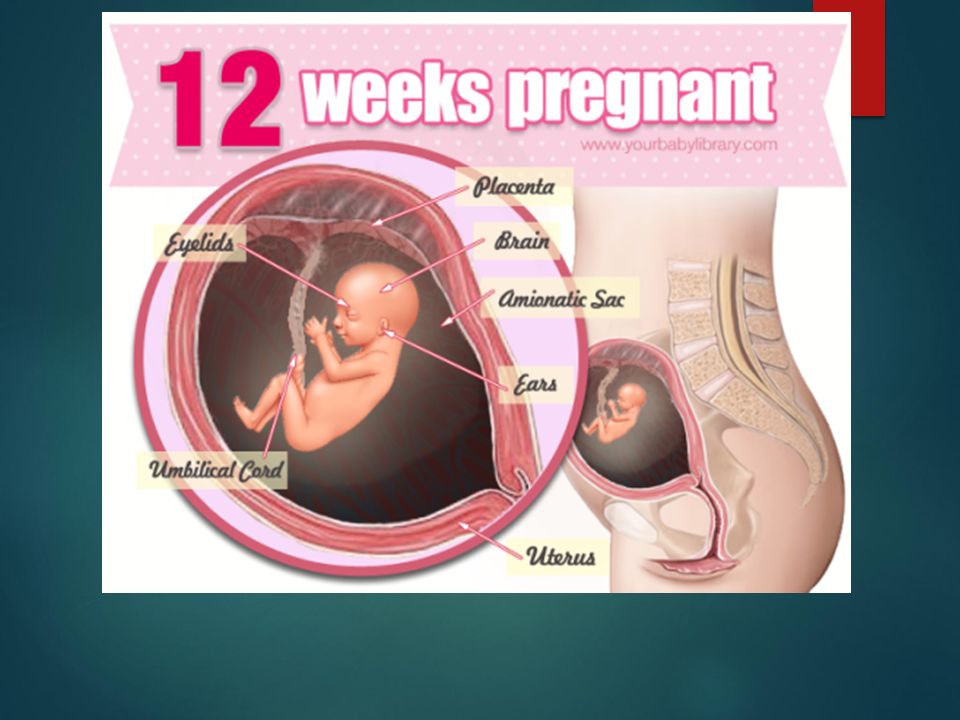 Первым кадром, на котором изображен малыш, может быть не только фото, сделанное в первые дни его жизни. Ведь каждая беременная женщина, как правило, с нетерпением ждет момента, когда впервые увидит своего ребенка, и это может быть фотография «того, кто живёт внутри нее», до появления младенца на свет!
Первым кадром, на котором изображен малыш, может быть не только фото, сделанное в первые дни его жизни. Ведь каждая беременная женщина, как правило, с нетерпением ждет момента, когда впервые увидит своего ребенка, и это может быть фотография «того, кто живёт внутри нее», до появления младенца на свет!
Преимущества 4D-УЗИ
Объёмное УЗИ в диагностическом плане значительно расширяет возможности, оставаясь таким же безопасным и надёжным методом, как и обычное плоскостное ультразвуковое исследование. Но само изображение совершенно другое:
- во-первых, оно объёмное;
- во-вторых — видна внешность малыша во всех подробностях.
Важный плюс еще и в том, что частота сканирования, интенсивность и мощность ультразвуковой волны остаются такими же, как при обычном исследовании. Однако если для обычного УЗИ требуется 15 минут, то для УЗИ с построением объёмного изображения необходимо 45–50 минут.
Однако если для обычного УЗИ требуется 15 минут, то для УЗИ с построением объёмного изображения необходимо 45–50 минут.
Узи плода с использованием функции 4D-сканирования Узи плода с использованием функции 4D-сканирования
В результате обычного ультразвукового исследования получают плоскую картинку в двух измерениях — по длине и высоте, причем человеку неподготовленному сложно на ней что-то разобрать. Функция 4D-УЗИ (3D+время) позволяет увидеть трехмерную проекцию малыша в движении. Изображения (фото и видео) сохраняются на DVD-диск и передаются родителям.
Если привычный снимок УЗИ почти ни о чем не говорит будущей маме и родственникам — на нем видны лишь непонятные точки и линии, то в объёмном изображении малыш выглядит таким, какой он есть на самом деле. При помощи 4D-датчика можно проследить за его движениями, рассмотреть любые части тела, вплоть до маленьких пальчиков! Увидеть, как крошечный человек улыбается, плачет, зевает или «смущенно» прикрывает личико ручками. Изображение передается на экран практически сразу же, с отставанием в несколько долей секунды.
Изображение передается на экран практически сразу же, с отставанием в несколько долей секунды.
Если сделать несколько сеансов объёмного УЗИ на протяжении всей беременности, можно отснять целый документальный фильм о жизни крохи до рождения. Вам разве не было бы интересно, как там жилось, внутри? Наверное, и сам ребенок не откажется от таких впечатлений, когда подрастет. И на вопрос: «Где я был, когда меня ещё не было?», который всегда ставит родителей в тупик, — можно будет ответить легко и просто!
14 недель беременности — что происходит с мамой и малышом?
Для женщины, ожидающей малыша, весь срок беременности – период, полный новых, необычных ощущений и волнений. Доктора говорят о первых 3 месяцах, как о решающем времени, когда становится ясно, будет ли беременность развиваться, готов ли материнский организм. Большинство опасностей, связанных с началом развития плода, позади. Впереди новый этап развития. Итак, 14 неделя беременности – что происходит в это время с тандемом «мать-ребенок» – попробуем разобраться.
Оглавление
- 14 акушерская неделя беременности
- Токсикоз на 14 неделе беременности
- Ощущения на 14 неделе беременности
- Живот на 14 неделе беременности
- Что происходит с малышом на 14 неделе беременности?
- УЗИ на 14 неделе беременности
- Выделения на 14 неделе беременности
- 14 неделя беременности – что происходит с мамой? Патология
- Образ жизни, питание, активность
14 акушерская неделя беременности
Срок 14 недель, если перевести в месяцы, будет равняться 3,5 месяцев. Зная, сколько это месяцев – «женщина в интересном положении» легче может представить себе, сколько еще осталось до окончания вынашивания малыша. Можно вздохнуть с некоторым облегчением: треть беременности, даже чуть больше, она уже оставила позади. Теперь идет второй триместр.
Токсикоз на 14 неделе беременности
Женщина уже настроилась на беременность, приготовилась к тому, что в ее жизнь уже не будет похожа на прежнюю. Тошнота и рвота, слабость, сонливость и некоторые другие «радости», сопровождавшие беременную в течение последних трех месяцев, постепенно исчезают. Связано это с тем, что плацента полностью сформировалась. Это способствует тому, что в организм приспосабливается к продуктам обмена и жизнедеятельности эмбриона – плода, следовательно, женщина чувствует себя лучше. К тому же уровень прогестерона стабилизировался.
Тошнота и рвота, слабость, сонливость и некоторые другие «радости», сопровождавшие беременную в течение последних трех месяцев, постепенно исчезают. Связано это с тем, что плацента полностью сформировалась. Это способствует тому, что в организм приспосабливается к продуктам обмена и жизнедеятельности эмбриона – плода, следовательно, женщина чувствует себя лучше. К тому же уровень прогестерона стабилизировался.
Токсикоз при беременности на ранних сроках: как с ним бороться
Токсикоз на 14 неделе беременности обычно прекращается. Если присутствуют его проявления, то стоит чуть-чуть потерпеть, может быть, 3 дня или 4. Возможно, доктора вам просто поставили неправильный срок – немного ошиблись. Вторая причина – происходит неправильное формирование плаценты. Если же токсикоза раньше не было, а теперь он стал проявляться в виде рвоты, тошноты, нужно обратиться к врачу. Не исключено, что начал развиваться гестоз – грозное осложнение беременности, которое, правда, чаще возникает в третьем триместре. Консультация с врачом необходима, как только тошнота возникла. Причиной часто служит резус-конфликт матери и плода.
Настроение будущей матери выравнивается, возвращается способность наслаждаться жизнью, налаживается сон, проходит такое состояние, когда то постоянно хочется спать, то мучает бессонница. Вот почему отныне можно начать получать удовольствие от своего «интересного положения».
Ощущения в животе на 14 неделе беременности
На 14 неделе беременности иногда ощущения в животе настораживают женщину. Она может почувствовать несильные тянущие боли – это вариант нормы. Страшного ничего нет, просто 14 неделя беременности – период, когда растет матка, а потому растягиваются поддерживающие ее связки, происходит постепенное смещение внутренних органов. В результате наблюдаются несильные покалывания, пульсация.
На 14 неделе беременности возможны и такие ощущения:
- боли в спине;
- набухание груди;
- появление молозива;
- болезненность, тяжесть в ногах.
Боль в спине и пояснице (слева, справа) связана с увеличением матки, смещением центра тяжести. Матка выходит за пределы малого таза и поднимается в брюшную полость (приподнята к пупку). Женщина может сама прощупать ее над лобковой костью. Гинеколог при осмотре определяет высоту стояния дна матки. На 14 неделе – 15 см – норма.
Чем опасна простуда при беременности
Выделения из груди (молозиво) – имеют место быть, но в небольшом количестве, буквально несколько капель при нажатии. Но не стоит с этим экспериментировать. Стимуляция сосков может приводить к сокращению мышечного слоя матки.
Живот на 14 неделе беременности
Живот на 14 неделе беременности уже не плоский: его начинают замечать окружающие. Беременной может понадобиться смена гардероба. На этом сроке пора приобретать специальную одежду. В ней будет комфортно, минимизируется риск появления растяжек, ничего не будет давить на живот. Дизайнеры сейчас находят решения «удобно + безопасно = красиво».
Размер животика пока небольшой, однако, платье в обтяжку уже ясно его обрисует. Женщина понемногу прибавляет в весе: еженедельно прибавка составляет около 300 г. Вес вполне комфортный и мало ощутимый. Через сколько времени начнет ощущаться прибавка в весе, доставляющая дискомфорт, — точно сказать нельзя, но не раньше, чем месяца через 2.
Из неприятных сюрпризов могут появиться:
- кровоточивость десен;
- головокружения, связанные с низким уровнем гемоглобина;
- ломкость ногтей;
- сухость волос.
Связаны они с недостатком питательных веществ – плод почти все «забирает себе». По рекомендации врача принимайте витамины – особые комплексы для беременных. Но вы сможете самостоятельно без препаратов остановить выпадение волос, ломкость ногтей и другие проявления с помощью сбалансированного рациона. О правильном питании по триместрам беременности читайте в этой статье.
Тяжесть в ногах – симптом, который может указывать на появление проблем с венами. Варикоз и его осложнение – тромбофлебит – состояния, требующие обязательного наблюдения у врача.
Отток венозной крови из нижних конечностей постепенно затрудняется. Поэтому, старайтесь не проводить много времени сидя. Создавайте ситуации для работы икроножных мышц. Это второе наше «сердце», помогающее избавиться от застоя лимфы и венозной крови. Летом ощущения тяжести в ногах встречается чаще, так как сосуды расширены (для отдачи тепла). Для облегчения состояния можно принимать контрастный душ, в положении сидя ноги ставить на стульчик и во время сна подкладывать невысокую подушку под ноги. Так будет происходить отток лишней жидкости из нижних конечностей. Зимой венозный застой у беременных проявляется позже и не так выражен.
Чаще женщина ничего не чувствует – никаких неприятностей – и ощущает себя прекрасно. И это – оптимальный вариант: беременность развивается так, как должна. Все в порядке.
Что происходит с малышом на 14 неделе беременности?
Плод на 14 неделе беременности претерпевает множество изменений. Все основные органы уже сформированы, теперь идет их активное развитие.
Ребенок на 14 неделе беременности по размерам сравним с лимоном. Около 10 см – его «рост», около 25 г – вес. Как выглядит малыш, вы увидите самостоятельно на УЗИ, и даже получите его фото на память.
У плода сформирован костный мозг. Индивидуальная черта каждого человека – свой особый «рисунок» на подушечках пальцев – уже появился.
Ребенок делает первые дыхательные движения, совершая их с помощью диафрагмы. Конечно, это еще не настоящее дыхание, но подготовка к нему. Формируются черты лица. Можно с помощью УЗИ разглядеть мимику: первые неосознанные гримасы.
Малыш способен различать звуки, вкус. Он реагирует на изменение настроения матери, на изменение вкуса околоплодных вод, которое происходит в результате приема пищи. Возможно, в этот момент он начнет любить сладкое – конфеты и пирожные. Но, помните – злоупотреблять нельзя! Также малыш ощущает горькое и соленое. Проводилось исследование, при котором отслеживали реакцию малышей на прием матерью различных продуктов. Горькое им не нравиться!
Тело плода покрывается легким пушком, который исчезнет после родов. Эти ворсинки защищают плод от попадания «чужеродных» элементов вместе с питательными веществами.
УЗИ на 14 неделе беременности
В 14 недель беременности размер плода, пол ребенка (предварительно) определяются во время УЗИ. УЗИ на 14 неделе беременности проводят либо отдельно, либо в комплексе с анализом крови (то есть проводиться биохимический скрининг 1 триместра, если он был не пройден в 11—13 недель). Что еще проверяет гинеколог? Он оценивает уровень ХГЧ, прогестерона и смотрит показатели другие показатели анализа крови.
ХГЧ на 14 неделе беременности: норма и отклонения
Врач при проведении УЗИ составит себе общую картину и расскажет, как развивается плод. Будет видно расположение плода. Врач сонолог — специалист УЗИ – подготовит для гинеколога полное описание. Будут определены размеры плода: длина от копчика до макушки (что важно для определения генетических дефектов развития). Доктор посмотрит размер носовой кости. Он скажет, почему большой живот, по календарю беременности не соответствующий сроку: возможно, ожидается двойня. Большой живот может быть еще в результате слабости мышц пресса.
Станет известно, где находится место прикрепления плода, нет ли предлежания плаценты. Будет известно, нет ли гематомы (отслойки плаценты) и угрозы выкидыша, преждевременных родов.
Вредно ли УЗИ при беременности для плода
Будущая мать сможет также узнать, не беременна ли она двойней. Быстро увеличивающийся вес и большой размер живота – только косвенные признаки, УЗИ даст на этот вопрос точный ответ.
Поскольку органы уже сформированы, врач сможет узнать пол малыша. Правда, вероятность точного попадания – около 50%, слишком уж мал еще ребенок. Поэтому точно узнать, девочка или мальчик появится на свет, иногда бывает затруднительно.
Плод двигается в матке, однако мать пока не ощущает этих шевелений. Если гиперактивность заметна на УЗИ, то можно предположить: малышу не хватает кислорода. Впрочем, эта проблема чаще появляется на более поздних сроках.
Прослушивается сердцебиение плода. Если живот совсем не растет, стала мягче грудь, беременная не набирает вес и перестала ощущать, что в ней развивается новая жизнь, – врач может предположить замершую беременность. Волноваться раньше времени не стоит. На УЗИ все будет видно.
Выделения на 14 неделе беременности
Женщины часто задаются вопросом, какие изменения в самочувствии должны стать поводом для беспокойства. В первую очередь обращают на себя внимание выделения на 14 неделе беременности. Светлые, с чуть кисловатым запахом – это нормально. Розовые, желтые, коричневые, светло-коричневые, темные, а тем более кровянистые – нужно обратиться к доктору. Причин может быть много, в том числе:
Любые такие выделения могут превратиться в кровотечение, так что ждать и надеяться на «авось» не стоит. Особенно опасно, когда при этом ноет или тянет низ живота. Могут быть выделения сгустками. Порой все проходит без боли, и женщина упускает момент, когда можно было спасти беременность. Зная, чем грозит состояние, когда периодически «мажет», вы не пропустите период, когда следует обратиться к врачу для исключения риска выкидыша.
14 неделя беременности – что происходит с мамой?
Токсикоз на 14 неделе чаще всего исчезает, но иногда его остаточные явления присутствуют. Важно не спутать их с отравлением или ротавирусным заболеванием. Тошнит, рвет, бросает в жар, температура выше 37, понос, болит голова, наблюдается вздутие живота – все это может сигнализировать о начале заболевания.
Частое мочеиспускание, при этом болезненное, мутная моча, озноб – возможно, вас «навестил» цистит. Необходимо принять решение о лечении разрешенными препаратами при беременности, но это должен сделать врач, после анализа мочи. Можно пить клюквенный морс – он обладает легким мочегонным эффектом и содержит много витаминов.
Герпес, кашель, боль в горле, нет аппетита – возможно, это простуда. Нужно лечиться народными средствами, обильным теплым питьем. От герпеса поможет гель Виферон, он разрешен при беременности.
Боль в горле, сильный дискомфорт, высокая температура заставляют заподозрить ангину.
Кружится голова, не хватает воздуха, усталость, нет сил – признаки низкого гемоглобина. Необходимо проконсультироваться с врачом.
Частый спутник беременности – молочница, которая проявляется жжением и творожистыми выделениями, а корни ее происхождения – гормональные перестройки. Ее нужно непременно пролечить местными средствами.
Нехороший признак – отеки. Надо обследовать почки, сдать общеклинический анализ мочи.
Образ жизни, питание, активность
Первая ли это ваша или вторая беременность, нужно обязательно выяснить у доктора такие нюансы, как правильное поведение родителей. Понятно, что курение матери (активное или пассивное – присутствие при курящих, например, в одной комнате с мужем) нанесет вред плоду. А вот возможен ли во втором триместре секс? Если нет гипертонуса, отсутствует угроза самопроизвольного аборта, то доктора секс даже рекомендуют. Он приносит расслабление, улучшает кровоснабжение органов малого таза. Столь же полезно плавание и гимнастика для беременных.
Будущая мать должна следить за своим питанием. Нужно кушать рыбу, нежирное мясо (желательно красное), фрукты-овощи (чтобы в организм поступала клетчатка). Умерьте потребление шоколада, цитрусовых, меда. Не забывайте принимать пищу не меньше 5 раз в день маленькими порциями.
14 неделя – начало очень приятного периода, когда будущая мать начинает по-настоящему наслаждаться прелестями своего положения. Сохраняйте активность, соблюдайте рекомендации гинеколога, правильно питайтесь и радуйтесь жизни. Скоро вас ожидает встреча с новым маленьким обитателем планеты Земля, который станет для вас самым родным человеком в мире.
Стати по теме:
Простуда при беременности
Лечение запоров при беременности
11 неделя беременности: что происходит с мамой и малышом
Что происходит с мамой и малышом на 12 неделе беременности
13 недель беременности: что происходит с малышом и мамой
15 недель беременности: что происходит с мамой и малышом
Видео: Календарь беременности — 14 неделя
Как узнать, что у будущего ребенка врожденный порок сердца, еще во время беременности?
Единственным способом, позволяющим узнать о наличии врожденного порока сердца еще до рождения ребенка, является специальное ультразвуковое исследование сердца плода. С помощью современных методов диагностики сделать это удается очень рано, начиная уже с 14–15 недели беременности. Полученная в столь ранние сроки информация о том, что у будущего ребенка сложный врожденный порок сердца, дает родителям возможность выбора — прервать или сохранить данную беременность.
Важно и то, что внутриутробное выявление порока сердца позволяет родителям психологически подготовиться к тем неизбежным трудностям, которые ожидают их после рождения ребенка с таким серьезным заболеванием. Если родители готовы к предстоящим испытаниям и решают сделать все возможное для помощи будущему ребенку, они располагают временем, чтобы морально подготовиться к предстоящей операции, заранее встретиться с хирургами и обговорить все необходимые детали.
В том случае, если беременность сохраняется, повторное ультразвуковое исследование на более поздних сроках позволяет получить дополнительную информацию обо всех особенностях порока, что является важным для успеха операции. Такой подход оптимален как для будущего ребенка и его родителей так и для акушеров–гинекологов и кардиохирургов.
Для реализации этого подхода на практике в нашей стране на базе НЦССХ им. А.Н. Бакулева создано специализированное отделение перинатальной кардиологии — Перинатальный кардиологический центр, куда направляются беременные с подозрением на наличие врожденного порока сердца у плода. Задачей центра является не только дородовая диагностика врожденных пороков сердца, но и ведение беременности у женщин с патологией сердца у плода. На протяжении всей беременности женщины наблюдаются специалистами центра: акушерами — гинекологами, кардиологами, специалистами УЗ–диагностики. В каждом случае разрабатывается индивидуальный план ведения беременности, определяется адекватный способ родоразрешения, заблаговременно решается вопрос о хирургическом лечении порока в одном из отделений НЦССХ им. Бакулева.
Возврат к списку
УЗИ плода при беременности
directions
УЗИ при беременности может проводиться несколько раз, при этом будущих мам зачастую беспокоят вопросы: как часто можно делать УЗИ и не вредно ли это исследование для ребенка. За все время существования метода не было выявлено ни одного случая негативного воздействия на развивающийся организм плода. Однако, несмотря на всю безвредность методики, срок первого УЗИ беременной женщине определяет врач.
Врачи-специалисты
Врач акушер-гинеколог, УЗД-специалист
Врач-кардиолог, Врач ультразвуковой диагностики
Врач ультразвуковой диагностики, Врач акушер-гинеколог
Врач ультразвуковой диагностики
Врач акушер-гинеколог, Врач ультразвуковой диагностики
Врач ультразвуковой диагностики
УЗИ плода в режиме 3D + запись на диск
В настоящее время на сайте ведутся работы по изменению прайс-листа, актуальную информацию уточняйте по тел: 640-55-25 или оставьте заявку, с Вами свяжется оператор.
Цены на УЗИ при беременности
-
Ультразвуковая допплерография (УЗДГ) сосудов плаценты и плода
1200a
-
Цервикометрия
1240a
-
Кардиотокография (КТГ) плода
1260a
-
Ультразвуковое исследование (УЗИ) лонного сочленения
1560a
-
Ультразвуковое исследование (УЗИ) при беременности (до 10 недель)
1560a
-
Ультразвуковое исследование (УЗИ) плода 1 триместр (с 11 до 14 недель)
1640a
-
Ультразвуковое исследование (УЗИ) плода 1 триместр (с 11до 14 недель) при многоплодной беременности
1940a
-
Эхокардиография (ЭХОКг) плода
2000a
-
Ультразвуковое исследование (УЗИ) плода 2 триместр (с 15 до 24 недель)
2040a
-
Ультразвуковое исследование (УЗИ) плода 3 триместр (с 25 недели)
2040a
-
Ультразвуковое исследование (УЗИ) плода 2 триместр (с 15 до 24 недель) при многоплодной беременности
2440a
-
Ультразвуковое исследование (УЗИ) плода 3 триместр (с 25 недели) при многоплодной беременности
2440a
Информация и цены, представленные на сайте, являются справочными и не являются публичной офертой.
Наши клиники в Санкт-Петербурге
Медицентр Юго-Запад
Пр.Маршала Жукова 28к2
Кировский район
- Автово
- Проспект Ветеранов
- Ленинский проспект
Получить подробную информацию и записаться на прием Вы можете по телефону
+7 (812) 640-55-25
Скрининг по триместрам беременности:
- УЗИ при беременности на 1 триместре назначается в 10-14 недель. Именно на таком сроке специалист может заметить некоторые отклонения в развитии плода. Первое УЗИ подразумевает измерение длины тела, а также толщину воротникового пространства. Данные показатели позволяют оценить степень развития и выявить наличие хромосомных аномалий. Так как к концу первого триместра у плода уже сформированы важнейшие внутренние органы, то когда делают первое УЗИ, можно выявить их патологию и прервать беременность по медицинским показаниям. Также УЗИ на 1 триместре может определить пол ребенка, но более точные данные можно получить во время второго исследования.
- УЗИ при беременности на 2 триместре выполняется на 20-24 неделе. На данном сроке врач может измерить окружность живота, длину бедра, размер головки плода, а также точно определить его пол. Второе УЗИ поможет оценить показатели кровотока, состояние плаценты и другие функции при необходимости. УЗИ на 2 триместре может выявить такие заболевания, как резус-конфликт матери и плода, инфекцию, нарушение работы почек плода, обвитие пуповиной и др. проблемы.
- УЗИ при беременности на 3 триместре проводится на 32-34 неделе. На данном сроке ребенок занимает окончательное положение, которое называется предлежанием. Оно может быть тазовым, головным, поперечным или косым. Эта важная особенность поможет врачу разработать оптимальную тактику родоразрешения. Также УЗИ плода позволит определить примерную дату родов, степень зрелости плаценты матери и ее положение.
При необходимости скрининг плода может быть назначен на ранних сроках. Например, УЗИ на первом месяце поможет достоверно подтвердить факт зачатия и установить точный срок беременности.
Виды УЗИ при беременности
В зависимости от технической оснащенности клиники и определенных показаний УЗИ может выполняться по-разному:
3D УЗИ — высокотехнологичное исследование, которое позволяет с помощью ультразвука получить детальное изображение плода в трех проекциях, определить срок беременности, количеств плодов, состояние плаценты и околоплодных вод. Также с помощью 3D УЗИ возможна диагностика пороков внутриутробного развития: дефектов формирования конечностей, позвоночника, лицевых костей. В заключение выдаётся цветное изображение с эффектом 3D.
4D УЗИ позволяет оценивать состояние беременной женщины и ее плода на данный момент в режиме реального времени. Во время процедуры будущие родители могут достаточно точно увидеть черты своего малыша, его улыбку, наблюдать за его движениями. Поэтому можно утверждать, что такая диагностическая процедура отличается высокой надежностью и точностью полученных данных.
Еще одной разновидностью УЗИ при беременности является допплер УЗИ при беременности. Данное исследование позволяет оценить кровоток плода или плаценты и выявить характерные нарушения. Методика проводится также, как и обычное УЗИ плода, но врач в данном случае использует специальный датчик.
Для выявления пороков развития сердечно-сосудистой системы может назначаться такой метод исследования, как эхокардиография. Его применяют тогда, когда слышно сердцебиение плода с различными отклонениями (аритмия, тахикардия и др.). Такое УЗИ плода может выявить характерные изменения в работе сердца и назначить необходимое лечение.
Аппарат УЗИ при беременности Mindray DC-8
В нашей клинике используется УЗИ-аппарат экспертного класса Mindray DC-8 (Япония). Это оборудование обладает повышенной четкостью изображения, позволяет делать цветное и дуплексное сканирование. Mindray DC-8 имеет несколько режимов, которые отлично подходят для обследований при беременности.
Вредно ли УЗИ для плода
УЗИ для плода проводится уже более полувека и за это время было проведено множество научных исследований, в которых предпринимались попытки выявить уровень негативного воздействия ультразвука на плод. Однако на сегодняшний день таких данных получено не было. Именно поэтому врачи назначают УЗИ плода планово (УЗИ на 1, 2 и 3 триместре), а также при подозрении на определенные заболевания или при наличии характерных симптомов.
УЗИ при беременности является простым, информативным и дешевым методом диагностики, который позволяет в кратчайшие сроки оценить состояние здоровья матери и плода. Каждая будущая мама должна знать, на каких сроках делают УЗИ, и своевременно проходить исследование.
840,1398,1274,814,941,1269
Уткина Евгения Игоревна
19.06.2021
23:01
medi-center.ru
Хочу сказать, спасибо, Медцентру. Столкнулись, к сожалению, и мы с мужем с ковидом. Однако получилось так, что с нашей поликлиники врачи не то чтобы не ехали на дом, там в принципе колцентр не работает, 25 телефонов и НИ ПО ОДНОМУ нам не ответили. А клиника Медицентр, работает и с пациентами по ДМС и ОМС!!! Не смотря, на всю загруженность с ковидными пациентами в нашем районе, в этом центре всегда ответят и отправят врача! И доктор ОБЯЗАТЕЛЬНО доедет! Ещё раз, спасибо, что в нашем районе есть такой центр, иначе я даже не представляю, как бы мы тут спасались в такой сложной ситуации.
Жданова Анна Михайловна
25.11.2020
14:32
medi-center.ru
Хочу выразить огромную благодарность врачу терапевту Дерешовскому Александру Сергеевичу.
На 28 неделе беременности не обошла стороной и нас эта зараза под названием COVID-19. В день вызова врача пришёл Александр Сергеевич, посмотрел, послушал, взял мазки на ковид, назначил грамотное лечение. И самое главное всегда со мной был на связи, и утром , и днём, и вечером.
Зараза отступила.
Спасибо Вам, Александр Сергеевич, за Ваш труд в столь не простое для всех время.
Здоровья Вам и Вашим близким!????
Здравствуйте!
Выражаю благодарность всем сотрудникам медцентра и лично Поддубной Анастасии Михайловне за работу в такое непростое время, хорошие и результативные рекомендации по лечению. Переболел COVID, благодаря вам иду на поправку!
Анисимов Максим Сергеевич
04.08.2020
11:16
medi-center.ru
Выражаю огромную благодарность травматологу Джораеву Агамурату Оразмамедовичу, вправившему мне плечо, несмотря на то, что вывих не был виден на рентгене! Профи! Спасибо!
Хочу выразить благодарность Агамурату Оразмамедовичу, за отзывчивость и профессиональную помощь моему сыну, спасибо вам за нашу ручку!!!
Добрый день! Я хотела бы поблагодарить Клинику МедиЦентр (на алее Поликарпова) и ЛОР-врача Ершову Татьяну Викторовну за их работу. К Татьяне Викторовне на приём первый раз попала в 2016 году. С этого момента, при возникновении проблем с горлом или носом, обращаюсь только к Татьяне Викторовне. Всегда внимательное отношение к описанной симптоматике и тщательный осмотр, направления на уточняющие состояние анализы и, как результат, правильное лечение.
Спасибо!
С уважением,
Мария
14 неделя беременности
УЗИ плода на 14 неделе беременности.
Детские
В 14 недель плод имеет размеры примерно 8 см (от макушки до крупа) и вес около 40 г. Теперь рост сосредоточен на теле, а не на голове. Лануго начнет формировать и покрывать кожу. Это тонкие пушистые волоски, которые со временем покрывают все тело, но обычно исчезают до рождения. Функция лануго — сохранять тепло плода до тех пор, пока жировые отложения не разовьются достаточно, чтобы взять на себя эту роль.Волосы также прорастают на макушке и над бровями.
Почки теперь полностью способны вырабатывать мочу, которая выделяется с околоплодными водами. Меконий теперь также вырабатывается в кишечнике. Это продукты жизнедеятельности, которые образуют первые фекалии после рождения. Развитие плаценты завершено, и она полностью поддерживает плод, обеспечивая питание и основные гормоны, необходимые для поддержки беременности.
Мозговые импульсы в настоящее время достаточно развиты, поэтому появляются такие выражения лица, как прищуривание, хмурый взгляд, хватание и гримаса.Нёбо и нёбо также продолжают формироваться. В дополнение к этому движения конечностей становятся более плавными и менее «резкими».
Вы
Ваша матка продолжает расти и теперь размером с грейпфрут. Это может давить на мочевой пузырь, заставляя вас чаще мочиться. В этом случае вам следует убедиться, что вы не сокращаете потребление жидкости, чтобы бороться с этим. Как для вас, так и для вашего ребенка важно, чтобы во время беременности вы оставались хорошо гидратированными.Вы можете испытывать ноющие ощущения в нижней части живота. Это вызвано тем, что мышцы и связки в брюшной полости растягиваются под весом расширяющейся матки, и, хотя это может вызывать небольшой дискомфорт, это совершенно нормально. Если вы чувствуете, что испытываете необычную боль в животе, вам следует проконсультироваться с акушеркой или врачом.
Теперь, когда вы находитесь во втором триместре, и ваше тело завершает развитие плаценты, вы можете обнаружить, что ваши энергетические уровни возвращаются к норме.Многие женщины также видят прекращение или уменьшение тошноты и рвоты во втором триместре, и вы также можете испытывать меньшую нежность в груди (хотя они будут продолжать расти).
Вы можете обнаружить, что более восприимчивы к простуде и гриппу во время беременности. Это потому, что ваша иммунная система подавлена во время беременности, чтобы предотвратить отторжение плода. На протяжении всей беременности следует проявлять осторожность, рассматривая возможность приема любых лекарств. Ваш врач посоветует вам, какие лекарства безопасны во время беременности, но вы также должны знать, что некоторые травяные, гомеопатические и ароматерапевтические средства небезопасны для использования во время беременности.Если вы решите использовать травяные, гомеопатические или ароматерапевтические средства во время беременности, вам следует убедиться, что ваш практикующий врач имеет соответствующую квалификацию, и обязательно проинформировать свою акушерку или врача о любых дополнительных методах лечения, которые вы планируете.
Примерно в это время вам могут предложить анализ крови, который используется для расчета риска развития синдрома Дауна у плода. В зависимости от результатов вам могут предложить образец ворсин хориона (CVS) или амниоцентез. Оба теста используются для диагностики синдрома Дауна и других хромосомных аномалий.Эти тесты несут в себе небольшой риск выкидыша, ваша акушерка или врач смогут объяснить вам любые процедуры, если в них возникнет необходимость. Вы должны знать, что с конца 2012 года был введен новый тест, который использует анализ крови на ДНК в этой роли, помогая избежать инвазивной процедуры, это называется неинвазивным пренатальным тестом (НИПТ).
Симптомы, на которые следует обратить внимание
Любое вагинальное кровотечение или сильная боль в животе в настоящее время не являются нормой. Животик начинает заметно увеличиваться.Слабая или колющая боль, вероятно, связана с растяжением связок, однако иногда есть более серьезные причины, такие как инфекция мочевыводящих путей или миома.
Могут быть нормальные выделения из влагалища, но они должны быть постоянного цвета и количества. Многие женщины страдают от головных болей, связанных с беременностью, которые обычно проходят со временем. Растяжение и напряжение костей, связок и мышц часто приводит к болям, особенно в позвоночнике и тазу.
Что обычно предлагается в NHS
К настоящему времени вы должны были связаться с вашим местным терапевтом или акушеркой.Они смогут дать вам общий совет, и вам нужно было сделать анализ крови на беременность.
Вы должны были записаться на прием. Это необходимо для регистрации в больнице, где вы планируете родить ребенка. Если они обнаружат, что у вас серьезная проблема, они могут направить вас в местную больницу или в отделение УЗИ. Ультразвуковое сканирование должно быть обнадеживающим, особенно если вы испытываете вагинальное кровотечение. Вас могут направить к специалисту.
Какая еще возможна помощь
Если вы решите это сделать, вы можете самостоятельно обратиться в частную клинику.В справочном письме нет необходимости. В частной клинике можно обратиться к врачу или акушерке . Ультразвуковое сканирование доступно в короткие сроки, чтобы обеспечить уверенность, как и другие исследования. Врач-специалист сможет оценить ваше состояние и дать совет.
На этом сроке беременности вы можете заказать следующие сканы
Понимание потери во втором триместре | Акушерство и гинекология
Потеря беременности во втором триместре может быть результатом очень преждевременных родов (например, самопроизвольного выкидыша во втором триместре) или смерти плода (так называемой гибели плода).Около 2-3% беременностей будут потеряны во втором триместре, что намного ниже, чем в первом триместре. Когда срок беременности составляет около 20 недель, менее 0,5% из них заканчиваются гибелью плода.
Потеря на этом сроке беременности — это чаще всего тяжелый и печальный опыт. Многие друзья и родственники уже знают, что вы беременны. Что вы делаете? Что ты говоришь? Для большинства женщин и их партнеров процесс горевания ничем не отличается от потери человека, который какое-то время был в вашей жизни.У вас часто есть надежды и мечты о своем ребенке еще до его рождения, и потеря беременности во втором или третьем триместре, безусловно, является потерей для семьи.
Зачем обращаться к специалисту по здравоохранению Калифорнийского университета в Дэвисе?
Наши специалисты быстро оценят вас в условиях офиса. Любые лабораторные исследования или ультразвуковые исследования, которые необходимо сделать, могут быть выполнены легко и удобно. Мы проводим собственное ультразвуковое исследование в офисе и можем сразу же поделиться с вами результатами.Лечение потери во втором триместре сильно отличается от раннего выкидыша, и наши специалисты могут предложить все варианты для вас и вашей семьи. Мы понимаем, что потери в настоящее время требуют как эмоциональной, так и медицинской поддержки. Мы рады рассмотреть все варианты лечения, но также знаем, что вам может потребоваться время. Вам также важно знать, что гибель плода во втором триместре не является неотложной медицинской помощью, поэтому немедленное лечение не показано.
Если у вас очень сильное вагинальное кровотечение или вы чувствуете себя очень плохо, вам следует отправиться в отделение неотложной помощи, чтобы увидеть наших врачей.
Симптомы потери во втором триместре
- Кровотечение: чаще всего кровотечение является признаком проблемы с плацентой и не указывает на гибель плода. Но кровотечение может быть признаком того, что шейка матки открывается без родов (это называется цервикальной недостаточностью). При цервикальной недостаточности шейка матки начинает рано открываться без сокращений; по мере того, как шейка матки раскрывается больше, следуют схватки.
- Спазмы: потеря беременности во втором триместре может быть связана с ранними родами.
- Потеря подвижности плода: это может указывать на гибель плода. Большинство женщин чувствуют, как ребенок шевелится к 20-й неделе. Если ребенок шевелится, и вы больше не чувствуете того же движения, важно немедленно обратиться к врачу, чтобы убедиться, что с ребенком все в порядке. Снижение шевеления плода чаще является признаком проблемы с беременностью и лишь в редких случаях означает, что плод умер.
Большинство женщин менее 20 недель беременности не замечают никаких симптомов гибели плода.
Тест, используемый для проверки гибели плода во втором триместре, представляет собой ультразвуковое исследование, чтобы определить, двигается ли и растет ли ребенок. Гибель плода диагностируется, когда ультразвуковое исследование не выявляет сердечной деятельности плода.
Что вызывает потерю во втором триместре?
Причины потери беременности во втором триместре сильно отличаются от причин потери беременности на ранних сроках. Существуют медицинские условия, повышающие риск цервикальной недостаточности или преждевременных родов до их жизнеспособности, в том числе:
- До операции на шейке матки
- Употребление запрещенных наркотиков, особенно кокаина
- Аномалии плода (генетические или структурные проблемы)
- Инфекция матки (чаще встречается в развивающихся странах и реже в США)
- Физические проблемы с маткой, включая миомы или аномалии формы матки
Есть также некоторые заболевания, связанные со смертью плода во втором триместре, в том числе:
- Аномалии плода (генетические или структурные проблемы)
- Плохо контролируемые материнские заболевания, такие как заболевание щитовидной железы, диабет или гипертония
- Волчанка (системная красная волчанка)
- Аутоиммунные или генетические состояния, повышающие риск образования тромбов у женщин в ногах или легких (например, антифосфолипидный синдром)
- Очень ранняя преэклампсия или эклампсия беременности
- Травма
Специалисты UC Davis Health обсудят с вами, какие тесты показаны, чтобы лучше узнать, почему произошла потеря во втором триместре.Несмотря на доступные тесты, примерно в половине случаев причина потери во втором триместре не определяется. Мы можем работать с вами, чтобы выяснить, что может быть полезно при следующей беременности, или чтобы узнать больше о медицинских проблемах, которые важны для вашего будущего.
Лечение потери во втором триместре
Для женщины, как правило, небезопасно ждать, пока беременность не родится сама по себе с выкидышем во втором триместре. Если беременность во втором триместре родила сама по себе в домашних условиях, высока вероятность значительного кровотечения.В случае гибели плода мертвый плод, находившийся в матке в течение 4 недель, может вызвать изменения в системе свертывания крови в организме. Эти изменения могут повысить вероятность значительного кровотечения у женщины, если она долго ждет после гибели плода, чтобы забеременеть.
Наши врачи стремятся предоставить все доступные варианты лечения. Тестирование для выяснения причины невынашивания беременности может проводиться независимо от метода прерывания беременности, который женщина выбирает.
Мы понимаем, что потеря во втором триместре — это эмоциональное и стрессовое время, и мы хотим обеспечить удовлетворение эмоциональных потребностей вас и вашей семьи. Мы понимаем, что это время, когда вам нужна поддержка, и чутко относимся к вашим пожеланиям памятных дат и религиозным предпочтениям. Мы обсудим эти вопросы с вами перед любым лечением.
Когда поставлен диагноз гибели плода во втором или третьем триместре, варианты включают:
- Хирургическая эвакуация: Эта процедура, называемая дилатацией и эвакуацией, может выполняться во втором триместре, обычно до 24 недель.Хирургическая эвакуация — это наиболее распространенное лечение, которое выбирают женщины. Оно включает удаление беременности через шейку матки в операционной, пока вы спите. Шейку матки нужно открыть примерно на 1-2 дюйма в диаметре. Врачи могут использовать разные способы открытия шейки матки в зависимости от срока беременности и ваших индивидуальных обстоятельств. Наша цель — обеспечить каждому пациенту максимально безопасный уход. После хирургической эвакуации нормальная деятельность обычно может быть возобновлена на следующий день. Открытие или подготовка шейки матки для хирургической эвакуации беременности может включать:
- Лекарства (таблетки), которые вводятся во влагалище от нескольких часов до одного дня до процедуры.
- Лекарство (таблетки), которое вы держите между щекой и деснами в течение 30 минут перед проглатыванием. Вы должны использовать это лекарство за несколько часов до процедуры.
- Помещение тонких палочек в шейку матки, называемых осмотическими расширителями, для впитывания воды из шейки матки, в результате чего палочки-расширители медленно набухают в течение 4-24 часов. Размещение осмотических расширителей аналогично сдаче мазка Папаниколау.
Стимулирование родов: При этом лечении используются лекарства, вызывающие роды в матке.Для женщин с беременностью более 24 недель это обычно единственный вариант. Если вы выберете этот вариант, вы будете в отделении родовспоможения в Медицинском центре Калифорнийского университета в Дэвисе, и вам будут доступны все те же обезболивающие, что и женщине, рожающей естественным путем (например, обезболивающие внутривенно или эпидуральная анестезия). Лечение обычно начинается с проглатывания таблетки, чтобы сделать матку более чувствительной к лекарствам, вызывающим роды. Примерно через 24 часа вас госпитализируют в отделение родовспоможения, и каждые несколько часов вам будут вводить лекарства (таблетки) во влагалище, чтобы вызвать роды.Иногда женщинам нужно лекарство через капельницу, чтобы ускорить роды. На то, чтобы у матки начались схватки, и на то, чтобы роды закончились, могут потребоваться 1-2 дня. До 5% женщин во втором триместре не рожают и нуждаются в хирургической эвакуации.
Ваш врач сможет более подробно рассказать о плюсах и минусах каждого лечения.
После лечения потери во втором триместре
Кровотечение может продолжаться в течение нескольких недель после индукции родов, но обычно бывает намного легче после хирургической эвакуации.Любое кровотечение может измениться по цвету с ярко-красного до розового или коричневого. Спазмы внизу живота в течение нескольких дней после лечения также являются обычным явлением. Вам следует немедленно обратиться к врачу, если кровотечение со временем усиливается, а не ослабевает, при повышении температуры или появлении выделений из влагалища или странного или неприятного запаха из влагалища. Избегайте полового акта, спринцеваний и использования тампонов в течение одной недели. Регулярные занятия можно возобновить сразу, в зависимости от того, как вы себя чувствуете. Важно отметить, что если вы хотите отложить беременность, очень важно начать применять эффективный метод контрацепции.
2 неделя беременности: небольшие изменения происходят!
Быть беременной на 2 неделе вызывает ту же путаницу, что и на первой неделе беременности. Это зависит от того, рассчитываете ли вы свою беременность с даты вашего последнего менструального цикла (как это делают большинство акушеров) или со дня, когда вы, скорее всего, зачали (что только вы будете в уникальном положении).
2 неделя беременности — по OB
Большинство акушеров начинают обратный отсчет до доношенной 40-недельной беременности с первого дня вашей последней менструации.Итак, с медицинской точки зрения, когда вы на 2 неделе беременности, скорее всего, вы вообще не беременны — пока.
Яйцеклетка высвобождается где-то между 10 и 19 днями менструального цикла и может быть оплодотворена в течение 24-часового периода. Таким образом, если вы думаете, что у вас примерно 2 неделя беременности на основании даты зачатия, вы, вероятно, уже на 4 неделе беременности или даже на 5 неделе беременности.
Однако, если вы планируете родить ребенка, следует помнить о некоторых вещах на второй неделе беременности.
Время овуляции: это наиболее вероятная неделя, в течение которой вы забеременеете. Желательно заниматься сексом через день, поскольку яйцеклетка остается жизнеспособной в течение примерно 24 часов. Конечно, это не означает, что вы не можете заниматься сексом чаще — как можно чаще, чтобы увеличить шансы забеременеть.
Яичный белок и овуляция: Звучит как старая женская сказка, но выделения из шейки матки меняются во время овуляции, что, скорее всего, происходит на второй неделе беременности.По мере приближения к овуляции секреты шейки матки становятся жидкими, белыми и вязкими, как яичный белок, поскольку эта консистенция помогает сперматозоидам подплыть к яйцеклетке. А вы думали, мы скажем вам начать есть много яичных белков или не дай бог! Применяли его в странных местах, не так ли?
Боли и болезненные ощущения: Некоторая болезненность в груди, небольшая боль в животе или приступ боли в тазу — все это нормально и связано с овуляцией. Большинство женщин не чувствуют и не замечают этих изменений, если они не очень чувствительны к своему телу или внимательно следят за второй неделей беременности.
Повышенное половое влечение: Ваше тело готово к размножению и сделает все необходимое, чтобы яйцеклетка была оплодотворена. Так что, скорее всего, он наберет обороты, вы готовы к любви и будете излучать основные феромоны влечения. Женщины также могут хорошо провести время с кожей и волосами, поскольку это естественный способ сделать их более привлекательными для представителей мужского пола. В некоторых случаях даже обоняние усиливается, так что вы можете уловить запах мужских феромонов и получить удовольствие.
Витамины для беременных: Независимо от того, на 2 неделе беременности вы или нет, если вы планируете родить ребенка, вы уже должны принимать некоторые необходимые витаминные добавки, такие как фолиевая кислота, кальций и железо. Если вы еще не начали, обратитесь к врачу и немедленно получите рецепт для здоровой беременности и здорового ребенка.
Развитие плода
Беременность на 2 неделе. Что происходит внутри моего тела?
Если вы все-таки забеременеете на второй неделе менструального цикла или сразу после овуляции, скорее всего, вы вообще не заметите ничего особенного.Гормоны беременности можно определить с помощью домашних тестов на беременность только в том случае, если они достаточно высоки, что происходит примерно на 4 неделе беременности. Однако некоторые женщины замечают изменения уже на 2 неделе беременности.
Утреннее недомогание — Это может не проявиться полностью, но вы можете обнаружить, что не заинтересованы в завтраке или не хотите есть свою любимую пищу на 2 неделе беременности.
Усталость — Необъяснимую усталость или сонливость иногда связывают с повышенной ночной активностью, необходимой для начала 2-й недели беременности.Однако зачать и растить детей — это утомительный процесс, и это может быть ваше двухнедельное беременное тело, использующее свою энергию, чтобы помочь вашему ребенку расти. Полное истощение и утомляемость также являются обычными симптомами.
Боль в груди, более темные соски — Помимо матки, грудь претерпевает значительные изменения во время беременности, поскольку они готовятся к выработке молока, и это изменение можно почувствовать на ранней стадии.
Вздутие живота — Во время беременности процесс пищеварения замедляется, чтобы обеспечить дополнительное питание плоду.Это означает, что у вас может возникнуть задержка газов и воды на 2 неделе беременности. Но нет, это не относится к тому маленькому животу, который у вас есть. Не бывает живота на 2 неделе беременности. Это синдром «я снова пропустил спортзал».
Судороги — Как и при менструальных спазмах, вы можете испытывать боль при овуляции, когда яичник выпускает яйцеклетку. Интенсивность боли варьируется, так как некоторые женщины могут ощущать тупую, спазматическую боль в животе, в то время как другие могут время от времени испытывать неприятно сильную боль.Боль обычно проходит сама по себе, и вы можете использовать грелку, чтобы облегчить боль в тазу.
Изменения в цервикальной слизи — По мере того, как ваше тело готовится к беременности, слизь шейки матки становится тонкой и эластичной и приобретает консистенцию, похожую на яичный белок. Это потому, что ваше тело готовится к тому, что сперматозоиды отправятся к яйцеклетке и начнут процесс вынашивания ребенка! По мере того как слизь из шейки матки разжижается и становится больше похожей на белый гель, она помогает сперматозоидам подплыть к яйцеклетке.
Повышенное половое влечение -Если вы чувствуете себя немного более чем готовым к каким-либо действиям между простынями, будьте уверены, что это гормональные изменения в вашем теле, готовящиеся к путешествию по беременности. Поскольку вы находитесь в своем окне фертильности, всплеск эстрогена во время овуляции может заставить вас чувствовать себя более страстно, чем обычно. Этот всплеск вашего либидо длится примерно от 6 до 7 дней.
Читайте здесь:
Что такое полупрозрачность затылочной кости плода?
BMJ.1999, 9 января; 318 (7176): 81.
Научный комментарий
Эта статья цитируется в других статьях в PMC.
У плода жидкость собирается за шеей, как это происходит при зависимом отеке лодыжки в более позднем возрасте. Отчасти это происходит из-за того, что плод лежит на спине, а отчасти из-за дряблой кожи шеи. Как и в случае отека лодыжки, это скопление жидкости может представлять собой конечную точку нескольких патологических процессов, включая сердечную недостаточность. Скопление жидкости за шеей можно определить с помощью ультразвукового сканирования по затылочной прозрачности, и ее можно измерить.Чем больше жидкости накопилось, тем выше риск наличия аномалии.
Хромосомные аномалии, например синдром Дауна, могут вызывать накопление жидкости. Хромосома 21 содержит ген, кодирующий коллаген типа VI. При трисомии 21 одна субъединица этого коллагена может быть сверхэкспрессирована, в результате чего соединительная ткань имеет более эластичный состав.
Нарушение движений плода также может вызвать утолщение затылочной кости. Нервно-мышечные нарушения могут вызывать затрудненное дыхание и движения тела, что может привести к скоплению жидкости, как это происходит при периферических отеках.Одним из примеров является артрогрипоз, который вызывает контрактуры и деформации сгибания и может быть фатальным. Другими причинами являются синдромы внутригрудного и внегрудного сжатия. Если грудная клетка ненормально узкая или присутствует внутригрудное поражение (например, диафрагмальная грыжа), сосуды на голове и шее плода закупориваются и возникает отек. Аналогичным образом, если возникает сердечная недостаточность (из-за врожденных пороков сердца или сердечной дисфункции), образуется больше внесосудистой жидкости.
Существует краткая возможность между 10 и 14 неделями беременности (когда лимфатическая система плода развивается и периферическое сопротивление плаценты высокое) для обнаружения аномальных скоплений жидкости.Через 14 недель лимфатическая система, вероятно, разовьется в достаточной степени, чтобы отвести лишнюю жидкость, а изменения плацентарного кровообращения приведут к падению периферического сопротивления. Таким образом, по прошествии этого времени может показаться, что любые отклонения, вызывающие накопление жидкости, проходят сами собой и, таким образом, могут оставаться незамеченными при измерении прозрачности затылочной кости.
Около 90% плодов с размером затылочной кости 3 мм («высокий») на 12 неделе беременности являются нормальными при рождении, в то время как 10% имеют серьезные отклонения.Только 10% младенцев с размером тела 6 мм («очень высокий») в это время будут считаться нормальными. В центрах, которые проводят измерения затылочной прозрачности, после того, как у плода определяется высокая затылочная прозрачность, матери обычно предлагают взятие проб ворсинок хориона и повторное сканирование примерно через две недели для исключения хромосомных или серьезных физических аномалий.
{: en} Первое движение плода | Американская ассоциация беременных: es} Primer Movimiento del Feto: Vivificación {:}
Некоторые мамы могут чувствовать шевеление своего ребенка уже 13–16 недель с начала последней менструации .Эти первые движения плода называются ускорением и часто описываются как трепетание. Может быть трудно определить, является ли это ощущение газом или движениями вашего ребенка, но вскоре вы начнете замечать закономерность. Мамы, впервые живущие в первый раз, могут не чувствовать эти первые движения плода еще в раннем возрасте.
Некоторые мамы, особенно во время первой беременности, могут не чувствовать движения до 18-20 недель . Помните, что каждая женщина и каждая беременность индивидуальны, поэтому вы можете не чувствовать движения так рано, как другая женщина.Существует широкий диапазон случаев, когда можно почувствовать первое движение: 13-25 недель .
Почему мой ребенок двигается?
По мере того, как ваш ребенок продолжает развиваться, он будет вытягивать и сгибать конечности. По мере того, как вы продвигаетесь по беременности, вы начнете ощущать более очевидные движения, такие как пинки, удары кулаками и перекатывание. Ваш ребенок также может двигаться, реагируя на шум или на ваши эмоции.
Если ваш ребенок находит положение, в котором вы находитесь, неудобное, он / она также может начать извиваться.Определенные продукты, которые вы едите, также могут сделать вашего ребенка более активным, и вы можете заметить, что он / она следует циклу сна / бодрствования.
Как часто мой ребенок должен двигаться?
По мере продолжения беременности вам нужно будет отслеживать, как часто ваш ребенок двигается каждый день. Когда-нибудь в третьем триместре вы можете заметить, что движения вашего ребенка стали более частыми, энергичными и регулярными.
Однако, хотя движения по-прежнему являются регулярными, они могут измениться к концу третьего триместра, потому что ребенок крупнее и более ограничен в матке.Поговорите со своим врачом, если вы заметили уменьшение движений вашего ребенка.
Начиная с 28 недели полезно начать подсчет движений вашего ребенка. Это поможет вам определить потенциальные проблемы, а также станет отличным укреплением связи между вами и вашим ребенком. Использование таблицы количества ударов может быть очень полезным.
При подсчете движений ребенка выбирайте одно и то же время каждый день. Возможно, проще всего лечь на левый бок и записать, сколько времени нужно, чтобы почувствовать 10 движений.Для получения дополнительной информации о записи движений см. Счетчик ударов.
Что мне делать, если я не чувствую, как мой ребенок шевелится?
Если вы ведете график движений своего ребенка и заметили значительное отклонение в его характере, обратитесь к своему врачу. Если вы не почувствуете 10 движений в течение 2 часов, повторите попытку позже в тот же день.
Если вы по-прежнему не чувствуете 10 движений в течение 2 часов, обратитесь к врачу.
Хотите узнать больше?
Составлено с использованием информации из следующих источников:
1.Подсчитайте удары. (нет данных). Как движется мой ребенок неделя за неделей
Как растут легкие у детей | Британский фонд легких
Эта информация ответит на ваши вопросы о том, как растут и развиваются легкие вашего ребенка. Он объясняет, как легкие развиваются в утробе матери и как они продолжают развиваться после рождения и в детстве.
Мы ответили на такие вопросы, как:
Вы можете прочитать о том, как мы дышим и как работают легкие взрослых
Как развиваются легкие ребенка в утробе матери?
Легкие детей развиваются в 5 этапов.Эти стадии происходят в утробе матери, но последняя стадия не завершается до более позднего детства или раннего подросткового возраста.
Дышат ли младенцы в утробе матери?
Перед рождением легкие младенца наполнены жидкостью. Ваш ребенок получает кислород из крови матери через плаценту.
Жидкость в матке позволяет легким вашего ребенка развиваться и созревать, готовясь к рождению. Они не сделают первый глоток воздуха, пока не родятся.
Все всегда происходит в порядке, описанном ниже, но точное время может немного отличаться.
Этап 1: После зачатия
Первый этап развития легких у вашего ребенка происходит на 3-5 неделе.
В 5 недель ваш ребенок имеет длину всего 2 мм, но основные органы уже начинают формироваться.
Зачаток легких развивается из клеточной трубки, называемой передней кишкой (которая позже сама формирует кишечник). Этот бутон разделяется на две части.
Эти две почки в конечном итоге станут правым и левым легкими вашего ребенка.
Ваш ребенок делает легкие движения в утробе матери, как если бы он упражнялся в дыхании.Эти движения начинаются в конце этого этапа.
Этап 2: Дыхательные пути начинают формироваться
Вторая стадия развития легких происходит с 5-16 недель.
В это время ваш ребенок быстро растет. Основные внутренние органы на месте к 12 неделям. В 14 недель ребенок имеет размер 85 мм с головы до пят.
Это стадия, на которой легкие вашего ребенка начинают развивать древовидную структуру, которую вы видите в легких взрослых.
Каждая легочная почка снова и снова начинает делиться, как ветви дерева.
Сначала они образуют 3 почки на правой стороне — они станут верхней, средней и нижней долями правого легкого. На левой стороне они образуют только 2 зачатка — верхнюю и нижнюю доли левого легкого. Правое легкое вашего ребенка будет больше, потому что левое легкое должно делить пространство с сердцем ребенка. Это одинаково почти для всех.
Эти почки продолжают делиться на этом этапе. Они могут делиться до 20 раз.
К 16 неделе в легких вашего ребенка есть все основные дыхательные пути (бронхи) и более мелкие дыхательные пути (бронхиолы).Клетки, которые в конечном итоге станут крошечными воздушными мешочками (альвеолами), начали появляться в конце этих меньших дыхательных путей, как почки на деревьях.
Этап 3: Подготовка к созданию воздушных мешочков и мелких кровеносных сосудов
Этап 3 длится 16-26 недель.
У вашего ребенка начинают развиваться области, в которых в конечном итоге образуются воздушные мешочки и кровеносные сосуды, в конце мельчайших дыхательных путей. Эти воздушные мешочки будут необходимы для поступления кислорода в кровь, когда они дышат вне матки.
Клетки, которые станут воздушными мешочками, продолжают развиваться даже после рождения ребенка.
Маленькие кровеносные сосуды, называемые капиллярами, растут рядом с этими клетками.
Этап 4: Подготовка легких к дыханию
Эта стадия развития начинается на 26 неделе и продолжается до рождения.
На этой стадии концы самых маленьких дыхательных путей (теперь называемые мешочками) увеличиваются в размерах. Они разовьются в ранние воздушные мешочки, но они все еще не похожи на воздушные мешочки взрослых.
Стенки этих наростов становятся тоньше, чтобы в легких вашего ребенка оставалось больше места для воздуха.
На этой стадии вырабатывается вещество, называемое поверхностно-активным веществом.
Поверхностно-активное вещество — это смесь жиров и белков, которая помогает предотвратить сжатие воздушных мешочков в конце каждого выдоха.
Этап 5: Развитие воздушного мешка (альвеол)
Пятая стадия развития легких начинается на 32 неделе и продолжается в детстве после рождения ребенка.
В последние несколько недель беременности развиваются первые настоящие воздушные мешочки (альвеолы).
По мере развития легких вырабатывается больше сурфактанта.
Легкие развиваются и растут, чтобы кислород попал в кровь. Это подготовит легкие вашего ребенка к дыханию вне матки.
Все всегда происходит в этом порядке, но точное время может немного отличаться.
В утробе матери легкие наполнены жидкостью. Ваш ребенок получает кислород из крови матери.
Как развиваются легкие у ребенка после рождения?
Легкие вашего ребенка готовы дышать, как только он появится на свет.
По оценкам, у ребенка при рождении появляется около 20-50 миллионов воздушных мешков. Количество воздушных мешков в легких вашего ребенка будет быстро увеличиваться в течение первых двух лет жизни.
Новые воздушные мешочки будут развиваться медленнее, пока вашему ребенку не исполнится 8 лет.
Сейчас есть свидетельства того, что новые воздушные мешочки продолжают развиваться до подросткового возраста. Когда они вырастут, у вашего ребенка будет около 300 миллионов воздушных мешков.
Дыхательные пути и легкие увеличиваются в размерах по мере роста вашего ребенка, заполняя его грудную клетку.
Первый вздох вашего ребенка
Когда плод (нерожденный ребенок) находится в утробе матери, его легкие наполнены жидкостью. Как только ребенок рождается, ему нужно начать дышать легкими и получать кислород из воздуха.
Гормоны и давление, создаваемое громкими криками новорожденного, помогают легким удалить жидкость, которая была в легких вашего ребенка.
Когда младенец делает свой первый вдох, кровеносные сосуды вокруг легких расширяются, и кровь вашего ребенка течет в легкие для сбора кислорода.
Младенцы и дети ясельного возраста: развитие легких в возрасте от 0 до 3 лет
В легких взрослого человека около 300 миллионов воздушных мешков. При рождении у вашего ребенка имеется 20-50 миллионов воздушных мешков. Но они еще не полностью разработаны.
В первые 6 месяцев жизни вашего ребенка количество воздушных мешков в легких резко возрастает.
Через 6 месяцев количество воздушных мешков продолжает увеличиваться, но медленнее.
Объем воздуха, который могут удерживать легкие ребенка, называется объемом легких.
Объем легких вашего ребенка сильно увеличивается в первые 2 года жизни. Это потому, что количество воздушных мешков в их легких растет очень быстро.
Когда вашему ребенку исполняется 3 года, его легкие выглядят как миниатюрные легкие взрослого человека.
Созревание легких вашего ребенка: развитие легких в возрасте от 3 до 8 лет
Легкие вашего ребенка становятся больше по мере роста. Все их дыхательные пути и воздушные мешки увеличиваются в размерах и объеме.
Точный размер и объем легких варьируются от ребенка к ребенку.
Новые воздушные мешочки развиваются в детстве и в подростковом возрасте.
Содействие здоровью легких: что могут сделать родители?
Детство — действительно важное время для здорового развития легких.
Имеются явные доказательства того, что раннее воздействие загрязненного воздуха может повредить легкие и что оно может увеличить риск легочных инфекций, которые могут привести к летальному исходу.
Пассивное курение (вдыхание табачного дыма, когда кто-то курил) может нанести вред легким по мере их развития и замедлить их рост.
Хорошая новость в том, что есть много способов сохранить здоровье легких вашего ребенка. Наиболее важные меры, которые вы можете сделать, чтобы предотвратить повреждение легких:
- избегать курения во время беременности
- Убедитесь, что ваш ребенок не дышит дымом после рождения
- Избегайте загруженных дорог и перекрестков, а также застревания в пробке, где может быстро накапливаться загрязнение воздуха
- пешком, а не на автомобиле, и по возможности выбирайте менее загрязненные и более тихие маршруты.
- регулярно занимайтесь физическими упражнениями, чтобы помочь легким расти и оставаться чистыми.Сделайте это весело: игра на улице с друзьями отлично подходит для легких вашего ребенка, его физического, социального, эмоционального и умственного развития.
Дополнительная информация
Подробнее о том, как мы дышим и как работают легкие взрослых
Узнайте о рисках для легких детей и о том, что вы можете сделать, чтобы их снизить.
Baby’s Heart-Beat — действительно ли это говорит вам о поле ребенка
Поздравляем!
Пульс ребенка
OK, дамы, давайте поговорим о том, что вы можете услышать или увидеть, посетив магазин «Сокровища для беременных» за нашим ультразвуковым сканером Guppy Beat, начиная с 6-й недели беременности.Помните, дамы, что это только информационные цели, и вы всегда должны разговаривать со своей медицинской бригадой, чтобы узнать подробности, касающиеся вас и вашего ребенка. Эта информация является общей рекомендацией и никоим образом не заменяет вам разговор с вашим документом. Понятно. отлично, а теперь давайте поговорим об удивительном звуке биения сердца вашего ребенка.
Положительная «мочалка»
Вы так взволнованы, ваш тест «Пи-палка» ПОЛОЖИТЕЛЬНЫЙ. Вы смотрите в свое приложение, и оно говорит, что вы беременны на 3-4 неделе беременности.Вы ждете, пока вам кажется, что вам исполнилось 6 недель, и звоните в «Сокровища беременности», чтобы мы могли позволить вам услышать это потрясающее сердцебиение с помощью нашего УЗИ.
Мы знаем, что обычно сердцебиение / частота сердечных сокращений вашего ребенка впервые видны при ультразвуковом исследовании примерно на 6 неделе беременности, и мы знаем, что вам не терпится увидеть и услышать потрясающий рост, происходящий внутри вашего тела. А теперь давайте вернемся на минутку. Помните, из нашего БЛОГА на Что происходит внутри мы знаем, что первые две недели не совсем ясны, и это потому, что технически вы еще не считаются беременными.
Возраст беременности
Хорошо, мы точно знаем, что беременность — это период между зачатием и рождением, когда ребенок растет и развивается в утробе матери. Поскольку невозможно точно узнать, когда произойдет зачатие, гестационный возраст измеряется от первого дня последнего менструального цикла матери до текущей даты. Измеряется в неделях. Дамы, это означает, что в течение 1 и 2 недель беременности вы еще не беременны. СУМАСШЕДШИЙ !! что вы официально не беременны, но в этом разница, потому что это время, когда ее организм готовится к рождению ребенка. Нормальная продолжительность беременности составляет от 37 до 42 недель.
Когда вы записываетесь на прием в магазине Pregnancy Treasures по поводу 6-недельного сердцебиения, а мы измеряем 4-5 недель, не волнуйтесь, не волнуйтесь. Возможно, вы не так далеко зашли в том, что ваше приложение сообщает вам или что вы думаете. Если это произойдет, мы всегда рекомендуем вам обсудить свои проблемы со своим врачом.ОК. Итак, теперь, когда мы прошли первые пару недель, а вам 6 недель, что вы увидите в УЗИ «Гуппи Бит» в магазине «Сокровища беременности».
3D4D кабинет УЗИ
Расслабься и увидь своего малыша
У нас есть отличная комната для отдыха, в которую вы можете привести себя, свою вторую половинку, семью и друзей. В компании Pregnancy Treasures мы используем наш потрясающий трехмерный абдоминальный зонд, чтобы лучше видеть и определять сердцебиение на 6 неделе беременности. Мы не используем трансвагинальный зонд.PHEW, чтобы вы могли привлечь других, чтобы они послушали этот потрясающий бит. Если вы заказываете пакет услуг «Сердцеед» по адресу Pregnancy Treasures, мы не можем его получить, это может быть по разным причинам. Мы не ставим диагноз, что означает, что мы не можем дать вам причину, по которой у нас не было сердцебиения. Мы не предлагаем бесплатные повторы для нашей Guppy Beat, поэтому постарайтесь точно указать свои недели. Если вы не уверены, подождите неделю или около того, прежде чем назначить шестинедельный прием.
На фото выше примерно 4-5 неделя беременности.На фотографии вы заметите небольшой кружок, который может показаться не таким уж большим, но он похож на детский кокон, называемый гестационным мешком. Клетки, из которых состоит этот мешок, начнут специализироваться. Некоторые клетки станут частью плаценты. Некоторые из них образуют амниотический мешок, который заполняется жидкостью, смягчающей вашего развивающегося ребенка. Другим клеткам предназначено формировать все, от нежных ресниц до мышц и кожи. Но до этого еще далеко.
Частота сердечных сокращений ребенка или частота сердечных сокращений плода (ЧСС)
Сердцебиение вашего ребенка должно быть в пределах 90-110 ударов в минуту (ударов в минуту) в возрасте 6–7 недель в соответствии с современной литературой.К девятой неделе сердцебиение вашего ребенка обычно достигает 140–170 ударов в минуту, а в некоторых литературных источниках — 140–180 ударов в минуту.
Частота сердечных сокращений плода (ЧСС) затем постепенно увеличивается в течение последующих 2-3 недель, и вот средние значения согласно литературным данным.
- ~ 110 ударов в минуту через 5-6 недель
- ~ 170-180 ударов в минуту к 9-10 неделям
- Вот средняя ЧСС за 14 недель:
- ~ 150 ударов в минуту к 14 неделям
- ~ 140 ударов в минуту к 20 неделям
- ~ 130 уд / мин по сроку
УЗИ 2D 9 недель
Почему вы можете не слышать сердцебиение ребенка
Возможно, вы не сможете услышать сердцебиение ребенка, когда придете к нам за пакетом услуг Guppy Beat / Heart-beat.Чаще всего это происходит из-за слишком раннего срока беременности. Это не обязательно означает, что есть проблема. Помните, что мы немного говорили об этом в начале этого поста, и снова о любых проблемах всегда спрашивайте своих специалистов в области здравоохранения. В Pregnancy Treasures мы не занимаемся диагностикой, то есть ничего не интерпретируем. Это зависит от вашего документа.
Другие причины, по которым вы можете не слышать сердцебиение, включают:
- Матка с наклоном — обратите внимание, на фото мешок ниже, чем на фото вверху
- Большой живот
- Не так далеко, как вы думали
2D УЗИ
У нас есть очаровательные животные с биением сердца
Хотите побаловать себя сердцебиением вашего ребенка! У нас есть милые животные с биением сердца, которые вам обязательно понравятся.Мы записываем сердцебиение вашего малыша от маминого живота в нашу потрясающую машину. Затем мы записываем сердцебиение вашего ребенка в записываемое сердце и помещаем его в выбранное животное. Я могу сказать вам с точки зрения Грама… БЕСЦЕНА . Я очень люблю по своему желанию заставлять сердцебиение моей внучки. Теперь, когда она родилась, я все еще слушаю ее драгоценный бит, который я так сильно полюбил. Так что да, бабушки будут их любить. Вот образцы некоторых животных, которые мы можем предложить.
Образец сокровищ для беременных HB животных
А как насчет приложений, которые позволяют вам слышать сердцебиение вашего ребенка?
Действуйте осторожно! Сегодня у вас есть множество приложений и устройств, позволяющих слышать сердцебиение вашего ребенка дома; но ваш врач может предостеречь вас от использования домашних устройств. Качество этих приложений и устройств сильно различается. Они могут дать вам неточные показания сердцебиения и вызвать ненужное беспокойство или панику. Беременность Treasures имеет ультрасовременный аппарат УЗИ «Mindray» высшего качества.Мы можем только сказать, что будьте осторожны с этими приложениями, и лично я был бы немного осторожен и не использовал их. Мы не знаем, как телефон или приложения влияют на ткань. Но в любом случае всегда разговаривайте со своим врачом и спрашивайте, рекомендуют ли они домашнее устройство. Они могут сказать вам, безопасно ли его использовать во время беременности.
Можно ли определить пол по частоте сердечных сокращений ребенка?
Нет, частота пульса не может предсказать пол вашего ребенка .О беременности ходит много сказок старых жен. Возможно, вы, , слышали, что частота пульса вашего ребенка может предсказать его пол уже в первом триместре. Если оно выше 140 ударов в минуту, у вас ‘ ребенок девочка. Обычно это неверная форма определения пола. Это весело, но не говорит вам пол. Вы всегда можете угадать и, возможно, в 50% случаев вы будете правы, поскольку есть только два пола на выбор.Мы в Pregnancy Treasures точно определяем пол, если вы находитесь на 14 неделе беременности, мы можем сказать вам об этом с помощью УЗИ.
 Однако данное исследование максимально информативно при сроке 12 неделя +3 дня – 13 неделя +3 дня. При выполнении данного исследования на сроке 11+0 – 12+3 — можно не увидеть некоторые особенности развития плода (пороки) и не увидеть пол будущего ребенка. При выполнении скрининга в сроке 13+3 – 13+6 — снижается информативность биохимической части первого скрининга.
Однако данное исследование максимально информативно при сроке 12 неделя +3 дня – 13 неделя +3 дня. При выполнении данного исследования на сроке 11+0 – 12+3 — можно не увидеть некоторые особенности развития плода (пороки) и не увидеть пол будущего ребенка. При выполнении скрининга в сроке 13+3 – 13+6 — снижается информативность биохимической части первого скрининга.