Содержание
Нужно ли (и можно ли) давать воду новорожденным детям при грудном, искусственном, смешанном вскармливании? Вода при икоте
Нужна ли питьевая вода новорожденному ребенку
Кажется, что питьевая вода просто необходима каждому человеку, особенно очень маленькому. Однако в случае с младенцами не столь все однозначно. Так нужно ли давать обычную воду новорожденному или можно обойтись без нее? А если можно давать воду, то когда, с какого момента?
Потребность в питьевой воде ребенка зависит от метода кормления младенца: грудного, искусственного или смешанного.
Вода новорожденному малышу при грудном вскармливании
Дилемму с питьевой водой для малыша можно решить быстро, рассмотрев состав женского молока. Грудное молоко в своем составе содержит 90% воды, на оставшиеся 10% приходятся жиры, белки, углеводы, необходимые микроэлементы и витамины.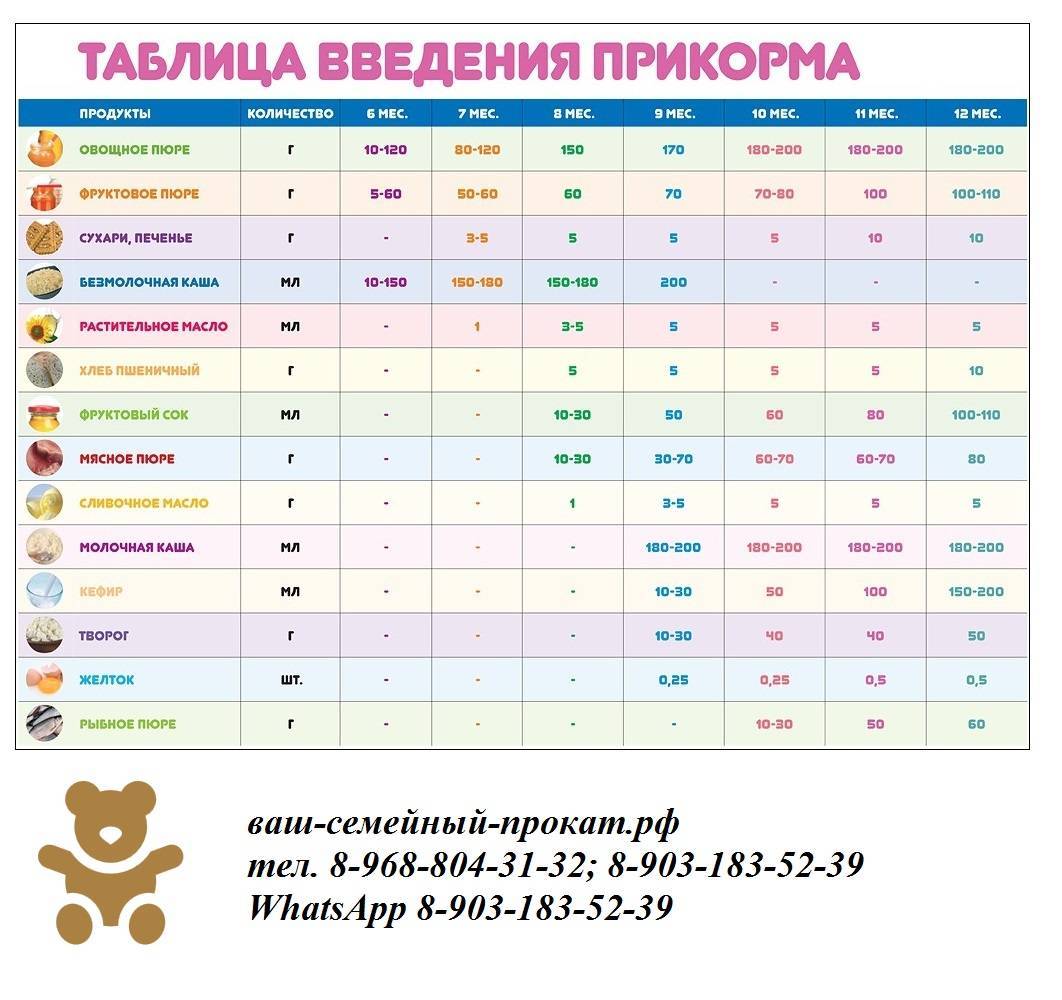 Как видно, при грудном вскармливании новорожденный получает вполне достаточное количество воды.
Как видно, при грудном вскармливании новорожденный получает вполне достаточное количество воды.
Вопрос о том, нужно ли давать воду новорожденным во грудном вскармливании, имеет следующее решение: в воде малыш не нуждается. Ведь излишнее количество жидкости заполнит маленький объем желудка ребенка, и он недоест нужного количества грудного молока. В результате маме придется сцеживать излишки, иначе количество вырабатываемого молока в груди резко упадет.
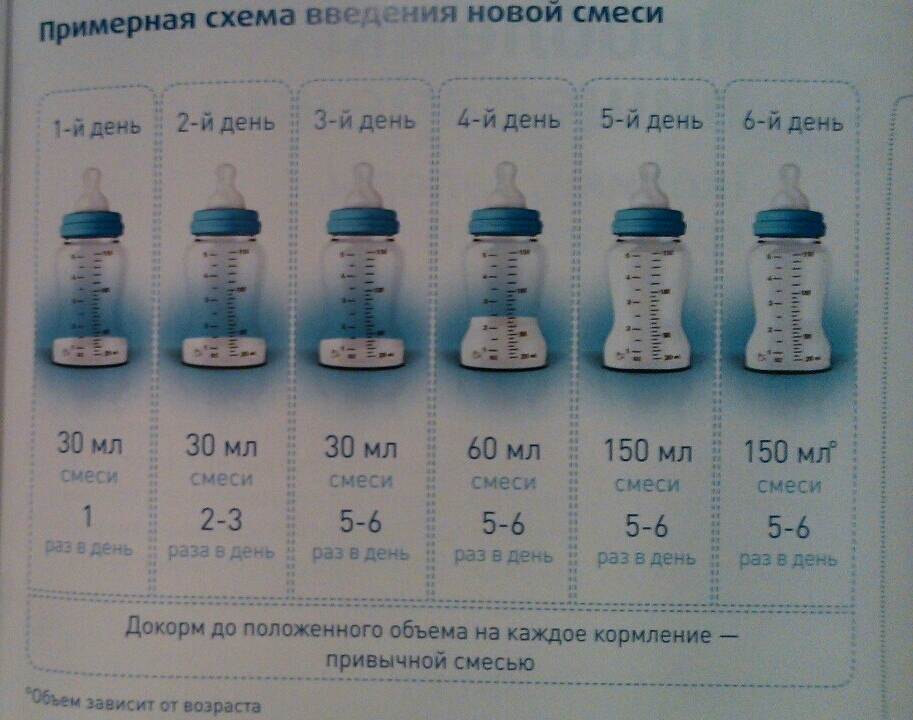
До двух месяцев давать младенцу воду не стоит. На третьем месяце в жаркое время если ребеночек потеет или у него сохнет во рту можно предложить ему водички, но только из ложечки. Во-первых, использование бутылочки с соской чаще всего приводит к отказу от сосания груди (при сосании из бутылочки малыш прикладывает меньше усилий). Во-вторых, возникнет меньше проблем с прикормом в будущем, ведь малыш уже привыкнет использовать ложку.
Самое главное, воду надо только предлагать, но не поить насильно.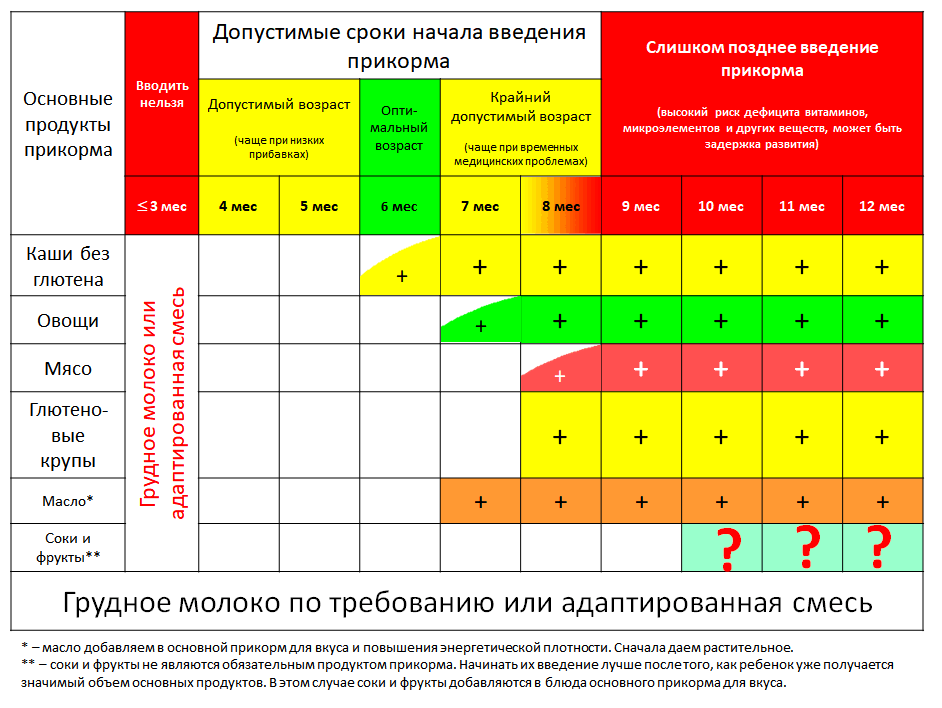 Делать это надо между кормлениями в небольшом количестве (один-два глоточка). Ребенок лучше всех «знает», что ими нужно: захочет, попьет воды, а нет просто выплюнет. А лучше просто в жаркое время малыша чаще прикладывать к груди, ведь первая порция молока не очень жирная (она даже отличается голубоватым цветом) и ребенок вполне может обойтись без воды.
Делать это надо между кормлениями в небольшом количестве (один-два глоточка). Ребенок лучше всех «знает», что ими нужно: захочет, попьет воды, а нет просто выплюнет. А лучше просто в жаркое время малыша чаще прикладывать к груди, ведь первая порция молока не очень жирная (она даже отличается голубоватым цветом) и ребенок вполне может обойтись без воды.
Нужна ли ребенку вода при искусственном и смешанном вскармливании
По сравнению с составом грудного молока адаптированные смеси содержат большее количество белка. Поэтому, при искусственном вскармливании малыша надо поить с первого дня между кормлениями. Объем выпитой воды не надо прибавлять к объему пищи, а поить малыша при необходимости. Малышей-искусственников можно поить из бутылочки или с ложечки.
При смешанном вскармливании можно поить малыша водичкой, но в несколько меньшем количестве. В среднем маленький ребенок может выпить за сутки 100-200 мл воды.
Вода при икоте
Икота — это внезапное сокращение диафрагмы и стенок гортани. Для детей до года икота явление обычное, так как функции диафрагмальной мышцы в этом возрасте легко возбудимы. У малышей причиной икоты может быть переохлаждение, попадание воздуха в желудок при кормлении, жажда, нервное возбуждение, скопление газов в кишечнике.
Для детей до года икота явление обычное, так как функции диафрагмальной мышцы в этом возрасте легко возбудимы. У малышей причиной икоты может быть переохлаждение, попадание воздуха в желудок при кормлении, жажда, нервное возбуждение, скопление газов в кишечнике.
Чтобы избавиться от икоты надо просто устранить ее причину. При переохлаждении надо согреть малыша. Воздух из желудка уйдет, если поносить его вертикально. Причину икоты устранят несколько глотков теплой питьевой водички. Газы в кишечники поможет вывести настой семени укропа или, положенная на животик, теплая пеленка.
Итак, поить малыша при икоте можно. Вода поможет снять спазм диафрагмы, устранив причину икания.
Какую воду и когда давать новорожденному младенцу
Сейчас в аптеках и специализированных детских магазинах можно купить специальную бутилированную воду для новорожденных. Такая вода содержит сбалансированный состав солей и минералов для определенного возраста, который указан на упаковке. При невозможности купить такую воду, подойдет обычная прокипяченная и остуженная до комнатной температуры вода.
При невозможности купить такую воду, подойдет обычная прокипяченная и остуженная до комнатной температуры вода.
Грудничкам до полугода давать попить воды необходимо в двух случаях: когда у него повышенная температура или понос. Но даже при болезни и грудное молоко прекрасно справится с поставленными задачами. Оно восстановит недостаток жидкости, образующийся в результате потоотделения, и в нем можно растворить лекарство для больного ребенка. Дополнительную жидкость ребенок получает при коликах в животике когда вы поите малыша отваром семени укропа или фенхеля.
После шести месяцев вместе с прикормом можно начинать давать и воду. Лучше всего налить ее в личную кружечку малыша и поить из нее или, в крайнем случае, из ложечки. Не стоит для поения ребенка применять бутылочки с сосками.
Какую воду давать ребенку | Аква-Русь
Какая вода лучше для детей
Детская вода должна быть полезной для растущего организма.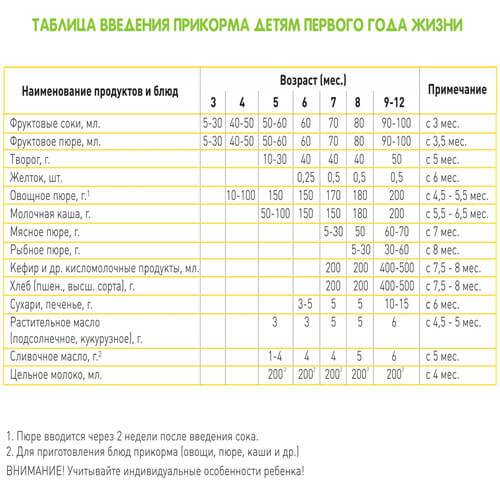 В ее составе недопустимо наличие вредных веществ. Детям лучше давать воду, в которой есть полезные микро- и макроэлементы – они необходимы для развития, роста клеток, формирования органов и костей.
В ее составе недопустимо наличие вредных веществ. Детям лучше давать воду, в которой есть полезные микро- и макроэлементы – они необходимы для развития, роста клеток, формирования органов и костей.
С какого возраста можно давать ребенку воду
Малыши, которые находятся на грудном вскармливании, получают жидкость с материнским молоком. Педиатры, отвечая на вопрос, с какого возраста нужно давать грудному ребенку питьевую воду, называют разные цифры: от 4 месяцев до 6. Лучше это делать во время между кормлениями.
При искусственном или смешанном питании допаивать новорожденного водой начинают раньше – с первых дней жизни. Смеси для питания содержат много белка и, чтобы избежать проблем с пищеварением, месячному ребенку требуется больше жидкости.
Сколько воды нужно пить в день ребенку
Дети младше 7 месяцев не должны пить больше 200 мл в сутки и 20 мл за один раз. Рассчитывая, сколько нужно давать воды, чтобы у ребенка старше не было ее дефицита или избытка в организме, следует пользоваться универсальной формулой: около 30 мл на 1 кг массы тела в сутки.
В полученный объем входят любые жидкости, в том числе и молоко мамы. Детей, находящихся на грудном вскармливании, нельзя заставлять пить воду насильно – если малыш отказывается от нее, значит, ему достаточно молока.
Какую воду давать ребенку
Хорошая вода – одна из важных основ правильного развития организма. Она должна отвечать целому ряду критериев, включающих в себя безопасность и полезный состав. В полной мере им соответствует только артезианская бутилированная вода, потому что она:
- проходит все необходимые степени очистки: от микроорганизмов, солей тяжелых металлов, хлора и т. д.;
- имеет сбалансированный состав минеральных элементов;
- не содержит газов.
Качество артезианской воды подтверждено исследованиями с последующей сертификацией.
К составу артезианской воды, предназначенной для употребления детьми, предъявляют другие требования, нежели к «взрослой»:
- общее содержание минеральных элементов в 1 литре должно быть от 200 до 500 мг;
- калия – от 2 до 10 мг;
- кальция – от 25 до 60 мг;
- магния – от 5 до 35 мг;
- железа – до 0,3 мг;
- серебра – 0 мг.

Такие цифры обусловлены особенностями развития молодого организма. Переизбыток минералов, как и его недостаток, может привести к неблагоприятным последствиям. Только давая малышу артезианскую воду, родители могут быть уверены, что она пойдет на пользу и не принесет вреда. К тому же в ней отсутствуют бактерии, вирусы и грибки.
Даже кипячение сырой воды из-под крана или открытых источников не делает ее подходящей для новорожденного. Она пригодна для употребления только взрослыми людьми. Воздействие высокой температуры не устраняет хлористых соединений, нитратов и других примесей, с которыми не справляется даже домашний фильтр.
Минеральная вода содержит большой объем солей. Если ее постоянно давать ребенку до года, то это приведет к проблемам с пищеварением и ухудшению самочувствия, потому что нарушится кислотно-щелочной баланс в организме. Особенно опасна газированная минералка. А вода, добытая из неглубоких грунтовых источников, менее полезна, чем из артезианской скважины.
Если давать грудному ребенку артезианскую воду, то это:
- обеспечит ему необходимый объем жидкости и минералов;
- укрепит кости, будет стимулировать рост зубов, волос, ногтей;
- наладит функционирование нервной системы;
- нормализует обмен веществ и кислотно-щелочной баланс;
- стабилизирует работу организма в целом.
Артезианская вода имеет нейтральный, приятный для детей вкус. Ее следует использовать не только для питья, но и для приготовления смесей или каш. Заботливые родители обязательно обратят внимание на качество жидкости, которую употребляет их малыш.
Сохранить
Советы какую воду давать ребенку
Какую воду давать ребенку
Вода, поступающая в организм человека, но не прошедшая специальную предварительную обработку, может быть причиной многих заболеваний. Тем более опасно давать ее детям. На официальном сайте Bluefilters вы можете приобрести фильтры для воды, которые помогут очистить жидкость от вредных добавок и примесей.
Что и как давать грудному ребенку
Малышу до трех месяцев h3O практически не требуется. Так как тело человека на 90 процентов состоит из воды, то ребенку в таком возрасте нет необходимости употреблять ее вместе с материнским молоком в обязательном порядке. Однако это не означает, что пить воду ребенку-грудничку вредно.
Посоветовавшись с патронажной медсестрой или наблюдающим врачом, чередуйте прием молока с питьевой водой. Главное, не забудьте ее прокипятить. Можно давать бутилированную, продающуюся в магазинах, а также фармацевтических учреждениях с пометкой «для грудничков». После вскрытия, ее нужно употребить как можно скорее, так как срок хранения этой жидкости небольшой.
Если ребенок находится на искусственном вскармливании, то уже с первого месяца ему необходимо как можно больше воды. Норму для малыша назначит врач, у которого вы наблюдаетесь. h3O дается только при отсутствии противопоказаний.
Что пить ребенку от полугода и старше
Когда малыш подрастает, его организму требуется больше жидкости. Это нормальное явление, так как клетки развиваются, им необходим нормальный обмен, который без воды попросту невозможен. Что пить ребенку начиная от 4-6 месяцев и старше? Можно давать жидкость, очищенную специальными детскими фильтрами, к которым везде продаются сменные картриджи Bluefilters. Также будет полезной бутилированная минеральная вода, приобретенная в различных торговых организациях.
Это нормальное явление, так как клетки развиваются, им необходим нормальный обмен, который без воды попросту невозможен. Что пить ребенку начиная от 4-6 месяцев и старше? Можно давать жидкость, очищенную специальными детскими фильтрами, к которым везде продаются сменные картриджи Bluefilters. Также будет полезной бутилированная минеральная вода, приобретенная в различных торговых организациях.
С семилетнего возраста не стоит ограничивать ребенка в жидкости. Средняя норма потребления воды составляет примерно до двух литров. Но если ребенок хочет пить больше, то не нужно препятствовать. На увеличение нормы могут влиять такие факторы, как усиленные занятия спортом, небольшое недомогание и другие. Детский организм хорошо знает, когда необходимо получить очередную порцию h3O, а в случае недостатка – восполнить.
Недоношенными дети, родившиеся на сроке беременности от 28 до 37 недель
Яцышина Е.Е., к.м.н.
Недоношенными являются дети, родившиеся при сроке беременности от 28 до 37
полных недель. Причины преждевременного появления на свет разнообразны: слишком
Причины преждевременного появления на свет разнообразны: слишком
юный возраст матери, предшествующие аборты, патологическое нетипичное течение
беременности, болезни, физическая и психическая травмы, никотин и алкоголь.
Недоношенные дети имеют отличительные внешние признаки. У них кожные покровы
тонкие, сухие, морщинистые, обильно покрыты пушком. Недостаточная зрелость
кровеносных сосудов наглядно проявляется, если положить ребенка на бок – кожа
приобретает контрастно-розовый цвет. Кости черепа податливы, открыт не только
большой, но и малый родничок. Ушные раковины мягкие – хрящ в них еще не
сформирован, прижаты к голове, а не отстоят от нее, как у доношенных. Ногти не
доходят до края фаланг пальцев, пуповина расположена ниже середины тела, а не в
центре. Показательна недоразвитость половых органов: у девочек малые половые
губы не прикрыты большими, у мальчиков яички не опущены в мошонку.
Недоношенный ребенок плохо, вяло сосет, с трудом глотает, крик слабый,
дыхание неритмичное. Покраснение кожи выражено интенсивнее и держится дольше.
Покраснение кожи выражено интенсивнее и держится дольше.
Физиологическая желтуха кожных покровов может затягиваться до 3-4 неделе
жизни, вместо 1 недели. Пуповинный остаток отпадает гораздо позже и пупочная
ранка заживает медленнее. У недоношенных детей нередко на 1-2 неделе жизни
появляются отеки, располагающиеся в основном на ногах и животе.
Имеет свои особенности и физиологическая потеря массы тела после рождения.
Недоношенный ребенок «худеет» на 5-15% от массы при рождении в отличии от
доношенного, который теряет в весе только до 5-8%. Восстанавливается масса у
недоношенного позднее 1 недели жизни, только ко 2-3 неделе вес достигает
значения при рождении. Причем сроки восстановления массы находятся в прямой
зависимости от зрелости ребенка, то есть не только от срока его рождения, но и
степени адаптации ребенка к условиям окружающей среды в зависимости от течения
беременности и наличия или отсутствия пороков развития. Глубоко недоношенные
Глубоко недоношенные
дети и с заболеваниями за 3-4 недели жизни могут только восстановить
физиологическую убыль массы, но не прибавить в ней.
У недоношенных не до конца сформированы нервные центры, регулирующие ритм
дыхания, не завершено образование легочной ткани, поэтому частота дыхания у них
непостоянная: при беспокойстве доходит до 60-80 в 1 минуту, в покое и во сне –
урежается. Частота сердечных сокращении также зависит от состояния ребенка и
условий окружающей среды. При повышении температуры окружающей среды и при
беспокойстве ребенка частота сердечных сокращений возрастает до 200 ударов в 1
минуту.
У недоношенных чаще возникает асфиксия, внутричерепные кровоизлияния, они
чаще болеют пневмонией, инфекционными заболеваниями. У этих детей чаще
развивается анемия, особенно в период, когда начинается интенсивный рост и
прибавка в весе (2-4 мес).
Дальнейшее развитие ребенка определяется не только степенью недоношенности,
но и во многом состоянием его здоровья на данный период времени. К концу года
К концу года
масса увеличивается в 5-10 раз по сравнению с массой при рождении, средний рост
составляет 70-77 см у детей с минимальной степенью недоношенности. Полностью сравниваются по
развитию с доношенными на 2-3 году жизни. Дети с глубокой недоношенностью и
страдающие какими-либо заболеваниями, выравниваются с доношенными детьми к 7-8
годам. Более того, в период полового созревания возможно также отставание детей,
родившихся недоношенными, от сверстников в физическом развитии.
Вскармливание недоношенных детей
Одной из проблем при выхаживании недоношенных детей, особенно детей с
экстремально низкой массой тела, является проблема вскармливания. Недоношенные
дети очень чувствительны к недостатку питания. Это обусловлено ограниченными
запасами белка, жира, энергии. Способность к всасыванию, перевариванию и обмену
пищевых веществ у таких детей существенна снижена. Соотношение поверхности и
массы тела у недоношенного ребенка высокое, что определяет более высокую
потребность в пищевых веществах и энергии.
Обеспечение адекватным вскармливанием во многом объясняет успехи в
выхаживании недоношенных детей. Относительная функциональная слабость
желудочно-кишечного тракта недоношенного ребенка требует особой осторожности при
назначении вскармливания. Преждевременно родившиеся дети отличаются более
интенсивными темпами роста по сравнению с доношенными и поэтому нуждаются в
более интенсивном поступлении с пищей энергии и пластического материала. В то же
время, функциональная способность пищеварительной системы к усвоению питательных
веществ у них относительно ограничена, а переносимость пищи ниже, чем у
доношенных детей. Поэтому физиологическое обоснование оптимальных режимов
вскармливания возможно лишь с учетом особенностей организма недоношенного и
органов его пищеварительной системы. При назначении питания недоношенным
новорожденным учитывают не только их потребность в пищевых веществах, но и
анатомо-физиологические особенности данного контингента детей. Различия в
Различия в
клиническом состоянии и способности к адаптации при одинаковых
массо-ростовых показателях, но при различном гестационном возрасте,
диктуют необходимость индивидуального подхода к назначению питания.
Особенности пищеварительной системы недоношенных
Развитие всех функций пищеварительной системы, их созревание,
происходит как во внутриутробном периоде, так и после рождения ребенка. Этот
процесс протекает неравномерно. Формирование моторики желудочно-кишечного
тракта начинается на самых ранних этапах внутриутробного развития.
Способность к сосанию у недоношенных детей появляется в основном после 32
недели гестации. При преждевременных родах недостаточное развитие сосательного и
глотательного рефлексов у ребенка нередко усугубляется перинатальным поражением
центральной нервной системы.
Следовательно, в периоде внутриутробного развития становление различных
этапов процесса пищеварения у плода человека происходит неравномерно и
формируется лишь к концу упомянутого периода. Это обусловливает относительную
Это обусловливает относительную
функциональную незрелость пищеварительной системы у недоношенного ребенка, тем
более значительную, чем меньше его гестационный возраст.
Транзиторное снижение тонуса нижних отделов пищевода и преобладание тонуса
сфинктра пилорического отдела желудка над кардиальным для недоношенных детей
характерно. Перистальтика пищевода отличается высокой активностью, и возможны
одновременные сокращения пищевода вдоль всей длины. Все это способствует
регургитации содержимого желудка и появлению у незрелых детей срыгиваний.
К характерным особенностям относятся снижение сосательного и слабость
глотательного рефлекса. Саливация у недоношенных детей начинается с первых
кормлении, но при этом объем слюноотделения снижен по сравнению с доношенными
новорожденными. Саливация необходима для создания отрицательного давления в
ротовой полости при сосании, а амилолитическая активность слюны способствует
нормальному течению пищеварения.
Объем желудка у недоношенных детей мал, слизистые оболочки нежны, хорошо
васкуляризированы и имеют слабо выраженную складчатость, а различные отделы
желудка недостаточно дифференцированы. Моторика желудка зависит, главным
образом, от вида энтерального питания. Женское молоко задерживается в желудке на
меньший срок (он короче на 30-60 мин.), чем молочные смеси. Замедление
опорожнения желудка может быть связано с незрелостью ребенка и с различной
перинатальной патологией: дыхательными нарушениями, поражением центральной
нервной системы, надпочечниковой недостаточностью, интоксикацией при тяжелых
инфекционных процессах. Становление эвакуаторной функции желудка происходит
параллельно с формированием моторной функции кишечника
У недоношенных детей склонность к регургитации (срыгиванию) обьясняется
преобладанием тонуса пилорического сфинктера над малоразвитым сфинктером
кардиальной части. Секреция желудочного сока понижена.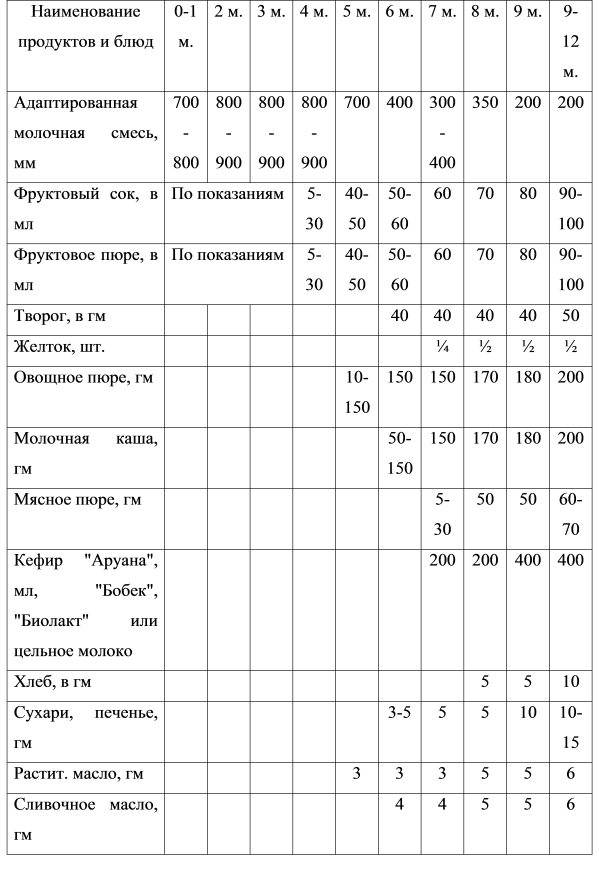 Кроме того, у
Кроме того, у
новорожденных детей в желудочном секрете, помимо обычного пепсина, обнаружен
фетальный пепсин, активность которого в 1,5 раза выше. Его концентрация
снижается с 2-месячному возрасту.
Функция поджелудочной железы даже у глубоконедоношенных сохранена. Кишечные
энзимы, принимающие участие в белковом и углеводном метаболизме, формируются
раньше, чем липолитические ферменты, поэтому у недоношенных детей нередко
отмечается повышенная экскреция жиров со стулом.
Основные кишечные ферменты у таких детей обладают меньшей активностью, чем у
их доношенных сверстников, но постепенно эта активность возрастает.
Становление и нормальное функционирование органов желудочно-кишечного тракта
у новорожденных детей во многом связаны с наличием в грудном молоке
факторов роста (эпидермального, инсулиноподобного, трансформирующего).
Определяющим в развитии пищеварительного тракта после рождения ребенка
является энтеральное питание.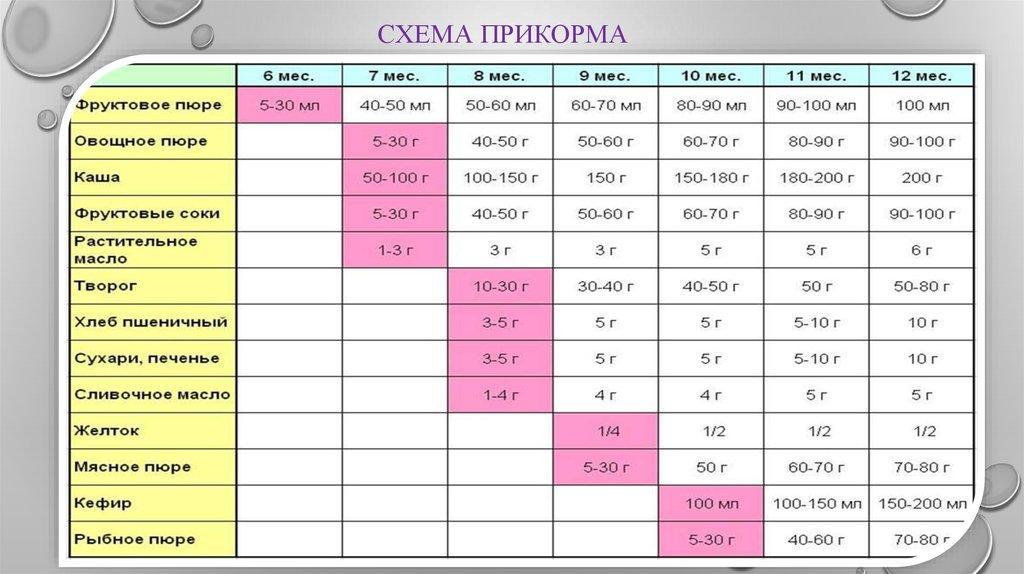 Поступление питательных веществ в
Поступление питательных веществ в
желудочно-кишечный тракт – это мощный стимул активизации его моторной и
секреторной активности. Причем даже минимальные объемы питания (около 4 мл на
1 кг в сутки ) оказывают такое же стимулирующее действие
на кишечник, как и большие объемы.
Активность моторики кишечника зависит от метода вскармливания. Порционное
питание у незрелых детей приводит к снижению моторики 12-перстной кишки и может
провоцировать срыгивания, в то время как длительная инфузия молока в
желудок через назогастральный зонд позволяет сохранить ее стабильной. При
уменьшении концентрации питательной смеси ее стимулирующее действие на кишечник
снижается. Прохладное и подогретое питание не влияет на моторику кишечника.
Состав кишечной микрофлоры оказывает влияние на состояние метаболических
процессов и резистентность организма детей, родившихся преждевременно, к
различным патогенным агентам. Дисбактериозы нередко сопровождают тяжелые
инфекционно-воспалительные заболевания периода новорожденности. Характер
Характер
вскармливания во многом непосредственно связан с колонизацией кишечника.
Приобретенные после рождения заболевания нарушают деятельность
пищеварительной системы недоношеных детей, сужая ее адаптационные возможности.
При тяжелых перинатальных поражениях центральной нервной системы и инфекционных
процессах у недоношеных новорожденных ферментативная активность пищеварительного
тракта снижается в среднем в 1,5 раза. К месячному возрасту наблюдается лишь
частичное ее восстановление.
Принципы вскармливания недоношенных детей 1-го месяца жизни
Клиническое состояние и способность к адаптации при одинаковых массо-ростовых
показателях ребенка в различном гестационном возрасте могут различаться, что
предполагает необходимость индивидуального подхода к назначению рациона питания
недоношенным детям.
- В настоящее время современные рекомендации по питанию предполагают:
- доношенный здоровый ребенок должен находится на грудном вскармливании с
рождения.
- первое прикладывание к груди проводится сразу после проведения первичных
мероприятий и продолжается не менее 30 минут. - подобный подход рекомендуется и в отношении здоровых недоношенных детей при
сроке гестации 35 недель и более, массе тела 2000 г и более, активном сосании.
Абсолютные противопоказания:
- нарушения обмена у ребенка, требующие специального питания,
- наркотическая зависимость матери,
- открытая форма туберкулеза у матери,
- ВИЧ- инфекция у матери.
Относительные противопоказания:
- экстремально низкий вес при рождении,
- психические заболевания матери,
- вирусный гепатит В у матери,
- гипербилирубинемия (желтушность кожных покровов) у новорожденого,
- прием матерью некоторых лекарственных препаратов (радиоактивныеизотопы,
химиотерапия, антиметаболиты).
проводить искусственное вскармливание адаптированными смесями.
доношенных,имеющих патологию перинатального периода, возможно при следующих
условиях:
- отсутствие
хирургических заболеваний, требующих вмешательства, - наличие перистальтики
кишечника и отхождение мекония, - при наличии
способности доношенного и недоношенного ребенка к удержанию и усвоению
женского молока или специализированных смесей.
- крайне тяжелое состояние недоношенного и доношенного ребенка,
- пороки развития желудочно-кишечного тракта,
- выраженный геморрагический синдром.
устранения, проводится полное парентеральное питание (внутривенное введение
растворов).

электролитов проводится согласно рекомендациям РАСПМ врачом, наблюдающим
за недоношенным.
невозможности обеспечить энергетические потребности ребенка по тяжести состояния за счет энтерального питания, но при отсутствии противопоказании к энтеральному питанию.
питания на грудное (из бутылочки) после достижения полного возрастного объема энтерального питания.

При проведении грудного вскармливания глубоко недоношенных детей целесообразно использование фортификаторов (усилителей) грудного молока.
(переносимости) к составу.
или доношенного ребенка, имеющего заболевание периода новорожденности и
находящегося в состоянии средней тяжести, показано проведение контрольных
взвешиваний и докорм (из бутылочки или через зонд).
Определение тактики вскармливания
- Выбор способа кормления определяется тяжестью состояния ребенка, массой
тела при рождении, гестационным возрастом. - Раннее начало питания: независимо от выбранного способа первое кормление желательно начинать в течение 2-3 часов после рождения ребенка и не позднее, чем через 6-8 часов.
- Максимальное использование энтерального (через ротовую полость)
кормления. - Обогащение рационов питания глубоко недоношенных детей, получающих
женское молоко. - Использование при искусственном вскармливании только специализированных молочных смесей, предназначенных для вскармливания недоношенных детей.
Способы вскармливания недоношенных детей
При вскармливании необходимо отвечать на четыре вопроса: когда начинать
питание, в каком объеме, чем предпочтительней и каким методом проводить
кормление. В настоящее время степени недоношенности выделяют в зависимости от
гестационного возраста. При этом подходе метод вскармливания выглядит следующим
образом:
- детей с гестационным возрастом менее 32 недель необходимо кормить через
назогастральный зонд сцеженным молоком, начинать сцеживание необходимо в первые
6 часов после родов, - новорожденные дети -детей в возрасте 32-34 недель гестации кормят как через
зонд, так и из бутылочки, - дети старше 34 недель могут сосать грудь, и докармливать можно через зонд
или из бутылочки.
В зависимости от самочувствия новорожденного и массы при рождении метод
вскармливания предполагает следующее:
Новорожденные с массой тела более 2000 г при хорошем самочувствии могут быть приложены к груди матери в первые сутки
жизни. Обычно устанавливается 7-8-разовый режим кормления.
Для недоношенных детей неприемлемым является свободный режим кормления в
связи с неспособностью таких детей регулировать объем высосанного молока и
частыми заболеваниями этого возраста, однако возможно ночное кормление.
При грудном вскармливании необходимо следить за появлением признаков
усталости – цианоза вокруг глаз и губ, одышки. Наличие данной симптоматики
является показанием к более редкому прикладыванию к груди или к переходу на
полное кормление сцеженным материнским молоком из бутылочки при значительной
выраженности симптомов.
Усилия врачей и матери должны быть направлены на сохранение грудного
вскармливания в максимально возможном объеме, учитывая ценность материнского нативного молока для незрелого ребенка.
Детям с массой тела 1500-2000г проводят пробное кормление из бутылочки. При
неудовлетворительной активности сосания проводится зондовое (желудочный
зонд) кормление в полном или частичном объеме.
Глубоко недоношенные дети с массой тела менее 1500г вскармливаются через
зонд. С этой целью используются силиконовые зонды, которые устанавливаются в
желудке для проведения назогастрального кормления. Необходимо убедиться в
правильной установке зонда, опустив его свободный конец в воду (отсутствие
пузырьков воздуха). При проведении зондового питания необходимо периодически
перед кормлением контролировать объем оставшегося в желудке молока или молочной
смеси, который не должен превышать 10 % от введенного количества в
предшествующее кормление.. Неоднократное отсасывание большого объема питания из
желудка, а также наличие частых и обильных срыгиваний являются
показаниями к пересмотру схемы кормления или замене способа питания.
Питание через зонд может быть порционным или осуществляться с помощью метода
длительной инфузии. При порционном питании частота кормления составляет
7-10 раз в сутки. Учитывая очень маленький объем желудка, глубоко недоношенные
дети при данном способе кормления получают недостаточное питание, особенно
в раннем неонатальном периоде, что диктует необходимость дополнительного
парентерального(внутривенного) введения питательных веществ.
Длительное зондовое питание проводится с помощью шприцевых инфузионных
насосов. Шприц и переходник заполняются женским молоком или питательной смесью и
подсоединяются к зонду ребенка. Учитывается только объем молока в шприце.
Задается определенная скорость введения. Необходимо контролировать процесс
кормления, который проводит медицинский персонал, ухаживающий за ребенком. При
этом может присутствовать мать ребенка, чтобы овладеть навыками ухода при
кормлении.
Существуют различные схемы длительной инфузии. Грудное молоко или
специализированные молочные смеси могут поступать в организм недоношенного
ребенка круглосуточно, что достаточно физиологично, поскольку при внутриутробном
развитии плода приток питательных веществ непрерывен, или в течение определенных
периодов с небольшими интервалами. Наиболее удобным являются схемы кормления,
когда за 2-часовыми инфузиями следуют такие же перерывы или когда после
3-часовых введений устанавливается часовой перерыв. Возможен небольшой ночной
перерыв, во время которого при необходимости вводятся растворы глюкозы или
Рингера. Первоначальная скорость введения молока может составлять 1,5-3 мл на
1 кг в час. Постепенно скорость увеличивается, достигая к
6-7 суткам 7- 9 мл на 1 кг
в час. Это обеспечивает глубоко недоношенным или находящимся в тяжелом
состоянии более зрелым новорожденным детям больший объем питания, чем при
порционном вскармливании.
Проведение длительного зондового питания позволяет сократить объем или же
полностью исключить парентеральное питание. По сравнению с порционным введением
женского молока или молочных смесей, уменьшаются застойные явления, снижаются
интенсивность и степень выраженности желтухи, поддерживается постоянный уровень
глюкозы крови, сокращается частота срыгиваний и дыхательных нарушений, связанных
с кормлением.
Если тяжесть состояния ребенка не позволяет проводить энтеральное
вскармливание (через зонд или из бутылочки), назначается парентеральное
питание(внутривенное введение жидкостей). Глубокая недоношенность не является
показанием к проведению полного парентерального питания, поскольку даже крайне
незрелые дети (масса тела менее 1000г) могут усваивать женское молоко или
специализированные продукты в определенном объеме и нуждаются в проведении лишь
частичного парентерального питания в первые дни жизни. Необходимый объем
растворов для частичного парентерального питания подбирается индивидуально и
постепенно уменьшается по мере повышения устойчивости недоношенного
новорожденного к энтеральному питанию. Наращивание объема вскармливания должно
проводиться очень медленно, чтобы дать время для повышения активности
пищеварительных ферментов и установления механизмов всасывания. Схема начала
энтерального питания следующая: проба с дистилированной водой, затем наращивание
объема воды или несколько введений 5% раствора глюкозы, затем – грудное молоко
матери. Появление грудного молока в желудочно-кишечном тракте ребенка приводит к
каскаду изменений в его развитии и стимулирует его.
Использование трофического (или начального) питания для подготовки
желудочно-кишечного тракта к энтеральному кормлению хорошо переносится. Вводится
приблизительно 10-14 мл/кг/день. Предпочтительней цельное грудное молоко матери
или женщины, родившей преждевременно (термически необработанное), но также может
использоваться специализированная смесь для недоношенных детей в половинном
разведении.
Вскармливание в этом режиме продолжается от 7 до 14 дней, затем медленно
увеличивается концентрация и объем. Использование метода начального
вскармливания приводит к уменьшению желтушности кожных покровов, реже
встречается метаболическая болезнь костей, а так же увеличиваться выработка
гормонов желудочно-кишечного тракта. Принять решение о переходе на энтеральное
кормление у детей с экстремально низкой массой тела часто затруднительно.
Вопросы тактики решает лечащий врач. При этом учитывают степень недоношенности,
данные о заболеваниях, текущее клиническое состояние, функционирование
желудочно-кишечного тракта и другие факторы. Выбор оптимального времени должен
быть строго индивидуальным для каждого ребенка с низкой массой тела и меняться в
соответствии с различным течением болезни. Минимальное энтеральное питание
назначается не с целью питания новорожденного, а для становления и поддержания
нормального функционирования кишечной стенки (иначе нарушается морфологическая
структура слизистой кишечника и повышается ее проницаемость, снижается уровень
гормонов кишечника), предотвращения атрофии слизистой, активизации
моторики кишечника и для предотвращения застойных явлений в
желудочно-кишечном тракте. Введение женского молока или адаптированных молочных
смесей через назогастральный зонд должно начинаться в пределах 12-48 часов после
рождения ребенка. Первоначальный объем питания составляет не более 10 мл на
1 кг
в сутки и увеличивается крайне медленно, не более чем на 1/3 от объема, который
ребенок получал в предыдущие сутки. Предпочтительным является проведение
длительной инфузии женского молока с помощью инфузионных насосов, поскольку
медленное и продолжительное введение продукта способствует становлению моторики
кишечника, в то время как при дробном кормлении моторика снижается.
В зависимости от степени недоношенности и массы тела при рождении
характер вскармливания выглядит следующим образом:
Масса тела менее 1 000г.
- полное парентеральное питание + «трофическое питание»
- частичное парентеральное питание + длительная зондовая инфузия
Масса тела 1 000 — 1 500г.
1. частичное парентеральное питание + длительная зондовая инфузия
- длительная зондовая инфузия
Масса тела 1 500 – 2 000г.
- длительная зондовая инфузия
- порционное питание зондовое иили из бутылочки
- кормление грудью
Масса тела 2 000 – 2 500г.
- порционное питание зондовое иили из бутылочки
- кормление грудью.
Время прикладывания к груди
Врач определяет время назначения первого кормления недоношенного
новорожденного, что определяется его состоянием после рождения. Отсроченное
первое кормление способствует увеличению первоначальной потери массы тела,
а так же, может приводить к нарушениям водно-электролитного баланса,
ацидозу и к ряду других нежелательных патологических состояний.
Недоношенный ребенок, родившийся в относительно удовлетворительном состоянии,
может получить первое кормление уже через несколько минут после рождения или
через 4-6 часов. Максимальная продолжительность «голодного» периода, после
рождения не должна превышать 24 часа. Иногда такая длительная отсрочка в
назначении питания оказывается необходимой, если ребенок перенес выраженную
антенатальную асфиксию (гипоксию), а так же при подозрении на наличие
внутричерепного кровоизлияния, при частых срыгиваниях. Если недоношенный ребенок
не получает питания 12 и более часов, необходимо внутрижелудочное введение 5%-го
раствора глюкозы (по 5 мл через каждые 3 часа) или парентеральное введение
10%-го раствора глюкозы (по 3-5мл), что определяет лечащий доктор.
При наличии активного сосательного рефлекса и общего
удовлетворительного состояния детей с массой более 2 000г прикладывают к груди,
назначая сначала 1-2 кормления грудью, а остальные из бутылочки. При появлении
признаков утомления (цианоз носогубного треугольника, вялость сосания )
кормление грудью прекращают и докармливают сцеженным молоком из соски. При
естественном вскармливании контроль за количеством высосанного молока
осуществляют систематически путем взвешивании ребенка до и после кормления.
Следует помнить о маленькой емкости желудка у недоношенных детей. Поэтому в
первые дни жизни объем одного кормления может составлять от 5 мл (в первые
сутки) до 15-20 мл (на третьи сутки жизни).
Кратность кормления недоношенных детей
Частота кормлений определяется массой тела ребенка, его общим состоянием и
степенью морфофункциональной зрелости. Недоношенным новорожденым принято
назначать 7-8-кратное кормление (с интервалом по 3 часа). При глубокой
недоношенности и при некоторых патологических состояниях кратность кормлений
увеличивают до 10-ти раз в сутки. Кормление глубоконедоношенных детей, а также
новорожденных, находящихся в тяжелом и среднетяжелом состоянии при заболеваниях,
следует осуществлять с использованием назогастрального зонда. При этом питание
дозируется и вводится с помощью стерильного шприца или специального дозирующего
устройства (инфузомата). По мере оживления сосательного рефлекса и при наличии
адекватного глотательного рефлекса переходят к кормлению через соску.
Потребность в энергии и основных нутриентах
Для контроля за адекватностью вскармливания недоношенного ребенка
врачом регулярно должен осуществляться расчет питания (ежедневно). При расчете
питания недоношенным детям следует пользоваться только «калорийным» методом:
ребенок должен получать с питанием:
- в 1 сутки 25-30 ккалкг,
- во 2 сутки – до 40 ккалкг,
- на 3 сутки – до 50 ккалкг,
- на 4 сутки жизни – до 60 ккалкг,
- на 5 сутки жизни – до 70 ккалкг,
- на 6 сутки жизни – до 80 ккалкг,
- на 7 сутки жизни – до 90 ккалкг,
- к 10-14 дню жизни – до 100-120 ккалкг.
Объем рациона определяется по содержанию калорий в смеси, которую получает
ребенок. Калорийность смеси указана на упаковке и калорийность рациона
преждевременно родившегося ребенка должна увеличиваться постепенно и ежедневно.
Уровень основного обмена у недоношенных детей в первые недели жизни
более низкий. Для его поддержания в термонейтральной среде недоношенному ребенку
на протяжении первых 2-3 недель требуется при проведении полного парентерального
питания около 40 ккалкгсут, а при энтеральном кормлении – около 50
ккалкгсут. Для увеличения массы тела на 1
г
необходимо дополнительно еще 3-4,5 ккал. Таким образом, недоношенный ребенок
должен получать ежедневно 50 ккалкг для поддержания основного обмена и
45-67 ккалкг для достижения прибавки в массе тела, равной внутриутробной (15
гкг). С учетом энерготрат энергетические потребности недоношенных детей
составляют в течение первых двух недель жизни до 120 ккалкгсут.
К 17 дню жизни энергетические потребности возрастают до 130 ккалкгсут. При
искусственном вскармливании калорийность рациона не должна превышать 130
ккалкгсут. Использование в питании недоношенных детей женского молока, так же
как и проведение смешанного вскармливания, предполагает повышение калорийности к
месячному возрасту до 140 ккалкгсутки. Расчет питания при искусственном
вскармливании проводится с учетом калорийности используемых смесей.
Начиная со второго месяца жизни недоношенного ребенка, родившегося с массой
тела более 1500 г,
калорийность рациона снижается ежемесячно на 5 ккалкг до норм, принятых
для зрелых детей и составляющих 115ккалкг. Снижение калорийности рациона
глубоко недоношенных детей (масса тела менее
1500 г
) осуществляется в более поздние сроки – после 3-месячного возраста по 5-10
ккалкг массы тела с учетом состояния ребенка, толерантности к пище, характера
весовой кривой.
Расчет калорийности и объема питания не дает полного представления о
качественном составе получаемого недоношенным ребенком рациона. Необходимо
учитывать пищевые потребности недоношенных детей в основных нутриентах.
Потребность в белке у недоношенных детей выше, чем у детей, родившихся в
срок. Ранее при вскармливании недоношенных грудным молоком рекомендовалось
потребление белка из расчета 2,2-2,5гкгсут в первые 6 месяцев жизни и 3,0 –
3,5гкг веса во втором полугодии, а при искусственном и смешанном вскармливании
было принято обеспечивать более высокое поступление белка – до 3,0-3,5 гкгсут
в первом полугодии и 3,5-4,0 гкгсут – во втором (за счет этого при
искусственном вскармливании энергетическая ценность рациона возрастала на
10-15 ккалкгсут по сравнению с грудным вскармливанием). Сейчас большинство
исследователей рекомендуют недоношенным введение 2,25-4,0 гкгсут белка,
поскольку внутриутробная скорость роста может быть достигнута при
поступлении в организм не менее 2,8-3,1 гкгсут белка, в то время как
потребление свыше 4,0 гкгсут приводит к выраженным метаболическим нарушениям,
к гиперосмолярности плазмы и ацидозу. Чем меньше гестационный возраст ребенка,
тем выше его потребность в белке (доношенным новорожденным – до 2,2 г/кг/сут).
Потребность в жирах у недоношенных основывается на особенностях его
метаболизма у незрелых детей и на содержании жира в женском молоке.
Потребность недоношенных детей в жирах составляет 5 –7 гкг, однако наиболее
оптимальным может считаться потребление 6,0 –6,5 гкг в первом полугодии и 5,5 –
6,0 гкг – во втором. Особенности липидного обмена недоношенных новорожденных
новорожденных заключается в более позднем становлении липолитической функции по
сравнению с протеолитической, что может приводить к гиперлипидемии и стеаторее.
Поэтому количество жиров в рационе не должно превышать рекомендуемое.
Потребность в углеводах у недоношенных на протяжении первого года жизни
не зависимо от вида вскармливания составляет 10 –14 гкгсут. Основой для
расчетов являются энергетические потребности недоношенных и содержание углеводов
в женском молоке.
Потребность в жидкости у недоношенных детей в первые сутки жизни
составляет 30-50 млкгсут. К концу первой неделе жизни количество жидкости,
вводимой за сутки, составляет 70-80 млкг для детей с весом менее 1500г и
80-100 млкг при весе более 1500г. При расчете учитывают жидкость, содержащуюся
в грудном молоке (87,5%). К 10 дню жизни водный режим составляет 125-130
млкгсут, к 15 дню – 160, к 20-му – 180, к 30-му дню – 200 млкгсут.
В качестве питья в первые дни жизни используют кипяченую воду, раствор
Рингера с 5%-м раствором глюкозы (в соотношении 1:1), а так же 5% раствор
глюкозы. В возрасте 2-3 суток глубоконедоношенным детям на разгрузочном режиме
вводят 5% раствор глюкозы 5-8 раз в день через желудочный зонд или
внутривенно из расчета 30-50 млкгсут.
С 1 месячного возраста в качестве питья используют кипяченую воду.
Потребность в витаминах у недоношенных детей изучена недостаточно.
Считается, что они выше, чем у доношенных детей, в связи со значительной
скоростью роста и высоким уровнем обмена веществ. Особое значение это имеет у
глубоко недоношенных детей. После 34 недели гестации потребность в витаминах
приближается к значениям, принятым для зрелых детей.
Потребности доношенных детей установлены, исходя из уровня витаминов в
женском молоке. При искусственном вскармливании содержание витаминов в суточных
рационах увеличивается приблизительно на 20% с учетом их усвояемости.
Обычно недоношенные дети, получающие вскармливание нативным материнским
молоком, не нуждаются в дополнительном введении витаминов. Тем не менее,
витаминный состав грудного молока определяется особенностями рациона кормящих
матерей. Поэтому необходимо уделять внимание их рациональному питанию. Однако,
принимая во внимание незрелость процессов метаболизма пищевых веществ и
выделительных систем организма, для преждевременно родившихся детей избыточное
поступление витаминов может иметь еще более негативные последствия, чем
недостаточное их введение.
Достаточными для поступления в организм недоношенного могут считаться дозы
15-30 мгкгсут для витамина С и 0,15-0,20мгкгсутдля витамина В2, 0,125-0,150
мгкгсут для витамина А и 1,0 мгкгсут для витамина Е.
Дополнительное назначение витамина Д недоношенным детям, получа-ющим
материнское молоко, не предотвращает развитие рахита и остеопении. Вскармливание
преждевременно родившихся детей специализированными молочными смесями,
содержащими достаточное количество минеральных веществ, таких как кальций,
фосфор, магний, медь или обогащенным «усилителями» женским молоком позволяет
избежать развития данной патологии.
Потребность в минеральных веществах и микроэлементах определяется повышенной
скоростью роста преждевременно родившихся детей, а также практически полное
отсутствие запаса минеральных веществ (в течение последнего триместра
беременности плод накапливает около 80% кальция, фосфора и магния). Более
высокие потребности недоношенных детей в этих веществах составляют:
в кальции – 4,7 ммолькг или 188 мгкгсут,
в фосфоре – 4,0 ммолькг иди 124 мгкгсут,
в магнии – от 2 до 6 мгкгсут.
Вскармливание преждевременно родившихся детей женским молоком и стандартными
детскими молочными смесями может не обеспечить необходимого уровня поступления
минеральных веществ, что может приводит к развитию остеопении, рахита и костных
деформаций в дальнейшем. Поэтому недоношенные дети должны получать женское
молоко, обогащенное специализированными добавками, содержащими необходимые
минеральные вещества или специализированные продукты для недоношенных детей, в
составе которых количество кальция, фосфора и магния повышено. Важным для
обеспечения потребностей преждевременно родившихся детей является не только
уровень поступления, но и соотношение кальция и фосфора в специализированных
продуктах. Оно может колебаться от 1,4 до 2,0. Оптимальным считается соотношение
1,7: 1,8 , при котором происходит максимальное усвоение минеральных веществ.
Нарушение этого соотношения приводит к усиленной их экскреции с мочой.
Соотношение кальция и магния не должно превышать 11:1, учитывая негативное
влияние повышенного содержания кальция в продуктах на усвоение магния.
Резервные запасы железа в организме недоношенных детей ограничены и могут
исчезнуть уже к концу первого месяца жизни. Поэтому потребность в железе
покрывают за счет введения продуктов-источников этого элемента (фруктовые,
ягодные и овощные соки, а также пюре). Содержание железа в грудном молоке
сравнительно невысоко, но отличается хорошей усвояемостью. Однако, оно не
покрывает потребность в этом элементе у недоношенных детей, зачастую не
предотвращает развитие у них анемии. Поэтому с 3-4 месячного возраста
вскармливание целесообразно осуществлять смесями, дополнительно обогащенными
железом. Потребность в железе составляет 2-4 мгкгсут. Женское молоко не
обеспечивает столь высокого уровня поступления данного микроэлемента.
При искусственном вскармливании необходимость дополнительного
назначения препаратов железа определяется врачом индивидуально, с учетом
результатов обследования.
Основные продукты для вскармливания недоношенных детей
Питание недоношенных детей должно предполагать соответствие химического
состава пищи физиологическим возможностям пищеварительной системы, а также
обеспечение оптимальных потребностей в энергетическом и пластическом материале.
Более всех остальных продуктов питания этим требованиям отвечает материнское
молоко. Аминокислотный спектр материнского молозива и молока максимально
соответствует характеру белкового обмена недоношенного ребенка. Жиры грудного
молока характеризуются легкой усвояемостью. Лактоза является основным углеводом
грудного молока, она расщепляется и всасывается без значительных затрат энергии.
Кроме того, углеводы женского молока оказывают положительное влияние на
формирование микробного пейзажа и функциональное состояние кишечника. Грудное
молоко содержит ряд защитных факторов, в том числе иммуноглобулины,
иммунологически активные лейкоциты, лизоцим, компоненты комплемента,
антистафилококковый фактор, лактоферрин, простагландины и другие. Все это вместе
со сбалансированным витаминным и минеральным составом объясняет уникальные
свойства грудного молока, делая очевидным преимущества естественного
вскармливания.
Женское молоко после преждевременных родов имеет особый состав, в
большей степени соответствующий потребностям недоношенных детей в пищевых
веществах и сообразующийся с их возможностями к перевариванию и усвоению: в нем
содержится больше белка (1,2 –1,6 г в 100мл ), особенно на первом месяце
лактации, что обеспечивает повышенную потребность в этом пищевом ингредиенте,
несколько меньше жира, что соответствует недостаточно зрелой липолитической
функции недоношенных, и меньше лактозы, при одинаковом общем уровне углеводов.
Кроме того, для молока женщин после преждевременных родов характерно более
высокое содержание ряда защитных факторов, в частности, лизоцима. Женское молоко
легко усваивается и хорошо переносится недоношенными детьми, что позволяет
достичь полного объема энтерального питания в более ранние сроки, по сравнению с
искусственным
Несмотря на различия в составе, молоко преждевременно родивших женщин может
удовлетворить потребности в пищевых веществах недоношенных детей с относительно
большой массой тела – более 1800- 2000г. Недоношенные дети с меньшей массой тела
после окончания раннего неонатального периода постепенно начинают испытывать
дефицит в белке, кальции, фосфоре, магнии, меди, цинке и витаминах группы В, С,
Д, Е, К, фолиевой кислоте.
Использование в питании недоношенных детей женского молока не создает
нагрузки на незрелый организм, но и не в состоянии обеспечить темпов роста,
близких к внутриутробным ( 15 гкгсут). При вскармливании донорским молоком
пастеризация нарушает усвоение жира и белка, снижает содержание витаминов и
биологически активных веществ.
Кормление недоношенного ребенка грудным молоком ограничивается следующими
факторами: -в течение периода лактации содержание белка и натрия в грудном
молоке падают, в то время, как потребности ребенка остаются высокими, в процессе
хранения грудного молока снижается концентрация и доступность питательных
веществ (жиры, витамины),-содержание фосфора и кальция в молоке меньше
потребности недоношенного ребенка, нередко недоношенному ребенку показано
ограничение жидкости.
Устранить вышеперечисленные «недостатки» грудного молока призваны так
называемые усилители грудного молока. Усилители грудного молока – это
специальные препараты, которые добавляются в грудное молоко (специальные
жидкости или порошки) и увеличивают его калорийность, содержание белка,
электролитов и витаминов, не увеличивая при этом его осмолярность. Применение у
недоношенных новорожденных «усиленного» грудного молока вошло в стандарт
оказания помощи новорожденным во многих странах.
Сохранить основные преимущества естественного вскармливания и в то же время
обеспечить высокие потребности недоношенного ребенка в пищевых веществах
становится возможным при обогащении женского молока «усилителями». Они
представляют собой специализированными белково-минеральные («Пре-Семп», Семпер,
Швеция) или белково-витаминно-минеральные («S-26-SMA», Вайет Ледерли, США)
добавки, внесение которых в свежесцеженное или пастеризованное женское
молоко позволяет устранить дефицит пищевых веществ в рационах преждевременно
родившихся детей. «Усилители» расфасованы в пакетики и по инструкции добавляются
к 50 или 100 мл женского молока.
Другим способом, позволяющим сохранить достаточно большой объем женского
молока в питании недоношенных детей, является введение в рацион
специализированных смесей на основе гидролизата сывороточных белков. С этой
целью могут быть использованы продукты «Альфаре» (Нестле, Швейцария) и «Нутрилон
Пепти ТСЦ» (Нутриция, Голландия).
Указанные смеси отличаются повышенным содержанием сывороточных белков, подвергнутых глубокому гидролизу, наличием в жировом компоненте
среднецепочечных триглицеридов и отсутствием лактозы. Они органично восполняют
недостаточное содержание пищевых веществ в грудном молоке, легко усваиваются и
хорошо переносятся недоношенными детьми, особенно с низкой массой тела.
Достаточным является введение в рацион питания детей, получающих женское молоко,
продуктов на основе гидролизата сывороточных белков в объме 15-30%.Как
обогащение женского молока «усилителями», так и добавление смесей на основе
гидролизата сывороточных белков, восполняя дефицит пищевых веществ, позволяют
улучшить их метаболизм у незрелых детей и, таким образом, повысить прибавку в
массе тела. При отсутствии возможности использования указанных
специализированных добавок и продуктов в питании преждевременно родившихся детей
необходимо проведение смешанного вскармливания. С этой целью должны назначаться
специализированные молочные смеси, предназначенные для питания
недоношенных детей.
В ряде случаев вскармливание недоношенного ребенка грудным молоком
оказывается невозможным: гипогалактия или агалактия матери, наличие в
молоке титра антител при гемолитической болезни новорожденных, расстройства
актов сосания иили глотания, вследствие глубокой недоношенности или выраженной
морфофункциональной незрелости, тяжелое клиническое состояние, непереносимость
новорожденным белков грудного молока, лактазная недостаточность и т.д. Описанные
состояния предполагают необходимость применения донорского молока или, так
называемых, «заменителей» грудного молока.
Таким образом, выбирая среду для энтерального питания, мы каждый раз стоим
перед дилеммой: кормить грудным молоком и закрыть глаза на недостаточную
доставку питательных веществ и перегрузку жидкостью, либо пренебречь теми
полезными факторами, которые предоставляет ребенку грудное молоко и кормить
ребенка сбалансированным гиперкалорийным продуктом ради более быстрого роста.
Сложную задачу решает лечащий врач.
Вид вскармливания
Наиболее сбалансированным продуктом питания для детей первого года
жизни является грудное молоко матери. Грудное вскармливание оказывает уникальное
биологическое и эмоциональное воздействие на здоровье как ребенка, так и матери.
Поступающий с молоком матери комплекс биологически активных веществ не только
обеспечивает защитные реакции организма, но и управляет развитием и
дифференцировкой органов и тканей ребенка. Однако, процент детей, находящихся на
искусственном вскармливании, довольно значителен и достигает к 4 месяцам жизни
40-50%, а к 6 месяцам возрастает в некоторых регионах до 60-80 %.
Смешанным называют вскармливание, когда ребенок, находящийся на грудном
вскармливании (до введения прикорма ), не менее 15 суточного количества пищи
получает в виде молочных смесей.
Искусственным вскармливанием можно считать такое, при котором количество
женского молока в рационе ребенка составляет менее 13.
Вскармливание ребенка только донорским молоком следует относить к смешанному,
так как при его пастеризации молоко теряет часть альбуминов, иммуноглобулинов,
витаминов, а при неправильном сцеживании может иметь недостаточное количество
жиров. Донорское молоко лучше использовать при докорме (недостаток молока у
матери), при переходе ребенка на искусственные смеси (внезапное
прекращение кормления ребенка грудным молоком матери). В этом случае в первую
неделю питания 23 должно составлять донорское молоко и 13 – молочная смесь.
Затем постепенно увеличивают долю смеси, доводя до необходимого от суточного
количества.
Показанием для перевода на смешанное вскармливание ( введение докорма)
является истинная гипогалактия (недостаток молока у матери). Признаками
недостатка молока у матери является следующее: отсутствие молока в грудной
железе после кормления при тщательном сцеживании, беспокойство ребенка
после кормления, недостаточные прибавки массы тела, урежение мочеиспускания. В
этих случаях в течение нескольких дней 2-3 раза проводят контрольное кормление
(взвешивание ребенка до и после кормления, узнают количество высосанного им
молока).
Докорм следует давать после прикладывания к груди из ложечки или из бутылочки
с соской, имеющей расширение на конце. Отверстие в соске должно быть таким,
чтобы при опрокидывании бутылочки смесь из нее вытекала каплями, а не струйкой.
Во всех случаях надо стремится к улучшению лактации и отказу от введения
смеси. Если в силу разных обстоятельств мать не может кормить ребенка грудью в
течение суток, то важно сохранить не менее 3 кормлений грудью, иначе лактация
угаснет полностью.
Перевод на искусственное вскармливание
При переводе недоношенных детей на смешанное или искусственное вскармливание
в первые 2-3 дня количество смеси составляет 5-10 мл в 1 кормление 1-3 раза в
день. Далее количество смеси в рационе увеличивают до полной замены 1-2
кормлении (за 3-5 дней), а через 7 дней объем вводимого продукта может
составлять до 50% рациона.
При необходимости, в течение следующей недели может быть осуществлен полный
перевод недоношенного ребенка на искусственное вскармливание (при
удовлетворительной переносимости продукта, физиологическом характере стула,
адекватном сосании и отсутствии срыгиваний). Назначение препаратов-эубиотиков
благотворно сказывается на переходе к искусственному вскармливанию.
Искусственное вскармливание недоношенных
В питании детей, родившихся раньше срока, должны использоваться только
специализированые смеси, предназначенные для вскармливания недоношенных детей.
Для смешанного и искусственного вскармливания лучше использовать адаптированные
сухие смеси. Адаптация белкового компонента состоит во введении в смесь
белков молочной сыворотки, которые больше приближены по аминокислотному составу
к женскому молоку и образует в желудке более нежный сгусток, чем казеин.
Адаптация жирового компонента состоит в замене молочного жира (частично или
полностью) на натуральные масла (кокосовое, кукурузное, соевое, подсолнечное,
пальмовое и др.). С помощью растительных масел в состав смеси вводятся
среднецепочечные жирные кислоты (кокосовое масло), линолевая кислота (соевое
масло). В составе смесей, как правило, имеются небольшие количества природных
эмульгаторов (лецитина, моно- и диглицеридов), способствующих лучшему
перевариванию жиров в просвете кишечника, и карнитин, улучшающий окисление
жиров в тканях организма. Для адаптации углеводов в состав смеси вводят лактозу,
нередко в сочетании с декстринмальтозой. Декстринмальтоза расщепляется и
всасывается медленнее, чем лактоза, что обеспечивает более длительное
поступление углеводов в организм ребенка.
Адаптированные смеси содержат все необходимые витамины, микро- и
макроэлементы. В состав большинства адаптированных смесей имеется таурин,
серосодержащая аминокислота, присутствующая в женском молоке в свободном виде.
Существуют также смеси («казеиновые формулы»), изготовленные на основе
коровьего молока, основным белком которых является казеин. Преимущества таких
смесей заключается в том, что они уменьшают количество срыгиваний у детей,
вызывают чувство более полного насыщения, могут быть подвергнуты в случае
необходимости тепловой обработке. К числу «казеиновых формул» относится смесь
Нестожен (Нестле, Швейцария) и некоторые другие. Данные молочные продукты
отличаются по составу от стандартных молочных смесей. В них содержится больше
белка – 1,9 –2,4 гкг белка в 100 мл. Обязательным условием преобладание
сывороточных белков над казеинами. Несколько выше энергетическая ценность
продукта. В состав жирового компонента большинства продуктов входят
среднецепочечные триглицериды. Углеводный компонент представлен, помимо лактозы,
декстринмальтозой. Содержание витаминов, минеральных веществ и микроэлементов
повышено.
В последние годы намечается тенденция к снижению белка в специализированных
продуктах для недоношенных детей за счет улучшения качества белкового
компонента, а именно – увеличение доли сывороточных белков и их гидролизата (
«Хумана-0-ГА»).
В некоторые продукты введены длинноцепочечные жирные кислоты, синтез которых
из линолевой и линоленовой кислот у незрелых детей затруднен. Обязательными
компонентами молочных смесей для недоношенных детей являются незаменимая
аминокислота таурин и L-карнитин, участвующий в метаболизме жирных кислот.
При искусственном вскармливании недоношенных новорожденных следует
пользоваться специализированными адаптированными смесями для маловесных детей,
вплоть до момента достижения ими массы тела 2500г. Отмена любых
специализированных продуктов осуществляется постепенно. Основным ориентиром
служит прибавка в массе тела. Достижение весовой границы в 25000г не может
служить абсолютным противопоказанием к дальнейшему использованию
специализированных молочных продуктов, предназначенных для вскармливания
недоношеных детей. В небольшом объеме такие смеси могут по необходимости
применяться на протяжении нескольких месяцев. При этом обязательным является
расчет рационов питания не только по калорийности, но и по содержанию в нем
основных пищевых веществ (особенно белка). Необходимо отметить, что при
использовании специализированных заменителей грудного молока для
недоношенных детей не рекомендуется превышать калорийность рациона в 130 ккалкг
массы тела.
Лишь при отсутствии возможности обеспечить недоношенного ребенка этими
продуктами питания (которые предназначены исключительно для клинического
применения) можно прибегнуть к вскармливанию новорожденного стандартными
заменителями грудного молока. Стандартные смеси, предназначенные для
вскармливания доношенных новорожденных, не могут считаться полностью
адаптированными в питании детей, родившихся преждевременно. К первым продуктам
относятся: сухие смеси «Энфалак», «Ненатал», «Фризопре», «Пре-Бона», «Пре-нан»
(«Алпрем») и некоторые другие. Жидкие (готовые к применению) продукты для
вскармливания недоношенных детей представлены смесями: «Симилак спешл кэр» и
«Пре-Туттелли». Все они содержат полноценные, легко усвояемые белки, а также,
растительные иили молочные жиры, молочный сахар ( иногда с добавкой полимеров
глюкозы), витамины и микроэлементы, соли железа и ряд эссенциальных витаминов. С
середины 1980-х годов в эти смеси добавлены: таурин, инозитол, ряд следовых
элементов (селен, марганец, иод и др.), карнитин и другие компоненты. В
состав некоторых смесей входят среднецепочечные триглицериды. Последние годы
предпринимаются попытки вводить в число ингредиентов и длинноцепочечные жирные
кислоты. Целесооб- разность применения последних до сегодняшнего дня активно
дискутируется.
Состав «частично адаптированных» смесей включает казеин и не содержит
белков молочной сыворотки, в них не полностью сбалансирован жирно-кислотный
состав, а в качестве углеводного компонента используется не только лактоза, но и
также сахароза и крахмал. Такие смеси не следует назначать детям в первые 2
месяца жизни в связи с недостаточностью у них ферментов, расщепляющих
полисахариды. К числу этих смесей относятся Малыш (Россия), Детолакт (Украина),
Милумил, Милозан (Германия) и др.
В последние годы для питания детей 5-6 месячного возраста
применяют так называемые «последующие формулы». В их названии или есть указание
на возраст детей (НАН 6-12), или используется цифра 2 (2-полугодие жизни ):
например, ХИПП-2.
При аллергии к коровьему белку используют безмолочные смеси на основе сои и
высокогидролизные смеси с максимально расщепленным белком, например, Альфаре.
При непереносимости лактозы (молочный сахар) используют адаптированные
молочные смеси без лактозы, где к названию смеси добавляют слово «безлактозная»,
а так же используют смеси на соевом белке или гидролизованные безлактозные
смеси.
Современное профилактическое направление в питании детей раннего возраста
позволило разработать продукты питания для здоровых детей из группы риска по
развитию аллергических заболеваний: смеси с пониженным содержанием аллергенов.
На упаковке смеси к названию добавляется указание, что смесь гипоаллергенная.
Способы приготовления сухих молочных смесей для кормления ребенка обычно
указаны на коробке (пакете). Следует строго придерживаться правил приготовления
смесей и их хранения.
Из сухих стандартных заменителей грудного молока в России распространены
следующие смеси: «Энфамил-1», «Нутрилон», «Бона», Пилтти», «Туттелли», «Нан»,
«Фрисолак» и другие. Хорошо зарекомендовала себя жидкая смесь «Туттелли», не
требующая приготовления.
Большинство отечественных смесей является лишь частично адаптированными, и
применять их при вскармливании недоношенных детей крайне нежелательно, за
исключением ацидофильной «Малютки».
Усвоению кисломолочных смесей, которые могут использоваться в питании
недоношенных детей, способствует предварительное расщепление
белков, свертывание в виде мелких хлопьев, а также наличие молочной кислоты.
Состав кефира, основанного на цельном коровьем молоке, не позволяет
рекомендовать его использование в связи с повышенным содержанием азотистых
веществ и высокой осмотической активностью. В дальнейшем кефир может
использоваться в соответствующие сроки в качестве прикорма.
Введение прикорма
При вскармливании недоношенных детей необходимо обеспечить своевременное введение прикорма и дополнительных продуктов питания. Продукты прикорма недоношенным детям вводятся приблизительно в те же
сроки, что и доношенным, или на две недели раньше. Поскольку для маловесных
детей, получивших массивную терапию, характерны дисбиотические изменения и
различные нарушения моторики желудочно-кишечного тракта, очередность введения
продуктов имеет свои особенности.
Первый прикорм доношенным детям вводится в 6 мес, в некоторых случаях с 4-х
месяцев, в виде овощного пюре. Второй прикорм доношенным вводится в 7 месяцев в
виде каши.
Каши недоношенным вводятся раньше, чем овощные пюре (особенно при
наличии у ребенка гипотрофии и железодефицитной анемии), но не ранее чем с
4-месячного возраста.
Предпочтительным является использование каши промышленного производства.
Крупы в таких продуктах экологически чистые, легче усваиваются, так как
подвергнуты специальной обработке и обогащены витаминами и минеральными
веществами. Введение начинается с безглютеновых (гречневой, кукурузной, рисовой)
и безмолочных каш в количестве 1 чайной ложки. Они разводятся теми
адаптированными молочными смесями, которые в данное время получает
ребенок. В состав каш не должны входить какие-либо добавки (фруктовые, сахар и
др.). Необходимо соблюдение этапности в повышении концентрации вводимых в рацион
каш, начиная с 5%-ных, затем – 7-8%-ных, а впоследствии – 10%-ных. В каши в
дальнейшем добавляют растительное ( подсолнечное или оливковое) масло, а затем
сливочное в количестве 3-4 г
на одну порцию.
Второй прикорм вводится в виде овощного пюре ( с добавлением растительного
масла ) в 5-6 месяцев.
При тенденции к развитию у недоношенных железодефицитной анемии мясо может
вводиться с 5-6-месячного возраста, учитывая максимальное усвоение из него
железа. Мясное пюре (говядина, свинина) вводятся с
10 г
за один прием и не чаще 2-3 раз в неделю. С 7-месячного возраста ребенок
ежедневно получает мясное пюре, количество которого возрастает с 10г до 40г (к 8
месяцам), а к 12-месячному возрасту – до
50 г в день.
Сваренный вкрутую желток, предварительно растертый в небольшом количестве
грудного молока или смеси, вводится в питание доношенного после 6 месяцев, а
недоношенному – с 3-4-месяцев. Начинают с небольшого количества и доводят до 12
штуки в день. При наличии признаков непереносимости продукта желток куриного
яйца заменяют перепелиным.
В эти же сроки вводят и творог с 5
грамм, который разводится грудным молоком или смесью
и дается в отдельное кормление. Его количество составляет около 10г на
протяжении первого месяца после введения, через месяц – возрастает до 20г, а
затем увеличивается на 5 г
ежемесячно пока не составит 50г. Творог может назначаться после 6 месяцев, если
дефицит белка в первом полугодии восполняется за счет использования
высокобелковых смесей, предназначенных для вскармливания недоношенных детей, что
является предпочтительным.
Доношенным детям соки и фруктовые пюре вводятся в возрасте от 6 до 7 месяцев,
начиная с сока из яблок по 5 — 10 мл и увеличивая к году до 80-100 мл.
Недоношенным детям соки и фруктовые пюре вводят после 6 месяцев. Первым
вводится, как правило, фруктовое пюре без сахара промышленного производства,
поскольку его раздражающее воздействие минимально, особенно по сравнению
со свежеприготовленными соками. Начинают с минимального количества и доводят до
80-100 мл к году. Затем, при хорошей переносимости, назначаются соки с 3-5
капель и доводя к году до 100мл.
С восьмого месяца жизни рацион недоношенного ребенка дополняют хлебом или
несладким печеньем. В этом же возрасте в питание можно вводить овощной суп от 5
мл до 40-50 мл в день. Мясной бульон и протертый суп на мясном бульоне вводятся
в питание в возрасте 1 года и старше.
Введение третьего прикорма (кефир и/или цельное молоко) возможно в возрасте
8-9 месяцев, который заменяет одно кормление в течение дня.
Таким образом, по достижении ребенком определенного возраста (5-6 мес.)
грудное молоко уже не в состоянии удовлетворять все его потребности в основных
пищевых ингредиентах пищи («критический период при кормлении грудным молоком»).
В этот период жизни возникает необходимость введения в рацион продуктов,
содержащих большие количества жиров, углеводов, минеральных веществ, витаминов.
Введение густого прикорма обусловлено неудовлетворенностью ребенка
получаемым объемом молока и состоянием его физиологической зрелости. В связи с
этим предлагается ориентироваться на следующие признаки готовности ребенка к
введению прикорма:
- возраст более 5-6 месяцев,
- угасание рефлекса «выталкивания» (языком) при хорошо скоординированном рефлексе проглатывания пищи,
- готовность ребенка к жевательным движениям при попадании в рот соски или
других предметов, - состоявшееся или текущее прорезывание части зубов,
- уверенное сидение, владение и удерживание головы, а так же способность
выражать эмоциональное отношение к пище и насыщению, - зрелость функции желудочно-кишечного тракта, достаточная для того, чтобы
усвоить небольшое количество продукта густого прикорма без расстройства
пищеварения и аллергической реакции на этот продукт.
Не все перечисленные признаки могут иметь место при достижении ребенком
календарного возраста 5-6 месяцев. В этом случае проводят подготовку ребенка
путем пробного введения небольших количеств густой пищи – тестирующий прикорм. В
качестве тестирующего («обучающего») прикорма используют тертое яблоко или
фруктовое пюре без сахара. После того как ребенок высосал некоторое количество
молока, на среднюю часть языка вводится небольшое количество указанного
продукта. При хорошем глотании и отсутствии каких-либо нежелательных реакций
(например, аллергической реакции) количество густой пищи постепенно увеличивают
и дают ее перед кормлением грудным молоком (вторым грудным кормлением).
Тестирующий прикорм начинают проводить с 4,5-5 месяцев и в течение 3 недель
дают по 5-20 г.
После этого быстро наращивают количество прикорма до 100-150 г в виде какого-либо фруктового или овощного, приготовленного без соли и сахара.
Вместо овощей можно использовать каши (рисовую, кукурузную, гречневую и др.).
Постепенная замена грудных кормлении (или кормлений адаптированными смесями)
на прикормы должна проводиться в течение 4,5-5 мес.
Порядок введения блюд прикорма
- Второе кормление грудью (молочными смесями) заменяют на овощное пюре (из
картофеля, моркови, капусты и др.) или кашу (рисовую, гречневую, овсяную).
Кашу из пшеничных круп лучше давать после 8 мес. - Через месяц после введения первого прикорма заменяют четвертое грудное
кормление (вечернее) на второй прикорм (в зависимости от первого прикорма –
каша или овощное (фруктовое) пюре). Дети первого года жизни лучше переносят
крахмал из риса и пшеницы. Кашу и овощное пюре дают в количестве не более
150 г, добавляя к этому (до
200 г) немного фруктового или овощного сока. - С 7-8 месяцев к основному прикорму добавляют мясной фарш, рыбу или фарш
из мяса птицы (с 5 до 20 г),
а к году – до 50 — 70 г
мяса или рыбы в день. В этот же период жизни (с 8 мес.) в рацион ребенка
можно вводить желток, сваренный вкрутую. Цельное коровье молоко не
рекомендуют давать ранее 9 месяцев. - В 8-10 месяцев происходит замена третьего кормления (остаются два
грудных кормления – утреннее и последнее вечернее) на кашу или
неадаптированные молочные продукты (молоко, кефир, йогурт, сыр), можно
давать цитрусовые и их соки. Для стимуляции кусания и жевания вводят в
рацион паровые котлеты, непюрированные овощи, сухарики, печенье. Полное
отлучение от груди может происходить в 1-1,5 года и позже.
Своевременное введение прикорма – залог успешного выхаживания недоношенного ребенка, особенно с экстремально низкой массой тела,
обеспечивает ему гармоничное психофизическое развитие.
Изложенные принципы вскармливания – это только схема, а в каждом конкретном
случае необходимо учитывать индивидуальные особенности ребенка, состояние
его здоровья и советы врача, наблюдающего за ребенком.
Профилактика пищевой аллергии
В настоящее время придается огромное значение профилактике аллергических
заболеваний и обозначается данная проблема как одна из актуальных современных
задач на пути снижения заболеваемости ими. Профилактическая программа включает в
себя первичную, вторичную (меры, направленные на предупреждение развития
обострений болезни) и третичную (меры, направленные на предотвращение
неблагоприятных исходов аллергических заболеваний у больных с тяжелым течением)
профилактику. Первичная
профилактика – комплекс мер, предупреждающих возникновение аллергических
заболеваний у детей с высоким риском развития аллергии. Она складывается из
антенатальной (до рождения) и постнатальной (на первом году жизни ребенка)
профилактики.
Отечественные и зарубежные исследователи указывают на возможность
внутриутробной сенсибилизации плода к пищевым и другим аллергенам уже в
антенатальном периоде. Чаще всего это связано с употреблением беременной
женщиной коровьего молока и высокоаллергенных продуктов в чрезмерном количестве.
Предполагается, что антиген может проникнуть через плаценту в организм
плода в комплексе с антителами матери (иммуноглобулины Е). Материнскому
иммуноглобулину Е принадлежит ведущая роль в новой концепции сенсибилизации
плода в антенатальном периоде. С другой стороны, из-за высокой проницаемости
кожи плода антиген может проникнуть в его организм также через амниотическую
жидкость, легкие или кишечник. Однако, значение данных механизмов еще изучаются.
Основные принципы профилактики пищевой аллергии у ребенка:
- Рациональное питание беременной женщины.
- Гипоаллергенное питание беременной женщины и кормящей матери при
отягощенном семейном аллергоанамнезе. - Улучшение экологической обстановки и условий производственной
деятельности будущей матери.
Если у будущей мамы имеются указания на проявления аллергии у близких
родственников или у нее самой, то целесообразно соблюдать гипоаллергенную диету.
Характеристика гипоаллергенной диеты заключается в исключении продуктов,
обладающих повышенной сенсибилизирующей активностью, содержащие пищевые добавки
(красители, консерванты, эмульгаторы), а также блюда со свойствами
неспецифических раздражителей желудочно-кишечного тракта.
Исключаются высокоаллергенные продукты – рыба, морепродукты, икра,
бульоны, острые, соленые, жареные блюда, консервы, копчености, ветчина, сосиски,
пряности, яйца, острые и ферментированные сыры, горчица, перец, из овощей –
редька, болгарский перец, квашеная капуста, маринованные огурцы и другие
маринады, грибы, орехи, фрукты и ягоды ярко-красной и оранжевой окраски, а также
киви, ананасы и авокадо, газированные напитки, пиво, квас, кофе, какао, мед,
жевательная резинка, продукты, содержащие красители и консерванты.
Ограничиваются: манная крупа, макаронные изделия, хлебобулочные и макаронные
изделия из муки высшего сорта, кондитерские изделия, сладости, сахар, соль,
цельное молоко и сметана (дают только в блюдах), йогурты с фруктовыми добавками,
баранина, куры, ранние овощи (при условии обязательного предварительного
вымачивания), морковь, свекла, лук, чеснок, из фруктов и ягод – вишня, слива,
черная смородина, бананы, брусника, клюква, отвар шиповника.
Рекомендуется: кисломолочные продукты, йогурты без фруктовых добавок,
неострые сорта сыра, постное мясо ( в отварном, тушеном виде, а также в виде
паровых котлет), крупы –гречневая, рисовая, овсяная, из овощей – все виды
капусты, кабачки, патиссоны, светлая тыква, стручковая фасоль, зеленый горошек,
из фруктов – зеленые и белые яблоки, груши, светлые сорта черешни и сливы, белая
и красная смородина, крыжовник. Чай без ароматизаторов. Разрешается топленое
сливочное масло, рафинированное растительное масло. Хлеб пшеничный 2-го сорта,
ржаной. Напитка – чай, компоты, морсы.
Профилактика пищевой аллергии у детей из групп риска, находящихся на
естественном вскармливании.
Первичная:
1. Продолжительное естественное вскармливание .
2. Соблюдение гипоаллергенной диеты матерью.
- При нехватке грудного молока – докорм смесями на основе гидролизатов
белка лечебно-профилактического назначения. - Индивидуальный подбор продуктов и блюд прикорма и сроков их введения.
Исключение цельного коровьего молока до 1 года. Исключение продуктов с
высокой аллергизирующей способностью.
Вторичная: (когда ребенок уже болен):
- Строгая гипоаллергенная диета кормящей матери.
- В отдельных случаях – ограничение, в исключительных – полная отмена
грудного молока с заменой смесями на основе гидролизатов белка лечебного
назначения.
Профилактика пищевой аллергии у детей на искусственном вскармливании.
При неотягощенном аллергоанамнезе:
- Использование адаптированных молочных смесей.
- Соблюдение рациональной схемы вскармливания, в т.ч. исключение цельного
коровьего молока до 1 года.
При отягощенном аллергоанамнезе:
- использование смесей на основе гидролизатов белка
лечебно-профилактического назначения. - Индивидуальный подбор продуктов и блюд прикорма и сроков их введения.
Исключение цельного коровьего молока до 1 года. Исключение продуктов с
высокой аллергизирующей способностью.
К высокоаллергенным продуктам относятся яйца, орехи, мед, рыба, морепродукты,
икра, грибы, овощи и фрукты с яркой окраской, шоколад, кофе, какао, цитрусовые,
бульоны, консервы, копчености, пряности. Аллергенным продуктом может быть сыр,
молоко, мясо. Исключаются из питания беременной женщины и кормящей матери
продукты, содержащие консерванты, газированные напитки, продукты, содержащие
гистаминолибераторы – квашеная капуста, ферментированные сыры, ветчина, сосиски,
пиво.
На первом году жизни дети из группы риска по развитию аллергических
заболеваний должны находится на естественном вскармливании. Грудное молоко
содержит компоненты гуморального и клеточного иммунитета и обеспечивает защиту
ребенка не только от пищевых антигенов, но и от инфекции дыхательного и
желудочно-кишечного тракта. Сохранение грудного вскармливания, хотя бы до 4-6
месяцев жизни существенно уменьшает риск возникновения в последующем пищевой
аллергии у ребенка. Прикорм таким детям вводится не ранее 6-го месяца жизни.
У детей группы высокого риска клинические проявления пищевой аллергии можно
предотвратить или снизить ее интенсивность, избегая введения высокоаллергенных
продуктов в рацион питания ребенка первых лет жизни. Введение коровьего молока
или молочных смесей запрещается полностью до 1 года. До 2-х лет из питания
ребенка исключаются яйца, до 3-х лет – рыба и орехи.
Критерии адекватности питания недоношенных
Необходим регулярный контроль за рациональностью и правильностью расчета
питания, который осуществляет медицинский персонал. Традиционно к основным
критериям полноценности питания относятся показатели физического развития
(динамика массы тела ). Массу тела при рождении ребенка необходимо оценивать в
комплексе с имеющейся длиной тела и окружностью головы для исключения врожденной
гипотрофии или задержки внутриутробного развития. Для этого в России
пользуются таблицами Г.М.Дементьевой и соавт, характеризующим внутриутробное
развитие плодов различного гестационного возраста.
Основное внимание при оценке показателей физического развития придается
значениям прибавки в массе тела за месяц, а также, средней ежедневной
прибавке массы. При этом необходимо учитывать более интенсивные процессы
развития недоношенных детей по сравнению с доношенными сверстниками. Считается,
что большинство преждевременно родившихся детей в возрасте около 2 лет достигают
уровня физического развития, сопоставимого с показателями доношенных. В первые
два месяца жизни адекватной следует признать прибавку в массе тела из расчета 10
– 15 гкг веса при рождении.
Помимо ежедневного расчета питания на первом месяце жизни, следует регулярно
осуществлять расчет потребления основных нутриентов и энергии на 1 кг массы тела (не реже 1 раза в месяц), что проводится
медицинским персоналом в стационаре или поликлинике.
При оценке адекватности питания недоношенных детей важное значение имеют
некоторые гематологические показатели (содержание гемоглобина, эритроцитов,
гематокрит), а также состояние белкового обмена (общее содержание белка в
сыворотке крови, соотношение фракции альбуминов и глобулинов ).
Таким образом, рациональное вскармливание недоношенных детей базируется на
знании их анатомо-физиологических особенностях и уровней обменных процессов и
строится с учетом современных технологий.
Какую воду давать грудничку — Мамины новости
Жизнь мамочки новорожденного малыша сложна и полна новых обязанностей, и особенно важен в это время правильный питьевой режим. Какую воду давать грудничку, сколько воды должен выпивать кроха в сутки, находящийся на искусственном вскармливании, стоит ли допаивать малыша, кормящегося молоком матери?
У заботливых родителей бывает очень много вопросов, и поэтому лучше узнать об этой теме как можно больше полезной информации.
Когда нужно начинать допаивать ребенка водой
ВОЗ допаивание водой
Согласно рекомендаций ВОЗ, допаивание водой должно начинаться не ранее четырех-пяти месяцев для грудничков, находящихся на грудном вскармливании. До этого срока полезное молочко мамы полностью удовлетворяет потребность малютки не только в пище, но и в питье.
Дело вот в чем: переднее молоко выделяется первым, и оно больше всего напоминает воду, а вот заднее, позднее грудное молоко, вырабатывающееся непосредственно в момент сосания – это питательная и сытная пища для крохи.
[message]Таким образом, даже в самые жаркие дни допаивать водой новорожденного не рекомендуется, если вы прикладываете ребенка к груди по требованию.[/message]
Исключения могут составлять отдельные случаи, но решать этот вопрос должен исключительно врач. Дело в том, что если малышу, находящемуся на грудном вскармливании, начать предлагать водичку ранее трех первых месяцев его жизни, это может негативно сказаться на лактации мамы.
Выше мы уже упоминали о том, что такой малютка не нуждается в дополнительной жидкости – все необходимое он получает с молоком своей матери.
Однако если малыш уже немного подрос и начал пробовать продукты прикорма, то предлагать ему воду просто необходимо. В этом случае дополнительная жидкость в рационе грудничка крайне важна. То есть, если в меню ребенка появился прикорм, пусть даже в небольшом количестве, то вместе с этим необходимо начать и допаивание крохи водичкой.
Нужно ли давать воду грудничку при искусственном вскармливании
Дети, находящиеся на искусственном вскармливании, начинают получать питьевую воду значительно раньше.
Это связано с тем, что несмотря на современные технологии и улучшенный состав детских молочных смесей, они все равно не могут заменить грудного молока женщины. Поэтому большую часть жидкости кроха-искусственник получает вместе с питьевой водой.
Кроме того, таких грудничков лучше допаивать в жаркие дни, чтобы не допустить обезвоживания организма новорожденного.
Какую воду покупать маленьким детям
Грудной малютка обладает особенно чувствительной и восприимчивой пищеварительной системой, поэтому оказать негативное воздействие на его здоровье и самочувствие способна даже неправильно подобранная вода.
Какую воду давать новорожденному
- Категорически запрещается поить грудничков водой из крана, даже если вы предварительно ее длительное время кипятили.
- Нельзя давать новорожденным детям и воду из бюветов, из колодцев и скважин, источников и прочих сомнительных мест.
Для питания малышей первого года жизни годится исключительно высококачественная питьевая водичка, которая производится специально для допаивания грудных детей.
Ошибиться здесь будет сложно: подойдет любая бутилированная вода с пометкой о том, что она предназначена для приготовления молочных смесей для новорожденных и питья.
Можно ли давать ребенку фильтрованную воду
В то же время, важно понимать, что первые месяцы жизни крохи – это не время для экспериментов. Поэтому даже при наличии в доме фильтра для воды давать такую воду малышу не рекомендуется.
Фильтрованную воду, полученную бытовым путем из водопроводной, разрешается предлагать лишь годовалому ребенку, да и то после предварительного кипячения. До тех же пор, пока малыш продолжает кормиться преимущественно смесью или молоком матери, вода для его допаивания должна приобретаться в специальном отделе в супермаркете или в аптеке.
Вода с глюкозой для грудничка, рекомендации педиатров
Также заботливым родителям важно напомнить о том, что любые добавки в питьевой воде должен рекомендовать педиатр. Не следует подслащать ребенку водичку или готовить чай, тем более, если доктор этого вам самостоятельно не советовал.
Это же правило касается и воды с глюкозой – обыкновенно это лечебная мера для грудничка, которую назначает ваш врач по вполне обоснованным причинам. Здоровым малышам же необходимо предлагать чистую питьевую воду без каких-либо примесей и добавок.
Нужно ли давать воду грудничку на ИВ
Давать воду грудничку на ИВ – это необходимость, которую вам настоятельно посоветует соблюдать педиатр в детской поликлинике. И поэтому очень часто неопытные молодые мамочки задаются вопросом – сколько воды давать месячному ребенку и как правильно допаивать новорожденных?
Здесь важно сразу обозначить, что насильно поить грудничка не следует. До тех пор, пока кроха не начнет вовсю пробовать продукты прикорма, его потребность в питьевой воде не может быть чрезмерной. Особенно мало водички необходимо организму грудничка-искусственника, которому еще даже не исполнилось три месяца.
Как давать воду грудничку на ИВ
Задача любящей мамочки – регулярно предлагать крохе бутылочку с питьевой водой, но никак не принуждать ребенка ее пить. Если ваш малютка упорно отказывается пить, значит, пока что ему это не нужно.
Просто не забывайте время от времени протягивать новорожденному бутылочку с водой на случай, если он все же захочет попить. Также иногда допаивание помогает успокоить малыша, если он слишком часто требует смесь или страдает от запоров.
Сколько воды давать месячному ребенку на искусственном вскармливании
Что касается объема, рекомендуемого для допаивания малышей, находящихся на искусственном вскармливании, то здесь нет и не может быть четких рекомендаций. Какие-то детки любят воду и охотно пьют ее с самого рождения, другие же часто отказываются от воды до тех пор, пока не начнут регулярно есть прикорм.
[message]Современные специалисты рекомендуют прислушиваться к потребностям вашего малыша и давать ему столько воды, сколько он захочет выпить.[/message]
Однако помните о том, что с началом введения в меню ребенка прикорма допаивание – это необходимость, позволяющая избежать множества проблем, связанных с пищеварением. Так как дети, находящиеся на ИВ, пробуют свои первые блюда раньше, то и водичка им будет необходима в рационе тоже в это же время. Вот почему стоит почаще предлагать крохе бутылочку или чашку-поильник.
Греть или не греть питьевую воду для ребенка
Температура воды, которая оптимально подходит каждому отдельному малышу, может быть немного разной. Естественно, никогда не следует поить кроху слишком холодной или же чрезмерно горячей водой, поскольку это вредно. Но чаще всего греть водичку вообще не приходится – немногим деткам нравится вкус теплой воды. Очень часто груднички отказываются пить из бутылочки именно по причине того, что им не нравится привкус подогретой жидкости.
Вода комнатной температуры хорошо подходит для маленького ребенка. Ему может понравится несколько необычный контраст более холодной жидкости по сравнению с маминым молоком или молочной смесью. Также у воды, которую не разогревали, обыкновенно остается нейтральный вкус, не вызывающий отвращения у новорожденных.
Не стоит беспокоиться о том, что грудничок может простудиться, выпив воды комнатной температуры – это невозможно. Кроме того, жидкость, имеющая температуру 21-23 градуса, позволяет понемногу перенастроить вкусовые рецепторы малыша и укрепить местный иммунитет слизистой горла.
Иногда детки, впервые пробующие воду, могут быть не на шутку удивлены и даже обижены таким неожиданным предложением. Многим с непривычки вода комнатной температуры кажется невкусной и возникает желание ее выплюнуть. Если ваш кроха упорно отказывается пить воду, то попробуйте «поиграть» с ее температурой. Возможно, ребенку просто не нравится то, что она слишком отличается от маминого молока тем, что она прохладная. Или, напротив, малютку отвращает вкус теплой жидкости.
[message]Предварительно разогревать воду для допаивания стоит лишь в том случае, когда она имеет низкую температуру – например, если на улице стоит мороз, а вы только что принесли бутылку из магазина.[/message]
Однако всегда лучше дать ребенку несколько более прохладную воду, чем перегретую, поскольку теплую груднички обыкновенно пьют не так активно.
Итак, теперь вы не только знаете о том, какую воду давать грудничку, а какую – не стоит, но и основные правила допаивания грудных малышей. Но, в любом случае, лучше всегда прислушиваться к желаниям своего малыша. Например, встречаются детки, с рождения обожающие пить простую воду, даже если они питаются исключительно молоком матери. В конце концов, ваш малыш – это уже отдельный человечек, имеющий свои уникальные предпочтения.
Как давать водичку новорожденному? Грудное и искусственное..
Здравствуйте, уважаемые читатели! Сегодня мы обсудим важный и спорный для многих родителей вопрос: как давать водичку новорожденному малышу? Существуют ли отличия, если ребенок находится на грудном или искусственном вскармливании? Мнения педиатров различаются, поэтому рассмотрим все стороны проблемы, чтобы принять правильное решение.
Сегодня мы обсудим важный и спорный для многих родителей вопрос: как давать водичку новорожденному малышу? Существуют ли отличия, если ребенок находится на грудном или искусственном вскармливании?
Нужна ли вода новорожденному ребенку?
Организм любого человека на 85% состоит из воды. Она является основой для всех тканей, крови и лимфы, участвует в процессах очищения и питания. Поэтому родителей волнует: нужно ли допаивать ребенка? Как правильно давать жидкость и рассчитывать ее объемы? Всего 10–15 лет назад мнение педиатров в этом вопросе было однозначным: в материнском молоке содержатся все необходимые вещества, а любые прикормы или чистая вода только нарушает режим кормления. Они утверждали, что кроха может отказаться от груди в пользу бутылочки.
В последние годы появилось большое количество детей, которые с первых дней переводятся на искусственное питание по разным причинам. Несмотря на высокое качество смесей, они не могут заменить новорожденному материнское молоко по содержанию и пользе. К тому же, многие производители добавляют в состав сахар, крахмал и другие виды загустителей. Это негативно сказывается на процессе пищеварения, возникают проблемы с опорожнением кишечника.
Поэтому педиатры однозначно уверены в ответе на вопрос: давать ли воду грудничку? Конечно, давать! Однако ее количество напрямую зависит от возраста и вида кормления ребенка. Объем постепенно повышается после первого месяца жизни: малыш начинает больше двигаться, потеет, поэтому организму требуется постоянное восполнение водного баланса.
Количество предлагаемой воды зависит от возраста и вида кормления ребенка.
Когда необходимо давать воду новорожденному?
Врачи рекомендуют внимательно наблюдать за самочувствием грудничка, опираться не только на советы педиатра и бабушек. В обязательном порядке следует давать водичку новорожденному в следующих ситуациях:
- Когда в помещении включено центральное отопление, наблюдается сухость воздуха, пониженная влажность в комнате.
- При жаркой погоде в летние дни.
- При усиленном потоотделении ребенка.
- Если малыш болен, у него лихорадка или повышенная температура тела.
- При расстройстве кишечника или жидком стуле. Также вода помогает восполнить баланс при рвоте.
Обязательно следует допаивать новорожденного с желтушкой. Вода способствует ускоренному выведению токсичных соединений, нормализует уровень повышенного билирубина. Она помогает избежать обезвоживания при пищевом отравлении.
Сколько раз в сутки предлагать новорожденному воду, зависит от многих обстоятельств. Главное, не забывать об основных признаках недостатка жидкости в организме:
- Потоотделение. Таким образом организм старается сохранить температурный баланс при несовершенной терморегуляции.
- Губы становятся сухими, шершавыми, могут потрескаться.
- Западание родничка на темечке, который легко нащупать или заметить невооруженным взглядом. Это первый признак сильного обезвоживания, который грозит серьезными осложнениями, дисфункцией почек.
- Ребенок становится вялым и сонливым, отказывается от молока или смеси, сильно капризничает.
- Количество мочи уменьшается, она приобретает темный оттенок и резкий запах. В норме за сутки новорожденный опорожняет мочевой пузырь до 20 раз, поэтому родителям следует обращать внимание на состояние подгузника.
- Может появиться налет в уголках губ или на языке. Он имеет белесый оттенок, становится причиной развития инфекции, кандидоза.
Известные врачи, включая доктора Комаровского, не дают четких рекомендаций, с какого возраста следует допаивать ребенка. Однако, они объясняют, что не следует заставлять малыша пить: необходимо только внимательно наблюдать за реакцией, не заменять водой молоко или смеси.
Как давать водичку новорожденному на грудном вскармливании?
При полноценном питании женщины ее грудное молоко имеет сбалансированный состав, содержит множество витаминов и ценных аминокислот. В его основе до 90% воды, которая восполняет баланс жидкости естественным путем. Поэтому врачи считают, что этого объема достаточно для нормального обмена веществ и поддержания здоровья крохи.
На грудном вскармливании детям обязательно необходимо предлагать водичку с 3–4 недели. Главное, соблюдать определенную дозу и правила:
- Не следует давать жидкость перед кормлением грудью: она заполнит маленький объем желудка, уменьшит чувство голода и здоровый аппетит. Это негативно сказывается на прибавке в весе и развитии малыша.
- После грудного молока можно предложить немного чистой водички, чтобы смыть остатки пищи с внутренней стороны щек и языка. Это уменьшит риск размножения патогенных бактерий и грибков, предотвратит развитие стоматита.
- Не следует часто давать жидкость: педиатры рекомендуют ребенку возрастом до 3 месяцев всего 50–60 мл воды в сутки.
- Чтобы грудничок не отказался от груди, правильно предлагать водичку с чайной ложечки. Головку необходимо немного приподнять, аккуратно и без спешки вливать жидкость в уголок рта. При обезвоживании и отказе от питья можно использовать шприц без иглы.
Чтобы грудничок не отказался от груди, правильно предлагать водичку с чайной ложечки.
Разобравшись, нужно ли допаивать новорожденного, необходимо помнить о хрупком здоровье крохи. За один прием родители могут дать не более 2 ложек жидкости, чтобы не навредить почкам и мочевыделительной системе.
Как давать водичку новорожденному на искусственном вскармливании?
Состав молочных смесей отличается увеличенным количеством лактозного белка и сахара. Для расщепления и ускорения метаболизма требуется чистая вода. Со скольки следует допаивать малыша при смешанном или искусственном питании? Педиатры предлагают использовать маленькие дозы с первого дня после рождения, рекомендуя следующее:
- В сутки требуется от 100 мл воды в первые 1–3 месяца. Постепенно объем увеличивается до 150–200 мл, который разбивается на равные порции (6–7 раз в день).
- При допаивании можно использовать отдельную бутылочку с соской. После достижения полугода лучше перейти на специальные поильники с удобным носиком.
- При необходимости введения укропной воды или отвара фенхеля следует учитывать общий объем жидкости: это поможет избежать отечности, не повлияет на аппетит.
- Не нужно предлагать питье за 30–40 минут до кормления: это приглушает аппетит, заставляя отказываться от бутылочки со смесью.
Даже на искусственном вскармливании давать водичку новорожденному следует без принуждения. Объемы могут увеличиваться при жаркой погоде, высокой температуре, перегреве организма. По мере введения прикорма, соков и свежих фруктов потребности начинают уменьшаться.
Отдельно следует упомянуть повышенное употребление грудничком воды без признаков обезвоживания или жажды. Особенность может наблюдаться при заболеваниях эндокринной системы, сахарном диабете. Если ситуация длится долго, лучше обратиться за консультацией к педиатру, сдать дополнительные анализы.
Питье при икоте
Для новорожденного длительная икота – распространенная проблема, которая часто беспокоит родителей. Она возникает при заглатывании воздуха при кормлении, переохлаждении крохи или жажде. Малыша следует поднять вертикально «столбиком», успокоить или укутать в теплое одеяло. Если приступ не проходит, необходимо напоить его водой комнатной температуры: достаточно 2 чайных ложечек, чтобы снять спазм мускулатуры диафрагмы.
Какую воду лучше давать новорожденному?
Родителям следует внимательно относиться к выбору воды для новорожденного. От ее качества зависит самочувствие и здоровье ребенка. По рекомендациям врачей она должна соответствовать ряду нормативов:
- общая минерализация на уровне менее 200 мл/л;
- содержание калия не более 5 мг/л;
- уровень натрия не более 20 мг/л;
- содержание магния не более 10–20 мг/л.
Родителям следует внимательно относиться к выбору воды для новорожденного. От ее качества зависит самочувствие и здоровье ребенка.
Какую воду выбрать для новорожденного? Врачи рекомендуют обратить внимание на специальные детские серии, выпускаемые комбинатами и фирмами детского питания. Они проходят многочисленные очистительные процедуры, строго проверяются на содержание примесей и бактерий. Лучше приобретать небольшие по объему бутылки и упаковки: после вскрытия их следует использовать в течение 1–2 суток.
Можно ли давать новорожденному водичку из природного источника? Родниковая вода часто содержит большое количество минеральных примесей, соединений хлора, калия или натрия. Они практически не исчезают при кипячении или фильтрации, нарушая минеральный баланс в организме ребенка.
Сегодня мы обсудили, как давать водичку новорожденному, какой дозировки следует придерживаться при искусственном или грудном вскармливании. Однако, все рекомендации приблизительные и для каждого малыша норма питья должна подбираться индивидуально. А какой способ использовали вы, допаивая своего ребенка?
Подписывайтесь на обновления нашего сайта и делитесь собственным опытом в комментариях ниже!
осмотр врачей, исследования и прививки
Скачать весёлый чек-лист
Первый год жизни – самый сложный для организма человека. Очень важно не упустить возможные проблемы развития, пока их еще легко исправить, поэтому посещать поликлинику с грудничком придется часто, даже если он абсолютно здоров. Осмотр педиатра, например, обязателен каждый месяц в течение года, не считая острых заболеваний, а кроме него, еще профильные врачи, УЗИ, анализы…
Каждый родитель понимает, что медицинское сопровождение новорожденному необходимо, и старается дать ему самое лучшее, но первый год почти всегда сопровождается двумя главными страхами:
нужно столько всяких обследований, что мы обязательно что-нибудь забудем;
нужно столько всяких обследований, что мы обязательно разоримся.
Лучший способ избавиться сразу от обоих – выбрать для грудничка программу годового обслуживания. В этом случае напоминать о нужных визитах и вакцинах вам будем мы, а для лучшего контроля ниже мы приводим список всего, что нужно вашему ребенку с точки зрения медицины в течение первого года жизни. Что касается денежной стороны вопроса – годовое обслуживание практически всегда выгоднее оплаты каждого отдельного визита.
Во-первых, вы сразу понимаете, сколько вы заплатите. Во-вторых, мы предоставляем молодым родителям спецпредложения и разные варианты таких программ, которые позволят вам сэкономить.
В пакет включены не только профилактические осмотры, но и экстренные вызовы врача на дом, чтобы вы были спокойны.
Ниже мы приводим для вас полный список обследований и вакцин, нужных в первый год жизни. Это очень важная информация, обязательно сверяйтесь с ней по мере взросления вашего малыша. Некоторые исследования можно сделать только в определенном возрасте!
Памятка: медицинское обслуживание ребёнка от 0 до года
Первая неделя после рождения
ВРАЧИ. В роддоме новорожденного осматривает неонатолог и повторяет осмотр каждый день вплоть до выписки. После выписки к вам домой обязательно должен прийти педиатр – участковый, из государственной поликлиники, если туда передавали сведения из роддома, или семейный, если у вас есть годовой контракт. Основное, что врачи контролируют на этом этапе – рост, вес, базовые рефлексы, тонус, консультируют вас по вопросам режима, гигиены, грудного вскармливания или подбора смеси, ухода за пупочной ранкой и любым другим вопросам, касающимся здоровья вашего ребенка.
ПРИВИВКИ. Если младенец здоров, доношен, и вы подписываете согласие на его вакцинацию, в первые несколько часов после родов его иммунизируют против вирусного гепатита. Это очень важно, так как новорожденные против него практически беззащитны.
В 3-5 дней новорожденному также делают прививку БЦЖ – против туберкулеза.
ОБСЛЕДОВАНИЯ. На четвертый день после родов доношенных детей и седьмой день после родов недоношенных в роддоме делают неонатальный скрининг, так называемый «пяточный тест» — скрининг при помощи анализа крови, которую берут из пятки новорожденного, для раннего выявления пяти серьезных заболеваний:
врожденного гипотиреоза – нарушения выработки гормонов щитовидной железой, которое компенсируется заместительной терапией;
адреногенитального синдрома – наследственно обусловленного нарушения синтеза гормонов надпочечников; такое нарушение гормонального баланса может привести к неправильному половому развитию, низкорослости;
фенилкетонурии – неспособности организма расщеплять фенилаланин, аминокислоту, которую содержат многие белки, в результате чего токсины поражают ЦНС вплоть до развития умственной отсталости; успешно лечится при своевременной диагностике;
галактоземии – наследственного нарушениея обмена углеводов, при котором нарушается работа внутренних органов, в первую очередь центральной нервной системы.
муковисцидоза – неизлечимого заболевания желез внешней секреции, требующего особой терапии для пациента.
Если вы выписались из роддома раньше четвертого дня, обязательно обратитесь в государственную поликлинику, чтобы скрининг сделали бесплатно после выписки. Результаты скрининга сообщаются родителям, только если какой-то из анализов положителен или вызывает сомнения и требует перепроверки. Если кровь у малыша взяли, но результаты вам не прислали – значит, все в порядке.
В роддоме также делают аудиологический скрининг – проверяют слух младенца. Результаты аудиологического скрининга прикладывают к выписке. Если вдруг это исследование в роддоме сделано не было, его необходимо сделать в поликлинике, когда младенцу исполнится 1 месяц.
1 месяц
ВРАЧИ. Со своим педиатром вы познакомитесь существенно раньше, чем ребенку исполнится месяц. На следующий день после выписки из роддома он приедет к вам на дом осмотреть новорожденного. Однако первый визит к педиатру в поликлинику обычно происходит, когда период новорожденности (28 дней) уже пройден.
В течение первого года жизни грудничка педиатр должен осматривать его каждый месяц. Стандартный осмотр включает в себя взвешивание, измерение роста, измерение окружности головы и окружности грудной клетки, осмотр горла, носа, половых органов, пальпацию животика, прослушивание фонендоскопом. На приеме педиатр отвечает на все ваши вопросы, касающиеся ухода за новым членом семьи.
Обязательно также посещение детского невролога (в первый год жизни при отсутствии осложнений вам предстоит посетить невролога три раза). Невролог проверяет роднички и то, как они зарастают, оценивает мышечный тонус, внутричерепное давление. Если родители – сторонники вакцинации, в ранние месяцы жизни педиатр часто запрашивает именно заключение невролога, чтобы принять окончательное решение о готовности малыша к прививкам.
В возрасте 1 месяца младенца должен обязательно осмотреть ортопед (а также хирург, но многие врачи совмещают эти специальности, тогда достаточно визита к хирургу-ортопеду). Он проверяет мышечный тонус, наличие пупочной грыжи, исключает врожденные патологии, например, кривошею, дает рекомендации по утренней разминке, которой мама самостоятельно занимается с малышом дома. В этом возрасте очень важно определить, есть ли у ребенка дисплазия тазобедренного сустава – недоразвитие сустава, которое может привести к вывиху сустава и даже к хромоте. При своевременно поставленном диагнозе и раннем начале лечения дисплазия хорошо корректируется и не оставляет последствий.
Офтальмолог осматривает глаза малыша, чтобы исключить врожденные заболевания – катаракту, патологию сетчатки и зрительного нерва, а также проверяет проходимость носослезных каналов – известно, что новорожденные начинают плакать слезами не сразу после рождения, а первое время кричат без слез. В некоторых случаях требуется зондирование носослезных каналов.
Абсолютно здоровому, доношенному подопечному офтальмолог может назначить следующий визит, когда ребенку исполнится полгода. Для недоношенных детей доктор формирует другой, более частый график посещений, особенно в первые полгода.
ПРИВИВКИ. Когда малышу исполняется месяц, согласно Национальному календарю профилактических прививок, ему должна быть сделана вторая прививка против вирусного гепатита В.
ОБСЛЕДОВАНИЯ. В возрасте 1 месяца грудничку делаются ультразвуковые исследования (как правило, по факту это происходит между 1 и 2 месяцами, на основании назначений врачей, которые осматривают его по достижении им 1 месяца). Стандартный набор исследований – это:
нейросонография, или УЗИ головного мозга. В этом возрасте оно делается через родничок и позволяет увидеть структуру мозга и кровоток. НСГ позволяет исключить врожденные пороки развития мозга;
УЗИ тазобедренных суставов, основная цель которого – исключить (или подтвердить) дисплазию тазобедренных суставов;
УЗИ органов брюшной полости. Как и в предыдущих случаях, главное назначение это исследования – исключить врожденные патологии;
УЗИ мочевыделительной системы;
УЗИ сердца(эхокардиография).
Часто грудничку назначают общий анализ крови и общий анализ мочи, особенно если у него были (или сохраняются) проявления физиологической желтухи новорожденных. ОАК и ОАМ предстоит сдавать также перед каждой прививкой, чтобы удостовериться, что у ребенка нет острого вирусного заболевания, и вакцинация ему не противопоказана.
2 месяца
ВРАЧИ. Педиатр во время ежемесячного осмотра не только выполняет стандартный набор процедур – измеряет младенца, взвешивает его, осматривает, слушает сердечко, отвечает на вопросы родителей и дает им рекомендации, но и оценивает результаты анализов и УЗИ, которые вы сделали в течение этого месяца. На основании них он может дать вам дополнительные рекомендации.
ПРИВИВКИ. Согласно Национальному календарю, в возрасте двух месяцев ребенок должен получить первую дозу вакцины против пневмококковой инфекции.
2 месяца – время однозначно определиться, будете ли вы вакцинировать малыша от ротавирусной инфекции, потому что первая доза вакцины должна быть обязательно введена до 12 недель. Вакцина называется Ротатек, принимается перорально (уколов не делается) и дается тремя дозами, между которыми должно пройти от 4 до 12 недель, но при этом не позднее 32 недель все три дозы должны быть приняты. Ротатек не входит в Национальный календарь. Однако профилактика ротавируса – вещь очень полезная, так как болеют им дети неоднократно и часто тяжело – с рвотой, диареей и температурой, легко заражая и взрослых членов семьи. Если же вы отдыхаете летом на Черном море, стоит очень серьезно задуматься о прививке – заразиться там ротавирусом проще простого.
3 месяца
ВРАЧИ. В три месяца снова необходимо показаться хирургу-ортопеду и неврологу. В это время начинает угасать врожденный рефлекс опоры на ножки – он постепенно заменяется вновь приобретенным, необходимым для того, чтобы в будущем стоять и ходить. Врач проверяет, как малыш держит головку, в каком состоянии его мышцы, есть ли пупочная или паховая грыжа, дает рекомендации по развивающей гимнастике, возможно, порекомендует курс массажа.
Последним в списке врачей, которых необходимо посетить, идет, конечно, педиатр. Обычно визит к нему планируется, когда все врачи-специалисты уже пройдены, так как он обобщает все заключения, данные профильными врачами, вырабатывая итоговые рекомендации.
ПРИВИВКИ. Согласно Национальному календарю, в три месяца делаются прививка коклюш-дифтерия-столбняк (АКДС), а также прививки от полиомиелита и от гемофильной инфекции. Последняя внесена в Национальный календарь с пометкой «для групп риска», однако педиатры рекомендуют по возможности делать и ее. В отечественной фармакологии речь, соответственно, идет о трех уколах.
Поскольку отечественная АКДС достаточно реактогенна, среди родителей популярна французская вакцина Пентаксим. В отличие от АКДС, она содержит не цельные убитые клетки коклюша, а выделенный анатоксин коклюша, что снижает риск реакции в поствакцинальный период. Пентаксим – пятикомпонентная вакцина, она вырабатывает иммунитет против всех пяти перечисленных болезней, то есть отдельно вакцинироваться от полиомиелита и от гемофильной инфекции вместе с ним не нужно. Другим популярным аналогом АКДС является бельгийский Инфанрикс Гекса, он шестикомпонентный: содержит также компонент, защищающий от гепатита В. Если вы по каким-то причинам пропустили вакцинацию против гепатита В в 1 или в 2 месяца (например, получили временный медотвод), это оптимальный вариант.
Если вы вовремя начали иммунизировать ребенка против ротавирусной инфекции, в 3 месяца ему нужно ввести вторую дозу.
4 месяца
ВРАЧИ. Время ежемесячного осмотра у педиатра. Обычно, поскольку это довольно спокойный визит, именно на нем, помимо обязательных процедур, обсуждаются планы родителей по введению прикорма. Для детей на искусственном и смешанном вскармливании педиатры рекомендуют начинать прикорм в возрасте четырех с половиной месяцев. Для грудничков этот срок приходит позже, иногда после 8 месяцев. Многое зависит и от того, как малыш прибавляет в весе. Обычно худеньким детям рекомендуют гипоаллергенные каши, более плотным – овощи.
ПРИВИВКИ. В 4 месяца ребенок должен получить третью и последнюю дозу вакцины от ротавирусной инфекции. (Можно и позднее: промежуток между дозами может составлять от 4 до 10 недель. Критично важно лишь, чтобы первая доза была введена не позже 12 недель, а третья – не позднее 8 месяцев.)
В этот же период нужно сделать и вторую прививку против пневмококковой инфекции. Существуют две разных методики иммунизации детей до года: 3-разовая (в 2 месяца, 3 месяца и 6 месяцев) и 2+1. Если первая доза вакцины от пневмококка водилась после 6 месяцев, то делают 2 дозы до 12 месяцев и однократно после 1 года.
5 месяцев
ВРАЧИ. Обязательный ежемесячный визит к педиатру. Помимо привычных уже процедур, педиатр оценит новые умения малыша – опирается ли он на руки, переворачивается ли. Если вы уже начали вводить прикорм, педиатр задаст вопросы о реакции ребенка на новую пищу.
ПРИВИВКИ. Официальная рекомендация Национального календаря по второй прививке против коклюша, дифтерии и столбняка, а также по прививкам от полиомиелита и от гемофильной инфекции – 4,5 месяца, однако на практике намного чаще они делаются именно в 5 месяцев, так как родители предпочитают совместить вакцинацию с плановым осмотром у педиатра.
6 месяцев
ВРАЧИ. Полгода – важный рубеж. И снова подходит время ежеквартального визита к неврологу. На приеме он посмотрит, как развивается малыш, состояние мышечного тонуса и размеры родничка. двигается.
В полгода снова необходимо показаться хирургу-ортопеду. К этому возрасту многие дети начинают переворачиваться и ползать, а некоторые даже садиться. Ортопед оценит развитие мышечного корсета.
Офтальмолог проведет стандартный набор исследований, чтобы удостовериться в нормальном развитии зрения малыша.
Завершается полугодовое обследование обязательным визитом к педиатру. 6 месяцев – время, когда организм малыша готовится к прорезыванию первых зубов, и его могут сильно беспокоить десны. Это может вызывать нарушение сна, беспокойное поведение и даже отказ от пищи, перед появлением первого зуба у ребенка может подняться температура, усилиться насморк. Педиатр даст вам рекомендации, как максимально облегчить этот непростой процесс.
ПРИВИВКИ. В шесть месяцев вводится третья, последняя доза вакцины против коклюша, дифтерии и столбняка, вакцины против полиомиелита и вакцины против гемофильной инфекции. Также в шесть месяцев проводится третья вакцинация против гепатита В.
За неделю до и еще неделю после плановой вакцинации рекомендуется приостановить ввод в рацион новых продуктов. Если ваш малыш уже пробует прикорм, на время прививки сделайте паузу (отменять уже введенные продукты не нужно).
7 месяцев
ВРАЧИ. Как обычно, раз в месяц необходимо посетить педиатра. Чем старше становится юный пациент, тем труднее могут проходить эти визиты: малыш уже четко отличает «своих» взрослых (которых он видит каждый день) от «чужих», незнакомых, в число которых входят и врачи. В то же время его интерес к окружающему миру все больше, поэтому яркие картинки на стенах, новые игрушки в клинике, улыбающиеся врачи и медсестры для спокойного визита в поликлинику очень важны.
8 месяцев
ВРАЧИ. К восьми месяцам ребенок может уже стоять, держась за опору. Его игры с игрушками приобретают осмысленный характер. У него появляется пищевой интерес – он хочет попробовать еду, которую едят родители. Он интересуется другими детьми, особенно если они старше. Положить его на весы у педиатра, скорее всего, уже не получится, — отныне взвешиваемся сидя!
9 месяцев
ВРАЧИ. Девять месяцев – новый критичный этап развития ребенка. Он готовится сделать первые шаги, а значит, его возможности по освоению окружающего мира кардинально изменятся. В 9 месяцев педиатр оценивает, как малыш взаимодействует с людьми и предметами, появился ли у него лепет, какие слоги он говорит. Важной будет информация, насколько легко он засыпает, какой режим сна у него выработался, как ведет себя малыш в течение дня.
Если ребенок полностью здоров, дополнительный визит к неврологу и хирургу-ортопеду в 9 месяцев ему не требуется. Однако педиатр может назначить дополнительную консультацию у этих специалистов, если что-то вызывает у него вопросы.
ПРИВИВКИ. 9 месяцев – возраст, когда можно сделать первую прививку против менингококковой инфекции. Она не входит в Национальный календарь, то есть в государственной поликлинике за счет бюджета ее сделать нельзя. Однако современные педиатры горячо рекомендуют ее сделать. Менингококковая инфекция, к сожалению, обладает высокими показателями смертности, а развивается за считанные часы, и ее часто даже не успевают диагностировать и тем более – доставить пациента в больницу до того, как изменения будут необратимы. На территории России нет сертифицированной вакцины против менингококковой инфекции типа В (в Европе она есть – это вакцина Bexsero), но защитить детей от менингита типов A, C, Y и W-135 можно – вакцина Менактра доступна на территории нашей страны. Она вводится двумя дозами: в девять месяцев и в год.
10 месяцев
ВРАЧИ. В десять месяцев нужно пройти ежемесячный профилактический осмотр у педиатра, чтобы вновь оценить общее состояние здоровья малыша.
11 месяцев
ВРАЧИ. Из врачей в 11 месяцев вам предстоит посетить только ставшего уже хорошим знакомым педиатра. Никаких сюрпризов ждать не приходится – процедура вам хорошо знакома. Если малыш уже начал ходить, педиатр обязательно посмотрит, как он это делает, и даст свои рекомендации, но детальное заключение вы получите у ортопеда – через месяц.
12 месяцев
ВРАЧИ. Невролог.В год он уже задает вопросы о том, сколько слов и слогов говорит малыш, оценивает формирование указательного жеста, простых коммуникативных навыков. Родителям может показаться, что для вопросов про речь еще слишком рано, однако большинство детей к этому возрасту уже говорит хотя бы одно слово.
Также в год необходимо пройти ежеквартальное обследование у ортопеда. К этому возрасту многие дети начинают ходить, и нагрузка веса на формирующиеся стопы может стать причиной варусной или вальгусной деформации, поэтому этот визит особенно важен.
В двенадцать месяцев ребенка должен осмотреть офтальмолог. Если месячный младенец еще не мог толком сфокусировать взгляд на предмете, годовалый малыш уже с удовольствием следит за игрушкой, и это дает возможности ранней диагностики некоторых патологий зрения, например, косоглазия. В год также исключается рад патологий сетчатки и хрусталика.
Самое время нанести визит оториноларингологу. Его сфера ответственности – ухо-горло-нос. Вам предстоит обычный профилактический осмотр.
Год – хороший повод, чтобы впервые посетить детского стоматолога.К этому времени у большинства детей есть уже несколько зубов, и стоматолог сможет оценить, как формируется прикус, и дать полезные рекомендации по ежедневной гигиене. Они особенно актуальны, если ребенок еще ест ночью (грудное молоко, смесь, в общем, все, что угодно, кроме воды).
Ну и, разумеется, педиатр. После года вы будете посещать его только раз в три месяца.
ПРИВИВКИ. В год делается прививка против кори, краснухи и паротита (свинки): лучшей считается бельгийский Приорикс, однако часто делают и отечественный аналог. Она будет защищать ребенка практически до школы, так как ревакцинация делается только в 6 лет.
Если вы приняли решение вакцинировать сына или дочку против менингококковой инфекции, в год подходит время для второй дозы Менактры.
Не входит в Национальный календарь, однако рекомендуется педиатрами вакцина против ветряной оспы – Варилрикс. Хотя ветрянка не считается многими родителями тяжелым заболеванием, она может протекать очень по-разному и, к сожалению, давать осложнения. Варилрикс можно делать, начиная с 12 месяцев. Одновременное введение Варилрикса с Приориксом (в разные конечности) допустимо, это не снижает эффективность иммунизации и не повышает вероятность реакции в поствакцинальный период. Однако если они не были сделаны одномоментно, между Приориксом и Варилриксом должно пройти не менее 30 дней.
ОБСЛЕДОВАНИЯ. В 12 месяцев необходимо сделать тест на реакцию Манту – в том числе тем детям, которые прививались от туберкулеза в роддоме. Тест позволяет определить, есть ли у ребенка иммунитет к туберкулезу и нужна ли ему ревакцинация. Поскольку реакцию Манту оценивают на третий день после теста, визит к педиатру на оценку обычно совмещают с Приориксом.
Также в год рекомендуется сделать ЭКГ, особенно если ранее была выявлена дополнительная хорда левого желудочка, прослушивались систолитические шумы и т. п. ДХЛЖ считается вариантом нормы и при отсутствии кардиологических симптомов не несет угрозы здоровью.
Если в 1 месяц ребенку не было сделано УЗИ мочевыделительной системы (иногда ограничиваются только УЗИ органов брюшной полости), то его обязательно делают в 1 год.
Кроме общего анализа крови и общего анализа мочи, в год еще нужно сделать общий анализ кала, а также дополнительно сдать кровь на глюкозу.
Ну вот и все! С первым годом вас!
Первый год жизни ребенка – самый сложный для родителей. Вам предстоит осилить огромный объем информации, услышать и прочитать множество разных мнений и принять собственные решения, как вы будете заботиться о здоровье своего малыша. Наши врачи всегда готовы помочь вам в этом – с любыми вопросами, в любое время.
Желаем вам здоровья!
Для вызова детского врача на дом и получения исчерпывающих консультаций, свяжитесь со специалистами нашей клиники по указанным на сайте телефонам. Опытные сотрудники помогут вам и вашему малышу справиться с неприятными признаками заболевания и расскажут о том, как обеспечить ребенку эффективное и безопасное лечение.
Какую воду мне следует использовать для приготовления детской смеси?
Это зависит от характера водопроводной воды в вашем районе и состояния здоровья вашего ребенка. Вы должны спросить совета у врача вашего ребенка, особенно если у вашего ребенка есть какие-либо проблемы со здоровьем.
Американская стоматологическая ассоциация не рекомендует использовать воду с высоким содержанием фтора при смешивании порошковой или концентрированной детской смеси. Слишком много фтора подвергает вашего ребенка риску флюороза эмали — состояния, которое развивается во время формирования зубов в деснах.Это не болезнь, но это может привести к появлению слабых белых линий или белых пятен или участков на постоянных зубах.
Если вы пользуетесь общественной системой водоснабжения, обратитесь в местное водоснабжение. Если ваша водопроводная вода фторирована или содержит значительное количество естественных фторидов (0,7 мг / л или выше), подумайте об использовании альтернативного источника воды с низким содержанием фторидов.
Бутилированная вода с низким содержанием фтора маркируется как очищенная, деионизированная, деминерализованная, дистиллированная или приготовленная с помощью обратного осмоса. Большинство продуктовых магазинов продают такую воду с низким содержанием фтора.Вы даже можете увидеть воду, специально предназначенную для использования в смеси. (По закону вода в бутылках должна соответствовать стандарту качества воды FDA, который, по крайней мере, так же строг, как стандарты EPA для водопроводной воды.)
Некоторые домашние системы очистки воды также удаляют фтор.
Если вы выбрали водопроводную воду, воспользуйтесь краном для холодной воды и дайте воде стечь в течение нескольких минут, прежде чем использовать. Это снижает вероятность загрязнения свинцом и другими минералами.
Если лечащий врач вашего ребенка или местный отдел здравоохранения посоветовали вам вскипятить воду, которую вы используете для приготовления смеси, обязательно доведите воду до кипения в течение примерно одной минуты.Не кипятите воду более одного раза или слишком долго, так как это может увеличить концентрацию примесей.
Центры по контролю за заболеваниями рекомендуют использовать горячую воду для приготовления смеси, чтобы избежать риска заражения редкими, но смертельными бактериями, называемыми Cronobacter, которые были обнаружены в порошковых смесях. Чтобы убить эти бактерии (если они присутствуют в порошке), вы должны смешать смесь вскоре после того, как вода закипит, пока она не остынет ниже 158 градусов по Фаренгейту.
Если вода поступает из колодца, проверьте воду, чтобы убедиться, что она безопасна, прежде чем использовать ее для ребенка.Например, колодезная вода может содержать высокий уровень нитратов. Кипячение колодезной воды не гарантирует, что вода будет полезной для вашего ребенка — на самом деле, кипячение воды сделает нитраты более концентрированными.
Посмотрите, как педиатр продемонстрирует, как приготовить детскую смесь и как ее безопасно хранить.
Хранение формул, Best Water и др.
Приготовить порошкообразную формулу Симилак просто, но все же важно тщательно следовать инструкциям. От этого зависит здоровье вашего малыша.Правильное приготовление смеси важно для того, чтобы ваш ребенок получал необходимое питание.
Соотношение смеси и воды: 1 мерная ложка смеси (без упаковки) на 2 жидких унции воды. Будьте осторожны, не добавляйте слишком много воды. Не рекомендуется использовать разбавленную смесь, так как она разбавляет основные питательные вещества и может повлиять на питание вашего ребенка.
Напоминание: Сухая детская смесь не является стерильной, и ее нельзя давать недоношенным детям или младенцам с иммунными проблемами, если они не назначены и не находятся под контролем врача.
Приготовление смеси на кипяченой воде
Спросите у врача, нужно ли вам использовать охлажденную кипяченую воду для смешивания и нужно ли кипятить (стерилизовать) бутылочки, соски и кольца перед использованием. Если вы выбрали кипячение, выполните следующие действия:
1. Доведите воду до кипения в течение 1 минуты, затем выключите огонь. Перекипание может увеличить концентрацию примесей.
2. Перед добавлением смеси дайте воде остыть до комнатной температуры. Приготовление смеси с кипящей водой может вызвать комкование и снизить пищевую ценность.
3. Перед кормлением капните несколько капель на внутреннюю сторону запястья, чтобы не было слишком жарко.
4. Накормите или охладите приготовленную смесь.
Примечание. Если вас беспокоит содержание свинца или других вредных веществ в воде, поговорите со своим врачом перед приготовлением смеси с водопроводной водой. Бутилированная или фильтрованная вода может содержать бактерии, и ее все равно следует кипятить.
Советы по смешиванию порошковой формулы Similac
Инструкции для одной бутылки
1.Тщательно вымойте руки теплой водой с мылом.
2. Отмерьте и налейте необходимое количество воды в детскую бутылочку.
3. Добавьте неупакованную мерную ложку (и) порошковой формулы во флакон, как указано. Верните сухой совок в банку. (1 мерная ложка смеси на 2 жидких унции воды.)
4. Закройте бутылку крышкой и встряхните.
Совет: вращательные движения запястья помогают смешивать формулу порошка быстрее и тщательнее.
5. Накормите или немедленно храните в холодильнике.
Инструкции для нескольких бутылок *
1. Отмерьте 23 жидких унций воды с помощью мерной чашки для жидкости.
2. Добавьте 1 стакан (100 г † ) порошка без упаковки и разровняйте, используя бытовой мерный стакан для сухих ингредиентов.
3. Добавьте порошок в воду и хорошо перемешайте.
4. Разлейте приготовленную смесь в отдельные бутылочки для кормления.
5. Наденьте крышку и сразу же храните в холодильнике. Кормите в течение 24 часов.
Кормление из бутылочки — питание и безопасность
Грудное молоко или подходящая детская смесь рекомендуется в качестве основного источника питания для всех детей младше 12 месяцев.Грудное молоко является предпочтительным вариантом кормления, но коммерческие детские смеси являются единственной подходящей альтернативой, когда грудное молоко недоступно.
Детей в возрасте до 12 месяцев нельзя кормить :
- обычное, нежирное или обезжиренное коровье молоко
- сгущенное или сухое молоко, сгущенное с сахаром овес или соя)
- напитки на основе орехов и семян (например, миндаль или тыквенные семечки)
- любые приготовления, приготовленные своими руками по домашним рецептам.
Коммерческие смеси для младенцев были разработаны с содержанием питательных веществ, аналогичных грудному молоку. Они обеспечивают все необходимое питание вашего ребенка, пока вы не введете твердую пищу примерно в шесть месяцев. Все смеси, продаваемые в Австралии, соответствуют Кодексу стандартов пищевых продуктов Австралии и Новой Зеландии (Стандарт 2.9.1 — Детские смеси). Есть небольшая разница между брендами с разной ценой.
Состав детской смеси продолжает меняться, поскольку исследования позволяют лучше понять роль уникальных ингредиентов, содержащихся в грудном молоке.В последние годы в детские смеси было добавлено множество новых ингредиентов.
Закваска или первая смесь
Существует множество заквасок на основе белка коровьего молока (сыворотка или казеин). Также доступны формулы на основе соевого или козьего молока. Эти смеси подходят для детей от рождения до 12 месяцев.
Внимательно прочтите этикетку, потому что:
- смеси, разработанные для малышей и беременных женщин, могут выглядеть очень похожими, поэтому внимательно проверяйте этикетку, чтобы убедиться, что ваш ребенок получает смесь, безопасную и соответствующую его возрасту.
- На этикетке может быть указан ряд добавок, таких как LCPUFA (длинноцепочечные полиненасыщенные жирные кислоты или омега-3 жирные кислоты), пробиотики или пребиотики. Эти ингредиенты добавлены, потому что они естественным образом содержатся в грудном молоке.
Осторожно при изменении формулы
Если ваш ребенок плохо спит или ест, или у него беспокойство или у него «колики», вы можете подумать, что вам нужно изменить формулу, которую вы используете. Существует мало доказательств того, что это полезно для большинства младенцев.Прежде чем менять смесь, посоветуйтесь с медсестрой или врачом по охране здоровья матери и ребенка.
Соевые смеси
Детские соевые смеси подходят для детей, у которых есть медицинские основания для их употребления, например аллергия на коровье молоко. Эту смесь не следует путать с обычным соевым молоком, которое не обеспечивает подходящего питания для младенцев.
Смесь «Follow on»
Смесь «Follow on» подходит для детей от шести месяцев и старше. Использовать ли вы один — это ваш выбор.Предлагаются смеси «Follow on» на основе коровьего, соевого или козьего молока. Они созданы для детей старше шести месяцев и содержат больше белков и минералов, чем закваски.
Специальная детская смесь
Детская смесь может быть модифицирована различными способами, включая изменение содержания жира, углеводов или белка. Детям с определенными заболеваниями иногда необходима специальная детская смесь, которая может быть прописана педиатрами в рамках Программы фармацевтических льгот (PBS).
Причины использования одной из этих формул могут включать:
- тяжелая аллергия или непереносимость
- мальабсорбция жиров или углеводов
- тяжелые расстройства пищеварения.
Некоторые примеры специализированных детских смесей и их использования включают:
- Низкий уровень лактозы — используется при непереносимости лактозы (молочного сахара).
- Измененное содержание белка — в некоторых смесях белок коровьего молока разбивается на более мелкие единицы.В другой формуле весь белок заменяется аминокислотами, отдельными строительными блоками белка. Эти препараты используются при тяжелой аллергии, мальабсорбции и расстройствах пищеварения или нарушениях обмена веществ.
- Измененное содержание жира — это смесь с высокой концентрацией триглицеридов и низким уровнем жирных кислот, которую можно использовать для детей с заболеваниями печени или желудочно-кишечного тракта.
- Загущенная смесь — иногда рекомендуется для детей, у которых часто возникает рвота (рвота или кашель) в больших количествах после кормления, хотя загущенная смесь может не решить эту проблему.Используйте только по рекомендации врача.
- Смесь для недоношенных детей — разработана для недоношенных (недоношенных) детей. Недоношенным детям нужна смесь с дополнительным содержанием энергии и минералов. Это не подходит для доношенных детей или для недоношенных детей, которые сейчас доношены, если только по рекомендации врача.
Проконсультируйтесь с врачом перед использованием специальной смеси.
Необходимое количество смеси
От пяти дней до трех месяцев доношенному здоровому ребенку потребуется около 150 мл приготовленной смеси на килограмм веса тела каждый день.Например, ребенку весом 3 кг потребуется 450 мл приготовленной детской смеси каждый день.
С трех до шести месяцев это падает до 120 мл детской смеси на килограмм массы тела каждый день. С шести до 12 месяцев она снова падает до 90–120 мл детской смеси на килограмм массы тела каждый день.
Недоношенным детям нужно больше смеси. Сначала им обычно требуется около 160–180 мл смеси на килограмм массы тела в день. Ваш неонатальный врач или медсестра по охране здоровья матери и ребенка проконсультируют вас.
Обратитесь к врачу или медсестре по охране здоровья матери и ребенка, если вас беспокоит аппетит или рост вашего ребенка.
Приготовление смеси
Всегда помните:
- Тщательно вымойте руки и убедитесь, что зона приготовления чиста.
- Проверьте дату на дне банки или пакетика, чтобы убедиться, что срок годности формулы не истек.
- Используйте порошок в течение одного месяца после открытия банки.
- Строго соблюдайте инструкции производителя.Точность важна для того, чтобы ваш ребенок получал правильное питание.
- Вскипятите свежую чистую воду в чайнике или кастрюле.
- Не позволяйте воде остывать более 30 минут перед приготовлением детской смеси. Горячая вода помогает убить любые бактерии (микробы) в порошке.
- Налейте в бутыль рекомендованное количество кипяченой воды.
- Используйте мерную ложку, прилагаемую к формуле, чтобы отмерить точное количество порошка. Ложка порошка другой марки может быть больше или меньше.Никогда не используйте половинную ложку, поскольку это может быть неточно. Довести до полного объема (позже выбросить остатки смеси).
- Выровняйте порошок стерилизованным ножом или шпателем (не утрамбовывать). Добавьте этот порошок в бутылку с кипяченой водой.
- Поместите диск и крышку в бутылку и встряхните до полного перемешивания.
- Готовьте только по одной бутылке за раз. В приготовленной смеси могут легко расти микробы, которые могут вызвать заболевание вашего ребенка.
- Никогда Не разогревайте бутылку в микроволновке.Это небезопасно, поскольку она нагревается неравномерно, и в бутылочке могут быть «горячие точки», которые могут обжечь рот вашего ребенка.
- Бутылку можно согреть, поставив ее в емкость с горячей (не кипящей) водой на 10 минут.
- Проверьте температуру, капнув немного молока на внутреннюю сторону запястья. Он должен быть той же температуры, что и ваша кожа. Если он слишком теплый, охладите бутылку под проточной водой или в емкости с прохладной водой. Повторите тест на запястье, прежде чем давать ребенку.
- Если вы собираетесь на день, возьмите с собой горячую воду в фляге с горячей водой и смесь отдельно, а затем приготовьте ее непосредственно перед тем, как она понадобится.
- Когда банка смеси будет пустой, выбросьте мерную ложку, которая была предоставлена вместе с банкой смеси для детского питания.
- Внимательно прочтите инструкции, если вы меняете марку смеси, чтобы убедиться, что вы используете правильное количество воды и порошка.
Не используйте остатки смеси
Используйте новую бутылку для каждого кормления.Выбросьте остатки смеси или сцеженное грудное молоко после кормления. Никогда не давайте ребенку остатки еды. В них могут расти бактерии (микробы), которые могут вызвать заболевание вашего ребенка.
Не добавляйте в молоко другие продукты, например, детские рисовые хлопья. Если вы считаете, что вашему ребенку нужно больше еды, чем рекомендовано, поговорите со своей медсестрой по охране здоровья матери и ребенка.
Наслаждайтесь едой вместе с малышом
Прием пищи — это время, чтобы быть вместе и пообщаться. Дети и взрослые любят разговаривать друг с другом во время еды.Во время кормления держите ребенка ближе к себе, лицом к себе. Это должно быть приятным и социальным опытом для вас обоих.
Уберите бутылочку, как только ваш ребенок насытится.
Не укладывайте ребенка спать с бутылочкой, чтобы кормить его в одиночку. Это опасно, потому что ваш ребенок может подавиться. Кроме того, дети старшего возраста, которых регулярно кормят таким способом, с большей вероятностью могут получить инфекции среднего уха и разрушение зубов.
Оборудование для кормления из бутылочки
Независимо от того, используете ли вы бутылочку для сцеженного грудного молока или детской смеси, вам понадобится оборудование:
- детская смесь или сцеженное грудное молоко
- чистая вода
- бутылочки
- соски
- стерилизация оборудование (и, возможно, стерилизующие химикаты).
Бутылочки для сцеженного грудного молока или детской смеси
При покупке бутылочек помните, что:
- Вам потребуются как минимум три большие бутылочки с герметичными крышками, дисками и сосками.
- Пластиковые бутылки лучше, потому что стекло легче бьется.
- Бутылки должны быть гладкими на внутренней поверхности (без ребер и вмятин), чтобы их можно было легко очистить должным образом.
- На бутылках должны быть четко обозначены измерительные направляющие, которые не изнашиваются со временем.
Соски для кормления из бутылочки
При выборе соски учитывайте:
- Скорость потока — проверьте этикетку, чтобы убедиться, что скорость потока в соске соответствует возрасту вашего ребенка. Например, соска, предназначенная для более старшего ребенка, может затопить рот новорожденного слишком большим количеством молока и вызвать удушье.
- Проверка потока: переверните бутылочку вверх дном, и молоко должно вытекать с постоянной, устойчивой скоростью. Если он будет капать слишком медленно, ваш ребенок устанет еще до того, как закончит кормление.Если молоко льется ручейком, ваш ребенок может капать и брызгаться, и ему не понравится кормление. Ребенку нужно от 15 до 30 минут, чтобы выпить бутылочку.
- Форма соски — многие производители заявляют, что их соски являются точной копией сосков матери во рту ребенка, но нет никаких доказательств того, что любая конструкция соски является лучшей. «Ортодонтические» соски не лучше, чем соски правильной формы, и на самом деле они могут не подходить для последующего развития зубов. Со временем вы обнаружите, какая соска лучше всего подходит для вашего ребенка.
- Воздух — пузырьки воздуха должны подниматься через молоко, когда ребенок пьет.Если во время кормления соска расплющивается, немного ослабьте колпачок.
Стерилизовать все приспособления для кормления из бутылочки
Вы должны стерилизовать (тщательно очищать и уничтожать все микробы) все приспособления для кормления из бутылочки, пока вашему ребенку не исполнится 12 месяцев. Это очень важно.
Всегда помните:
- Пар может вызвать серьезные ожоги кожи, поэтому будьте осторожны при кипячении или приготовлении на пару.
- Держите все оборудование в недоступном для детей месте.
- Избегайте ненужного обращения со стерилизованным оборудованием и не касайтесь внутренних поверхностей бутылочек или сосков.
Сначала вымойте все оборудование в теплой мыльной воде. Используйте чистую щетку для бутылочек, чтобы тщательно удалить все следы молока, затем промойте и стерилизуйте. Вы можете использовать различные методы стерилизации, такие как кипячение, химикаты, пар или микроволновая печь.
Оборудование для кормления из бутылочки с кипячением
Поместите все оборудование в большую кастрюлю и накройте водой из-под крана (если вы не пользуетесь городской водой, убедитесь, что ваша вода соответствует Австралийским рекомендациям по питьевой воде).
Не забудьте:
- Убедитесь, что внутри бутылок нет пузырьков воздуха.
- Закройте кастрюлю крышкой и доведите до кипения.
- Дайте пять минут быстрому закипанию.
- Выключите нагрев и дайте остыть.
- Всегда тщательно мойте руки с мылом перед работой с оборудованием.
- Храните стерилизованное оборудование в чистом контейнере в холодильнике и повторно прокипятите через 24 часа, если оно не использовалось до этого.
Химическая стерилизация оборудования для кормления из бутылочки
Химические вещества для стерилизации обычно бывают в жидкой или таблетированной форме.При стерилизации оборудования:
- Следуйте инструкциям производителя, чтобы получить правильную дозировку.
- Смешайте химические вещества с водой в большой пластиковой или стеклянной миске.
- Поместите все оборудование в раствор. Накройте каждую поверхность — например, выдавите раствор через соски и избавьтесь от пузырьков воздуха.
- Выдержать не менее одного часа.
- Снимите оборудование и стряхните излишки раствора, но не промывайте .
- Используйте только стеклянную или пластмассовую технику, так как металл в растворе может ржаветь.
- Меняйте раствор каждые 24 часа.
- Протрите контейнер теплой мыльной водой и тщательно промойте перед повторным наполнением новым раствором.
Паровая стерилизация оборудование для кормления из бутылочек
Паровой стерилизатор подключается к розетке. Он работает автоматически, как только вы его включите. Вы должны следовать указаниям производителя. Большинство скажет вам:
- Поместите оборудование в стерилизатор и добавьте необходимое количество воды.
- Закройте крышку и пропарьте оборудование в течение рекомендованного времени.
- Оставьте крышку стерилизатора до тех пор, пока не понадобятся бутылки.
- Вытирайте и сушите внутреннюю часть контейнера один раз в день, чтобы он оставался чистым.
Оборудование для микроволновой паровой стерилизации и кормления из бутылочки
Используется в микроволновой печи. Вам необходимо:
- Тщательно следовать инструкциям.
- Проверьте необходимую мощность микроволн — не все микроволновые печи одинаковы.
- Не кладите металл внутрь этих стерилизаторов.
Куда обратиться за помощью
Кормление ребенка смесью: перед тем, как начать
Грудное молоко — единственная пища, в которой нуждается ваш ребенок в течение первых 6 месяцев жизни. Когда ваш ребенок начинает твердую пищу, продолжайте предлагать ему грудное молоко, пока ему не исполнится 2 года и старше.
Родители могут давать детское питание по разным причинам. Некоторых детей, находящихся на грудном вскармливании, также кормят смесью. Если у вас возникли проблемы с кормлением ребенка, обратитесь к своему врачу, медсестре или консультанту по грудному вскармливанию.Вы также можете позвонить в HealthLink BC по телефону 8-1-1, чтобы поговорить с дипломированной медсестрой или диетологом.
Какую смесь я могу предложить?
Кормите ребенка магазинной (коммерческой) детской смесью из коровьего молока, пока ему не исполнится 9–12 месяцев. Смеси для младенцев на основе сои рекомендуются только для детей с заболеванием, называемым галактоземией (g-lak-toh-see-me-ah), или для детей, которые не пьют молочные продукты по религиозным или культурным причинам.
Вы можете купить детскую смесь в большинстве продуктовых магазинов и аптек.Используйте формулу до истечения срока годности, указанного на упаковке. Никогда не используйте смесь из тары с вмятинами, выпуклостями или другими повреждениями.
При приготовлении формулы следуйте инструкциям на этикетке. Перед приготовлением смеси всегда тщательно мойте руки и рабочую зону теплой водой с мылом.
Не давайте ребенку детскую смесь домашнего приготовления, коровье молоко или другое молоко животных. Они небезопасны и не дают вашему ребенку полноценного питания, необходимого для роста и развития.
Какие бывают типы детской смеси?
Существует 3 типа смесей: готовая к употреблению, жидкий концентрат и порошкообразная.
Готовые к употреблению и жидкие концентраты стерильны (не содержат микробов) до вскрытия. Сухая смесь не стерильна.
Некоторые дети имеют более высокий риск заболеть от сухих детских смесей, и их следует кормить готовыми к употреблению смесями или жидкими концентратами. К таким младенцам относятся те, кто:
- Родились недоношенными, до 37 недель беременности и в возрасте до 2 месяцев
- Вес при рождении менее 2500 грамм и возраст младше 2 месяцев.
- Имеют ослабленную иммунную систему, что означает, что они с большей вероятностью заболеют при контакте с микробами.
Здоровых детей, рожденных доношенным на сроке 37 недель и более, можно кормить любой смесью, купленной в магазине.Если вы используете порошковую смесь, готовьте ее осторожно. Для получения дополнительной информации см. Файл HealthLinkBC № 69b «Кормление ребенка детской смесью: безопасное приготовление и хранение смеси». Если вы не знаете, какой смесью кормить вашего ребенка, обсудите это со своим врачом.
Что мне нужно для приготовления смеси?
Чтобы приготовить смесь и накормить ею ребенка, вам понадобятся следующие предметы:
- Бутылки, кольца, ниппели, диски, крышки
- Щипцы, ложки, посуда для смешивания, консервный нож (при необходимости)
- Цифровой термометр (только для приготовления порошковых смесей).
- Кастрюля большая с крышкой или чайник для кипячения воды
- Безопасная питьевая вода
Если у вас нет безопасного источника питьевой воды, используйте смесь, готовую к употреблению.Вы также можете приготовить жидкий концентрат или порошкообразную смесь из бутилированной воды с закрытой крышкой. Если вы не уверены, что ваша вода безопасна, обратитесь в местное отделение здравоохранения.
Как очистить детские бутылочки и инвентарь, чтобы убедиться, что они безопасны?
Тщательно вымойте бутылки. Затем продезинфицируйте бутылки и оборудование, используемые для приготовления смеси. Дезинфекция означает уничтожение любых микробов, которые могут вызвать заболевание у вашего ребенка. Посудомоечные машины не дезинфицируют. Чтобы узнать, как лечить, см. Файл HealthLinkBC № 69b «Кормление ребенка смесью: безопасное приготовление и хранение смеси».
Искусственные соски со временем изнашиваются. Выбросьте потрескавшиеся, липкие или порванные соски. Новые одноразовые вкладыши для бутылок стерильны и готовы к использованию. Используйте новую подкладку для каждого корма. Не мойте и не используйте повторно вкладыши для бутылок.
Как кормить ребенка из бутылочки?
- Обнимите или прижмите ребенка к себе. Голова ребенка должна быть выше его тела. Поддерживайте голову ребенка, чтобы ему было легче глотать
- Пусть ваш малыш сам решит, сколько он хочет выпить.Не торопите их и не заставляйте допивать бутылку
- Держите бутылочку так, чтобы большая часть соска находилась во рту ребенка.
- Немного наклоните бутылку, оставив ее почти плоской. Вашему ребенку легче контролировать количество смеси. Некоторое количество воздуха в соске не вызовет проблем для вашего ребенка
- Осторожно отрыгните ребенка после кормления. Если у ребенка много газов, может помочь отрыжка ребенка на полпути во время кормления.
- Не подпирайте бутылочку и не укладывайте ребенка спать с бутылочкой.Ваш ребенок может пить слишком много или слишком мало, что может вызвать удушье, кариес (кариес) и ушные инфекции. Для получения дополнительной информации см. Файл HealthLinkBC № 19 «Стоматологическая помощь вашему младенцу и малышу».
- Ваш ребенок может попытаться держать бутылочку, но не сможет кормить себя до конца первого года жизни. Когда ваш ребенок может есть сам, попробуйте предложить смесь в чашке.
Как часто мне следует кормить ребенка?
Большинство младенцев кормятся не менее 8 раз в 24 часа в первые несколько месяцев жизни.Время может варьироваться между кормлениями. Младенцы кормятся ночью — это нормально. Ваш ребенок может пить разное количество при каждом кормлении, и это может меняться день ото дня. Важно следить за появлением у ребенка признаков голода и сытости.
Накормите ребенка, когда вы заметите первые признаки голода. Ребенок покажет вам, что он голоден, выполнив одно из следующих действий:
- Поднося руки ко рту
- Открытие рта, зевание или чмокание губами
- Поворачивать голову в сторону человека, держащего их, часто с открытым ртом (так называемое укоренение)
- Сжимая кулаки вокруг груди или живота
Сколько мне следует кормить ребенка?
Каждый ребенок индивидуален.В первые несколько дней желудок вашего ребенка очень маленький. Вашему ребенку может потребоваться только небольшое количество смеси при каждом кормлении. По мере роста они могут пить больше при каждом кормлении и увеличивать промежутки между кормлениями.
Пусть ваш ребенок сам решает, сколько он хочет есть при каждом кормлении. Ваш ребенок покажет вам, что он сыт, выполнив одно из следующих действий:
- Закрыв рот
- Замедление или прекращение сосания
- Они отворачиваются от бутылки или человека, который их кормит
- Отсутствие интереса к кормлению
- засыпание
Прекратите кормление, когда ребенок покажет вам, что он насытился.После кормления у вашего ребенка могут оставаться небольшие сосательные движения. Это нормальное поведение ребенка.
После начала кормления используйте бутылочку в течение 2 часов. Выбросьте остатки формулы. Не разогревайте смесь во время кормления и не охлаждайте частично использованную бутылку.
Если у вашего ребенка 5 или более влажных подгузников в день (от 4 до 6 дней после рождения) и он хорошо растет, он получает достаточно смеси. Если вы обеспокоены тем, что ваш ребенок недостаточно кормит, обратитесь к своему врачу.
Для получения дополнительной информации
Если у вас есть какие-либо вопросы о кормлении ребенка, обратитесь в местное медицинское учреждение или к своему врачу.Вы также можете позвонить по телефону 8-1-1, чтобы поговорить с дипломированной медсестрой или диетологом.
Чтобы узнать больше о детских смесях, посетите Health Canada — Детские смеси www.canada.ca/en/health-canada/services/infant-care/infant-formula.html
Как безопасно приготовить смесь с водой
Вода, используемая для смешивания детской смеси, должна быть из безопасного источника, как это определено департаментом здравоохранения вашего штата или местным отделом здравоохранения.
Если вы обеспокоены или сомневаетесь в безопасности водопроводной воды:
Вы можете использовать воду в бутылках или довести холодную водопроводную воду до кипения в течение 1 минуты (не дольше), а затем охладить воду до комнатной температуры. чем за 30 минут до использования.
Важное сообщение для родителей:Формула для полива опасна! |
В новостях сообщалось о том, что родители разбавляют смесь, чтобы сэкономить деньги, или кормят воду в дополнение к грудному молоку или смеси. Это может привести к опасному состоянию, которое называется водной интоксикацией. Американская академия педиатрии (AAP) хочет напомнить родителям, чтобы они избегали этих практик. Младенцам не нужна вода в дополнение к смеси. Добавление воды в смесь снижает количество питательных веществ, которые ребенок будет получать при каждом кормлении. Это может замедлить рост и развитие. Лишняя вода также нарушает баланс электролитов, что может привести к судорогам. Поэтому всегда смешивайте формулу в соответствии с указаниями производителя. Если вы используете смесь, но не можете ее себе позволить, обратитесь к педиатру, в местный отдел здравоохранения, в продуктовую кладовую или в агентство социальных услуг. |
Как проверить температуру бутылочки:
Предварительно проверьте подогретую воду, чтобы убедиться, что она не слишком горячая для младенца.Самый простой способ измерить температуру — встряхнуть несколько капель на внутренней стороне запястья. В противном случае можно приготовить бутылку, добавив порошкообразную смесь и воду комнатной температуры из-под крана непосредственно перед кормлением. Бутылки, изготовленные таким образом из порошковой смеси, могут быть готовы к кормлению, так как не требуется дополнительное охлаждение или нагревание.
Как долго хранится бутылка смеси после ее приготовления?
Приготовленную смесь необходимо выбросить в течение 1 часа после кормления младенца.
Приготовленную смесь, которую не давали младенцу, можно хранить в холодильнике в течение 24 часов, чтобы предотвратить бактериальное заражение.
Открытый контейнер со смесью, готовой к употреблению, концентрированной смесью или смесью, приготовленной из концентрированной смеси, следует накрыть, охладить и выбросить через 48 часов, если он не используется.
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра.Ваш педиатр может порекомендовать лечение по-разному, исходя из индивидуальных фактов и обстоятельств.
Кормление ребенка смесью
Как выбрать смесь для ребенка?
Грудное молоко — лучшая пища для младенцев первого года жизни. Но не все мамы кормят грудью. Если вы не кормите грудью, вы можете кормить ребенка смесью. Смесь — это молочный продукт, которым можно кормить ребенка вместо грудного молока.
Есть три вида формул:
- Готовая к употреблению жидкая формула. Вы наливаете эту смесь прямо в бутылочку вашего ребенка.
- Концентрированная жидкая формула. Вы добавляете воду в эту жидкую смесь перед тем, как давать ее ребенку.
- Порошковая формула (также называемая сухой формулой). Вы добавляете воду в порошок перед тем, как давать его ребенку. Используйте мерную ложку, прилагаемую к формуле, чтобы отмерить нужное количество.
Большинство смесей производится из коровьего молока. Если ваш ребенок родился преждевременно (до 37 недель беременности) или имеет определенные заболевания, например аллергию на молоко или состояние, называемое галактоземией, ему может потребоваться специальная смесь.Младенцы с галактоземией не могут переваривать сахар ни в каком молоке. Посоветуйтесь с лечащим врачом вашего ребенка о подходящей смеси для вашего ребенка.
Когда вы найдете смесь, которая нравится вашему ребенку, используйте только эту марку. Не переключайтесь между брендами. Если у ребенка газы, сыпь, диарея или рвота, позвоните врачу. Это могут быть признаки того, что смесь не подходит вашему ребенку, и вам, возможно, придется попробовать другую смесь.
Формула
обогащена определенными витаминами и питательными веществами, которые помогают вашему ребенку расти и развиваться.Обогащенный означает, что в формулу добавляются витамины и питательные вещества, такие как витамин D и железо. Витамин D помогает укрепить кости и зубы вашего ребенка и помогает предотвратить заболевание костей, называемое рахитом. Железо помогает сохранить здоровье крови вашего ребенка.
Как узнать, что ваш ребенок готов кушать?
Накормите ребенка, когда он голоден. Это называется кормлением по требованию или отзывчивым кормлением. Большинство новорожденных едят каждые 2–3 часа или от 8 до 12 раз в течение 24 часов. Но каждый ребенок индивидуален.Ваш ребенок может хотеть кормить чаще или реже. По мере того, как ваш ребенок растет, его режим кормления может измениться, и он может увеличивать интервалы между кормлениями.
Ищите и изучайте подсказки вашего ребенка при кормлении. Сигналы о кормлении — это способы, которыми ребенок сообщает вам, что он голоден. Сигналы для кормления включают:
- Укоренение. Это когда ваш ребенок поворачивает голову ко всему, что касается его щеки или рта.
- Сосательные движения или звуки
- Подносит руку ко рту
- Плач.Это сигнал о позднем кормлении. Попробуйте покормить ребенка грудью, прежде чем он начнет плакать.
Новорожденные съедают около 2–3 унций смеси каждые 3–4 часа. Если ваш ребенок спит дольше 4–5 часов, разбудите его, чтобы покормить. К концу первого месяца она съедает не менее 4 унций каждые 4 часа. К 6 месяцам она ест от 6 до 8 унций четыре или пять раз в день.
Признаков сытости вашего ребенка включают:
- Он запускает и прекращает кормление.
- Он выплевывает бутылку.
- Он замедляется или засыпает.
- Он легко отвлекается.
- Он закрывает рот или отворачивается.
Чтобы облегчить ночное кормление, поставьте детскую кроватку в своей комнате. Держите кроватку поближе к кровати, чтобы ребенок был рядом на ночь. Американская академия педиатрии (также называемая AAP) рекомендует, чтобы вы и ваш ребенок спали в одной комнате, но не в одной кровати, в течение первого года жизни вашего ребенка, но, по крайней мере, в течение первых 6 месяцев.
Как узнать, ест ли ваш ребенок достаточно?
Ваш ребенок ест достаточно, если он:
- Набирает вес. Лечащий врач вашего ребенка проверяет вес вашего ребенка при каждом осмотре. Вы также можете отслеживать вес своего ребенка.
- Изготавливает от двух до трех влажных подгузников каждый день в первые несколько дней после рождения и от шести до восьми мокрых подгузников через 4–5 дней после рождения.
Если вы беспокоитесь, что ваш ребенок недоедает, сообщите об этом врачу.
Как убедиться, что смесь для вашего ребенка безопасна?
Вот как безопасно приготовить смесь для ребенка:
- Используйте только те смеси, которые одобрены Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США для младенцев. Эти смеси безопасны для вашего ребенка. Не готовьте и не используйте домашние смеси. Не используйте формулы из других стран. Не используйте смесь, предназначенную для малышей, пока вашему ребенку не исполнится 1 год.
- Вымойте руки перед приготовлением смеси.
- Следуйте инструкциям на упаковке с формулами. Проверьте дату использования на упаковке, чтобы убедиться, что она не слишком старая для использования.
- Если вы используете порошкообразную формулу, используйте только мерную ложку, которая идет в комплекте с формулой. Спросите у врача, какую воду использовать (водопроводную воду из крана или воду в бутылках). Используйте правильное количество смеси и воды. Слишком много воды может помешать вашему ребенку получить необходимое количество питательных веществ. Недостаток воды может вызвать диарею или обезвоживание (когда в организме ребенка не хватает воды).Не добавляйте воду в формулу.
- Вымойте верхнюю часть банки для смеси, прежде чем открывать ее. Убедитесь, что все оборудование, которое вы используете с формулой (например, ложка или консервный нож), чистое.
Вот как хранить приготовленную смесь:
- Если ваш ребенок не выпил всю смесь из бутылочки в течение 1 часа, выбросьте ее. Дайте ему новую бутылку свежей смеси во время следующего кормления.
- Приготовленную смесь можно хранить в холодильнике 24 часа (1 день).
- Готовую или смешанную концентрированную смесь можно хранить в холодильнике в течение 48 часов (2 дней).
Вот как убедиться, что бутылочки и соски чистые и безопасны для вашего ребенка:
- Вымойте руки перед тем, как приготовить бутылочку для ребенка.
- Очистите соски горячей мыльной водой и ополосните их чистой водой. Вы также можете варить их 5 минут.
- Вымойте бутылки в горячей мыльной воде и ополосните чистой водой.Или вы можете мыть их в посудомоечной машине с горячей водой и сушкой в горячем состоянии.
- После каждого кормления мойте бутылочки, соски и все, что вы используете для приготовления смеси, в горячей мыльной воде.
Когда вы кормите ребенка, наклоняйте бутылочку, чтобы соска оставалась полной молока. Положите сосок в рот ребенку. Никогда не подпирайте бутылочку и не укладывайте ребенка спать с бутылочкой; это может заставить вашего ребенка подавиться.
Когда можно начинать кормить ребенка твердой пищей?
Большинство младенцев готовы к употреблению твердой пищи, когда они вдвое превышают свой вес при рождении и весят около 13 фунтов.Обычно это примерно 4-месячный возраст.
Обратите внимание на признаки того, что ваш ребенок готов к твердой пище. Она может быть готова, если:
- Она может сидеть на сиденье для кормления и хорошо держать голову.
- Она открывает рот и тянется за вашей едой.
- Она может перемещать еду с ложки в рот.
Дополнительная информация
Американская академия педиатрии
Последнее обновление: апрель 2019 г.
Какая вода лучше всего подходит для детского питания?
& vert; Маленькая связка
Компания Little Bundle поднимает планку детского питания, предлагая детские смеси высочайшего качества.Но выбор правильной формулы — это только первая часть уравнения. После того, как вы выбрали лучшую смесь для своего ребенка, вам нужно приготовить смесь. Когда родители достигают этой стадии процесса, они часто задают нам важный вопрос:
Какая вода лучше всего подходит для детских смесей?
Это руководство поможет вам понять, какую воду использовать для вашей смеси и как ее приготовить.
Лучшая вода для детского питания
Независимо от вашего источника воды, мы рекомендуем всегда кипятить воду перед смешиванием с формулой.Это убьет любые вредные бактерии, которые могут присутствовать в воде или порошковой смеси, сохраняя при этом как можно больше минералов в воде.
Водопроводная вода
Водопроводная вода — удобный и безопасный вариант, если вода не просиживалась перед использованием. Большая часть водопроводной воды содержит фтор, предотвращающий кариес. Однако слишком много фтора может привести к флюорозу эмали у детей, который вызывает появление белых полос на зубах.
Многие родители чередуют фторированную водопроводную воду и дистиллированную или фильтрованную воду.Также лучше, если уровень фтора в вашей воде ниже 0,7 мг на литр. Вы можете позвонить в свой город или ввести здесь свой почтовый индекс, чтобы узнать больше о безопасности и качестве воды в вашем районе.
Вода в бутылках
Когда вы в пути или у вас нет доступа к другим продуктам, вода в бутылках может быть полезна для смешивания с формулой. Это особенно полезно в поездках и незнакомых с безопасностью местного водоснабжения. Для вашего ребенка лучше всего выбирать воду в бутылках с низким содержанием натрия (менее 200 мг на литр) и сульфата (менее 250 мг на литр).
Фильтрованная вода (и как ее фильтровать)
Вы также можете использовать фильтрованную воду в смеси для вашего ребенка. Вы можете легко найти кувшины для воды, которые сделаны с системами быстрой фильтрации воды. Очень важно, чтобы вы меняли фильтр так часто, как предписывает продукт, чтобы ваша вода оставалась чистой.
Различные типы систем фильтрации фильтруют различные загрязнения. Этот рисунок от Рабочей группы по окружающей среде (EWG) — отличный ресурс, чтобы быстро определить, какой тип фильтра лучше всего в зависимости от ваших потребностей.
Например, чтобы отфильтровать фторид, вам понадобится фильтр с процессом очистки воды, специально созданный для эффективного удаления фторида и других нежелательных частиц из вашей воды.
Этапы приготовления детской смеси
Итак, теперь, когда вы выбрали источник воды в соответствии с вашей ситуацией и потребностями, вам нужно приготовить смесь безопасным и надежным способом. Этот процесс состоит из трех основных этапов.
Шаг 1. Кипячение воды
Сначала вымойте руки и простерилизуйте все оборудование.Доведите до кипения как минимум одну кварту (примерно один литр) воды в течение одной минуты, чтобы убедиться в отсутствии загрязнений. Перед смешиванием дайте воде остыть как минимум до 104 градусов по Фаренгейту. Убедитесь, что вода не остается более чем на 30 минут.
Шаг 2: Смешивание формулы
Важно, чтобы вы всегда строго следовали инструкциям на упаковке формулы. После закипания воды налейте в бутылку желаемое количество воды. Затем добавьте соответствующее количество порошка формулы, используя мерную ложку, входящую в комплект.Эта таблица кормления смесью содержит четкие рекомендации по количеству воды и порошковой смеси для использования в бутылочке вашего ребенка на разных стадиях роста.
Поместите ниппель и крышку на бутылку, затем встряхивайте в течение примерно 15 секунд, чтобы смешать порошок до полного растворения. Перед тем, как дать ребенку, убедитесь, что смесь остыла примерно до температуры тела (98,6 ° F).
Вы можете проверить температуру, капнув несколько капель на внутреннюю сторону запястья. Он должен быть теплым, но не горячим.Если ему нужно больше охлаждения, промойте его под холодной водой или поместите в холодильник. Когда все будет готово, немедленно дайте бутылочку своему ребенку.
Шаг 3: Сохранение приготовленной формулы
Если в бутылочке осталась смесь, ее необходимо выбросить в течение одного часа с начала кормления, поскольку бактерии изо рта вашего ребенка все еще могут расти в холодильнике.
Однако вы можете приготовить смесь, а затем сохранить ее, чтобы дать ребенку позже, следуя этим рекомендациям по правильному хранению:
- При комнатной температуре баллон можно оставлять не более двух часов.
- В холодильнике или пакете со льдом бутылку можно хранить четыре часа.
- В холодильнике баллон можно хранить не более 24 часов.
- Никогда не замораживайте приготовленную детскую смесь.
Давать ребенку смесь комнатной температуры или холодную смесь безопасно. Однако некоторые младенцы предпочитают тепло. Никогда не используйте микроволновую печь для подогрева смеси, так как это может вызвать горячие точки, которые могут обжечь рот вашего ребенка. Вместо этого поместите бутылку в таз, наполненный теплой водой, на несколько минут.