| Месяц | Очень низкий | Низкий | Ниже среднего | Средний | Выше среднего | Высокий | Очень высокий |
| 0 | 2 | 2.5 | 2.9 | 3.3 | 3.9 | 4.3 | 5.1 |
| 1 Месяц | 2.9 | 3.4 | 3.9 | 4.5 | 5.1 | 5.7 | 6.6 |
| 2 Месяца | 3.7 | 4.4 | 4.9 | 5.6 | 6.3 | 7 | 8.1 |
| 3 Месяца | 4.4 | 5.1 | 5.6 | 6.4 | 7.2 | 7.9 | 9.1 |
| 4 Месяца | 4.9 | 5.6 | 6.2 | 7 | 7. 9 9 | 8.6 | 9.8 |
| 5 Месяцев | 5.3 | 6.1 | 6.7 | 7.5 | 8.4 | 9.2 | 10.5 |
| 6 Месяцев | 5.6 | 6.4 | 7.1 | 7.9 | 8.9 | 9.7 | 11.1 |
| 7 Месяцев | 5.9 | 6.7 | 7.4 | 8.3 | 9.3 | 10.2 | 11.5 |
| 8 Месяцев | 6.1 | 7 | 7.7 | 8.6 | 9.6 | 10.5 | 12 |
| 9 Месяцев | 6.3 | 7.2 | 7.9 | 8.9 | 10 | 10.9 | 12.4 |
| 10 Месяцев | 6.5 | 7.5 | 8.2 | 9.2 | 10.3 | 11.2 | 12.8 |
| 11 Месяцев | 6. 7 7 | 7.7 | 8.4 | 9.4 | 10.5 | 11.5 | 13.1 |
| 1 год | 6.9 | 7.8 | 8.6 | 9.6 | 10.8 | 11.8 | 13.5 |
| 1 года 1 месяц | 7 | 8 | 8.8 | 9.9 | 11.1 | 12.1 | 13.8 |
| 1 года 2 месяца | 7.2 | 8.2 | 9 | 10.1 | 11.3 | 12.4 | 14.1 |
| 1 года 3 месяца | 7.3 | 8.4 | 9.2 | 10.3 | 11.6 | 12.7 | 14.5 |
| 1 года 4 месяца | 7.5 | 8.5 | 9.4 | 10.5 | 11.8 | 12.9 | 14.8 |
| 1 года 5 месяцев | 7.6 | 8. 7 7 | 9.6 | 10.7 | 12 | 13.2 | 15.1 |
| 1 года 6 месяцев | 7.7 | 8.9 | 9.7 | 10.9 | 12.3 | 13.5 | 15.4 |
| 1 года 7 месяцев | 7.9 | 9 | 9.9 | 11.1 | 12.5 | 13.7 | 15.7 |
| 1 года 8 месяцев | 8 | 9.2 | 10.1 | 11.3 | 12.7 | 14 | 16 |
| 1 года 9 месяцев | 8.2 | 9.3 | 10.3 | 11.5 | 13 | 14.3 | 16.4 |
| 1 года 10 месяцев | 8.3 | 9.5 | 10.5 | 11.8 | 13.2 | 14.5 | 16.7 |
| 1 года 11 месяцев | 8.4 | 9.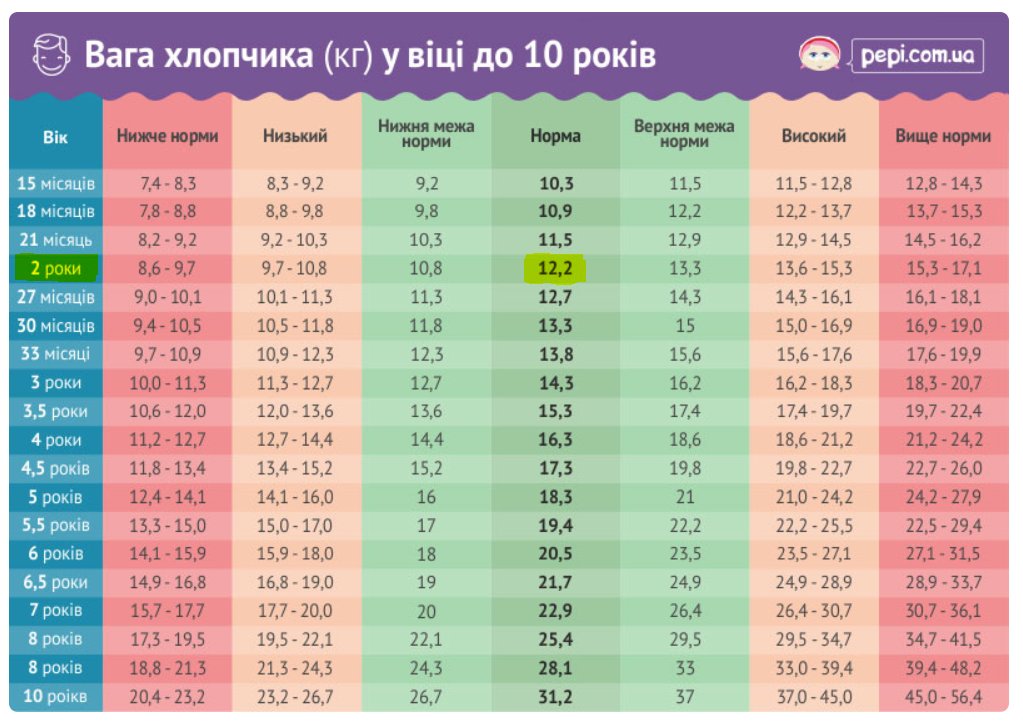 7 7 | 10.6 | 12 | 13.4 | 14.8 | 17 |
| 2 года | 8.5 | 9.8 | 10.8 | 12.2 | 13.7 | 15.1 | 17.3 |
| 2 года 1 месяц | 8.7 | 10 | 11 | 12.4 | 13.9 | 15.3 | 17.6 |
| 2 года 2 месяца | 8.8 | 10.1 | 11.1 | 12.5 | 14.1 | 15.6 | 18 |
| 2 года 3 месяца | 8.9 | 10.2 | 11.3 | 12.7 | 14.4 | 15.9 | 18.3 |
| 2 года 4 месяца | 9 | 10.4 | 11.5 | 12.9 | 14.6 | 16.1 | 18.6 |
| 2 года 5 месяцев | 9.2 | 10.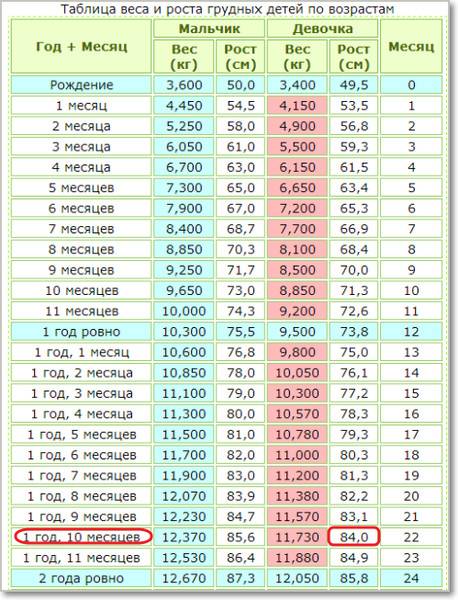 5 5 | 11.6 | 13.1 | 14.8 | 16.4 | 18.9 |
| 2 года 6 месяцев | 9.3 | 10.7 | 11.8 | 13.3 | 15 | 16.6 | 19.2 |
| 2 года 7 месяцев | 9.4 | 10.8 | 11.9 | 13.5 | 15.2 | 16.9 | 19.5 |
| 2 года 8 месяцев | 9.5 | 10.9 | 12.1 | 13.7 | 15.5 | 17.1 | 19.8 |
| 2 года 9 месяцев | 9.6 | 11.1 | 12.2 | 13.8 | 15.7 | 17.3 | 20.1 |
| 2 года 10 месяцев | 9.7 | 11.2 | 12.4 | 14 | 15.9 | 17.6 | 20.4 |
| 2 года 11 месяцев | 9. 8 8 | 11.3 | 12.5 | 14.2 | 16.1 | 17.8 | 20.7 |
| 3 года | 9.9 | 11.4 | 12.7 | 14.3 | 16.3 | 18 | 21 |
| 3 года 1 месяц | 10 | 11.6 | 12.8 | 14.5 | 16.5 | 18.3 | 21.2 |
| 3 года 2 месяца | 10.1 | 11.7 | 12.9 | 14.7 | 16.7 | 18.5 | 21.5 |
| 3 года 3 месяца | 10.2 | 11.8 | 13.1 | 14.8 | 16.9 | 18.7 | 21.8 |
| 3 года 4 месяца | 10.3 | 11.9 | 13.2 | 15 | 17.1 | 19 | 22.1 |
| 3 года 5 месяцев | 10. 4 4 | 12.1 | 13.4 | 15.2 | 17.3 | 19.2 | 22.4 |
| 3 года 6 месяцев | 10.5 | 12.2 | 13.5 | 15.3 | 17.5 | 19.4 | 22.7 |
| 3 года 7 месяцев | 10.6 | 12.3 | 13.6 | 15.5 | 17.7 | 19.7 | 23 |
| 3 года 8 месяцев | 10.7 | 12.4 | 13.8 | 15.7 | 17.9 | 19.9 | 23.3 |
| 3 года 9 месяцев | 10.8 | 12.5 | 13.9 | 15.8 | 18.1 | 20.1 | 23.6 |
| 3 года 10 месяцев | 10.9 | 12.7 | 14.1 | 16 | 18.3 | 20.4 | 23.9 |
| 3 года 11 месяцев | 11 | 12. 8 8 | 14.2 | 16.2 | 18.5 | 20.6 | 24.2 |
| 4 года | 11.1 | 12.9 | 14.3 | 16.3 | 18.7 | 20.9 | 24.5 |
| 4 года 1 месяц | 11.2 | 13 | 14.5 | 16.5 | 18.9 | 21.1 | 24.8 |
| 4 года 2 месяца | 11.3 | 13.1 | 14.6 | 16.7 | 19.1 | 21.3 | 25.1 |
| 4 года 3 месяца | 11.4 | 13.3 | 14.7 | 16.8 | 19.3 | 21.6 | 25.4 |
| 4 года 4 месяца | 11.5 | 13.4 | 14.9 | 17 | 19.5 | 21.8 | 25.7 |
| 4 года 5 месяцев | 11.6 | 13. 5 5 | 15 | 17.2 | 19.7 | 22.1 | 26 |
| 4 года 6 месяцев | 11.7 | 13.6 | 15.2 | 17.3 | 19.9 | 22.3 | 26.3 |
| 4 года 7 месяцев | 11.8 | 13.7 | 15.3 | 17.5 | 20.1 | 22.5 | 26.6 |
| 4 года 8 месяцев | 11.9 | 13.8 | 15.4 | 17.7 | 20.3 | 22.8 | 27 |
| 4 года 9 месяцев | 12 | 13.9 | 15.6 | 17.8 | 20.5 | 23 | 27.3 |
| 4 года 10 месяцев | 12 | 14.1 | 15.7 | 18 | 20.7 | 23.3 | 27.6 |
| 4 года 11 месяцев | 12. 1 1 | 14.2 | 15.8 | 18.2 | 20.9 | 23.5 | 27.9 |
| 5 лет | 12.2 | 14.3 | 16 | 18.3 | 21.1 | 23.8 | 28.2 |
ЧОДКБ — Главная страница
Вес и рост — первое, что узнает мама о своем ребенке. Пока малыш растет, родители часто сравнивают его с другими детьми не только по физическим, но и по интеллектуальным данным, и любое несоответствие вызывает много вопросов и волнений. Не секрет, что на развитие ребенка влияет уровень гормонов в организме. О том, как определить насколько гармонично и правильно развивается ребенок, и как избежать осложнения эндокринных патологий рассказывает главный внештатный детский эндокринолог Челябинской области, заведующая эндокринологическим отделением ЧОДКБ Эльвира Домрачева.
— Эльвира Геннадьевна, какие отклонение в росте и весе ребенка могут насторожить родителей и дадут повод обратиться к эндокринологу?
— К эндокринологу нужно обращаться, если рост и вес выше или ниже средних показателей для данного возраста. Что касается веса, то чаще всего к проблемам эндокринного характера относится именно избыток массы тела. Когда ребенок отстает в весе без отставания в росте – это, скорее всего, уже не эндокринная проблема. А вот отставание в росте – это сугубо наше заболевание. Если рост у ребенка существенно ниже нижней возрастной границы, то нужно обязательно обратиться к эндокринологу и определить, отчего происходит отставание. Это могут быть конституциональные особенности, либо недостаток гормонов.
Что касается веса, то чаще всего к проблемам эндокринного характера относится именно избыток массы тела. Когда ребенок отстает в весе без отставания в росте – это, скорее всего, уже не эндокринная проблема. А вот отставание в росте – это сугубо наше заболевание. Если рост у ребенка существенно ниже нижней возрастной границы, то нужно обязательно обратиться к эндокринологу и определить, отчего происходит отставание. Это могут быть конституциональные особенности, либо недостаток гормонов.
— Как часто у детей встречаются именно эндокринные патологии роста и веса?
-На диспансерном учете у эндокринолога состоит около 11,5 тысяч юных южноуральцев. То есть, заболеваемость эндокринной патологией по Челябинской области составляет примерно 38 больных на 100 тысяч детского населения. Из них пациентов с ожирением – около 25%. Но здесь учитываются только серьезные формы ожирения, которые требуют обязательного вмешательства специалиста. Детей с патологией роста немного – около 1,5% из всех заболевших. И только у 0,3% выявляется истинный дефицит гормона роста, лечение которого требует ежедневной и дорогостоящей терапии. Главная задача, которая стоит перед детским эндокринологом, — определить реальную причину дефицита или избытка роста и веса ребенка.
И только у 0,3% выявляется истинный дефицит гормона роста, лечение которого требует ежедневной и дорогостоящей терапии. Главная задача, которая стоит перед детским эндокринологом, — определить реальную причину дефицита или избытка роста и веса ребенка.
Например, для того, чтобы поставить диагноз истинного дефицита гормона роста, необходимо провести две специальные стимуляционные пробы с клофелином и инсулином. То есть, нужно заставить организм выбросить максимальное количество гормона роста. Тем детям, у которых вырабатывается недостаточное количество гормона, мы назначаем заместительную терапию. То есть, препараты применяются только при определенных показаниях и при точно поставленном диагнозе.
— Как родители могут определить, соответствует ли норме вес и рост ребенка?
— Существуют специальные таблицы показателей веса и роста у мальчиков и девочек до 18 лет. Их можно найти у каждого педиатра и сравнить. У эндокринологов есть специальные компьютерные программы, в которых учитываются дата рождения пациента, его пол, на каком сроке беременности он родился, вес и рост при рождении, исходные данные родителей, рост и вес на сегодняшний день. С помощью этих данных можно спрогнозировать конечный рост ребенка, оценить параметры роста и веса на сегодняшний день, а также определить скорость роста.
С помощью этих данных можно спрогнозировать конечный рост ребенка, оценить параметры роста и веса на сегодняшний день, а также определить скорость роста.
— То есть, родители должны прийти к педиатру и проконтролировать насколько гармонично развивается их ребенок?
— Так и нужно делать. Ведь главный помощник врача-эндокринолога – это педиатр. Он наблюдает малыша с первых дней жизни и следит за динамикой роста и веса ребенка, которые обязательно отмечает в амбулаторной карте. Например, за первый год жизни малыш должен вырасти примерно на 25 сантиметров, за второй-третий год – на 11-12 сантиметров. Потом ребенок должен прибавлять в росте не менее пяти сантиметров в год до периода полового развития. В подростковом возрасте происходит резкий скачок в росте. В этот период динамика роста должна быть больше. Вообще, на рост ребенка влияют гормоны щитовидной железы, непосредственно гормон роста и половые гормоны.
— Насколько вес и рост ребенка зависит от наследственности? Может ли у низкорослых родителей родиться высокий ребенок? Либо у полных родителей — худой? Часто полные родители даже не пытаются посадить ребенка с избыточной массой тела на диету или сделать его питание более рациональным, ссылаясь на то, что это бесполезно при генетической предрасположенности. Верно ли это?
Верно ли это?
— Динамика развития роста и веса детей определяется несколькими составляющими: наследственными факторами, составом питания и факторами окружающей среды, гормональным фоном. Конечно, генетические факторы имеют большое значение. Что касается, веса, то здесь решающую роль играют именно пищевые привычки семьи.
Если в семье кроме конституциональных факторов, заложен неверный стереотип питания, то есть преобладает печеное, сладкое, жирное, и при этом физическая нагрузка минимальна, то естественно у ребенка будет избыточный вес. Но если ребенка с конституциональной предрасположенностью к полноте перевести в другие условия: организовать правильное питание, увеличить физические нагрузки, — тогда и избыточного веса не будет.
— То есть можно бороться даже с конституцией?
— Да. Очевидно, что нормальный вес и рост ребенка возможны только при нормальном вскармливании. Но необходимо исключить эндокринную патологию, потому что некоторые формы ожирения возникают в следствие каких-то гормональных изменений. Но при любой форме ожирения главное — правильное питание. То есть не диета, а именно рациональное питание. Ведь при лечении ожирения в детском возрасте, врачи ограничены в выборе препаратов. Потому что практически все препараты, которые помогают избавиться от избыточной массы, разрешены только с 18 лет. В любом случае, нет такой волшебной таблетки, которую можно выпить и сразу же похудеть. Все лекарства работают на правильном питании.
Но при любой форме ожирения главное — правильное питание. То есть не диета, а именно рациональное питание. Ведь при лечении ожирения в детском возрасте, врачи ограничены в выборе препаратов. Потому что практически все препараты, которые помогают избавиться от избыточной массы, разрешены только с 18 лет. В любом случае, нет такой волшебной таблетки, которую можно выпить и сразу же похудеть. Все лекарства работают на правильном питании.
— Насколько важно рациональное питание для здорового ребенка? Могут ли привести к нарушениям так любимые детьми чипсы, газировки, фастфуд?
— В подобной пище много консервантов и химических добавок, которые плохо влияют на все виды обмена веществ. В итоге быстрое питание может разрушить углеводный и жировой обмен.
— Какие еще факторы могут спровоцировать эндокринные заболевания у детей?
— В первую очередь, конечно, наследственность. Многие эндокринные процессы зависят от особого строения иммунной системы, то есть многие заболевания аутоиммунны. Это когда у собственных клеток появляются клетки-убийцы, как, например, при сахарном диабете.
Это когда у собственных клеток появляются клетки-убийцы, как, например, при сахарном диабете.
Но нельзя сбрасывать со счетов и провоцирующие факторы. Чтобы спровоцировать какое-то наследственное заболевание, нужен определенный толчок либо стресс для организма. Например, частые детские инфекции могут послужить таким толчком. Поэтому мы всем рекомендуем делать прививки. Также с первых дней жизни должно быть рациональное вскармливание. Важно вести здоровый образ жизни и беречься от стрессов.
— Влияет ли на успеваемость и умственное развитие ребенка работа щитовидной железы?
— Конечно, влияет. За интеллектуальное развитие вкупе с другими механизмами отвечают гормоны щитовидной железы. Они считаются гормонами интеллекта. Поэтому если у ребенка снижена функция щитовидной железы, тогда он будет плохо учиться в школе.
— Значит, можно сказать, если ребенок плохо учится в школе, то, возможно, это связано с недостатком гормонов, а не ленью или нежеланием учиться?
— Возможно.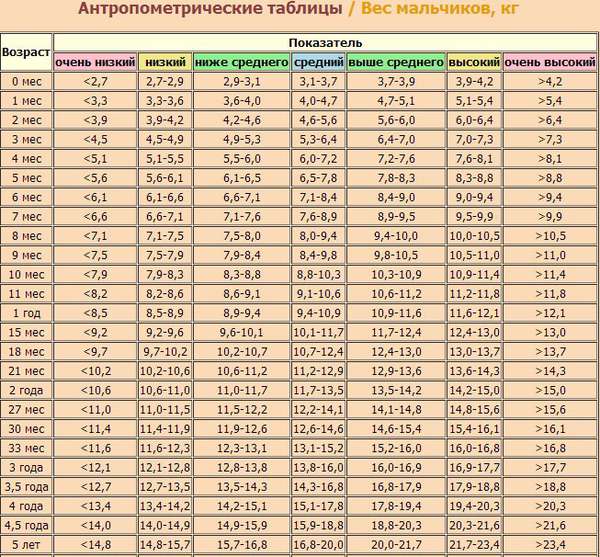 Но, конечно, не все проблемы нужно списывать на гормональные изменения.
Но, конечно, не все проблемы нужно списывать на гормональные изменения.
— Если у ребенка наследственная предрасположенность к заболеваниям щитовидной железы, можно ли принимать препараты в профилактических целях?
— Прежде чем что–то назначать в целях профилактики в случае наследственной предрасположенности, сначала нужно прийти на консультацию к эндокринологу, чтобы врач обследовал исходную функцию и структуру щитовидной железы, сдать минимум анализов и сделать УЗИ. Если отклонений нет, то в качестве профилактики можно принимать препараты йода.
— Даже абсолютно здоровым детям стоит принимать йод?
— Да. Или элементарно использовать в питании йодированную соль для профилактики зоба. Мы же живем в йододефицитном регионе.
— Йод необходим детям с грудного возраста?
— Да. Если ребенок на грудном вскармливании и у мамы нет нарушений функции щитовидной железы, то во время беременности и весь период кормления грудью мама обязательно должна получать препараты йода (йодомарин, йодбаланс).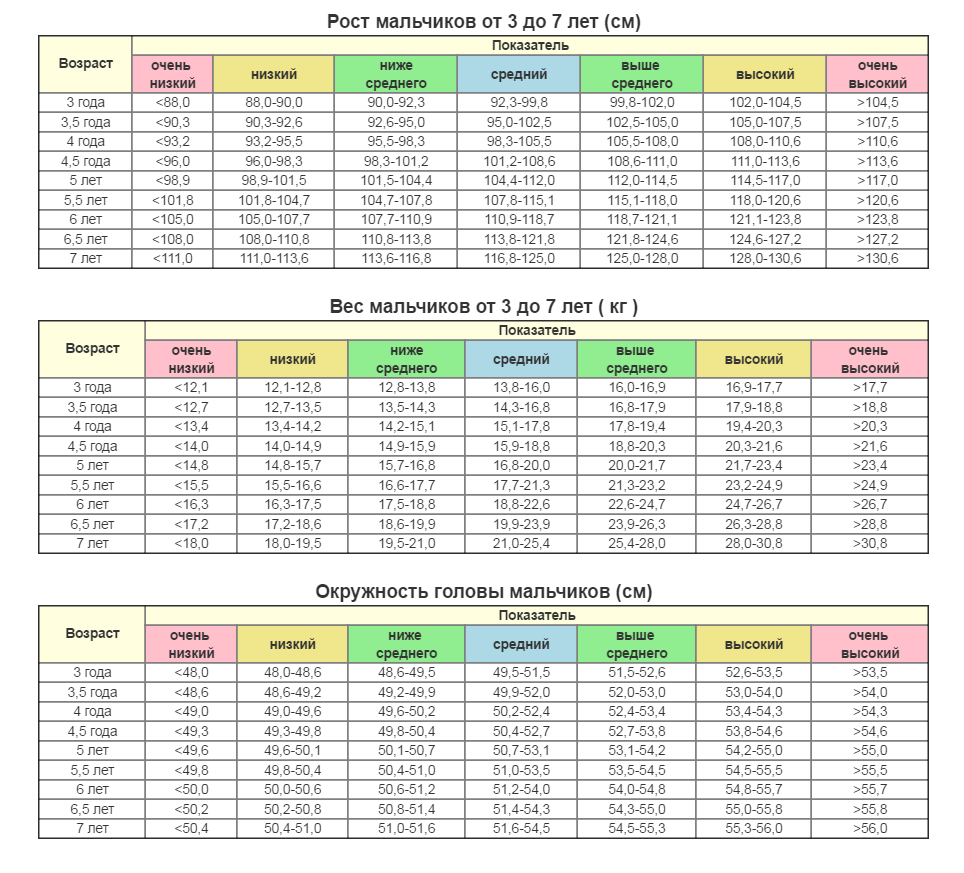 Причем доза должна быть даже больше, чем рекомендуется взрослым. То есть 200-250 микрограммов йода ежедневно. Тогда ребенок будет в достаточных количествах получать йод через грудное молоко. Если малыш находится на искусственном вскармливании, то тогда нужно уточнить, входит ли йод в состав смеси. А дальше уже в зависимости от характера вскармливания, решать: нужны ли малышу препараты йода.
Причем доза должна быть даже больше, чем рекомендуется взрослым. То есть 200-250 микрограммов йода ежедневно. Тогда ребенок будет в достаточных количествах получать йод через грудное молоко. Если малыш находится на искусственном вскармливании, то тогда нужно уточнить, входит ли йод в состав смеси. А дальше уже в зависимости от характера вскармливания, решать: нужны ли малышу препараты йода.
— Насколько важно следить за уровнем гормонов будущей маме? Значит ли это, что при недостатке гормонов у мамы во время беременности, ребенок в последствие может отставать в развитии?
— Во время беременности не только женщина обеспечивает плод, но и от плода тоже забирается часть гормонов. Поэтому беременность обязательно должна быть планируемая. До беременности всем будущим мамам необходимо обследовать функцию щитовидной железы. Если она нарушена, то сначала нужно эту функцию восстановить, а потом уже планировать беременность. Во время беременности обязательно надо контролировать функцию щитовидной железы, потому что недостаток гормонов у матери может негативно сказаться на ребенке.
— Если у женщины проблемы с щитовидной железой, то она уже не сможет родить здорового ребенка?
— Может. Нужно только скомпенсировать функцию щитовидной железы.
— В малых городах Челябинской области редко ведут прием эндокринологи. Могут ли родители привезти ребенка на консультацию из других населенных пунктов в ЧОДКБ?
— Конечно. У нас в областной консультативной поликлинике ведет прием детский эндокринолог. Существует предварительная запись, можно также записаться по интернету либо через свою поликлинику. В Челябинске два эндокринологических отделения — в ЧОДКБ и МУЗ ДГКБ №8. Детские эндокринологи также вдут прем в Магнитогорске – 3 специалиста, в Миассе — 2 специалиста и по одному в Златоусте, Сатке, Озерске и Снежинске . Есть детский эндокринолог и в каждом районе Челябинска, еще семь врачей работают с детьми в стационаре.
— То есть можно назвать точное количество детских эндокринологов по области?
— Всего 27 эндокринологов принимают детей по Челябинской области.
— Это достаточно?
— Норма по России 1 детский эндокринолог на 20 тысяч детского населения. У нас эта цифра составляет 1 врач на 30 тысяч детского населения.
— С тех районов, где нет эндокринолога, приезжают в областную больницу?
— Да, они приезжают на консультацию к нам. Взрослые эндокринологи также частично осуществляют детские приемы. Врачи, занимающиеся со взрослыми людьми, хорошо знают все то, что нужно для лечения детских патологий.
— Эндокринологи проверяют детей в профилактических целях?
— Да. В настоящее время налажено тесное сотрудничество с областным перинатальным центром, что позволяет на современном уровне своевременно выявлять и обследовать новорожденных детей с положительным скрининг-обследованием на гипотиреоз, адреногенитальный синдром. В рамках национального проекта «Здоровье» предусмотрено проведение массового обследования подростков в период полового развития и дошкольников в 6-7 лет на предмет патологии щитовидной железы.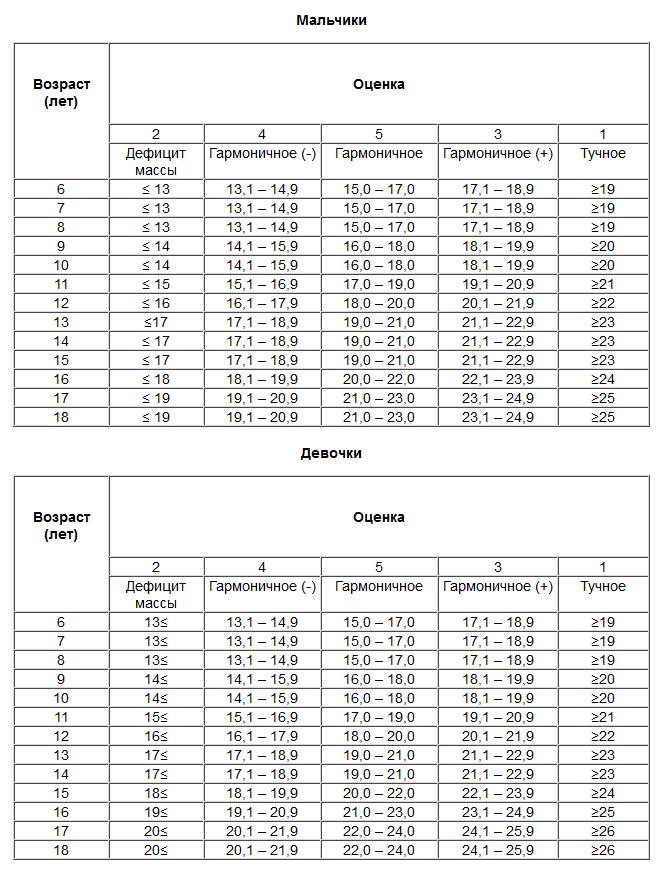 Без своевременно назначенного лечения некоторые эндокринные заболевания у детей приводят к ранней инвалидизации ребенка без возможности поздней реабилитации. В прошлом году эндокринологами было профилактически осмотрено 94 тысячи 665 детей по области.
Без своевременно назначенного лечения некоторые эндокринные заболевания у детей приводят к ранней инвалидизации ребенка без возможности поздней реабилитации. В прошлом году эндокринологами было профилактически осмотрено 94 тысячи 665 детей по области.
— Много было выявлено заболеваний?
— Патология выявляется у 18-19% осмотренных. Конечно, на первом месте – патология щитовидной железы – 95%. Остальные 5% приходится на отставание в росте и избыточную массу.
Ольга Мельчакова, информационное агентство «Уралпресс».
Таблица роста ребенка в 1 год: нормы и особенности взросления
Первый год жизни ребенка – самый важный, ведь происходит становление, формирование и развитие всех органов, систем, отделов. Именно поэтому врачи регулярно и тщательно проводят исследования, замеры и осмотры малышей. На основании таких сведений составляется таблица роста ребенка в 1 год, где отражаются цифры роста, массы тела, окружности головы, размеры ноги, а иногда даже одежды ребенка.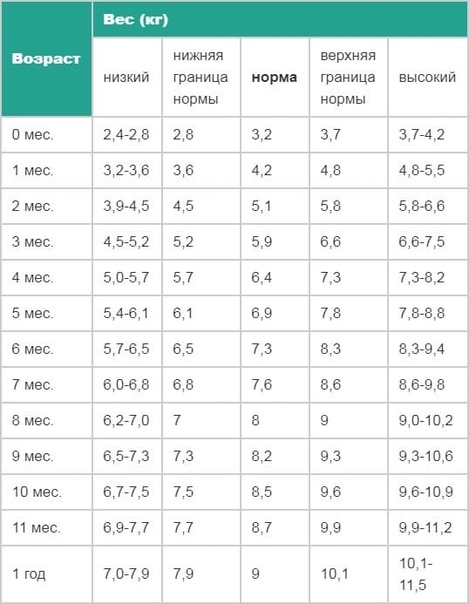
Ежемесячная прибавка веса и роста карапуза является отражением его правильного взросления, а отклонения от нормы должны иметь причину и объяснение. Если какие-либо параметры выходят за пределы нормы, педиатр может сделать вывод о неправильном развитии.
Особенности понимания и использования таблиц роста
Основные параметры, которые контролируются педиатрами, – это рост и вес ребенка в 1 год. Таблица с этими сведениями обычно содержит также цифры окружности головы и грудной клетки. На основании этой информации врач определяет, правильно ли растет и развивается малыш. При этом он учитывает особенности питания, наследственность, домашнюю обстановку и экологические условия. Ведь все эти факторы могут оказывать влияние на темпы роста малыша.
В левом столбце таблицы расположены этапы взросления: до года — по месяцам, затем каждые 6 месяцев, а после 3 лет – по годам. Верхняя строчка – это измеряемые параметры, а на пересечении столбцов и строк находятся нужные значения.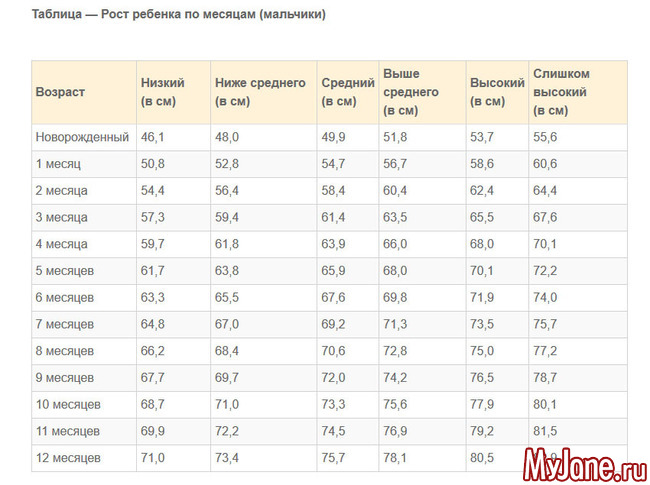 При этом родителям важно понимать, что в таблице приведены усредненные показатели, и при отклонении фактических параметров паниковать раньше времени не стоит.
При этом родителям важно понимать, что в таблице приведены усредненные показатели, и при отклонении фактических параметров паниковать раньше времени не стоит.
| Возраст | Масса тела (гр) | Прибавка веса за месяц | Рост ( см) | Прибавка роста за месяц(см) | Окружность головы( см) | Окружность груди( см) |
|---|---|---|---|---|---|---|
| новорожденный | 3100-3400 | — | 50-51 | — | 34-35 | 32-34 |
| 1 мес | 3700-4100 | 600 | 54-55 | 3 | 36-37 | 35-36 |
| 2 мес | 4500-4900 | 800 | 55-59 | 3 | 38-39 | 37-38 |
| 3 мес | 5200-5600 | 800 | 60-62 | 2,5 | 40-41 | 39-40 |
| 4 мес | 5900-6300 | 750 | 62-65 | 2,5 | 41-42 | 41-42 |
| 5 мес | 6500-6800 | 700 | 64-68 | 2 | 42-43 | 43-44 |
| 6 мес | 7100-7400 | 650 | 65-70 | 2 | 43-44 | 45-46 |
| 7 мес | 7600-8100 | 600 | 68-72 | 2 | 43,5-44,5 | 45,5-46,5 |
| 8 мес | 8100-8500 | 550 | 69-74 | 2 | 44-45 | 46-47 |
| 9 мес | 8600-9000 | 500 | 70-75 | 1,5 | 44,5-45,5 | 46,5-47,5 |
| 10 мес | 9100-9500 | 450 | 71-76 | 1,5 | 45-46 | 47-48 |
| 11 мес | 9500-10000 | 400 | 72-78 | 1,5 | 45,5-46,5 | 47,5-48,5 |
| 12 мес | 10000-10800 | 350 | 74-80 | 1,5 | 46-47 | 48-49 |
| 1,5 года | 11100-11500 | * | 80-82 | * | ||
| 2 года | 12300-12700 | * | 84-86 | * | ||
| 2,5 года | 13900-14300 | * | 93-94 | * | ||
| 3 года | 14700-15100 | * | 95-96 | * |
Анастасия, мама годовалой Ирочки: «Иришка родилась с весом 2 кг 700 г, она была маленькая. Я тоже по своей структуре маленькая, рост всего 164 см. И хотя дочь была на грудном вскармливании, кушала всегда хорошо, но набирали мы массу медленно. Мне повезло с нашим педиатром. Женщина молодая и образованная, она сразу учла все особенности моего телосложения, проконтролировала приемы пищи и не ориентировалась на норму прибавки веса. Хотя по всем таблицам мы до нее не дотягивали. Сейчас в годик Ира тоже меньше своих сверстников, но здоровая, активная и отлично кушает».
Я тоже по своей структуре маленькая, рост всего 164 см. И хотя дочь была на грудном вскармливании, кушала всегда хорошо, но набирали мы массу медленно. Мне повезло с нашим педиатром. Женщина молодая и образованная, она сразу учла все особенности моего телосложения, проконтролировала приемы пищи и не ориентировалась на норму прибавки веса. Хотя по всем таблицам мы до нее не дотягивали. Сейчас в годик Ира тоже меньше своих сверстников, но здоровая, активная и отлично кушает».
Нормы роста по версии ВОЗ и отечественных педиатров
Основные нормы роста и веса детей, принятые во всем мире, устанавливает Всемирная Организация Здравоохранения. Они основаны на многочисленных исследованиях детей из разных стран, а последнее обновление информации было сделано в 2006 году. При этом показатели веса и роста мальчиков и девочек прописаны отдельно, поскольку имеют незначительные отличия.
Педиатры из России тоже ведут свою статистику, однако эти сведения не так расплывчаты, как данные ВОЗ, поскольку учитывают географические и национальные особенности. Отечественные дети чаще находятся на грудном вскармливании за редким исключением, тогда как мировая статистика включает различные случаи.
Отечественные дети чаще находятся на грудном вскармливании за редким исключением, тогда как мировая статистика включает различные случаи.
Несмотря на небольшие различия сведения специалистов ВОЗ и России, одна закономерность остается неизменной: мальчики рождаются тяжелее и выше ростом, чем девочки. Поэтому и ежемесячная прибавка у мальчиков обычно больше. После года рост и вес ребенка увеличиваются медленнее, чем за предыдущие 12 месяцев.
Разновидности таблиц роста ребенка
Кроме таблиц роста и веса детей в возрасте до года и после, существуют также другие разновидности сведений, которые актуальны для подрастающих малышей. Например, таблица одежды ребенка в 1 год помогает родителям или другим родственникам определиться с тем, какие вещи нужно покупать карапузу. Особенно если нет возможности померить предмет одежды на ребенка.
Таблица роста ноги ребенка до 2 лет дает возможность определиться с размерами обуви для малыша. При этом родители могут не только сделать замеры ножки, чтобы понять, какие именно туфли или кроссовки нужно купить, но и предположить, какую обувь можно приобрести на вырост. Многие родители признаются, что любые таблицы по взрослению детей полезны и нужны для регулярного использования. Хотя гораздо интереснее и увлекательнее следить за ростом малыша на практике, чем сверяясь с различными таблицами.
Многие родители признаются, что любые таблицы по взрослению детей полезны и нужны для регулярного использования. Хотя гораздо интереснее и увлекательнее следить за ростом малыша на практике, чем сверяясь с различными таблицами.
Видео по теме:
ОБРАЗЦОВ ДЕТСКОЙ СМЕРТИ В АМЕРИКЕ — Когда дети умирают
Простой ребенок, который легко дышит, И ощущает свою жизнь каждой конечностью, Что он должен знать о смерти?
Уильям Вордсворт, 1798
В 1999 году дети в возрасте от 0 до 19 лет составляли 29 процентов, или 77,8 миллиона, от 272,7 миллиона населения США (Перепись США, 2001). Отражая в целом хорошее здоровье, на детей приходилось только 2 процента всех смертей — около 55 000 по сравнению с более чем полмиллионом смертей среди взрослых в возрасте от 20 до 64 лет и 1 года.8 миллионов для лиц в возрасте 65 лет и старше (NCHS, 2001a). 1 Скрытая надежда Вордсворта сегодня стала реальностью гораздо больше, чем 200 лет назад, когда умерли двое младших детей поэта.
1 Скрытая надежда Вордсворта сегодня стала реальностью гораздо больше, чем 200 лет назад, когда умерли двое младших детей поэта.
В этой главе обобщена информация об уровне смертности и основных причинах смерти детей разного возраста. Он также рассматривает информацию о том, где умирают дети. Однако обсуждение начинается с того, что опасные для жизни болезни и смерть в детстве кратко рассматриваются в более широком контексте здоровья и болезней детей в Соединенных Штатах.Глава заканчивается кратким обсуждением выводов и последствий для медицинских работников и политиков.
ДЕТСКАЯ СМЕРТЬ В КОНТЕКСТЕ УЛУЧШЕНИЯ ЗДОРОВЬЯ РЕБЕНКА
Любое обсуждение смерти в детстве и опыта детей и семей, живущих с опасными для жизни проблемами со здоровьем, следует рассматривать в контексте здоровья ребенка, поскольку оно улучшилось за последние годы. век. Во-первых, в США смерть в детстве стала скорее редкостью, чем обычным явлением. Во-вторых, изменились причины смерти в детстве.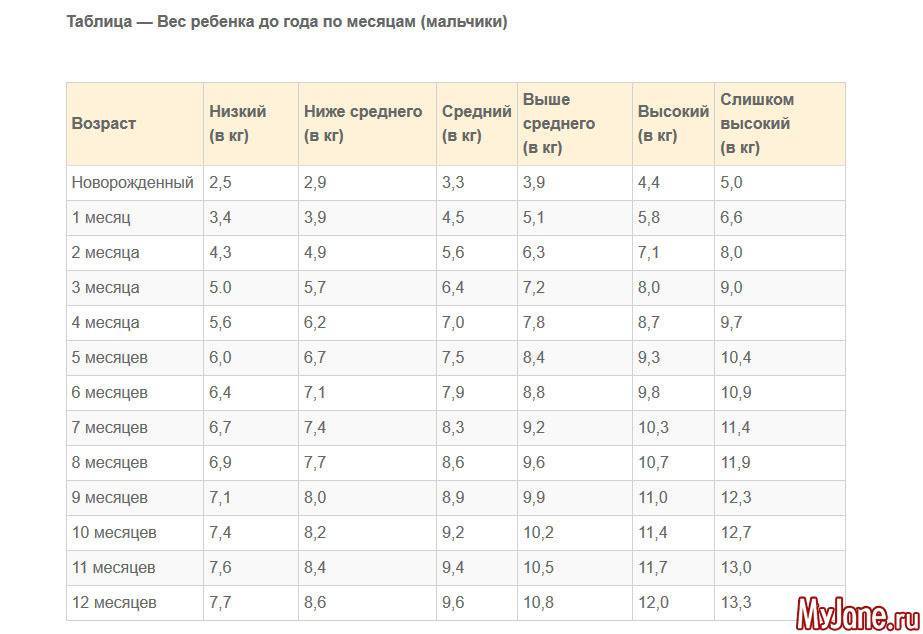 В-третьих, у детей разные модели смертности, чем у взрослых. В-четвертых, хотя сейчас большинство детей здоровы, значительная их часть живет с серьезными проблемами со здоровьем.
В-третьих, у детей разные модели смертности, чем у взрослых. В-четвертых, хотя сейчас большинство детей здоровы, значительная их часть живет с серьезными проблемами со здоровьем.
Смерть в детстве больше не ожидается
В 1900 году 30 процентов всех смертей в США приходилось на детей в возрасте до 5 лет по сравнению с 1,4 процента в 1999 году (CDC, 1999a; NCHS, 2001a). Младенческая смертность снизилась с примерно 100 смертей на 1000 живорождений в 1915 году (первый год, за который были доступны данные для расчета коэффициента младенческой смертности) до 29.2 случая смерти на 1000 рождений в 1950 г. и 7,1 на 1000 рождений в 1999 г. (CDC, 1999b; NCHS, 2001a). 2
Это снижение смертности отражает вековые достижения в области общественного здравоохранения, уровня жизни, медицинской науки и технологий, а также клинической практики. Многие младенцы, которые раньше умерли бы от недоношенности, осложнений при родах и врожденных аномалий (врожденных дефектов), теперь выживают. Дети, которые раньше умерли бы от множества детских инфекций, сегодня живут здоровыми и долгими благодаря улучшениям в области санитарии, вакцинам и антибиотикам.В Соединенных Штатах средняя продолжительность жизни при рождении выросла с менее 50 лет в 1900 году до более 76 лет в 1999 году, в значительной мере благодаря продолжающемуся сокращению младенческой и детской смертности (NCHS, 2001c).
Дети, которые раньше умерли бы от множества детских инфекций, сегодня живут здоровыми и долгими благодаря улучшениям в области санитарии, вакцинам и антибиотикам.В Соединенных Штатах средняя продолжительность жизни при рождении выросла с менее 50 лет в 1900 году до более 76 лет в 1999 году, в значительной мере благодаря продолжающемуся сокращению младенческой и детской смертности (NCHS, 2001c).
Тем не менее, каждый год в этой стране тысячи родителей теряют своих детей из-за таких заболеваний, как недоношенность, врожденные аномалии, травмы и такие болезни, как рак и болезни сердца. Эти смерти коснулись еще тысяч братьев и сестер, бабушек и дедушек, других членов семьи, друзей, соседей, одноклассников и профессиональных опекунов.Вместо того, чтобы быть печальным, но обычным семейным опытом, смерть в детстве теперь выделяется как особая трагедия, по крайней мере, в таких развитых странах, как Соединенные Штаты.
Основные причины смерти в детстве изменились
В 1900 году пневмония и грипп, туберкулез и энтерит с диареей были тремя основными причинами смерти в Соединенных Штатах, и на детей в возрасте до 5 лет приходилось 40 процентов всех смертей от них. инфекции (CDC, 1999a). Сегодня только пневмония (в сочетании с гриппом) входит в десятку основных причин смерти в целом или среди детей.Существенное снижение смертности продолжается в последние десятилетия. За последние 40 лет младенческая смертность от пневмонии и гриппа снизилась с 314 на 100 000 живорождений в 1960 г. до 8 на 100 000 в 1999 г. (Singh and Yu, 1995; NCHS, 2001b). По мере снижения значимости смертности от инфекционных заболеваний непреднамеренные и преднамеренные травмы стали ведущими причинами смерти, особенно среди детей младенческого возраста.
инфекции (CDC, 1999a). Сегодня только пневмония (в сочетании с гриппом) входит в десятку основных причин смерти в целом или среди детей.Существенное снижение смертности продолжается в последние десятилетия. За последние 40 лет младенческая смертность от пневмонии и гриппа снизилась с 314 на 100 000 живорождений в 1960 г. до 8 на 100 000 в 1999 г. (Singh and Yu, 1995; NCHS, 2001b). По мере снижения значимости смертности от инфекционных заболеваний непреднамеренные и преднамеренные травмы стали ведущими причинами смерти, особенно среди детей младенческого возраста.
В 1960 году младенческая смертность в результате короткой беременности / низкой массы тела при рождении и врожденных аномалий (описанных в федеральных отчетах как «врожденные пороки развития, деформации и хромосомные аномалии») составляла 457 и 361 на 100 000 живорождений, соответственно (Singh и Ю, 1995).К 1999 году эти показатели снизились до 111 и 138 на 100 000 человек соответственно (NCHS, 2001b).
Совсем недавно смертность от синдрома внезапной детской смерти (СВДС), о котором впервые было сообщено как о отдельной причине смерти в 1973 году, существенно снизилась — более чем на треть в период с 1992 по 1996 год, с тех пор продолжая снижаться (Willinger et al. др., 1998; НЧС, 2000б). Однако СВДС по-прежнему является третьей по значимости причиной младенческой смертности в этой стране.
др., 1998; НЧС, 2000б). Однако СВДС по-прежнему является третьей по значимости причиной младенческой смертности в этой стране.
Дети имеют разные модели смертности, чем взрослые
Как показано в (где используются более широкие возрастные категории, чем те, которые используются далее в этой главе), основные причины смерти значительно различаются для детей по сравнению со взрослыми, особенно пожилыми людьми.Для младенцев основными причинами смерти являются врожденные аномалии (очень разнообразная группа пороков развития и других состояний), расстройства, связанные с короткой беременностью и низкой массой тела при рождении, а также синдром внезапной детской смерти. Для детей старшего возраста и подростков возрастает значение смертности от непреднамеренных и преднамеренных травм. Среди взрослых с возрастом относительный вклад травм уменьшается, а показатели смертности, связанные с хроническими заболеваниями, такими как болезни сердца, резко возрастают.Начиная с подросткового возраста, увеличение возраста также приводит к увеличению причин смерти, связанных с индивидуальным поведением, включая диету, физические упражнения, курение, употребление алкоголя и подобные факторы.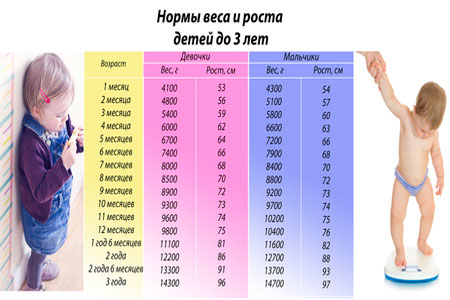
ТАБЛИЦА 2.1
Десять основных причин смерти, число смертей с разбивкой по причинам и общим и общий уровень смертности по возрастным группам (1999).
показывает процентную долю всех смертей в детстве, обусловленных основными причинами детской смертности. показывает долю всех смертей в данной возрастной группе, приходящуюся на пять основных причин смерти.Для большинства возрастных групп на несколько причин смерти приходится от двух третей до трех четвертей всех смертей. Основное исключение составляют младенцы, которые умирают от более широкого круга медицинских проблем, что более подробно обсуждается ниже.
РИСУНОК 2.1
Процент от общего детства по основным причинам (1999). ИСТОЧНИК: НЧС, 2001а.
ТАБЛИЦА 2.2
Процент всех смертей от пяти основных основных причин по возрасту (1999 г.).
Большинство детей здоровы, но многие из них живут с серьезными проблемами со здоровьем
Хотя экспертов беспокоят долгосрочные последствия для здоровья таких распространенных проблем, как ювенальное ожирение и недостаток физических упражнений, большинство детей здоровы.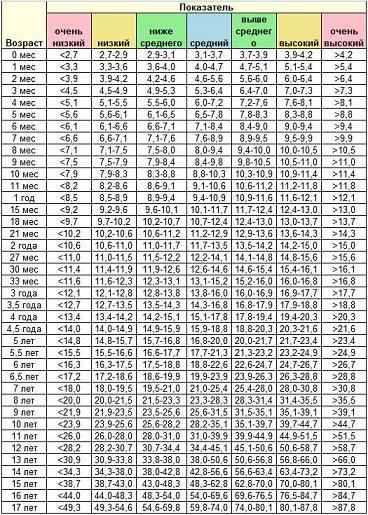 Тем не менее, многие дети живут с особыми потребностями в медицинской помощи, отчасти потому, что медицинские и клинические достижения позволяют спасти и продлить жизнь детей, которые в прежние времена умерли бы от недоношенности, врожденных аномалий, травм и других проблем.
Тем не менее, многие дети живут с особыми потребностями в медицинской помощи, отчасти потому, что медицинские и клинические достижения позволяют спасти и продлить жизнь детей, которые в прежние времена умерли бы от недоношенности, врожденных аномалий, травм и других проблем.
Согласно определению Бюро по охране здоровья матери и ребенка Министерства здравоохранения и социальных служб США, дети с особыми медицинскими потребностями «имеют или подвергаются повышенному риску хронического физического, связанного с развитием, поведенческого или эмоционального состояния и.. . также нуждаются в медицинских и сопутствующих услугах такого типа или объема, которые превышают те, которые обычно требуются детям »(McPherson et al., 1998, стр. 138). 3 Эти состояния включают церебральный паралич, потерю зрения, серповидно-клеточную анемию, астму, умственную отсталость, аутизм и серьезные нарушения обучения (NRC, 1996; Newacheck et al., 1998).
Newacheck (2000) подсчитал, что около 18 процентов детей (более 12 миллионов) имеют особые потребности в медицинской помощи, которые варьируются от скромных до чрезвычайных.У большинства из них есть заболевания, которые, как ожидается, не приведут к смерти в детстве. Из примерно 12,8 миллиона человек, нуждающихся в длительном уходе на дому или в другом месте, примерно 384 000 были детьми (Национальная академия по проблемам старения, 1997).
Исследование Feudtner et al. (2001) показало, что сложные хронические заболевания, такие как рак и сердечно-сосудистые проблемы, явились причиной почти 15 200 смертей среди людей в возрасте от 0 до 24 лет в 1997 году. Возрастной диапазон от 0 до 19 лет, обсуждаемый в этой главе.Исследователи подсчитали, что в любой конкретный день около 5000 из этих людей находились на последних шести месяцах жизни и потенциально могли получить помощь в хосписе на основании ограничительных критериев права на участие в программе Medicaid.
Рабочая группа по педиатрической паллиативной помощи подсчитала, что около 8600 детей в любой день смогут воспользоваться услугами паллиативной помощи из-за их ограниченной продолжительности жизни и серьезных потребностей (ChIPPS, 2001). Эта оценка не увязывала потенциальную выгоду с предполагаемой продолжительностью жизни в шесть месяцев или меньше, что является критерием для получения льгот по программам Medicare или Medicaid в хосписах.
Некоторым детям, которые умирают от серьезных острых проблем, могут потребоваться интенсивные паллиативные услуги или услуги хосписа на несколько дней или даже часов, тогда как детям со сложными хроническими проблемами могут потребоваться в основном периодические услуги в течение нескольких месяцев или лет. Значительный процент детей не смогут воспользоваться паллиативными услугами или услугами хосписа, потому что они умирают внезапно и неожиданно, оставляя опекунов заботиться о семье покойного.
В следующих трех разделах этой главы рассматриваются коэффициенты смертности и основные причины смерти детей по широким возрастным группам.В последующих разделах рассматриваются социально-экономические и другие различия в уровнях смертности и причинах смерти.
СМЕРТЬ МЛАДЕНЦА, ПЛОДА И ПЕРИНАТА
Поскольку так много смертей происходит во время беременности и в первый год после рождения и поскольку понимание причин таких смертей представляет особый интерес, был разработан ряд терминов для их описания и различения. летальные исходы. перечисляет наиболее широко используемые термины и их определения, а также включает другие общие термины и определения, относящиеся к этому периоду.
ТАБЛИЦА 2.3
Терминология, относящаяся к младенцам и плодам.
Коэффициенты смертности и число
, который показывает тенденции младенческой, внутриутробной и перинатальной смертности с 1950 года, свидетельствует о продолжающемся снижении смертности за последние полвека. В 1999 году уровень младенческой смертности в Соединенных Штатах достиг минимума и составил 7,1 младенческих смертей на 1000 живорождений, или 28 371 младенческую смерть в целом. После младенчества уровень смертности значительно снижается и не поднимется до аналогичных показателей, пока люди не достигнут 50 лет.
ТАБЛИЦА 2.4
Уровни младенческой, фетальной и перинатальной смертности, отдельные годы 1950–1999.
На первом году жизни умирает больше детей, чем за все остальные годы детства вместе взятые (27 937 младенцев по сравнению с 26 622 детьми в возрасте от 1 до 19 лет в 1999 г.) (см.). Две трети младенческих смертей приходится на неонатальный период (18 728 из 27 937 смертей).
РИСУНОК 2.2
Процент от общего числа детских смертей по возрастным группам (1999 г.). ИСТОЧНИК: НЧС, 2001б.
Из примерно 6.2 миллиона беременностей ежегодно, около 63 процентов заканчиваются рождением живого ребенка, 20 процентов — искусственным абортом и 15 процентов — смертью плода (Martin and Hoyert, 2001). Девяносто процентов спонтанной гибели плода происходит в течение первых 20 недель беременности. Многие из них заканчиваются так рано, что беременность не удается распознать. Наибольшее снижение показателей внутриутробной смертности за последние десятилетия произошло в позднем внутриутробном периоде.
Основные причины младенческой смерти
Понимание общих причин младенческой смерти важно для понимания потенциальной роли поддерживающей помощи для этих детей и их семей.сообщает о пяти основных причинах младенческой, неонатальной и постнеонатальной смерти. На эти причины приходится примерно 54 процента всех младенческих смертей. Напротив, следующие пять причин (осложнения со стороны плаценты, пуповины и оболочек; инфекции; непреднамеренные травмы; внутриутробная гипоксия и асфиксия при рождении; пневмония и грипп) составляют примерно 14 процентов смертей.
ТАБЛИЦА 2.5
Пять основных причин младенческой, неонатальной и постнеонатальной смертности и общего числа смертей (1999).
Врожденные аномалии и расстройства, связанные с короткой беременностью и неуточненной низкой массой тела при рождении, являются основными причинами неонатальной смертности. В постнеонатальный период относительная важность СВДС, непреднамеренных и преднамеренных травм возрастает, хотя общий уровень смертности значительно ниже. Врожденные аномалии также вызывают смерть детей младенческого возраста, но в меньшей степени, потому что большинство детей с проблемами, которые могут оказаться смертельными, уже умерли.
Feudtner и его коллеги (2001) сообщили, что около четверти всех младенческих смертей в штате Вашингтон в период с 1980 по 1998 год были связаны со сложными хроническими состояниями, такими как пороки развития сердца, головного мозга и позвоночника, а остальные относительно равномерно распределялись между травмами и пороками развития позвоночника. другие острые события (например, крайняя недоношенность, СВДС, респираторный дистресс-синдром). Для всей группы детей примерно пятая часть всех смертей была связана с хроническими комплексными состояниями.
Врожденные аномалии
Врожденные аномалии, обнаруженные до или после рождения, могут затрагивать любую часть младенца.(Федеральные отчеты о смертности относятся к «врожденным порокам, деформациям и хромосомным аномалиям» [NCHS, 2001b, стр. 71].) Определения различаются. Например, один источник определяет их как «структурные дефекты, присутствующие при рождении» ( Merck Manual, 2001, Chapter 261). Другое определение — «существующее при рождении, относящееся к определенным умственным или физическим чертам, аномалиям, порокам развития, заболеваниям и т. Д., Которые могут быть наследственными или возникшими в результате влияния, происходящего во время беременности до момента рождения» ( Медицинский словарь Стедмана, 1995).Врожденные аномалии могут быть наследственными или спорадическими (например, возникать de novo во время эмбрионального развития). Некоторые из них легко обнаруживаются при физикальном осмотре при рождении, тогда как другие можно обнаружить только с помощью радиологического, генетического или другого тестирования. Многие дефекты могут быть обнаружены до рождения при ультразвуковом исследовании или исследовании образцов жидкости или тканей.
Врожденные аномалии могут быть вызваны факторами окружающей среды плода (например, воздействием лекарств, инфекцией, недостаточностью питания матери, травмой) или хромосомными или генетическими аномалиями (которые могут быть наследственными или спонтанными).Примерно один новорожденный из 100 имеет наследственную аномалию, и примерно у 1 из 200 есть наследственное нарушение обмена веществ или аномалия половых хромосом (Shapiro, 2000). Большинство аномалий не смертельны, и большинство из них (например, лишний палец, палец ноги или сосок) мало влияют на здоровье ребенка. Наиболее серьезные структурные аномалии влияют на формирование сердца, мозга или других жизненно важных органов, а многие смертельные наследственные нарушения связаны с нервно-мышечными или метаболическими функциями.
Врожденный порок сердца — основная причина смерти детей с врожденными аномалиями, но он все еще встречается только у 0.От 5 до 0,8 процента живорождений. Частота сердечных аномалий выше среди случаев гибели плода (от 10 до 25 процентов) и недоношенных детей (около 2 процентов, за исключением открытого артериоза протока, распространенной проблемы с сердцем, которая является следствием сохранения паттерна кровообращения плода, а не порока развития) ( Бернштейн, 2000). Достижения в хирургических процедурах, в частности, значительно улучшили результаты для младенцев с врожденными проблемами сердца, но выживаемость младенцев с неизлечимыми пороками развития или сосуществующими дефектами других жизненно важных органов все еще ограничена.
Врожденные нарушения нервной системы, которые часто или всегда приводят к летальному исходу, включают, среди прочего, анэнцефалию (отсутствие всего или большей части мозга) и тяжелую расщелину позвоночника (особенно рахишизис, полностью открытый позвоночник). Анэнцефалия и расщелина позвоночника (все степени тяжести) встречаются примерно у 1 из 1000 живорождений. Практически все дети с анэнцефалией умирают в течение нескольких дней после рождения. Общий риск смерти детей с расщелиной позвоночника составляет от 10 до 15 процентов, и смерть обычно наступает в течение первых 4 лет жизни.Выжившие дети с тяжелыми дефектами спинного мозга часто нуждаются в серьезной хронической помощи (например, в помощи в приеме пищи, купании, пользовании туалетом и одевании). Даже при хирургическом восстановлении отверстия позвоночника травма спинного мозга остается необратимой. Степень паралича или умственной отсталости зависит от локализации и степени дефекта (Haslam, 2000). Врожденные аномалии также могут влиять на желудочно-кишечный тракт, скелетную систему, мочеполовую систему, систему кровообращения и легочную систему с различными прогнозами в зависимости от тяжести аномалии и ее подверженности хирургической коррекции.
Генетические аномалии могут передаваться по наследству или возникать спорадически. Например, трисомия 13 (синдром Пато), трисомия 18 (синдром Эдварда) и трисомия 21 (синдром Дауна), состояния, при которых присутствует дополнительная хромосома, обычно не наследуются в обычном смысле, а возникают в результате возрастной привязки. ошибки в делении яйцеклеток. Трисомия 13 и 18 почти всегда приводит к летальному исходу: менее 10 процентов детей выживают более одного года ( Merck Manual, 2001, Chapter 261).Напротив, трисомия 21 (синдром Дауна) редко приводит к смерти в детстве, но связанные с этим проблемы (например, сердечные и скелетные аномалии и склонность к лейкемии) обычно вызывают смерть к среднему возрасту. Мышечная дистрофия Дюшенна и болезнь Тея-Сакса относятся к ряду нехромосомных генетических заболеваний, которые передаются по наследству и обычно или всегда приводят к смерти в детстве.
Низкая масса тела при рождении и недоношенность
Короткая беременность и низкая масса тела при рождении являются основными причинами неонатальной смертности и инвалидности у младенцев (Stoll and Kliegman, 2000b; см. Также Sowards, 1999).Большинство младенцев с очень низкой массой тела при рождении являются недоношенными, а не просто маленькими для своего гестационного возраста. Только 20 процентов младенцев с массой тела при рождении от 500 до 600 граммов выживают, по сравнению с 85-90 процентами младенцев с массой от 1250 до 1500 граммов. Точно так же очень немногие младенцы, рожденные на сроке гестации 22 недели, выживают, но более 95 процентов детей, родившихся на 30 неделе беременности, выживают.
Большинство младенцев с крайне низкой массой тела при рождении (<1000 граммов при рождении) умирают в течение нескольких дней после рождения, хотя некоторые из них выживают в течение недель или месяцев, прежде чем умереть (см.г., Meadow et al., 1996; Лимоны и др., 2001; Томмиска и др., 2001). В исследовании Медоу и его коллег (1996) сообщается, что выживаемость при рождении для этих младенцев составляла 47 процентов, но к четвертому дню жизни выросла до 81 процента. После четвертого дня жизни общая тяжесть заболевания младенца была более важным фактором выживания, чем исходный вес при рождении. Смертность недоношенных младенцев возникает, прежде всего, от состояний, связанных с незрелыми органами (например, респираторный дистресс, связанный с незрелыми легкими и внутрижелудочковое кровоизлияние, кровотечение в мозг, связанное с недоразвитыми церебральными кровеносными сосудами) или инфекцией (например.например, сепсис [инфицирование крови], некротический энтероколит [воспаление, вызывающее повреждение кишечника], пневмония), которые осложняются недостаточно развитой иммунной системой.
Синдром внезапной детской смерти
СВДС — наиболее частая причина смерти младенцев в возрасте старше 1 месяца. Это диагноз исключения, когда патологоанатомическое обследование, исследование места смерти и анализ историй болезни не позволяют выявить конкретную причину смерти. Смертельные случаи обычно происходят в возрасте от 2 до 4 месяцев, а 90 процентов смертей от СВДС происходят до того, как ребенку исполнится 6 месяцев (AAP, 2001c).Факторы окружающей среды, такие как положение ребенка во время сна, мягкое постельное белье и сигаретный дым, считаются факторами риска. Незрелость врожденной способности младенца контролировать свое дыхание, сердцебиение, артериальное давление или уровень возбуждения также может способствовать этим смертям (AAP, 2001c). Образовательные программы, побуждающие родителей уложить младенцев спать на спине (кампания «Снова спать»), считаются важным фактором снижения показателей СВДС (Willinger et al., 1998; AAP, 2000b).
Подавляющее большинство неожиданных и необъяснимых младенческих смертей вызвано СВДС. Однако, по оценкам экспертов, от 1 до 5 процентов смертей, диагностированных как СВДС, на самом деле могут быть результатом умышленного удушья или другого жестокого обращения (AAP, 2001c). По этой причине и, в более общем плане, чтобы узнать больше о внезапных необъяснимых младенческих смертях, рекомендуется проводить расследования на месте смерти всех таких смертей (AAP, 1999c), хотя в настоящее время не существует общепринятых стандартов для таких расследований (NMRP, 1999).Вскрытие проводится примерно в 90% случаев внезапной детской смерти без очевидных объяснений (Iverson, 1999). Кроме того, хотя детали различаются, все большее количество юрисдикций обычно требует оценки детской смертности многопрофильными группами по анализу детской смертности, которые пытаются определить обстоятельства детской смерти и выявить предотвратимые причины смерти, включая жестокое обращение с детьми и пренебрежение заботой. Как будет сказано ниже, полицейские расследования, хотя и необходимы, когда причина смерти ребенка не выяснена, создают дополнительный стресс для родителей и требуют повышенной осторожности со стороны следователей, встречающихся с родителями.
СМЕРТНОСТЬ ДЕТЕЙ В ВОЗРАСТЕ от 1 до 4 И от 5 до 9
Уровни и количество смертей
Вероятность смерти детей в этих возрастных группах значительно ниже, чем у младенцев. Уровень смертности младенцев составляет более 751 на 100 000 населения (и 7,2 на 1 000 живорождений), тогда как коэффициент смертности детей в возрасте от 1 до 4 лет составляет 34,6 на 100 000, а для детей в возрасте от 5 до 9 лет — 17,7 на 100 000 (Таблицы и). Из рассмотренных в этой главе возрастных групп дети в возрасте от 5 до 9 лет имеют самый низкий уровень смертности, с более низкими показателями смертности от большинства основных причин, включая непреднамеренные и преднамеренные травмы.
ТАБЛИЦА 2.6
Пять основных причин смерти у детей в возрасте 1–4 и 5–9 лет, показатели смертности и общее количество смертей (1999).
Основные причины смерти детей от 1 до 4 и от 5 до 9
Не только показатели смертности, но и причины смерти значительно различаются для детей, доживших до первого года жизни. В частности, все большее значение приобретают непреднамеренные и преднамеренные травмы. Болезни, убивающие так много пожилых людей, — болезни сердца и рак — убивают относительно небольшое количество детей в этих возрастных группах.Как показано в, в 1999 году было убито больше детей в возрасте от 1 до 4 лет, чем умерло от болезней сердца.
Непреднамеренные травмы
Непреднамеренные травмы являются основной причиной смерти детей в возрасте от 1 до 9 лет. В 1999 году на их долю приходилось 36 процентов смертей в возрастной группе от 1 до 4 лет и 42 процента смертей в возрастной группе от 5 до 9 лет. .
Среди детей в возрасте от 1 до 4 лет травмы водителя и пассажира являются основной причиной непреднамеренной смерти, связанной с травмами, за которыми следуют утопление, пожар и ожоги, травмы, вызванные закупоркой дыхательных путей (удушье и удушье), и травмы пешеходов из автомашин.Среди детей в возрасте от 5 до 9 лет травмы водителя и пассажира снова являются основной причиной непреднамеренной смерти, связанной с травмами, за которыми следуют утопление, пожар и ожоги, травмы, вызванные закупоркой дыхательных путей, и другие смертельные случаи при транспортировке (NCHS, 2001b). Отсутствие ремней безопасности является важным фактором смертности в результате автотранспортных средств. Почти 6 из 10 детей в возрасте до 15 лет, погибших в автомобильной катастрофе в 2000 году, не были пристегнуты ремнем безопасности или детским сиденьем (NHTSA, 2000).
Врожденные аномалии
Врожденные аномалии продолжают оставаться основной причиной смерти детей в возрастной группе от 1 до 4 лет и, в меньшей степени, в возрастной группе от 5 до 9 лет.Однако общее количество смертей от этой причины в 1999 г. составило немногим более 800 для обеих возрастных групп, по сравнению с более чем 5 000 для младенческой группы.
Злокачественные новообразования
Рак является основной причиной смерти детей старше 1 года, связанной с заболеваниями. 4 В 1999 году от злокачественных новообразований умерло 2244 ребенка в возрасте от 0 до 19 лет (NCHS, 2001a). Анализы Национального института рака показывают, что лейкемии и рак головного мозга и центральной нервной системы являются наиболее частыми причинами смерти от рака у лиц моложе 20 лет () (Ries et al., 1999, 2001). Для взрослых в качестве причин смерти, связанных с раком, преобладают рак легких, рак груди и рак простаты (Reis et al., 2001).
РИСУНОК 2.3
Процентное распределение детской смертности от рака по типу и возрастной группе, возраст <20 лет (1995). ПРИМЕЧАНИЕ: ONS = другая нервная система.
Показатели выживаемости по большинству онкологических заболеваний у детей за последние три десятилетия значительно улучшились. С 1975 по 1998 год смертность с поправкой на возраст снизилась почти на 44 процента (Ries, 2001). Для лейкозов в детстве снижение составило более 55 процентов, но для опухолей головного мозга и других нервных систем оно было значительно меньше — 24 процента.
По данным Национального института рака, в период с 1994 по 1998 год уровень смертности от всех видов рака составлял 2,7 на 100 000 детей в возрасте от 0 до 4 и от 5 до 9 лет (Ries, 2001). Лейкозы, рак головного мозга и другие виды рака нервной системы были наиболее распространенными видами рака в этих двух возрастных группах (а также в группе от 10 до 14 лет). На них также приходилось более половины смертности от рака в этих возрастных группах. Пятилетняя относительная выживаемость детей всех возрастных групп для этих видов рака была довольно схожей — от 76 до 79 процентов — в период с 1992 по 1997 год.
Преднамеренные травмы
В 1990–1995 годах уровень убийств детей в возрасте от 1 до 14 лет в Соединенных Штатах был в пять раз выше, чем в других промышленно развитых странах (CDC, 1997). Уровень самоубийств в США был вдвое выше. Хотя общий уровень детской смертности существенно снизился в период с 1950 по 1993 год, количество убийств утроилось, а количество самоубийств — в четыре раза. В последнее время детская смертность в результате убийств снижается (NCHS, 2001c). Огнестрельное оружие — основная причина смерти детей в Соединенных Штатах от убийств.Огнестрельные ранения составляют 5 процентов детских травм, наблюдаемых в отделениях неотложной помощи, и вызывают самый высокий уровень смертности от травм (NPTR, 2001). 5
В 1999 году убийства были четвертой ведущей причиной смерти детей в возрасте от 1 до 4 лет, а также четвертой ведущей причиной смерти детей в возрасте от 5 до 9 лет, у которых был самый низкий уровень среди детей. Смертность от убийств была почти в три раза выше (2,5 смертей на 100000, или 376 смертей) для детей в возрасте от 1 до 4 лет, чем для возрастной группы от 5 до 9 лет (0.9 на 100000, или 186 смертей). Как обсуждается ниже, уровень смертности от убийств зависит не только от возраста, но и от пола и других характеристик.
Хотя маленькие дети реже становятся жертвами насилия, чем подростки, когда они становятся жертвами, родители и другие опекуны с большей вероятностью, чем знакомые и незнакомые люди, совершили насилие, особенно в отношении детей в возрасте от 1 до 4 лет. Что касается родителей и других опекунов, анализ данных Федерального бюро расследований показывает, что на родителей приходилось 60 процентов случаев жестокого обращения, о которых сообщалось в полицию, а на приемных родителей и друзей или подруг родителей приходилось 19 процентов (Finkelhor and Ormrod, 2001).Как обсуждалось в главе 8, такие оскорбительные ситуации представляют собой этические и юридические проблемы, связанные с обычной родительской ответственностью за решения о медицинском обслуживании детей.
СМЕРТНОСТЬ ДЕТЕЙ В ВОЗРАСТЕ от 10 до 14 и от 15 до 19 лет
Показатели и количество смертей
Возрастные группы от 10 до 14 и от 15 до 19 включают подростковые годы. Однако подростков можно классифицировать по-разному в зависимости от социальных, биологических критериев или критериев развития. Например, лица в возрасте 18 лет и старше по закону являются совершеннолетними.В большинстве штатов они могут получить водительские права в возрасте 16 лет. Тем не менее педиатры могут продолжать оказывать помощь пациентам со сложными хроническими заболеваниями даже после того, как они достигли раннего совершеннолетия.
Основные причины смерти детей от 10 до 14 и от 15 до 19 лет
сообщает о главных причинах смерти детей в возрасте от 10 до 14 и от 15 до 19 лет. В целом показатели смертности среди детей в возрасте от 10 до 14 лет аналогичны показателям смертности детей в возрасте от 10 до 14 лет. Дети от 5 до 9 лет. Однако среди подростков старшего возраста уровень смертности резко возрастает — более чем в три раза по сравнению с возрастной группой от 10 до 14 лет.Эта повышенная смертность отражает изменения в развитии, в том числе более рискованное поведение по мере того, как подростки быстрее становятся независимыми от родителей.
ТАБЛИЦА 2.7
Пять основных причин смерти среди подростков (1999).
Непреднамеренные травмы
Непреднамеренные травмы являются основной причиной смерти как молодых, так и старших подростков, но показатель среди подростков старшего возраста почти в четыре раза выше, чем среди младшей группы. Неудивительно, что, учитывая, что детям младшего возраста по закону не разрешается водить машину, уровень непреднамеренных смертей с участием автотранспортных средств резко возрастает с 5 лет.0 смертей на 100 000 детей в возрасте от 10 до 14 лет до 26,3 смертей на 100 000 детей в возрасте от 15 до 19 лет в 1999 г. (NCHS, 2001e). Почти три четверти всех непреднамеренных травм в группе старшего подростка связаны с дорожно-транспортными происшествиями, в том числе столкновениями между транспортными средствами, авариями одного автомобиля, столкновениями с неподвижными объектами (например, телефонными столбами, деревьями), пешеходами и поездами. Подростки старшего возраста также имеют более высокий уровень смертности от других травм (7,3 на 100000 для лиц в возрасте от 15 до 19 лет по сравнению с 3.5 на 100 000 для лиц в возрасте от 10 до 14 лет в 1998 г.) (NCHS, 2001e).
Подростки, погибшие в автокатастрофах, в 86% случаев являются пассажирами, но в 68% этих аварий водителем также является подросток. Алкоголь является важным фактором, когда подростки гибнут в автокатастрофах, причем более чем у половины жертв-подростков обнаруживается уровень алкоголя в крови 0,1 мг / дл или выше (Jones et al. 1992).
Преднамеренные травмы
Уровни убийств и самоубийств увеличиваются по мере того, как дети переходят в подростковом возрасте, причем разница между группами младшего и старшего подростков по убийствам более чем восьмикратная, а по самоубийствам — примерно в семь раз.Среди 10-14-летних людей убийство было третьей по значимости причиной смерти в 1999 году, а самоубийство — четвертым. Для лиц в возрасте от 15 до 19 лет убийство было второй по значимости причиной смерти, а самоубийство — третьим. Большинство самоубийств и убийств в обеих возрастных группах были связаны с огнестрельным оружием (NCHS, 2001e).
Злокачественные новообразования
Подростки, как правило, страдают разными видами рака, чем дети младшего возраста (Ries et al., 1999). Эмбриональный рак (например, нейробластома, опухоль Вильмса) — нечастый диагноз рака в этой возрастной группе; рак зародышевых клеток (например,g., рак яичек) встречаются чаще. В 1995 г. четырьмя основными причинами смертности от рака у детей в возрасте от 10 до 14 лет были лейкемия, опухоли головного мозга и центральной нервной системы (ЦНС), опухоли костей и суставов и неходжкинская лимфома (Ries et al., 1999). . В возрасте от 15 до 19 лет основными причинами смертности от злокачественных новообразований были опухоли головного мозга и ЦНС, лейкемия, опухоли костей и суставов, саркомы и неходжкинская лимфома.
В целом злокачественные новообразования являются второй ведущей причиной смерти среди 10–14-летних и четвертой ведущей причиной смерти среди 15–19-летних.Однако уровень смертности от рака среди подростков старшего возраста несколько выше, чем в младшей группе (3,8 на 100 000 против 2,6 на 100 000 в 1999 г.) (NCHS, 2001b). В период с 1973 по 1992 год заболеваемость раком увеличилась больше всего, а уровень смертности снизился меньше всего в возрастной категории от 15 до 19 лет по сравнению с любой другой детской или взрослой возрастной группой (Bleyer et al. 1997).
ГЕНДЕРНЫЕ, СОЦИАЛЬНО-ЭКОНОМИЧЕСКИЕ И ДРУГИЕ РАЗЛИЧИЯ И РАЗЛИЧИЯ В ДЕТСКОЙ СМЕРТНОСТИ
Независимо от того, является ли цель предотвращения смерти или планирования программ по улучшению паллиативной помощи и помощи в конце жизни детям и их семьям, одним полезным шагом является изучение демографических и других данных для факторов риска или переменных, связанных с различными показателями или причинами детской смерти.Обычно исследуемые переменные включают географическое положение, возраст, пол, социально-экономические и этнокультурные характеристики, а также характеристики сообщества, такие как плотность, средний доход или неравенство доходов, а также уровень насилия. 6
Различия и различия по регионам
Отражая социальные, экономические, физические и другие различия, штаты и регионы демонстрируют значительные различия в детской смертности по причинам. Один разительный контраст касается детской смертности. В 1999 г. в округе Колумбия был самый высокий уровень младенческой смертности (15.0 на 1000 живорождений), затем следует Южная Каролина (10,2 на 1000 живорождений). Самый низкий показатель в 1999 г. был в штатах Мэн и Юта — 4,8 смертей на 1000 живорождений (NCHS, 2001e).
В 1999 году среди детей в возрасте от 0 до 19 лет Вайоминг лидировал по уровню смертности от автотранспортных средств (23,5 на 100 000), за ним следовал штат Миссисипи (20,9 на 100 000). Самый низкий уровень смертности был на Гавайях (3,6 на 100 000) и Род-Айленде (3,8 на 100 000) (NCHS, 2001e). Что касается дорожно-транспортных происшествий со смертельным исходом среди всех возрастов, факторы, способствующие различию в показателях, по-видимому, включают плотность населения, долю легких и тяжелых грузовиков в использовании, употребление алкоголя и несвоевременную медицинскую помощь (см.g., Muelleman and Mueller, 1996). Два исследования в одном штате, одно в Колорадо (Hwang et al., 1997) и одно в Алабаме (King et al. 1994), сообщили о более высоких показателях смертности от автомобильных аварий и непреднамеренных травм среди детей в сельских районах. Другое исследование показало, что в 1992 г. у сельских детей в возрасте от 1 до 19 лет уровень смертности от травм на 44% выше, чем у их городских сверстников, причем наибольшие различия наблюдаются в возрастной группе от 15 до 19 лет (Ricketts, 2000). (Сообщаемые различия в уровнях смертности в городских и сельских районах могут варьироваться в зависимости от того, как определяются сельские и городские районы [Farmer et al., 1993]).
Уровень убийств несовершеннолетних также существенно различается в разных штатах. Мэриленд возглавлял страну в 1999 году с уровнем убийств 7,8 на 100 000, за ним следовал Иллинойс с 7,25 на 100 000. Гавайи и Юта имели самые низкие показатели — 0,6 и 0,75 на 100 000, соответственно 7 (NCHS, 2001e). Что касается уровня убийств во всех возрастных группах, факторы, способствующие вариациям, по-видимому, включают уровень урбанизации и социально-экономические условия (см., Например, Cubbin et al., 2000).
На региональном уровне () Юг возглавлял страну по детской смертности, убийствам и смертности от транспортных средств в возрасте от 15 до 19 лет.Западное побережье лидировало по количеству самоубийств в этой возрастной группе. В Северо-восточном регионе был самый низкий уровень смертности для всех категорий, указанных здесь.
ТАБЛИЦА 2.8
Показатели смертности от отдельных причин по географическим регионам (1999).
Гендерные различия
Во всех возрастных группах и по большинству причин смерти мальчики имеют более высокий уровень смертности, чем девочки. Неравенство увеличивается с возрастом и колеблется от 20% более высокого уровня смертности для мальчиков младше 5 лет до 130% более высокого уровня смертности для мальчиков старшего возраста по сравнению с девочками (NCHS, 2001a).
Мужской пол является основным фактором риска всех смертей, связанных с травмами (NPTR, 2001; Hussey, 1997). Наиболее существенные гендерные различия наблюдаются в уровне убийств среди подростков старшего возраста. Мальчики более чем в пять раз чаще становятся жертвами убийств, чем девочки (1748 мальчиков в возрасте от 15 до 19 лет были убиты по сравнению с 345 девушками-подростками в 1999 году в возрасте от 15 до 19 лет). Таким образом, усилия по предотвращению убийств обычно сосредоточены на молодых мужчинах. Для тех, кто заботится о поддержке выживших, особое внимание к психологическому воздействию на молодых братьев и сестер мужского пола и друзей подростков-жертв убийств может служить двойной цели поддержки скорбящих и предотвращения дальнейшего насилия.
Социально-экономические и этнокультурные различия
В ряде исследований изучалась связь между социально-экономическими переменными, включая доход, образование и социальный статус, и вариациями смертности между географическими районами и подгруппами населения (см., Например, IOM, 2002). Тем не менее, обоснованность расовых категорий и их значимость для клинических и медицинских исследований и принятия решений иногда вызывает споры. 8 Обеспокоенность по поводу правильного использования таких категорий без должного внимания к основным различиям в доступе к медицинскому обслуживанию, бедности и другим факторам является разумной.Тем не менее, расовые и этнические различия в результатах в отношении здоровья и доступе к медицинской помощи вызывают беспокойство, и их нельзя игнорировать при исследованиях, планировании и оказании медицинской помощи. Например, в дополнение к рассмотрению основных источников неравенства и разработке программ по противодействию им, сторонники паллиативной помощи должны учитывать различия в помощи, доступной и желаемой семьями для себя и своих детей.
В любом возрасте уровень смертности среди чернокожих детей выше, чем среди белых или латиноамериканских детей.Еще до рождения у черных плодов более высокий уровень смертности, чем у белых плодов. В 1998 г. уровень внутриутробной смертности у чернокожих был более чем в два раза выше, чем у белых (12,3 против 5,7 на 1000) 9 (NCHS, 2001, таблица 23).
В США различия в уровне младенческой смертности связаны с такими материнскими переменными, как возраст матери, уровень образования, объем дородового ухода, семейное положение или курение, а также различаются в зависимости от возраста младенца на момент смерти, пола. , вес при рождении или срок беременности.Тем не менее, даже с поправкой на эти факторы риска расовые различия в смертности сохраняются (Guyer, 2000).
У чернокожих младенцев уровень смертности на 150 процентов выше, чем у белых младенцев (1 456 по сравнению с 577 смертельными случаями на 100 000 живорождений, соответственно) (NCHS, 2001b). У младенцев из Пуэрто-Рико, Гавайев и американских индейцев уровень смертности выше, чем у младенцев белой расы (на 26, 33 и 55 процентов соответственно) (Singh, 1995). Напротив, у китайских, японских и филиппинских младенцев показатели младенческой смертности на 30 процентов, 23 процентов и 16 процентов соответственно ниже, чем у белых младенцев.У кубинских, центрально-американских и южноамериканских и мексиканских младенцев показатели смертности были на 12 процентов, 10 процентов и 6 процентов соответственно ниже, чем у белых (Singh, 1995).
Низкая масса тела при рождении является основной причиной младенческой смертности среди чернокожих младенцев и составляет 280,9 на 100 000 живорождений по сравнению с 72 на 100 000 среди белых младенцев. 10 Младенцы, рожденные от чернокожих американских женщин, с большей вероятностью будут иметь низкий вес при рождении, чем дети, рожденные от белых американок или чернокожих женщин африканского происхождения в Соединенных Штатах, что предполагает роль, которую социальные и культурные факторы могут играть в этом различии. (Столл и Клигман, 2000а, б).
За последние 50 лет младенческая смертность среди чернокожих детей снижалась относительно более низкими темпами, чем среди белых (2,9 процента в год для первых по сравнению с 3,2 процента в год для вторых [Singh and Yu, 1995]). Результат — более низкие ставки для обоих, но большая относительная разница. Между 1964 и 1987 годами расовое неравенство в младенческой смертности в целом увеличивалось на всех уровнях образования и шире на самых высоких уровнях образования (Singh, 1995).
В исследовании смертности, связанной с травмами, была сделана попытка определить социально-экономические факторы, связанные с расовыми различиями в уровне травматизма (Hussey, 1997).По сравнению с белыми детьми вероятность того, что чернокожие дети будут жить с главой семьи, не закончившей среднюю школу, в два раза выше, более чем в четыре раза больше вероятность жить в семье с самым низким доходом, почти в четыре раза больше вероятность того, что они будут жить в домашнем хозяйстве, возглавляемом женщиной, и почти в три раза чаще живут в центральной части города. Однако из этих социально-экономических факторов образовательный уровень главы домохозяйства был единственным независимым фактором, связанным со смертностью детей от травм.Когда у главы домохозяйства было меньше диплома об окончании средней школы, смертность детей в семье от травм была в 3,5 раза выше, чем у детей, живущих с главой домохозяйства с высшим образованием. Различия в доходах и другие различия взаимосвязаны, статистически составляя почти две трети общей разницы в показателях смертности, связанной с травмами.
У чернокожих детей старшего возраста уровень смертности выше, чем у белых, как от травм, так и от других причин смерти (). Что касается других причин смерти, то в 1999 г. ВИЧ / СПИД не входил в первую десятку среди белых детей, но занимал десятое место среди причин смерти чернокожих детей в возрасте от 1 до 4 лет, седьмое место среди детей в возрасте от 5 до 14 лет и шестое место среди причин смерти. в возрасте от 15 до 24 лет (NCHS, 2001e).
ТАБЛИЦА 2.9
Смертность в результате травм по сравнению с другими состояниями, по возрасту и расе (1999).
Наибольшее различие в уровне смертности между расами наблюдается в уровне убийств среди подростков. Чернокожих подростков в возрасте от 15 до 19 лет убивают в шесть раз чаще, чем среди белых подростков (37,5 на 100 000 против 5,7 на 100 000). Напротив, уровень самоубийств и смертности от автотранспортных средств почти вдвое ниже среди белых подростков в возрасте от 15 до 19 лет по сравнению с чернокожими подростками в этой возрастной группе (8.6 на 100 000 против 5,9 на 100 000 среди самоубийств и 28,4 против 18,2 на 100 000 среди автотранспортных средств) (NCHS, 2001e).
Ряд факторов, по-видимому, лежит в основе расовых различий в уровне убийств, включая социально-экономические различия и возрастную структуру расовых подгрупп. Например, в исследовании домашних убийств в чернокожих и белых кварталах в Новом Орлеане и Атланте Центерволл (1995) сообщил, что различия в относительном риске убийства по существу исчезают, когда учитываются социально-экономические переменные, такие как скученность домохозяйств.Как отмечалось ранее, в Соединенных Штатах смертность детей от убийств значительно выше, чем в других развитых странах, и объяснения этой разницы (и аналогичных различий во всех возрастных группах) в основном сосредоточены на доступности огнестрельного оружия (CDC, 1997).
ГДЕ УМЕРЮТ ДЕТИ
На основании анализа национальных данных о смертности за 1997 год более 56 процентов детских смертей (в возрасте до 19 лет) произошли в стационарных больничных условиях, а еще 16 процентов — в амбулаторных больницах (в основном в отделениях неотложной помощи). 11 Примерно 5 процентов детей были объявлены умершими по прибытии в больницу. Почти 11 процентов детей умерли дома, и такое же количество детей было неизвестно о месте смерти. Лишь небольшая часть детей (0,36 процента) умерла в домах престарелых. Для населения в целом, по оценкам, 52 процента смертей произошли в больницах, 22 процента — дома и 21 процент — в домах престарелых. Процент умирающих в домах престарелых резко возрастает с возрастом, увеличиваясь с 11 процентов среди людей в возрасте 65 лет до 74 до 43 процентов среди людей в возрасте 85 лет и старше.
Среди детей, умерших от рака в 1997 году, около 58 процентов смертей произошло в стационарных отделениях больниц, около 36 процентов — дома и 2,8 процента — в амбулаторных условиях больниц (см. Сноску 11). В отличие от этих национальных данных, исследование Бостонской детской больницы и онкологического центра Дана-Фарбер показало, что из 103 детей-пациентов, умерших от рака в период с сентября 1997 года по август 1998 года, около половины (49 процентов) умерли в больнице и около половина умерла дома (Wolfe et.др., 2000б). Из тех, кто умер в больнице, почти половина умерла в педиатрическом отделении интенсивной терапии (PICU) и еще треть — в онкологическом отделении. Региональные различия в медицинской практике, ресурсах здравоохранения, городском или сельском месте проживания и других факторах могут объяснить различие в национальных данных.
Недавний анализ смертей лиц младше 25 лет в штате Вашингтон с 1980 по 1998 год показал, что 52 процента случаев произошли в больнице, 17 процентов — дома, 8 процентов — в отделении неотложной помощи или во время транспортировки и 22 процента — в других местах. сайты (Feudtner et al., 2002). Когда учитывались только смерти от сложных хронических состояний и только люди в возрасте от 1 до 24 лет, картина меняется. В период с 1980 по 1998 год доля этих смертей, произошедших дома, выросла с 21 до 43 процентов. Хотя те, кто проживал в более зажиточных районах и те, у кого были врожденные, генетические, нервно-мышечные и метаболические нарушения, имели больше шансов умирать дома, значительные региональные различия в месте смерти оставались необъясненными.
Почти все смертельные случаи СВДС происходят дома.Напротив, большинство младенцев, которые умирают в неонатальном периоде, никогда не покидают больницу. Некоторые умирают в родильном доме вскоре после рождения; другие умирают в течение нескольких часов или месяцев после перевода в отделение интенсивной терапии новорожденных или детей. Несколько больниц и хосписов работали вместе, так что семьи, если они хотят и ребенок выживает достаточно долго после рождения, могут забрать домой младенцев со смертельными исходами, хотя бы на день или два до ожидаемой смерти ребенка (Sumner, 2001).
Согласно Национальному реестру детских травм, наиболее распространенными местами травм детей являются дорога (41 процент) и дом (31 процент).Одно исследование детей, умерших от травм в городском округе в 1995 и 1996 годах, показало, что большинство из них были объявлены умершими в больницах (хотя некоторые из этих смертей фактически произошли за пределами больницы) (Bowen and Marshall, 1998), но 10 процентов детей были объявлены мертвыми дома и 4 процента — на дорогах.
Хотя данные ограничены, дети, которые умирают от сложных хронических состояний, таких как СПИД, муковисцидоз и мышечная дистрофия, обычно умирают в больнице, как правило, после нескольких предыдущих госпитализаций из-за пережитых кризисов.Одно многоцентровое исследование умерших детей со СПИДом показало, что почти 65 процентов умерли в больнице и почти четверть умерли дома (Langston et al., 2001). Другое исследование детей со СПИДом показало, что почти три четверти умерли в больнице, либо в педиатрическом отделении (38 процентов), либо в отделении интенсивной терапии (29 процентов), либо в отделении неотложной помощи (7 процентов) (Oleske and Czarniecki, 1999). Сорок процентов этих детей были сиротами, которые до своей смерти проживали в приемных семьях, приемных семьях или в расширенных семьях.
Врачи из центров кистозного фиброза в Канаде и США сообщили, что большинство их пациентов с муковисцидозом умерли в больнице. Из 45 пациентов, которые, как сообщалось, умерли от этой болезни в Канаде в 1995 году, 82 процента умерли в больнице (Mitchell et al., 2000). Американское исследование, в ходе которого было изучено 44 случая смерти за 10-летний период (1984–1993 гг.) В детской больнице, показало, что 43 ребенка умерли в больнице (5 — в отделении интенсивной терапии) и 1 умер дома в условиях хосписа (Робинсон и другие., 1997). Типичная продолжительность пребывания в больнице перед смертью составляла от двух до трех недель с диапазоном от нескольких часов до нескольких месяцев.
Очень немногие исследования описывают смерть детей, страдающих другими врожденными или генетическими заболеваниями. Записи пациентов, госпитализированных в Хелен Хаус, первый детский хоспис в Англии, в период с 1982 по 1993 годы, показывают, что самая большая группа детей-пациентов (127 детей, 41 процент) страдала нейродегенеративным заболеванием. К концу периода исследования 77 (58 процентов) детей умерли: 49 процентов дома, 23 процента в Хелен Хаус и 20 процентов в больнице (8 процентов умерли в «других ситуациях») (Хант и Берн , 1995).Очень небольшое австралийское исследование показало, что шесть из девяти пациентов, умерших от мышечной дистрофии и спинальной мышечной атрофии, умерли в больнице, некоторые — в отделении неотложной помощи (Parker et al., 1999). Большинство детей с врожденными пороками сердца умирают в условиях интенсивной терапии, часто после или в ожидании трансплантации сердца (Rees in Goldman, 1999).
Независимо от конкретной причины смерти, многие пациенты, которые умирают в больнице, умирают в отделении интенсивной терапии после непродолжительной госпитализации по поводу острой проблемы.В исследовании разнообразного набора из 16 педиатрических отделений интенсивной терапии Левтаун и его коллеги (1994) обнаружили, что из 5415 последовательных госпитализаций в отделения интенсивной терапии 265 (5 процентов) пациентов умерли. Из группы умерших 248 человек (94 процента) скончались в отделении интенсивной терапии интенсивной терапии. Средняя продолжительность пребывания в отделении интенсивной терапии перед смертью составляла 3 дня (диапазон от 0 до 82 дней), а средняя общая продолжительность пребывания в больнице до смерти составляла всего 4 дня (диапазон от 0 до 305 дней). Большинство (61 процент) детей, умерших в отделениях интенсивной терапии интенсивной терапии, страдали от острых состояний, таких как повреждение головного мозга из-за недостатка кислорода (например, при утоплении), инфекции и травмы.Тридцать пять процентов детей, умерших в отделении интенсивной терапии интенсивной терапии, имели хронические заболевания, такие как врожденные пороки развития, приобретенные неврологические проблемы, рак, нарушение обмена веществ, иммунодефицит и респираторные заболевания. Недавнее канадское исследование, в котором изучалась помощь в конце жизни для умерших детей, ожидаемых смертей (77 из 236 смертей) после поступления в одну больницу, показало, что более 80 процентов умерли в отделениях интенсивной терапии (McCallum et al., 2000).
ПОСЛЕДСТВИЯ
Профиль детской смерти, представленный в этой главе, имеет ряд последствий для тех, кто оказывает или поддерживает уход за детьми, которые умирают, и их семьями.Во-первых, очевидно, что умирающие дети и их семьи представляют собой разнородную группу. Многие дети умирают внезапно и неожиданно от травм. Многие другие умирают в младенчестве от осложнений, связанных с недоношенностью или врожденными дефектами. Некоторым детям требуется уход в течение нескольких дней, тогда как другим, особенно детям с тяжелым неврологическим дефицитом, требуется уход в течение многих лет перед смертью. Кроме того, у некоторых детей есть состояния, которые неизбежно приводят к летальному исходу, тогда как другие дети умирают от состояний, в которых можно выжить. Эти различия предполагают, что паллиативная помощь и помощь в конце жизни должны быть гибкими, чтобы удовлетворять потребности ребенка и семьи.Глава 3 далее иллюстрирует различия в путях, ведущих к смерти в детстве, и различные проблемы, связанные с этими разными путями.
Во-вторых, непреднамеренные и преднамеренные травмы являются важными причинами смерти в детстве. В таких ситуациях преобладают службы неотложной медицинской помощи, но многие дети умирают до того, как поступят в больницу, или не осознавая своей необходимости. Они оставляют шокированных и лишенных родителей, братьев и сестер, бабушек и дедушек и других людей, нуждающихся в поддержке в их тяжелой утрате.
В-третьих, особенно для младенцев и очень маленьких детей, разнообразный набор редких смертельных заболеваний приводит к относительно небольшому количеству смертей по отдельности, хотя в совокупности их влияние более значимо. Сочетание разнообразия и небольшого числа пациентов усложняет определение прогноза, распознавание конечной стадии болезни, оценку целесообразности изменения акцентов и целей ухода, а также помощь детям и их семьям в подготовке к смерти. Небольшое количество и разнообразие также могут затруднить разработку успешных программ по оказанию и финансированию паллиативной помощи и ухода в конце жизни для детей и их семей.Кроме того, сочетание этих характеристик с изменяющимися потребностями развития детей предполагает, что программы паллиативной помощи и хосписа, разработанные для взрослых, потребуют значительных изменений, чтобы помочь детям и их семьям.
В-четвертых, многие важные причины детской смерти, в том числе от травм, низкой массы тела при рождении и СВДС, связаны с социально-экономическим неравенством. Помимо поощрения профилактических медицинских услуг и других политик и программ, направленных на противодействие или сокращение социально-экономического неравенства, сторонникам педиатрической паллиативной помощи необходимо подумать о том, как их программы могут наилучшим образом помочь малообеспеченным и неблагополучным семьям и как они могут лучше всего определить виды поддержки, которые им нужны. семьи для себя и своих детей.
В-пятых, больницы, особенно отделения интенсивной терапии новорожденных и детей, играют особенно важную роль в уходе за детьми, умирающими от сложных хронических заболеваний. Обсуждения ухода за пожилыми людьми в конце жизни обычно делают упор на практических методах и политике, направленных на то, чтобы позволить большему количеству людей умереть дома без нежелательных «спасательных» усилий. Хотя аналогичные усилия, адаптированные для детей и их семей, могут быть желательными, более гибкое отношение к роли стационарной помощи, включая интенсивную терапию в конце жизни, может быть подходящим для этого молодого населения.
В-шестых, ни один протокол паллиативной помощи и ухода в конце жизни не будет соответствовать разнообразным потребностям умирающих детей и их семей, и ни одно целевое исследование не позволит сформировать базу знаний, которая поможет направлять такую помощь. Разнообразие обстоятельств и относительно небольшое количество детских смертей поставят перед исследователями и политиками, а также клиницистов вызовы.
Глава 3 развивает эпидемиологическую и количественную направленность этой главы, добавляя более качественный взгляд на пути к смерти в детстве.Это подтверждает вывод о том, что уход за умирающими детьми и их семьями должен быть адаптирован к их конкретным обстоятельствам и потребностям, хотя фундаментальные принципы, изложенные в главе 1, будут широко применяться.
- 1
Если не указано иное, данные взяты из отчета Национального центра статистики здравоохранения Смерти: окончательные данные 1999 (NCHS, 2001a).
- 2
Несмотря на такой прогресс, в 1997 году Соединенные Штаты занимали двадцать седьмое место по младенческой смертности среди 38 стран, что ниже таких стран, как Чешская Республика и Португалия, и ничем не уступает Кубе (NCHS, 2001c).Относительно высокий уровень младенческой смертности в Соединенных Штатах отчасти объясняется большим количеством младенцев с низкой массой тела при рождении в этой стране, что, в свою очередь, отражает основные социальные и экономические проблемы и различия (см., Например, Guyer et al., 2000; Hoyert et al., 2001).
- 3
Это определение еще не используется постоянно, даже правительством. Например, на одном из веб-сайтов федерального правительства (www
- 4
Рак не является ведущей причиной младенческой смерти (см.). Тем не менее, хотя он вызывает лишь 0,2 процента младенческих смертей, пик заболеваемости детским раком приходится на первый год жизни. Младенцы хуже, чем дети старшего возраста, с некоторыми диагнозами (например, острый лимфобластный лейкоз), но лучше с другими (например, нейробластома) (Ries et al., 1999, 2001).
- 5
Национальный регистр педиатрических травм — это многоцентровый общенациональный регистр, созданный в 1985 году для изучения этиологии детской травмы и ее последствий.
- 6
Категории отчетности для публикуемой информации из различных наборов данных, которые включают смертность, не полностью стандартизированы. Например, в первичном отчете федерального правительства о смертности содержится информация по латиноамериканскому происхождению и по расе (белые и черные неиспаноязычные жители (NCHS, 2001a). Напротив, опубликованная информация из набора связанных данных NCHS о рождении и младенческой смертности подразделяет младенцев на латиноамериканцев. происхождение (черно-белые) и расы (белые, черные, американские индейцы и выходцы из Азии или островов Тихого океана) (NCHS, 2000b).Поскольку информация о смерти связана с информацией, собранной при рождении, последний набор данных также включает более подробные индивидуальные данные, такие как возраст матери, уровень образования, семейное положение, место рождения (в США или за рубежом) и курение во время беременности. Информация о младенце включает в себя порядок рождения, массу тела при рождении, период беременности и триместр, когда началось дородовое наблюдение.
- 7
Ставки основаны на менее чем 20 случаях смерти в течение года.
- 8
Например, в недавней редакционной статье в New England Journal of Medicine утверждается, что раса — это социальная, а не научная конструкция, и что «приписывание различий в биологической конечной точке расе не только неточно, но и не имеет доказанной ценности для лечения отдельного пациента », хотя это может иметь важное значение при формулировании« справедливой и беспристрастной государственной политики »(Schwartz, 2001, стр.1392). Во второй редакционной статье утверждается, что «расовые различия. . . имеют практическое значение для выбора и дозировки лекарств », но подчеркивает клиническую важность выявления и понимания« генетических детерминант сообщаемых расовых различий », а не полагаться на собственные или другие отчеты (Wood, 2001, стр. 1395). В том же выпуске авторы статьи, сообщающей результаты по расовым категориям, отмечают, что такие категории могут быть «только суррогатным маркером генетических или других факторов» (Exner et al., 2001, с. 1355). Brosco (1999) предполагает, что американская привычка разделять статистику на основе расы, особенно статистики детской смертности, привела к политике в области детского здоровья, которая сосредоточена на благосостоянии и сокращении бедности, а не на улучшении здоровья всех детей. Он утверждает, что такая политика допускает предвзятость по отношению к определенным расам или суждения о моральных качествах в отношении социально-экономически неблагополучных групп и может способствовать сопротивлению политике, которая принесет пользу всем детям, такой как всеобщее медицинское обслуживание детей.Другие утверждают, что сбор информации о расе, этнической принадлежности и основном языке необходим для руководства социальной политикой по сокращению расовых и этнических различий в состоянии здоровья (Perot and Youdelman, 2001). AAP (2000h) пришел к выводу, что «уже недостаточно использовать [расовые, гендерные и социально-экономические] категории в качестве поясняющих». Если данные, относящиеся к основным социальным механизмам, не были собраны и по иным причинам недоступны, исследователи должны обсудить это как ограничение возможных выводов представленного исследования.”
- 9
Раса определяется с использованием расы матери.
- 10
Однако количество новорожденных с низкой массой тела увеличилось у белых женщин, женщин из числа американских индейцев и азиатских или тихоокеанских женщин в период с 1990 по 1999 год. Гайер предполагает, что это увеличение, в частности, для белых женщин, вероятно, связано с к более широкому использованию экстракорпорального оплодотворения, ведущему к большему количеству многоплодных родов, которые имеют более высокую вероятность преждевременных родов и низкого веса при рождении (Martin and Parks, 1999; Guyer et al., 2000).
- 11
Эта информация была предоставлена Джоан Тено, MD, и Шерри Вайтцен, MHA, Центр геронтологии и медицинских исследований, Университет Брауна, на основе анализа базы данных всех смертей в 1997 году, зарегистрированных в Национальную Центр статистики здравоохранения. Для получения более подробной информации о сайте данных о смерти см. Http: // www
Низкий вес при рождении — ДАННЫЕ ЮНИСЕФ
В 2015 году 20.5 миллионов новорожденных, что составляет примерно 14,6 процента всех младенцев, рожденных в этом году во всем мире, страдали малой массой тела при рождении. Эти младенцы с большей вероятностью умрут в течение первого месяца жизни, а те, кто выжил, столкнутся с последствиями на всю жизнь, включая более высокий риск задержки роста, более низкий IQ на 1 , 2 и хронические состояния взрослых, такие как ожирение и диабет. 3 Чтобы вырастить здорового ребенка, матери необходимы полноценное питание и отдых, адекватный дородовой уход и чистая окружающая среда.Вместе эти ингредиенты для здоровой беременности могут помочь предотвратить, выявить и лечить состояния, вызывающие низкую массу тела при рождении, и, таким образом, способствовать достижению цели Всемирной ассамблеи здравоохранения (ВАЗ) в области питания по снижению низкой массы тела при рождении на 30 процентов в период с 2012 по 2025 год.
Прогресс в сокращении распространенности низкой массы тела при рождении был ограниченным во всех регионах. В Латинской Америке и Карибском бассейне и Западной Европе не наблюдалось явных изменений в распространенности низкой массы тела при рождении в период с 2000 по 2015 год, тогда как в Северной Америке наблюдалось статистически значимое, хотя и небольшое, увеличение за тот же период (7.3% [7,2-7,5] в 2000 году и 7,9% [7,8-8,0] в 2015 году). Ни в одном регионе за этот 15-летний период не наблюдалось статистически значимого снижения распространенности низкой массы тела при рождении. На глобальном уровне среднегодовые темпы снижения (AARR) распространенности низкой массы тела при рождении составили всего 1,2% в период с 2000 по 2015 год, однако для достижения цели WHA о низкой массе тела при рождении к 2025 году требуется ARRR в размере 2,74% в период с 2012 по 2025 год.
Прогресс в сокращении числа младенцев с низкой массой тела при рождении на 22 идет медленными темпами.9 миллионов пострадавших в 2000 году и 20,5 миллиона в 2015 году. В 2015 году примерно три четверти всех новорожденных с низкой массой тела в мире родились всего в 3 регионах: Южной Азии (47 процентов всех новорожденных с низкой массой тела в мире), Восточной и Южной Африке. (13 процентов всех рождений с низкой массой тела в мире) и в Западной и Центральной Африке (12 процентов всех рождений с низкой массой тела во всем мире). Хотя в период с 2000 по 2015 год, похоже, наблюдалось некоторое увеличение числа новорожденных с низкой массой тела в регионах, включая Западную и Центральную Африку, Восточную и Южную Африку, единственным регионом, в котором наблюдалось статистически значимое увеличение, была Северная Америка (315 684 [310 373 — 320 996] в 2000 году и 345 743 [341 630-349 856] в 2015 году).
Данные о массе новорожденных не были доступны для почти одной трети, или 37,4 миллиона новорожденных, в 2018 году. Эти оценки отражают новорожденных, которые не были взвешены, и тех, кто был взвешен, но чья масса при рождении не была зафиксирована ключевыми источниками данных. Оценки новорожденных без данных о массе при рождении из административных систем (например, информационных систем управления здравоохранением) включают рождения без взвешивания и рождения с взвешиванием, не зарегистрированные в системе. Оценки из обследований домохозяйств включают рождения, вес которых не был указан в официальном документе (например,г. медицинская карта) или не могла быть отозвана респондентом во время интервью. В Западной и Центральной Африке проживает самый высокий процент новорожденных без зарегистрированного веса при рождении (54,4 процента, или 10,7 миллиона рождений). Среди стран, по которым имеются последние данные, в 9 процент незарегистрированной массы тела при рождении превышал 70 процентов, что делает данные из этих стран непригодными для получения оценок низкой массы тела при рождении. Еще в 33 странах не было недавних оценок количества новорожденных без зарегистрированного веса при рождении.
Список литературы
Christian P, et al. Черный RE. Риск недоедания у детей, связанный с недоношенностью и преждевременными родами в странах с низким и средним уровнем доходов. Международный журнал эпидемиологии 2013; 42: 1340–55.
Гу Х, Ван Л., Лю Л. и др. Градиентная взаимосвязь между низкой массой тела при рождении и IQ: метаанализ. Научный доклад 2017; 7 (1): 18035. Опубликовано 21 декабря 2017 г. doi: 10.1038 / s41598-017-18234-9
Jornayvaz FR, Vollenweider P, Bochud M, Mooser V, Waeber G, Marques-Vidal P.Низкий вес при рождении приводит к ожирению, диабету и повышению уровня лептина у взрослых: исследование CoLaus. Кардиоваск Диабетол. 2016; 15: 73.
Blencowe H, Krasevec J, de Onis M, Black RE, An X, Stevens GA, Borghi E, Hayashi C, Estevez D, Cegolon L, Shiekh S, Hardy VP, Lawn JE, Cousens S. Национальные, региональные и мировые оценки низкой массы тела при рождении в 2015 г. с тенденциями с 2000 г.: систематический анализ.
Показатели ожирения среди молодежи от 10 до 17 лет
Обновлено в октябре 2020 г .: Примерно каждый седьмой U.С. молодых людей в возрасте 10-17 лет, по последним имеющимся данным, 15,5% страдают ожирением. Последние данные получены из объединенного Национального исследования здоровья детей за 2018-19 гг. (NSCH), а также анализа, проведенного Бюро по охране здоровья матери и ребенка Управления ресурсов и служб здравоохранения. Основные выводы включают:
- Сохраняются расовые и этнические различия. В 2018-2019 годах у неиспаноязычных азиатских детей был самый низкий уровень ожирения (5,9%), за ними следовали белые дети неиспаноязычного происхождения и дети многонационального происхождения неиспаноязычного происхождения (11.7% и 14,7% соответственно). Показатели ожирения были значительно выше среди испаноязычных (20,7%), неиспаноязычных чернокожих (22,9%), неиспаноязычных американских индейцев / коренных жителей Аляски (28,5%) и неиспаноязычных коренных жителей Гавайских островов / других тихоокеанских островов (39,8%).
- Существуют также различия по уровню доходов: 21,5% молодежи в домохозяйствах с уровнем бедности ниже федерального страдали ожирением, что более чем вдвое превышает 8,8% молодежи в домохозяйствах, составляющих не менее 400 процентов от федерального уровня бедности.
- В Кентукки был самый высокий общий уровень ожирения среди молодежи — 23.8%, а самый низкий — 9,6% в Юте.
- В пяти штатах уровень ожирения был статистически значимо выше, чем в стране в 2018-19 годах: Кентукки (23,8%), Миссисипи (22,3%), Южная Каролина (22,1%), Теннесси (20,4%) и Арканзас (20,2%). %).
- В восьми штатах уровень ожирения был статистически значимо ниже, чем национальный показатель в 2018-19 годах: Юта (9,6%), Миннесота (9,9%), Канзас (10,6%), Монтана (10,6%), Нью-Йорк (10,7%). ), Колорадо (10,9%), Гавайев (11,1%) и Небраски (11.5%).
В последние годы NSCH был значительно переработан, и исследование 2016 года было первым, в котором эти изменения были отражены. Из-за изменений в способе сбора данных и структуре выборки обследования невозможно напрямую сравнить результаты 2016 года или более поздних лет с более ранними итерациями. С 2016 года NSCH проводится как ежегодное исследование и будет продолжать собирать новые данные каждый год в будущем, чтобы можно было оценивать тенденции с течением времени, а данные за 2016 год служат новой базой.Однако необходимы данные за дополнительные годы, прежде чем можно будет надежно оценить тенденции во времени. В 2016 году NSCH использовал увеличенный размер выборки для поддержки анализа на уровне штата с одним годом сбора данных. Начиная с 2017 года оценки на уровне штатов производятся с использованием комбинированных данных за два года.
Примечание: В интерактивном режиме ниже 2016 год представляет данные только за этот год, но последующие годы представляют собой комбинированные наборы данных, то есть 2017 год представляет собой объединенные данные за 2016-17 годы, 2018 год представляет собой объединенные данные за 2017-18 годы и т. Д.
детей с недостаточным весом в возрасте от 6 до 12 лет
Дети в возрасте от 6 до 12 лет все еще растут, а это значит, что они нуждаются в энергии (калориях) и питательных веществах, которые поступают из разнообразного и сбалансированного питания. Если у вашего ребенка недостаточный вес, возможно, он не получает достаточно калорий.
Если вы обеспокоены тем, что у вашего ребенка недостаточный вес или он не растет нормально, обратитесь к терапевту. Низкий вес может возникнуть по ряду причин.
Как я могу определить, что у моего ребенка недостаточный вес?
Родителям может быть сложно определить, есть ли у вашего ребенка недостаточный вес.
Если вы уже знаете рост и вес вашего ребенка и хотите узнать, здоров ли он, вы можете проверить это с помощью нашего калькулятора здорового веса.
Если ваш ребенок учится в 6 классе (в возрасте 10 и 11 лет), возможно, его уже взвесили и измерили рост в рамках Национальной программы измерения детей.
В некоторых регионах вам могут выслать результаты для вашего ребенка. В других регионах вам придется связаться с местными властями, чтобы узнать измерения вашего ребенка.
Если результаты показывают, что у вашего ребенка недостаточный вес, обратитесь к терапевту, который расскажет вам о возможных причинах.
Если есть проблемы с питанием вашего ребенка, терапевт может дать совет, который поможет ему набрать здоровый вес, или направит его к диетологу.
Рацион вашего ребенка
Все дети нуждаются в энергии (калориях) и питательных веществах, которые поступают из разнообразного и сбалансированного питания.
Если у вашего ребенка недостаточный вес, может возникнуть соблазн насытить его калорийной, но нездоровой пищей, такой как сладости, пирожные, шоколад, сладкие и жирные продукты и напитки.Однако важно, чтобы ваш ребенок набирал вес здоровым образом, а это означает, что он придерживается сбалансированной диеты.
Когда вашему ребенку исполнится 5 лет, он должен придерживаться здоровой диеты с низким содержанием жиров, такой как рекомендованная для взрослых. Подробнее читайте в разделе «Чем кормить маленьких детей».
Что такое сбалансированная диета?
Правительство рекомендует детям в возрасте 5 лет и старше следовать Руководству Eatwell. В этом руководстве показаны пропорции, в которых необходимы различные типы продуктов для сбалансированного питания:
- Ежедневно ешьте не менее 5 порций различных фруктов и овощей.
- Основное питание состоит из картофеля, хлеба, риса, макаронных изделий или других крахмалистых углеводов. По возможности выбирайте цельнозерновые.
- Имейте некоторые молочные или молочные продукты (например, соевые напитки и йогурты). Выбирайте продукты с низким содержанием жира и сахара.
- Ешьте фасоль и бобовые, рыбу, яйца, мясо и другие белки. Старайтесь есть 2 порции рыбы каждую неделю, одна из которых должна быть жирной, например, лосось или скумбрия.
- Выбирайте ненасыщенные масла и пасты и ешьте в небольших количествах.
- Пейте много жидкости — правительство рекомендует от 6 до 8 стаканов в день.
Попробуйте выбрать различные продукты из 5 основных групп продуктов.
Употребляйте продукты и напитки с высоким содержанием жира, соли и сахара реже и в небольших количествах.
Большинство людей в Великобритании едят и пьют слишком много калорий, слишком много жира, сахара и соли и недостаточно фруктов, овощей, жирной рыбы или клетчатки.
Узнайте больше о различных группах продуктов питания и о том, как они являются частью здорового и сбалансированного питания.
Детское питание в домашних условиях
Вам сложно найти время для приготовления здорового сбалансированного питания для всей семьи? Если это так, это может быть одной из причин, по которой ваш ребенок не потребляет достаточно калорий.
Постарайтесь найти время для завтрака и ужина и пообедайте вместе всей семьей. Сделайте прием пищи веселой частью дня.
Детские обеды
В течение недели ваш ребенок будет обедать в школе. Невозможно точно контролировать, что ест ваш ребенок вне дома, но вы можете помочь своему ребенку сделать выбор в пользу здорового питания.
- Обсудите с ребенком важность здорового и сбалансированного питания.
- Дайте вашему ребенку заранее оплаченные школьные обеды или здоровый упакованный ланч, вместо того, чтобы давать деньги, которые ваш ребенок может потратить на еду.
- Узнайте, какова школьная политика здорового питания.
В наши дни школьные обеды с большей вероятностью удовлетворяют потребности ребенка в питании по сравнению с обычным упакованным ланчем.
Если вы предпочитаете готовить ребенку упакованный ланч, убедитесь, что он сбалансирован по питанию.
Более здоровый упакованный ланч должен:
- быть на основе крахмалистых углеводов (хлеб, картофель, рис, макаронные изделия)
- включать свежие фрукты и овощи / салат
- включать белок, такой как фасоль и бобовые, яйца, рыба, мясо, сыр (или альтернатива молочным продуктам)
- включает гарнир, например йогурт с низким содержанием жира и сахара (или молочную альтернативу), чайный пирог, фруктовый хлеб, рисовые / кукурузные лепешки, домашний попкорн, желе без сахара
- включают напиток, например воду, обезжиренное или полуобезжиренное молоко, напиток без сахара или без добавления сахара.
Получите от Change4Life идеи о том, что добавить в школьный упакованный обед вашего ребенка.
Как увеличить потребление калорий вашим ребенком
Чтобы помочь вашему ребенку набрать вес, попробуйте увеличивать размеры порций во время еды, особенно в отношении крахмалистых продуктов, таких как хлеб, рис, макаронные изделия и картофель.
В качестве альтернативы, если вашему ребенку трудно есть большие порции, попробуйте увеличить энергетическую плотность пищи вашего ребенка, пока он не достигнет здорового веса.
Плотность энергии — это количество энергии (калорий) на грамм пищи. Пища с более высокой плотностью энергии, как правило, содержит больше жира, например сыр, орехи, цельное молоко и ореховое масло.
Попробуйте:
- картофель в мундире с запеченными бобами, покрытый тертым сыром
- запеканка с тунцом
- пюре из авокадо, покрытое рубленым яйцом вкрутую, на тосте из непросеянной муки
Вы также можете повысить дневное потребление калорий вашего ребенка, добавив более полезные закуски .
Отличные закуски включают:
- маленьких бутербродов с белковой начинкой, таких как сыр или яйца
- сыр и крекеры или сыр на непросеянном или черном хлебе
- йогурт, содержащий белок и кальций
- хлебные палочки и овощные соусы, такие как хумус
Поддерживайте активность вашего ребенка
Даже если ваш ребенок имеет недостаточный вес, все равно важно, чтобы он был физически активен.
Физическая активность помогает им развивать крепкие и здоровые кости и мышцы. Это важная часть того, как они узнают о себе и мире. И, что самое главное, это очень весело.
Дети старше 5 лет должны заниматься физическими упражнениями не менее 60 минут каждый день. Но объем физической активности, которую должен выполнять ваш ребенок, может быть другим, если у него недостаточный вес. По этому поводу вам может посоветовать терапевт, практикующая медсестра или школьная медсестра.
Найдите идеи, как вести активный образ жизни с ребенком.
Следите за успеваемостью вашего ребенка
Если вы обеспечиваете здоровую диету в соответствии с этими рекомендациями, вы должны увидеть улучшение веса и роста вашего ребенка.
Регулярно фиксируйте рост и вес вашего ребенка и отведите его обратно к терапевту, чтобы убедиться, что он прибавляет в весе должным образом.
Когда ваш ребенок достигнет здорового веса, его диету, возможно, потребуется скорректировать, чтобы он не набрал лишний вес.
Последняя проверка страницы: 23 апреля 2020 г.
Срок следующего рассмотрения: 23 апреля 2023 г.
Влияние рекламы продуктов питания на детское ожирение
Аккард, Д.М., Ноймарк-Штайнер, Д., Стори, М., и Перри, К. (2003). Переедание среди подростков: распространенность и ассоциации с характеристиками, связанными с весом и психологическим здоровьем. Педиатрия, 111, 67-74.
Али, М., Блейдс, М., Оутс, К., и Блумберг, Ф. (2009). Способность маленьких детей распознавать рекламу в дизайне веб-страниц. Британский журнал психологии развития, 27 (1), 71-83.
Американская академия педиатрии (2006).Заявление о политике: Дети, подростки и реклама. Педиатрия, 118, 2563-2569.
Американская психологическая ассоциация (2009 г.). Постановление о пропаганде здорового активного образа жизни и профилактике ожирения и нездорового поведения, связанного с контролем веса среди детей и молодежи. Вашингтон, округ Колумбия: Автор. Получено с http://www.apa.org/about/policy/chapter-12b.aspx.
Центры по контролю и профилактике заболеваний (2006 г.). Данные NHANES о распространенности избыточной массы тела среди детей и подростков: США, 2003–2006 гг. .Атланта, Джорджия: Национальный центр статистики здравоохранения CDC, Health E-Stat.
Дети сейчас (2009). Реклама и детское ожирение: установленная связь. Окленд, Калифорния: Автор.
Креспо, К. Дж., Смит, Э., Троиано, Р. П., Бартлет, С. Дж., Мачера, К. А., и Андерсен, Р. Э. (2001). Просмотр телевизора, потребление энергии и ожирение у детей в США. Архив детской и подростковой медицины, 155 , 360-365.
Дэвисон, К.К. и Берч Л. Л. (2002). Процессы, связывающие статус веса и самооценку у девочек в возрасте от 5 до 7 лет. Developmental Psychology®, 38 , 735-748.
Экеланд, Э., Хейан, Ф., и Хаген, К. Б. (2005). Могут ли упражнения улучшить самооценку у детей и подростков? Систематический обзор рандомизированных контролируемых исследований. Британский журнал спортивной медицины, 39 , 792-798.
Фулкерсон, Дж. А., Штраус, Дж., Ноймарк-Штайнер, Д., История, М., и Бутель, К. (2007). Корреляты психосоциального благополучия среди подростков с избыточным весом: роль семьи. Journal of Consulting and Clinical Psychology, 75 , 181-186.
Гейбл, С., Чанг, Ю., и Крулл, Дж. (2007). Просмотр телевидения и частота семейных обедов позволяют прогнозировать появление и сохранение избыточной массы тела в национальной выборке детей школьного возраста. Журнал Американской ассоциации диетологов, 107 , 53-61.
Коплан, Дж.П., Ливерман, К. Т., и Краак, В. А., (ред.) (2005). Профилактика детского ожирения: здоровье на волоске. Вашингтон, округ Колумбия: Комитет по профилактике ожирения у детей и молодежи, Совет по пищевым продуктам и питанию, Медицинский институт национальных академий. Получено с http://www.nap.edu/catalog.php?record_id=11015.
Миллер С. А., Таверас Э. М. Рифас-Шиман С. Л. и Гиллман М. В. (2008). Связь между просмотром телевидения и плохим качеством питания у маленьких детей. Международный журнал педиатрического ожирения, 3 (3), 168-176. DOI 10.1080 / 17477160801915935
Ноймарк-Штайнер, Д., Кролл, Дж., Стори, М., Ханнан, П. Дж., Френч, С. А., и Перри, К. (2002). Этнические / расовые различия в проблемах, связанных с весом, и поведении среди девочек и мальчиков-подростков: результаты проекта EAT. Журнал психосоматических исследований, 53 , 963-974.
Огден К. Л., Кэрролл М. Д. и Флегал К. М. (2008) Высокий индекс массы тела для возраста среди U.С. Дети и подростки, 2003–2006 гг. Журнал Американской медицинской ассоциации, 299 , 2401–2405.
Пратт, К. А., Стивенс, Дж., И Дэниелс, С. (2008). Рекомендации по профилактике и лечению детского ожирения для будущих исследований. Американский журнал профилактической медицины, 35 , 249-252.
Пуль Р. М. и Латнер Дж. Д. (2007). Стигма, ожирение и здоровье детей нации. Psychological Bulletin®, 133 , 557-580.
Ричардс, Дж. И., Вартелла, Э. А., Мортон, К., и Томпсон, Л. (1998). Растущая коммерциализация школ: проблемы и практика. Анналы Американской академии политических и социальных наук, 557 , 148–167.
Сердула, М. К. Д., Айвери, Р. Дж., Коутс, Д. С., Фридман, Д. Ф., Уильямсон, Д. Ф., и Байерс, Т. (1993). Становятся ли дети с ожирением взрослыми с ожирением ?: Обзор литературы. Профилактическая медицина, 22 , 167-177.
Tremblay, M.S., & Willms, J.D. (2003). Связана ли канадская эпидемия детского ожирения с недостаточной физической активностью? Международный журнал ожирения, 27 , 1100-1105.
Wartella, E. A. и Jennings, N. (2001). Опасности и возможности коммерческого телевидения в школах. В Д. Г. Сингере и Дж. Л. Сингере (ред.), Справочник для детей и средств массовой информации . Таузенд-Оукс, Калифорния: Сейдж, 557–570.
Уитакер Р.К., Райт, Дж. А., Пепе, М. С., Зайдель, К. Д., & Дейтц, В. Х. (1997). Прогнозирование ожирения в молодом возрасте с детства и ожирения родителей. Медицинский журнал Новой Англии, 37 , 869-873.
Синдром внезапной детской смерти (СВДС) | Симптомы и причины
Если вас беспокоит, что вашему ребенку или внуку угрожает СВДС, вас утешит то, что Бостонская детская больница имеет огромный опыт консультирования родителей по методам значительного снижения риска.
Что такое СВДС?
Синдром внезапной детской смерти (СВДС) — это внезапная и необъяснимая смерть ребенка младше 1 года. Диагноз СВДС ставится, если смерть ребенка остается необъяснимой даже после исследования места смерти, вскрытия и изучения истории болезни.
СВДС является частью более крупной категории из неожиданных (в отличие от необъяснимых ) младенческих смертей, называемых SUDI (внезапная неожиданная смерть в младенчестве). Младенцы, которые внезапно умирают, но причины смерти которых выясняются позже (инфекция, аномалия головного мозга, сердечная дисфункция и т. Д.)) также попадают в эту категорию SUDI.
Кто подвержен риску СВДС?
СВДС — загадочный синдром, поскольку по самому его определению причину установить невозможно. Но определенные факторы риска все же существуют.
Около 2300 младенцев в Соединенных Штатах ежегодно умирают от СВДС. Некоторые дети подвергаются большему риску, чем другие. Например, СВДС с большей вероятностью поражает ребенка в возрасте от 1 до 4 месяцев, он чаще встречается у мальчиков, чем у девочек, и большинство смертей происходит в осенние, зимние и ранние весенние месяцы.
Факторы, повышающие риск смерти ребенка от СВДС, включают следующие:
- младенцев, которые спят на животе или боку, а не на спине
- перегрев во время сна
- слишком мягкая поверхность для сна, с пушистыми одеялами или игрушками
- матерей, которые курят во время беременности (в три раза больше вероятность рождения ребенка с СВДС)
- Воздействие пассивного дыма от курения матерями, отцами и другими членами семьи удваивает риск СВДС для ребенка
- матерей моложе 20 лет на момент первой беременности
- младенцев, рожденных от матерей, которые мало, поздно или совсем не заботились о беременности
- недоношенных детей или детей с низкой массой тела при рождении
- имеет брата или сестру, умершего от СВДС
Существуют ли какие-либо теории о том, почему возникает СВДС?
Хотя причина СВДС неизвестна, многие клиницисты и исследователи считают, что СВДС связан с проблемами в способности ребенка пробуждаться от сна, обнаруживать низкий уровень кислорода или накопление углекислого газа в крови.Когда младенцы спят лицом вниз, они могут повторно вдохнуть выдыхаемый углекислый газ. Обычно повышение уровня углекислого газа активирует нервные клетки в стволе мозга, которые стимулируют дыхательные центры и центры возбуждения. Затем ребенок просыпается, поворачивает голову и дышит быстрее, чтобы получить больше кислорода. Младенцы СВДС, однако, могут не проснуться.
«Модель тройного риска» для СВДС была предложена, чтобы объяснить, как возникает СВДС. Модель утверждает, что СВДС возникает при одновременном существовании трех условий:
- младенец имеет анамнез (e.g., ствол мозга) аномалия, из-за которой он не может реагировать на низкий уровень кислорода или высокий уровень углекислого газа в крови
- младенец подвергается запускающему событию, например, сон на животе лицом вниз
- эти события происходят на уязвимой стадии развития младенца, то есть в первые 6 месяцев жизни
Как диагностируется СВДС?
Считается, что ребенок умер от СВДС, если после обследования места смерти, вскрытия и изучения истории болезни не удается установить причину смерти.Таким образом, СВДС является диагнозом исключения: СВДС как причина смерти определяется только после исключения всех других причин.
Можно ли предотвратить СВДС?
Поскольку исследователи из Детской и других организаций все еще изучают возможные причины СВДС, в настоящее время нет способа «предотвратить» возникновение синдрома. Но вы можете значительно снизить риск СВДС у вашего ребенка:
- укладывать ребенка спать на спину
- использует твердую поверхность для сна и не кладет в кроватку пушистые одеяла и мягкие игрушки
- не перегревать ребенка или его комнату, когда он спит
- не курить, когда вы беременны, и не позволять никому курить рядом с вашим ребенком
- грудное вскармливание
См. «Лечение» для получения более полного списка мер предосторожности.
Причины СВДС
СВДС — загадочный синдром, и по самому его определению причину установить невозможно. Детские исследователи обнаружили убедительные доказательства того, что СВДС имеет биологическую основу, и продолжают работать над определением основных причин и выявлением младенцев из группы риска.
Кто в группе риска
- младенцев, которые спят на животе
- недоношенных детей или детей с низкой массой тела при рождении
- младенцев, которые перегреваются во время сна
- Младенцы, которые спят на слишком мягкой поверхности или у которых в кроватках есть мягкие одеяла и накладки на бампер
- младенцев, у которых есть брат или сестра, умершие от СВДС, или чей семейный анамнез включает в себя неспособность развиваться
Профилактика
- положите ребенка спать на спину
- Держите подальше от кроватки мягкие одеяла и мягкие игрушки
- не перегревать ребенка или его комнату, когда он спит
- не позволяйте никому курить рядом с ребенком
- кормите ребенка грудью
Курение родителей увеличивает риск СВДС
Болезни, вызываемые курением, ежегодно убивают почти полмиллиона человек в Соединенных Штатах.Несмотря на кампании по борьбе с курением и медицинские предупреждения, более 6000 детей и подростков выкуривают свою первую сигарету каждый день, и половина из них станут регулярными курильщиками. Беременные мамы, которые курят, повышают риск СВДС для их детей. Отказ от курения — одно из лучших действий, которое вы можете сделать для здоровья вашего ребенка — и вашего собственного.
целей по снижению веса для детей с избыточным весом
Часто легко определить, когда у ребенка избыточный вес. Определение индекса массы его тела может помочь сделать диагноз более официальным, но часто вам не нужно заходить так далеко.Вместо этого для большинства детей с избыточным весом вы можете просто использовать более старомодную щепотку на дюйм или два дюйма жира, чтобы знать, что у вашего ребенка избыточный вес. Самое сложное — это знать, как помочь своему ребенку с избыточным весом.
altrendo images / Getty Images
Помощь детям с избыточным весом
Когда ребенку ставится диагноз избыточного веса, его родителям обычно дают общую информацию о том, как улучшить его питание и побудить его быть более физически активным. К сожалению, этот совет пока не очень помог нынешней эпидемии детского ожирения, и эти дети часто возвращаются в следующем году и набирают еще 10-15 фунтов.
Намного более полезными могут быть конкретные цели по снижению веса в дополнение к более конкретным советам о том, как правильно питаться и насколько активнее они должны быть.
Первые цели для детей с избыточным весом
Удивительно, но первая цель, которую рекомендует большинство экспертов, — это не выходить на улицу и пытаться сильно похудеть. Вместо этого они рекомендуют гораздо более скромную цель — просто не набирать больше веса.
Если вы помните, что ваш ребенок будет становиться все выше по мере приближения к половому созреванию, это поможет понять, почему просто не набирать вес может быть полезно.Даже если ваш ребенок с избыточным весом не худеет, пока он не набирает вес или, по крайней мере, не набирает вес так быстро, он может похудеть и достичь здорового ИМТ по мере роста.
Однако этот метод работает только для детей, которые имеют «немного лишний вес» и еще не пережили скачка роста. Другим детям с избыточным весом, вероятно, потребуется похудеть, когда они достигнут своей первой цели — не набирать вес в течение нескольких месяцев.
Цели по снижению веса для детей
Как только ваш ребенок достигнет своей цели — не набирать вес в течение нескольких месяцев, вы можете установить новую цель для фактического похудения.Опять же, важно установить скромную цель, чтобы ваш ребенок не был ошеломлен и не сдался. Один фунт в месяц — это хорошая цель по снижению веса, которую стоит ставить большинству детей.
Подросткам с очень избыточным весом, возможно, потребуется сбросить еще больше веса, как только они достигнут своих первоначальных целей, и они могут даже перейти к более агрессивной цели — терять два фунта каждый месяц или даже каждую неделю, чтобы достичь здорового веса.
Чтобы помочь вашему ребенку в достижении этих целей и следить за его прогрессом, назначьте регулярные контрольные встречи с вашим педиатром и / или зарегистрированным диетологом.
Достижение целей по снижению веса для детей
К сожалению, вы не просто говорите своему ребенку об этих целях по снижению веса и наблюдаете, как он худеет. Это требует некоторой работы. Однако наличие целей может быть хорошим мотиватором.
Как достичь первой цели — не набрать вес?
Первый шаг — выяснить, сколько лишнего веса ваш ребенок набирает каждый месяц, чтобы вы знали, на сколько меньше калорий ему нужно каждый день. Например, если ваш девятилетний ребенок набирает дополнительные три фунта в месяц, и каждый фунт равен примерно 3500 калориям, то ему необходимо сократить 10 500 калорий каждый месяц, чтобы перестать набирать лишний вес.Хотя кажется, что это много, но вы получаете всего 350 калорий в день.
Насколько сложно девятилетнему ребенку ежедневно сокращать потребление 350 калорий? Это не должно быть так сложно, но станет еще проще, если вы сократите половину калорий из его рациона (175 калорий) и поощряете дополнительную физическую активность, чтобы сжечь остальные 175 калорий (около 30 минут умеренных упражнений).
Помните, что вы должны вносить эти изменения помимо того, что ваш ребенок уже делает каждый день.Это означает, что если ваш ребенок уже тренируется по 30 минут каждый день, то для того, чтобы это сработало, ему необходимо тренировать 60 минут в день.
Ребенок в этом примере, вероятно, мог бы сократить свой рацион на 350 калорий, просто отказавшись от высококалорийных продуктов с высоким содержанием сахара, которые он, вероятно, пьет, включая газированные и морсы и т. Д. Вы также можете сократить количество калорий с помощью более здоровой диеты, например употребляя меньше фаст-фуда, переходя на нежирные молочные продукты, подавая меньшие порции, ограничивая вторые порции основных блюд и употребляя более здоровые закуски.
Как только ваш ребенок будет сохранять стабильный вес в течение нескольких месяцев, вы сможете достичь следующей цели — похудеть на полкилограмма в месяц. Поскольку вы уже знаете, что фунт жира равен 3500 калориям, вы знаете, что вам просто нужно сократить еще 115 калорий в день из своего рациона, чтобы терять около фунта в месяц.
калорий, калорий, калорий
Хотя вам не обязательно знать, откуда берутся калории вашего ребенка, чтобы помочь ему достичь своих целей по снижению веса, это может помочь.Например, если ваш ребенок решит съесть три печенья Oreo (160 калорий) после обеда вместо шести печений (320 калорий), он будет экономить 160 калорий, если обычно съедает шесть печений каждый день. Если он обычно не ест печенье, то эти три печенья будут лишними калориями.
Если у вас нет строгого подсчета калорий, попробуйте вести дневник употребления алкоголя, чтобы записывать общие тенденции в пищевых привычках вашего ребенка, например, сколько калорий он получает от перекусов и т. Д. большой перекус после школы или перед сном.
Что нужно знать о похудании для детей
- Если даже не набрать вес кажется слишком высокой для первой цели, то, возможно, начните с более медленного набора веса в качестве вашей первой цели. Поэтому, если ваш ребенок набирает два фунта в месяц, поставьте цель прибавлять в весе всего один фунт в месяц в течение нескольких месяцев.
- Поощряйте здоровое питание и здоровый вес вместо того, чтобы навязывать вашему ребенку «диету».
- Привлечение всей семьи к здоровому питанию и большей физической активности может значительно помочь детям придерживаться своих целей по снижению веса.
- Тот факт, что дети обычно набирают от четырех до пяти фунтов в год, и эта цифра может увеличиваться по мере того, как ребенок приближается к половому созреванию, может усложнить цели вашего ребенка по снижению веса. Однако большинству детей с избыточным весом не обязательно нужна эта нормальная прибавка в весе.
.