Содержание
УЗИ беременных до 11 недель беременности
Зачем делать УЗИ до 11 недели беременности?
С акушерской точки зрения первые недели беременности – особый этап, и обследование в этот период даёт возможность врачам получить объективную картину развития эмбриона. Уже прошло определённое время с момента зачатия, и каждый день в организме ребёночка происходят знаковые изменения: формируются органы и жизненно важные системы, закладываются особенности физического развития, проявляется половая принадлежность.
Главная задача УЗИ – выявление возможных патологий развития плода, в том числе и хромосомных (синдромы Дауна, Корнелии де Ланге, Тернера, Патау). Во время обследования специалист с высокой точностью определяет дату зачатия, делает прогнозы относительно дальнейшего протекания беременности, а также о рисках развития осложнений и возможности невынашивания плода. Для получения полной картины в первом триместре проводится комплексное обследование, включающее две процедуры:
-
ультразвуковое исследование;
-
биохимический анализ крови.
Показания к проведению обследования
УЗИ до 11 недели беременности назначается всем женщинам; но есть пациентки, для которых данная процедура представляет особую значимость. Речь идёт о будущих мамах из группы риска, а именно:
-
в возрасте старше 35 лет;
-
с наследственными генетическими патологиями;
-
уже рожавшие детей с хромосомными аномалиями;
-
принимавшие на ранних сроках беременности сильнодействующие медикаментозные препараты;
-
перенесшие инфекционные заболевания;
-
перенесшие выкидыши и преждевременные роды.
Имеет значение и возраст партнёра пациентки: если мужчине на момент зачатия старше 40 лет, то это тоже является показанием к проведению УЗИ.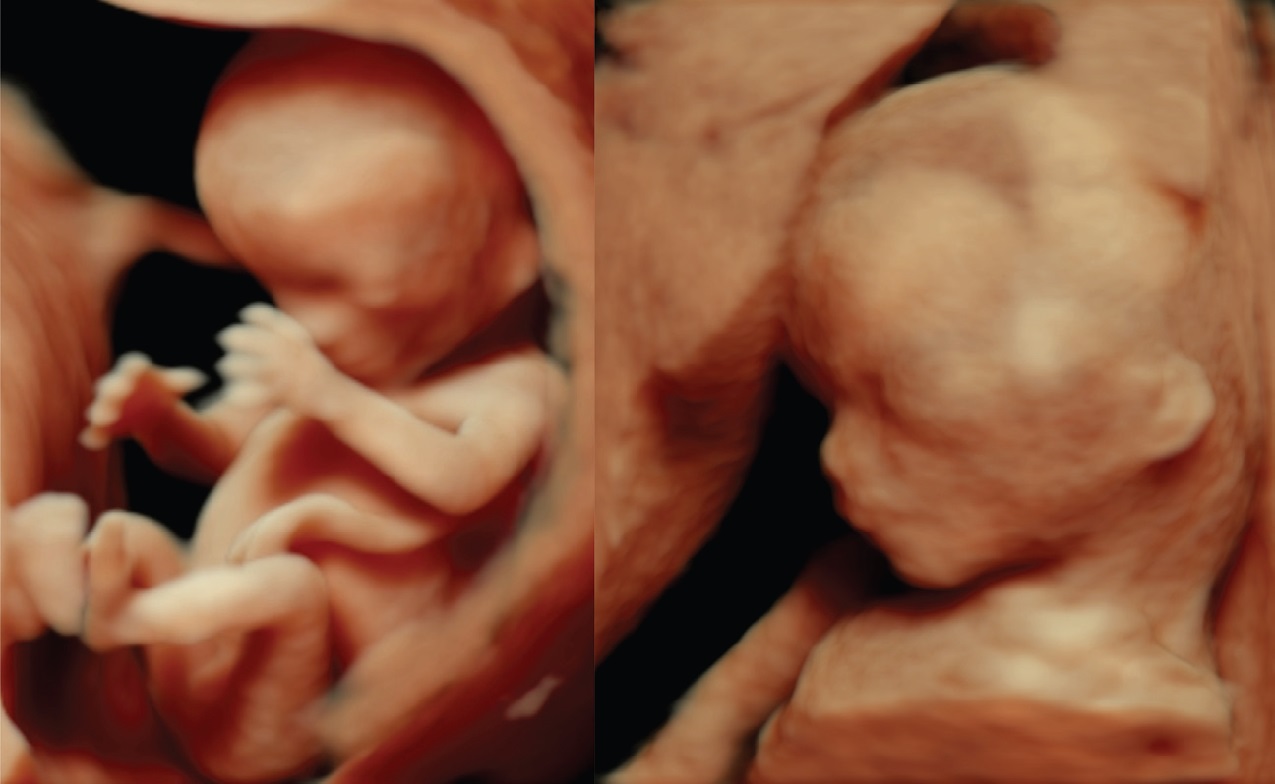
Ультразвуковое обследование абсолютно безопасно и не имеет противопоказаний.
Подготовка к процедуре
Специальной подготовки перед процедурой не требуется. Для того чтобы картинка во время исследования имела чёткие очертания и не была искажённой, за три дня до УЗИ следует исключить из рациона продукты, способствующие повышенному газообразованию: бобовые, капусту, хлебобулочные изделия, жирную пищу, молоко, газированные напитки. Если есть такая возможность, на обследование лучше прийти натощак.
Порядок проведения обследования
УЗИ во время беременности может выполняться двумя способами: трансабдоминально или трансвагинально. В первом случае исследование осуществляется через датчик, который соприкасается с животом женщины. Но из-за того, что в первом триместре полость матки ещё не расположена вплотную к брюшной стенке, а жировые прослойки препятствуют объективной оценке состояния плода, на 11 неделе чаще назначается трансвагинальное УЗИ.
В процессе обследования женщина располагается на кушетке, лёжа на спине, ноги должны быть согнуты в коленях. Датчик, на который предварительно надет презерватив, вводится во влагалище.
Расшифровка результатов
При ультразвуковом исследовании на 11 неделе беременности можно увидеть, как развивается плод. Уже различимы туловище, голова, конечности и даже черты лица. Просматривается сердце, позвоночник, печень. Врач оценивает основные показатели:
-
копчико-теменной размер;
-
длину бёдер;
-
бипариетальный размер головы;
-
длину носовой кости;
-
частоту сердцебиений;
-
толщину воротникового пространства;
-
строение желточного мешочка;
-
расположение плаценты.
Полученные данные сравниваются с нормативными показателями. Если выявляются отклонения от нормы, проводятся дополнительные исследования.
Ультразвуковое обследование в медицинском холдинге «Мать и дитя»
По сути, УЗИ до 11 недели беременности – это первое знакомство с ещё не рождённым малышом, поэтому перед обследованием будущая мама испытывает особое волнение. Не стоит забывать и о важности процедуры, так как она даёт возможность убедиться в том, что малыш здоров. Именно поэтому важно, чтобы обследование проводилось опытными специалистами с использованием современного оборудования.
Вы можете пройти УЗИ в клиниках и госпиталях холдинга «Мать и дитя». Запишитесь на приём по телефону или воспользуйтесь обратной связью, заполнив предложенную онлайн-форму.
Одиннадцатая неделя беременности по акушерскому сроку: что происходит с малышом, фото живота мамы
23. 08.2020
08.2020
6645
Одиннадцатая неделя беременности по акушерскому сроку рассчитывается от первого дня последней менструации и соответствует девятой от зачатия. На этом сроке идет активное развитие плода. Практически сформировались все органы и системы, развивается мозг, уплотняются будущие кости. В этот период особое значение имеет питание будущей мамы, так как малыш получает от нее все необходимое для роста.
Внешние признаки беременности
Для большинства окружающих людей «интересное» положение будущей мамы еще не очевидно. Незначительные перемены во внешности видны только самой женщине и самым близким.
Живот на одиннадцатой неделе беременности. Матка интенсивно растет и занимает почти все пространство меду тазовыми костями. Поэтому беременная женщина уже может заметить немного округлившийся животик и увеличение талии на пару сантиметров.
Поэтому беременная женщина уже может заметить немного округлившийся животик и увеличение талии на пару сантиметров.
Грудь на одиннадцатой неделе беременности. Грудь становиться тяжелее, и сохраняется повышенная чувствительность, особенно в области сосков. Ореолы сосков темнеют и на них появляются бугорки Монтгомери. Вследствие гормональной перестройки увеличивается железистая ткань, расширяются молочные протоки, начинается образование грудного молока.
Появление молозива. В отдельных случаях из сосков могут появиться выделения молозива. Это желтоватая густая питательная жидкость, которая станет первой пищей малыша. Появления капель жидкости могут остаться незамеченными, потому что в этот период они совсем скудные. Если молозиво оставляет следы на одежде, можно воспользоваться специальными прокладками для кормящих.
Пигментация кожи. Изменения цвета кожи у беременных связаны с изменениями в гормональной системе. Чаще всего темнеет ореола сосков и появляется темная полоса внизу живота. Могут появиться темные или светлые пятна на теле или лице, но они не навсегда. После родов восстановится гормональный фон и пигментация исчезает.
Чаще всего темнеет ореола сосков и появляется темная полоса внизу живота. Могут появиться темные или светлые пятна на теле или лице, но они не навсегда. После родов восстановится гормональный фон и пигментация исчезает.
Что происходит с плодом
Размер плода на одиннадцатой акушерской неделе около 7 см в длину, а вес почти 10 грамм, но он уже может совершать первые движения ручками и ножками. У него быстро растут мышцы и формируется костная система. Внутренние органы полностью сформированы и продолжают расти и развиваться, постепенно начинают выполнять свои функции.
Сердечно-сосудистая система. Она на этом сроке работает с полной нагрузкой. Сердце ритмично бьется с частотой 160 ударов в минуту (норма в диапазоне от 153 до 177 ударов). Сформированы сосуды, через которые кровь поступает ко всем органам.
Нервная система. Головной мозг состоит из двух полушарий, мозжечка и продолговатого мозга. Система разграничена на центральную и периферическую. На одиннадцатой неделе беременности происходит активный рост клеток мозгового вещества и налаживание нейронных связей. Начинают формироваться рефлексы. Малыш может хватать пуповину и трогать свое тело. Появляется реакция на внешние раздражители.
Система разграничена на центральную и периферическую. На одиннадцатой неделе беременности происходит активный рост клеток мозгового вещества и налаживание нейронных связей. Начинают формироваться рефлексы. Малыш может хватать пуповину и трогать свое тело. Появляется реакция на внешние раздражители.
Пищеварительная система. Мышцы кишечника выполняют сокращения, имитируют перистальтику. Почки производят мочу и выделяют ее каждый час в амниотические воды. Околоплодные воды обновляются каждые три часа и остаются всегда стерильными.
Эндокринная система. Поджелудочная железа начинает продуцировать инсулин, а щитовидная — тиреотропные гормоны. Половые железы производят тестостерон у мальчиков и эстрогены у девочек, но половые органы еще не сформированы.
Внешность. Через девять недель эмбрионального развития около половины тела плода составляет голова, а конечности еще не пропорциональны. Уже можно различить нос, рот, намеки на ушные раковины, глаза занимают правильное положение. В это время идет образование хрусталика, роговицы, радужной оболочки и сетчатки глаз. Теперь у крохи есть шея и плечи, на руках и ногах разделились пальчики. Он растет каждый день и все больше похож на человека.
В это время идет образование хрусталика, роговицы, радужной оболочки и сетчатки глаз. Теперь у крохи есть шея и плечи, на руках и ногах разделились пальчики. Он растет каждый день и все больше похож на человека.
Что умеет делать. Теперь малыш спит и бодрствует. Выполняет рефлекторные хватательные движения ручками и отталкивается ножками от стенок матки. Заглатывает амниотические воды, так он учится дышать и тренирует мимические мышцы.
Ощущения будущей мамы
На одиннадцатой акушерской неделе беременности усиливается связь между малышом и мамой. Плацента начинает работать в полную силу. Остается учащенное мочеиспускание, проблемы со стулом и становится трудно спать на животе. Могут беспокоить ноющие боли в пояснице, вызванные растяжением связок, удерживающих матку.
Легкая тошнота. К концу первого триместра, на одиннадцатой неделе, у большинства беременных проходит токсикоз, но в некоторых случаях он может продлиться еще пару недель.
Головные боли. Изменения гормонального фона сопровождаются головными болями, которые должны пройти во втором триместре. Плацента работает в полную силу и увеличивает объем крови, который циркулирует по сердечно-сосудистой системе. Усиленная нагрузка на организм может приводить к головокружениям и легкой тошноте.
Снижение концентрации внимания. Прогестерон оказывает успокаивающее действие на мозг будущей мамы. Снижение уровня эмоциональных реакций защищает маму и малыша от стрессов и сильных переживаний.
Изжога и нарушение перистальтики. Прогестерон вырабатывается в организме женщины в большом количестве и влияет на большинство ее органов и систем, в том числе и на работу пищеварительной системы. Гормон провоцирует изжогу, диарею, запоры и повышенное образование газов.
Ломкость ногтей и волос. Для роста и развития малышу требуются витамины, минералы и микроэлементы, которые он получает из организма матери.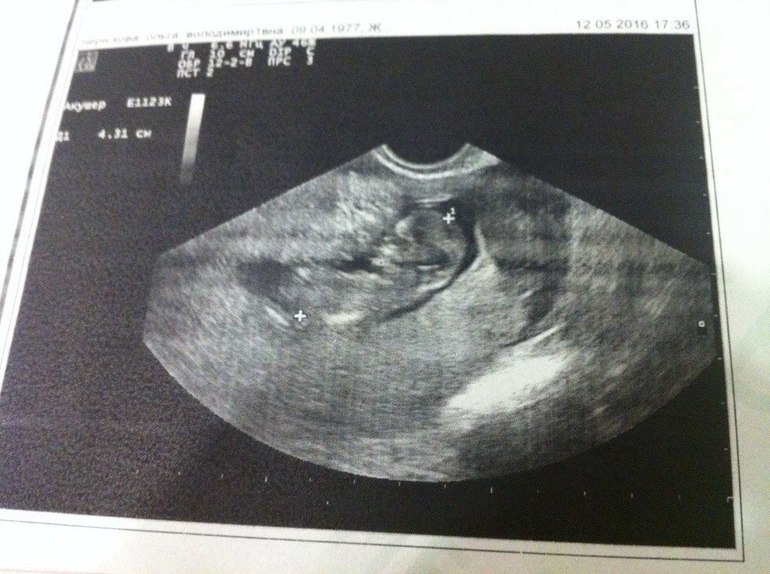 Нехватка кальция очень негативно сказывается на состоянии ногтей, волос и зубов женщины. Для того чтобы решить проблему нехватки минерала, нужно правильно сбалансировать питание и принимать витаминные добавки для беременных. Врач подберет препарат и определит нужную дозировку.
Нехватка кальция очень негативно сказывается на состоянии ногтей, волос и зубов женщины. Для того чтобы решить проблему нехватки минерала, нужно правильно сбалансировать питание и принимать витаминные добавки для беременных. Врач подберет препарат и определит нужную дозировку.
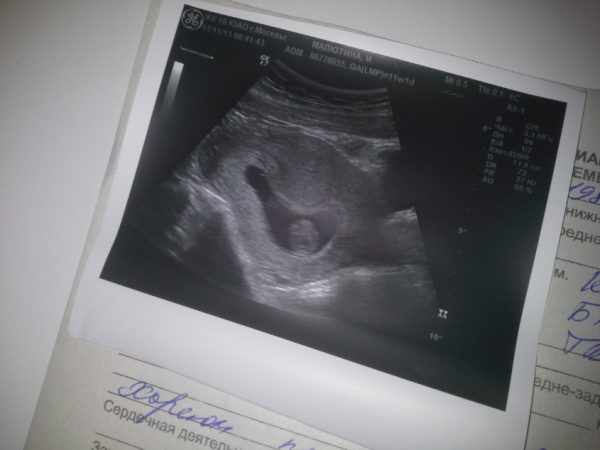
УЗИ на одиннадцатой неделе беременности
В период с 11-й по 13-ю неделю акушерского срока беременности назначается первое комплексное обследование. Скрининг включает в себя УЗИ и анализ крови. По результатам этих исследований врач делает заключение об общем состоянии ребенка и наличии патологий или генетических заболеваний.
На этом сроке мама сможет разглядеть малыша и услышать его сердечко. Врач устанавливает место крепления плода, точный срок беременности по КТР (размеру от копчика до темечка) и найдет патологии по определенным маркерам.
Опасные признаки
Опасный срок практически завершен, но есть симптомы, к которым надо отнестись очень внимательно и обсудить это с врачом.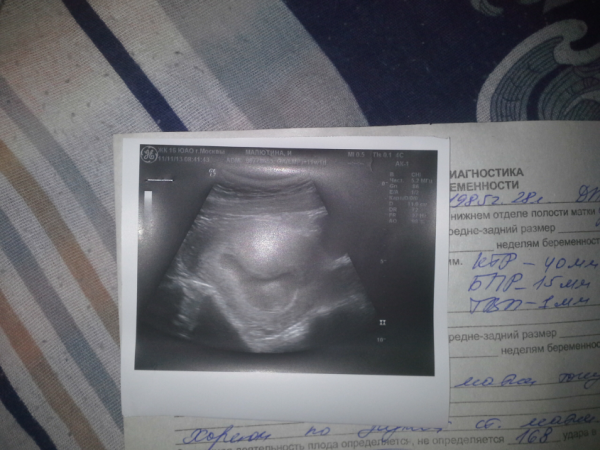
Боли в животе. Тянущие боли внизу живота с позывами к дефекации на этом сроке являются признаком угрозы выкидыша.
Кровотечения. Любые выделения в период беременности — это повод немедленно идти к врачу. Нормой являются светлые выделения без резкого запаха. Серый или зеленый цвет свидетельствует о наличии инфекции половых путей, белые творожистые выделения бывают при молочнице. Коричневый цвет или со следами крови может быть признаком патологии.
Исчезновение утренней тошноты. Резкое прекращение токсикоза может быть симптомом замершей беременности. Если это происходит на фоне ухудшения общего состояния, с повышением температуры и кровянистыми выделениями, срочно вызывайте скорую помощь.
Образ жизни будущей мамы
Для всех беременных обязательны прогулки на свежем воздухе, специальные упражнения и правильный подход к питанию. Важно получать максимум полезных витаминов и микроэлементов из продуктов и следить за своим весом.
Правильное питание. Для успешного развития малыша и сохранения здоровья мамы нужно выполнять рекомендации врача по подбору продуктов для сбалансированного питания. Больше употреблять продуктов с высоким содержанием кальция и других важных микроэлементов.
- Кальций — творог, курага, твердый сыр, фундук, капуста, креветки.
- Фосфор — печень, говядина, лосось, палтус, кедровые орехи, миндаль.
- Витамин D — рыбий жир, овсяные хлопья, пшеничная крупа и прогулки на солнце.
- Магний — печень трески, гречневая крупа, шпинат, киви.
Витаминные добавки. Любые медицинские препараты во время беременности следует принимать только по назначению врача. Обычно, по рекомендации ВОЗ, для профилактики анемии назначают препараты железа и фолиевой кислоты. Витаминные комплексы и добавки прописывает наблюдающий гинеколог при необходимости.
Половая жизнь. При нормально протекающей беременности секс не противопоказан. Следует избегать поз с глубоким проникновением. Если возникают неприятные ощущения или есть выделения с кровью, проконсультируйтесь со своим врачом.
При нормально протекающей беременности секс не противопоказан. Следует избегать поз с глубоким проникновением. Если возникают неприятные ощущения или есть выделения с кровью, проконсультируйтесь со своим врачом.
Физические упражнения. Для беременных женщин разработаны комплексы, направленные на укрепление мышц таза и пресса, расслабление поясничного отдела и сохранение общего мышечного тонуса. Простые упражнения помогут оставаться в форме и подготовиться к родам.
Критический период беременности практически завершен. Уходит токсикоз, и стабилизируется гормональный фон. У малыша сформированы все органы и системы, он начинает набирать вес и расти. Впереди «золотое время» умиротворенности.
(0
оценок; рейтинг статьи 0)
зачем прерывать беременность на поздних сроках и как это делают в Красноярске
«Как гром среди ясного неба»
«Мы считали пальчики на ручках и ножках, видели, как бьется сердечко.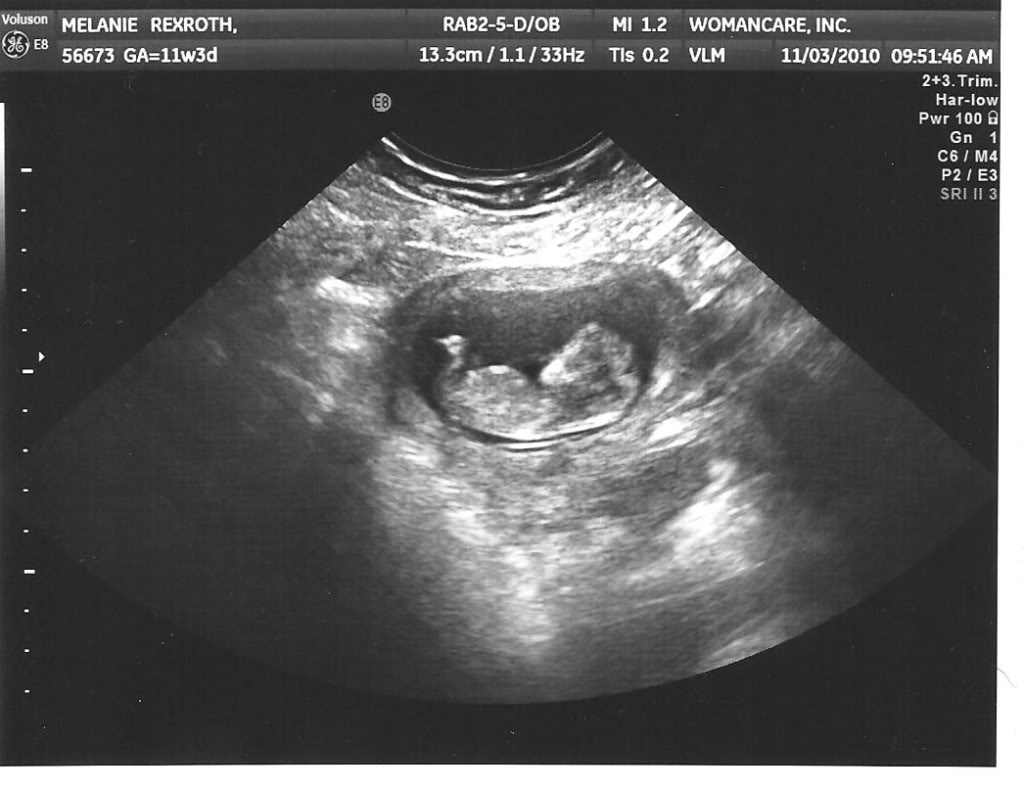 Потом наступила небольшая пауза, и врач попросил нас сходить погулять, чтобы малыш перевернулся, и он мог закончить исследование. Когда мы вернулись, в кабинете врачей было уже двое. Теперь они вместе пристально смотрели в монитор и пытались что-то разглядеть. Я понимала, что есть какие-то проблемы.
Потом наступила небольшая пауза, и врач попросил нас сходить погулять, чтобы малыш перевернулся, и он мог закончить исследование. Когда мы вернулись, в кабинете врачей было уже двое. Теперь они вместе пристально смотрели в монитор и пытались что-то разглядеть. Я понимала, что есть какие-то проблемы.
И вдруг как гром среди ясного неба прозвучала фраза: „Не удается увидеть мочевой пузырь у малыша. Есть какое-то образование, но что это, слишком тяжело понять“», — историй с подобным началом сотни.
Для многих женщин стать матерью — заветная мечта. В большинстве случаев беременность завершается благополучно — рождением здорового ребенка. Но иногда семьи получают неутешительный прогноз еще на этапе первых УЗИ и анализов. Узнать, что у ребенка серьезные заболевания, всегда тяжело, особенно если со здоровьем у отца и матери все в порядке и нет никаких предпосылок для страшных диагнозов.
Куда идти, что делать, какие решения принимать? Это только первые вопросы, которые возникают у беременных, получивших нехороший прогноз.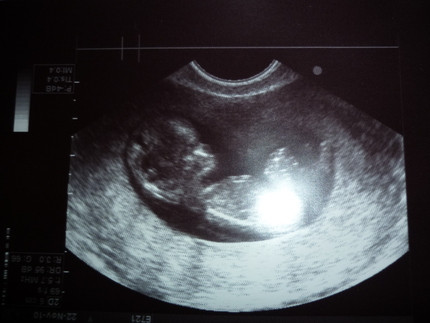
В обществе не принято обсуждать данную тему. В наше время, когда все еще не решен вопрос о том, считается ли аборт убийством, тема с прерыванием беременности на поздних сроках, когда неродившийся ребенок — не просто эмбрион, а уже похож на полноценного младенца, болезненна даже для врачебного сообщества.
«Ошибки быть не может»
Воспоминания матерей, переживших потерю ребенка (с форума благотворительного фонда «Свет в руках»): «После 12 недель никто не сделает прерывание беременности без специального консилиума врачей и четко установленного диагноза. Стоит ли говорить, что никто из врачей не поговорил с нами нормально, никто не объяснил четкую последовательность действий, сроки, риски, что вообще значит „прерывание беременности“ и т.д.?»
Генетические отклонения выявляются на этапе скринингов беременной, всего их три. Скрининг — это комплекс исследований, позволяющий получить максимально полную информацию о здоровье плода. Если на обследовании у врача ультразвуковой диагностики появляются сомнения, пациентку направляют в Медико-генетический Центр.
«Конечно, больше всего мы настроены на раннюю диагностику, а именно — на выявление каких-то отклонений на сроке до 12 недель, реже — до 21-22 недель. Но иногда бывают случаи, когда обнаружить отклонения можно только во второй половине срока: обычно это происходит либо когда женщина поздно поступает на учет и до этого никогда не проходила обследований, либо когда патология поздно себя проявляет. Тогда уже принимают решение о более подробном обследовании и о возможном прерывании такой беременности», — рассказала главный врач медико-генетического центра Татьяна Елизарьева.
Если женщина прошла все обследования, и диагноз подтвердился, ее приглашают на врачебную комиссию генетического центра. Прийти на нее можно как одной, так и с мужем или членами семьи, обычно пациентку спрашивают, как ей удобно. В комиссию входят несколько специалистов: УЗИ-диагност, неонатолог, акушер- гинеколог, врач, специализирующийся на определенной патологии (кардиохирург, нейрохирург, детский хирург и др. ). Там женщине подробно рассказывают о том, что происходит, что за патология есть у ребенка, поддается ли она лечению и каково это лечение.
). Там женщине подробно рассказывают о том, что происходит, что за патология есть у ребенка, поддается ли она лечению и каково это лечение.
«Важно дать женщине понять, с чем она сталкивается, и предложить все возможные варианты. Если это хромосомные нарушения и интеллектуальный дефицит у плода, например, синдром Дауна, мы поясняем, что ребенок может родиться и при отсутствии каких-то физических недостатков даже сможет развиваться — сидеть, возможно, писать и рисовать, немного общаться. Но мы также даем понять, что такой ребенок никогда не сможет самостоятельно жить, особенно после ухода родителей или других опекунов, такой ребенок требует довольно больших финансовых затрат, к которым готова не каждая семья, такой ребенок всегда будет требовать больше внимания и сил, и за каждый его шаг в развитии родителям придется бороться. Все это нужно, чтобы семьи понимали, на что они идут и в том, и в другом случае. В любой ситуации мы как врачи обязаны уважать их выбор», — подчеркивает Татьяна Елизарьева.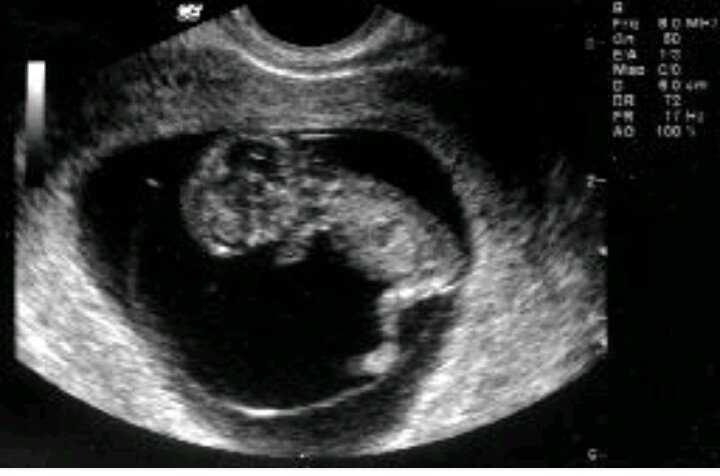
После врачебного консилиума у любой пары есть время подумать и принять взвешенное решение. Врачи отмечают, что на сегодняшний день оборудование и техника медико-генетического центра исключает даже саму возможность постановки неправильного диагноза. Кроме того, в каждом случае результаты анализов обрабатывает несколько врачей, каждый дает заключение и рекомендации по беременности.
«Это вынужденная мера»
До 22 недель прервать беременность можно, в том числе медикаментозным методом. Процедуру проводят в красноярском роддоме № 4.
«Медицинскими показаниями к прерыванию беременности с 12 до 22 недели являются аномалии развития плода несовместимые с жизнью, которые не поддаются хирургической коррекции— рассказала главный врач роддомом № 4 Людмила Попова.
По словам врачей, женщина может выбрать — прервать ей беременность или доносить. Но зачастую матери не до конца отдают отчет, на что обрекают себя и свою семью, рожая детей с серьезнейшими патологиями или нежизнеспособных.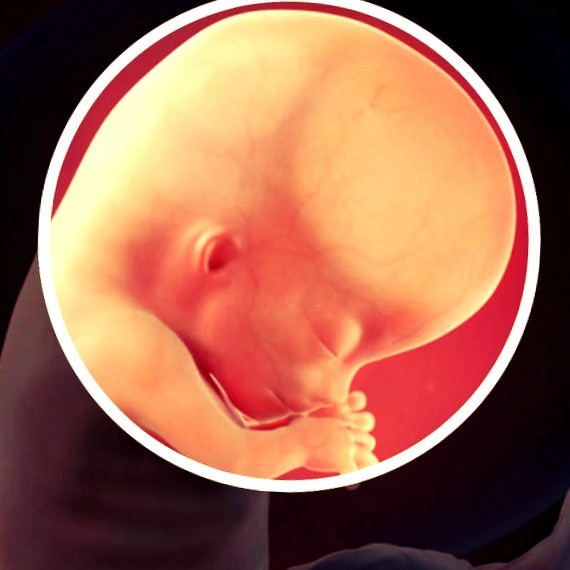
Воспоминания матерей, переживших потерю ребенка с форума благотворительного фонда «Свет в руках»): «Диагноз был страшным, врачи сказали, что детки с такими патологиями рождаются мёртвыми или умирают в младенчестве. Понимая, что потерять малышку, долгожданную дочурку, после её рождения будет просто смертельным для меня, я согласилась на аборт по медицинским показаниям. Честно говоря, до сих пор не понимаю, правильно ли я поступила, и виню себя, что пошла на поводу у родственников и врачей, согласившись на этот аборт».
«Пережить это очень тяжело. Ходить 9 месяцев и знать, что ребенок может на первый-второй день уйти из жизни. Что сложнее: ходить и знать, что будет так, или прервать беременность еще в середине? Обычно женщины соглашаются с мнением врачей, но иногда все же принимают решение оставить ребенка», — рассказывает Людмила Попова.
В целом же чаще всего до 22 недели женщины соглашаются и идут на прерывание беременности.
«Это ведь не просто аборт по желанию женщины, это вынужденная мера. Потому что потом поддерживать жизнь этих детей — это колоссальная нагрузка. Бывает, что матери потом отказываются от них, так как не могут справиться, отдают в „Дома инвалидов“ и тогда заботу об этих детях берет на себя государство», — подытожила Людмила Попова.
Потому что потом поддерживать жизнь этих детей — это колоссальная нагрузка. Бывает, что матери потом отказываются от них, так как не могут справиться, отдают в „Дома инвалидов“ и тогда заботу об этих детях берет на себя государство», — подытожила Людмила Попова.
«После 22 недель — это уже полноценные роды»
До 2019 года в Красноярском крае не прерывали беременность на поздних сроках (после 22 недель беременности) по показаниям со стороны плода (несовместимые с жизнью врожденные пороки развития, которые по каким то причинам не были выявлены ранее). У женщин был только один выход — рожать ребенка с патологией. И лишь в конце 2018 года был утвержден клинический протокол Минздрава РФ «Искусственное прерывание беременности на поздних сроках по медицинским показаниям при наличии аномалий развития плода», на основании которого в Красноярском краевом клиническом центре охраны материнства и детства внедрена данная медицинская технология.
Процедура прерывания беременности на поздних сроках одинакова во всей России: внутриутробно плоду вводят обезболивающее лекарство, после этого проводят элиминацию (остановку сердечной деятельности) плода, и вызывают родовую деятельность.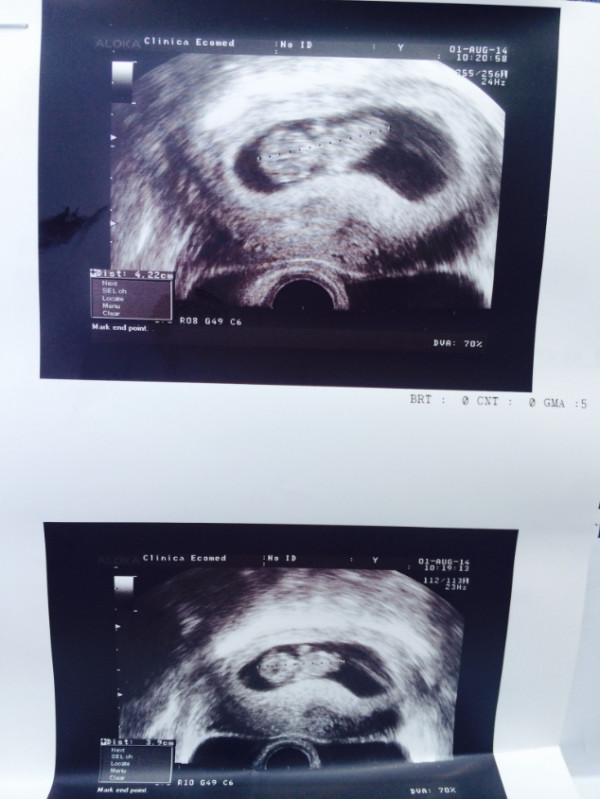 Процедуру выполняют врач ультразвуковой диагностики, врач-анестезиолог, медсестра-анестезистка и лаборант.
Процедуру выполняют врач ультразвуковой диагностики, врач-анестезиолог, медсестра-анестезистка и лаборант.
«Как и любая манипуляция, процедура прерывания имеет определенные риски, связанные как с использованием медицинских препаратов, так и с проведением операции. Может развиться кровотечение, могут быть негативные последствия от препаратов — побочные действия, аллергия. Любое вмешательство в организм женщины даже на современном этапе развития медицины — это всегда риски для здоровья, которые могут привести к полному лишению репродуктивной функции. Многие пары принимают решение пролонгировать беременность, надеясь на чудо, на ошибку диагностики», — говорит заведующий консультативной поликлиникой Краевого клинического центра охраны материнства и детства Павел Бауров.
Женщины, отказывающиеся прервать беременность в случае медицинских показаний, причинами чаще всего называют личные убеждения — как свои, так и своих семей. В случае, когда принимается решение оставить нежизнеспособного ребенка, пациентка продолжает наблюдаться в консультации.
Как пережить невозможное
Прерывание беременности на поздних сроках-тяжелая психологическая травма. После самой процедуры каждую женщину ждет процесс реабилитации, с ней обязательно работает психолог. Сейчас такие специалисты есть при каждой женской консультации. Психолог Центра охраны материнства и детства беседует с пациенткой до процедуры и после нее.
«У женщины в такой ситуации очень много тяжелых переживаний. И одно из самых тяжелых, которое появляется в такие моменты — это чувство вины. В голове у мамы часто возникают мысли: „Я как мать могла позволить это сделать?“, даже если ситуация совершенно безнадежная. Отпечаток накладывает и момент выбора — женщина все-таки сама решает, прерывать ей беременность или сохранять. Вина, как правило, бывает иррациональной, не соответствующей реальной ситуации», — отмечает психолог.
Воспоминания матерей, переживших потерю ребенка (с форума благотворительного фонда «Свет в руках»):«Прошло уже два года. И да, мы все-таки родили ребенка, прекрасную доченьку. Но не было и дня, чтобы я не вспоминала свою первую дочку. Я просыпаюсь среди ночи и вспоминаю те дни. Я храню эти воспоминания как единственное, что осталось от моего ребенка».
Но не было и дня, чтобы я не вспоминала свою первую дочку. Я просыпаюсь среди ночи и вспоминаю те дни. Я храню эти воспоминания как единственное, что осталось от моего ребенка».
Прерывание по медицинским показаниям — это точно такая же антенатальная потеря (ситуация, когда ребенок погибает во время беременности— прим.ред.). Женщина теряет малыша на большом сроке, при том, что с конца первого триместра она уже воспринимает его как человека, взаимодействует с ним, внутренне общается.
Психолог никак не влияет на выбор женщины — такова профессиональная позиция. Он помогает осознавать некоторые вещи, оказывает психологическую поддержку. Иногда сама ситуация может быть полностью безнадежной, когда выносится диагноз о патологии, не совместимой с жизнью, но даже это не всегда влияет на окончательный выбор пары. Психолог помогает развеять какие-то сомнения, снять напряжение и хотя бы немного облегчить момент страдания.
После прерывания женщина проходит процесс горевания, как после любой другой утраты. Если адаптация нарушается на слишком долгое время и человек не может жить полноценной жизнью, то психологи говорят о патологическом горевании, которое требует уже более серьезного лечения. Очень важно, чтобы пережить кризис помогало и окружение женщины.
Если адаптация нарушается на слишком долгое время и человек не может жить полноценной жизнью, то психологи говорят о патологическом горевании, которое требует уже более серьезного лечения. Очень важно, чтобы пережить кризис помогало и окружение женщины.
«Нас, наше общество, к сожалению, никто не учил сочувствию, и обычно люди чувствуют дискомфорт рядом с теми, кто перенес утрату. Как правило, родственники женщины думают, что самое главное — это чтобы она перестала переживать. Отсюда начинаются все эти советы: „хватит плакать“, „живи дальше“, „соберись“ и так далее. А женщине это не надо, ей надо прожить свое горе, выплакать слезы, ей нужно выговориться», — рассказывает психолог Светлана Чурсина.
На реабилитацию обычно уходят месяцы, но даже когда женщина вернулась к обычной жизни, в ее памяти этот тяжелый момент останется навсегда, стереть его невозможно. Периодически со слезами она все равно будет вспоминать своего не родившегося малыша.
Часто пациентки ставят вопрос: «А что делать с ребенком? Что с ним будет после того, как я его рожу?».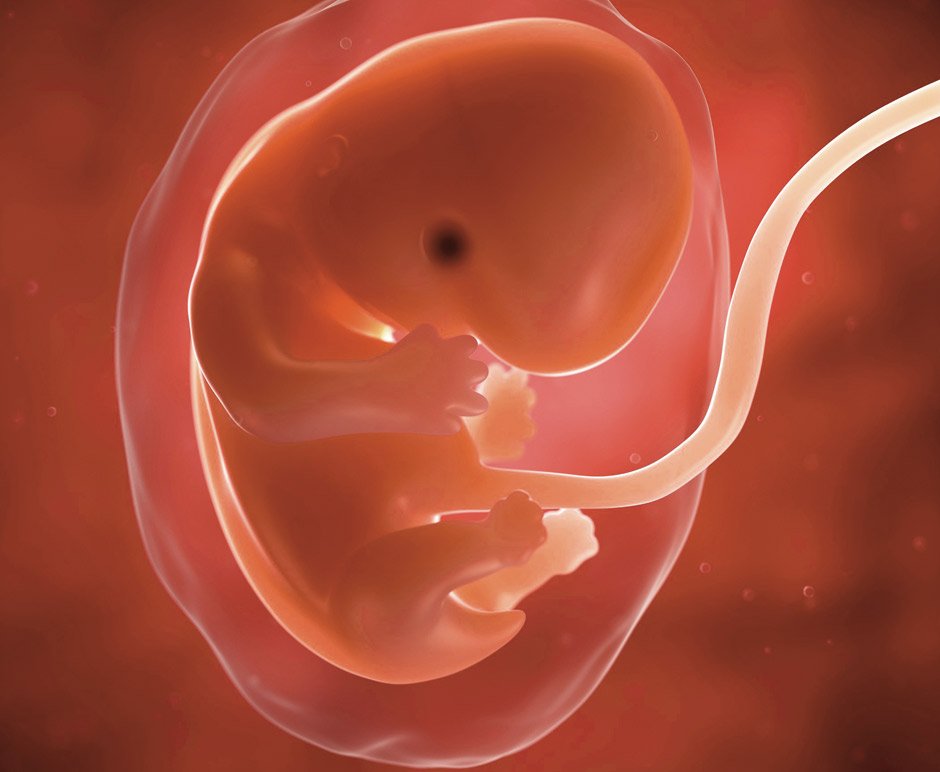
«Врач не может настаивать, но все же лучше, если вы посмотрите на малыша, попрощаетесь с ним. Лучше сохранить какие-то его вещи, связанные с беременностью, снимки УЗИ и прочее. Во-первых, мозг устроен таким образом, что пока не увидит — не поверит, что это окончательно, поэтому подсознательно он не даст вам покоя, всегда будут сомнения: „А что, если он был бы жив, а если он был бы здоров?“. Во-вторых, спустя какое-то время женщины, которые не смогли посмотреть на ребенка и попрощаться, могут сожалеть об этом. Все-таки со временем это воспринимается как утрата и гибель близкого человека, поэтому не стоит совсем обезличивать малыша. Но в любом случае выбор за самой женщиной. Можно предлагать, но ни в коем случае не настаивать», — советует Светлана Чурсина.
В Центре охраны материнства и детства женщина получает 1-2 консультации, после этого врачи рекомендуют ей (в случае необходимости) обратиться к психологу в женской консультации, либо же посетить бесплатные группы поддержки. В России с матерями, перенесшими перинатальную утрату, работает благотворительный фонд «Свет в руках». По горячей линии фонда можно получить консультацию и узнать все условия работы.
В России с матерями, перенесшими перинатальную утрату, работает благотворительный фонд «Свет в руках». По горячей линии фонда можно получить консультацию и узнать все условия работы.
Родным, близким и коллегам психологи советуют отталкиваться от желаний женщины — не стоит навязывать помощь, настаивать на разговорах, если она этого не хочет. «Время лечит» — один из главных принципов восстановления, поэтому главное — дать женщине это время.
Как говорят врачи, в вопросе прерывания беременности нет правильных или неправильных решений, есть только такие, с которыми семья сможет жить дальше. Задача медиков — поддержать жизнь и здоровье как матери, так и ее ребенка любой ценой. Жизнь и качество жизни зависит только от той семьи, где столкнулись с проблемой. Предугадать возможные риски на 100 % невозможно, и нужно помнить, что от этого не застрахована ни одна семья. На сегодня в Красноярском крае есть все необходимое медицинское сопровождение для беременных с патологиями будущего малыша и для тех, кто решил прервать беременность. Надеемся, что такая помощь потребуется как можно меньшему количеству семей.
Надеемся, что такая помощь потребуется как можно меньшему количеству семей.
Валя Котляр специально для интернет-газеты Newslab.
Фотографии Алины Ковригиной.
УЗИ при беременности в Самаре по триместрам (3, 4, 8, 12 недели), акушерское УЗИ по определению пола ребенка
Ультразвуковое исследование – ключевой момент в период беременности. УЗИ при беременности необходимо проводить три раза в плановом режиме, хотя в зависимости от индивидуальных показателей это число может быть увеличено.
В современном мире ультразвуковое исследование – один из самых безопасных и надежных методов диагностики и обследования беременных женщин.
УЗИ плода позволяет проследить его физиологическое развитие.
При каких сроках беременности делают УЗИ?
Если беременность у женщины протекает нормально, то можно и нужно ограничиться 3-мя УЗИ. Нет никакой необходимости проходить ультразвуковое исследование часто, однако, если в ходе беременности наблюдаются какие-то патологии, то УЗИ необходимо будет пройти более 3-х раз. Количество определит для вас сам врач.
Количество определит для вас сам врач.
УЗИ при беременности нужно проходить каждый триместр.
Первый триместр – это, как правило, 11-14 неделя
В некоторых случаях УЗИ делают раньше 11 недели. Например, чтобы точно определить наличие беременности. Кроме того важно установить факт отсутствия внематочной беременности, которая грозит серьезными последствиями для будущей мамы и ребенка.
Даже если задержка у женщины составляет всего неделю, можно определить срок беременности и относительную дату родов.
На 11-14 неделе проводят скрининговое исследование, другими словами – комплексное обследование. Данное исследование позволяет выявить у ребенка наличие врожденных пороков развития, если они есть. При скрининговом исследовании тщательно обследуют все системы и органы плода. Патологий, которые может выявить данный вид исследования, очень много. Многие из них могут быть не совместимы с жизнью и здоровьем малыша, поэтому так важно вовремя выявить те или иные отклонения и принять соответствующие меры.
Также на раннем сроке беременности проводится исследование шейки матки и внутреннего зева — цервикометрия. Эта процедура необходима, чтобы исключить истмико-цервикальную недостаточность (ИЦН), которая может привести к выкидышу.
Второй триместр – 18-21 неделя
16 неделя позволяет безошибочно определить срок беременности. А на 18-21 неделе проводится очередное УЗИ. Малыш на данном сроке беременности уже достаточно сформирован. Его органы также уже сформировались и достаточно выросли. Теперь важно оценить, насколько правильно они развиваются.
На этом этапе исследования врачи с пристальным вниманием наблюдают, как расположена плацента, какая у нее структура, какая длина у шейки матки и какой тонус миометрии. Также беременным проводят УЗИ пуповины, околоплодных вод и доплерометрию.
Третий триместр – 30-34 неделя
На поздних сроках беременности врачи все также оценивают состояние плаценты, качество и количество околоплодных вод, проводится доплерометрия.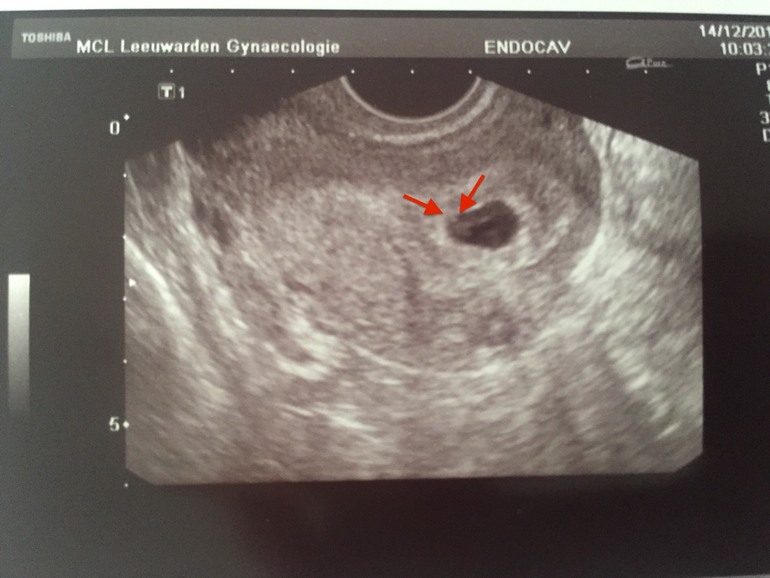
Важно отследить, в каком положении находится плод относительно шейки матки. При недостаточном или неточном исследовании может быть не выявлена гипотрофия плода, а ведь именно она влияет на интеллектуальное и психосоматическое развитие ребенка.
Своевременное УЗИ при беременности – очень важная процедура, которую необходимо проводить как на ранних стадиях, так и на поздних.
Пройти качественное обследование и сделать УЗИ вы можете в клинике «Агентство здоровья». Наши специалисты помогут разобраться в спорных вопросах, проконсультируют, проведут все необходимые процедуры в зависимости от срока беременности и назначат вам свой индивидуальный план прохождения УЗИ.
Прочитать о наших услугах и специалистах подробнее, вы можете на сайте.
Запись на прием по телефону в Самаре, или по форме обратной связи.
Самопроизвольный выкидыш и замершая беременность
За последние 10 лет количество самопроизвольных выкидышей стремительно растет. Организация международной гистологической классификации (FIGO) объявила эпидемией ситуацию с повышением частоты замерших беременностей.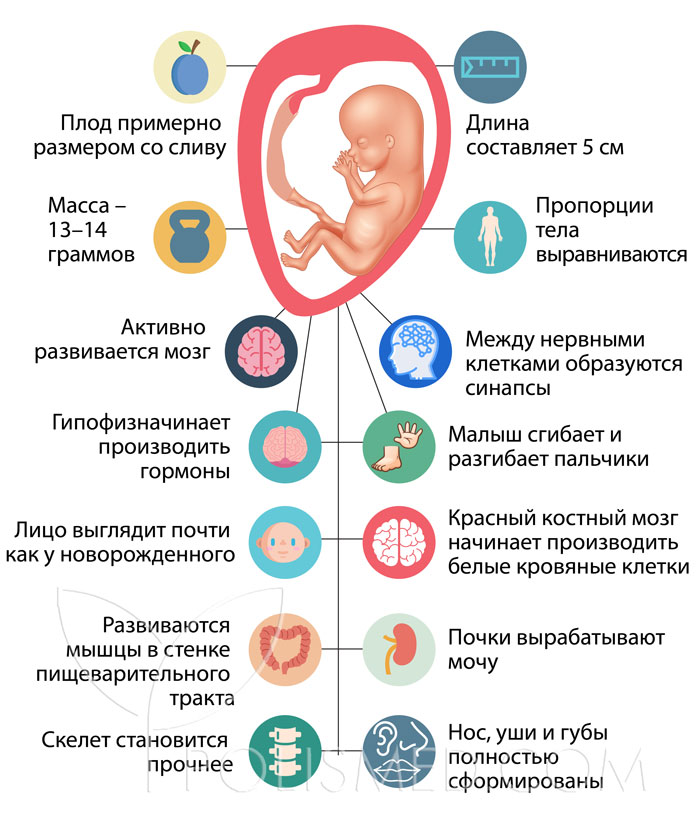
Самопроизвольный выкидыш – это прерывание беременности до достижения плодом жизнеспособного срока (до 22-х недель беременности и массе плода 500гр.).
Большая часть выкидышей (около 80%) происходит до 12 недель беременности. Причем, на ранних сроках до 8 недель беременности, причиной выкидыша являются хромосомные нарушения в 50% случаев. Получается, что природа отсеивает неполноценный продукт зачатия. И эти причины сложно предотвратить, особенно при наличии наследственных заболеваний. К счастью случайные поломки бывают значительно чаще, чем генетически обусловленные. Поэтому последующие беременности обычно заканчиваются благополучно.
Но остальные 50% выкидышей имеют совершенно реальные и устранимые причины. Их легко можно выявить на этапе подготовки к беременности у врача гинеколога.
Какие это причины?
— хронические заболевания: воспалительные заболевания матки и придатков, синдром поликистозных яичников, миома матки, эндометриоз, пороки развития половых органов.
— инфекции: токсоплазмоз, листериоз, туберкулез половых органов, половые инфекции –хламидии, микоплазмы, уреаплазмы, сифилис.
— антифосфолипидный синдром.
— эндокринные заболевания: диабет, болезни щитовидной железы.
— нарушение обмена веществ в организме: ожирение, дефицит фолиевой кислоты, дефицит железа, витамина Д.
— мужской фактор.
Конечно, эти причины выявляются и устраняются до момента планируемого зачатия.
Существуют вредные факторы, которые могут повлиять на развитие плода на ранних этапах беременности и привести к выкидышу:
— употребление алкоголя.
— использование кофеина (4-5 чашек кофе в день).
— курение (более 10 сигарет в день).
— употребление наркотиков.
— прием медикаментов с тератогенным действием (например: аспирин, найз и другие из этой группы препаратов; противогрибковые средства; антидепрессанты; некоторые антибиотики и ряд других препаратов).
— токсины и профессиональные вредности: ионизирующее излучение, пестициды, вдыхание анестезиологических газов.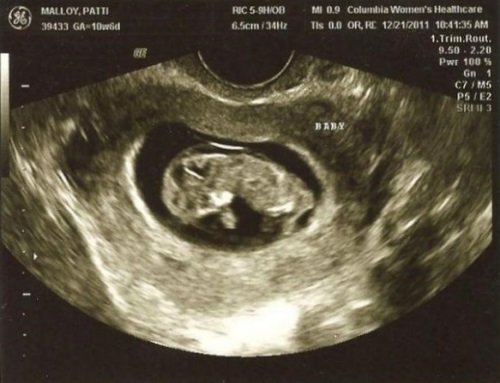
Какие признаки возможной потери беременности?
Это жалобы на боли внизу живота и пояснице, кровянистые выделения из половых путей. Необходимо обратиться к врачу для исключения внематочной беременности и проведения дополнительного обследования (теста ХГЧ, анализа крови на прогестерон, УЗИ).
На ранних сроках беременности при сомнительных данных УЗИ или подозрении на неразвивающуюся (замершую) беременность выбирается выжидательная тактика с повторением осмотра гинеколога, УЗИ, тестов через 7-10 дней. Если
диагноз поставлен и факт маточной беременности подтвержден, при угрожающем выкидыше проводится сохраняющая терапия в условиях амбулаторного дневного стационара. Начавшийся выкидыш требует госпитализации в гинекологическое отделение. В случае неразвивающейся беременности проводится прерывание беременности.
В соответствии с клиническим протоколом лечения, утвержденным МЗ РФ от 07.06.2016г. предпочтение отдается медикаментозной терапии, направленной на прерывание беременности аналогами простагландинов (мизопростол) с предварительным использованием или без использования антипрогестина (мифепристона). В случае необходимости хирургического лечения (при неполном выкидыше при инфицированном выкидыше) рекомендуется использовать аспирационный кюретаж (с электрическим источником вакуума или мануальный вакуум-аспиратор). Что имеет существенное преимущество перед выскабливанием полости матки поскольку менее травматичен и может быть выполнен в амбулаторных условиях.
В случае необходимости хирургического лечения (при неполном выкидыше при инфицированном выкидыше) рекомендуется использовать аспирационный кюретаж (с электрическим источником вакуума или мануальный вакуум-аспиратор). Что имеет существенное преимущество перед выскабливанием полости матки поскольку менее травматичен и может быть выполнен в амбулаторных условиях.
Все женщины, у которых произошел самопроизвольный выкидыш, нуждаются в лечении, направленном на профилактику осложнений и предотвращение повторных выкидышей.
Почему необходима реабилитационная терапия?
Согласно решению XVIII Всемирного конгресса акушеров-гинекологов диагноз хронического эндометрита следует ставить абсолютно всем женщинам, перенесшим неразвивающуюся беременность. Два из трех выкидышей по мнению профессора В.Е. Радзинского обусловлены именно этим заболеванием. При исследовании материала из полости матки были выделены инфекционные возбудители: уреаплазмы, микоплазмы, стрептококки, стафилококки, кишечная палочка, вирусы (герпес, ВПЧ). Поэтому очень важно лечение провести сразу после прерывания беременности.
Поэтому очень важно лечение провести сразу после прерывания беременности.
Если время упущено, необходимо провести дополнительную диагностику: пайпель-биопсию эндометрия с гистологическим исследованием и исследованием на инфекции, в том числе на туберкулез. Затем с учетом полученных результатов проводится симптоматическая противовоспалительная терапия (иммуномодуляторы, антибактериальные препараты, физиолечение, гинекологический массаж, грязелечение). Параллельно назначается обследование на выявление других причин выкидыша (мужского фактора, хронических заболеваний матери, половых инфекций, антифосфолипидного синдрома).
В медицинском центре «Мифра-Мед» на уровне современных требований медицины созданы все возможности полного адекватного обследования: все виды анализов, УЗИ, гистероскопия, аспирационная биопсия, консультации узких специалистов (эндокринолога, терапевта, невролога, уролога). Наши врачи-гинекологи высшей категории Мелько О.Н., Новицкая Е.Л., Тихонова Т.Н. и врач-уролог высшей категории Канаев С. А. имеют достаточный опыт в реабилитации и подготовке супружеских пар к следующей беременности с благополучным исходом. Лечение проводится в дневном стационаре с применением лекарственных препаратов, физиолечения, гинекологического массажа, массажа простаты.
А. имеют достаточный опыт в реабилитации и подготовке супружеских пар к следующей беременности с благополучным исходом. Лечение проводится в дневном стационаре с применением лекарственных препаратов, физиолечения, гинекологического массажа, массажа простаты.
МЫ ОБЯЗАТЕЛЬНО ВАМ ПОМОЖЕМ!
ул. Яковлева, 16 ул. Кирова 47 Б
тел. 244-744 тел. 46-43-57
как происходит развитие плода, размер живота, как выглядит ребенок, ощущения
Опубликовано: 02.06.2017
Время на чтение: 6 мин.
Количество прочтений: 5649
12-я неделя беременности по эмбриональному методу подсчета равна 14-й акушерской. Это значимая дата для вас и вашего малыша — приближается конец первого триместра. Именно на этом сроке с медицинской точки зрения эмбрион (зародыш) становится плодом. Это означает, что зачатки всех органов сформированы, а главной задачей становится их рост и развитие. Малыш значительно подрос за последние три недели. Его размер почти удвоился.
Это означает, что зачатки всех органов сформированы, а главной задачей становится их рост и развитие. Малыш значительно подрос за последние три недели. Его размер почти удвоился.
Что происходит с малышом
Плод на 12-й неделе беременности весит около 16 грамм, а его длина составляет 6—7,5 сантиметров. Малыш уже может реагировать на прикосновения мамы к животику. Мамочка еще не чувствует этого, но знание данного факта заставляет ее все чаще прикасаться к животу на 12-й неделе и общаться с ребеночком. Пальцы на руках и ногах малыша в 12 недель разделились, ногти продолжают расти. На теле появляются первые волоски. Активно развивается пищеварительная система. Тонкая кишка уже способна к сокращению и проталкиванию воды. Из нее плод в 12 недель получает питательные вещества. Малыш активно шевелится: разгибает и сгибает ножки и ручки, разжимает и сжимает кулачки. Из-за небольшого размера будущая мамочка пока этого не чувствует.
Что происходит с будущей мамой
В зависимости от комплекции дамы в положении живот на 12-й неделе беременности может быть не виден совсем или же уже немного заметен.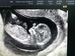 Многие женщины хотят знать, где находится плод, какой размер матки в этот период и сколько можно прибавлять в весе. Матка на данном сроке увеличивается в размерах настолько, что ей уже становится тесно в малом тазу, и мамочка может ощущать ее над лобковой частью. Симптомы, характерные для первых месяцев (тошнота, рвота, отвращение к конкретным запахам), при нормальном течении беременности постепенно сходят на нет. В 12 недель нормой считается прибавление женщины в весе на 300—400 грамм в неделю. Малыш должен получать от мамы все необходимые питательные вещества, поэтому необходимо есть правильную и в меру калорийную пищу.
Многие женщины хотят знать, где находится плод, какой размер матки в этот период и сколько можно прибавлять в весе. Матка на данном сроке увеличивается в размерах настолько, что ей уже становится тесно в малом тазу, и мамочка может ощущать ее над лобковой частью. Симптомы, характерные для первых месяцев (тошнота, рвота, отвращение к конкретным запахам), при нормальном течении беременности постепенно сходят на нет. В 12 недель нормой считается прибавление женщины в весе на 300—400 грамм в неделю. Малыш должен получать от мамы все необходимые питательные вещества, поэтому необходимо есть правильную и в меру калорийную пищу.
Питание мамы
Питание в 12 нед. не отличается от особенностей приема пищи на протяжении всей беременности. Рекомендуется есть полезную, насыщенную витаминами и микроэлементами пищу часто, но маленькими порциями. Вкусовые предпочтения в 12 недель также могут продолжать удивлять как саму беременную женщину, так и ее родных. Но стоит знать, что большое количество потребляемых соленых продуктов провоцируют отечность и повышает давление. Сахар также плохо влияет на десны, зубы, кишечник.
Сахар также плохо влияет на десны, зубы, кишечник.
Обследования и анализы
В начале 12-й недели или в 12,5 недель врач направляет будущую маму на первое серьезное и информативное обследование — скрининг. Это комплекс исследований, состоящий из УЗИ и анализа крови на биохимию. Он покажет, нет ли у малыша патологий, аномалий, соответствуют ли его размеры сроку беременности. Исследование даст возможность определить степень риска развития синдрома Дауна и т. п. Несмотря на высокоточные результаты, при наличии подозрений на заболевание по результатам скрининга врач направляет беременную на дополнительное обследование к генетику. В таких ситуациях врач никогда не ставит диагноз только на основании результатов скрининга. Кроме того, на сроке ровно 12 недель будущей мамочке измеряют вес, давление. Могут дать направление на анализ мочи для определения уровня сахара и белка.
Физическая активность
Многим женщинам в положении хочется держать свое тело в тонусе. Занятия физкультурой и другими разрешенными для беременных видами спорта принесут пользу для мамы, малыша и для будущего процесса родов. Физкультура повышает общий тонус, укрепляет связки, мышцы, суставы. Она укрепляет части тела, которые будут трудиться во время родов, а также является профилактикой растяжек на животе и бедрах. Важно понимать, что мамочка может вести активный, спортивный образ жизни только при отсутствии запретов со стороны врача. В настоящее время помимо физкультуры для беременных женщин предлагается множество других специальных видов активности. Это могут быть специально подготовленные для женщин в положении программы шейпинга, йоги, аквааэробики. Важно, чтобы инструктор был профессиональным и следил за правильным выполнением всех упражнений.
Физкультура повышает общий тонус, укрепляет связки, мышцы, суставы. Она укрепляет части тела, которые будут трудиться во время родов, а также является профилактикой растяжек на животе и бедрах. Важно понимать, что мамочка может вести активный, спортивный образ жизни только при отсутствии запретов со стороны врача. В настоящее время помимо физкультуры для беременных женщин предлагается множество других специальных видов активности. Это могут быть специально подготовленные для женщин в положении программы шейпинга, йоги, аквааэробики. Важно, чтобы инструктор был профессиональным и следил за правильным выполнением всех упражнений.
Психологическое состояние
При нормальном течении беременности к 12 неделям психологическое состояние будущей мамочки становится более стабильным. Она уже привыкает к своей новой роли, токсикоз понемногу отступает, живот еще совсем небольшой, чтобы как-то мешать своими размерами физическому состоянию. Учеными был проведен эксперимент. Во время него с помощью специальной видеосъемки отслеживалась взаимосвязь между психологическим состоянием беременной и настроением ребенка в утробе. Опыт показал, что когда женщина была веселой, то и малыш в животе улыбался. А когда мама была грустна, выражение лица ребенка становилось невеселым. Мама — вселенная малыша. Особенно, когда он живет у нее в животе. Важно понимать это и заботиться о своем психологическом состоянии во время беременности.
Опыт показал, что когда женщина была веселой, то и малыш в животе улыбался. А когда мама была грустна, выражение лица ребенка становилось невеселым. Мама — вселенная малыша. Особенно, когда он живет у нее в животе. Важно понимать это и заботиться о своем психологическом состоянии во время беременности.
Возможные недомогания
Прекрасное положение вносит в организм женщины много изменений. Это может отражаться на ее физическом состоянии. Чтобы правильно реагировать на изменения, необходимо знать о возможных недомоганиях, ощущениях и о том, как правильно себя вести при их появлении.
Растяжки. Из-за роста матки и прибавки в весе уже на двенадцатой неделе у женщины могут появиться растяжки на животе, груди, бедрах. Если до беременности мамочка правильно питалась, вела активный образ жизни, если кожа в проблемных местах достаточно эластичная, растяжки могут не возникнуть. Для профилактики стрий можно пользоваться специальным кремом против растяжек, он увлажнит кожу, сделает ее более эластичной. Попросите мужа делать вам легкий массаж при помощи гипоаллергенного масла для массажа. Легкие массирующие движения также сделают кожу более эластичной. Кроме того, данная процедура еще и очень приятная. Она поднимет настроение мамочке, а ваш малыш почувствует прикосновения папы.
Головная боль. Данное недомогание часто возникает у женщин во время беременности, особенно в первом и втором триместре, когда будущая мамочка вынуждена ходить на работу. Эмоциональные и физические нагрузки вызывают усталость, которая в свою очередь часто сопровождается головной болью. Если у мамы тяжелая или нервная работа, необходимо делать частые перерывы в рабочее время. По возможности — гулять в обеденный перерыв, проветривать помещение. Также важно помнить о частых приемах пищи, не голодать. Нужно постараться избегать громкой музыки, шума, большого скопления народа. Причиной головной боли может быть неправильное положение тела. Если вам приходится много сидеть за компьютером, старайтесь менять положение тела, периодически делать легкую разминку.
Бессонница. Эмоциональные перепады, усталость, плохое самочувствие могут провоцировать бессонницу. Для восстановления сна нужно побольше бывать на свежем воздухе в течение дня, стараться не перегружать желудок тяжелой пищей и бодрящими напитками за несколько часов до сна. Причиной ночной бессонницы может быть длительный дневной сон беременной женщины. Поэтому, если вам хочется поспать днем и у вас есть такая возможность, не спите больше часа — полутора часов. Проветривайте спальню перед сном, позаботьтесь об удобной подушке и матрасе. Можно приобрести специальную подушку для беременных, которая поможет будущей маме принимать удобные положения во время сна.
В целом же в 12 недель малыш уже достаточно хорошо закрепляется в утробе. После этого периода вероятность выкидыша сводится к минимуму (исключение составляют женщины с отягощенным акушерским анамнезом). Если же будущую маму беспокоят такие признаки, как частые тянущие боли, кровянистые выделения и т. п., необходимо сразу же обращаться к врачу. Не стоит ждать улучшения состояния дома. Вовремя принятые врачебные меры помогут спасти здоровье и, возможно, жизнь ребенка.
Контроль веса
Беременным женщинам нельзя потреблять много калорийной пищи, так как это может привести к избыточному прибавлению в весе. Но и отказывать себе в приемах полезной пищи нельзя. Это может привести к недостатку микроэлементов и витаминов, что может отрицательно сказаться на здоровье будущей мамочки и малыша. Врач на каждом приеме контролирует прибавки в весе и дает при возникновении необходимости советы по корректировке питания мамочки. В целом же есть основные советы, которые подходят большинству женщин.
Если прибавки слишком большие. Если вы соблюдаете все правила, а вес все равно растет как на дрожжах, ваш лечащий врач должен провести дополнительную диагностику. Избыточный набор веса может происходить из-за нарушения обмена веществ, работы почек и т. д. Если же все анализы в порядке, то стоит откорректировать свое питание: уменьшить потребление жиров, исключить из рациона жареную пищу, майонез. Также необходимо помнить об активном образе жизни, т. к. потребление даже здоровой пищи может давать прибавку в весе, если вы совсем мало двигаетесь. Для женщины, ожидающей двойню, несколько иные весовые критерии.
Если прибавки слишком маленькие. Здесь ситуация прямо противоположная вышеописанной. Если вы прибавляете в весе недостаточно, необходимо увеличить употребление жиров и получать таким образом больше калорий. Стоит есть больше полезной высококалорийной пищи. Если аппетита нет, попробуйте поесть пшеницу или другие продукты, стимулирующие аппетит. Если вы предпочитаете активный и насыщенный событиями и движением образ жизни, постарайтесь немного сбавить обороты. В любом случае перед коррекцией рациона и своих привычек необходимо посоветоваться с врачом и узнать точные причины небольших прибавок в весе.
Особенности ухода за собой
Чтобы оставаться ухоженной и привлекательной во время беременности, необходимо заботиться о себе. Но делать это надо с учетом вашего интересного положения. Уже в 12 недель вам могут понадобиться брюки, платье и другая одежда для беременных. А уход за кожей потребует коррекции. Особенности подбора одежды для беременных. Не стоит оттягивать момент покупки специальных вещей и скрывать незастегивающиеся брюки под длинными свитерами. Когда обычные вещи становятся узкими и неудобными, стоит посетить специализированный магазин. В настоящее время таких бутиков великое множество. Будущая мама может найти в них одежду любой стилистики, фасона и размера. Особенной популярностью пользуются колготки с «кармашком», не сдавливающие зону живота, специальные трусики и бюстгальтеры из натуральных тканей. Решением на каждый день становятся брюки или джинсы с регулируемой вставкой.
Особенности ухода за кожей. Из-за гормональных изменений кожа на лице и теле может поменять свой тип. Те средства, которыми женщина пользовалась до беременности, могут не подходить ей во время вынашивания малыша. Необходимо уделять внимание изменениям и реагировать на них, изменяя свой уход. Важно выбирать средства для ухода, содержащие минимум вредных компонентов. Можно обратить внимание на натуральные органические косметические средства. Они часто бывают гипоаллергенными и содержат до 99,9 % натуральных компонентов. Во время беременности кожа подвержена пигментации, поэтому важно защищать ее от солнца. Не рекомендуется также посещать солярии.
Аборт и его последствия
Что такое аборт знает каждая женщина, а вот как делают аборт, каковы показания и противопоказания, последствия – известно далеко не всем.
Абортом называется прерывание беременности, произошедшее самопроизвольно либо искусственно сроком до 22 недель при массе плода до 500 г. Чем оправдывают аборт Зачем плодить нищету? Беременность наступила в результате изнасилования. Родители против ребенка или муж говорит, что уйдет. Если мать может умереть родами? Если известно, что родится больной ребенок? Родители алкоголики. Другие причины абортов… Лозунги в защиту абортов Каждый ребенок должен быть желанным. Каждая женщина имеет право распоряжаться собственным телом. Никто не должен навязывать другим своей религиозной морали. Узаконенный аборт — безопасен. Аборт — не убийство т.к. плод не является человеком…
По течению процесса выделяют аборты:
· Самопроизвольный.
· Искусственный.
Самопроизвольное прерывание подразделяется по сроку, на котором беременность в силу различных причин была прервана:
1. Ранний самопроизвольный аборт – самопроизвольное прерывание на сроке до 12 недель.
2. Поздний – самопроизвольное прерывание на сроке от 14 до 22 недели.
3. Привычный — такое название получило самопроизвольное прерывание, повторившееся более двух раз.
Искусственное прерывание беременности также классифицируют по условиям, в которых выполнялась манипуляция:
· Безопасный аборт – выполняемый в специализированном учреждении под контролем профильных специалистов.
· Небезопасный – выполняемый в ненадлежащих условиях, зачастую неспециалистами. Именно выполнение манипуляции в небезопасных условиях является причиной послеоперационных осложнений, приводящих к печальным последствиям и заканчивающихся гибелью женщины.
Прерывание может быть:
· Медикаментозным.
· Инструментальным.
Инструментальный путь решения, в зависимости от срока и выбранного способа экстракции, бывает следующих видов:
· Вакуум-экстракция – применяется на ранних сроках до 12 недель.
· Дилатация, кюретаж – по своей сути напоминает выполняемую достаточно часто гинекологическую процедуру раздельного выскабливания.
· Роды, вызываемые искусственно – применяются на более поздних сроках.
По особенностям клинического течения разделяют аборты:
· Полный.
· Неполный.
· Несостоявшийся.
· Начавшийся, в ходу.
Безопасные и небезопасные аборты
Выполнение небезопасных абортов – достаточно сложная и актуальная проблема современной гинекологии. Статистика абортов в мире, согласно данным ВОЗ, свидетельствует, что несмотря на быстрое развитие современной медицины, улучшение и увеличение доступности оказания медицинской помощи даже в бедных странах с низким уровнем жизни, ежегодное количество выполняемых небезопасных абортов составляет более 20 миллионов случаев. Из них примерно 5 миллионов заканчиваются кровотечениями, перфорациями матки, септическими осложнениями, приводящими к смертельному исходу порядка 50 тысяч женщин.
Даже для развитых стран показатель смертности среди женщин, которым был сделан небезопасный аборт составляет 30 случаев на 100 000 случаев небезопасного аборта. А для стран Африки показатель достигает более 500 смертельных исходов на 100 000 небезопасных абортов.
Риск осложнений небезопасных абортов прогрессивно увеличивается с увеличением срока беременности. Как правило, вероятность такого аборта выше при ограничениях доступности выполнения безопасного прерывания, отсутствии должной просветительской деятельности и пропаганды приёма противозачаточных препаратов, как альтернативы искусственному прерыванию беременности.
Показания
С целью выполнения безопасного аборта в специализированном медицинском учреждении, как и для любого медицинского инвазивного вмешательства, существуют показания:
1. Осознанный выбор женщины. В срок до 12 недель законодательно закреплено право женщины на выбор: прерывать или не прерывать беременность.
2. Констатация в результате выполненного обследования внутриутробной гибели плода, патологических состояний плода.
3. Возникшие во время беременности непредвиденные осложнения, несущие угрозу жизни женщины.
4. Подтвержденная результатами обследования внематочная беременность.
5. Критические изменения состояния здоровья женщины, требующие немедленного вмешательства, непосредственно не связанные с протеканием беременности: необходимость трансплантации органов, проведение химиотерапевтического, лучевого лечения в связи с выявленным на фоне беременности онкологическим заболеванием. Следует учесть, что описанная клиническая ситуация не является абсолютным показанием для прерывания беременности. Во всех описанных случаях учитывается желание и право
женщины на сохранение беременности, несмотря на высокий риск фатальных исходов как для матери, так и для ребёнка.
6. Юридический аспект, заключающийся в праве прерывания беременности, возникшей в результате изнасилования, сроком до 22 недель.
Противопоказания
Общими относительными противопоказаниями являются:
· Острые воспалительного, инфекционного характера заболевания половых путей.
· Диагностированная внематочная беременность.
· Срок, превышающий 12 недель. Исключение составляет необходимость выполнения манипуляции по медицинским показаниям.
· Наличие резус-конфликта при первой беременности.
Перед тем, как делается аборт, существует необходимый обязательный перечень обследований.
Медикаментозное прерывание беременности
ВОЗ рекомендует применение медикаментозного прерывания на сроке беременности до 9 недель, но не более 49 дней с момента последнего менструального кровотечения.
Показаниями для такого вида аборта являются:
· Желание женщины. (при условии, если срок позволяет использование данного метода).
· Наличие медицинских показаний, выявленных до указанного срока.
Противопоказаниями являются:
· Непереносимость лекарственных препаратов.
· Внематочная беременность.
· Серьезная сопутствующая патология в фазе обострения, нарушение реологических свойств крови.
Проводится манипуляция в условиях специализированного учреждения, под присмотром специалиста. Как правило, не требует стационарного пребывания женщины, приём препаратов может осуществляться амбулаторно.
Госпитализация требуется при возникновении осложнений:
1. При возникновении кровотечения, требующего неотложного вмешательства.
2. При неполном аборте.
3. При появлении выраженных побочных реакций в виде проявлений аллергии, диспепсических расстройств, неукротимой рвоты, диареи, лихорадки.
Эффективность медикаментозного прерывания составляет от 92 до 98%.
При назначении такого способа прерывания нежелательной беременности следует учитывать важный психоэмоциональный фактор: медикаментозное воздействие психологически гораздо легче переносится женщинами, нежели использование инструментальных методов.
Вакуумная аспирация
Относится к инструментальным методам. Является рекомендованным ВОЗ способом безопасного прерывания беременности на сроке до 12 недель.
Результативность этого метода составляет практически 100 %, а вероятность осложнений по статистическим данным не превышает 0,1%.
Показаниями для выполнения вакуум-аспирации являются:
· Желание пациентки прервать беременность на сроке до 12 недель.
· Неполное прерывание после предшествовавшего медикаментозного аборта.
· Наличие медицинских показаний для прерывания до 12 недель беременности.
Процедура выполняется в специализированном гинекологическом учреждении. Чаще всего амбулаторно. Применяются местные анестетики с целью обезболивания во время процедуры.
Осложнениями являются:
· Маточное кровотечение, требующее хирургического вмешательства при невозможности остановки консервативным путём.
· Неполный аборт – при невозможности выполнить ультразвуковой контроль после инцизии.
· Головокружение, тошнота, рвота, проявления выраженной слабости – имеют временный характер, существенно не оказывают влияния на отдаленные последствия.
Важно помнить, что после вакуум-аспирации необходимо соблюдение полового покоя не менее 2-3-х недельного срока.
Инструментальный аборт (кюретаж)
Ещё до недавнего времени это был единственный способ прерывания нежелательной беременности.
Показания для проведения:
· На сегодняшний день именно такой способ прерывания применяется на сроках более 12 недель исключительно с учетом медицинских показаний.
· При неполной аспирации после мини-инвазивной манипуляции, при визуализации остаточной ткани плодного яйца во время ультразвукового контроля полости матки.
Требует для проведения условий операционной гинекологического стационара. Выполняется под общей внутривенной анестезией.
Механизм того, как делают аборт (кюретаж), подобен выполнению раздельного выскабливания, проводимого с диагностической целью: через раскрытый наружный зев и цервикальный канал специальным инструментом (кюреткой) выскабливается весь функциональный слой матки с плодным яйцом.
Осложнениями являются:
· Маточное кровотечение.
· Травмирование стенок матки, перфорация матки, повреждение слизистой оболочки шейки матки с последующим развитием эрозий.
· Возникновение воспалительных процессов органов репродуктивной системы.
Искусственное вызывание родов
Выполняется на более поздних сроках. По сути представляет собой аборт, но с существенными отличиями:
· Наличие исключительно медицинских показаний: констатация факта внутриутробной смерти плода, выявление несовместимых с жизнью тяжелых аномалий развития ребёнка.
· Осложнения беременности, выявленная тяжелая патология у матери, требующая безотлагательного лечения, влекущая вероятность смертельных последствий для матери.
Отдаленные последствия аборта
Последствия прерывания беременности разделяют на:
· Ранние. Это ранние послеоперационные осложнения.
· Отдаленные.
Необходимо понимать, что прерывание беременности при отсутствии ранних осложнений вовсе не означает, что аборт является безобидной, не оказывающей влияния на организм, процедурой.
Отдаленными последствиями являются:
1. Нарушения гормонального баланса организма, проявляющиеся нарушениями цикла.
2. Возникновение опухолевых образований молочных желез.
3. Опухолевые и предопухолевые фоновые заболевания органов женской половой сферы.
4. Хронические воспалительные заболевания органов таза.
5. Возникновение спаечного процесса в малом тазу.
6. Бесплодие.
7. Психоэмоциональная травма, переживания. 8. Психологические последствия абортов
Аборт оставляет след не только на теле, но и на душе матери. Женщин, совершивших аборт, преследуют тяжкие переживания, могущие довести до самоубийства. Психологические последствия аборта получили название «Послеабортный синдром»…
9. Воспоминания женщин, сделавших аборт Если Вы хотите сделать аборт, послушайте женщин, которые уже совершили его. Возможно, Вы не вполне отдаете себе отчет и не знаете, что может Вас ожидать после совершения аборта…
Безусловно, право каждой женщины решать вопрос о сохранении или прерывании беременности. Принятие решения должно подразумевать спокойный и взвешенный анализ всех «за» и «против».
неделя беременности 11 | Американская ассоциация беременности
11-я неделя беременности
Вы на неделю ближе к завершению первого триместра! Вот список вещей, о которых следует подумать сейчас, когда вы на 11 неделе беременности. Получите приложение Fetal Life для Apple и Android, одобренное Американской ассоциацией беременных.
Какие изменения происходят с вашим телом на 11 неделе беременности?
В то время как ваш ребенок быстро растет внутри вашей матки, заметные изменения в вашем внешнем виде могут произойти медленно.Однако некоторые женщины замечают изменения в своих волосах, ногтях и ногтях на ногах, такие как усиление роста ногтей и волос. Это считается нормальным явлением во время беременности. Медицинские работники не совсем уверены, почему это происходит, но считают, что это связано либо с увеличением кровообращения, либо с гормональными изменениями.
Что происходит с вашим ребенком на 11 неделе беременности?
Голова вашего ребенка составляет почти половину всей его длины. К 11 неделе пальцы рук и ног разделились.Кожа ребенка по-прежнему очень прозрачна, а кости начинают твердеть. Наружные гениталии почти полностью сформированы, и через несколько недель вы сможете узнать, родится ли у вас мальчик или девочка. Кроме того, даже если вы не чувствуете движения ребенка, он очень активен.
Насколько велик ваш ребенок на 11 неделе беременности?
Ваш ребенок превышает 2 ½ дюйма (6,35 см) в длину от макушки до ягодиц (CRL) и весит около половины унции (14.17 грамм) . *
Что вы должны запланировать на эту неделю?
Если вы страдали от утреннего недомогания в течение первых нескольких недель беременности, возможно, вы на самом деле похудели, а не прибавили в весе. Нет причин для беспокойства; большинство женщин набирают всего от 1,3 до 1,8 кг (от 1,3 до 1,8 кг) в течение первого триместра . Американский колледж акушеров и гинекологов (ACOG) рекомендует прибавить в весе от 25 до 35 фунтов (от 11,3 до 15,9 кг) во время беременности.Узнайте больше о прибавке в весе, чтобы узнать, сколько вам следует набрать.
Советы по улучшению беременности
У большинства беременных женщин возникает много вопросов относительно путешествий во время беременности. Если нет выявленных осложнений или проблем с беременностью, путешествовать в любое время во время беременности безопасно. Идеальное время для путешествий во время беременности — второй триместр. Это связано с тем, что в большинстве случаев утреннее недомогание проходит в первом триместре, а перед более поздними сроками беременности становится труднее передвигаться.
Советы партнеру мамы
Найдите время, чтобы регулярно вместе читать книгу о беременности. Это позволит вашему партнеру узнать, что вы заинтересованы в беременности. Это также дает вам возможность обсудить друг с другом свои страхи и волнения.
Хотите узнать больше?
11 неделя беременности — симптомы, развитие ребенка, советы
На 11 неделе беременности у вас все еще может быть утреннее недомогание, в то время как у ребенка начинают развиваться пальцы рук и ног.
Насколько велик ваш ребенок в 11 недель?
Ваш ребенок около 1,6 дюйма в длину и весит 0,25 унции. Он размером с человечка LEGO.
Вот что еще нужно знать на 11 неделе беременности:
Развитие вашего ребенка на 11 неделе
Голова вашего ребенка примерно того же размера, что и остальная часть его тела, но постепенно они станут более пропорциональными. Вот некоторые из основных моментов развития вашего ребенка на этой неделе.
- Рост волос: На голове и теле вашего ребенка начинают формироваться волосяные фолликулы.
- Пальцы на руках и ногах: На руках и ногах больше нет перепонок. Пальцы рук и ног разделены, и маленькие кулачки готовятся открываться и закрываться. ✊
- Зубные зачатки: Хотите верьте, хотите нет, но у вашего растущего ребенка зубные зачатки начинают появляться под деснами, хотя их первый зуб появляется только через четыре-семь месяцев после рождения.
УЗИ беременности в 11 недель
Ваше тело: симптомы беременности на 11 неделе
Может показаться, что это рекорд, но если симптомы вашей беременности все еще усиливаются, имейте в виду, что вы приближаетесь ко второму триместру, когда ваши симптомы должны начать стихать.
- Утреннее недомогание: Вы все еще можете чувствовать тошноту. Эти гормоны беременности выровняются во втором триместре. Помните, это пройдет — и это может занять всего несколько недель.
- Усталость: Все еще устали? В конце туннеля горит свет. В ближайшие недели или две ваш уровень энергии, скорее всего, вернется в норму. Сядьте и отдыхайте столько, сколько вам нужно.
- Частое мочеиспускание: Благодаря гормонам беременности и усиленному кровотоку в наши дни вы, вероятно, чаще ходите в туалет.
- Заложенный нос: Повышение уровня эстрогена может вызвать набухание носовых ходов, поэтому на 11 неделе беременности вы можете почувствовать дополнительный запах.
- Особый прием: Вам предстоит дополнительный прием к врачу — пора сделать 12-недельное УЗИ. Это проверяет, как там ребенок чувствует себя, подтверждает его сердцебиение и дату родов, а также, все ли в порядке с вашим телом с беременностью. Вы также получите первое фото ребенка! Примечание. У вас также будет возможность пройти сканирование затылочной кости. (Узнайте больше об этом здесь.)
Верхний совет для 11 недель беременности
Если вы выпьете чашку или две воды перед сканированием затылочной прозрачности, вы получите более четкое изображение.
Ваша жизнь на 11 неделе беременности
Первые несколько месяцев беременности могут утомить вас, но именно поэтому мелочи имеют такое большое значение. Эти советы помогут вам почувствовать себя лучше и привнесут в вашу жизнь баланс.
- Планируйте за себя: Вы почти прошли первый триместр. Вскоре все эти неприятные симптомы исчезнут и, надеюсь, исчезнут совсем. У вас даже может появиться дополнительная энергия. Подумайте о праздновании славы второго триместра — прежде, чем все снова станет некомфортно — и спланируйте несколько веселых занятий, которых вы будете с нетерпением ждать.Пляжные выходные? Бегство друзей? Пренатальный массаж? Получите максимум удовольствия от этих месяцев хорошего самочувствия.
- Полезный совет: Кто знал, что заложенный нос — обычное явление во время беременности? В то время как другие ранние симптомы со временем исчезнут, заложенность носа может сохраняться надолго. Если заложенный нос мешает вашему сну, полоски для носа Breathe Right могут иметь большое значение. Они также пригодятся в третьем триместре, если вы начнете храпеть — эй, бывает!
- Физическое состояние: По мере того, как утреннее недомогание улучшается и вы восстанавливаете энергию, вы можете начать тренироваться.Пренатальная йога — отличный способ включить нежные движения в вашу жизнь: дородовые занятия специально разработаны, чтобы быть безопасными для будущих мам, плюс они являются предлогом для встречи с другими будущими мамами, а йога хороша для всех видов вещей. , например, снятие стресса, улучшение сна, запястный канал и боль в спине. Большинство студий йоги предлагают дородовые варианты. Если вы не можете найти подходящего рядом с вами, поищите в Интернете видео о пренатальной йоге.
- Рецепты : Если вас все еще беспокоит тошнота, не отчаивайтесь.Ближайшие недели, скорее всего, принесут облегчение. А пока оживите свою жизнь имбирем, которым лечат всевозможные проблемы с животом. Попробуйте эти рецепты, чтобы добавить в напитки немного имбиря, а кусочки имбиря сделают сладкое успокаивающее лакомство.
Хотите начать планирование?
Еще не рано запустить реестр! С помощью Babylist вы можете добавить любой товар из любого магазина в ОДИН реестр. Начните сегодня и получите Hello Baby Box, полный бесплатных (потрясающих!) Вкусностей.
Ваш живот на 11 неделе беременности
Многие из вас начинают «выглядеть беременными». Обычно первые признаки беременности появляются на сроке между 12 и 16 неделями беременности — это когда ваша матка начинает расти и выходит из таза, чтобы приспособиться к растущему ребенку. Если вы были беременны раньше, возможно, вы уже показываете, так как ваше тело раньше растягивалось. Вздутие живота также является обычным явлением на этом этапе игры, поэтому, даже если у вас нет официального 11-недельного ребенка, у вас могут быть проблемы с застегиванием джинсов.
Если вас действительно тошнило, возможно, вы пока не набрали много веса или даже не похудели на фунт или два. Но прибавка в весе в первом триместре обычно составляет всего три-четыре фунта, так что обычно это не имеет большого значения.
Шишки на 11 недель от настоящих мам
Подсказка для партнера
Сходите с ней на прием к дородовым и в класс по родам. Поверьте, вы захотите знать, что происходит с малышом и что вы можете сделать, чтобы поддержать его во время и после родов.
Считаете ли вы, что это содержание полезно? Сообщите нашим редакторам!
Контрольный список для беременных в 11 недель
- Если вас интересует пренатальная йога, найдите местную студию с занятиями, которые подходят вашему расписанию, или найдите видео в Интернете.
- Если вы ищете отличный способ скоротать время в эти первые недели, подумайте о том, чтобы взять несколько книг о беременности. Они могут ответить на ваши самые важные вопросы, а также помочь вам снять стресс и развеять мифы о родах и грудном вскармливании. Вот некоторые из наших любимых.
- Постарайтесь расслабиться. Позвольте себе отдохнуть, когда у вас мало энергии.
- Записаться на дородовой массаж. Даже если вам придется получить его во втором триместре, вам будет чего ждать.
Эта информация предназначена только для образовательных и развлекательных целей. Мы не несем никакой ответственности за какие-либо обязательства, убытки или риски, личные или иные, понесенные в результате, прямо или косвенно, из любой информации или советов, содержащихся здесь. Babylist может получать компенсацию за использование партнерских ссылок в этом контенте. Узнайте больше о том, как мы пишем материалы Babylist.
11 неделя беременности | Ваша беременность по неделям
Что происходит на 11 неделе вашей беременности
В 11 недель ваш ребенок начинает выглядеть как настоящий маленький человек, и у вас может быть даже малейший намек на шишку!
Кратко
- Маленькие кулачки вашего ребенка открываются и сжимаются
- Полностью сформированная ступня не больше ногтя
- Скорее всего, вы с нетерпением ждете встречи для прохождения сканирования знакомств.
Насколько велик мой ребенок на 11 неделе беременности?
Пройдет совсем немного времени, прежде чем ваш ребенок полностью сформируется, даже если его длина составит всего 4 см, и он проведет остаток беременности в росте (как и вы!).У них уже есть мизинцы, и их руки скоро начнут открываться и закрываться. Хотя еще слишком рано определять пол с помощью УЗИ, у вашего крошечного ребенка начнут формироваться яички или яичники.
В 11 недель голова вашего ребенка уже достаточно хорошо развита, и все кости на его лице теперь присутствуют. Примерно в это время уши переместятся ближе к своему окончательному местоположению, язык и небо будут присутствовать во рту, а на кончике носа появятся открытые носовые ходы.Тем временем на макушке головы начинают формироваться волосяные фолликулы.
Знаете ли вы?
Голова вашего ребенка уже достаточно хорошо развита, и теперь на его лице есть кости.
Ваш ребенок постоянно дышит жидкостью и будет дышать до рождения.
Веки вашего ребенка остаются закрытыми.
Их тело начинает выпрямляться и становиться более пропорциональным, хотя голова по-прежнему составляет треть их общей длины.Хотя вы еще не чувствуете этого, ваш ребенок извивается и теперь может растягиваться и кувыркаться внутри вашей матки! У вашего ребенка прямо сейчас может быть икота, так как у него формируется диафрагма.
Вы на 11 неделе беременности
Теперь, когда ваше тело претерпевает столько изменений, вы, возможно, обнаружите, что вам нужно немного изменить существующий режим красоты и ухода за кожей. Ваша кожа может быть как мега сухой, так и мега жирной! Это может либо придать вашей коже красивое сияние во время беременности, либо сделать ее пятнистой и сухой.
Одной из проблем кожи, которая беспокоит многих женщин во время беременности, является поражение страшных растяжек!
Гормональные изменения и увеличение веса могут привести к тому, что обычно эластичный средний слой вашей кожи (дерма) местами разрывается, позволяя просвечивать более глубокие слои. Это то, что вызывает появление тонких красных или пурпурных узких полосок или линий, определяющих растяжки. Однако, как только вы родите ребенка и все начнет успокаиваться, вы вскоре обнаружите, что эти следы переходят в серебристо-белый цвет и становятся менее заметными.
К сожалению, вы либо предрасположены к появлению растяжек, либо нет, но вы можете помочь сохранить свою кожу мягкой и эластичной, используя один из множества продуктов против растяжек в аптеках — или некоторые женщины клянутся дешевизной. и веселое масло какао или кокосовое масло! Регулярное применение во время беременности и после родов может помочь следам исчезнуть быстрее.
Хотя кожный зуд является обычным явлением во время беременности, поскольку кожа растягивается, если вы начинаете чувствовать сильный зуд по всему телу, включая руки и ноги, сообщите об этом своей акушерке или терапевту.Это может быть симптом редкого состояния печени, называемого внутрипеченочный холестаз беременности (ICP) , также известный как акушерский холестаз (OC) , и вам может потребоваться лечение или дополнительный контроль. Однако это случается редко и чаще всего развивается после 28 недель беременности.
Знаете ли вы?
- Ваши ступни могут вырасти на один размер во время беременности.
- Вы можете жаждать странных запахов так же, как и еды.
- Возможно, вам пригодятся легкие упражнения, которые дадут вам больше энергии.
О чем думать на 11 неделе беременности?
К 11 неделе у вас, вероятно, будет назначена встреча для сканирования свиданий — самой захватывающей части первого триместра — увидеть вашего ребенка на экране в первый раз и узнать дату родов (наш калькулятор срока беременности на Bounty.com тем временем даст вам хорошее представление).
Обычно во время беременности у вас есть два снимка, на которых вы будете рады увидеть своего растущего ребенка.
Возможно, вы сейчас думаете о том, чтобы сообщить новости коллегам по работе, вашей семье и друзьям.
Убедитесь, что вы знаете все правила и нормы для беременных женщин на рабочем месте, прочитав нашу страницу о правах материнства, и убедитесь, что ваш работодатель провел оценку риска, как только вы проинформируете его о своей беременности, чтобы вы и ваш ребенок не были подвергать риску, пока вы выполняете свою работу.
Ваше первое ультразвуковое сканирование также может определить, вынашиваете ли вы более одного ребенка.
«Это близнецы?» мысль приходит в голову каждому будущему родителю, и для каждой 65 супружеской пары эта мысль становится реальностью при первом сканировании.
Но более ранние признаки могут также вызвать у вас подозрения, что там могут расти близнецы. Такие признаки, как более быстро растущая шишка в первые недели и сильная усталость или виртуальное истощение, также могут быть верным признаком того, что два ребенка лишают вас энергии.
Считали это полезным? Подробнее …
Признаки и симптомы на 11 неделе беременности
Судороги ног
Судороги в ногах, которые часто возникают ночью и болезненно пробуждают вас ото сна, являются еще одним распространенным симптомом беременности, который вы можете начать испытывать.Хотя причина судорог ног во время беременности не ясна, считается, что у вас могут возникнуть судороги в ногах во время беременности, если вашему организму не хватает питательных веществ и солей в кровотоке. Ваш ребенок будет получать больше питательных веществ из вашей крови, из-за чего вам может не хватить того, что вам нужно. Могут помочь продукты, содержащие калий и магний. Белый картофель, сладкий картофель, бананы и консервированный лосось полезны для калия, цельной пшеницы, тыквенных семечек, миндаля и шпината, которые полезны для магния.Принятие теплой ванны перед сном также может помочь открыть кровеносные сосуды и улучшить кровообращение в ногах.
Болезнь и тошнота
Виноват гормон беременности Бета ХГЧ. «Утренняя» болезнь поражает более 70% беременных женщин, и у многих из них могут быть приступы тошноты в течение всего дня. Хорошая новость заключается в том, что утреннее недомогание означает, что у вас высокий уровень гормонов. С другой стороны, отсутствие утреннего недомогания — неплохой знак.Обычно он длится до конца первого триместра, но у некоторых незадачливых женщин он продолжается и в течение последних 12 недель. Этот тип тяжелого утреннего недомогания известен как гиперемезис беременных.
Посмотрите наши видео ниже:
Видео 1 : Что происходит при сканировании и что мне скажут? (Из NHS)
Видео 2: Упражнения на подвижность при беременности (от Nuffield Health)
Поиск имени ребенка
Выберите OriginAfricanAlbanianAmericanArabicAramaicAssyrianAustralianBabylonianBasqueBulgarianCelticChineseCornishCzechDakotaDutchEgyptianEnglishEtruskFinnishFrenchGaelicGermanGothicGreekHawaiianHebrewHindiHungarianIndianIndoeuropeanIranianIrishIsraeliItalianJapaneseLatinLatvianLithuanianNorseOttomanPersianPolishPortugueseRomanRussianSanskritScandanavianScottishSerbianSlavicSouth AmericanSpanishSumerianTurkishVietnameseWelshYiddishYoruba
11-я неделя беременности: симптомы, советы, развитие ребенка
11-я неделя беременности, внутриутробное развитие
Ваш ребенок в настоящее время переживает фазу быстрого роста.Плацента уже находится на продвинутой стадии развития, и к 12 неделе она будет полной. Кости лица теперь полностью сформированы, и даже ушные вкладыши по бокам головы развиваются. Веки вашего ребенка все еще закрыты и не будут открываться еще несколько месяцев.
На этой стадии развития наблюдается несоответствие между головой и остальным телом — фактически, голова составляет одну треть его длины! Но тело быстро растет. Ах да, пальцы рук и ног разошлись!
11-я неделя беременности все еще может быть трудным временем для многих женщин — так что вы еще не из леса! Усталость, тошнота и головокружение могут быть факторами на этом этапе, поэтому помните об этом в течение дня и не стесняйтесь обращаться к друзьям, семье и партнеру, если вам нужна какая-либо поддержка.
Живот на 11 неделе беременности
До сих пор вам, возможно, нравилось хранить свой маленький секрет, пока у вас не было шишки, которую можно было бы показать новому члену вашей семьи, растущему внутри. Но теперь вы, наверное, заметили, что у вас начинает уплотняться живот. Если у вас были предыдущие беременности, выпуклость начнется раньше, чем если бы это была ваша первая беременность. В любом случае, просто имейте в виду, что ваша шишка уже в пути!
Когда ваш живот начинает расширяться, он растягивает мышцы и связки, что может вызвать боль в этой области.Обратитесь за советом к своему лечащему врачу, если это станет проблемой.
Симптомы 11-й недели беременности
К 11 неделе у вас будет на 50% больше крови, циркулирующей по вашему телу. Эта дополнительная жидкость в вашей кровеносной системе питает вашу матку.
К 12 неделе ваша плацента займет место желточного мешка, который в настоящее время питает вашего ребенка — в это время плацента начнет снабжать плод питанием, удалять отходы и выполнять другие жизненно важные функции.
Утомляемость — очень частый симптом на этой стадии. Вы можете почувствовать такую усталость, что вам не нужно ничего больше, чем просто уютно устроиться с Netflix! Сопротивляйтесь этому искушению: вы почувствуете себя намного лучше, если включите в свой день легкие упражнения, такие как ходьба или плавание.
В большинстве стран первое сканирование беременной женщины проводится между 8 и 14 неделями. Обычно за ним следует новое сканирование на 18–21 неделе.
Вам также следует знать, что на данном этапе вам доступны скрининговые тесты на ряд серьезных нарушений развития (включая синдром Дауна).
Ваш лечащий врач, вероятно, уже упомянул об этом и начал действовать, но если вы не хотите, не стесняйтесь отмечать это и спрашивать, какие меры необходимо предпринять.
Длина шейки матки на сроках гестации 11-14 недель и 22-24 недель, оцененная с помощью трансвагинальной сонографии, и гестационный возраст при родах
Цель:
Сравнить измерения длины шейки матки, полученные на сроках от 11 до 14 недель и от 22 до 24 недель беременности в неотобранной группе беременных женщин, и сопоставить измерения со временем родов.
Методы:
Это было проспективное исследование с участием 529 беременных женщин, проходивших плановую дородовую помощь, которым проводилось трансвагинальное сканирование на 11–14 неделях и 22–24 неделях для оценки длины шейки матки. Средняя длина шейки матки была рассчитана на обоих этапах беременности, и длина сравнивалась между группами, родившими в срок или преждевременно, это определялось как роды до 37 полных недель беременности.
Полученные результаты:
Средняя длина шейки матки на 11–14 и 22–24 неделях составила соответственно 42,4 мм и 38,6 мм. Длина шейки матки на сроке 11–14 недель существенно не различалась между группами, родившими в срок (42,7 мм) и в группах преждевременных родов (40,6 мм). Однако при оценке через 22-24 недели длина шейки матки была значительно короче в группе с преждевременными родами, чем в группе с доношенными родами (26.7 мм и 39,3 мм соответственно; P = 0,0001). В группе женщин с предыдущей историей одного или нескольких преждевременных родов было большее сокращение длины шейки матки от первого до второго обследования, чем в группе женщин, ранее не имевших преждевременных родов. Это сокращение было также более выражено в группе, которая родила преждевременно (с 40,6 мм до 26,7 мм), чем в группе, которая родила в срок (с 42,7 мм до 39,3 мм).
Заключение:
В период с первого по второй триместр беременности происходит самопроизвольное укорочение шейки матки беременной.Укорочение происходит быстрее у беременных женщин, родивших преждевременно и у которых в анамнезе ранее были преждевременные роды.
рентгеновских снимков, беременность и вы | FDA
Беременность — это время позаботиться о себе и своем будущем ребенке. Многие вещи особенно важны во время беременности, например, правильное питание, отказ от сигарет и алкоголя, а также осторожность с рецептурными и безрецептурными лекарствами, которые вы принимаете.Диагностические рентгеновские снимки и другие медицинские лучевые процедуры области живота также заслуживают особого внимания во время беременности. Эта брошюра призвана помочь вам разобраться в вопросах, касающихся рентгеновского облучения во время беременности.
Диагностический рентген может дать врачу важную и даже жизненно важную информацию о состоянии здоровья человека. Но, как и многое другое, диагностический рентген имеет не только преимущества, но и риски. Их следует использовать только тогда, когда они предоставят врачу информацию, необходимую для вашего лечения.
Вероятно, вам никогда не понадобится рентген брюшной полости во время беременности. Но иногда из-за определенного заболевания ваш врач может посчитать, что вам необходим диагностический рентгеновский снимок брюшной полости или нижней части туловища. Если такое случится — не расстраивайтесь. Риск для вас и вашего будущего ребенка очень мал, и польза от получения информации о вашем состоянии здоровья намного выше. Фактически, риск того, что не получит необходимый рентгеновский снимок, может быть намного больше, чем риск от излучения .Но не стоит идти на небольшой риск, если он не нужен.
Вы можете снизить эти риски, сообщив своему врачу, беременны ли вы или думаете, что беременны, когда вам прописан рентгеновский снимок брюшной полости. Если вы беременны, врач может решить, что лучше всего отменить рентгеновское обследование, отложить его или изменить, чтобы уменьшить количество радиации. Или, в зависимости от ваших медицинских потребностей и понимая, что риск очень мал, врач может посчитать, что рентген лучше всего продолжить в соответствии с планом.В любом случае вы можете обсудить это решение со своим врачом.
Какие виды рентгеновских лучей могут повлиять на нерожденного ребенка?
Во время большинства рентгеновских исследований — например, рук, ног, головы, зубов или груди — ваши репродуктивные органы не подвергаются прямому воздействию рентгеновского луча. Таким образом, при правильном выполнении такие процедуры не представляют опасности для будущего ребенка. Однако рентгеновские лучи нижней части туловища матери — живота, живота, таза, поясницы или почек — могут подвергнуть будущего ребенка прямому воздействию рентгеновского луча.Они вызывают большее беспокойство.
Каковы возможные эффекты рентгеновских лучей?
Существуют научные разногласия относительно того, действительно ли небольшое количество излучения, используемое в диагностической радиологии, может нанести вред нерожденному ребенку, но известно, что будущий ребенок очень чувствителен к воздействию таких вещей, как радиация, некоторые лекарства, избыток алкоголя и инфекции. . Отчасти это верно потому, что клетки быстро делятся и превращаются в специализированные клетки и ткани. Если радиация или другие агенты будут вызывать изменения в этих клетках, может быть немного увеличена вероятность врожденных дефектов или определенных заболеваний, таких как лейкемия, в более позднем возрасте.
Следует отметить, однако, что большинство врожденных дефектов и детских болезней возникает, даже если мать не подвергается воздействию каких-либо известных вредных агентов во время беременности. Ученые считают, что большая часть этих проблем связана с наследственностью и случайными ошибками в процессе развития.
Что делать, если меня сделали рентген, прежде чем я узнаю, что беременна?
Не пугайтесь. Помните, что вероятность причинения вреда вам и вашему будущему ребенку рентгеновским снимком очень мала.Однако в редких случаях женщина, не знающая о своей беременности, может получить очень большое количество рентгеновских снимков брюшной полости в течение короткого периода времени. Или она может получить лучевую терапию нижней части туловища. В этих обстоятельствах женщина должна обсудить возможные риски со своим врачом.
Как вы можете помочь минимизировать риски
- Самое главное, сообщите своему врачу, если вы беременны или думаете, что вам может быть . Это важно для принятия многих медицинских решений, таких как назначение лекарств и процедуры ядерной медицины, а также рентген.И помните, это верно даже на самых первых неделях беременности.
- Иногда женщина может принять симптомы беременности за симптомы болезни. Если у вас есть какие-либо симптомы беременности — тошнота, рвота, болезненность груди, усталость — подумайте, можете ли вы быть беременными, и сообщите своему врачу или рентгенологу (человеку, проводящему обследование), прежде чем делать рентгеновский снимок нижних отделов. торс. Может потребоваться тест на беременность.
- Если вы беременны или думаете, что беременны, не держите на руках ребенка, которого делают рентген.Если вы не беременны и вас просят подержать ребенка во время рентгена, обязательно попросите свинцовый фартук для защиты ваших репродуктивных органов. Это сделано для предотвращения повреждения ваших генов, которое может быть передано и причинить вред вашим будущим потомкам.
- Каждый раз, когда требуется рентгеновский снимок, сообщите своему врачу о любых аналогичных рентгеновских снимках, которые вам делали недавно. Возможно, нет необходимости делать другое. Рекомендуется вести записи о рентгеновских обследованиях, которые прошли вы и ваша семья, чтобы вы могли точно предоставить такую информацию.
- Не стесняйтесь поговорить со своим врачом о необходимости рентгеновского обследования. Вы должны понимать причину, по которой рентген требуется в вашем конкретном случае.
Распространяется Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов, Американским колледжем акушеров и гинекологов и Американским колледжем радиологии
Департамент здравоохранения и социальных служб
Служба общественного здравоохранения
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов
Rockville, MD 20857
Публикация HHS №(FDA) 94-8087
Каждые 11 секунд где-то в мире умирает беременная женщина или новорожденный
ИНФОРМАЦИОННЫЙ ЛИСТ
Согласно новым оценкам смертности, опубликованным ЮНИСЕФ, Всемирной организацией здравоохранения (ВОЗ), Отделом народонаселения Организации Объединенных Наций, ЮНФПА и США, около 2,8 миллиона беременных женщин и новорожденных умирают ежегодно, или 1 раз в 11 секунд, в основном по предотвратимым причинам. Группа Всемирного банка.
Для матерей и их младенцев период после родов — особенно уязвимое время. Для матерей осложнения, приводящие к материнской смерти, могут возникнуть без предупреждения в любое время во время беременности и родов. В 2017 году, по последним оценкам, ежедневно от осложнений во время беременности и родов умирало более 800 женщин, или более 2
женщин.
Аналогичным образом, для новорожденных первые 28 дней жизни — неонатальный период — имеют решающее значение для выживания ребенка. Дети сталкиваются с самым высоким риском смерти в первый месяц жизни.В 2018 году ежедневно умирали 7000 новорожденных. Около трети умерли в день своего рождения и почти три четверти только в первую неделю. Согласно последним оценкам детской смертности, в 2018 году на новорожденных приходилось около половины из 5,3 миллиона случаев смерти детей в возрасте до пяти лет.
«Во всем мире рождение — это радостное событие. Тем не менее, каждые 11 секунд рождение ребенка становится семейной трагедией », — сказала Генриетта Фор, исполнительный директор ЮНИСЕФ. «Умелая пара рук, помогающая матерям и новорожденным во время родов, наряду с чистой водой, адекватным питанием, основными лекарствами и вакцинами, может иметь решающее значение между жизнью и смертью.Мы должны сделать все возможное, чтобы инвестировать во всеобщее медицинское обслуживание, чтобы спасти эти драгоценные жизни ».
Ниже приводится дополнительная информация о том, как матери и новорожденные дети наиболее уязвимы во время родов, а также другие ключевые выводы из последнего обновления Межучрежденческой группы Организации Объединенных Наций по оценке детской смертности (UN IGME):
- Неонатальная смертность снижается медленнее, чем смертность детей в возрасте до пяти лет: В глобальном масштабе среднегодовые темпы снижения неонатальной смертности составили 2.6 процентов с 1990 по 2018 год по сравнению с 3,6 для детей старшего возраста в возрасте до пяти лет. Во всех регионах ежегодные темпы снижения с 1990 по 2018 год были выше для детей в возрасте от 1 до 59 месяцев, чем для новорожденных.
- Между странами сохраняется сильное неравенство: В странах Африки к югу от Сахары уровни материнской смертности среди женщин почти в 50 раз выше, а вероятность смерти их младенцев в первый месяц жизни в 10 раз выше, чем в странах с высоким уровнем доходов. оценки показывают.
- Страны Африки к югу от Сахары отстают: Страны Африки к югу от Сахары имели самый высокий уровень неонатальной смертности в 2018 году — 28 смертей на 1000 живорождений, за ними следуют Центральная и Южная Азия с 25 смертельными случаями на 1000 живорождений. Риск смерти для новорожденного в Африке к югу от Сахары примерно в 33 раза выше, чем в стране с самой низкой смертностью. Для женщины из Африки к югу от Сахары риск смерти во время беременности или родов составляет 1 из 37 случаев.
- Смертность новорожденных часто составляет большую долю смертей детей в возрасте до пяти лет при более низких уровнях смертности детей в возрасте до пяти лет: В Европе и Северной Америке, где один из самых низких показателей смертности детей в возрасте до пяти лет среди всех регионов, составляет 54 процента от всех Смерть детей в возрасте до пяти лет происходит в неонатальный период.
- Большинство новорожденных и беременных женщин умирают по причинам, которые можно предотвратить и лечить: Новорожденные умирают в основном из-за того, что они рождаются слишком рано или слишком маленькими, имеют осложнения во время родов или врожденные дефекты, или заболевают столбняком или сепсисом. Большинство детей в возрасте до 5 лет умирают из-за предотвратимых или излечимых причин, таких как осложнения во время родов, преждевременные роды, пневмония, диарея и неонатальный сепсис. Материнская смертность вызвана акушерскими осложнениями, такими как высокое кровяное давление во время беременности и сильное кровотечение или инфекции во время или после родов; и все чаще из-за существующего заболевания или состояния, усугубляемого последствиями беременности.
- Всего в 2018 году умерло почти 6,2 миллиона детей в возрасте до 15 лет: Во всем мире 85 процентов смертей среди детей и подростков в 2018 году произошли в первые пять лет жизни. 2,5 миллиона произошло в первый месяц жизни, а четыре миллиона — в первый год. Еще 1,3 миллиона случаев произошли в возрасте от 1 до 4 лет, и еще 0,9 миллиона случаев смерти произошло среди детей в возрасте 5-14 лет.
- Прогресс возможен: С 1990 года смертность детей в возрасте до 15 лет по сравнению с 14 снизилась на 56%.2 миллиона смертей против 6,2 миллиона в 2018 году. Наибольшего прогресса добились страны Восточной и Юго-Восточной Азии, где смертность детей в возрасте до пяти лет снизилась на 80 процентов. А с 2000 по 2017 год коэффициент материнской смертности снизился на 38 процентов.
- Нам нужно действовать сейчас: Если мы не будем действовать сейчас, 62 миллиона детей в возрасте до 15 лет умрут в период с 2019 по 2030 год, в том числе 52 миллиона детей в возрасте до 5 лет. Почти половина этих смертей в возрасте до пяти лет придется на новорожденных.
В рамках своей глобальной кампании Every Child ALIVE, которая требует решений от имени новорожденных во всем мире, ЮНИСЕФ призывает правительства, частный сектор и гражданское общество:
- Увеличить финансирование и осведомленность, особенно в областях, которые улучшат здоровье новорожденных и матерей и будут бороться с основными причинами смерти детей, такими как пневмония и диарея;
- Развивать навыки медицинских работников и обеспечивать их оборудованием для оказания высококачественной помощи, отвечающей потребностям здоровья женщин и новорожденных;
- Инвестировать в первичную медико-санитарную помощь, включая укрепление систем здравоохранения;
- Гарантировать чистые, функциональные медицинские учреждения, оборудованные водой, мылом и электричеством, доступные для каждой матери и ребенка;
- Разрешить девочкам-подросткам, матерям и семьям требовать и получать качественную помощь.
######
Для заметок в редакцию
Скачать фото и бролл здесь .
Для оценки детской смертности щелкните здесь: https://data.unicef.org/resources/levels-and-trends-in-child-mortality/
Для оценки материнской морали щелкните здесь: www.who.int/reproductivehealth/publications/maternal-mortality-2017/en/
О ИГМЕ ООН
Межучрежденческая группа Организации Объединенных Наций по оценке детской смертности, или ИГМО ООН, была сформирована в 2004 году для обмена данными о детской смертности, методах оценки детской смертности, отчетности о прогрессе в достижении целей выживания детей и расширении возможностей страны для своевременно производить оценки детской смертности.UN IGME возглавляется ЮНИСЕФ и включает Всемирную организацию здравоохранения, Группу Всемирного банка и Отдел народонаселения Департамента по экономическим и социальным вопросам. Для получения дополнительной информации посетите: http://www.

