Содержание
Первый месяц беременности | Friso Russia
Что происходит с мамой?
Обычно на этом этапе женщина даже не подозревает, что в ней зарождается новая жизнь. Казалось бы, внешне с организмом ничего не происходит. Но на самом деле основная работа совершается незаметно: постепенно увеличивается объем крови, и сердце, почки и легкие начинают работать энергичнее. Появляются некоторые изменения и в самочувствии. У многих повышается чувствительность молочных желёз, набухает и увеличивается в размерах грудь, появляется металлический привкус во рту и чувствительность к запахам.
Часто первый месяц беременности сопровождает сонливость, повышенная температура тела до 37-37,5°С, учащение мочеиспускания. Признаки беременности могут проявляться в самых разных комбинациях. Одни женщины ощущают почти все, а для других «сигналом» становится лишь задержка менструации. В любом случае, даже при «подозрении» на беременность лучше сразу обратиться к врачу. Вдруг повышение температуры тела связано не с зачатием, а вирусной инфекцией?
Вдруг повышение температуры тела связано не с зачатием, а вирусной инфекцией?
Постарайтесь с первых же дней беременности оградить себя от негативного внешнего воздействия, пассивного курения, стрессов и конфликтов. Больше отдыхайте, постарайтесь упорядочить приёмы пищи, в идеале – составьте для себя индивидуальный режим дня. Чем раньше вы проявите заботу о своем здоровье и малыше, тем больше вероятность благоприятного течения беременности.
Как развивается малыш?
Чаще всего оплодотворение происходит спустя две недели после начала менструального цикла. Женская клетка делает выбор своего «кавалера» из числа сильнейших сперматозоидов, которым удалось до нее добраться, и, таким образом, закладывается начало новой жизни. С этого момента яйцо начинает своё чудесное развитие.
Ядро клетки начинает делиться, увеличиваться в размерах, а сама клетка плотно закрепляется на задней стенке матки, где находить надежное убежище. Вскоре вокруг делящихся клеток возникает своеобразный «мешочек» — околоплодный пузырь (амниотическая оболочка), который постепенно заполняется жидкостью.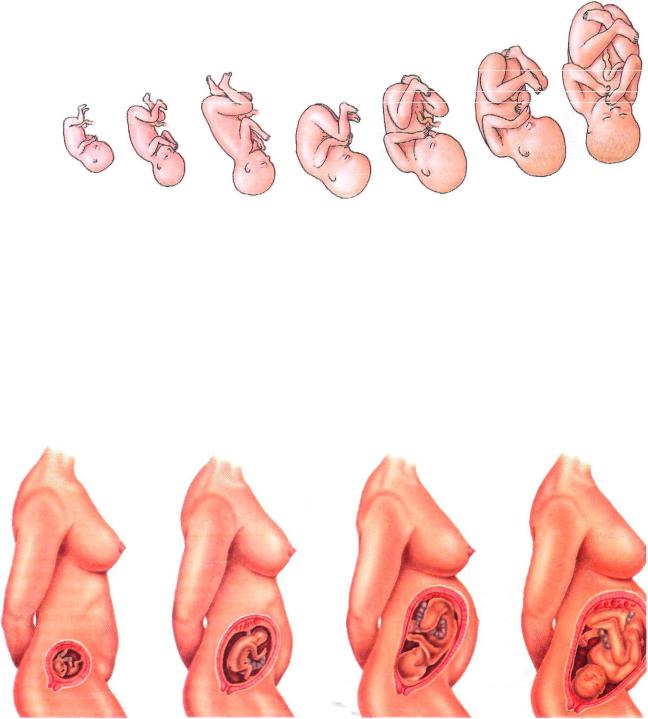 Он будет защищать растущий эмбрион от негативного внешнего воздействия. Начинает образовываться плацента, которая соединяется с малышом пуповиной – через неё из крови матери поставляются необходимые питательные вещества, вода и кислород.
Он будет защищать растущий эмбрион от негативного внешнего воздействия. Начинает образовываться плацента, которая соединяется с малышом пуповиной – через неё из крови матери поставляются необходимые питательные вещества, вода и кислород.
К третьей неделе ребенок уже имеет зачатки центральной нервной системы, а к четвертой – начинается кровообращение и бьётся сердце. Начинает формироваться лицо и появляются темные пузырьки там, где будут глаза, нос и уши. Эмбрион вырастает в 10000 раз по сравнению с моментом зарождения. Но все же он еще очень мал – даже меньше рисового зернышка.
Совет:
В первом месяце беременности начинается закладка центральной нервной системы плода, для правильного формирования которой необходима фолиевая кислота. Эта кислота содержится в печени, рыбе и бобовых. Также существуют препараты фолиевой кислоты, которые желательно начать принимать с самого начала беременности и до конца первого триместра.
Влияние уровня йода женщины во время беременности на IQ будущего ребенка
Йод дефицитные заболевания объединяют не только патологию Щитовидной железы, резвившуюся вследствие дефицита йода, но и патологические состояния, обусловленные дефицитом Тиреоидных гормонов.
Влияние щитовидной железы на становление интеллектуальных функций человека начинается на самых ранних этапах развития нервной системы.
В первом триместре беременности под действием гормонов щитовидной железы происходит миграция нервных клеток, образование коры головного мозга и других функциональных центров нервной системы будущего ребенка.
Также в это время закладывается внутреннее ухо (улитка и нервный аппарат) и двигательные зоны мозга, которые в будущем станут управлять движениями ребенка. Важно заметить, что в первом триместре беременности щитовидная железа плода еще не работает и потому потребность плода в гормонах щитовидной железы покрывается исключительно за счет работы щитовидной железы матери.
Если щитовидная железа матери работает нормально, то и мозг ребенка развивается хорошо. А что если еще до начала беременности будущая мама страдала скрытым зобом (скажем по причине недостатка йода в воде и пищевых продуктах)? Во время беременности дефицит йода становится еще более выраженным, а результирующий из этого дефицит гормонов щитовидной железы начинает тормозить развитие мозга ребенка, который затем рождается с более или менее выраженным психомоторным отставанием. Клинические исследования последнего времени показывают, что дети, рожденные матерями с гипотиреозом (скрытым или выраженным) чаще других страдают врожденной тугоухостью, двигательными нарушениями, хуже учатся и склонны к развитию различных расстройств поведения. Нужно заметить, что эти и другие нарушения, вызванные недостатком йода и гормонов щитовидной железы в течение первого триместра беременности невозможно исправить при помощи более позднего введения этих веществ.
Клинические исследования последнего времени показывают, что дети, рожденные матерями с гипотиреозом (скрытым или выраженным) чаще других страдают врожденной тугоухостью, двигательными нарушениями, хуже учатся и склонны к развитию различных расстройств поведения. Нужно заметить, что эти и другие нарушения, вызванные недостатком йода и гормонов щитовидной железы в течение первого триместра беременности невозможно исправить при помощи более позднего введения этих веществ.
Во втором триместре беременности начинает работать щитовидная железа плода, поэтому организм будущего ребенка становится более или менее независимым от работы щитовидной железы матери. Однако и в конце беременности более 20% общей потребности плода в гормонах щитовидной железы покрывается за счет гормонов материнского происхождения.
В течение второго и третьего триместров беременности гормоны щитовидной железы обеспечивают процессы синаптогенеза (образование контактов между нервными клетками) и миелинизации (покрытие нервных волокон особым жировым слоем, необходимым для проведения нервных импульсов).
После рождения гормоны щитовидной железы влияют на протекание синтетических и строительных процессов мозга, что в значительной степени определяет интеллект растущего ребенка. Показано, что в географических регионах с недостатком йода показатель интеллекта детей (IQ) ниже в среднем на 10-15 баллов, чем в зонах с достаточным содержанием йода в окружающей среде. Таким образом, можно говорить о социальной значимости заболеваний щитовидной железы и дефицита гормонов щитовидной железы во время беременности, ведь снижение показателя интеллекта большей части популяции региона, влияет на его экономику и культуру.
Для предотвращения дефицита йода и гормонов щитовидной железы во время беременности рекомендуется:
- На этапе планирования беременности:
А) осуществить контроль ТТГ, АткТПО, в случае гипотиреоза обратится к эндокринологу с целью коррекции функции щитовидной железы.
Б) Принимать Калия йодид 250 мкрг в сутки.
- Во время беременности:
А) контроль ТТГ, Атк ТПО при возникновении беременности
Б) для профилактики йододефицита, рекомендуется принимать витаминно-минеральные препараты, содержащие йод ( суточная потребность 250мкрг).
Компьютерная томография при беременности
- Главная
- Полезные статьи
- Компьютерная томография при беременности
Обычно специалисты рекомендуют избегать рентгеновского излучения беременным женщинам срок которых меньше 16 недель. Если для дальнейшего лечения необходима дополнительная диагностика, а именно рентген (Киев, Оболонь) исследование или компьютерная (КТ зубов) диагностика, обязательно предупредите о своем состоянии врача стоматолога, о сроке вашей беременности и общее состояние вашего самочувствия. Врач учтет ваше нынешнее состояние и максимально снизит риск для вас и вашего будущего ребенка, проведя диагностику с минимальной нагрузкой на ваш организм.
Влияние рентгенологического исследования на беременность давно и хорошо изучена. Плод, развивающийся очень уязвим, рентгеновские лучи могут нарушить формирование органов и систем ребенка, вызвав пороки развития.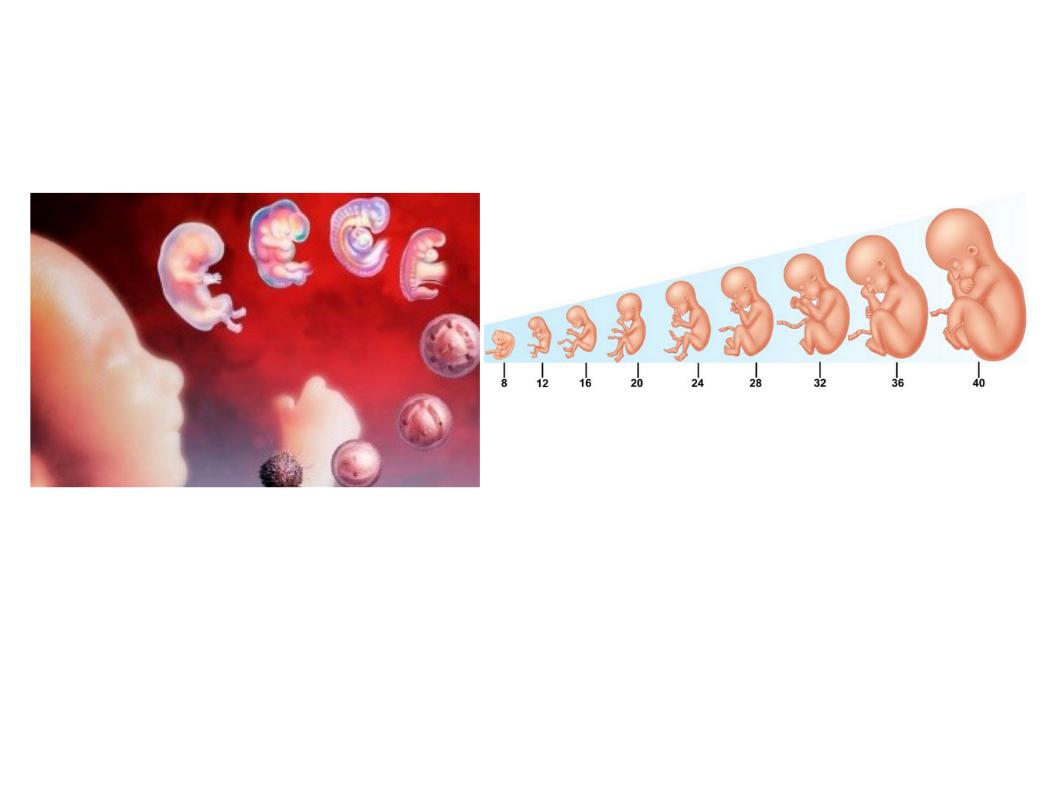
На самом деле не все так страшно, как кажется. Среднегодовой допустимый уровень радиационного облучения — 3 миллизивертов (мЗв). Лучевая нагрузка за 1 процедуру буквально мизерная — около 0,03 мЗв. Беременность не является абсолютным противопоказанием для рентгенологического исследования. Но важно знать, как уберечь себя и какой период будет самым безопасным для рентген диагностики, а именно это 1 триместр.
Также уместно заметить, что ребенок подвергается в ходе беременности примерно ста миллирадам радиации, полученной от земли и солнца. Но несмотря на все вышесказанное, особенно переживать не стоит. Ни один врач не предложит беременной женщине рентгенологическое исследование (КТ Киев), заведомо зная, что он принесет вред ей или ребенку.
В нашей клинике «Все 32» проводят все виды рентгенологических исследований и компьютерную томографию (Оболонский проспект) (ортопантомограмма (Киев, Оболонь), панорамный снимок зубов (КТ Киев), височно-нижнечелюстной сустав, околоносовые пазухи, сегмент зубов, КТ верхней и нижней челюсти) (Киев).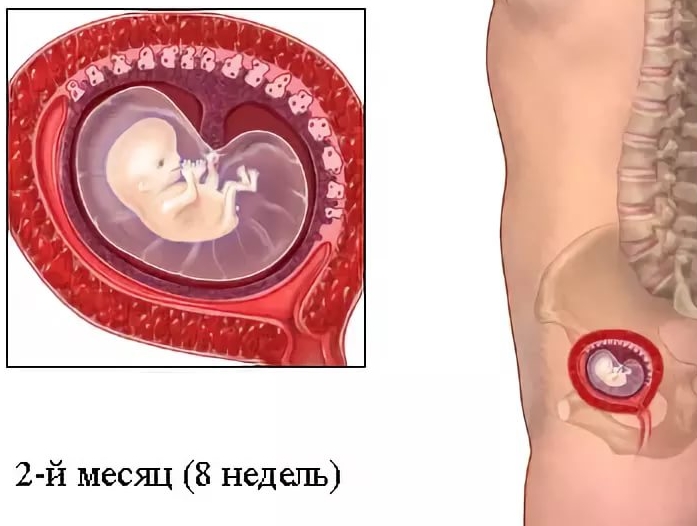 Для защиты здоровья пациента используются параметры излучения в зависимости от типа пациента, избегая чрезмерного облучения. Компьютерная томография имеет режим «ECO», что соответствует выводам Международной Комиссии по радиологической защите населения. Этот режим разработан для максимальной защиты и сохранения здоровья пациентов, а именно (дети, беременные женщины). В этом режиме стандартная доза излучения сокращено почти на 50%.
Для защиты здоровья пациента используются параметры излучения в зависимости от типа пациента, избегая чрезмерного облучения. Компьютерная томография имеет режим «ECO», что соответствует выводам Международной Комиссии по радиологической защите населения. Этот режим разработан для максимальной защиты и сохранения здоровья пациентов, а именно (дети, беременные женщины). В этом режиме стандартная доза излучения сокращено почти на 50%.
Беременность: Страшное слово УГРОЗА! Убережем себя!
Наш сегодняшний разговор коснется рекомендаций беременной женщине, столкнувшейся с таким осложнением беременности, как угроза прерывания.
Беременность – это физиологический процесс для женского организма. Если женщина молода (18-30 лет) и здорова, то, как правило, беременность протекает без осложнений. В последнее время в мире и в нашей стране отмечается резкое ухудшение здоровья женщин репродуктивного возраста.
Осложнения беременности для лучшего понимания читателя можно разделить на 3 группы (это не стандарты).
- Во-первых, осложнения, связанные с самой беременностью, если бы не было этого состояния, то и не было бы осложнения – угроза прерывания беременности (угроза преждевременных родов).
- Во-вторых, это осложнения, связанные с заболеванием (например, краснуха) возникшим в период беременности.
- В-третьих, это осложнения, которые возникли у женщины, страдавшей тем или иным заболеванием еще до беременности (возможно первое обострение этого заболевания связано с беременностью).
Наиболее неприятным в психологическом и физическом плане осложнений является угроза прерывания беременности . Если это происходит на ранних сроках, то употребляется термин угроза прерывание беременности», если на поздних сроках (после 28 недель), то «угроза преждевременных родов».
Что делать при угрозе прерывание беременности
В некоторых странах, в том числе и в России, принято сохранять беременность любого срока; соответственно, если женщина отмечает кровянистые выделения во время беременности, то она незамедлительно должна обратиться к врачу в дневное время или прибегнуть к помощи бригады неотложной помощи в ночное время. Но вопрос целесообразности сохранения беременности при начавшемся кровотечении до 12 недель остается открытым, т.к. известно, что 70-80 % беременностей, прервавшихся в этот период, связаны с хромосомными патологиями, иногда не совместимыми с жизнью. Т.е. можно сказать, что организм сам исправляет свои ошибки.
Но вопрос целесообразности сохранения беременности при начавшемся кровотечении до 12 недель остается открытым, т.к. известно, что 70-80 % беременностей, прервавшихся в этот период, связаны с хромосомными патологиями, иногда не совместимыми с жизнью. Т.е. можно сказать, что организм сам исправляет свои ошибки.
Причины прерывания беременности
Прерывание беременности может быть связанно и с несостоятельностью шейки матки. Т.е. верхняя ее часть может быть не плотно сомкнута, т.е. не способна играть роль «замка». Такое состояние может быть вызвано травмами во время предыдущих родов или во время абортов (даже если он был однократным). В таком случае лечение проводится в стационаре, а в дальнейшем беременность наблюдается врачом амбулаторной практики. Женщине может быть наложен шов на шейку матки, если такой диагноз поставлен на 16-20 неделях или поставлено специальное удерживающее кольцо, если жалобы появились позже этого срока. Шов или кольцо снимают в момент начавшейся родовой деятельности, т..jpg) е. при появлении регулярных схваток или излитии околоплодных вод. Однако эта процедура может быть произведена и за две недели до предполагаемой даты родов.
е. при появлении регулярных схваток или излитии околоплодных вод. Однако эта процедура может быть произведена и за две недели до предполагаемой даты родов.
Прерывание беременности может быть связано с гормональным статусом женщины, поэтому в лечении этого осложнения ведущую роль отводят гормонам. С целью уточнения диагноза в женской консультации могут взять так называемый «мазок на угрозу» (это не 100% подтверждение диагноза). Безусловно, в регуляции беременности одну из главных ролей играют гормоны. Проблема лечения невынашивания беременности очень сложна и многогранна. Повторюсь, что в нашей стране беременность ранних сроков принято сохранять. С этой целью используют гормональную терапию, основанную на физиологических и патогенетических процессах возникновения и развития беременности. Женщину с диагнозом «угрожающий выкидыш» или «угроза прерывания беременности» госпитализируют для назначения соответствующей терапии при тяжелом состоянии или могут наблюдать амбулаторно и проводить гормональную терапию, так же как при стационарном лечении.
Симптомы угрозы прерывания беременности
Что касается угрозы преждевременных родов, то первыми симптомами могут быть не кровянистые выделения, а просто обильные выделения (иногда женщине кажется, что у нее недержание мочи). Это может быть сигналом, что целостность плодного пузыря нарушена. Конечно, в таком случае нужно незамедлительно обратиться к врачу. Если это дневное время суток, то достаточно врача женской консультации. В ночное время суток лучше вызвать бригаду скорой помощи или самостоятельно добраться до родильного дома.
В более поздние сроки беременности так же могут быть кровянистые выделения. Причиной их может быть низко расположенная плацента и постоянные сокращения матки (тонус матки). Именно тонус матки может вызвать отслойку плаценты и, соответственно, кровотечение. Обращение к врачу должно быть в таком же режиме, как рассказано выше.
Отдельно необходимо упомянуть о внематочной беременности. Это состояние тоже может быть связано с угрозой прерывания, только последствия прерывания внематочной беременности могут неблагоприятно отразиться на здоровье женщины. Внематочная беременность – это состояние, при котором плодное яйцо прикрепляется вне полости матки. Этим местом чаще всего бывают трубы, но так же внематочную беременность могут найти непосредственно в яичнике или в брюшной полости. Диагноз «внематочная беременность» требует незамедлительного оперативного вмешательства. Объем операции и оперативный доступ (полостная операция или лапароскопическая) может быть решен только в условиях стационара и зависит от многих факторов, в том числе от осложнений, возникших в момент поступления в стационар. Очень часто внематочная беременность возникает при нарушении работы ворсинок, которые находятся в трубах и проталкивают оплодотворившуюся яйцеклетку в полость матки. Предугадать это состояние невозможно. Однако возникнуть оно может чаще всего при хронических воспалительных заболеваниях органов малого таза.
Это состояние тоже может быть связано с угрозой прерывания, только последствия прерывания внематочной беременности могут неблагоприятно отразиться на здоровье женщины. Внематочная беременность – это состояние, при котором плодное яйцо прикрепляется вне полости матки. Этим местом чаще всего бывают трубы, но так же внематочную беременность могут найти непосредственно в яичнике или в брюшной полости. Диагноз «внематочная беременность» требует незамедлительного оперативного вмешательства. Объем операции и оперативный доступ (полостная операция или лапароскопическая) может быть решен только в условиях стационара и зависит от многих факторов, в том числе от осложнений, возникших в момент поступления в стационар. Очень часто внематочная беременность возникает при нарушении работы ворсинок, которые находятся в трубах и проталкивают оплодотворившуюся яйцеклетку в полость матки. Предугадать это состояние невозможно. Однако возникнуть оно может чаще всего при хронических воспалительных заболеваниях органов малого таза.
Что делать в случае прерывания беременности
Если беременность не удалось сохранить, то встает вопрос о причинах этой ситуации. После произошедшего необходимо обследование, которое будет включать в себя обследование обоих супругов. Необходимо получить результаты гистологического исследования и проконсультироваться с генетиком. Женщина будет обследована гинекологом на наличие инфекций или нарушений гормонального фона, мужчине необходима консультация уролога (андролога) для такого же обследования.
Иногда причину найти бывает очень сложно, но это не повод отчаиваться. Последующие беременности могут проходить без осложнений, и первая неудачная попытка быстро забывается. При благополучном обследовании планировать следующую беременность рекомендуют через 4-6 месяцев.
Всё, о чем мы поговорили, должно привлечь внимание к здоровью беременной женщины и помочь сориентироваться при возникновении той или иной ситуации. Желанная беременность – это радостное состояние для женщины и её семьи. Задача врача предупредить и, по мере возможности, решить проблему с положительным результатом.
Задача врача предупредить и, по мере возможности, решить проблему с положительным результатом.
Лечение ОРВИ при беременности (1, 2, 3 триместр)
ОРВИ у беременных – это группа острых респираторных заболеваний с коротким инкубационным периодом, при которых происходит воспаление дыхательных путей. Инфекция передается от больного человека, а заражение беременной происходит воздушно-капельным путем во время долгого пребывания в закрытом помещении, посещения мест скопления людей. ОРВИ наиболее опасно при беременности в 1 и 3 триместре, лечение не всегда позволяет избежать осложнений гестации.
Возбудителями ОРВИ могут быть различные типы вирусов:
- аденовирус;
- грипп;
- парагрипп;
- риновирус;
- коронавирус;
- реовирус.
Возбудители могут проникать во все отделы дыхательных путей. Риск осложнений для беременных на ранних сроках связан с прямым токсическим влиянием вирусов на эмбрион, незащищенный плацентой. Это может привести к гибели зародыша, а в поздних сроках – к плацентарной недостаточности, задержке развития плода и внутриутробному инфицированию.
Это может привести к гибели зародыша, а в поздних сроках – к плацентарной недостаточности, задержке развития плода и внутриутробному инфицированию.
Симптомы для обращения ко врачу
Беременной нужно обратиться к терапевту при появлении следующих симптомов вирусной инфекции:
- повышение температуры тела до 38° и выше;
- чувство озноба, потливость;
- признаки интоксикации – головная боль, общая слабость, мышечная и суставная боль;
- слезотечение, болезненные ощущения в глазах;
- головокружение, рвота и тошнота;
- сухой или влажный кашель;
- отек слизистой носа и затруднение дыхания.
Сочетание симптомов и их выраженность изменяется в зависимости от типа вирусного заболевания. Особенность респираторных инфекций – появление первых клинических проявлений через 3-4 часа после контакта с инфицированным человеком.
Диагностика ОРВИ у беременных (1, 2, 3 триместр)
Врач соберет анамнез, чтобы установить, насколько подвержена беременная простудным заболеваниям.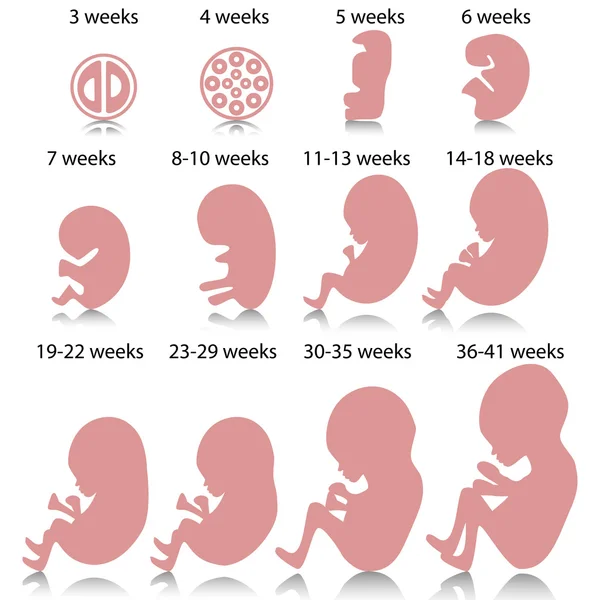 Проводится осмотр, аускультация легких. Для диагностики врач может назначить следующие методы обследования:
Проводится осмотр, аускультация легких. Для диагностики врач может назначить следующие методы обследования:
- анализ крови – по увеличенному количеству лейкоцитов и СОЭ определяется воспалительный процесс;
- исследование методом ИФА мазка из зева и носа – необходимо для определения типа вируса;
- серологический метод – определяет изменения в составе иммуноглобулинов, проводится в динамике через 5-7 дней;
- определение ХГЧ и АФП в крови – проводится в 17-20 недель для своевременного выявления отклонений развития плода;
- гормоны фетоплацентарного комплекса – эстриол, плацентарный лактоген, прогестерон, кортизол – в сроке 24-32 недели;
- рентгенологические снимки легких или пазух носа – при развитии осложнений в виде бронхита, пневмонии или синусита.
Методы лечения ОРВИ при беременности
Врач назначает комплексное лечение ОРВИ у беременной на 1, 2, 3 триместрах, методы и препараты подбираются индивидуально. Основное лечение – симптоматическое, направлено на уменьшение выраженности неприятных признаков болезни.
Основное лечение – симптоматическое, направлено на уменьшение выраженности неприятных признаков болезни.
Врач может рекомендовать местные средства от заложенности носа, безопасные для беременных, препараты от кашля, для снижения температуры. При развитии осложнений лечение ОРВИ врач может дополнить антибактериальной терапией.
Проводится профилактика угрозы прерывания беременности, присоединения плацентарной недостаточности, внутриутробного инфицирования плода.
Преимущества лечения в клинике Елены Малышевой
В клинике Елены Малышевой работают гинекологи и терапевты с большим опытом лечения ОРВИ у беременных (1, 2, 3 триместр). Они подбирают индивидуальный план обследования и лечения, чтобы предупредить развитие осложнений.
Записаться на прием можно по телефону (3412) 52-50-50 или заполнив форму обратной связи на сайте.
Новости центра — МЕДЭКСПЕРТ
07.12.2020
Можно ли делать МРТ при беременности?
Еще относительно недавно основным ответом на вопрос, можно ли делать МРТ при беременности, был категорический отказ: «Нет, нельзя!»
Однако время идет, и преимущества магнитно-резонансной томографии как диагностического метода выявляются все больше и больше. В некоторых случаях МРТ и вовсе не имеет альтернативы. Соответственно начинает меняться и отношение специалистов к вопросу, можно ли делать МРТ при беременности. Сегодня большинство из них склоняются к мнению, что да, можно, с той однако оговоркой, что МРТ все же не рекомендуется в первом триместре беременности.
В некоторых случаях МРТ и вовсе не имеет альтернативы. Соответственно начинает меняться и отношение специалистов к вопросу, можно ли делать МРТ при беременности. Сегодня большинство из них склоняются к мнению, что да, можно, с той однако оговоркой, что МРТ все же не рекомендуется в первом триместре беременности.
Дело в том, что именно в этот период эмбрион наиболее подвержен так называемым тератогенным факторам. Термин «тератогенный» происходит от двух греческих слов – «чудовище» и «рождаю». Таким образом, тератогенными считаются факторы, способствующие появлению врожденных уродств, а именно, физические, медикаментозные, химические, вирусные, радиационные и иные воздействия. Однако, несмотря на угрожающее название, для каждого из этих факторов существует пороговая величина, после превышения которой он становится опасным. Существует ли такая пороговая величина для МРТ?
И вот тут обнаруживается удивительная картина. Обычная мощность томографов, применяемых для проведения МРТ, составляет 1,0-1,5 Тесла. При такой величине индукции магнитного поля никаких фактов его негативного влияния на состояние или функции тканей выявлено не было. То есть не было зафиксировано ни одного подобного случая! И это вполне объяснимо, ведь при проведении МРТ не используется жесткое рентгеновской излучение, как при КТ и рентгенографии. При этом проведение УЗИ для определения положения и развития плода считается вполне допустимым. Значит ли это, что МРТ является более опасным методом обследования? Оказывается, что отнюдь нет!
При такой величине индукции магнитного поля никаких фактов его негативного влияния на состояние или функции тканей выявлено не было. То есть не было зафиксировано ни одного подобного случая! И это вполне объяснимо, ведь при проведении МРТ не используется жесткое рентгеновской излучение, как при КТ и рентгенографии. При этом проведение УЗИ для определения положения и развития плода считается вполне допустимым. Значит ли это, что МРТ является более опасным методом обследования? Оказывается, что отнюдь нет!
Таким образом, даже противопоказание к проведению МРТ в первом триместре беременности следует рассматривать скорее как перестраховку и дань традиции. Тем не менее, поскольку это противопоказание общепринято, ему остается только следовать. Поэтому если вы спросите, как сделать МРТ при беременности, большинство специалистов диагностических центров ответят о его невозможности в первом триместре беременности.
Кроме того следует учитывать вот какой фактор. Дело в том, что мнение о влиянии МРТ на протекание беременности и развитие плода формировалось в те времена, когда для обследования использовались несовершенные модели томографов. Обследование в них сопровождалось значительным акустическим шумом и повышением температуры, а пациентка вынуждена была находиться в узком и тесном, темном туннеле в неподвижности в течение длительного времени. Однако на смену старым моделям томографов пришли более современные, в которых действующий контур имеет форму широкого и короткого цилиндра, диаметр и протяженность которого составляют 60 см. При этом они оснащены системой шумопонижения, что практически сводит на нет влияние такого фактора как акустический шум. Остается надеяться, что по мере повсеместной замены устаревших томографов новыми современными моделями будет меняться и отношение специалистов к ответу на вопрос, можно ли делать МРТ при беременности.
Обследование в них сопровождалось значительным акустическим шумом и повышением температуры, а пациентка вынуждена была находиться в узком и тесном, темном туннеле в неподвижности в течение длительного времени. Однако на смену старым моделям томографов пришли более современные, в которых действующий контур имеет форму широкого и короткого цилиндра, диаметр и протяженность которого составляют 60 см. При этом они оснащены системой шумопонижения, что практически сводит на нет влияние такого фактора как акустический шум. Остается надеяться, что по мере повсеместной замены устаревших томографов новыми современными моделями будет меняться и отношение специалистов к ответу на вопрос, можно ли делать МРТ при беременности.
Первый триместр беременности | Американская ассоциация беременности
Первый триместр беременности
Неделя 1 и 2 — срок беременности
У вас только что закончился менструальный цикл, и ваше тело готовится к овуляции. Для большинства женщин овуляция происходит примерно 11 — 21 день с первого дня последней менструации. Во время полового акта во влагалище выделяется несколько сотен миллионов сперматозоидов. Сперма проходит через шейку матки в маточную трубу.
Во время полового акта во влагалище выделяется несколько сотен миллионов сперматозоидов. Сперма проходит через шейку матки в маточную трубу.
Если происходит зачатие, сперматозоид проникает в яйцеклетку и создает единый набор из 46 хромосом, называемый зиготой, который является основой для нового человека. Оплодотворенная яйцеклетка проводит пару дней, путешествуя по маточной трубе к матке, делясь на клетки; это называется морула. Морула становится бластоцистой и в конечном итоге попадает в матку. Где-то с -го дня с 6 по 12-й день после зачатия , бластоциста внедрится в слизистую оболочку матки и начнет эмбриональную стадию.
Неделя 3 — гестационный возраст (развитие плода — неделя 1)
Эмбрион в это время переживает большой основной рост, с началом развития головного и спинного мозга, сердца и желудочно-кишечного тракта.
Неделя 4 и 5 — гестационный возраст (развитие плода — недели 2 и 3)
Зачатки рук и ног видны, но не различимы четко. Сердце теперь бьется в устойчивом ритме. Плацента начала формироваться и вырабатывает некоторые важные гормоны, включая ХГЧ.Происходит движение рудиментарной крови по основным сосудам. Формируются ранние структуры, которые станут глазами и ушами. Эмбрион имеет длину is дюйма к концу этих недель.
Сердце теперь бьется в устойчивом ритме. Плацента начала формироваться и вырабатывает некоторые важные гормоны, включая ХГЧ.Происходит движение рудиментарной крови по основным сосудам. Формируются ранние структуры, которые станут глазами и ушами. Эмбрион имеет длину is дюйма к концу этих недель.
Неделя 6 — гестационный возраст (развитие плода — неделя 4)
Начинается формирование легких, челюсти, носа и неба. У зачатков рук и ног есть перепончатые структуры, которые станут пальцами рук и ног. Мозг продолжает формироваться на сложные части. Ультразвук влагалища может в это время обнаружить слышимое сердцебиение.Эмбрион имеет длину около ½ дюйма ().
Неделя 7 — гестационный возраст (развитие плода — неделя 5)
На 7 неделе беременности в крошечном теле эмбриона начали формироваться все важные органы, хотя он все еще весит меньше, чем аспирин. Формируются волосяные фолликулы и соски, начали формироваться веки и язык./4-semanas-de-embarazo-56a28c675f9b58b7d0cbffb7.jpg) Локти и пальцы ног становятся более заметными, когда туловище начинает выпрямляться.
Локти и пальцы ног становятся более заметными, когда туловище начинает выпрямляться.
Неделя 8 — гестационный возраст (развитие плода — неделя 6)
Уши продолжают формироваться внешне и внутренне.Все, что есть у взрослого человека, теперь присутствует в маленьком эмбрионе. Кости начинают формироваться, и мышцы могут сокращаться. Черты лица продолжают созревать, а веки более развиты. Эмбрион составляет около 1 дюйма в длину и размером с боб.
недели с 9 по 13 — гестационный возраст (развитие плода — недели с 7 по 11)
На 10 неделе эмбрион находится в конце эмбрионального периода и начинается плодный период. Плод вырос примерно до 3 дюйма в длину , а весит около унции.Гениталии четко сформировались как мужские или женские, но все еще не могут быть четко видны на УЗИ. Веки закрываются и открываются только на 28 неделе беременности. Плод может сжаться в кулак, и появятся почки для молочных зубов. Голова почти вдвое меньше всего плода.
Другие полезные статьи:
для беременных | Первый триместр: чего ожидать
Первое дородовое посещение
Придя на первое дородовое посещение, вы можете ожидать, что ваш лечащий врач будет очень внимателен.Скорее всего, он будет включать в себя полную историю болезни, медицинский осмотр, а также определенные тесты и процедуры для оценки первоначального состояния здоровья вас и вашего будущего ребенка. Первое дородовое посещение может включать следующее:
- Личный медицинский анамнез, который может включать запись любого из следующего:
- предыдущие и текущие заболевания, такие как диабет, высокое кровяное давление (гипертония), анемия и / или аллергия
- текущих лекарств, отпускаемых по рецепту и без рецепта
- предыдущие операции
- Семейный семейный анамнез матери и отца, включая такие заболевания, как диабет, умственные нарушения или нарушения развития, а также генетические нарушения, такие как серповидно-клеточная анемия или болезнь Тея-Сакса
- Личный гинекологический и акушерский анамнез, включая прошлые беременности — мертворождение, выкидыш, роды и прерывание — вместе с менструальным анамнезом (типичная продолжительность и продолжительность менструальных периодов)
- Просвещение, включая обсуждение важности правильного питания, регулярных физических упражнений, отказа от алкоголя, наркотиков и табака во время беременности, а также обсуждение любых потенциальных проблем, связанных с насилием в семье
- Тазовый осмотр, который может быть проведен по одной или всем из следующих причин:
- обратите внимание на размер и положение матки
- определить возраст плода
- проверить размер и структуру тазовой кости
- выполнить мазок Папаниколау (также называемый мазком Папаниколау) для обнаружения аномальных клеток
- Лабораторные испытания, в том числе:
- Анализы мочи на наличие бактерий, сахара и белка
- Анализы крови на определение группы крови
Все беременные проходят тестирование на резус-фактор в первые недели беременности.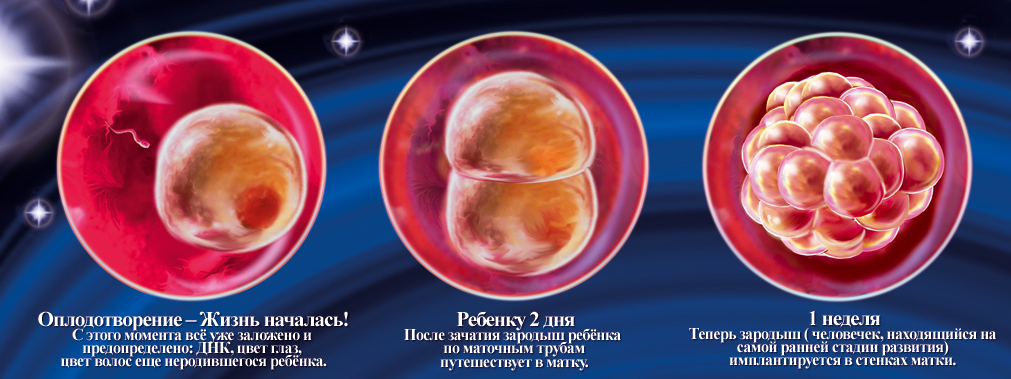 У матери и плода могут быть несовместимые группы крови, и наиболее распространенной несовместимостью является несовместимость по резус-фактору. Несовместимость резус-фактора возникает, когда кровь матери резус-отрицательная, кровь отца резус-положительная, а кровь плода резус-положительная. Мать может вырабатывать антитела против резус-положительного плода, что может привести к анемии у плода. Наблюдаются проблемы несовместимости, и доступно соответствующее лечение для предотвращения образования резус-антител во время беременности.У женщин также может быть:
У матери и плода могут быть несовместимые группы крови, и наиболее распространенной несовместимостью является несовместимость по резус-фактору. Несовместимость резус-фактора возникает, когда кровь матери резус-отрицательная, кровь отца резус-положительная, а кровь плода резус-положительная. Мать может вырабатывать антитела против резус-положительного плода, что может привести к анемии у плода. Наблюдаются проблемы несовместимости, и доступно соответствующее лечение для предотвращения образования резус-антител во время беременности.У женщин также может быть:
- Скрининговые анализы крови для выявления заболеваний (таких как краснуха, инфекционное заболевание, также называемое немецкой корью, которое может быть опасным во время беременности)
- генетических тестов для выявления наследственных заболеваний (таких как серповидноклеточная анемия и болезнь Тея-Сакса)
- скрининговых тестов для выявления инфекционных заболеваний (например, болезней, передающихся половым путем)
Первое дородовое посещение также дает вам возможность задать любые вопросы или обсудить любые проблемы, которые могут у вас возникнуть по поводу вашей беременности..jpg)
Чего ожидать в первом триместре
Здоровый первый триместр имеет решающее значение для нормального развития вашего ребенка. Хотя ваша беременность может не проявляться снаружи, внутри вашего тела формируются все основные органы и системы вашего ребенка.
По мере того, как эмбрион имплантируется в стенку матки, происходит несколько изменений, в том числе:
- Амниотический мешок
Мешок, наполненный околоплодными водами, называемый амниотическим мешком, окружает плод на протяжении всей беременности.Амниотическая жидкость — это жидкость, вырабатываемая плодом и амнионом (оболочка, покрывающая плодную сторону плаценты), которая защищает плод от травм и помогает регулировать температуру плода. - Плацента
Плацента — это орган в форме лепешки, который растет только во время беременности. Он прикрепляется к стенке матки крошечными выступами, называемыми ворсинками. Кровеносные сосуды плода прорастают из пуповины в эти ворсинки, обмениваясь питательными веществами и продуктами жизнедеятельности с кровью матери. Кровеносные сосуды плода отделены от кровоснабжения матери тонкой мембраной.
Кровеносные сосуды плода отделены от кровоснабжения матери тонкой мембраной. - Пуповина
Пуповина представляет собой веревку, соединяющую плод с плацентой. Пуповина состоит из двух артерий и вены, которые переносят кислород и питательные вещества к плоду, а продукты жизнедеятельности — от плода.
Именно в этом первом триместре плод наиболее уязвим к поражению такими веществами, как алкоголь, наркотики, некоторые лекарства, а также такими болезнями, как краснуха (немецкая корь).
В течение первого триместра и организм матери, и плод быстро меняются.
Развитие плода в первом триместре
Наиболее драматические изменения и развитие происходят в течение первого триместра. В течение первых восьми недель плод называется эмбрионом. Эмбрион быстро развивается и к концу первого триместра становится полностью сформировавшимся плодом, весом примерно от 1/2 до 1 унции и в среднем от 3 до 4 дюймов в длину.
Контрольные показатели роста и развития в первом триместре
Точно так же, как каждый ребенок растет и созревает с разной скоростью и в разное время, точно так же и этот ребенок начинает свою жизнь в утробе матери.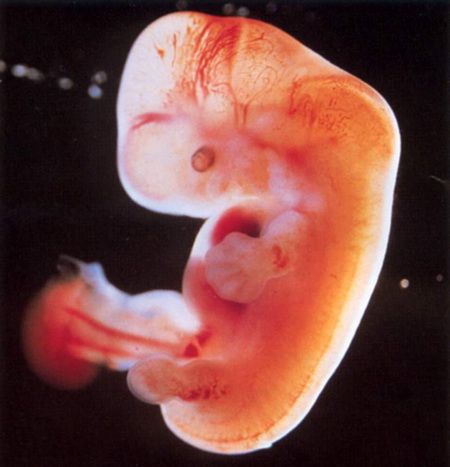 В таблице ниже представлены ориентиры для большинства нормальных беременностей. Однако каждый плод развивается по-разному.
В таблице ниже представлены ориентиры для большинства нормальных беременностей. Однако каждый плод развивается по-разному.
По истечении четырех недель |
|
К концу восьми недель |
|
От эмбриона до плода |
|
С девяти по 12 недель |
Плод наиболее уязвим в течение первых 12 недель. В течение этого периода времени формируются все основные органы и системы организма, которые могут быть повреждены, если плод подвергнется воздействию наркотиков, кори, радиации, табака или химических и токсичных веществ. Несмотря на то, что органы и системы организма полностью сформировались к концу 12 недель, плод не может выжить самостоятельно. |
Изменения в организме матери
- Во время беременности в организме будущей матери также происходит много изменений.Женщины по-разному переживают эти изменения. Некоторые симптомы беременности сохраняются в течение нескольких недель или месяцев, в то время как другие длятся непродолжительное время. Некоторые женщины испытывают множество симптомов, в то время как другие женщины испытывают лишь несколько симптомов или совсем их не испытывают. Ниже приводится список изменений и симптомов, которые могут возникнуть в течение первого триместра:
- Молочные железы увеличиваются, из-за чего грудь набухает и становится нежной при подготовке к кормлению грудью. Это связано с повышенным содержанием гормонов эстрогена и прогестерона.В это время следует носить поддерживающий бюстгальтер.
- Ареолы женщины (пигментированные участки вокруг сосков каждой груди) будут увеличиваться и темнеть, и они могут покрываться небольшими белыми бугорками, называемыми бугорками Монтгомери, которые представляют собой увеличенные потовые железы.

- Вены становятся более заметными на поверхности груди.
- Матка растет и начинает давить на мочевой пузырь женщины, заставляя ее чаще мочиться.
- Частично из-за скачков гормонов беременная женщина может испытывать перепады настроения, похожие на предменструальный синдром (состояние, с которым сталкиваются некоторые женщины, которое характеризуется перепадами настроения, раздражительностью и другими физическими симптомами, возникающими незадолго до каждой менструации).
- Повышенный уровень гормонов для поддержания беременности может вызвать утреннее недомогание, которое включает чувство тошноты, иногда сопровождающееся рвотой. Однако утреннее недомогание не обязательно возникает только утром и редко мешает правильному питанию матери и плода.
- Запор может возникнуть, когда растущая матка давит на прямую кишку и кишечник.
- Мышечные сокращения в кишечнике, которые помогают перемещать пищу по пищеварительному тракту, замедляются из-за высокого уровня прогестерона.
 Это, в свою очередь, может вызвать изжогу, расстройство желудка, запор и газы.
Это, в свою очередь, может вызвать изжогу, расстройство желудка, запор и газы. - Одежда может казаться более тесной вокруг груди и талии, поскольку размер живота начинает увеличиваться, чтобы приспособиться к растущему плоду.
- Женщина может испытывать усталость из-за физических и эмоциональных нагрузок во время беременности.
- Объем сердца увеличивается примерно на 40-50 процентов от начала до конца беременности, вызывая увеличение сердечного выброса. Повышенный сердечный выброс может вызвать учащение пульса во время беременности.Увеличение объема крови необходимо для дополнительного притока крови к матке.
Первый триместр беременности — Симптомы первого триместра, объяснение по неделям
Возможно, вы еще не выглядите беременной, но, скорее всего, вы это чувствуете. Это потому, что поток гормонов беременности подготавливает ваше тело к тому, чтобы в течение следующих девяти месяцев играть роль детской хозяйки — так что вы можете быть в очереди из-за довольно многих болей, от усталости до метеоризма. Хотя некоторые из этих симптомов могут вас не обрадовать, постарайтесь напомнить себе, что эти временные неудобства являются частью невероятного процесса, происходящего внутри: вы растите ребенка!
Хотя некоторые из этих симптомов могут вас не обрадовать, постарайтесь напомнить себе, что эти временные неудобства являются частью невероятного процесса, происходящего внутри: вы растите ребенка!
Как долго длится первый триместр?
Первый триместр длится с 1 недели до конца 13 недели беременности.
Не знаете, на какой неделе беременности? Первым шагом к определению вашей текущей недели является расчет срока родов. Имейте в виду, что ваше свидание может измениться (особенно если у вас нерегулярные периоды), поэтому постарайтесь плыть по течению.
Рост ребенка в течение первого триместра
Только в течение первого триместра ваш ребенок превращается из единственной оплодотворенной клетки (зиготы) в эмбрион, который имплантируется в стенку вашей матки, в пучок растущих конечностей и тела размером с персик системы.Органы обретают форму, и ребенок начинает двигаться. Вот несколько важных моментов, происходящих в это захватывающее время:
- Кости ребенка: Примерно к 6 неделе у ребенка начинают прорастать ручки, ножки, кисти и ступни — и пальцы рук и ног примерно на 10 неделе.

- Волосы и ногти: Кожа начинает формироваться между 5 и 8 неделями, волосяные фолликулы и ногтевые ложа формируются примерно на 11 неделе.
- Пищеварительная система: Примерно к 8 неделе кишечник ребенка начинает формироваться, и ваш ребенок уже исчезнет. через два набора почек (третий и последний набор уже на подходе!).
- Чувство осязания: У вашего ребенка будут рецепторы прикосновения на лице (в основном губы и нос) примерно на 8 неделе. К 12 неделе у него появятся рецепторы на гениталиях, ладонях и подошвах ног.
- Зрение: Зрительные нервы (которые передают информацию от глаз к мозгу и обратно) и линзы начинают формироваться к 4-й неделе, а сетчатка начинает формироваться примерно на 8-й неделе.
- Сердце: К 5-й неделе, трубка, которая станет сердцем вашего ребенка, начинает самопроизвольно биться.Он станет более сильным и регулярным — и вы сможете это услышать! — примерно на 9 или 10 неделе (но иногда и позже, в зависимости от положения ребенка в матке).

- Мозг: Примерно к 8 неделе беременности мозг вашего ребенка будет шевелить развивающимися конечностями.
- Чувство вкуса: У вашего ребенка появятся вкусовые рецепторы, которые соединяются с его мозгом примерно к 8-й неделе, но ему потребуются вкусовые поры, прежде чем он сможет попробовать окружающую околоплодную жидкость (которая, кстати, на вкус похожа на вашу). последний прием пищи).
Другие важные вехи первого триместра включают формирование мышц, выработку лейкоцитов для борьбы с микробами и развитие голосовых связок.
Изменения в вашем теле
Многое происходит и с вами в первом триместре. Пара наиболее распространенных ранних симптомов беременности, которые могут возникнуть у вас:
- Утреннее недомогание : К сожалению, оно проявляется не только утром — обычно оно начинается примерно на 6 неделе беременности.Могут помочь имбирный чай или капли, а также небольшие, но частые приемы пищи.
 Если это серьезно, вы можете обсудить с врачом лекарства для лечения симптомов тошноты, связанной с беременностью.
Если это серьезно, вы можете обсудить с врачом лекарства для лечения симптомов тошноты, связанной с беременностью. - Нежная грудь : Такая нежная, такая трогательная и такая, большая! Вам может быть интересно, куда пропали ваши старые сиськи примерно к 6-й неделе.
- Колебания настроения : Вы можете (или не можете) почувствовать подъем, затем снижение, а затем снова подъем к 7-й неделе. Если у вас в анамнезе депрессия. или подумайте, что это может быть более серьезно, поговорите со своим врачом о проверке на пренатальную депрессию.
По мере того, как ваша беременность прогрессирует в этом триместре, вы можете испытывать множество других симптомов беременности — изжогу, запор, металлический привкус, отвращение к еде и головные боли. Держитесь: второй триместр принесет долгожданное облегчение! Помните также, что все женщины разные. Поэтому то, что ваша мама или сестра сообщили о спазмах или частом мочеиспускании, не гарантирует, что у вас тоже возникнут какие-либо симптомы.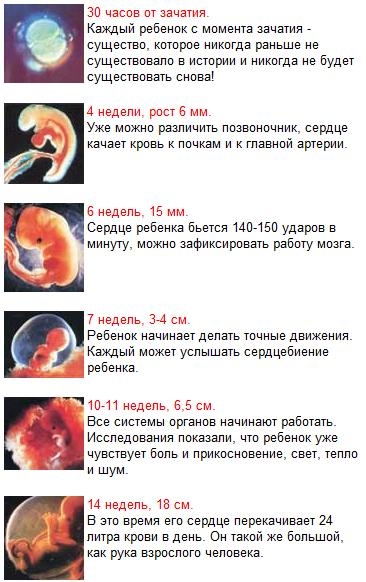
Ранние симптомы беременности
Ранние признаки беременности
Увеличение веса
Ваш ребенок все еще очень маленький — это означает, что все, что вам было сказано, вам нужно набрать всего около трех-четырех фунтов в первом триместре.Если вы страдаете от потери аппетита, вы можете даже сбросить пару фунтов. Это тоже нормально, если вы набираете вес во втором и третьем триместрах. На данный момент просто сосредоточьтесь на частых легких перекусах из любых питательных продуктов с высокой плотностью (например, авокадо, йогуртов, бананов, цельнозернового хлеба или крекеров), когда вы сможете их перекусить.
Чувствуете себя голодным? Постарайтесь контролировать свое потребление калорий во время беременности: на самом деле вам не нужны дополнительные калории в течение первого триместра (хотя во втором и третьем триместрах их потребление возрастет).Если вы в конечном итоге наберете больше, чем рекомендуется сейчас, еще не все потеряно. Просто сосредоточьтесь на том, чтобы вернуться в нормальное русло на протяжении всей беременности.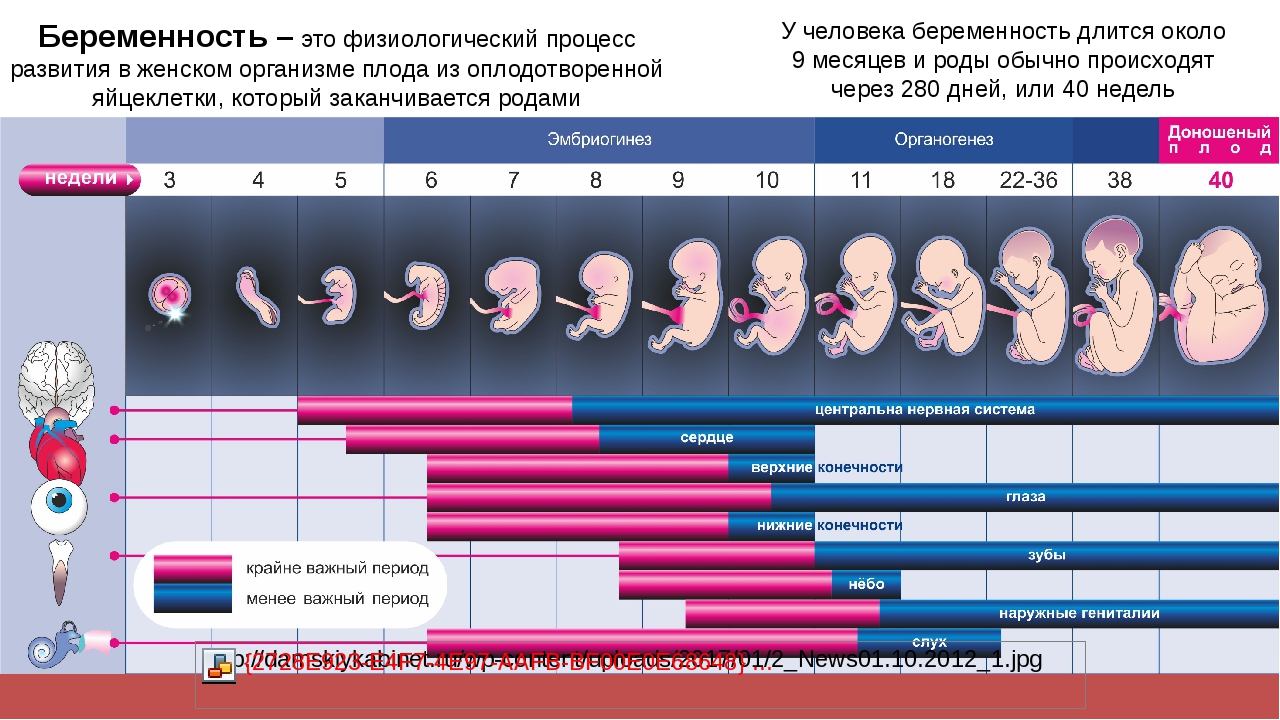
Насколько велик ребенок? Узнавайте и будьте в курсе всех интересных событий, происходящих каждую неделю вашей беременности, скачав приложение What To Expect!
Симптомы, которые необходимо проверить
Учитывая все изменения, происходящие в вашем организме во время беременности, вы можете задаться вопросом, что нормально, а что нет. Во многих случаях этот странный приступ боли не является поводом для беспокойства.Однако также важно понимать, что риск выкидыша наиболее высок в первом триместре. Вот несколько симптомов, которые всегда требуют обращения к врачу:
- Сильное вагинальное кровотечение
- Сильная боль в животе
- Внезапная жажда
- Болезненное мочеиспускание
- Лихорадка выше 101,5 F, озноб и / или боль в спине
- Сильная отечность в руках / лице
- Нарушения зрения
Если вы испытываете какие-либо из вышеперечисленных симптомов, немедленно позвоните своему врачу.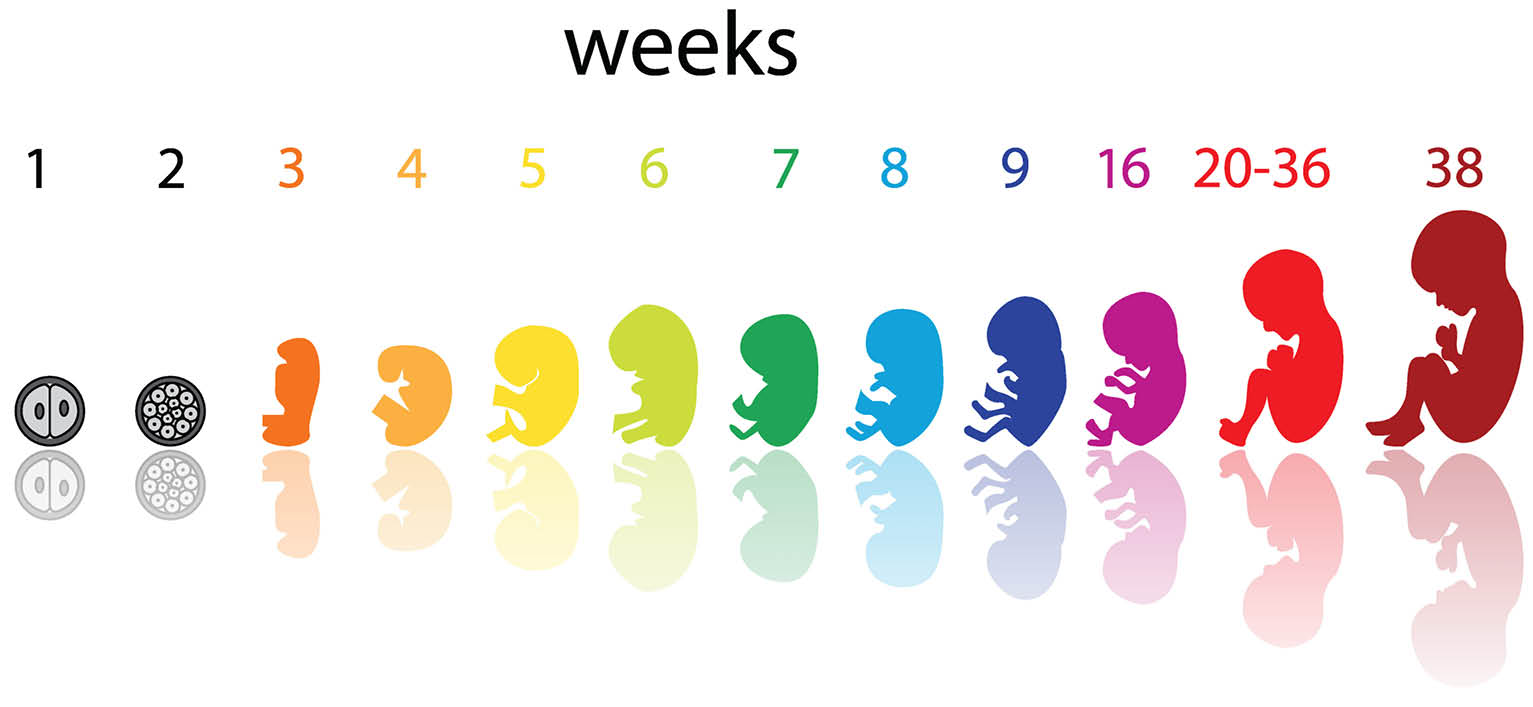 Если в течение нескольких минут к вам никто не говорит по телефону, обратитесь в ближайшее отделение неотложной помощи.
Если в течение нескольких минут к вам никто не говорит по телефону, обратитесь в ближайшее отделение неотложной помощи.
Планы на первый триместр
- Начать пренатальный прием витаминов . Если вы еще этого не сделали, немедленно начните принимать витамины для беременных — было показано, что это в первом триместре значительно снижает риск дефектов нервной трубки (например, расщепления позвоночника).
- Выберите своего практикующего врача. Есть целый ряд различных практикующих врачей, которых вы можете выбрать для своей беременности, от акушера-гинеколога до акушерки и семейного врача.Так что найдите время, чтобы обдумать свои варианты и выбрать подходящего специалиста для ваших нужд.
- Запишитесь на первое посещение гинеколога. Ваш врач изучит вашу историю болезни и проведет тщательный медицинский осмотр. Скорее всего, вы пройдете ряд тестов, включая мазок Папаниколау, общий анализ мочи и анализ крови, чтобы определить вашу группу крови и резус-статус, уровень ХГЧ и наличие каких-либо инфекций.
 Скорее всего, вам сделают первоначальное УЗИ, чтобы подтвердить сердцебиение, назначить дату беременности и убедиться, что дела идут должным образом.Вы также можете пройти обследование на генетические заболевания или диабет, в зависимости от вашего семейного анамнеза. В то время как ваш практикующий задаст много вопросов, будьте готовы задать множество собственных: сейчас самое время узнать о безопасности любых лекарств, которые вы в настоящее время принимаете, о помощи при отказе от курения или о том, что у вас на уме.
Скорее всего, вам сделают первоначальное УЗИ, чтобы подтвердить сердцебиение, назначить дату беременности и убедиться, что дела идут должным образом.Вы также можете пройти обследование на генетические заболевания или диабет, в зависимости от вашего семейного анамнеза. В то время как ваш практикующий задаст много вопросов, будьте готовы задать множество собственных: сейчас самое время узнать о безопасности любых лекарств, которые вы в настоящее время принимаете, о помощи при отказе от курения или о том, что у вас на уме. - Рассмотрите возможность проведения генетических тестов. Скорее всего, вы пройдете обследование на прозрачность воротниковой зоны (между 10 и 13 неделями беременности) для выявления синдрома Дауна и врожденных пороков сердца; исходя из ваших рисков, ваш врач может также порекомендовать НИПТ примерно на 9 неделе (неинвазивный скрининг крови для выявления хромосомных аномалий) и / или инвазивные, но более точные пренатальные тесты (взятие проб ворсинок хориона или амниоцентез).

- Изучите варианты медицинского страхования. Стоимость беременности варьируется в зависимости от ряда факторов (и это намного дороже, если у вас нет медицинской страховки). Итак, пришло время подписаться на план или ознакомиться с условиями вашего полиса, сосредоточив внимание на страховых взносах и совместном страховании, чтобы снизить общие расходы. Хорошие новости: вы все равно можете предпринять шаги, чтобы сократить расходы на дородовое страхование.
- Составьте бюджет. Выращивание семьи — отличное и необходимое время для переоценки ваших ежемесячных расходов.Итак, узнайте, сколько стоит рождение ребенка, а затем установите свой ежемесячный бюджет.
- Правильно питаться . Пришло время сократить употребление кофеина, а также узнать, каких продуктов следует избегать, а какие включить в диету для беременных, чтобы вы могли соответствующим образом заполнить свою кухню.
- Найдите время для фитнеса .
 Физические упражнения во время беременности имеют множество преимуществ для вас и ребенка, что может стать хорошей мотивацией для 30-минутной физической активности большую часть дней в неделю.Не уверен, где начать? Попробуйте эти тренировки для беременных.
Физические упражнения во время беременности имеют множество преимуществ для вас и ребенка, что может стать хорошей мотивацией для 30-минутной физической активности большую часть дней в неделю.Не уверен, где начать? Попробуйте эти тренировки для беременных. - Занимайтесь сексом, если хотите. Это весело и безопасно для ребенка, а также полезно для вас обоих.
- Начните думать о детских именах. Если вы не задумываетесь о детском имени, никогда не рано начинать разбрасываться идеями. Ознакомьтесь с этими 10 советами, как дать ребенку имя.
- Запланируйте беременность. Подумайте, как и когда вы хотите сообщить своим друзьям и семье хорошие новости, а также если и когда вы объявите об этом в социальных сетях.Большинство женщин ждут, чтобы сделать это до конца первого триместра, когда риск выкидыша ниже. А если вы работаете, подумайте, когда сказать начальнику, что вы беременны, и что сказать; заранее изучите правила вашей компании в отношении отпуска по беременности и родам.

Продолжительность, симптомы и чего следует избегать
Первый триместр — это первая треть беременности, и он длится примерно 3 месяца. Большинство врачей определяют это как 1–12 неделю беременности, но некоторые говорят, что она продолжается до 14 недели.
Для определения стадии беременности врачи проводят отсчет с первого дня последней менструации.
К моменту задержки менструации у человека уже примерно 4 недели беременности, хотя зачатие произошло всего на неделю или две раньше.
Таким образом, человек обычно знает, что он беременен примерно в течение 2 месяцев первого триместра.
В этой статье дается определение и описание первого триместра беременности. Он также описывает симптомы, которые могут возникнуть у людей, и объясняет, чего следует избегать в первом триместре.
Это личное решение, когда рассказывать другим, включая друзей и семью, о беременности.
Некоторые люди могут захотеть сообщить, что они беременны, как только узнают об этом, тогда как другие могут предпочесть подождать несколько недель. Нет правильного способа выявить беременность, и время зависит от уровня комфорта человека.
Нет правильного способа выявить беременность, и время зависит от уровня комфорта человека.
Многие люди откладывают сообщение другим о своей беременности до конца первого триместра. Причина этого в том, что показатели выкидышей во втором триместре и в последующем намного ниже.
Тем не менее, человек все же может пожелать обратиться к врачу по поводу своей беременности в течение нескольких недель после того, как узнает, что он беременен. Врач может помочь обеспечить здоровую беременность.
Хотя симптомы беременности могут быть довольно интенсивными в течение первого триместра, большинство людей не проявляют явной беременности, по крайней мере, до конца первого триместра. В некоторых случаях беременность может быть незаметна для других намного позже.
Каждая беременность индивидуальна, и некоторые люди вообще не испытывают никаких симптомов беременности.
Для тех, кто замечает изменения, наиболее частыми симптомами являются:
- Усталость: Люди могут чувствовать себя более уставшими, чем обычно, причем некоторые люди испытывают сильное истощение.

- Тошнота: Тошнота — один из наиболее распространенных симптомов беременности. Если тошнота вызывает частую рвоту или делает невозможным прием пищи или прием пищи, важно позвонить поставщику медицинских услуг.
- Боли и боли: Некоторые люди испытывают головные боли или другие боли в мышцах.
- Изменения груди: Грудь может казаться полнее или изменять внешний вид другими способами. Они могут стать очень болезненными, и некоторые люди замечают повышенную чувствительность сосков.
- Изменения настроения: Беременность представляет собой огромные перемены в жизни человека, и они могут испытывать по этому поводу много разных эмоций. Гормоны беременности и физиологический дискомфорт во время беременности также могут влиять на настроение.
- Головокружение: Некоторые люди чувствуют сильное головокружение, особенно когда они голодны, хотят пить или слишком быстро встают.

- Заложенность носа: Изменения кровотока в организме могут вызвать усиление заложенности носовых пазух или давление. У некоторых бывают кровотечения из носа.
- Изменения выделений из влагалища: Обычный характер выделений у человека может измениться. У них может быть больше выделений или они могут заметить, что они имеют другую текстуру. Болит или чешется влагалище — это ненормально, поэтому любому, кто испытывает эти симптомы, следует обратиться к врачу.
- Кровянистые выделения: У некоторых людей наблюдается легкое кровотечение, особенно в начале первого триместра.Человеку следует вызвать врача, если кровотечение обильное или темно-красное.
В большинстве случаев человеку не нужны лишние калории в течение первого триместра, а прибавка в весе минимальна.
Оплодотворенная яйцеклетка развивается в эмбрион, который становится плодом на 8 неделе беременности.
В течение первых 8 недель беременности формируются рудиментарный мозг и позвоночник, а также мышцы глаз, носа и рта. Плод имеет размеры 1–1,5 дюйма (дюйм) или 2,5–3,8 сантиметра (см) в возрасте 8 недель.
Плод имеет размеры 1–1,5 дюйма (дюйм) или 2,5–3,8 сантиметра (см) в возрасте 8 недель.
К концу первого триместра все основные системы органов сформированы, хотя органы еще не полностью развиты.
Мышцы и кости начинают формироваться, а наружные половые органы растут. Ультразвук не может определить пол плода на этой ранней стадии, но анализ крови может.
В конце первого триместра плод становится больше — около 3–4 дюймов (7,6–10,2 см) в длину. Хотя плод начинает двигаться в первом триместре, обычно он слишком мал, чтобы беременная женщина могла обнаружить какое-либо движение.
Однако некоторые беременные очень рано сообщают о чувстве движения, особенно если они были беременны раньше.
Первый триместр — наиболее уязвимое время для развития плода, потому что в это время формируются все основные органы.
Риск потери беременности значительно снижается во втором триместре.
В первом триместре беременность может не выглядеть заметно. Однако, если они решат продолжить беременность, им следует подумать о выборе здоровой диеты и образа жизни в это время, чтобы максимизировать шансы на здоровую беременность и новорожденного.
Если врожденные аномалии случаются, они, как правило, возникают на ранней стадии развития. Выбор здорового образа жизни в первом триместре, например прием добавок фолиевой кислоты и отказ от курения, может помочь снизить вероятность этих отклонений.
Человек может поговорить с врачом для получения конкретных рекомендаций.
Центры по контролю и профилактике заболеваний (CDC) рекомендуют большинству беременных предпринять несколько шагов для поддержания здоровья беременности и плода. К ним относятся:
- запись на прием к врачу или акушерке
- разговор с поставщиком медицинских услуг о любых хронических заболеваниях или текущих лекарствах
- начало создания сети поддержки беременности, планирование отцовства и обсуждение финансовых проблем
- прием ежедневный пренатальный витамин, содержащий 400 микрограммов фолиевой кислоты
- соблюдение сбалансированной, здоровой диеты и прислушивание к сигналам голода, так как нет необходимости «есть на двоих»
- , продолжая тренироваться, поскольку упражнения, подходящие для беременности, могут уменьшить риск ряда осложнений беременности
Людям, которые не занимались физическими упражнениями до беременности, но хотят начать повышать уровень своей физической активности, следует поговорить с врачом.
Во время беременности у каждого человека своя комбинация защитных факторов и факторов риска.
Таким образом, беременная женщина должна поговорить с врачом о том, как она может оставаться в безопасности и быть здоровой.
Большинству людей следует избегать:
- средств по уходу за кожей, содержащих ретинол или изотретиноин, которые могут включать многие средства от прыщей и антивозрастные средства
- алкоголь и рекреационные препараты
- курение
- укусы комаров, поскольку комары могут переносить опасные инфекции
- любая пища, которая может содержать опасные бактерии, включая недоваренное мясо, сырые моллюски, недоваренные яйца и непастеризованное молоко и сыр
- Рыба, которая может содержать ртуть или загрязняющие вещества, такие как акула, рыба-меч и марлин
- смена наполнителя для кошачьего туалета по своему усмотрению риск токсоплазмоза
Можно безопасно есть тунец, лосось, сардины и некоторые другие жирные рыбы.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) рекомендует беременным съедать 8–12 унций (унций) морепродуктов с низким содержанием ртути в неделю, что соответствует двум-трем порциям по 4 унции.
Некоторые исследования показывают, что кофеин может увеличить риск выкидыша, особенно у людей, потребляющих его в больших количествах. Более поздние исследования показывают, что даже умеренное потребление кофеина может быть вредным. Таким образом, результаты исследования неоднозначны и неубедительны.
Чтобы снизить риск, рекомендуется употреблять меньше кофеина.Для большинства беременных безопасным может быть менее 200 миллиграммов кофеина в день.
Тем не менее, человеку следует поговорить с врачом о кофе и других продуктах и напитках, содержащих кофеин.
Им также следует поговорить с врачом о любых лекарствах или добавках, которые они принимают.
Важно не прекращать прием рецептурных лекарств, не посоветовавшись предварительно с врачом.
Как только человек узнает, что он беременен, рекомендуется позвонить врачу, чтобы назначить дородовой прием.
Врач может назначить раннее ультразвуковое исследование, чтобы убедиться, что беременность протекает в матке и что плод развивается нормально.
Ранний анализ крови может помочь обнаружить общие проблемы, такие как заболевание щитовидной железы или инфекции, передаваемые половым путем (ИППП), которые могут повлиять на плод.
Человек должен вызвать врача, если он:
- испытывает сильные головные боли
- не может остановить рвоту
- испытывает головокружение, достаточно сильное, чтобы мешать его повседневному функционированию
- лихорадка или сильные спазмы в животе
- начало сильное кровотечение
Первый триместр беременности может показаться неопределенным, но прочные отношения с проверенным врачом могут помочь уменьшить беспокойство.
Эти специалисты могут помочь обеспечить здоровье человека и его беременность и предложить практические стратегии борьбы с ранними симптомами беременности.
Сон во время беременности 1-й триместр
Беременность не заставит себя долго ждать. Задолго до того, как у ребенка начнет проявляться шишка, вы почувствуете утреннее недомогание, частое мочеиспускание и другие симптомы, из-за которых вам будет все труднее заснуть. Для многих женщин истощение в первом триместре усугубляется тем, что они все еще скрывают свою беременность от друзей и знакомых.
Не знаете, как спать во время беременности в первом триместре? Мы собрали советы о том, как справиться с наиболее распространенными проблемами со сном в первом триместре, чтобы вы могли отдохнуть, чтобы вырастить здорового ребенка.
Как меняется сон в первом триместре?
На сон в первом триместре в значительной степени влияет повышение уровня прогестерона, который необходим для поддержания беременности, но может вызвать у вас чувство усталости и неприятного тепла. Вы также можете обнаружить, что ваши биологические часы сдвигаются, что побуждает вас ложиться спать раньше.
Как это ни парадоксально, многие беременные женщины сообщают о том, что чувствуют усталость в течение дня и также испытывают проблемы со сном ночью. Исследования показывают, что для тех, кому удается вздремнуть, в первом триместре женщины, как правило, плохо спят, что приводит к дневной усталости. Хотя только 1 из 10 беременных соответствует критериям клинической бессонницы в первом триместре, распространенность жалоб, связанных со сном, намного выше.
Как вы скоро обнаружите, термин «утреннее недомогание» употребляется неправильно.Тошнота и рвота могут преследовать вас весь день и всю ночь в первом триместре. Это не только истощает ваши запасы энергии, но также может заставить вас вставать с постели ночью.
Бесконечные перерывы в ванной и другие изменения в вашем теле также могут затруднить получение комфорта. Многие женщины жалуются на головные боли и болезненность груди в первом триместре, а также на вздутие живота и запоры из-за замедления работы пищеварительной системы. Некоторые женщины могут уже начать испытывать изжогу и апноэ во сне, хотя чаще всего это ухудшается к третьему триместру.
Некоторые женщины могут уже начать испытывать изжогу и апноэ во сне, хотя чаще всего это ухудшается к третьему триместру.
Почему сон важен в первом триместре
Сон в первом триместре важнее, чем многие из нас думают, но сейчас эти бессонные ночи, скорее всего, повлияют на вас больше, чем на ребенка. Недостаток сна в первом триместре был связан с гестационным сахарным диабетом и высоким кровяным давлением в третьем триместре, а также с самооценкой стресса и депрессии. Некоторые исследования показывают, что нарушение дыхания во сне может быть фактором риска выкидыша.
Как лучше спать в первом триместре
Первый триместр беременности может быть трудным, но практика правильного сна может помочь вам спать более крепко и увеличить общее время сна.
Какое лучшее положение для сна в первом триместре?
В первом триместре вы можете спать в любом положении, но разумно начать практиковать сон на боку. Многочисленные исследования показывают, что сон на левом боку — лучшее положение для сна для вас и для плода на более поздних сроках беременности. По мере роста ребенка это улучшает кровообращение, предотвращая давление матки на вены, спину и внутренние органы. Раннее переключение в эту позу может облегчить переход для тех, кто предпочитает спать на животе или спине.
По мере роста ребенка это улучшает кровообращение, предотвращая давление матки на вены, спину и внутренние органы. Раннее переключение в эту позу может облегчить переход для тех, кто предпочитает спать на животе или спине.
С другой стороны, сон — это хорошая вещь, к которой нужно стремиться в первом триместре. Не беспокойтесь слишком сильно, если вы не можете упасть на свою сторону. Вы также можете продолжать спать на спине или животе, пока вам не станет неудобно.Беременные женщины, страдающие болезненностью груди, могут попробовать надеть свободный бюстгальтер для сна.
Продукты для сна, помогающие уснуть в первом триместре
Витамины для беременных очень важны для обеспечения плода достаточным питанием для правильного развития. Витамины для беременных могут помочь предотвратить такие состояния, как синдром беспокойных ног, частая причина бессонницы у беременных. Причина синдрома беспокойных ног неизвестна, поэтому неясно, вызвано ли это состояние или усугубляется недостатком одного или нескольких витаминов.
Первый триместр беременности — очень деликатный этап, поэтому лучше избегать приема каких-либо лекарств, особенно снотворных.
Советы по засыпанию в первом триместре
Пришло время проявить инициативу в отношении гигиены сна и, надеюсь, выработать хорошие привычки, которые останутся с вами на протяжении всей беременности.
- Соблюдайте гигиену сна. Хороший ночной сон начинается задолго до того, как вы ложитесь спать. Старайтесь избегать смартфонов, экранов телевизоров и ноутбуков за час до сна, так как синий свет заставляет ваш мозг бодрствовать.Вместо этого рассмотрите возможность расслабления в расслабляющей теплой ванне, чтении хорошей книги или плейлиста с успокаивающей музыкой. Когда тошнота и усталость не проходят, секс с партнером — это полезная отдушина, которая может помочь вам уснуть.
- Подумайте, как диета влияет на ваше самочувствие и на то, насколько хорошо вы спите. Вы также можете изменить свой рацион и не есть прямо перед сном, чтобы уменьшить дискомфорт в ночное время.
 Беременным женщинам, страдающим тошнотой в первом триместре, следует стараться часто есть небольшими и питательными порциями вместо больших приемов пищи.Чтобы предотвратить изжогу, избегайте острой и жирной пищи. При необходимости перекусите перед сном или держите крекеры у прикроватной тумбочки, чтобы предотвратить приступы ночной тошноты.
Беременным женщинам, страдающим тошнотой в первом триместре, следует стараться часто есть небольшими и питательными порциями вместо больших приемов пищи.Чтобы предотвратить изжогу, избегайте острой и жирной пищи. При необходимости перекусите перед сном или держите крекеры у прикроватной тумбочки, чтобы предотвратить приступы ночной тошноты. - Избегайте обезвоживания. Беременным женщинам рекомендуется пить обильное количество воды, но по возможности лучше пить ее в течение дня. Сокращение употребления кофеина и других жидкостей в часы перед сном может помочь уменьшить количество посещений туалета ночью. Конечно, в первом триместре неизбежно несколько дополнительных походов в туалет.Установив ночник вместо включения света, вы сможете уменьшить неудобства и помочь своему телу быстрее заснуть.
- Спите в прохладном и темном месте. Скорее всего, вам будет теплее, чем обычно, поэтому очень важно, чтобы в спальне было прохладно. Креативные вспомогательные средства для сна, такие как беруши, аппарат для устранения белого шума или маска для глаз, могут блокировать шум и свет, чтобы обеспечить более спокойную среду для сна и меньше отвлекаться.
 Кроме того, подумайте о приобретении нового матраса и дышащих простыней.И хотя вы еще не показываете себя, никогда не рано покупать свободную удобную пижаму.
Кроме того, подумайте о приобретении нового матраса и дышащих простыней.И хотя вы еще не показываете себя, никогда не рано покупать свободную удобную пижаму.
Иногда, что бы вы ни пытались, выспаться ночью просто невозможно. Для женщин, которые постоянно страдают от усталости в течение первого триместра, короткий дневной сон может быть решением. Это тонкий баланс, потому что дневной сон был связан с гипергликемией, а слишком частый или многочасовой сон может затруднить засыпание ночью.
Советы по психическому здоровью
Если вы хотите делать то, что лучше всего для вашего ребенка, вам также нужно позаботиться о себе. Не чувствуйте себя виноватым, если вам нужно отказаться от некоторых обязательств, чтобы уделять больше времени заботе о себе. Те, кто все еще работает в течение первого триместра, могли получить дополнительный стресс из-за дополнительных обязанностей. Сделайте короткие перерывы для прогулки или сделайте небольшую растяжку на работе, чтобы облегчить это бремя.
Регулярные упражнения помогают справиться с усталостью и облегчают крепкий сон по ночам.Йога и плавание — два хороших варианта, которые можно адаптировать к дородовым потребностям. Некоторым беременным женщинам также может помочь ведение дневника, медитация, управляемые образы, глубокое дыхание или пренатальный массаж.
Найдите несколько приемов снятия стресса, которые работают для вас, и обратитесь за помощью к вашей системе поддержки или к профессионалу, если вы чувствуете себя подавленным. И не волнуйтесь, становится лучше, прежде чем станет хуже. Второй триместр обычно дает шанс наверстать столь необходимый сон перед последней растяжкой.
- Была ли эта статья полезной?
- Да Нет
Summa Health | Первый триместр
Чего ожидать
Здоровый первый триместр во время беременности имеет решающее значение для нормального развития плода. Будущая мать может не проявлять особой внешности, но внутри ее тела формируются все основные органы и системы плода.
По мере имплантации эмбриона в стенку матки происходит несколько изменений, в том числе:
- Амниотический мешок. Мешочек с околоплодными водами, называемый амниотическим мешком, окружает плод на протяжении всей беременности. Амниотическая жидкость — это жидкость, вырабатываемая плодом и амнионом (оболочка, покрывающая плодную сторону плаценты), которая защищает плод от травм и помогает регулировать температуру плода.
- Плацента. Плацента — это орган в форме лепешки, который растет только во время беременности. Он прикрепляется к стенке матки крошечными выступами, называемыми ворсинками.Кровеносные сосуды плода прорастают из пуповины в эти ворсинки, обмениваясь питательными веществами и продуктами жизнедеятельности с кровью матери. Кровеносные сосуды плода отделены от кровоснабжения матери тонкой мембраной.
- Пуповина. Пуповина представляет собой веревку, соединяющую плод с плацентой.
 Пуповина состоит из двух артерий и вены, которые переносят кислород и питательные вещества к плоду, а продукты жизнедеятельности — от плода.
Пуповина состоит из двух артерий и вены, которые переносят кислород и питательные вещества к плоду, а продукты жизнедеятельности — от плода.
Именно в течение первого триместра плод наиболее подвержен воздействию таких веществ, как алкоголь, наркотики, определенные лекарства и таких болезней, как краснуха (немецкая корь).
В течение первого триместра и организм матери, и плод быстро меняются.
Развитие плода
Наиболее резкие изменения и развитие происходят в течение первого триместра. В течение первых восьми недель плод называется эмбрионом. Эмбрион быстро развивается и к концу первого триместра становится полностью сформировавшимся плодом, весом примерно от 1/2 до одной унции и в среднем от трех до четырех дюймов в длину.
Контрольные показатели развития и рост
Подобно тому, как каждый ребенок растет и созревает с разной скоростью и в разное время, точно так же и этот ребенок начинает свою жизнь в утробе матери.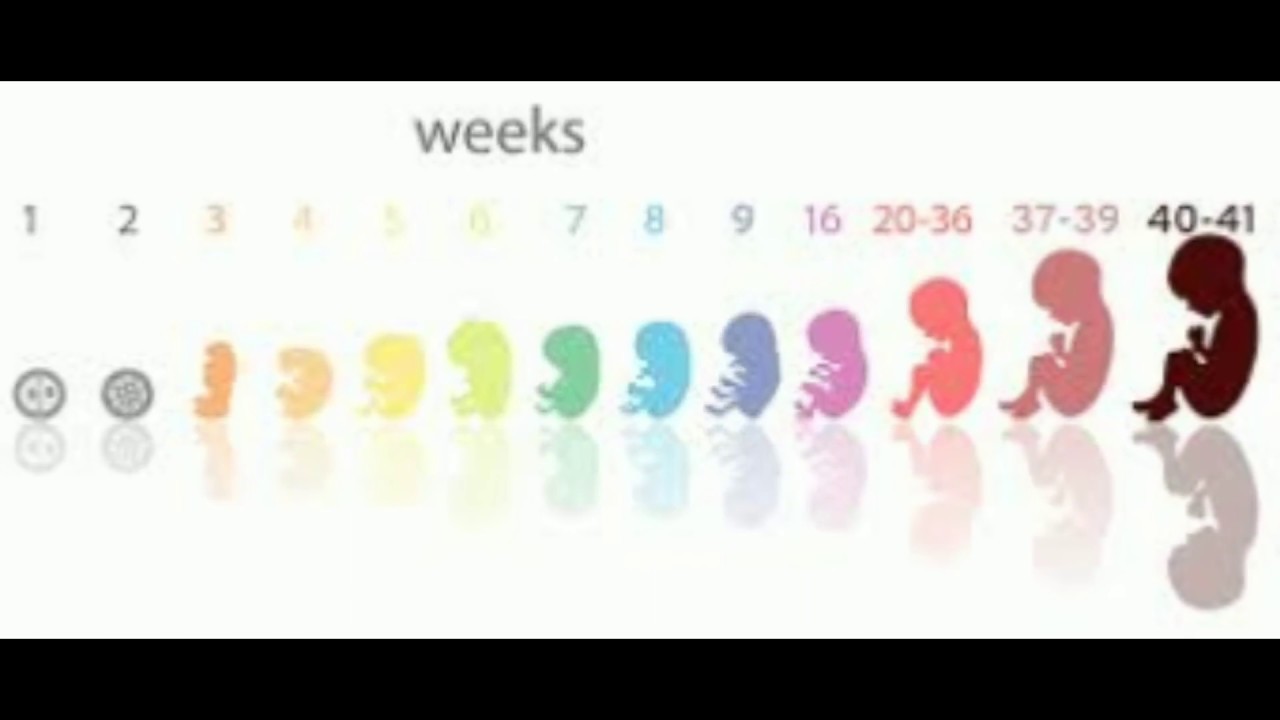 В приведенной ниже таблице представлены ориентиры для большинства нормальных беременностей. Однако каждый плод развивается по-разному.
В приведенной ниже таблице представлены ориентиры для большинства нормальных беременностей. Однако каждый плод развивается по-разному.
| К концу четырех недель |
|
| К концу восьми недель |
|
| От зародыша до плода | По прошествии восьми недель эмбрион теперь называют плодом (что означает потомство). Хотя длина плода на данный момент составляет всего от 1 до 1 1/2 дюйма, все основные органы и системы уже сформированы. |
| В течение девяти-12 недель |
Плод наиболее уязвим в течение первых 12 недель. Несмотря на то, что органы и системы организма полностью сформировались к концу 12 недель, плод не может выжить самостоятельно. |
Изменения в организме матери
Во время беременности в организме будущей матери также происходит много изменений.Женщины по-разному переживают эти изменения. Некоторые симптомы беременности сохраняются в течение нескольких недель или месяцев, в то время как другие проявляются только в течение короткого периода времени. Некоторые женщины испытывают множество симптомов, в то время как другие женщины испытывают лишь несколько симптомов или совсем их не испытывают. Ниже приводится список изменений и симптомов, которые могут возникнуть в течение первого триместра:
- Молочные железы увеличиваются, в результате чего грудь набухает и становится нежной при подготовке к кормлению грудью.
 Это связано с повышенным содержанием гормонов эстрогена и прогестерона.Следует носить поддерживающий бюстгальтер.
Это связано с повышенным содержанием гормонов эстрогена и прогестерона.Следует носить поддерживающий бюстгальтер. - Ареолы женщины (пигментированные участки вокруг сосков каждой груди) увеличиваются, темнеют и могут покрываться небольшими белыми бугорками, называемыми бугорками Монтгомери (увеличенные потовые железы).
- Вены становятся более заметными на поверхности груди.
- Матка растет и начинает давить на мочевой пузырь женщины, заставляя ее чаще мочиться.
- Частично из-за скачков гормонов беременная женщина может испытывать перепады настроения, похожие на предменструальный синдром (состояние, которое испытывают некоторые женщины, которое характеризуется перепадами настроения, раздражительностью и другими физическими симптомами, возникающими незадолго до каждой менструации).
- Повышенный уровень гормонов для поддержания беременности может вызвать «утреннее недомогание», то есть тошноту, а иногда и рвоту. Однако утреннее недомогание не обязательно возникает только утром и редко мешает правильному питанию матери и плода.

- Запор может возникнуть, когда растущая матка давит на прямую кишку и кишечник.
- Мышечные сокращения в кишечнике, которые помогают перемещать пищу по пищеварительному тракту, замедляются из-за высокого уровня прогестерона.Это, в свою очередь, может вызвать изжогу, расстройство желудка, запор и газы.
- Одежда может казаться более тесной вокруг груди и талии, поскольку размер живота начинает увеличиваться, чтобы приспособиться к растущему плоду.
- Женщина может испытывать усталость из-за физических и эмоциональных нагрузок во время беременности.
- Сердечный объем увеличивается примерно на 40-50 процентов от начала до конца беременности, вызывая повышенный сердечный выброс. Повышенный сердечный выброс может вызвать учащение пульса во время беременности.Увеличение объема крови необходимо для дополнительного притока крови к матке.
Первое дородовое посещение
Первое дородовое посещение — самое тщательное. Собирается полная история болезни, проводится физикальное обследование, а также проводятся определенные тесты и процедуры для оценки первоначального состояния здоровья матери и ее будущего ребенка. Первое дородовое посещение может включать следующее:
Собирается полная история болезни, проводится физикальное обследование, а также проводятся определенные тесты и процедуры для оценки первоначального состояния здоровья матери и ее будущего ребенка. Первое дородовое посещение может включать следующее:
- Личный анамнез — это может включать запись любого из следующего:
- Предыдущие и текущие заболевания, такие как диабет, высокое кровяное давление (гипертония), анемия и / или аллергия
- Текущие лекарства — рецептурные и внебиржевые
- Предыдущие операции
- Семейный анамнез матери и отца, включая такие заболевания, как диабет или умственная отсталость, и генетические нарушения, такие как серповидноклеточная анемия или болезнь Тея-Сакса
- Личный гинекологический и акушерский анамнез, включая прошлые беременности — мертворождение, выкидыш, роды, прерывание — и менструальный анамнез (т.е., продолжительность и продолжительность менструального цикла)
- Просвещение, включая обсуждение важности правильного питания, регулярных физических упражнений, отказа от алкоголя, наркотиков и табака во время беременности, а также обсуждение любых опасений по поводу домашнего насилия
- Тазовое обследование — этот вид обследования может проводиться по одной / всем из следующих причин:
- Отметить размер и положение матки
- Для определения возраста плода
- Для проверки размера и структуры тазовой кости
- Для проведения мазка Папаниколау (также называемого мазком Папаниколау) для обнаружения аномальных клеток
- Лабораторные испытания, в том числе:
- Анализы мочи — для выявления бактерий, сахара и белка
- Анализы крови — для определения группы крови
Всех беременных проверяют на резус-фактор в течение первых недель беременности. У матери и плода могут быть несовместимые группы крови, наиболее распространенной является несовместимость по резус-фактору. Несовместимость резус-фактора возникает, когда кровь матери резус-отрицательная, кровь отца резус-положительная, а кровь плода резус-положительная. Мать может вырабатывать антитела против резус-положительного плода, что может привести к анемии у плода. Наблюдаются проблемы несовместимости, и доступно соответствующее лечение для предотвращения образования резус-антител во время беременности.
У матери и плода могут быть несовместимые группы крови, наиболее распространенной является несовместимость по резус-фактору. Несовместимость резус-фактора возникает, когда кровь матери резус-отрицательная, кровь отца резус-положительная, а кровь плода резус-положительная. Мать может вырабатывать антитела против резус-положительного плода, что может привести к анемии у плода. Наблюдаются проблемы несовместимости, и доступно соответствующее лечение для предотвращения образования резус-антител во время беременности. - Скрининговые анализы крови — для выявления заболеваний (т.э., краснуха, также называемая немецкой корью)
- Генетические тесты — для выявления наследственных заболеваний (например, серповидноклеточной анемии, болезни Тея-Сакса)
- Скрининговые тесты — для выявления инфекционных заболеваний (т. Е. Заболеваний, передающихся половым путем)
Первое дородовое посещение — это также возможность задать любые вопросы или обсудить любые опасения, которые могут у вас возникнуть по поводу вашей беременности.
Инфекция COVID-19 в первом триместре беременности, отмеченная цитолизом печени у женщины, ранее лечившейся гидроксихлорохином по поводу повторной неудачной имплантации: описание случая | BMC Infectious Diseases
Насколько нам известно, мы впервые сообщаем об инфекции COVID-19, отмеченной цитолизом, диагностированным в первом триместре беременности (с 7-й по 11-ю неделю аменореи) со спонтанным разрешением и без видимых последствий для плода, поэтому далеко.
В настоящее время данные об инфицировании COVID-19 во время беременности ограничены. Некоторые авторы сообщили о случаях с 24-й недели беременности с исходами, в целом благоприятными как для матери, так и для плода. Кажется, нет доказательств вертикальной передачи [12,13,14,15,16], но предыдущий опыт с инфекциями, вызванными аналогичными вирусами, такими как SARS и MERS, указывает на то, что внутриутробная передача не является исключительной причиной заболеваемости плода. и смертность [14, 19]. Сообщалось о неблагоприятных исходах у новорожденных женщин с COVID-19, хотя причинно-следственная связь от инфекции еще не может быть определена [14, 18]. К ним относятся преждевременные роды и роды, преждевременный разрыв плодных оболочек, ограничение внутриутробного развития, низкий вес при рождении, внутриутробный дистресс плода, непереносимость кормления, асфиксия, пневмония и респираторный дистресс, а также мертворождение [14]. Более того, доступная литература о возможных изменениях плаценты и последствиях для течения беременности при инфицировании беременных очень ограничена, даже если в недавних статьях не сообщалось об увеличении риска самопроизвольного аборта [12]. Образцы околоплодных вод, пуповинной крови, грудного молока и мазков из горла новорожденных после родов были отрицательными на SARS-CoV-2 [12, 18].В соответствии с рекомендациями по ведению беременных женщин с лабораторно подтвержденным SARS-CoV-2 [15], эта пациентка будет контролироваться с помощью ультразвука роста плода раз в два месяца и допплера, связанного с морфологическим анализом плода. Мы решили добавить к этому мониторингу оценку состояния печени также раз в два месяца.
К ним относятся преждевременные роды и роды, преждевременный разрыв плодных оболочек, ограничение внутриутробного развития, низкий вес при рождении, внутриутробный дистресс плода, непереносимость кормления, асфиксия, пневмония и респираторный дистресс, а также мертворождение [14]. Более того, доступная литература о возможных изменениях плаценты и последствиях для течения беременности при инфицировании беременных очень ограничена, даже если в недавних статьях не сообщалось об увеличении риска самопроизвольного аборта [12]. Образцы околоплодных вод, пуповинной крови, грудного молока и мазков из горла новорожденных после родов были отрицательными на SARS-CoV-2 [12, 18].В соответствии с рекомендациями по ведению беременных женщин с лабораторно подтвержденным SARS-CoV-2 [15], эта пациентка будет контролироваться с помощью ультразвука роста плода раз в два месяца и допплера, связанного с морфологическим анализом плода. Мы решили добавить к этому мониторингу оценку состояния печени также раз в два месяца.
Этот случай иллюстрирует сложность диагностики инфекции COVID-19 у пациентки, которая страдала тошнотой и астенией в первом триместре беременности без каких-либо респираторных симптомов.Риск заключался в том, чтобы не поставить диагноз COVID-19 и посчитать это гиперемезией беременных, которая обычно наблюдается в первом триместре беременности. Изменения в ферментах печени насторожили нас, потому что уровень трансаминаз обычно в норме в начале беременности. Нарушения трансаминаз могут наблюдаться как побочные эффекты лекарств, особенно после введения эстрогена и гидроксихлорохина, как описано в редких случаях [20]. В нашем случае нельзя исключить лекарственный гепатит.Однако прием гидроксихлорохина был прекращен, а эстрадиол уменьшился без какого-либо клинического улучшения. Гидроксихлорохин назначался в течение 1 года из-за истории болезни РИФ с целью улучшения процесса имплантации, как описано ранее [21]. В связи с недавним появлением COVID-19 гидроксихлорохин был предложен в качестве дополнительной терапии [22].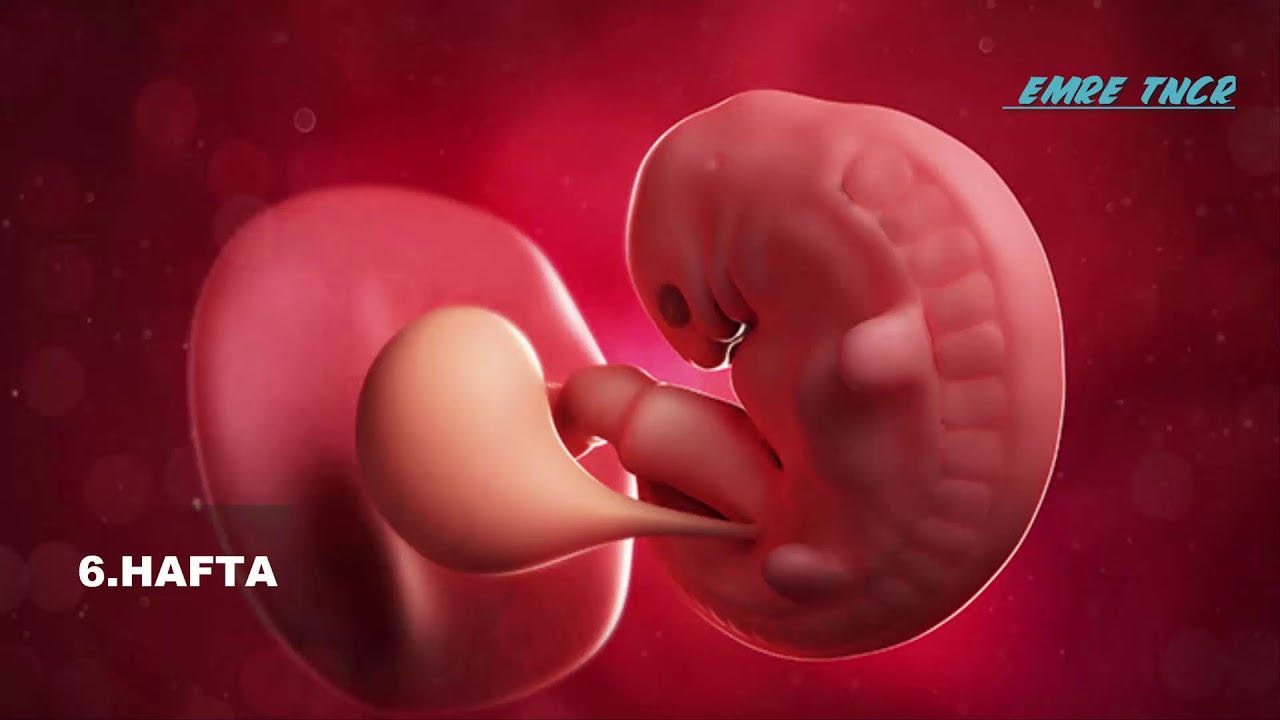 Было описано, что гидроксихлорохин может снижать инвазию клеток SARS-CoV-2 и контролировать репликацию вируса [23, 24]. Он также может ингибировать активацию толл-подобных рецепторов и контролировать цитокиновый шторм из-за вторичного гемофагоцитарного лимфогистиоцитоза, наблюдаемого в тяжелых случаях.Но эффективность гидроксихлорохина остается спорной. Мы задались вопросом, мог ли гидроксихлорохин, назначенный нашему пациенту в течение 1 года, частично снизить прогрессирование SARS-CoV-2 и снизить риск тяжелой формы [11].
Было описано, что гидроксихлорохин может снижать инвазию клеток SARS-CoV-2 и контролировать репликацию вируса [23, 24]. Он также может ингибировать активацию толл-подобных рецепторов и контролировать цитокиновый шторм из-за вторичного гемофагоцитарного лимфогистиоцитоза, наблюдаемого в тяжелых случаях.Но эффективность гидроксихлорохина остается спорной. Мы задались вопросом, мог ли гидроксихлорохин, назначенный нашему пациенту в течение 1 года, частично снизить прогрессирование SARS-CoV-2 и снизить риск тяжелой формы [11].
Изолированные пищеварительные симптомы уже были зарегистрированы у пациентов с COVID-19 [25]. Как сообщают Луо и его коллеги, среди 1141 пациента, инфицированного SARS-CoV-2, у 16% наблюдались симптомы пищеварения с потерей аппетита, у 66% тошнота и рвота, у 37% диарея и у 25% боли в животе без каких-либо других симптомов.Обзор Bangash et al. [26] в семи исследованиях сообщили о повышении аминотрансфераз и билирубина, с более высокой распространенностью аномальных уровней аминотрансфераз при тяжелых инфекциях COVID-19.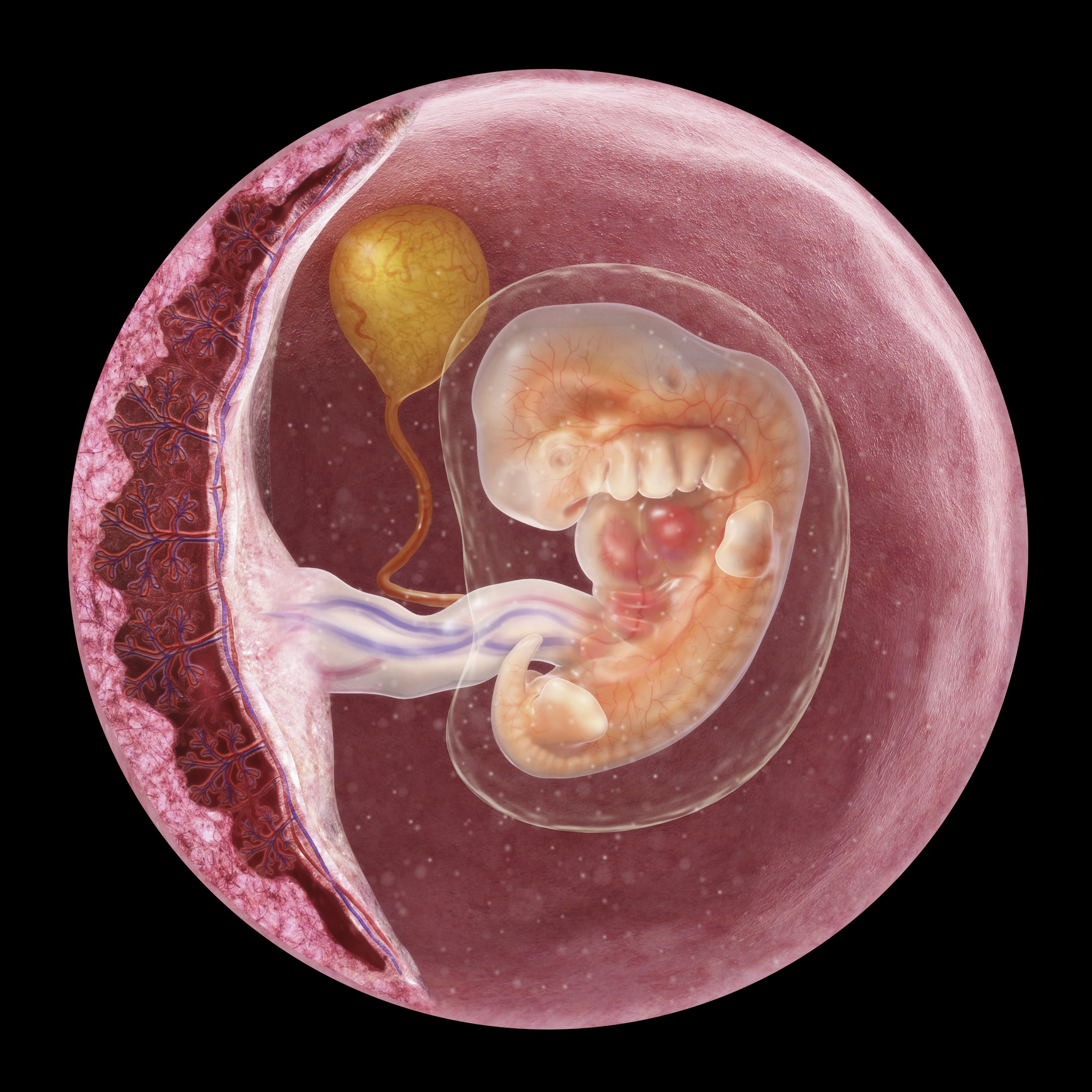 Хотя аномальные функциональные тесты печени кажутся обычным явлением у пациентов с COVID-19, нарушение функции печени не кажется характерной чертой COVID-19 и может не иметь серьезных клинических последствий [9, 10, 27]. Было высказано предположение, что COVID-19 может вызывать прямое повреждение гепатоцитов, но другие авторы считают, что повреждение печени происходит из-за индуцированных вирусом цитотоксических Т-клеток и индукции дисрегулируемого врожденного иммунного ответа или токсичности лекарств.Смещение беременности в сторону доминирования системы Т-хелперов 2 (Th3), которая защищает плод, делает мать уязвимой для вирусных инфекций, которые более эффективно сдерживаются системой Th2 [26]. В нашем случае у пациента не было лимфопении, а уровень CRP был лишь незначительно повышен. Лимфопения и повышенные маркеры воспаления были зарегистрированы как текущие биологические признаки инфекции COVID-19 даже при беременности [28]. Однако в этот период наш пациент лечился кортикоидами и гормоном роста, что могло объяснить отсутствие этих отклонений.
Хотя аномальные функциональные тесты печени кажутся обычным явлением у пациентов с COVID-19, нарушение функции печени не кажется характерной чертой COVID-19 и может не иметь серьезных клинических последствий [9, 10, 27]. Было высказано предположение, что COVID-19 может вызывать прямое повреждение гепатоцитов, но другие авторы считают, что повреждение печени происходит из-за индуцированных вирусом цитотоксических Т-клеток и индукции дисрегулируемого врожденного иммунного ответа или токсичности лекарств.Смещение беременности в сторону доминирования системы Т-хелперов 2 (Th3), которая защищает плод, делает мать уязвимой для вирусных инфекций, которые более эффективно сдерживаются системой Th2 [26]. В нашем случае у пациента не было лимфопении, а уровень CRP был лишь незначительно повышен. Лимфопения и повышенные маркеры воспаления были зарегистрированы как текущие биологические признаки инфекции COVID-19 даже при беременности [28]. Однако в этот период наш пациент лечился кортикоидами и гормоном роста, что могло объяснить отсутствие этих отклонений. Кроме того, в первом триместре беременности количество лейкоцитов часто бывает выше. Кроме того, печеночная дисфункция при тяжелой форме COVID-19 часто сопровождается большей активацией коагуляционных и фибринолитических путей, относительно пониженным количеством тромбоцитов, повышенным количеством нейтрофилов и соотношением нейтрофилов к лимфоцитам и высоким уровнем ферритина [18]. Мы не наблюдали коагуляционных дисфункций, вероятно, потому, что была назначена антитромботическая терапия (0,4 мл эноксапарина (Lovenox®, Sanofi Aventis, Франция)) с учетом истории болезни RIF.Для предотвращения тромботических и тромбоэмболических осложнений у пациентов с COVID-19 рекомендуется антитромботическая терапия [29, 30].
Кроме того, в первом триместре беременности количество лейкоцитов часто бывает выше. Кроме того, печеночная дисфункция при тяжелой форме COVID-19 часто сопровождается большей активацией коагуляционных и фибринолитических путей, относительно пониженным количеством тромбоцитов, повышенным количеством нейтрофилов и соотношением нейтрофилов к лимфоцитам и высоким уровнем ферритина [18]. Мы не наблюдали коагуляционных дисфункций, вероятно, потому, что была назначена антитромботическая терапия (0,4 мл эноксапарина (Lovenox®, Sanofi Aventis, Франция)) с учетом истории болезни RIF.Для предотвращения тромботических и тромбоэмболических осложнений у пациентов с COVID-19 рекомендуется антитромботическая терапия [29, 30].
В заключение, мы впервые сообщаем о случае COVID-19 в первом триместре со спонтанным разрешением и без последствий для плода до сих пор. Мы считаем, что эти результаты будут способствовать лучшему пониманию общего воздействия SARS-CoV-2 на исходы матери и родов, чтобы разработать руководящие принципы ведения беременных женщин с лабораторно подтвержденным SARS-CoV-2.
 Кровеносные сосуды плода отделены от кровоснабжения матери тонкой мембраной.
Кровеносные сосуды плода отделены от кровоснабжения матери тонкой мембраной.
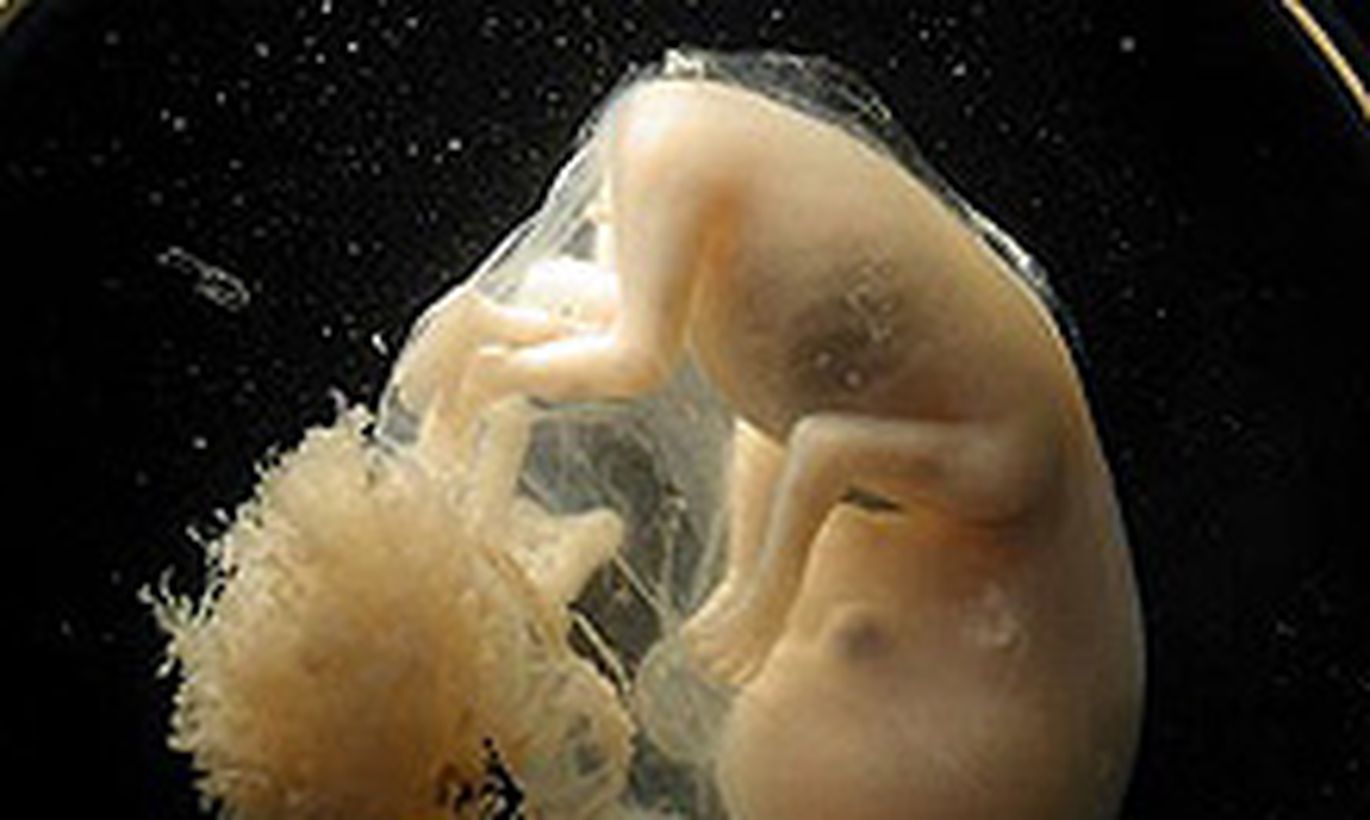

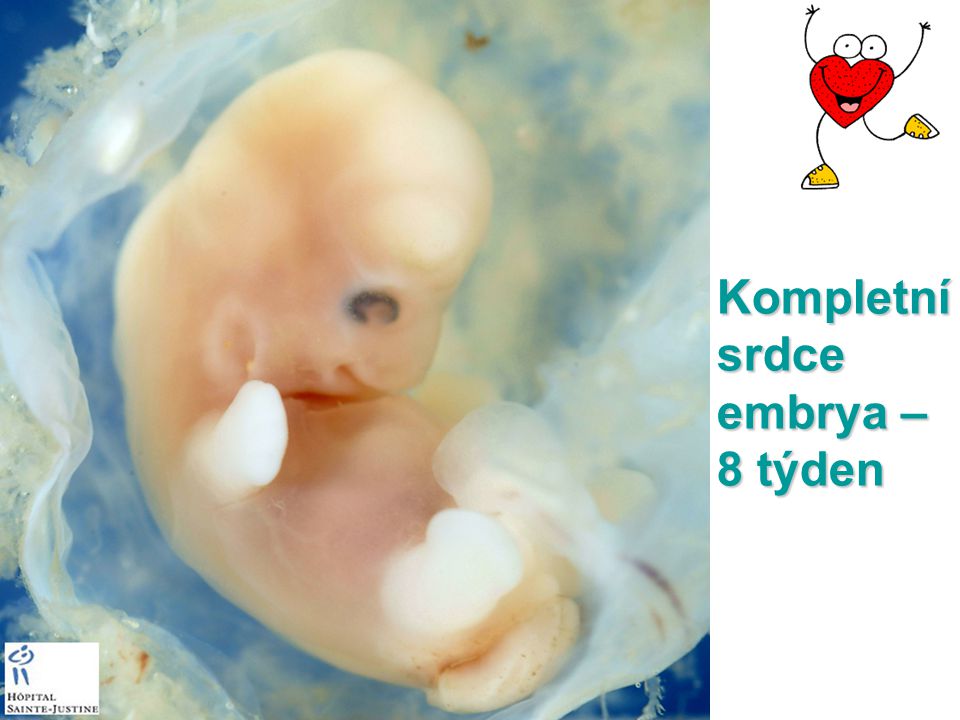 Это, в свою очередь, может вызвать изжогу, расстройство желудка, запор и газы.
Это, в свою очередь, может вызвать изжогу, расстройство желудка, запор и газы.

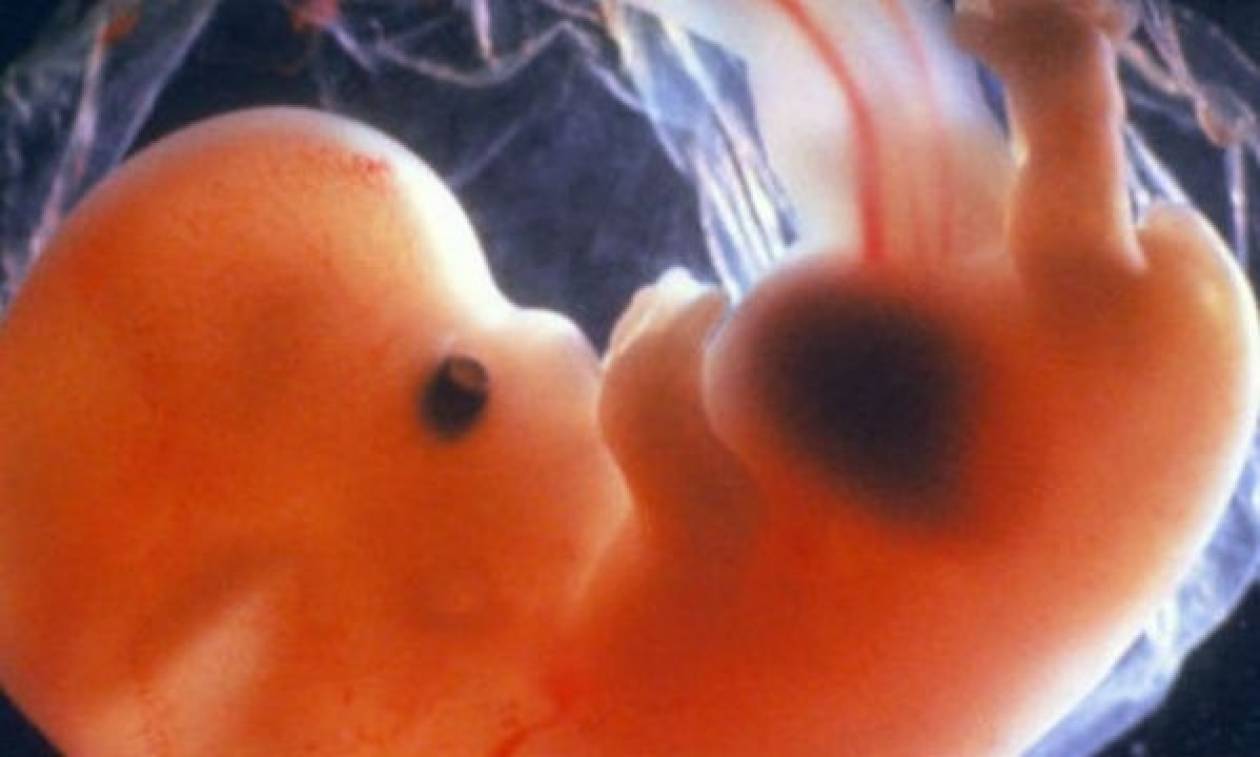 Если это серьезно, вы можете обсудить с врачом лекарства для лечения симптомов тошноты, связанной с беременностью.
Если это серьезно, вы можете обсудить с врачом лекарства для лечения симптомов тошноты, связанной с беременностью.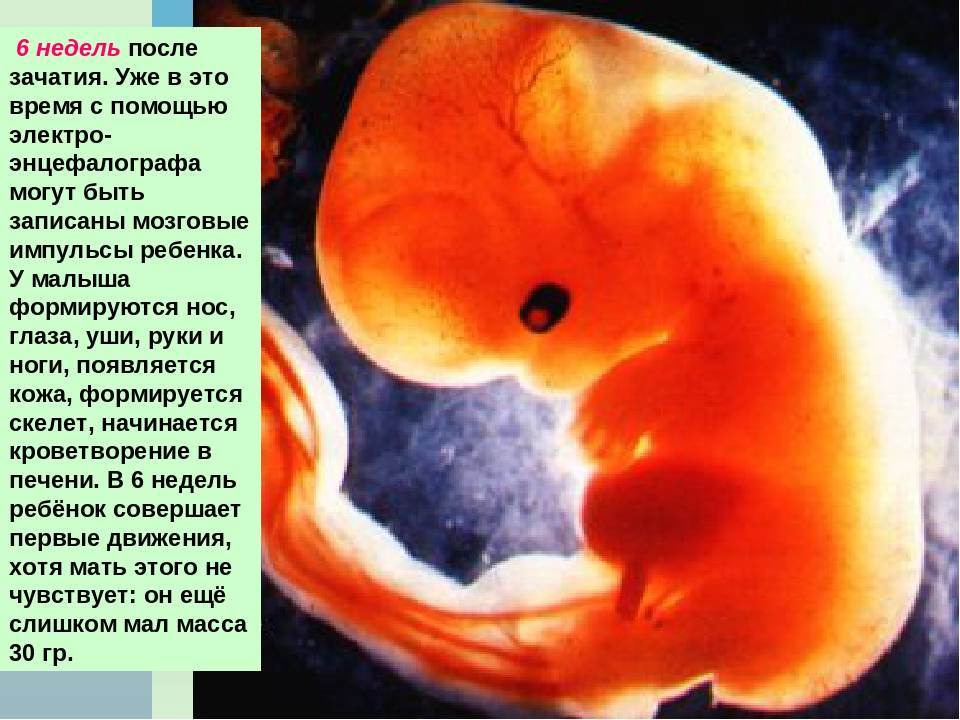 Скорее всего, вам сделают первоначальное УЗИ, чтобы подтвердить сердцебиение, назначить дату беременности и убедиться, что дела идут должным образом.Вы также можете пройти обследование на генетические заболевания или диабет, в зависимости от вашего семейного анамнеза. В то время как ваш практикующий задаст много вопросов, будьте готовы задать множество собственных: сейчас самое время узнать о безопасности любых лекарств, которые вы в настоящее время принимаете, о помощи при отказе от курения или о том, что у вас на уме.
Скорее всего, вам сделают первоначальное УЗИ, чтобы подтвердить сердцебиение, назначить дату беременности и убедиться, что дела идут должным образом.Вы также можете пройти обследование на генетические заболевания или диабет, в зависимости от вашего семейного анамнеза. В то время как ваш практикующий задаст много вопросов, будьте готовы задать множество собственных: сейчас самое время узнать о безопасности любых лекарств, которые вы в настоящее время принимаете, о помощи при отказе от курения или о том, что у вас на уме.
 Физические упражнения во время беременности имеют множество преимуществ для вас и ребенка, что может стать хорошей мотивацией для 30-минутной физической активности большую часть дней в неделю.Не уверен, где начать? Попробуйте эти тренировки для беременных.
Физические упражнения во время беременности имеют множество преимуществ для вас и ребенка, что может стать хорошей мотивацией для 30-минутной физической активности большую часть дней в неделю.Не уверен, где начать? Попробуйте эти тренировки для беременных.

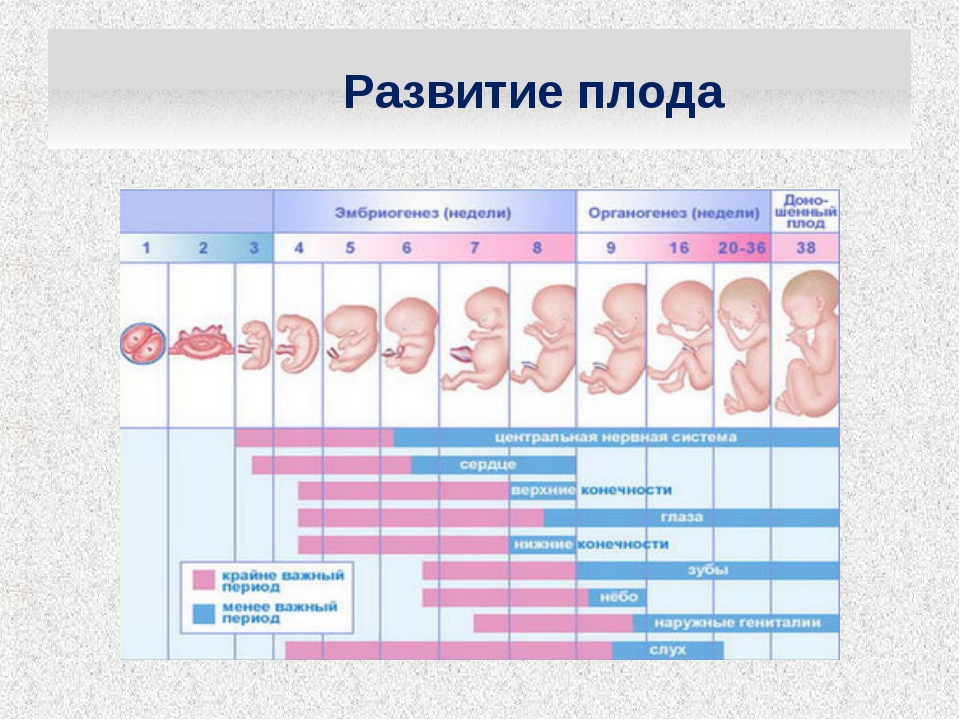 Беременным женщинам, страдающим тошнотой в первом триместре, следует стараться часто есть небольшими и питательными порциями вместо больших приемов пищи.Чтобы предотвратить изжогу, избегайте острой и жирной пищи. При необходимости перекусите перед сном или держите крекеры у прикроватной тумбочки, чтобы предотвратить приступы ночной тошноты.
Беременным женщинам, страдающим тошнотой в первом триместре, следует стараться часто есть небольшими и питательными порциями вместо больших приемов пищи.Чтобы предотвратить изжогу, избегайте острой и жирной пищи. При необходимости перекусите перед сном или держите крекеры у прикроватной тумбочки, чтобы предотвратить приступы ночной тошноты. Кроме того, подумайте о приобретении нового матраса и дышащих простыней.И хотя вы еще не показываете себя, никогда не рано покупать свободную удобную пижаму.
Кроме того, подумайте о приобретении нового матраса и дышащих простыней.И хотя вы еще не показываете себя, никогда не рано покупать свободную удобную пижаму./medical-illustration-of-fetus-development-at-9-weeks--188058327-599b1383d088c00011376729.jpg) Пуповина состоит из двух артерий и вены, которые переносят кислород и питательные вещества к плоду, а продукты жизнедеятельности — от плода.
Пуповина состоит из двух артерий и вены, которые переносят кислород и питательные вещества к плоду, а продукты жизнедеятельности — от плода.
 В течение этого периода времени формируются все основные органы и системы организма, которые могут быть повреждены, если плод подвергается воздействию наркотиков, кори, радиации, табака, а также химических и токсичных веществ.
В течение этого периода времени формируются все основные органы и системы организма, которые могут быть повреждены, если плод подвергается воздействию наркотиков, кори, радиации, табака, а также химических и токсичных веществ. Это связано с повышенным содержанием гормонов эстрогена и прогестерона.Следует носить поддерживающий бюстгальтер.
Это связано с повышенным содержанием гормонов эстрогена и прогестерона.Следует носить поддерживающий бюстгальтер.
 У матери и плода могут быть несовместимые группы крови, наиболее распространенной является несовместимость по резус-фактору. Несовместимость резус-фактора возникает, когда кровь матери резус-отрицательная, кровь отца резус-положительная, а кровь плода резус-положительная. Мать может вырабатывать антитела против резус-положительного плода, что может привести к анемии у плода. Наблюдаются проблемы несовместимости, и доступно соответствующее лечение для предотвращения образования резус-антител во время беременности.
У матери и плода могут быть несовместимые группы крови, наиболее распространенной является несовместимость по резус-фактору. Несовместимость резус-фактора возникает, когда кровь матери резус-отрицательная, кровь отца резус-положительная, а кровь плода резус-положительная. Мать может вырабатывать антитела против резус-положительного плода, что может привести к анемии у плода. Наблюдаются проблемы несовместимости, и доступно соответствующее лечение для предотвращения образования резус-антител во время беременности.