Содержание
Как расшифровать результаты УЗИ матки?
2017.02.26 6:33
Получив результаты УЗИ, Вы можете заинтересоваться, что именно написал врач. Давайте узнаем подробнее, что означают основные термины, которые УЗИсты пишут в своих заключениях.
Положение матки.
Тело матки находится в определенном положении в тазу. В норме тело матки наклонено кпереди, а сгиб между телом матки и шейкой матки образует угол. В заключении УЗИ такое положение может быть описано двумя латинскими словами: «anteversio» и «anteflexio». Это обычное (нормальное) положение матки. Если в заключении УЗИ написано, что тело матки находится в положении «retroversio», «retroflexio» это означает, что матка отклонена кзади и имеется загиб матки кзади. Загиб матки кзади может говорить о некоторых заболеваниях, спайках в малом тазу и иногда может стать причиной бесплодия.
Размеры матки.
На УЗИ можно определить 3 размера матки: поперечный размер, продольный размер и переднее-задний размер. Продольный размер (длина матки) в норме составляет 45-50 мм (у рожавших женщин до 70мм), поперечный размер (ширина матки) составляет 45-50 мм (у рожавших женщин до 60мм), а передне-задний размер (толщина матки) в норме 40-45 мм. Незначительные отклонения в размерах матки встречаются у многих женщин и не говорят о болезни. Тем не менее, слишком большие размеры матки могут говорить о миоме матки, аденомиозе,беременности.
М-эхо.
Толщина внутреннего слоя матки (эндометрия) определяется на УЗИ с помощью М-эхо. Толщина эндометрия зависит от дня менструального цикла: чем меньше дней осталось до следующих месячных, тем толще эндометрий. В первой половине менструального цикла М-эхо составляет от 0,3 до 1,0 см, во второй половине цикла толщина эндометрия продолжает расти, достигая 1,8-2,1 см за несколько дней до начала месячных. Если у вас уже наступила менопауза (климакс), то толщина эндометрия не должна превышать 0,5 см. Если толщина эндометрия слишком большая, это может говорить о гиперплазии эндометрия. В этом случае вам необходимо дополнительное обследование для того, чтоб исключить рак матки.
Если у вас уже наступила менопауза (климакс), то толщина эндометрия не должна превышать 0,5 см. Если толщина эндометрия слишком большая, это может говорить о гиперплазии эндометрия. В этом случае вам необходимо дополнительное обследование для того, чтоб исключить рак матки.
Структура миометрия.
Миометрий – это мышечный, самый толстый слой матки. В норме его структура должна быть однородной. Неоднородная структура миометрия может говорить об аденомиозе. Но не надо пугаться раньше времени, так как для уточнения диагноза вам понадобится дополнительное обследование.
Миома матки на УЗИ
Миома матки это доброкачественная опухоль, которая практически никогда не перерастает в рак матки. С помощью УЗИ гинеколог определяет расположение миомы и ее размеры.
При миоме размеры матки указываются в неделях беременности. Это не означает, что вы беременны, а говорит о том, что размеры вашей матки такие же, как размеры матки на определенном сроке беременности.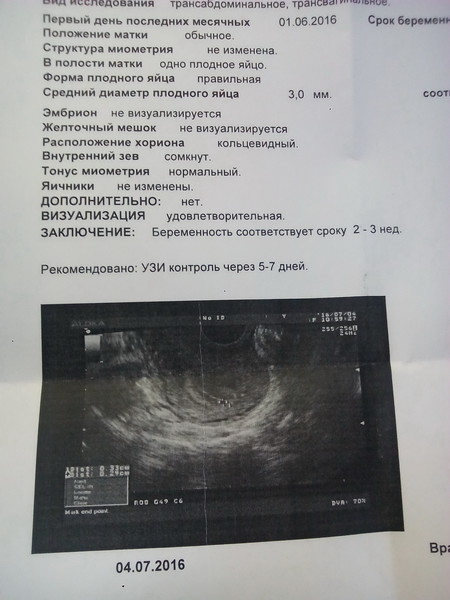
Размеры миомы матки могут быть различными в разные дни менструального цикла. Так, во второй половине цикла (особенно незадолго до месячных) миома немного увеличивается. Поэтому УЗИ при миоме матки лучше проходить сразу после месячных (на 5-7 день менструального цикла).
Расположение миомы матки может быть интрамуральным (в стенке матки), субмукозным (под внутренней оболочкой матки) и субсерозным (под внешней оболочкой матки).
Эндометриоз матки (аденомиоз) на УЗИ
Эндометриоз матки, или аденомиоз, это заболевание, при котором клетки подобные клеткам эндометрия прорастают в мышечный слой.
При аденомиозе на УЗИ матки врач обнаруживает, что миометрий (мышечный слой матки) имеет неоднородную структуру с гетерогенными гипоэхогенными включениями. В «переводе на русский» это означает, что в мышечном слое матки есть участки эндометрия, который образовал пузырьки (или кисты) в миометрии. Очень часто при аденомиозе матка увеличена в размере.
Беременность на УЗИ
УЗИ матки во время беременности является чрезвычайно важным этапом диагностики. Перечислим лишь несколько преимуществ УЗИ во время беременности:
Перечислим лишь несколько преимуществ УЗИ во время беременности:
- Помогает определить срок беременности и размеры плода
- Помогает уточнить расположение плода в матке
- Помогает выявить внематочную беременность
- Помогает проследить за развитием плода и вовремя выявить какие-либо отклонения
- Помогает определить пол ребенка
- Используется при скрининге первого триместра беременности
- Используется для проведения амниоцентеза
Как расшифровать результаты УЗИ яичников?
На УЗИ яичников определяются размеры правого и левого яичника, а также наличие фолликулов и кист в яичнике. Нормальные размеры яичников составляют в среднем 30х25х15 мм. Отклонение в несколько миллиметров не является признаком болезни, так как в течение менструального цикла один или оба яичника могут немного увеличиваться.
Киста яичника на УЗИ
Киста яичника на УЗИ имеет вид округлого пузырька, размеры которого могут достигать нескольких сантиметров. С помощью УЗИ врач может не только определить размер кисты яичника, но и предположить ее тип (фолликулярная киста, киста желтого тела, дермоидная киста, цистаденома и так дале
С помощью УЗИ врач может не только определить размер кисты яичника, но и предположить ее тип (фолликулярная киста, киста желтого тела, дермоидная киста, цистаденома и так дале
Поликистоз яичников на УЗИ. При поликистозе яичников их размеры значительно превышают норму, что заметно во время УЗИ. Увеличивается и объем яичника: если в норме объем яичника не превышает 7-8 см3, то при поликистозе яичников он увеличивается до 10-12 см3 и более. Другой признак поликистоза яичников – это утолщение капсулы яичника, а также наличие множества фолликулов в яичнике (обычно, 12 Более с диаметром фолликулов от 2 до 9 мм). Источник
В нашем центре Вы можете пройти следующие УЗ исследования:
- органов брюшной полости, почек, надпочечных желез
- матки и яичников, фолликулометрия, молочных желез
- предстательной железы , мочевого пузыря с определением остаточной мочи, мошонки
- щитовидной железы,
- слюнных желез и лимфатических узлов, мягких тканей
- сердца,
- сосудов почек,
- сосуды шеи и головного мозга,
- вен и артерий нижних конечностей ,
- УЗИ внутренних органов для детей с рождения и старше
Читайте также :
Увеличение размера матки на 6 неделе беременности
Увеличение размера матки на 6 неделе беременности
Удивительный женский орган матка способен увеличиваться в несколько раз во время беременности. А затем за несколько недель возвращаться к прежнему размеру. Когда женщина узнаёт, что скоро станет мамой, она с нетерпением ждёт появления животика. Свой рост матка начинает именно с 5–6 недель беременности.
А затем за несколько недель возвращаться к прежнему размеру. Когда женщина узнаёт, что скоро станет мамой, она с нетерпением ждёт появления животика. Свой рост матка начинает именно с 5–6 недель беременности.
Конечно, в начале беременности размеры матки увеличиваются незначительно. Сама женщина внешних изменений не увидит, а вот доктор на осмотре может заметить увеличенную матку.
Матка на шестой неделе беременности
Если говорить о размерах матки, то в норме на шестой неделе беременности она будет немногим больше маленького яблока, апельсина или чуть крупнее большой сливы. Так как рост матки уже начался, женщина физически может это ощущать. Например, чувствовать несильные боли внизу живота или в области поясницы. Повторим: боли несильные, не постоянные. В ином случае речь идёт не об увеличивающейся матке, а об угрозе выкидыша.
Обычно шестая неделя беременности — это 1–2 недели задержки. К этому времени женщина уже знает о своём положении (в большинстве случаев) и спешит на приём к доктору. Осмотр на гинекологическом кресле должен подтвердить беременность, если тест положительный. В карте доктор среди прочего запишет «матка немного увеличена в размерах» или «размеры матки соответствуют 5–6 неделям беременности». Это значит, что рост органа, в котором будет развиваться ваш малыш, уже начался!
Осмотр на гинекологическом кресле должен подтвердить беременность, если тест положительный. В карте доктор среди прочего запишет «матка немного увеличена в размерах» или «размеры матки соответствуют 5–6 неделям беременности». Это значит, что рост органа, в котором будет развиваться ваш малыш, уже начался!
6 неделя беременности: что происходит в матке
Если бы у нас была волшебная возможность своими глазами увидеть, что происходит в матке на шестой неделе беременности, нам открылась бы следующая картина:
— складочка ткани и бугорок сверху — это голова плода
— две ямочки по бокам складочки — ушки малыша
— крохотные выступы на передней части головки — это будут глазки
Почки, лёгкие и печень начинают формироваться именно на шестой неделе беременности.
Как именно увеличивается матка на шестой неделе беременности
И хоть увеличение матки на 6 неделе беременности внешне ещё незначительное, для организма мамы это настоящее событие. В первую очередь матка увеличивается в переднезаднем размере, она становится шаровидной, а уже после увеличивается и поперечный размер.
В первую очередь матка увеличивается в переднезаднем размере, она становится шаровидной, а уже после увеличивается и поперечный размер.
Интересно, что на ранних сроках беременности отмечается асимметрия матки (выпячивается один из её углов). Это провоцирует рост плодного яйца, и это норма. Беременность будет расти, плодное яйцо увеличится, заполнит всю полость матки, и та станет симметричной.
Сравним показатели роста матки на разных сроках беременности:
- 6 недель: апельсин небольшого размера
- 8 недель: гусиное яйцо (что вдвое больше куриного)
- 12 недель: соответствует размеру головы новорожденного
- 38–40 недель: длина матки достигает 35 см
Кстати, матка нерожавшей женщины имеет размер 7–8 см, после родов она может увеличиться не больше чем на 1 см. Количество родов практически не влияет на размер матки.
Может ли наложение серкляжного шва предотвратить преждевременные роды при одноплодной беременности?
В чем суть проблемы?
Цервикальный серкляж — это хирургическая процедура, предусматривающая наложение швов на шейку матки во время беременности. Целью этой процедуры является поддержание шейки матки в закрытом состоянии и снижение риска преждевременных родов.
Целью этой процедуры является поддержание шейки матки в закрытом состоянии и снижение риска преждевременных родов.
Почему это важно?
При нормальной беременности шейка матки остается плотно закрытой до конца периода вынашивания плода и начинает укорачиваться и постепенно смягчаться только в процессе подготовки организма матери к родам. Однако в некоторых случаях укорачивание и расширение шейки матки происходит слишком рано, результатом чего может стать выкидыш на позднем сроке или преждевременные роды. Цервикальный серкляж может снизить вероятность выкидыша на поздних сроках или преждевременных родов.
Какие доказательства мы обнаружили?
Мы провели поиск доказательств на 30 июня 2016 года. Этот обзор включает 15 исследований, в которых приняли участие 3490 женщин (3 исследования с участием 152 женщин были добавлены в этом обновлении обзора).
У женщин, прошедших процедуру цервикального серкляжа, была меньшая вероятность преждевременных родов. Кроме того, у детей, матерям которых был наложен серкляжный шов во время беременности, была меньшая вероятность смерти в течение первой недели жизни. Неизвестно, может ли цервикальный серкляж предотвратить мертворождение или способствовать рождению более здорового ребенка.
Кроме того, у детей, матерям которых был наложен серкляжный шов во время беременности, была меньшая вероятность смерти в течение первой недели жизни. Неизвестно, может ли цервикальный серкляж предотвратить мертворождение или способствовать рождению более здорового ребенка.
Что это значит?
Цервикальный серкляж помогает беременным женщинам с высоким риском предотвратить преждевременные роды, в сравнении с отсутствием применения серкляжных швов. Наложение швов на шейку матки также может способствовать увеличению шансов ребенка на выживание. Мы обнаружили слишком мало клинических испытаний, чтобы понять, является ли цервикальный серкляж более эффективным методом предотвращения преждевременных родов, чем другие виды лечения, такие как прогестерон (гормональное средство, используемое для профилактики преждевременных родов). Мы также не нашли достаточных данных для определения предпочтительного времени наложения шва: на ранних сроках беременности (на основании анамнеза матери) или позднее по результатам ультразвукового исследования, показывающего, укоротилась ли шейка матки.
Размер матки во время беременности — Американская ассоциация беременности
Во время беременности у многих женщин возникают вопросы о том, как меняется их тело. Вы можете не только задаться вопросом, насколько велик ваш ребенок, но и насколько велика ваша матка. До беременности матка была размером с апельсин и располагалась глубоко в тазу. Ваша матка во время беременности растет в геометрической прогрессии. Подумайте о надувании воздушного шара — о том, что в основном делает ваша матка во время беременности.
Размер матки во время беременности: первый триместр
Примерно на 12 неделе беременности матка размером с грейпфрут начинает вырастать из вашего таза, но все еще умещается в нем.
Если вы вынашиваете близнецов или близнецов, ваша матка быстрее начнет расти и растягиваться. Ваш акушер-гинеколог сможет почувствовать вашу матку, прикоснувшись к вашему животу.
Размер матки во время беременности: второй триместр
Во втором триместре ваша матка вырастет до размеров папайи. Он больше не помещается в таз. Он будет расположен посередине между пупком и грудью.
Он больше не помещается в таз. Он будет расположен посередине между пупком и грудью.
По мере роста матки она выталкивает органы из их обычных мест и создает напряжение в окружающих мышцах и связках.Это, скорее всего, вызовет некоторые боли, но это совершенно нормально. Давление матки может привести к выпиранию пупка, но после родов он должен вернуться в нормальное состояние.
Начиная с 18 и 20 недель ваш врач будет измерять расстояние от лобковой кости до верхней части матки в сантиметрах. Верхняя часть матки называется дном, поэтому измерение называется высотой дна матки.
Это число обычно соответствует количеству недель беременности, плюс-минус два сантиметра.Например, если ваш рост 32 сантиметра, значит, вы беременны примерно на 32 неделе беременности. Если это не ваша первая беременность, это нормально, если это значение будет немного больше.
Если ваша матка такого размера, какой должна быть во время дородовых посещений, это признак того, что все идет хорошо с вашей беременностью. Если он слишком большой или слишком маленький, это может означать, что срок родов истек, может потребоваться какое-то осложнение беременности или дополнительное тестирование.
Если он слишком большой или слишком маленький, это может означать, что срок родов истек, может потребоваться какое-то осложнение беременности или дополнительное тестирование.
Размер матки во время беременности: третий триместр
Во время третьего триместра матка завершит рост и станет размером с арбуз.Когда вы достигнете полного срока, ваша матка расширится от лобковой области до нижней части грудной клетки. Когда вы будете готовы к родам, ваш ребенок должен опуститься ниже в ваш таз.
После беременности
После родов ваша матка постепенно вернется к своим размерам и положению до беременности. Спускание матки называется инволюцией. Обычно этот процесс занимает около 6 недель.
Хотите узнать больше?
Оценка гестационного возраста — StatPearls
Непрерывное обучение
Гестационный возраст — это ключевая часть данных, используемых поставщиками медицинских услуг для определения того, когда проводить различные скрининговые тесты и оценки плода и матери на протяжении всей беременности. Гестационный возраст можно оценить в любое время во время беременности, и существует несколько способов оценки, каждый из которых требует различного оборудования или навыков и связан с разной степенью точности. Получение более точных оценок гестационного возраста с помощью более совершенных диагностических подходов может инициировать более быстрое лечение беременной пациентки. В этом упражнении описываются многие методы, используемые для правильной оценки гестационного возраста, и подчеркивается роль межпрофессиональной группы в уходе за беременными пациентками.
Гестационный возраст можно оценить в любое время во время беременности, и существует несколько способов оценки, каждый из которых требует различного оборудования или навыков и связан с разной степенью точности. Получение более точных оценок гестационного возраста с помощью более совершенных диагностических подходов может инициировать более быстрое лечение беременной пациентки. В этом упражнении описываются многие методы, используемые для правильной оценки гестационного возраста, и подчеркивается роль межпрофессиональной группы в уходе за беременными пациентками.
Цели:
Объяснить, как оценить гестационный возраст с помощью УЗИ.
Опишите несонографические методы оценки гестационного возраста.
Объясните клиническое значение правильной оценки гестационного возраста с помощью ультразвука.
Объясните важность улучшения координации оказания помощи межпрофессиональной командой для оптимизации использования ультразвука для оценки гестационного возраста.

Заработайте кредиты на непрерывное образование (CME / CE) по этой теме.
Введение
Гестационный возраст — это ключевая часть данных, используемых поставщиками медицинских услуг для определения времени проведения различных скрининговых тестов и оценок состояния плода и матери на протяжении всей беременности. Гестационный возраст можно оценить в любое время во время беременности, и существует несколько способов оценки, каждый из которых требует разного оборудования или навыков и с разной степенью точности. Получение более точных оценок гестационного возраста с помощью более совершенных диагностических подходов может инициировать более быстрое лечение беременной пациентки.
Существует множество подходов к оценке гестационного возраста. Перед сонографией практикующим приходилось полагаться на подробные истории болезни и результаты физикального обследования. В частности, важно было определить дату последней известной менструации. Ввод даты последней менструации в различные формулы может дать как предполагаемый срок беременности, так и предполагаемую дату родов. Результаты физикального обследования, такие как определение высоты дна матки, также являются методом оценки гестационного возраста.[1] [2]
Результаты физикального обследования, такие как определение высоты дна матки, также являются методом оценки гестационного возраста.[1] [2]
Ультразвук стал более точным методом оценки гестационного возраста плода, особенно в первом триместре. Для более точного измерения гестационного возраста используются оценки как трансвагинального, так и трансабдоминального зондов. Трансвагинальный прием более эффективен при беременности в первом триместре. Множественные параметры были описаны с помощью ультразвука для помощи в вычислении гестационного возраста и будут описаны здесь. Кроме того, послеродовые балльные системы, включающие целенаправленные физические и неврологические обследования, также могут дать представление о гестационном возрасте.[3] [4]
Анатомия и физиология
Матка — это орган малого таза, который питает развивающийся плод. Примерно через 4 недели после зачатия матка будет увеличиваться в размере примерно на 1 см каждую неделю. Между 4,5 и 5 неделями беременности образуется гестационный мешок или скопление внутриматочной жидкости. Следующее примечательное открытие происходит между 5 и 6 неделями с развитием желточного мешка. Эта структура может сохраняться до 10 недель. Полюс плода с сердечной активностью можно обнаружить между 5.5-6 недель. По истечении этого периода эмбрион развивается с более различимыми органами и анатомическими особенностями. При использовании ультразвука для визуализации анатомии тазовые ориентиры включают мочевой пузырь, стенку матки, полоску влагалища и прямую кишку. Мочевой пузырь обычно расположен кпереди и ниже матки. Стенка мочевого пузыря будет круглой с безэховым (черным) центром, заполненным жидкостью. Размер мочевого пузыря зависит от количества удерживаемой мочи. Матка будет иметь толстую мышечную изоэхогенную (серую) стенку с безэхогенным (черным) центром, по которому можно определить внутриутробную беременность на разных стадиях.Отличить мочевой пузырь от матки можно легко, посмотрев на толщину стенки. Стенка матки значительно толще стенки мочевого пузыря. Полоса влагалища находится позади мочевого пузыря.
Следующее примечательное открытие происходит между 5 и 6 неделями с развитием желточного мешка. Эта структура может сохраняться до 10 недель. Полюс плода с сердечной активностью можно обнаружить между 5.5-6 недель. По истечении этого периода эмбрион развивается с более различимыми органами и анатомическими особенностями. При использовании ультразвука для визуализации анатомии тазовые ориентиры включают мочевой пузырь, стенку матки, полоску влагалища и прямую кишку. Мочевой пузырь обычно расположен кпереди и ниже матки. Стенка мочевого пузыря будет круглой с безэховым (черным) центром, заполненным жидкостью. Размер мочевого пузыря зависит от количества удерживаемой мочи. Матка будет иметь толстую мышечную изоэхогенную (серую) стенку с безэхогенным (черным) центром, по которому можно определить внутриутробную беременность на разных стадиях.Отличить мочевой пузырь от матки можно легко, посмотрев на толщину стенки. Стенка матки значительно толще стенки мочевого пузыря. Полоса влагалища находится позади мочевого пузыря. Прямая кишка будет самой задней круговой структурой на УЗИ органов малого таза с безэховым (черный) или изоэхогенным (серый) центром при исследовании. [5]
Прямая кишка будет самой задней круговой структурой на УЗИ органов малого таза с безэховым (черный) или изоэхогенным (серый) центром при исследовании. [5]
Показания
Все беременные пациентки должны иметь гестационный возраст, рассчитанный для безопасного пренатального обследования на протяжении оставшейся части беременности как для матери, так и для плода.
Противопоказания
Специфических противопоказаний к оценке гестационного возраста беременной нет. Однако метод, используемый для оценки гестационного возраста, может не подходить для некоторых пациентов. Трансвагинальное ультразвуковое исследование не следует проводить беременным пациенткам с вагинальным кровотечением и известным предлежанием плаценты, беременным пациенткам с преждевременным разрывом плодных оболочек и пациенткам, которые отказываются от исследования, несмотря на информированное обсуждение. Специфических противопоказаний к трансабдоминальному УЗИ нет; однако сканирование открытой раны было бы неоптимальным для ухода за пациентом и получения изображений.
Оборудование
Ультразвуковой аппарат с фазированной решеткой или криволинейным датчиком для трансабдоминального доступа. Внутриполостный зонд для трансвагинального доступа. [6]
Персонал
Опытный ультрасонограф должен оценить гестационный возраст беременной пациентки. Опыт может включать конкретное практическое обучение у постели больного с инструктором, сертифицированным по УЗИ, курсы или семинары непрерывного медицинского образования или другое обучение по УЗИ. Медицинский работник, выполняющий ультразвуковое исследование у постели больного, должен пройти специальную подготовку по оценке гестационного возраста и чувствовать себя комфортно, оценивая гестационный возраст на основе своего предыдущего опыта и собственной оценки своих возможностей и уровня навыков.Для более точной оценки гестационного возраста беременная пациентка должна пройти обследование у сертифицированного ультразвукового техника.
Препарат
Подготовка к оценке гестационного возраста с помощью ультразвука включает в себя описание процедуры для пациентки, а также рисков и преимуществ использования ультразвука для оценки их беременности. Перед началом лечения необходимо получить согласие пациента. При проведении трансвагинального ультразвукового исследования должен присутствовать соответствующий сопровождающий.На протяжении всей оценки следует учитывать комфорт пациента.
Перед началом лечения необходимо получить согласие пациента. При проведении трансвагинального ультразвукового исследования должен присутствовать соответствующий сопровождающий.На протяжении всей оценки следует учитывать комфорт пациента.
Техника
Пренатальные методы
Несонографические методы определения гестационного возраста
- Правило Нэгеле: Установите дату последней менструации, получив анамнез пациента. С этой даты прибавьте 1 год и 7 дней, затем вычтите 3 месяца. Это приблизительная дата доставки. Дата последней известной менструации даст приблизительную дату начала для возраста плода.[7]
Размер матки: Матка описывается как мягкий шаровидный орган малого таза. Во время беременности матка увеличивается в размерах, чтобы приспособиться к развивающемуся плоду. Примерно на 12 неделе беременности матка становится достаточно большой, чтобы ее можно было пальпировать чуть выше лобкового симфиза.
 На 16 неделе беременности дно матки можно пальпировать в средней точке между пупком и лобковым симфизом. На 20 неделе беременности глазное дно можно пальпировать на уровне пупка.После 20 недель беременности расстояние между лонным симфизом и высотой дна матки в сантиметрах должно соответствовать неделе беременности.
На 16 неделе беременности дно матки можно пальпировать в средней точке между пупком и лобковым симфизом. На 20 неделе беременности глазное дно можно пальпировать на уровне пупка.После 20 недель беременности расстояние между лонным симфизом и высотой дна матки в сантиметрах должно соответствовать неделе беременности.
Сонографические методы определения гестационного возраста
- Свидание в первом триместре: Сонографическое обследование в течение первых 13 недель и 6 дней даст наиболее точную оценку гестационного возраста. Могут использоваться как трансвагинальный, так и трансабдоминальный доступы. Однако трансвагинальный доступ может обеспечить более четкое и точное представление о ранних эмбриональных структурах.Хотя гестационный мешок и желточный мешок являются первыми измеримыми маркерами, видимыми на УЗИ, они плохо коррелируют с гестационным возрастом.
- Длина макушки до крестца (CRL) является наиболее точным измерением, коррелирующим с гестационным возрастом. Используя среднее значение трех измерений, CRL можно определить с помощью штангенциркуля на ультразвуковом аппарате, измеряя прямую линию от внешнего края головного полюса до крупа эмбриона. Это измерение может быть включено в многочисленные проверенные таблицы и формулы, которые хорошо коррелируют с гестационным возрастом.[8]
- Дата второго триместра: Если гестационный возраст не определен в течение первого триместра, для оценки гестационного возраста можно использовать альтернативные сонографические методы. Эти методы обычно не рекомендуются в качестве вариантов первой линии для свиданий, но они более полезны для определения того, находится ли размер плода в пределах нормы. Эти измерения не должны изменять срок беременности или дату родов, если предыдущий CRL был рассчитан в течение первого триместра.
- Бипариетальный диаметр (BPD): Этот биометрический параметр рекомендуется в качестве надежного метода датирования, поскольку он тщательно изучен и хорошо воспроизводится. Методика включает трансабдоминальный доступ с размещением фазированной решетки или криволинейного датчика перпендикулярно теменным костям плода. Свод черепа должен выглядеть как гиперэхогенная (ярко-белая) структура, гладкая и симметричная. БЛД измеряется в плоскости, которая пересекает третий желудочек и таламус.Используя функцию штангенциркуля, курсоры размещаются на внешнем крае проксимального отдела черепа и внутреннем крае дистального отдела черепа. Это значение даст диаметр бипариетального отверстия. [9]
- Окружность головы (HC): Этот биометрический параметр считается хорошей оценкой гестационного возраста, при этом некоторые исследования указывают на превосходство над бипариетальным диаметром. Этот параметр также может быть полезен клинически при оценке нарушений роста. Здесь используется такой же сонографический подход, как и при ПРЛ.Фазированная решетка или криволинейный датчик используется для визуализации плоскости, которая пересекает третий желудочек и таламус. Однако для достижения наибольшего передне-заднего диаметра необходимо визуализировать прозрачную полую перегородку спереди, а тенториальный перерыв — сзади. Мозжечок и боковые желудочки не следует визуализировать в стандартном представлении HC. Штангенциркулем отметьте курсоры на внешних краях свода черепа с двух сторон. Ультразвук должен иметь эллиптический измерительный инструмент, который будет производить измерение периметра свода черепа.[10]
- Длина бедра (FL): Бедро можно визуализировать уже на 10 неделе беременности благодаря его размеру и плотности на УЗИ. Используя фазированную решетку или криволинейный датчик, выровняйте по длинной оси ближайшей бедренной кости. Проксимально визуализируйте головку бедренной кости или большой вертел, а дистально визуализируйте мыщелок бедренной кости. С помощью штангенциркуля измерьте длину диафиза на стыке кости и хряща, стараясь не включать головку бедренной кости, большой вертел или мыщелок бедренной кости.[10]
- Окружность живота (AC): Биометрический параметр труднее измерить, и он менее способен точно предсказать гестационный возраст, чем другие описанные методы. Тем не менее, это может быть полезно для плодов с аномалиями черепа или конечностей, а также для оценки веса плода и определения интервалов роста. Используя фазированную решетку или криволинейный датчик, расположите датчик перпендикулярно брюшной стенке плода и визуализируйте симметричный вид нижних ребер.Этот вид должен быть при максимальном диаметре печени плода. Обратите внимание, желудок плода часто визуализируется на этом уровне. Пупочная часть левой воротной вены в самом коротком виде — еще один отличительный признак правильного расположения. Используя штангенциркуль, получите четыре калибровочные точки вокруг живота по краю кожи, следя за тем, чтобы они не касались грудной клетки. Эллиптический инструмент также можно использовать для вычисления окружности. [10]
- Дата третьего триместра: Если гестационный возраст не был определен в третьем триместре, несколько параметров коррелируют с предполагаемым возрастом и зрелостью плода.Например, эпифизарные очаги окостенения бедренной кости часто отмечаются на 32 неделе. Проксимальные центры окостенения большеберцовой кости визуализируются на 35 неделе. Проксимальные центры окостенения плечевой кости появляются в конце триместра и коррелируют со зрелостью легких плода [11].
Послеродовые методы
- Метод Дубовица: Это исторически стандартный метод определения послеродового гестационного возраста на основе 34 физических и неврологических обследований.Эти оценки делятся на 6 категорий: тон, образцы тона, рефлексы, движения, аномальные признаки и поведение. Баллы выставляются на основе подробных иллюстраций. Более высокие баллы коррелируют с большей зрелостью. Общий балл можно отобразить на графике, который также коррелирует с гестационным возрастом [12].
- Оценка по New Ballard: Эта улучшенная система оценок используется для определения послеродового гестационного возраста у младенцев, недоношенных до 20 недель. Система разделена на 6 компонентов физической зрелости и шесть нервно-мышечных компонентов.Компоненты физической зрелости включают кожу, лануго, подошвенные складки, грудь, ухо / глаз и гениталии. Нервно-мышечные компоненты включают позу, квадратное окно / запястье, отдачу руки, подколенный угол, знак шарфа и пятку к уху. Были созданы подробные иллюстрации, чтобы помочь экзаменатору определить соответствующие баллы, которые коррелируют с гестационным возрастом. Этот экзамен выполняется быстрее и может быть более терпимым для более больных младенцев. [13]
Осложнения
Пренатальные методы
Несонографические методы определения гестационного возраста
- Правило Нэгеле: Это правило предполагает стандартный 28-дневный менструальный цикл с оплодотворением на 14-й день.Однако у многих женщин нерегулярные циклы с изменчивой продолжительностью фолликулярной фазы, влияющей на овуляцию. История последней менструации может быть искажена кровотечением на ранних сроках беременности, использованием гормональных контрацептивов или неправильным напоминанием даты последней менструации. [7]
Размер матки : Этот вывод в первую очередь основан на медицинском осмотре врача. Это может быть связано с материнскими факторами, включая, помимо прочего, ожирение, многоплодную беременность, лейомиому и миому.У матери также может быть ретровертированная матка, которая изменяет нормальные прогрессирующие ориентиры. Индивидуальные навыки и опыт практикующего врача делают результаты менее надежными и воспроизводимыми.
Сонографические методы определения гестационного возраста
- Длина коронки до крестца ( CRL ): Этот параметр становится менее точным для прогнозирования гестационного возраста и даты родов по мере продвижения гестации из-за нормального эмбриона развитие и вариативность в анатомическом положении.Когда CRL превышает 84 мм, BDP служит лучшим индикатором гестационного возраста [8].
- Бипариетальный диаметр (BPD): Этот параметр становится ограниченным после 22 недель беременности из-за нормального биологического развития с вариациями размера и формы плода. Если существует физиологическая или патологическая причина изменения размера и формы черепа, ПРЛ может давать ложные измерения. [9]
- Окружность головы (HC): Этот параметр полезен для определения срока беременности, но перед выполнением измерений необходимо определить несколько ориентиров.Через 22 недели наблюдаются значительные отклонения из-за нормального развития, влияющие на размер и форму [10].
- Длина бедренной кости (FC): При получении этого параметра могут возникнуть множественные ошибки, включая, помимо прочего, неокостеневшие части бедренной кости и невозможность визуализации всей бедренной кости. Это может привести к неправильному расчету гестационного возраста. Средняя длина бедра может отличаться у разных этнических групп или может указывать на патологию. Опять же, этот параметр действительно изменяется после 22 недель из-за нормального биологического развития.[10]
- Окружность живота (AC): Этот параметр имеет большую погрешность для определения срока беременности из-за множества факторов, включая асимметрию живота, изменения с дыханием и движением, а также навыки пользователя. Как и другие параметры, значительная изменчивость наблюдается через 22 недели [10].
- Центры окостенения: Эти параметры не коррелируют напрямую с точным сроком беременности. Наличие этих окостеневших центров скорее является маркером зрелости плода, что проявляется на более поздних сроках беременности.[11]
Послеродовые методы
- Метод Дубовица: Из-за большого количества критериев, необходимых для выполнения исследования, этот метод может быть труднее применять для больных и недоношенных детей. Кроме того, выполнение этого экзамена может занять до 20 минут. Исследования показали, что этот метод имеет тенденцию к завышению срока беременности. [12]
- Оценка по New Ballard: Хотя это обследование выполняется быстрее, исследования показали, что эта система может переоценить гестационный возраст у недоношенных детей.[13]
Клиническая значимость
Ранняя сонография была полезным дополнением к анамнезу и результатам физикального обследования при установлении гестационного возраста. Хотя сонография может визуализировать беременность на разных этапах, этот инструмент необходимо применять надлежащим образом, и следует учитывать определенные ограничения инструмента. Как правило, определение наиболее точного гестационного возраста на как можно более ранней стадии обычно позволяет обеспечить наилучшее медицинское обслуживание как матери, так и плода на протяжении оставшейся части беременности.
Улучшение результатов команды здравоохранения
Важно знать гестационный возраст при всех беременностях, чтобы обеспечить стандарт медицинской помощи как для матери, так и для плода. Комбинация анамнеза, физического осмотра, ранней сонографии в первом триместре и пренатальных оценок имеет важное значение для определения более точного гестационного возраста. В зависимости от того, как далеко продвинулась беременность, могут оказаться более полезными различные методы. Было показано, что ранняя сонография является наиболее полезным предиктором гестационного возраста; однако для определения возраста доступны и другие поздние методы.
Дополнительное образование / Контрольные вопросы
Рисунок
Хронология беременности по неделям и месяцам гестационного возраста. Предоставлено Wikimedia Commons, «Медицинская галерея Микаэля Хэггстрёма, 2014» (общественное достояние)
Рисунок
Диаграмма, показывающая вес при рождении для гестационного возраста. Предоставлено Wikimedia Commons (общественное достояние)
Ссылки
- 1.
- Роберт Питер Дж., Хо Дж. Дж., Валлиапан Дж., Сивасангари С. Измерение высоты дна матки (SFH) у беременных для выявления аномального роста плода.Кокрановская база данных Syst Rev.2015, 8 сентября; (9): CD008136. [Бесплатная статья PMC: PMC6465049] [PubMed: 26346107]
- 2.
- Averbach S, Puri M, Blum M, Rocca C. Датирование беременности с использованием последнего менструального цикла и бимануального осмотра для медикаментозного аборта в аптеках и медицинских центрах Непала. Контрацепция. Октябрь 2018; 98 (4): 296-300. [Бесплатная статья PMC: PMC6139283] [PubMed: 29936150]
- 3.
- van den Heuvel TLA, de Bruijn D, de Korte CL, Ginneken BV. Автоматическое измерение окружности головы плода с помощью 2D ультразвуковых изображений.PLoS One. 2018; 13 (8): e0200412. [Бесплатная статья PMC: PMC6107118] [PubMed: 30138319]
- 4.
- Сасидхаран К., Датта С., Наранг А. Срок действия шкалы Нового Балларда до 7-го дня послеродовой жизни у умеренно недоношенных новорожденных. Arch Dis Child Fetal Neonatal Ed. 2009 Янв; 94 (1): F39-44. [PubMed: 1
79]
- 5.
- Rowling SE, Langer JE, Coleman BG, Nisenbaum HL, Horii SC, Arger PH. Сонография на ранних сроках беременности: зависимость пороговых и дискриминационных значений от частоты трансвагинального датчика.AJR Am J Roentgenol. 1999 апр; 172 (4): 983-8. [PubMed: 10587132]
- 6.
- Grisolia G, Milano K, Pilu G, Banzi C, David C, Gabrielli S, Rizzo N, Morandi R, Bovicelli L. Биометрия ранней беременности с трансвагинальной сонографией. Ультразвуковой акушерский гинекол. 1 ноября 1993 г .; 3 (6): 403-11. [PubMed: 12797241]
- 7.
- Лойтвед, Калифорния, пересмотр правила Флеминга В. Нэгеле. Sex Reprod Healthc. 2016 июн; 8: 100-1. [PubMed: 27179385]
- 8.
- Робинсон Х.П., Флеминг Дж. Э.Критическая оценка измерений «корона-крупа» гидролокатора. Br J Obstet Gynaecol. 1975 сентябрь; 82 (9): 702-10. [PubMed: 1182090]
- 9.
- Hohler CW, Quetel TA. Сравнение длины бедренной кости и бипариетального диаметра на поздних сроках беременности при УЗИ. Am J Obstet Gynecol. 1981, 1 декабря; 141 (7): 759-62. [PubMed: 7315902]
- 10.
- Hadlock FP, Deter RL, Harrist RB, Park SK. Оценка возраста плода: компьютерный анализ нескольких параметров роста плода. Радиология. 1984 Август; 152 (2): 497-501.[PubMed: 6739822]
- 11.
- Benson CB, Doubilet PM. Сонографическое прогнозирование гестационного возраста: точность измерений плода во втором и третьем триместре. AJR Am J Roentgenol. 1991 декабрь; 157 (6): 1275-7. [PubMed: 1950881]
- 12.
- Dubowitz L, Ricciw D, Mercuri E. Неврологическое обследование Dubowitz доношенного новорожденного. Ment Retard Dev Disabil Res Rev.2005; 11 (1): 52-60. [PubMed: 15856443]
- 13.
- Баллард Дж. Л., Хури Дж. К., Ведиг К., Ван Л., Эйлерс-Уолсман Б. Л., Липп Р.Новая оценка Балларда, расширенная за счет включения крайне недоношенных детей. J Pediatr. 1991 сентябрь; 119 (3): 417-23. [PubMed: 1880657]
Оценка гестационного возраста — StatPearls
Непрерывное образование
Гестационный возраст — это ключевая часть данных, используемых поставщиками медицинских услуг для определения того, когда проводить различные скрининговые тесты и оценки плода и матери на протяжении всей беременности. Гестационный возраст можно оценить в любое время во время беременности, и существует несколько способов оценки, каждый из которых требует различного оборудования или навыков и связан с разной степенью точности.Получение более точных оценок гестационного возраста с помощью более совершенных диагностических подходов может инициировать более быстрое лечение беременной пациентки. В этом упражнении описываются многие методы, используемые для правильной оценки гестационного возраста, и подчеркивается роль межпрофессиональной группы в уходе за беременными пациентками.
Цели:
Объяснить, как оценить гестационный возраст с помощью УЗИ.
Опишите несонографические методы оценки гестационного возраста.
Объясните клиническое значение правильной оценки гестационного возраста с помощью ультразвука.
Объясните важность улучшения координации оказания помощи межпрофессиональной командой для оптимизации использования ультразвука для оценки гестационного возраста.
Заработайте кредиты на непрерывное образование (CME / CE) по этой теме.
Введение
Гестационный возраст — это ключевая часть данных, используемых поставщиками медицинских услуг для определения времени проведения различных скрининговых тестов и оценок состояния плода и матери на протяжении всей беременности.Гестационный возраст можно оценить в любое время во время беременности, и существует несколько способов оценки, каждый из которых требует разного оборудования или навыков и с разной степенью точности. Получение более точных оценок гестационного возраста с помощью более совершенных диагностических подходов может инициировать более быстрое лечение беременной пациентки.
Существует множество подходов к оценке гестационного возраста. Перед сонографией практикующим приходилось полагаться на подробные истории болезни и результаты физикального обследования.В частности, важно было определить дату последней известной менструации. Ввод даты последней менструации в различные формулы может дать как предполагаемый срок беременности, так и предполагаемую дату родов. Результаты физикального обследования, такие как определение высоты дна матки, также являются методом оценки гестационного возраста. [1] [2]
Ультразвук стал более точным методом оценки гестационного возраста плода, особенно в первом триместре. Для более точного измерения гестационного возраста используются оценки как трансвагинального, так и трансабдоминального зондов.Трансвагинальный прием более эффективен при беременности в первом триместре. Множественные параметры были описаны с помощью ультразвука для помощи в вычислении гестационного возраста и будут описаны здесь. Кроме того, послеродовые балльные системы, включающие целенаправленные физические и неврологические обследования, также могут дать представление о гестационном возрасте [3] [4].
Анатомия и физиология
Матка — это орган малого таза, который питает развивающийся плод. Примерно через 4 недели после зачатия матка будет увеличиваться в размере примерно на 1 см каждую неделю.Между 4,5 и 5 неделями беременности образуется гестационный мешок или скопление внутриматочной жидкости. Следующее примечательное открытие происходит между 5 и 6 неделями с развитием желточного мешка. Эта структура может сохраняться до 10 недель. Полюс плода с сердечной деятельностью можно обнаружить в период от 5,5 до 6 недель. По истечении этого периода эмбрион развивается с более различимыми органами и анатомическими особенностями. При использовании ультразвука для визуализации анатомии тазовые ориентиры включают мочевой пузырь, стенку матки, полоску влагалища и прямую кишку.Мочевой пузырь обычно расположен кпереди и ниже матки. Стенка мочевого пузыря будет круглой с безэховым (черным) центром, заполненным жидкостью. Размер мочевого пузыря зависит от количества удерживаемой мочи. Матка будет иметь толстую мышечную изоэхогенную (серую) стенку с безэхогенным (черным) центром, по которому можно определить внутриутробную беременность на разных стадиях. Отличить мочевой пузырь от матки можно легко, посмотрев на толщину стенки. Стенка матки значительно толще стенки мочевого пузыря.Полоса влагалища находится позади мочевого пузыря. Прямая кишка будет самой задней круговой структурой на УЗИ органов малого таза с безэховым (черный) или изоэхогенным (серый) центром при исследовании. [5]
Показания
Все беременные пациентки должны иметь гестационный возраст, рассчитанный для безопасного пренатального обследования на протяжении оставшейся части беременности как для матери, так и для плода.
Противопоказания
Специфических противопоказаний к оценке гестационного возраста беременной нет.Однако метод, используемый для оценки гестационного возраста, может не подходить для некоторых пациентов. Трансвагинальное ультразвуковое исследование не следует проводить беременным пациенткам с вагинальным кровотечением и известным предлежанием плаценты, беременным пациенткам с преждевременным разрывом плодных оболочек и пациенткам, которые отказываются от исследования, несмотря на информированное обсуждение. Специфических противопоказаний к трансабдоминальному УЗИ нет; однако сканирование открытой раны было бы неоптимальным для ухода за пациентом и получения изображений.
Оборудование
Ультразвуковой аппарат с фазированной решеткой или криволинейным датчиком для трансабдоминального доступа. Внутриполостный зонд для трансвагинального доступа. [6]
Персонал
Опытный ультрасонограф должен оценить гестационный возраст беременной пациентки. Опыт может включать конкретное практическое обучение у постели больного с инструктором, сертифицированным по УЗИ, курсы или семинары непрерывного медицинского образования или другое обучение по УЗИ. Медицинский работник, выполняющий ультразвуковое исследование у постели больного, должен пройти специальную подготовку по оценке гестационного возраста и чувствовать себя комфортно, оценивая гестационный возраст на основе своего предыдущего опыта и собственной оценки своих возможностей и уровня навыков.Для более точной оценки гестационного возраста беременная пациентка должна пройти обследование у сертифицированного ультразвукового техника.
Препарат
Подготовка к оценке гестационного возраста с помощью ультразвука включает в себя описание процедуры для пациентки, а также рисков и преимуществ использования ультразвука для оценки их беременности. Перед началом лечения необходимо получить согласие пациента. При проведении трансвагинального ультразвукового исследования должен присутствовать соответствующий сопровождающий.На протяжении всей оценки следует учитывать комфорт пациента.
Техника
Пренатальные методы
Несонографические методы определения гестационного возраста
- Правило Нэгеле: Установите дату последней менструации, получив анамнез пациента. С этой даты прибавьте 1 год и 7 дней, затем вычтите 3 месяца. Это приблизительная дата доставки. Дата последней известной менструации даст приблизительную дату начала для возраста плода.[7]
Размер матки: Матка описывается как мягкий шаровидный орган малого таза. Во время беременности матка увеличивается в размерах, чтобы приспособиться к развивающемуся плоду. Примерно на 12 неделе беременности матка становится достаточно большой, чтобы ее можно было пальпировать чуть выше лобкового симфиза. На 16 неделе беременности дно матки можно пальпировать в средней точке между пупком и лобковым симфизом. На 20 неделе беременности глазное дно можно пальпировать на уровне пупка.После 20 недель беременности расстояние между лонным симфизом и высотой дна матки в сантиметрах должно соответствовать неделе беременности.
Сонографические методы определения гестационного возраста
- Свидание в первом триместре: Сонографическое обследование в течение первых 13 недель и 6 дней даст наиболее точную оценку гестационного возраста. Могут использоваться как трансвагинальный, так и трансабдоминальный доступы. Однако трансвагинальный доступ может обеспечить более четкое и точное представление о ранних эмбриональных структурах.Хотя гестационный мешок и желточный мешок являются первыми измеримыми маркерами, видимыми на УЗИ, они плохо коррелируют с гестационным возрастом.
- Длина макушки до крестца (CRL) является наиболее точным измерением, коррелирующим с гестационным возрастом. Используя среднее значение трех измерений, CRL можно определить с помощью штангенциркуля на ультразвуковом аппарате, измеряя прямую линию от внешнего края головного полюса до крупа эмбриона. Это измерение может быть включено в многочисленные проверенные таблицы и формулы, которые хорошо коррелируют с гестационным возрастом.[8]
- Дата второго триместра: Если гестационный возраст не определен в течение первого триместра, для оценки гестационного возраста можно использовать альтернативные сонографические методы. Эти методы обычно не рекомендуются в качестве вариантов первой линии для свиданий, но они более полезны для определения того, находится ли размер плода в пределах нормы. Эти измерения не должны изменять срок беременности или дату родов, если предыдущий CRL был рассчитан в течение первого триместра.
- Бипариетальный диаметр (BPD): Этот биометрический параметр рекомендуется в качестве надежного метода датирования, поскольку он тщательно изучен и хорошо воспроизводится. Методика включает трансабдоминальный доступ с размещением фазированной решетки или криволинейного датчика перпендикулярно теменным костям плода. Свод черепа должен выглядеть как гиперэхогенная (ярко-белая) структура, гладкая и симметричная. БЛД измеряется в плоскости, которая пересекает третий желудочек и таламус.Используя функцию штангенциркуля, курсоры размещаются на внешнем крае проксимального отдела черепа и внутреннем крае дистального отдела черепа. Это значение даст диаметр бипариетального отверстия. [9]
- Окружность головы (HC): Этот биометрический параметр считается хорошей оценкой гестационного возраста, при этом некоторые исследования указывают на превосходство над бипариетальным диаметром. Этот параметр также может быть полезен клинически при оценке нарушений роста. Здесь используется такой же сонографический подход, как и при ПРЛ.Фазированная решетка или криволинейный датчик используется для визуализации плоскости, которая пересекает третий желудочек и таламус. Однако для достижения наибольшего передне-заднего диаметра необходимо визуализировать прозрачную полую перегородку спереди, а тенториальный перерыв — сзади. Мозжечок и боковые желудочки не следует визуализировать в стандартном представлении HC. Штангенциркулем отметьте курсоры на внешних краях свода черепа с двух сторон. Ультразвук должен иметь эллиптический измерительный инструмент, который будет производить измерение периметра свода черепа.[10]
- Длина бедра (FL): Бедро можно визуализировать уже на 10 неделе беременности благодаря его размеру и плотности на УЗИ. Используя фазированную решетку или криволинейный датчик, выровняйте по длинной оси ближайшей бедренной кости. Проксимально визуализируйте головку бедренной кости или большой вертел, а дистально визуализируйте мыщелок бедренной кости. С помощью штангенциркуля измерьте длину диафиза на стыке кости и хряща, стараясь не включать головку бедренной кости, большой вертел или мыщелок бедренной кости.[10]
- Окружность живота (AC): Биометрический параметр труднее измерить, и он менее способен точно предсказать гестационный возраст, чем другие описанные методы. Тем не менее, это может быть полезно для плодов с аномалиями черепа или конечностей, а также для оценки веса плода и определения интервалов роста. Используя фазированную решетку или криволинейный датчик, расположите датчик перпендикулярно брюшной стенке плода и визуализируйте симметричный вид нижних ребер.Этот вид должен быть при максимальном диаметре печени плода. Обратите внимание, желудок плода часто визуализируется на этом уровне. Пупочная часть левой воротной вены в самом коротком виде — еще один отличительный признак правильного расположения. Используя штангенциркуль, получите четыре калибровочные точки вокруг живота по краю кожи, следя за тем, чтобы они не касались грудной клетки. Эллиптический инструмент также можно использовать для вычисления окружности. [10]
- Дата третьего триместра: Если гестационный возраст не был определен в третьем триместре, несколько параметров коррелируют с предполагаемым возрастом и зрелостью плода.Например, эпифизарные очаги окостенения бедренной кости часто отмечаются на 32 неделе. Проксимальные центры окостенения большеберцовой кости визуализируются на 35 неделе. Проксимальные центры окостенения плечевой кости появляются в конце триместра и коррелируют со зрелостью легких плода [11].
Послеродовые методы
- Метод Дубовица: Это исторически стандартный метод определения послеродового гестационного возраста на основе 34 физических и неврологических обследований.Эти оценки делятся на 6 категорий: тон, образцы тона, рефлексы, движения, аномальные признаки и поведение. Баллы выставляются на основе подробных иллюстраций. Более высокие баллы коррелируют с большей зрелостью. Общий балл можно отобразить на графике, который также коррелирует с гестационным возрастом [12].
- Оценка по New Ballard: Эта улучшенная система оценок используется для определения послеродового гестационного возраста у младенцев, недоношенных до 20 недель. Система разделена на 6 компонентов физической зрелости и шесть нервно-мышечных компонентов.Компоненты физической зрелости включают кожу, лануго, подошвенные складки, грудь, ухо / глаз и гениталии. Нервно-мышечные компоненты включают позу, квадратное окно / запястье, отдачу руки, подколенный угол, знак шарфа и пятку к уху. Были созданы подробные иллюстрации, чтобы помочь экзаменатору определить соответствующие баллы, которые коррелируют с гестационным возрастом. Этот экзамен выполняется быстрее и может быть более терпимым для более больных младенцев. [13]
Осложнения
Пренатальные методы
Несонографические методы определения гестационного возраста
- Правило Нэгеле: Это правило предполагает стандартный 28-дневный менструальный цикл с оплодотворением на 14-й день.Однако у многих женщин нерегулярные циклы с изменчивой продолжительностью фолликулярной фазы, влияющей на овуляцию. История последней менструации может быть искажена кровотечением на ранних сроках беременности, использованием гормональных контрацептивов или неправильным напоминанием даты последней менструации. [7]
Размер матки : Этот вывод в первую очередь основан на медицинском осмотре врача. Это может быть связано с материнскими факторами, включая, помимо прочего, ожирение, многоплодную беременность, лейомиому и миому.У матери также может быть ретровертированная матка, которая изменяет нормальные прогрессирующие ориентиры. Индивидуальные навыки и опыт практикующего врача делают результаты менее надежными и воспроизводимыми.
Сонографические методы определения гестационного возраста
- Длина коронки до крестца ( CRL ): Этот параметр становится менее точным для прогнозирования гестационного возраста и даты родов по мере продвижения гестации из-за нормального эмбриона развитие и вариативность в анатомическом положении.Когда CRL превышает 84 мм, BDP служит лучшим индикатором гестационного возраста [8].
- Бипариетальный диаметр (BPD): Этот параметр становится ограниченным после 22 недель беременности из-за нормального биологического развития с вариациями размера и формы плода. Если существует физиологическая или патологическая причина изменения размера и формы черепа, ПРЛ может давать ложные измерения. [9]
- Окружность головы (HC): Этот параметр полезен для определения срока беременности, но перед выполнением измерений необходимо определить несколько ориентиров.Через 22 недели наблюдаются значительные отклонения из-за нормального развития, влияющие на размер и форму [10].
- Длина бедренной кости (FC): При получении этого параметра могут возникнуть множественные ошибки, включая, помимо прочего, неокостеневшие части бедренной кости и невозможность визуализации всей бедренной кости. Это может привести к неправильному расчету гестационного возраста. Средняя длина бедра может отличаться у разных этнических групп или может указывать на патологию. Опять же, этот параметр действительно изменяется после 22 недель из-за нормального биологического развития.[10]
- Окружность живота (AC): Этот параметр имеет большую погрешность для определения срока беременности из-за множества факторов, включая асимметрию живота, изменения с дыханием и движением, а также навыки пользователя. Как и другие параметры, значительная изменчивость наблюдается через 22 недели [10].
- Центры окостенения: Эти параметры не коррелируют напрямую с точным сроком беременности. Наличие этих окостеневших центров скорее является маркером зрелости плода, что проявляется на более поздних сроках беременности.[11]
Послеродовые методы
- Метод Дубовица: Из-за большого количества критериев, необходимых для выполнения исследования, этот метод может быть труднее применять для больных и недоношенных детей. Кроме того, выполнение этого экзамена может занять до 20 минут. Исследования показали, что этот метод имеет тенденцию к завышению срока беременности. [12]
- Оценка по New Ballard: Хотя это обследование выполняется быстрее, исследования показали, что эта система может переоценить гестационный возраст у недоношенных детей.[13]
Клиническая значимость
Ранняя сонография была полезным дополнением к анамнезу и результатам физикального обследования при установлении гестационного возраста. Хотя сонография может визуализировать беременность на разных этапах, этот инструмент необходимо применять надлежащим образом, и следует учитывать определенные ограничения инструмента. Как правило, определение наиболее точного гестационного возраста на как можно более ранней стадии обычно позволяет обеспечить наилучшее медицинское обслуживание как матери, так и плода на протяжении оставшейся части беременности.
Улучшение результатов команды здравоохранения
Важно знать гестационный возраст при всех беременностях, чтобы обеспечить стандарт медицинской помощи как для матери, так и для плода. Комбинация анамнеза, физического осмотра, ранней сонографии в первом триместре и пренатальных оценок имеет важное значение для определения более точного гестационного возраста. В зависимости от того, как далеко продвинулась беременность, могут оказаться более полезными различные методы. Было показано, что ранняя сонография является наиболее полезным предиктором гестационного возраста; однако для определения возраста доступны и другие поздние методы.
Дополнительное образование / Контрольные вопросы
Рисунок
Хронология беременности по неделям и месяцам гестационного возраста. Предоставлено Wikimedia Commons, «Медицинская галерея Микаэля Хэггстрёма, 2014» (общественное достояние)
Рисунок
Диаграмма, показывающая вес при рождении для гестационного возраста. Предоставлено Wikimedia Commons (общественное достояние)
Ссылки
- 1.
- Роберт Питер Дж., Хо Дж. Дж., Валлиапан Дж., Сивасангари С. Измерение высоты дна матки (SFH) у беременных для выявления аномального роста плода.Кокрановская база данных Syst Rev.2015, 8 сентября; (9): CD008136. [Бесплатная статья PMC: PMC6465049] [PubMed: 26346107]
- 2.
- Averbach S, Puri M, Blum M, Rocca C. Датирование беременности с использованием последнего менструального цикла и бимануального осмотра для медикаментозного аборта в аптеках и медицинских центрах Непала. Контрацепция. Октябрь 2018; 98 (4): 296-300. [Бесплатная статья PMC: PMC6139283] [PubMed: 29936150]
- 3.
- van den Heuvel TLA, de Bruijn D, de Korte CL, Ginneken BV. Автоматическое измерение окружности головы плода с помощью 2D ультразвуковых изображений.PLoS One. 2018; 13 (8): e0200412. [Бесплатная статья PMC: PMC6107118] [PubMed: 30138319]
- 4.
- Сасидхаран К., Датта С., Наранг А. Срок действия шкалы Нового Балларда до 7-го дня послеродовой жизни у умеренно недоношенных новорожденных. Arch Dis Child Fetal Neonatal Ed. 2009 Янв; 94 (1): F39-44. [PubMed: 1
79]
- 5.
- Rowling SE, Langer JE, Coleman BG, Nisenbaum HL, Horii SC, Arger PH. Сонография на ранних сроках беременности: зависимость пороговых и дискриминационных значений от частоты трансвагинального датчика.AJR Am J Roentgenol. 1999 апр; 172 (4): 983-8. [PubMed: 10587132]
- 6.
- Grisolia G, Milano K, Pilu G, Banzi C, David C, Gabrielli S, Rizzo N, Morandi R, Bovicelli L. Биометрия ранней беременности с трансвагинальной сонографией. Ультразвуковой акушерский гинекол. 1 ноября 1993 г .; 3 (6): 403-11. [PubMed: 12797241]
- 7.
- Лойтвед, Калифорния, пересмотр правила Флеминга В. Нэгеле. Sex Reprod Healthc. 2016 июн; 8: 100-1. [PubMed: 27179385]
- 8.
- Робинсон Х.П., Флеминг Дж. Э.Критическая оценка измерений «корона-крупа» гидролокатора. Br J Obstet Gynaecol. 1975 сентябрь; 82 (9): 702-10. [PubMed: 1182090]
- 9.
- Hohler CW, Quetel TA. Сравнение длины бедренной кости и бипариетального диаметра на поздних сроках беременности при УЗИ. Am J Obstet Gynecol. 1981, 1 декабря; 141 (7): 759-62. [PubMed: 7315902]
- 10.
- Hadlock FP, Deter RL, Harrist RB, Park SK. Оценка возраста плода: компьютерный анализ нескольких параметров роста плода. Радиология. 1984 Август; 152 (2): 497-501.[PubMed: 6739822]
- 11.
- Benson CB, Doubilet PM. Сонографическое прогнозирование гестационного возраста: точность измерений плода во втором и третьем триместре. AJR Am J Roentgenol. 1991 декабрь; 157 (6): 1275-7. [PubMed: 1950881]
- 12.
- Dubowitz L, Ricciw D, Mercuri E. Неврологическое обследование Dubowitz доношенного новорожденного. Ment Retard Dev Disabil Res Rev.2005; 11 (1): 52-60. [PubMed: 15856443]
- 13.
- Баллард Дж. Л., Хури Дж. К., Ведиг К., Ван Л., Эйлерс-Уолсман Б. Л., Липп Р.Новая оценка Балларда, расширенная за счет включения крайне недоношенных детей. J Pediatr. 1991 сентябрь; 119 (3): 417-23. [PubMed: 1880657]
Оценка гестационного возраста — StatPearls
Непрерывное образование
Гестационный возраст — это ключевая часть данных, используемых поставщиками медицинских услуг для определения того, когда проводить различные скрининговые тесты и оценки плода и матери на протяжении всей беременности. Гестационный возраст можно оценить в любое время во время беременности, и существует несколько способов оценки, каждый из которых требует различного оборудования или навыков и связан с разной степенью точности.Получение более точных оценок гестационного возраста с помощью более совершенных диагностических подходов может инициировать более быстрое лечение беременной пациентки. В этом упражнении описываются многие методы, используемые для правильной оценки гестационного возраста, и подчеркивается роль межпрофессиональной группы в уходе за беременными пациентками.
Цели:
Объяснить, как оценить гестационный возраст с помощью УЗИ.
Опишите несонографические методы оценки гестационного возраста.
Объясните клиническое значение правильной оценки гестационного возраста с помощью ультразвука.
Объясните важность улучшения координации оказания помощи межпрофессиональной командой для оптимизации использования ультразвука для оценки гестационного возраста.
Заработайте кредиты на непрерывное образование (CME / CE) по этой теме.
Введение
Гестационный возраст — это ключевая часть данных, используемых поставщиками медицинских услуг для определения времени проведения различных скрининговых тестов и оценок состояния плода и матери на протяжении всей беременности.Гестационный возраст можно оценить в любое время во время беременности, и существует несколько способов оценки, каждый из которых требует разного оборудования или навыков и с разной степенью точности. Получение более точных оценок гестационного возраста с помощью более совершенных диагностических подходов может инициировать более быстрое лечение беременной пациентки.
Существует множество подходов к оценке гестационного возраста. Перед сонографией практикующим приходилось полагаться на подробные истории болезни и результаты физикального обследования.В частности, важно было определить дату последней известной менструации. Ввод даты последней менструации в различные формулы может дать как предполагаемый срок беременности, так и предполагаемую дату родов. Результаты физикального обследования, такие как определение высоты дна матки, также являются методом оценки гестационного возраста. [1] [2]
Ультразвук стал более точным методом оценки гестационного возраста плода, особенно в первом триместре. Для более точного измерения гестационного возраста используются оценки как трансвагинального, так и трансабдоминального зондов.Трансвагинальный прием более эффективен при беременности в первом триместре. Множественные параметры были описаны с помощью ультразвука для помощи в вычислении гестационного возраста и будут описаны здесь. Кроме того, послеродовые балльные системы, включающие целенаправленные физические и неврологические обследования, также могут дать представление о гестационном возрасте [3] [4].
Анатомия и физиология
Матка — это орган малого таза, который питает развивающийся плод. Примерно через 4 недели после зачатия матка будет увеличиваться в размере примерно на 1 см каждую неделю.Между 4,5 и 5 неделями беременности образуется гестационный мешок или скопление внутриматочной жидкости. Следующее примечательное открытие происходит между 5 и 6 неделями с развитием желточного мешка. Эта структура может сохраняться до 10 недель. Полюс плода с сердечной деятельностью можно обнаружить в период от 5,5 до 6 недель. По истечении этого периода эмбрион развивается с более различимыми органами и анатомическими особенностями. При использовании ультразвука для визуализации анатомии тазовые ориентиры включают мочевой пузырь, стенку матки, полоску влагалища и прямую кишку.Мочевой пузырь обычно расположен кпереди и ниже матки. Стенка мочевого пузыря будет круглой с безэховым (черным) центром, заполненным жидкостью. Размер мочевого пузыря зависит от количества удерживаемой мочи. Матка будет иметь толстую мышечную изоэхогенную (серую) стенку с безэхогенным (черным) центром, по которому можно определить внутриутробную беременность на разных стадиях. Отличить мочевой пузырь от матки можно легко, посмотрев на толщину стенки. Стенка матки значительно толще стенки мочевого пузыря.Полоса влагалища находится позади мочевого пузыря. Прямая кишка будет самой задней круговой структурой на УЗИ органов малого таза с безэховым (черный) или изоэхогенным (серый) центром при исследовании. [5]
Показания
Все беременные пациентки должны иметь гестационный возраст, рассчитанный для безопасного пренатального обследования на протяжении оставшейся части беременности как для матери, так и для плода.
Противопоказания
Специфических противопоказаний к оценке гестационного возраста беременной нет.Однако метод, используемый для оценки гестационного возраста, может не подходить для некоторых пациентов. Трансвагинальное ультразвуковое исследование не следует проводить беременным пациенткам с вагинальным кровотечением и известным предлежанием плаценты, беременным пациенткам с преждевременным разрывом плодных оболочек и пациенткам, которые отказываются от исследования, несмотря на информированное обсуждение. Специфических противопоказаний к трансабдоминальному УЗИ нет; однако сканирование открытой раны было бы неоптимальным для ухода за пациентом и получения изображений.
Оборудование
Ультразвуковой аппарат с фазированной решеткой или криволинейным датчиком для трансабдоминального доступа. Внутриполостный зонд для трансвагинального доступа. [6]
Персонал
Опытный ультрасонограф должен оценить гестационный возраст беременной пациентки. Опыт может включать конкретное практическое обучение у постели больного с инструктором, сертифицированным по УЗИ, курсы или семинары непрерывного медицинского образования или другое обучение по УЗИ. Медицинский работник, выполняющий ультразвуковое исследование у постели больного, должен пройти специальную подготовку по оценке гестационного возраста и чувствовать себя комфортно, оценивая гестационный возраст на основе своего предыдущего опыта и собственной оценки своих возможностей и уровня навыков.Для более точной оценки гестационного возраста беременная пациентка должна пройти обследование у сертифицированного ультразвукового техника.
Препарат
Подготовка к оценке гестационного возраста с помощью ультразвука включает в себя описание процедуры для пациентки, а также рисков и преимуществ использования ультразвука для оценки их беременности. Перед началом лечения необходимо получить согласие пациента. При проведении трансвагинального ультразвукового исследования должен присутствовать соответствующий сопровождающий.На протяжении всей оценки следует учитывать комфорт пациента.
Техника
Пренатальные методы
Несонографические методы определения гестационного возраста
- Правило Нэгеле: Установите дату последней менструации, получив анамнез пациента. С этой даты прибавьте 1 год и 7 дней, затем вычтите 3 месяца. Это приблизительная дата доставки. Дата последней известной менструации даст приблизительную дату начала для возраста плода.[7]
Размер матки: Матка описывается как мягкий шаровидный орган малого таза. Во время беременности матка увеличивается в размерах, чтобы приспособиться к развивающемуся плоду. Примерно на 12 неделе беременности матка становится достаточно большой, чтобы ее можно было пальпировать чуть выше лобкового симфиза. На 16 неделе беременности дно матки можно пальпировать в средней точке между пупком и лобковым симфизом. На 20 неделе беременности глазное дно можно пальпировать на уровне пупка.После 20 недель беременности расстояние между лонным симфизом и высотой дна матки в сантиметрах должно соответствовать неделе беременности.
Сонографические методы определения гестационного возраста
- Свидание в первом триместре: Сонографическое обследование в течение первых 13 недель и 6 дней даст наиболее точную оценку гестационного возраста. Могут использоваться как трансвагинальный, так и трансабдоминальный доступы. Однако трансвагинальный доступ может обеспечить более четкое и точное представление о ранних эмбриональных структурах.Хотя гестационный мешок и желточный мешок являются первыми измеримыми маркерами, видимыми на УЗИ, они плохо коррелируют с гестационным возрастом.
- Длина макушки до крестца (CRL) является наиболее точным измерением, коррелирующим с гестационным возрастом. Используя среднее значение трех измерений, CRL можно определить с помощью штангенциркуля на ультразвуковом аппарате, измеряя прямую линию от внешнего края головного полюса до крупа эмбриона. Это измерение может быть включено в многочисленные проверенные таблицы и формулы, которые хорошо коррелируют с гестационным возрастом.[8]
- Дата второго триместра: Если гестационный возраст не определен в течение первого триместра, для оценки гестационного возраста можно использовать альтернативные сонографические методы. Эти методы обычно не рекомендуются в качестве вариантов первой линии для свиданий, но они более полезны для определения того, находится ли размер плода в пределах нормы. Эти измерения не должны изменять срок беременности или дату родов, если предыдущий CRL был рассчитан в течение первого триместра.
- Бипариетальный диаметр (BPD): Этот биометрический параметр рекомендуется в качестве надежного метода датирования, поскольку он тщательно изучен и хорошо воспроизводится. Методика включает трансабдоминальный доступ с размещением фазированной решетки или криволинейного датчика перпендикулярно теменным костям плода. Свод черепа должен выглядеть как гиперэхогенная (ярко-белая) структура, гладкая и симметричная. БЛД измеряется в плоскости, которая пересекает третий желудочек и таламус.Используя функцию штангенциркуля, курсоры размещаются на внешнем крае проксимального отдела черепа и внутреннем крае дистального отдела черепа. Это значение даст диаметр бипариетального отверстия. [9]
- Окружность головы (HC): Этот биометрический параметр считается хорошей оценкой гестационного возраста, при этом некоторые исследования указывают на превосходство над бипариетальным диаметром. Этот параметр также может быть полезен клинически при оценке нарушений роста. Здесь используется такой же сонографический подход, как и при ПРЛ.Фазированная решетка или криволинейный датчик используется для визуализации плоскости, которая пересекает третий желудочек и таламус. Однако для достижения наибольшего передне-заднего диаметра необходимо визуализировать прозрачную полую перегородку спереди, а тенториальный перерыв — сзади. Мозжечок и боковые желудочки не следует визуализировать в стандартном представлении HC. Штангенциркулем отметьте курсоры на внешних краях свода черепа с двух сторон. Ультразвук должен иметь эллиптический измерительный инструмент, который будет производить измерение периметра свода черепа.[10]
- Длина бедра (FL): Бедро можно визуализировать уже на 10 неделе беременности благодаря его размеру и плотности на УЗИ. Используя фазированную решетку или криволинейный датчик, выровняйте по длинной оси ближайшей бедренной кости. Проксимально визуализируйте головку бедренной кости или большой вертел, а дистально визуализируйте мыщелок бедренной кости. С помощью штангенциркуля измерьте длину диафиза на стыке кости и хряща, стараясь не включать головку бедренной кости, большой вертел или мыщелок бедренной кости.[10]
- Окружность живота (AC): Биометрический параметр труднее измерить, и он менее способен точно предсказать гестационный возраст, чем другие описанные методы. Тем не менее, это может быть полезно для плодов с аномалиями черепа или конечностей, а также для оценки веса плода и определения интервалов роста. Используя фазированную решетку или криволинейный датчик, расположите датчик перпендикулярно брюшной стенке плода и визуализируйте симметричный вид нижних ребер.Этот вид должен быть при максимальном диаметре печени плода. Обратите внимание, желудок плода часто визуализируется на этом уровне. Пупочная часть левой воротной вены в самом коротком виде — еще один отличительный признак правильного расположения. Используя штангенциркуль, получите четыре калибровочные точки вокруг живота по краю кожи, следя за тем, чтобы они не касались грудной клетки. Эллиптический инструмент также можно использовать для вычисления окружности. [10]
- Дата третьего триместра: Если гестационный возраст не был определен в третьем триместре, несколько параметров коррелируют с предполагаемым возрастом и зрелостью плода.Например, эпифизарные очаги окостенения бедренной кости часто отмечаются на 32 неделе. Проксимальные центры окостенения большеберцовой кости визуализируются на 35 неделе. Проксимальные центры окостенения плечевой кости появляются в конце триместра и коррелируют со зрелостью легких плода [11].
Послеродовые методы
- Метод Дубовица: Это исторически стандартный метод определения послеродового гестационного возраста на основе 34 физических и неврологических обследований.Эти оценки делятся на 6 категорий: тон, образцы тона, рефлексы, движения, аномальные признаки и поведение. Баллы выставляются на основе подробных иллюстраций. Более высокие баллы коррелируют с большей зрелостью. Общий балл можно отобразить на графике, который также коррелирует с гестационным возрастом [12].
- Оценка по New Ballard: Эта улучшенная система оценок используется для определения послеродового гестационного возраста у младенцев, недоношенных до 20 недель. Система разделена на 6 компонентов физической зрелости и шесть нервно-мышечных компонентов.Компоненты физической зрелости включают кожу, лануго, подошвенные складки, грудь, ухо / глаз и гениталии. Нервно-мышечные компоненты включают позу, квадратное окно / запястье, отдачу руки, подколенный угол, знак шарфа и пятку к уху. Были созданы подробные иллюстрации, чтобы помочь экзаменатору определить соответствующие баллы, которые коррелируют с гестационным возрастом. Этот экзамен выполняется быстрее и может быть более терпимым для более больных младенцев. [13]
Осложнения
Пренатальные методы
Несонографические методы определения гестационного возраста
- Правило Нэгеле: Это правило предполагает стандартный 28-дневный менструальный цикл с оплодотворением на 14-й день.Однако у многих женщин нерегулярные циклы с изменчивой продолжительностью фолликулярной фазы, влияющей на овуляцию. История последней менструации может быть искажена кровотечением на ранних сроках беременности, использованием гормональных контрацептивов или неправильным напоминанием даты последней менструации. [7]
Размер матки : Этот вывод в первую очередь основан на медицинском осмотре врача. Это может быть связано с материнскими факторами, включая, помимо прочего, ожирение, многоплодную беременность, лейомиому и миому.У матери также может быть ретровертированная матка, которая изменяет нормальные прогрессирующие ориентиры. Индивидуальные навыки и опыт практикующего врача делают результаты менее надежными и воспроизводимыми.
Сонографические методы определения гестационного возраста
- Длина коронки до крестца ( CRL ): Этот параметр становится менее точным для прогнозирования гестационного возраста и даты родов по мере продвижения гестации из-за нормального эмбриона развитие и вариативность в анатомическом положении.Когда CRL превышает 84 мм, BDP служит лучшим индикатором гестационного возраста [8].
- Бипариетальный диаметр (BPD): Этот параметр становится ограниченным после 22 недель беременности из-за нормального биологического развития с вариациями размера и формы плода. Если существует физиологическая или патологическая причина изменения размера и формы черепа, ПРЛ может давать ложные измерения. [9]
- Окружность головы (HC): Этот параметр полезен для определения срока беременности, но перед выполнением измерений необходимо определить несколько ориентиров.Через 22 недели наблюдаются значительные отклонения из-за нормального развития, влияющие на размер и форму [10].
- Длина бедренной кости (FC): При получении этого параметра могут возникнуть множественные ошибки, включая, помимо прочего, неокостеневшие части бедренной кости и невозможность визуализации всей бедренной кости. Это может привести к неправильному расчету гестационного возраста. Средняя длина бедра может отличаться у разных этнических групп или может указывать на патологию. Опять же, этот параметр действительно изменяется после 22 недель из-за нормального биологического развития.[10]
- Окружность живота (AC): Этот параметр имеет большую погрешность для определения срока беременности из-за множества факторов, включая асимметрию живота, изменения с дыханием и движением, а также навыки пользователя. Как и другие параметры, значительная изменчивость наблюдается через 22 недели [10].
- Центры окостенения: Эти параметры не коррелируют напрямую с точным сроком беременности. Наличие этих окостеневших центров скорее является маркером зрелости плода, что проявляется на более поздних сроках беременности.[11]
Послеродовые методы
- Метод Дубовица: Из-за большого количества критериев, необходимых для выполнения исследования, этот метод может быть труднее применять для больных и недоношенных детей. Кроме того, выполнение этого экзамена может занять до 20 минут. Исследования показали, что этот метод имеет тенденцию к завышению срока беременности. [12]
- Оценка по New Ballard: Хотя это обследование выполняется быстрее, исследования показали, что эта система может переоценить гестационный возраст у недоношенных детей.[13]
Клиническая значимость
Ранняя сонография была полезным дополнением к анамнезу и результатам физикального обследования при установлении гестационного возраста. Хотя сонография может визуализировать беременность на разных этапах, этот инструмент необходимо применять надлежащим образом, и следует учитывать определенные ограничения инструмента. Как правило, определение наиболее точного гестационного возраста на как можно более ранней стадии обычно позволяет обеспечить наилучшее медицинское обслуживание как матери, так и плода на протяжении оставшейся части беременности.
Улучшение результатов команды здравоохранения
Важно знать гестационный возраст при всех беременностях, чтобы обеспечить стандарт медицинской помощи как для матери, так и для плода. Комбинация анамнеза, физического осмотра, ранней сонографии в первом триместре и пренатальных оценок имеет важное значение для определения более точного гестационного возраста. В зависимости от того, как далеко продвинулась беременность, могут оказаться более полезными различные методы. Было показано, что ранняя сонография является наиболее полезным предиктором гестационного возраста; однако для определения возраста доступны и другие поздние методы.
Дополнительное образование / Контрольные вопросы
Рисунок
Хронология беременности по неделям и месяцам гестационного возраста. Предоставлено Wikimedia Commons, «Медицинская галерея Микаэля Хэггстрёма, 2014» (общественное достояние)
Рисунок
Диаграмма, показывающая вес при рождении для гестационного возраста. Предоставлено Wikimedia Commons (общественное достояние)
Ссылки
- 1.
- Роберт Питер Дж., Хо Дж. Дж., Валлиапан Дж., Сивасангари С. Измерение высоты дна матки (SFH) у беременных для выявления аномального роста плода.Кокрановская база данных Syst Rev.2015, 8 сентября; (9): CD008136. [Бесплатная статья PMC: PMC6465049] [PubMed: 26346107]
- 2.
- Averbach S, Puri M, Blum M, Rocca C. Датирование беременности с использованием последнего менструального цикла и бимануального осмотра для медикаментозного аборта в аптеках и медицинских центрах Непала. Контрацепция. Октябрь 2018; 98 (4): 296-300. [Бесплатная статья PMC: PMC6139283] [PubMed: 29936150]
- 3.
- van den Heuvel TLA, de Bruijn D, de Korte CL, Ginneken BV. Автоматическое измерение окружности головы плода с помощью 2D ультразвуковых изображений.PLoS One. 2018; 13 (8): e0200412. [Бесплатная статья PMC: PMC6107118] [PubMed: 30138319]
- 4.
- Сасидхаран К., Датта С., Наранг А. Срок действия шкалы Нового Балларда до 7-го дня послеродовой жизни у умеренно недоношенных новорожденных. Arch Dis Child Fetal Neonatal Ed. 2009 Янв; 94 (1): F39-44. [PubMed: 1
79]
- 5.
- Rowling SE, Langer JE, Coleman BG, Nisenbaum HL, Horii SC, Arger PH. Сонография на ранних сроках беременности: зависимость пороговых и дискриминационных значений от частоты трансвагинального датчика.AJR Am J Roentgenol. 1999 апр; 172 (4): 983-8. [PubMed: 10587132]
- 6.
- Grisolia G, Milano K, Pilu G, Banzi C, David C, Gabrielli S, Rizzo N, Morandi R, Bovicelli L. Биометрия ранней беременности с трансвагинальной сонографией. Ультразвуковой акушерский гинекол. 1 ноября 1993 г .; 3 (6): 403-11. [PubMed: 12797241]
- 7.
- Лойтвед, Калифорния, пересмотр правила Флеминга В. Нэгеле. Sex Reprod Healthc. 2016 июн; 8: 100-1. [PubMed: 27179385]
- 8.
- Робинсон Х.П., Флеминг Дж. Э.Критическая оценка измерений «корона-крупа» гидролокатора. Br J Obstet Gynaecol. 1975 сентябрь; 82 (9): 702-10. [PubMed: 1182090]
- 9.
- Hohler CW, Quetel TA. Сравнение длины бедренной кости и бипариетального диаметра на поздних сроках беременности при УЗИ. Am J Obstet Gynecol. 1981, 1 декабря; 141 (7): 759-62. [PubMed: 7315902]
- 10.
- Hadlock FP, Deter RL, Harrist RB, Park SK. Оценка возраста плода: компьютерный анализ нескольких параметров роста плода. Радиология. 1984 Август; 152 (2): 497-501.[PubMed: 6739822]
- 11.
- Benson CB, Doubilet PM. Сонографическое прогнозирование гестационного возраста: точность измерений плода во втором и третьем триместре. AJR Am J Roentgenol. 1991 декабрь; 157 (6): 1275-7. [PubMed: 1950881]
- 12.
- Dubowitz L, Ricciw D, Mercuri E. Неврологическое обследование Dubowitz доношенного новорожденного. Ment Retard Dev Disabil Res Rev.2005; 11 (1): 52-60. [PubMed: 15856443]
- 13.
- Баллард Дж. Л., Хури Дж. К., Ведиг К., Ван Л., Эйлерс-Уолсман Б. Л., Липп Р.Новая оценка Балларда, расширенная за счет включения крайне недоношенных детей. J Pediatr. 1991 сентябрь; 119 (3): 417-23. [PubMed: 1880657]
Оценка гестационного возраста — StatPearls
Непрерывное образование
Гестационный возраст — это ключевая часть данных, используемых поставщиками медицинских услуг для определения того, когда проводить различные скрининговые тесты и оценки плода и матери на протяжении всей беременности. Гестационный возраст можно оценить в любое время во время беременности, и существует несколько способов оценки, каждый из которых требует различного оборудования или навыков и связан с разной степенью точности.Получение более точных оценок гестационного возраста с помощью более совершенных диагностических подходов может инициировать более быстрое лечение беременной пациентки. В этом упражнении описываются многие методы, используемые для правильной оценки гестационного возраста, и подчеркивается роль межпрофессиональной группы в уходе за беременными пациентками.
Цели:
Объяснить, как оценить гестационный возраст с помощью УЗИ.
Опишите несонографические методы оценки гестационного возраста.
Объясните клиническое значение правильной оценки гестационного возраста с помощью ультразвука.
Объясните важность улучшения координации оказания помощи межпрофессиональной командой для оптимизации использования ультразвука для оценки гестационного возраста.
Заработайте кредиты на непрерывное образование (CME / CE) по этой теме.
Введение
Гестационный возраст — это ключевая часть данных, используемых поставщиками медицинских услуг для определения времени проведения различных скрининговых тестов и оценок состояния плода и матери на протяжении всей беременности.Гестационный возраст можно оценить в любое время во время беременности, и существует несколько способов оценки, каждый из которых требует разного оборудования или навыков и с разной степенью точности. Получение более точных оценок гестационного возраста с помощью более совершенных диагностических подходов может инициировать более быстрое лечение беременной пациентки.
Существует множество подходов к оценке гестационного возраста. Перед сонографией практикующим приходилось полагаться на подробные истории болезни и результаты физикального обследования.В частности, важно было определить дату последней известной менструации. Ввод даты последней менструации в различные формулы может дать как предполагаемый срок беременности, так и предполагаемую дату родов. Результаты физикального обследования, такие как определение высоты дна матки, также являются методом оценки гестационного возраста. [1] [2]
Ультразвук стал более точным методом оценки гестационного возраста плода, особенно в первом триместре. Для более точного измерения гестационного возраста используются оценки как трансвагинального, так и трансабдоминального зондов.Трансвагинальный прием более эффективен при беременности в первом триместре. Множественные параметры были описаны с помощью ультразвука для помощи в вычислении гестационного возраста и будут описаны здесь. Кроме того, послеродовые балльные системы, включающие целенаправленные физические и неврологические обследования, также могут дать представление о гестационном возрасте [3] [4].
Анатомия и физиология
Матка — это орган малого таза, который питает развивающийся плод. Примерно через 4 недели после зачатия матка будет увеличиваться в размере примерно на 1 см каждую неделю.Между 4,5 и 5 неделями беременности образуется гестационный мешок или скопление внутриматочной жидкости. Следующее примечательное открытие происходит между 5 и 6 неделями с развитием желточного мешка. Эта структура может сохраняться до 10 недель. Полюс плода с сердечной деятельностью можно обнаружить в период от 5,5 до 6 недель. По истечении этого периода эмбрион развивается с более различимыми органами и анатомическими особенностями. При использовании ультразвука для визуализации анатомии тазовые ориентиры включают мочевой пузырь, стенку матки, полоску влагалища и прямую кишку.Мочевой пузырь обычно расположен кпереди и ниже матки. Стенка мочевого пузыря будет круглой с безэховым (черным) центром, заполненным жидкостью. Размер мочевого пузыря зависит от количества удерживаемой мочи. Матка будет иметь толстую мышечную изоэхогенную (серую) стенку с безэхогенным (черным) центром, по которому можно определить внутриутробную беременность на разных стадиях. Отличить мочевой пузырь от матки можно легко, посмотрев на толщину стенки. Стенка матки значительно толще стенки мочевого пузыря.Полоса влагалища находится позади мочевого пузыря. Прямая кишка будет самой задней круговой структурой на УЗИ органов малого таза с безэховым (черный) или изоэхогенным (серый) центром при исследовании. [5]
Показания
Все беременные пациентки должны иметь гестационный возраст, рассчитанный для безопасного пренатального обследования на протяжении оставшейся части беременности как для матери, так и для плода.
Противопоказания
Специфических противопоказаний к оценке гестационного возраста беременной нет.Однако метод, используемый для оценки гестационного возраста, может не подходить для некоторых пациентов. Трансвагинальное ультразвуковое исследование не следует проводить беременным пациенткам с вагинальным кровотечением и известным предлежанием плаценты, беременным пациенткам с преждевременным разрывом плодных оболочек и пациенткам, которые отказываются от исследования, несмотря на информированное обсуждение. Специфических противопоказаний к трансабдоминальному УЗИ нет; однако сканирование открытой раны было бы неоптимальным для ухода за пациентом и получения изображений.
Оборудование
Ультразвуковой аппарат с фазированной решеткой или криволинейным датчиком для трансабдоминального доступа. Внутриполостный зонд для трансвагинального доступа. [6]
Персонал
Опытный ультрасонограф должен оценить гестационный возраст беременной пациентки. Опыт может включать конкретное практическое обучение у постели больного с инструктором, сертифицированным по УЗИ, курсы или семинары непрерывного медицинского образования или другое обучение по УЗИ. Медицинский работник, выполняющий ультразвуковое исследование у постели больного, должен пройти специальную подготовку по оценке гестационного возраста и чувствовать себя комфортно, оценивая гестационный возраст на основе своего предыдущего опыта и собственной оценки своих возможностей и уровня навыков.Для более точной оценки гестационного возраста беременная пациентка должна пройти обследование у сертифицированного ультразвукового техника.
Препарат
Подготовка к оценке гестационного возраста с помощью ультразвука включает в себя описание процедуры для пациентки, а также рисков и преимуществ использования ультразвука для оценки их беременности. Перед началом лечения необходимо получить согласие пациента. При проведении трансвагинального ультразвукового исследования должен присутствовать соответствующий сопровождающий.На протяжении всей оценки следует учитывать комфорт пациента.
Техника
Пренатальные методы
Несонографические методы определения гестационного возраста
- Правило Нэгеле: Установите дату последней менструации, получив анамнез пациента. С этой даты прибавьте 1 год и 7 дней, затем вычтите 3 месяца. Это приблизительная дата доставки. Дата последней известной менструации даст приблизительную дату начала для возраста плода.[7]
Размер матки: Матка описывается как мягкий шаровидный орган малого таза. Во время беременности матка увеличивается в размерах, чтобы приспособиться к развивающемуся плоду. Примерно на 12 неделе беременности матка становится достаточно большой, чтобы ее можно было пальпировать чуть выше лобкового симфиза. На 16 неделе беременности дно матки можно пальпировать в средней точке между пупком и лобковым симфизом. На 20 неделе беременности глазное дно можно пальпировать на уровне пупка.После 20 недель беременности расстояние между лонным симфизом и высотой дна матки в сантиметрах должно соответствовать неделе беременности.
Сонографические методы определения гестационного возраста
- Свидание в первом триместре: Сонографическое обследование в течение первых 13 недель и 6 дней даст наиболее точную оценку гестационного возраста. Могут использоваться как трансвагинальный, так и трансабдоминальный доступы. Однако трансвагинальный доступ может обеспечить более четкое и точное представление о ранних эмбриональных структурах.Хотя гестационный мешок и желточный мешок являются первыми измеримыми маркерами, видимыми на УЗИ, они плохо коррелируют с гестационным возрастом.
- Длина макушки до крестца (CRL) является наиболее точным измерением, коррелирующим с гестационным возрастом. Используя среднее значение трех измерений, CRL можно определить с помощью штангенциркуля на ультразвуковом аппарате, измеряя прямую линию от внешнего края головного полюса до крупа эмбриона. Это измерение может быть включено в многочисленные проверенные таблицы и формулы, которые хорошо коррелируют с гестационным возрастом.[8]
- Дата второго триместра: Если гестационный возраст не определен в течение первого триместра, для оценки гестационного возраста можно использовать альтернативные сонографические методы. Эти методы обычно не рекомендуются в качестве вариантов первой линии для свиданий, но они более полезны для определения того, находится ли размер плода в пределах нормы. Эти измерения не должны изменять срок беременности или дату родов, если предыдущий CRL был рассчитан в течение первого триместра.
- Бипариетальный диаметр (BPD): Этот биометрический параметр рекомендуется в качестве надежного метода датирования, поскольку он тщательно изучен и хорошо воспроизводится. Методика включает трансабдоминальный доступ с размещением фазированной решетки или криволинейного датчика перпендикулярно теменным костям плода. Свод черепа должен выглядеть как гиперэхогенная (ярко-белая) структура, гладкая и симметричная. БЛД измеряется в плоскости, которая пересекает третий желудочек и таламус.Используя функцию штангенциркуля, курсоры размещаются на внешнем крае проксимального отдела черепа и внутреннем крае дистального отдела черепа. Это значение даст диаметр бипариетального отверстия. [9]
- Окружность головы (HC): Этот биометрический параметр считается хорошей оценкой гестационного возраста, при этом некоторые исследования указывают на превосходство над бипариетальным диаметром. Этот параметр также может быть полезен клинически при оценке нарушений роста. Здесь используется такой же сонографический подход, как и при ПРЛ.Фазированная решетка или криволинейный датчик используется для визуализации плоскости, которая пересекает третий желудочек и таламус. Однако для достижения наибольшего передне-заднего диаметра необходимо визуализировать прозрачную полую перегородку спереди, а тенториальный перерыв — сзади. Мозжечок и боковые желудочки не следует визуализировать в стандартном представлении HC. Штангенциркулем отметьте курсоры на внешних краях свода черепа с двух сторон. Ультразвук должен иметь эллиптический измерительный инструмент, который будет производить измерение периметра свода черепа.[10]
- Длина бедра (FL): Бедро можно визуализировать уже на 10 неделе беременности благодаря его размеру и плотности на УЗИ. Используя фазированную решетку или криволинейный датчик, выровняйте по длинной оси ближайшей бедренной кости. Проксимально визуализируйте головку бедренной кости или большой вертел, а дистально визуализируйте мыщелок бедренной кости. С помощью штангенциркуля измерьте длину диафиза на стыке кости и хряща, стараясь не включать головку бедренной кости, большой вертел или мыщелок бедренной кости.[10]
- Окружность живота (AC): Биометрический параметр труднее измерить, и он менее способен точно предсказать гестационный возраст, чем другие описанные методы. Тем не менее, это может быть полезно для плодов с аномалиями черепа или конечностей, а также для оценки веса плода и определения интервалов роста. Используя фазированную решетку или криволинейный датчик, расположите датчик перпендикулярно брюшной стенке плода и визуализируйте симметричный вид нижних ребер.Этот вид должен быть при максимальном диаметре печени плода. Обратите внимание, желудок плода часто визуализируется на этом уровне. Пупочная часть левой воротной вены в самом коротком виде — еще один отличительный признак правильного расположения. Используя штангенциркуль, получите четыре калибровочные точки вокруг живота по краю кожи, следя за тем, чтобы они не касались грудной клетки. Эллиптический инструмент также можно использовать для вычисления окружности. [10]
- Дата третьего триместра: Если гестационный возраст не был определен в третьем триместре, несколько параметров коррелируют с предполагаемым возрастом и зрелостью плода.Например, эпифизарные очаги окостенения бедренной кости часто отмечаются на 32 неделе. Проксимальные центры окостенения большеберцовой кости визуализируются на 35 неделе. Проксимальные центры окостенения плечевой кости появляются в конце триместра и коррелируют со зрелостью легких плода [11].
Послеродовые методы
- Метод Дубовица: Это исторически стандартный метод определения послеродового гестационного возраста на основе 34 физических и неврологических обследований.Эти оценки делятся на 6 категорий: тон, образцы тона, рефлексы, движения, аномальные признаки и поведение. Баллы выставляются на основе подробных иллюстраций. Более высокие баллы коррелируют с большей зрелостью. Общий балл можно отобразить на графике, который также коррелирует с гестационным возрастом [12].
- Оценка по New Ballard: Эта улучшенная система оценок используется для определения послеродового гестационного возраста у младенцев, недоношенных до 20 недель. Система разделена на 6 компонентов физической зрелости и шесть нервно-мышечных компонентов.Компоненты физической зрелости включают кожу, лануго, подошвенные складки, грудь, ухо / глаз и гениталии. Нервно-мышечные компоненты включают позу, квадратное окно / запястье, отдачу руки, подколенный угол, знак шарфа и пятку к уху. Были созданы подробные иллюстрации, чтобы помочь экзаменатору определить соответствующие баллы, которые коррелируют с гестационным возрастом. Этот экзамен выполняется быстрее и может быть более терпимым для более больных младенцев. [13]
Осложнения
Пренатальные методы
Несонографические методы определения гестационного возраста
- Правило Нэгеле: Это правило предполагает стандартный 28-дневный менструальный цикл с оплодотворением на 14-й день.Однако у многих женщин нерегулярные циклы с изменчивой продолжительностью фолликулярной фазы, влияющей на овуляцию. История последней менструации может быть искажена кровотечением на ранних сроках беременности, использованием гормональных контрацептивов или неправильным напоминанием даты последней менструации. [7]
Размер матки : Этот вывод в первую очередь основан на медицинском осмотре врача. Это может быть связано с материнскими факторами, включая, помимо прочего, ожирение, многоплодную беременность, лейомиому и миому.У матери также может быть ретровертированная матка, которая изменяет нормальные прогрессирующие ориентиры. Индивидуальные навыки и опыт практикующего врача делают результаты менее надежными и воспроизводимыми.
Сонографические методы определения гестационного возраста
- Длина коронки до крестца ( CRL ): Этот параметр становится менее точным для прогнозирования гестационного возраста и даты родов по мере продвижения гестации из-за нормального эмбриона развитие и вариативность в анатомическом положении.Когда CRL превышает 84 мм, BDP служит лучшим индикатором гестационного возраста [8].
- Бипариетальный диаметр (BPD): Этот параметр становится ограниченным после 22 недель беременности из-за нормального биологического развития с вариациями размера и формы плода. Если существует физиологическая или патологическая причина изменения размера и формы черепа, ПРЛ может давать ложные измерения. [9]
- Окружность головы (HC): Этот параметр полезен для определения срока беременности, но перед выполнением измерений необходимо определить несколько ориентиров.Через 22 недели наблюдаются значительные отклонения из-за нормального развития, влияющие на размер и форму [10].
- Длина бедренной кости (FC): При получении этого параметра могут возникнуть множественные ошибки, включая, помимо прочего, неокостеневшие части бедренной кости и невозможность визуализации всей бедренной кости. Это может привести к неправильному расчету гестационного возраста. Средняя длина бедра может отличаться у разных этнических групп или может указывать на патологию. Опять же, этот параметр действительно изменяется после 22 недель из-за нормального биологического развития.[10]
- Окружность живота (AC): Этот параметр имеет большую погрешность для определения срока беременности из-за множества факторов, включая асимметрию живота, изменения с дыханием и движением, а также навыки пользователя. Как и другие параметры, значительная изменчивость наблюдается через 22 недели [10].
- Центры окостенения: Эти параметры не коррелируют напрямую с точным сроком беременности. Наличие этих окостеневших центров скорее является маркером зрелости плода, что проявляется на более поздних сроках беременности.[11]
Послеродовые методы
- Метод Дубовица: Из-за большого количества критериев, необходимых для выполнения исследования, этот метод может быть труднее применять для больных и недоношенных детей. Кроме того, выполнение этого экзамена может занять до 20 минут. Исследования показали, что этот метод имеет тенденцию к завышению срока беременности. [12]
- Оценка по New Ballard: Хотя это обследование выполняется быстрее, исследования показали, что эта система может переоценить гестационный возраст у недоношенных детей.[13]
Клиническая значимость
Ранняя сонография была полезным дополнением к анамнезу и результатам физикального обследования при установлении гестационного возраста. Хотя сонография может визуализировать беременность на разных этапах, этот инструмент необходимо применять надлежащим образом, и следует учитывать определенные ограничения инструмента. Как правило, определение наиболее точного гестационного возраста на как можно более ранней стадии обычно позволяет обеспечить наилучшее медицинское обслуживание как матери, так и плода на протяжении оставшейся части беременности.
Улучшение результатов команды здравоохранения
Важно знать гестационный возраст при всех беременностях, чтобы обеспечить стандарт медицинской помощи как для матери, так и для плода. Комбинация анамнеза, физического осмотра, ранней сонографии в первом триместре и пренатальных оценок имеет важное значение для определения более точного гестационного возраста. В зависимости от того, как далеко продвинулась беременность, могут оказаться более полезными различные методы. Было показано, что ранняя сонография является наиболее полезным предиктором гестационного возраста; однако для определения возраста доступны и другие поздние методы.
Дополнительное образование / Контрольные вопросы
Рисунок
Хронология беременности по неделям и месяцам гестационного возраста. Предоставлено Wikimedia Commons, «Медицинская галерея Микаэля Хэггстрёма, 2014» (общественное достояние)
Рисунок
Диаграмма, показывающая вес при рождении для гестационного возраста. Предоставлено Wikimedia Commons (общественное достояние)
Ссылки
- 1.
- Роберт Питер Дж., Хо Дж. Дж., Валлиапан Дж., Сивасангари С. Измерение высоты дна матки (SFH) у беременных для выявления аномального роста плода.Кокрановская база данных Syst Rev.2015, 8 сентября; (9): CD008136. [Бесплатная статья PMC: PMC6465049] [PubMed: 26346107]
- 2.
- Averbach S, Puri M, Blum M, Rocca C. Датирование беременности с использованием последнего менструального цикла и бимануального осмотра для медикаментозного аборта в аптеках и медицинских центрах Непала. Контрацепция. Октябрь 2018; 98 (4): 296-300. [Бесплатная статья PMC: PMC6139283] [PubMed: 29936150]
- 3.
- van den Heuvel TLA, de Bruijn D, de Korte CL, Ginneken BV. Автоматическое измерение окружности головы плода с помощью 2D ультразвуковых изображений.PLoS One. 2018; 13 (8): e0200412. [Бесплатная статья PMC: PMC6107118] [PubMed: 30138319]
- 4.
- Сасидхаран К., Датта С., Наранг А. Срок действия шкалы Нового Балларда до 7-го дня послеродовой жизни у умеренно недоношенных новорожденных. Arch Dis Child Fetal Neonatal Ed. 2009 Янв; 94 (1): F39-44. [PubMed: 1
79]
- 5.
- Rowling SE, Langer JE, Coleman BG, Nisenbaum HL, Horii SC, Arger PH. Сонография на ранних сроках беременности: зависимость пороговых и дискриминационных значений от частоты трансвагинального датчика.AJR Am J Roentgenol. 1999 апр; 172 (4): 983-8. [PubMed: 10587132]
- 6.
- Grisolia G, Milano K, Pilu G, Banzi C, David C, Gabrielli S, Rizzo N, Morandi R, Bovicelli L. Биометрия ранней беременности с трансвагинальной сонографией. Ультразвуковой акушерский гинекол. 1 ноября 1993 г .; 3 (6): 403-11. [PubMed: 12797241]
- 7.
- Лойтвед, Калифорния, пересмотр правила Флеминга В. Нэгеле. Sex Reprod Healthc. 2016 июн; 8: 100-1. [PubMed: 27179385]
- 8.
- Робинсон Х.П., Флеминг Дж. Э.Критическая оценка измерений «корона-крупа» гидролокатора. Br J Obstet Gynaecol. 1975 сентябрь; 82 (9): 702-10. [PubMed: 1182090]
- 9.
- Hohler CW, Quetel TA. Сравнение длины бедренной кости и бипариетального диаметра на поздних сроках беременности при УЗИ. Am J Obstet Gynecol. 1981, 1 декабря; 141 (7): 759-62. [PubMed: 7315902]
- 10.
- Hadlock FP, Deter RL, Harrist RB, Park SK. Оценка возраста плода: компьютерный анализ нескольких параметров роста плода. Радиология. 1984 Август; 152 (2): 497-501.[PubMed: 6739822]
- 11.
- Benson CB, Doubilet PM. Сонографическое прогнозирование гестационного возраста: точность измерений плода во втором и третьем триместре. AJR Am J Roentgenol. 1991 декабрь; 157 (6): 1275-7. [PubMed: 1950881]
- 12.
- Dubowitz L, Ricciw D, Mercuri E. Неврологическое обследование Dubowitz доношенного новорожденного. Ment Retard Dev Disabil Res Rev.2005; 11 (1): 52-60. [PubMed: 15856443]
- 13.
- Баллард Дж. Л., Хури Дж. К., Ведиг К., Ван Л., Эйлерс-Уолсман Б. Л., Липп Р.Новая оценка Балларда, расширенная за счет включения крайне недоношенных детей. J Pediatr. 1991 сентябрь; 119 (3): 417-23. [PubMed: 1880657]
Матка во время беременности — функции, положение, размер и др.
Последнее обновление
Матка — динамичный женский репродуктивный орган грушевидной формы, расположенный в тазу между мочевым пузырем и прямой кишкой. Средние размеры составляют примерно 8 см в длину, 5 см в ширину и 4 см в толщину, а средний объем составляет от 80 до 200 мл.Вместе с другими жизненно важными органами репродуктивной системы матка играет важную роль в воспроизводстве, менструации, имплантации зиготы, беременности, родах и родах. Это происходит под влиянием гормональной среды в организме, которая адаптируется к различным этапам репродуктивной жизни женщины.
Что такое матка и как она работает?
Матка делится на 3 основные части: дно, тело и шейку матки. Чтобы понять это, представьте грушу вверх ногами.Верхняя шаровидная, толстая часть — это глазное дно, нижняя узкая, слегка трубчатая часть — это шейка матки, а между ними — тело. Матка имеет два рукава, по одному с каждой стороны на стыке дна и тела, называемого фаллопиевыми трубами.
Яичник — это особая структура, производящая яйцеклетку или яйцеклетку. Ваш яичник начинает производить яйцеклетки еще до рождения, но созревание и высвобождение этих яйцеклеток начинается после начала полового созревания или менструации. Каждый месяц любой из яичников выпускает одну яйцеклетку, которая захватывается фимбриями и проходит через маточную трубу, чтобы достичь полости матки или внутренней части матки.Затем он встречается со спермой (если у вас был незащищенный секс).
Где яйцеклетка встречается со сперматозоидом? Миллионы сперматозоидов, эякулирующих во влагалище во время незащищенного полового акта, проходят через шейку матки, поднимаются по телу и встречаются с яйцеклеткой в маточной трубе, где один счастливый сперматозоид попадает в яйцеклетку и оплодотворяет ее. Это приводит к образованию зиготы, которая затем разовьется в плод.
Как работает матка?
Очень интересно посмотреть, как функционирует матка.Матка внутри полая и имеет стенку толщиной в 3 слоя. Самый внешний слой — это очень тонкий слой, который образует оболочку или оболочку. Средний слой — это толстый слой мышц, который составляет основную массу. Он придает прочность стенке матки и способен расширяться, чтобы приспособиться к растущему ребенку, и сокращаться, чтобы вытолкнуть ребенка во время родов.
Внутренняя тонкая выстилка железы называется эндометрием. Это самый активный слой, реагирующий на все гормональные изменения и узкоспециализированный.Он формируется каждый месяц и готовится к зачатию и беременности, ожидая прибытия оплодотворенной яйцеклетки и имплантации в нее, чтобы начать процесс создания красивого ребенка. Однако большую часть месяцев после полового созревания он получает неоплодотворенное яйцо. В такой ситуации внутренняя оболочка проливается кровью, и это называется менструациями, а весь этот цикл называется менструальным циклом
.
Когда оплодотворенная яйцеклетка попадает в организм, она имплантируется в эндометрий.Теперь он вырастет, образуя плаценту и эмбрион. Плацента образует связи с маточными кровеносными сосудами, обеспечивая питание эмбриона через пуповину. В то время как это происходит, матка посылает в мозг сигналы для изменения выработки гормона, так что любые дальнейшие выбросы яйцеклеток (то есть овуляция) прекращаются, и это временно прекращает менструальный цикл, тем самым подтверждая вашу беременность.
Матка имеет богатую сеть кровеносных сосудов и нервов. Нервы несут ответственность за боль из-за сокращения среднего мышечного слоя во время менструации и во время родов.
Функция матки при беременности
Беременность — сложный процесс, требующий хорошей ниши. Существует взаимодействие различных гормонов и химических медиаторов, выделяемых мозгом и маткой, которые должны быть идеально синхронизированы для зачатия и поддержания беременности. Эти факторы включают:
Во время беременности матка предоставляет пространство и подходящую среду, называемую амниотическим мешком (мешок с водой, наполненный околоплодными водами), для комфортного роста плода.
- Соединяет мать и ребенка
Матка образует связь между матерью и ребенком через плаценту и пуповину, не только обеспечивая необходимое питание и кислород, но также удаляя продукты жизнедеятельности и очищая кровь плода до тех пор, пока органы плода не вступят во владение.
Благодаря обратной связи матки мозг регулирует гормоны на протяжении всей беременности, чтобы матка находилась в расслабленном состоянии. При доношенных сроках матка посылает в мозг сигнал обратной связи о том, что ребенок готов к самому ожидаемому моменту, и именно тогда гормоны меняются, и матка начинает сокращаться в начале родов.
Роды полностью зависят от эффективного сокращения и сокращения мышечных волокон матки. Постепенно ребенок сдавливается, частота и сила сокращений возрастают.
По завершении родов матка сокращается и становится твердым маленьким клубком. Он разработан таким образом, чтобы уменьшить кровотечение и вернуться в небеременное состояние.
Изменения, которые происходят с маткой во время беременности
Природа прекрасно заботится обо всех адаптациях, необходимых материнскому организму для здоровой беременности. Изменения касаются структуры (анатомические изменения) и функции (физиологические изменения) не только репродуктивных органов, но и всех других систем организма.Это адаптация матери к возрастающим требованиям растущего плода.
1. Изменения в позиции
Матка претерпевает огромные изменения во время беременности, оказывая значительное влияние на организм в целом, изменяя и другие системы органов. Многие из этих изменений необходимы для поддержания беременности, в то время как другие являются просто побочными эффектами. Эти изменения могут причинить матери дискомфорт.
Нормальное перевернутое положение (сгибание матки вперед на себя) преувеличено до 8 недель.Увеличенная матка лежит на мочевом пузыре, что делает его неспособным наполниться до своей обычной емкости, и, следовательно, наблюдается учащение мочеиспускания на ранних сроках беременности. После этого он становится прямоходящим и в ближайшем будущем удерживается прямо напротив позвоночника благодаря хорошему тонусу мышц брюшного пресса.
2. Размер матки при беременности
Размер матки постепенно и неуклонно увеличивается от нормальных 7 x 5 x 3 см до более крупных 35 x 25 x 22 см. Увеличение размера примерно в 5-6 раз.
Размер в первом триместре
В первом триместре матка размером с грейпфрут начинает вырастать из таза, хотя все еще находится внутри него. Обычно это примерно 12-недельный этап.
Размер во втором триместре
Во втором триместре матка вырастает примерно до размеров папайи и больше не помещается в таз, а находится где-то между пупком и грудью.
Размер в третьем триместре
Примерно в третьем триместре матка имеет форму арбуза и простирается от грудной клетки до лобковой области.
Размер после беременности
После беременности матка возвращается к своей первоначальной форме внутри таза, и этот процесс называется инволюцией и занимает около 6 недель.
3. Измерение матки
Матку нельзя измерить до 12 недель беременности, так как она расположена в полости таза. По прошествии 12 недель он начинает превращаться в орган брюшной полости, когда можно пальпировать дно матки. Во время беременности неделя за неделей будет увеличиваться высота дна матки.Это полезно для наблюдения за ростом плода и объемом околоплодных вод. Примерно расстояние между лобковой костью и глазным дном в сантиметрах коррелирует с неделей беременности до 34 недель. Обследование проводится в положении лежа, ноги сложены в коленях, живот расслаблен.
Обследующий пытается нащупать глазное дно боковыми сторонами ладони. Ориентировочно, через 12–14 недель следует прощупывать глазное дно чуть выше лобковой кости. В 20–22 недели это будет ощущаться на флоте.И примерно на 34-36 неделе он должен достичь верхней части живота или эпигастральной области. Если матка не достигла желаемой высоты в эту конкретную неделю, это означает, что она либо мала для возраста ребенка, либо объем околоплодных вод низкий.
Другой способ измерения с большей точностью — метод ультразвукового исследования, который определяет размер с помощью звуковых волн.
4. Изменения в матке во время беременности
Рост матки происходит из-за плода, а также из-за увеличения фактического содержания тканей и кровеносных сосудов в матке.Соответственно размеры матки изменятся следующим образом:
— Вес: 20-кратное увеличение веса матки (50 → 1000 грамм)
— Объем: 1000-кратное увеличение (4 → 4000 мл)
— Расположение: матка, которая является строго тазовым органом до 12 недель, начинает превращаться в брюшную полость
— Кровоток: 10-кратное увеличение (50 → 500 мл / мин)
— Форма: Его форма меняется с удлиненной на овальную к 2-му месяцу, на 12 недель округляется, затем снова через овальную к удлиненной к сроку.
Проблемы с маткой во время беременности
Существует широкий спектр аномалий матки, которые могут повлиять на исход беременности, с простыми отклонениями от нормы на одном конце спектра и грубыми аномалиями, влияющими на функционирование матки на другом конце. Некоторые из них являются врожденными дефектами, а некоторые маточные проблемы могут быть приобретенными.
Патологии матки при беременности
Некоторые распространенные врожденные пороки развития матки включают:
| Имя | Частота встречаемости среди опрошенных женщин | Состояние |
| Единороговая матка | 5% | Здесь матка сформирована наполовину или наполовину в размере, что чрезвычайно затрудняет наступление беременности |
| didelphyis матки | 11% | Порок развития, при котором не происходит сращения мюллерова протоков.Это приводит к появлению двойных щелей, затрудняющих беременность. |
| Двурогая матка | 39% | Наиболее частая форма аномалии, при которой имеется двойная матка с единственным влагалищем или шейкой матки |
| Перегородка матки | 34% | Частичная или неполная продольная перегородка полости матки |
| дугообразная | 7% | Незначительное отклонение от нормально развитой матки |
| Гипопластический | 4% | Маленькая и неправильно сформированная матка, а в некоторых случаях матка вообще отсутствует. |
Другие распространенные приобретенные аномалии матки:
1. Несостоятельность шейки матки
В этом случае шейное отверстие или отверстия не могут оставаться закрытыми. В результате это может привести к выкидышу на ранних сроках беременности или преждевременным родам, если они приближаются к дате родов. Вы почувствуете вагинальное кровотечение или преждевременные схватки.
Лечится шейным закрытием; как следует из названия, это окружающий шов, который накладывают на шейку матки до полного срока, чтобы она оставалась закрытой.
2. Синехии матки — Синдром Ашермана
Обычно возникает в результате разрушения больших участков эндометрия во время процедуры D&C (дилатация и выскабливание). Это образует внутриматочные спайки, которые могут вызвать бесплодие у женщин
3. Лейомиома матки (миома матки)
Незлокачественные новообразования в матке женщины, которые в крайних случаях могут привести к увеличению размера матки.
4. Аномальное положение тела матки во время беременности:
Может быть 4-х типов —
- Антефлексия: Матка обычно слегка антефлексия. Как относительно свободно плавающий орган, матка обычно имеет тенденцию немного сгибаться вперед в брюшной полости. В течение первых недель беременности степень этого наклона вперед в некоторой степени увеличивается. Однако у некоторых женщин матка может иметь неестественное сгибание, так что иногда она давит на мочевой пузырь.Такая сильно смещенная матка может препятствовать надлежащей передаче схваток и может вызвать трудные и / или отсроченные роды.
- Ретрофлексия: В этом случае матка изогнута назад по направлению к позвоночнику. В этом случае он обычно давит на прямую кишку. Симптомы включают дискомфорт в животе, давление в области таза и болезненный секс. Если тяжело, могут возникнуть тяжелые роды.
- Саккуляция: Постоянное защемление матки тазом во время беременности.Это может привести к обширному расширению нижней части матки для размещения плода.
- Перекрут матки: Во время беременности матка вращается вокруг своей оси (в основном по часовой стрелке, редко против часовой стрелки). Небольшая степень вращения — это нормально. Но в некоторых редких случаях это вращение может быть больше 45 градусов. Это называется перекрут матки. Зарегистрированы случаи поворота до 720 градусов. Могут наблюдаться сопутствующие симптомы, такие как затрудненные роды, жалобы со стороны кишечника или мочеиспускания, боль в животе и вагинальное кровотечение.Сообщается об осложнениях как у матери, так и у плода.
Как аномалия матки влияет на вашу беременность?
Аномалии матки, если они не легкие, могут оказать значительное негативное влияние на беременность. Вот некоторые из распространенных осложнений, возникающих при аномалии матки:
- Бесплодие
- Выкидыш в первом и втором триместре
- Неправильное предлежание (состояние, при котором наблюдается неправильное положение плода)
- Ограничение роста плода, гибель плода (приводящая к мертворождению)
- Преждевременные роды из-за преждевременного разрыва плодных оболочек
- Повышенный риск внематочной беременности, состояния, при котором эмбрион внедряется вне матки, обычно в маточные трубы
- Боль в матке на ранних сроках беременности
- Проблемы с почками: 40 процентов женщин с единорогами матки могут иметь почечные (связанные с почками) аномалии, и необходимо обследование на предмет их выявления.
Советы по сохранению здоровья матки во время беременности
Здоровая матка — здоровая беременность. Ниже приведены некоторые общие рекомендации:
1. Работа
При отсутствии осложнений большинство женщин могут продолжать работать до начала родов (Американская академия педиатрии и Американский колледж акушеров и гинекологов, 2012). Следует избегать любых занятий, которые подвергают беременную женщину серьезным физическим нагрузкам.В идеале не следует продолжать работу или отдых до тех пор, пока не появится чрезмерная усталость. Следует обеспечить адекватный отдых, особенно в сложном случае или если у женщины были осложнения во время предыдущей беременности.
2. Упражнение
Как правило, беременным женщинам не нужно ограничивать физические упражнения, если они не чрезмерно утомляются и не рискуют получить травму. Если не указано врачом, беременных женщин следует поощрять к регулярным физическим нагрузкам средней интенсивности в течение 30 минут или более в день.
3. Потребление морепродуктов
Почти вся рыба и моллюски содержат следовые количества ртути. Поэтому беременным и кормящим женщинам рекомендуется избегать употребления определенных видов рыбы с потенциально высоким уровнем метилртути. К ним относятся акула, рыба-меч, королевская макрель и черепичная рыба. Беременным женщинам рекомендуется употреблять не более 12 унций или двух порций консервированного тунца в неделю и не более 6 унций альбакора или «белого» тунца.
4. Путешествие
Американский колледж акушеров и гинекологов (2010) сформулировал рекомендации по использованию автомобильных удерживающих устройств во время беременности.
- Следует поощрять женщин носить правильно расположенные трехточечные ограничители (ремни безопасности) на протяжении всей беременности во время езды в автомобиле.
- Поясная часть удерживающего ремня должна располагаться под животом и поперек верхней части бедер.
- Ремень должен удобно прилегать.
- Плечевой ремень также должен быть надежно закреплен между грудями. По имеющейся информации нельзя отключать подушки безопасности, когда в машине находится беременная женщина.
- При отсутствии акушерских или медицинских осложнений беременные женщины могут безопасно путешествовать на самолете до 36 недель беременности. Существенные риски при поездках, особенно за границу, связаны с приобретением инфекционных заболеваний и развитием осложнений из-за отсутствия необходимых ресурсов. Убедитесь, что вы хорошо осведомлены об этом, прежде чем решите отправиться в путешествие за границу.
5. Коитус
У здоровых беременных половой акт обычно не причиняет вреда.Но его следует избегать всякий раз, когда возникает угроза прерывания беременности, предлежания плаценты или преждевременных родов. Вредности полового акта на поздних сроках беременности не выявлено. Однако в отчете о случае описана летальная воздушная эмболия на поздних сроках беременности в результате вдувания воздуха во влагалище во время орально-вагинального полового акта. Действовать с осторожностью.
6. Иммунизация
Большинство вакцин противопоказаны во время беременности и не являются рутинной вакциной, за исключением пред- или постконтактной профилактики у матерей из группы высокого риска.Но настоятельно рекомендуются две вакцины: от столбняка для каждой матери (две инъекции) и от гриппа в случае вспышки гриппа.
7. Кофеин
Неясно, связано ли потребление кофеина с преждевременными родами или нарушением роста плода. Американская диетическая ассоциация (2008 г.) рекомендует ограничить потребление кофеина во время беременности до менее 300 мг в день, или примерно трех 150-миллилитровых чашек перколированного кофе.
8. Боль в спине
Ее можно уменьшить, приседая, а не наклоняясь при опускании, используя подушку для поддержки спины при сидении и избегая обуви на высоком каблуке.
Таким образом, вы можете увидеть, какую роль играет матка во время беременности и насколько важно для вас заботиться о ней. Даже если вы чувствуете себя комфортно с растущим ребенком внутри вас, все же рекомендуется не напрягаться, поскольку многие факторы могут привести к осложнениям.
Ее размер, изменения и роль
Изображение: iStock
Матка во время беременности: ее размер, изменения и роль
Мы связываем беременность с растущим животиком.Хотя это изменение слишком очевидно, чтобы его игнорировать, мы не видим множества других изменений, происходящих внутри тела беременной женщины. Среди них заметное и важное изменение происходит с маткой, которая является эпицентром вашей беременности.
Матка растягивается и увеличивается на протяжении всей беременности, чтобы удерживать развивающегося ребенка. Здесь MomJunction объясняет, как матка, которая является домом для вашего ребенка в течение девяти месяцев, изменяется и адаптируется в течение периода беременности.
Матка во время беременности
Матка — это растяжимый орган размером с сжатый кулак.Он растет и изменяется, чтобы стать достаточно большим, чтобы вместить доношенного ребенка. Она удерживается на своем месте связками, которые растягиваются по мере роста матки.
Читайте дальше, мы расскажем вам о том, что именно делает матка, насколько изменяется ее размер, и как вы можете измерить орган и сохранить его здоровым.
Размер матки во время беременности
Как вы знаете, форма и размер матки постоянно меняются по мере развития беременности. Матка увеличивается в размере от 500 до 1000 раз по сравнению с нормальным размером (1).Посмотрим, как меняется орган в каждом триместре.
Источник: www.newhealthadvisor.com
Первый триместр (от 0 до 12 недель)
- На 12 неделе беременности размер матки не превышает размера грейпфрута.
- По мере развития беременности матка увеличивается, оказывая давление на мочевой пузырь. Это когда частота мочеиспускания увеличивается (2).
- В случае беременности двойней или многоплодной беременности растяжение матки будет быстрее, чем у одинокого ребенка.
[Читать: аномалии матки во время беременности]
Второй триместр (14-28 недель)
- Ко второму триместру матка вырастает до размеров папайи. Матка растет вверх и развивается за пределами области малого таза.
- Матка расширяется между морской областью и грудью и начинает давить на другие органы, отталкивая их от исходного положения (3). Это может привести к некоторому напряжению связок и окружающих мышц, что приведет к болям в теле.
- В некоторых случаях матка может выскочить из-за давления матки на другие органы.
Третий триместр (28-40 недель)
- К третьему триместру ваша матка увеличится до размеров арбуза. Он переместится от вашего лобка к нижней части грудной клетки.
- Как только вы приблизитесь к родам, ваш ребенок опустится в таз.
После родов
После родов матка возвращается к своему нормальному положению и размеру.Этот процесс известен как инволюция, который занимает от шести до восьми недель (4).
Кроме того, что матка изменяется в размере для приспособления к растущему плоду, она также играет и другие роли во время беременности.
Функции матки во время беременности
Во время беременности матка:
- Принимает оплодотворенную яйцеклетку, которая проходит через маточную трубу.
- Создает плаценту для развития плода.
- Питает плод питательными веществами, развивая кровеносные сосуды исключительно для этой цели.
- Контракты для облегчения выхода ребенка и плаценты через влагалище во время родов.
- После родов он сжимается и начинает готовиться к следующему менструальному циклу.
- Помогает току крови в яичники. Он поддерживает другие органы, такие как влагалище, мочевой пузырь и прямая кишка. Он играет важную роль в сексуальных функциях, таких как запуск оргазма (5).
Интересно, насколько важен этот неприметный орган, правда? Читайте дальше, и мы дадим больше информации о матке и ее функциях.
Насколько велика матка? Нормальный размер матки у женщин
Размер матки варьируется от женщины к женщине. Он весит примерно от 70 до 125 г (6). Однако размер матки зависит от таких факторов, как возраст и гормональное состояние женщины.
Размер матки:
- До достижения половой зрелости длина матки составляет около 3,5 см, а толщина — около 1,4 см (7).
- После достижения половой зрелости длина составляет от 5 до 8 см, ширина — 3.5 см, толщина от 1,5 до 3 см.
- При доношенной беременности длина матки составляет 38 см, а ширина — от 24 до 26 см.
Положение матки, как и размер матки, варьируется от женщины к женщине. Он может быть в анвертированном, антефлексном или любом другом положении.
[Читать: Выпадение матки во время беременности]
Из чего состоит матка?
Матка представляет собой перевернутый грушевидный полый мышечный репродуктивный орган (8), расположенный в тазовой области тела женщины.
Он состоит из гладких мышц, покрытых различными железами. Эти мышцы сокращаются во время оргазма, менструации и родов, тогда как железы становятся толще за счет стимуляции гормонов яичников каждый месяц. Если вы не забеременеете в период овуляции, железы будут отключены в течение месячного менструального цикла.
Матка проходит во влагалище через шейку матки, которая состоит из фиброзно-мышечных тканей, и контролирует поток материала в матку и из нее.
[Читать: Разрыв матки во время беременности]
Положения матки
Одним из факторов, влияющих на положение матки, является степень расширения мочевого пузыря. Матка обычно располагается прямо над мочевым пузырем и перед (передней) прямой кишкой. Нормальное положение матки прямое и вертикальное.
Обычное положение матки
Положение матки также может быть антевертированным или антефлексным, оба из которых являются общими.
- В перевернутом положении матка согнута вперед по направлению к мочевому пузырю / лобковой кости и к передней части тела.
- В согнутом положении матка повернута к лобковой кости с вогнутой поверхностью.
Необычное положение матки
Некоторые положения наклонены назад к прямой кишке.
- Ретровертированная матка наклонена назад к прямой кишке. Этот тип матки есть примерно у 25% женщин.
- Задетрофлексированная матка противоположна антефлексированной матке, поскольку она принимает вогнутую форму по направлению к прямой кишке (9).
Не известно, что ретро-матка вызывает какие-либо проблемы с фертильностью. Однако во время полового акта у вас могут возникнуть боли.
Наклон матки обычно не создает проблем во время беременности, поскольку изменяющаяся матка будет сохранять положение с наклоном вперед (10).
Измерение матки во время беременности
Ваш врач может измерить размер вашей матки, также называемый высотой дна матки (глазное дно — это выпуклая область в верхней части матки), чтобы понять рост и развитие плода.Высота дна матки — это измерение от верхушки лобковой кости до верха матки, которая определяет срок беременности.
Примечание: Следует отметить, что размер матки варьируется от женщины к женщине и зависит от роста, веса и возраста (11).
Вы тоже можете измерить размер своей матки. Прежде чем мы перейдем к различным методам измерения, давайте рассмотрим начальные шаги:
- Лягте спиной на кровать или на пол. В положении лежа вы не должны ощущать боли или головокружения.
- Найдите матку, прикоснувшись к животу. Если вы беременны на сроке более 20 недель, вы можете почувствовать матку чуть выше пупка. Матка твердая, круглая.
- Теперь переместите пальцы вверх, чтобы нащупать верхушку матки, которая также называется дном.
- Найдите лобковую кость. Он расположен чуть выше линии лобковых волос. Кончик кости, который вы можете почувствовать, — это лобковая кость.
Обнаружив глазное дно и лобковую кость, вы можете измерить высоту дна дна, используя различные методы.
[Читать: Миома матки во время беременности]
1. Измерение высоты дна матки с помощью рулетки
- Измерьте расстояние между вашим глазным дном и лобковой костью в сантиметрах с помощью ленты.
- Например, если вы беременны на 24 неделе беременности, размер вашей матки обычно составляет 22–26 см. Матка обычно вырастает на 1 см за неделю или примерно на 4 см за месяц.
Вы можете использовать этот метод для отслеживания роста вашей беременности неделя за неделей.Однако исследования говорят, что необходимо провести дополнительные исследования, чтобы выяснить надежность этого метода.
2. Измерение высоты дна матки пальцами
- Если ваша матка находится ниже или выше пупка, измерьте, на сколько пальцев ниже или выше находится матка от пупка.
- Предполагается, что высота дна матки увеличивается на два пальца каждый месяц.
- Например, если вы находитесь на 4 ширины двух пальцев выше пупка, это означает, что беременность составляет семь месяцев (см. Рисунок выше).
Этот метод помогает определить срок беременности в месяцах (12).
Если вы обнаружите, что высота дна дна матки отличается от гестационной недели, в которой, по вашему мнению, вы находитесь, поговорите со своим врачом, и ваши сомнения развеяны.
Размер матки во время беременности играет важную роль в благополучии вашего ребенка, растущего внутри. Далее мы рассмотрим, как можно сохранить здоровье матки во время беременности.
Как сохранить здоровье матки?
Лучший способ сохранить здоровье матки — это сохранить здоровье.Вот как это можно сделать:
- Убедитесь, что вы правильно питаетесь и занимайтесь физическими упражнениями для поддержания здоровья.
- Ешьте пищу, богатую омега-3 жирными кислотами.
- Бросьте курить, так как это вредно для матки.
По мере того, как беременность прогрессирует постепенно, вы можете не знать изменений, происходящих внутри вашего тела. Независимо от того, можете ли вы определить изменения или нет, вам необходимо заботиться о своей матке до, во время и после беременности, чтобы избежать каких-либо проблем со здоровьем для вас или ребенка.
[Читать: Длина шейки матки во время беременности]
У вас есть еще какая-нибудь информация? Дайте нам знать в разделе комментариев ниже.
Ссылки:
Статьи о здоровье MomJunction написаны после анализа различных научных отчетов и утверждений авторов-экспертов и организаций. Наши ссылки (цитаты) состоят из ресурсов, созданных властями в соответствующих областях. Вы можете узнать больше о достоверности информации, которую мы представляем, в нашей редакционной политике. 1. Развивающийся младенец; Центр родителей
2. Первый триместр; John Hopkins Medicine
3. Беременность: начало беременности; Women Specialists of New Mexico, Ltd
4. Г-жа Радждавиндер Каур1 и др .; Квазиэкспериментальное исследование для оценки эффективности ранней амбулатории на инволюцию матки у послеродовых матерей, поступивших в больницу SGRD, Валлах, Шри-Амритсар, Пенджаб; Международный журнал медицинских наук и исследований
5.Роль матки в фертильности, беременности и программировании развития; Американское общество репродуктивной медицины
6. Определение пути и метода гистерэктомии; Ethicon Endo-Surgery, Inc
7. Веллингтон де Паула Мартинс и др .; УЗИ органов малого таза у детей и подростков; Scielo
8. Анатомия области женского таза; John Hopkins Medicine
9. Д-р Энн Мари Коуди; Матка и эндометрий Общие и необычные патологии; Британское медицинское общество ультразвука
10.Ретровертированная матка; Лучшее здоровье; Правительство штата Виктория
11.

 На 16 неделе беременности дно матки можно пальпировать в средней точке между пупком и лобковым симфизом. На 20 неделе беременности глазное дно можно пальпировать на уровне пупка.После 20 недель беременности расстояние между лонным симфизом и высотой дна матки в сантиметрах должно соответствовать неделе беременности.
На 16 неделе беременности дно матки можно пальпировать в средней точке между пупком и лобковым симфизом. На 20 неделе беременности глазное дно можно пальпировать на уровне пупка.После 20 недель беременности расстояние между лонным симфизом и высотой дна матки в сантиметрах должно соответствовать неделе беременности.