Содержание
узи плода на 20 неделе
Акушерство и гинекология Диагностика УЗИ Узи плода 20 неделя
Стоимость узи во втором триместре в сроке от 14 до 26 недель составляет 550 гривен. В цену включено проведение пренатального скрининга, биометрии по протоколам, 3D/4D визуализация. Стоимость комплексного пренатального скрининга по PRISCA (УЗИ + свободный эстриол + альфа-фетопротеин + бетаХГЧ с расчетом индивидуального риска хромосомных патологий (например синдрома Дауна или Эдвардса) и дефектов развития (например дефект нервной трубки) – 1060 гривен.
УЗИ плода в 20 недель беременности проводится рутинно в комплексе пренатальной диагностики. В этот период акушер-гинеколог, проводящий УЗИ при беременности, может достаточно точно определить пол ребенка, вы сами сможете в этом удостовериться!
Итак, если у вас девочка, ее матка уже сформировалась, яичники содержат семь миллионов примитивных яйцеклеток. К моменту родов их в норме остается 2 миллиона.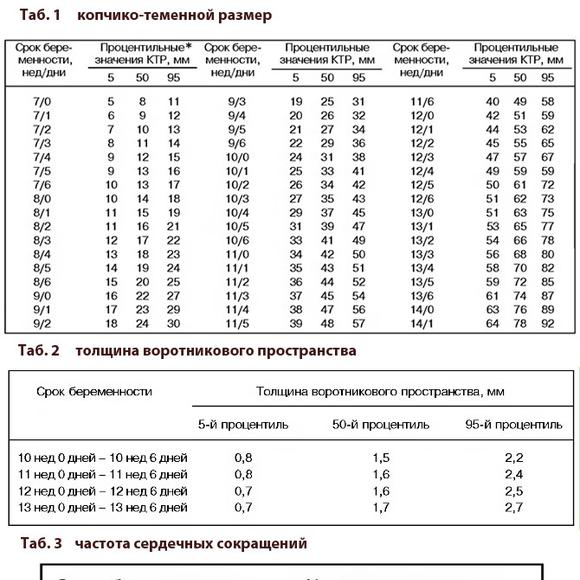 Яйцеклетки подвержены негативным влияниям окружающей среды. Например, если вы принимаете некоторые лекарственные препараты, количество яйцеклеток у вашей дочери может резко уменьшиться и ее может ожидать преждевременный климакс или, не дай Бог, бесплодие. Поэтому прием любых медикаментов при беременности должен быть взвешенным и назначаться врачом при крайней необходимости. У вашей доченьки формируется влагалище
Яйцеклетки подвержены негативным влияниям окружающей среды. Например, если вы принимаете некоторые лекарственные препараты, количество яйцеклеток у вашей дочери может резко уменьшиться и ее может ожидать преждевременный климакс или, не дай Бог, бесплодие. Поэтому прием любых медикаментов при беременности должен быть взвешенным и назначаться врачом при крайней необходимости. У вашей доченьки формируется влагалище
Если у вас мальчик, его яички начинают свой путь из брюшной полости, где они сформировались, в мошонку.
Ваш ребенок активно растет. При УЗИ плода в 20 недель беременности его длина составляет 19-20 см, а вес — около 400 граммов. При этом плоду еще достаточно места в его жилище, он свободно двигается, поворачивается, что можно увидеть при УЗИ плода в 20 недель беременности. В большинстве случаев в 20 недель беременности вы уже чувствуете акробата внутри себя!
Информативным будет 3d 4d УЗИ плода при беременности, на котором доступны для просмотра лицевые структуры, спина, голова и т. д.
д.
При проведении обычного УЗИ производятся измерения основных размеров плода для диагностики нормальных темпов развития.
Фетометрия (размеры плода) при УЗИ плода в 20 недель беременности в норме
- БПР (бипариетальный размер составляет 43-53 мм.
- ЛЗ (лобно-затылочный размер) 56-68 мм.
- ОГ (окружность головки плода) 154-186 мм.
- ОЖ (окружность живота плода) составляет 102 мм 124 -164 мм.
Нормальные размеры длинных костей при УЗИ плода в 20 недель беременности
- Бедренная кость 29-37 мм
- Плечевая кость 26-34 мм
- Кости предплечья 22-29 мм
- Кости голени 26-34 мм
Внутренние органы при УЗИ плода в 20 недель беременности обязательно изучаются. Видны почки плода, исключается расширение лоханок (пиелоэктазия, гидронефроз) у плода, желудок, желчный пузырь, мочевой пузырь, кишечник, печень, легкие, сердце. При исследовании сердца при УЗИ плода в 20 недель беременности определяется правильность положения этого органа, симметричность камер сердца, целостность перегородок, правильность выхода магистральных сосудов. При наличии несоответствия норме, беременная направляется на специализированное УЗИ сердца плода, так как пороки сердца относятся к самым распространенным порокам развития плода. Диагностика порока сердца важно для определения прогнозов для жизни после родов. Иногда требуется проведение операции в первые часы жизни ребенка.
При наличии несоответствия норме, беременная направляется на специализированное УЗИ сердца плода, так как пороки сердца относятся к самым распространенным порокам развития плода. Диагностика порока сердца важно для определения прогнозов для жизни после родов. Иногда требуется проведение операции в первые часы жизни ребенка.
Изменения в организме мамы при беременности 20 недель
Вы можете отметить, что ногти и волосы стали лучше. Это происходит под влиянием гормонов беременности. Несколько позже, когда расход кальция и других микроэлементов и витаминов станет больше в связи с интенсивным ростом плода и при недостаточном поступлении этих веществ с пищей, вы можете отметить противоположный процесс. Чтоб такого не произошло, употребляйте не менее 300 гр твердого нежирного сыра, творога, пейте молоко. Ваш доктор может порекомендовать вам поливитаминные комплексы при необходимости.
Вы продолжаете ощущать симптомы изжоги и чувство тяжести в животе. Виновны в этом все те же гормоны беременности. Старайтесь пить каждый час по стакану воды. Это облегчит симптомы. Также необходимо перестать есть большие порции. Лучше поесть чаще, но не много.
Старайтесь пить каждый час по стакану воды. Это облегчит симптомы. Также необходимо перестать есть большие порции. Лучше поесть чаще, но не много.
По мере роста вашего ребенка, растет и количество вагинальных выделений. Это необходимо для защиты родового тракта от инфекции и обеспечивает нормальный баланс бактерий. Старайтесь не поддаться соблазну ношения ежедневных гигиенических прокладок для профилактики развития воспаления и молочницы.
Вы можете чаще отмечать головные боли после провокаций, к которым относятся: яркий, мерцающий свет, душные помещения и замкнутые пространства, жаркая одежда, запахи духов. Старайтесь избегать этих раздражителей.
Слабость и головокружения связаны с увеличением объема циркулирующей крови в вашем организме. Необходимо избегать жарких мест, например длительного нахождения возле плиты, готовя пищу. Необходимо чаще выходить на свежий воздух.
Судороги икроножных мышц могут быть связаны с недостатком кальция и магния,а так же со спазмом периферических сосудов. Для уменьшения таких проявлений так же важно достаточно пить (на менее 1 стакана в час), употреблять в пищу продукты, содержащие кальций и магний.
Для уменьшения таких проявлений так же важно достаточно пить (на менее 1 стакана в час), употреблять в пищу продукты, содержащие кальций и магний.
Небольшие отеки голеней и стоп приводят к тому, что вы вынуждены одевать более удобную, широкую обувь. Самое время отказаться от каблуков, если вы не сделали это ранее. Связки голеностопного сустава становятся растянутыми под влиянием гормонов беременности, их намного легче травмировать, если вы подвернете ногу. Будьте осторожны!
При возникновении выраженных отеков обратитесь к вашему доктору немедленно!
Выступающий пупок на вашем животике связан с тем, что растущая матка давит на него изнутри. Если вам не нравится ваш новый вид – не беспокойтесь – пупок вернется на свое прежнее место после родов по мере уменьшения живота.
Продолжайте следить за тонусом матки. При проведении УЗИ плода в 20 недель беременности можно определить, нет ли сегментарных сокращений миометрия (УЗИ матки). Тонус всей матки вы уже способны оценить самостоятельно по чувству давления и напряжения в животе ниже пупка. В таких случаях необходимо лечь на левый бок, постараться расслабиться. При отсутствии болей такие спазмы расцениваются как вариант нормы. Не забудьте сообщить о них врачу на очередном приеме.
Тонус всей матки вы уже способны оценить самостоятельно по чувству давления и напряжения в животе ниже пупка. В таких случаях необходимо лечь на левый бок, постараться расслабиться. При отсутствии болей такие спазмы расцениваются как вариант нормы. Не забудьте сообщить о них врачу на очередном приеме.
читайте далее: 21 неделя беременности
20 неделя беременности — описание, узи, размеры плода, шевеления
Заканчивается пятый месяц беременности, и вы подходите к рубежу – половина срока. Если роды произойдут на 40-ой неделе, то вам еще ходить с животиком ровно столько же, сколько уже длится беременность (начиная с периода овуляции).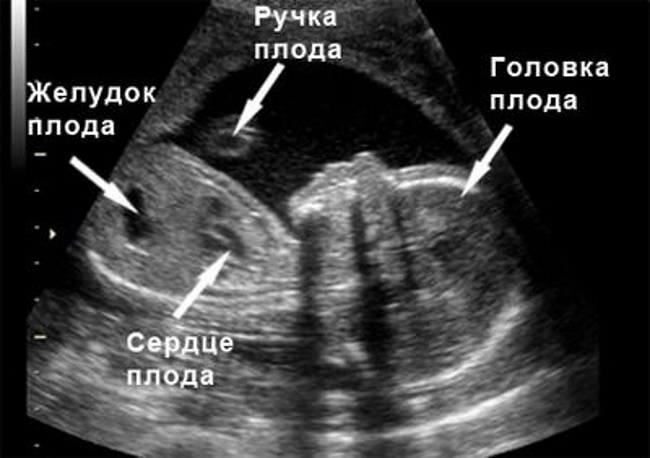 Но, несмотря на это, детский организм в вашей утробе уже сформировался, вырос, окреп и в нем кипит жизнь: бьется маленькое сердечко, усиленно работают почки, он уже имеет все органы и основные «детали»: полностью сформировались конечности, ушки, появились бровки, ресницы и волосики на головке. Глазки еще закрыты, но он «видит», и если плода два – на этом этапе они способны различать лица друг друга.
Но, несмотря на это, детский организм в вашей утробе уже сформировался, вырос, окреп и в нем кипит жизнь: бьется маленькое сердечко, усиленно работают почки, он уже имеет все органы и основные «детали»: полностью сформировались конечности, ушки, появились бровки, ресницы и волосики на головке. Глазки еще закрыты, но он «видит», и если плода два – на этом этапе они способны различать лица друг друга.
Плод на 20 неделе беременности: шевеления, развитие, вес и размеры
Малыш к 20-ой неделе реагирует на звук и свет, способен гримасничать и глотать амниотическую жидкость, икает и чихает, сосет пальчик, играет с пуповиной и конечностями, мочится, улыбается и хмурится.
Ребеночку хорошо в животике. Ему тепло и уютно, он надежно защищен от внешнего мира плодным пузырем, а также его тельце продолжает покрываться первородной смазкой, которая защищает его от околоплодных вод. Кожа на 20 неделе утолщается и вместе с защитной массой становится четырехслойной.
К концу 5-го месяца беременности плод весит уже свыше 250 г, ближе к 300 г, а его копчико-теменной размер может превышать 16 см.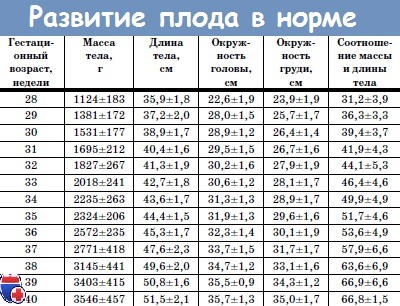 Со следующей недели рост плода будут измерять уже от головы до пят.
Со следующей недели рост плода будут измерять уже от головы до пят.
Шевеления крохи становятся все более выраженными и ощутимыми, по степени активности ребеночка мама может определить, спит он или бодрствует. Во время бодрствования малютка вовсю кувыркается в животике: отталкивается от стенки матки и передвигается к противоположной, машет ручками и ножками, что ощущается мамой изнутри. Учтите, что кроха сейчас уже все отлично слышит: резкий звук или внезапно включенная громкая музыка может его напугать, и заставить толкнуть маму.
Уже сейчас следует начинать обращать внимание на характер шевелений малыша и их интенсивность: чрезмерная его активность или, наоборот, спокойствие, могут указывать на то, что плод не получает кислород в достаточном количестве. В среднем, в течение 10 минут мама должна ощущать хотя бы один толчок изнутри.
Будущая мама
Матка тоже растет и поднимается выше, ужимая другие органы. Сейчас она уже доходит до уровня пупка, из-за чего он может начать выступать наружу – не переживайте, после родов все вернется на свои места. Тем временем ваш животик все больше выступает вперед, а талия вовсе исчезла.
Тем временем ваш животик все больше выступает вперед, а талия вовсе исчезла.
Ощущения на 20 неделе беременности
По мере увеличения живота, смещается центр тяжести тела будущей мамочки, изменяется ее осанка и походка. По причине все больше возрастающей нагрузки на позвоночник, а также в связи с размягчением крестцово-бедренных связок и расширением таза, вы можете сейчас чувствовать тянущую боль в спине. Чтоб избежать проблем со спиной, рекомендуется рассмотреть вопрос о ношении специального бандажа, что, однако, не отменяет необходимости и далее строго следить за весом, держать осанку, избегать длительного пребывания на ногах и спрятать подальше в шкаф обувь на высоком каблуке.
Учтите, что длительное пребывание на ногах может спровоцировать еще одну крайне неприятную, болезненную проблему – судороги икроножных мышц. Причиной их появления становится не только переутомление ног, но и нехватка кальция. Вот почему следует ежечасно давать ногам отдых, время от времени прибегать к расслабляющему массажу ног, а также обязательно следить за питанием, обогатив рацион кальцийсодержащими продуктами.
Пригодится в случае утомляемости и болезненности ног, а при наличии варикоза и вовсе становится необходимостью, приобретение специального компрессионного белья. Запоры, изжоги и вздутия, которые вы можете переживать на этом этапе, – следствия «стесненного» кишечника. Пережимается мочевой пузырь и мочеточники, чем обусловлен возможный плохой отток мочи. При длительном отсутствии позывов к мочеиспусканию следует сходить в туалет – этот процесс у вас сейчас нарушен.
Страдает и диафрагма, поэтому вам может казаться, будто бы не хватает воздуха на вдохе. Позже, когда матка уйдет вглубь таза (уже ближе к родам), этот дискомфорт пройдет.
Кровоточивость десен, ухудшение зрения, появление пигментации на коже – все это может настигнуть беременную на 20 неделе беременности. Явления эти все временные: пигментация после родов пройдет, зрение восстановится. А вот с кровоточивостью десен и сейчас возможно бороться, прибегая к полосканиям отварами коры дуба, ромашки, шалфея.
Обратите внимание на степень отеков, которые также могут проявляться на этом сроке беременности.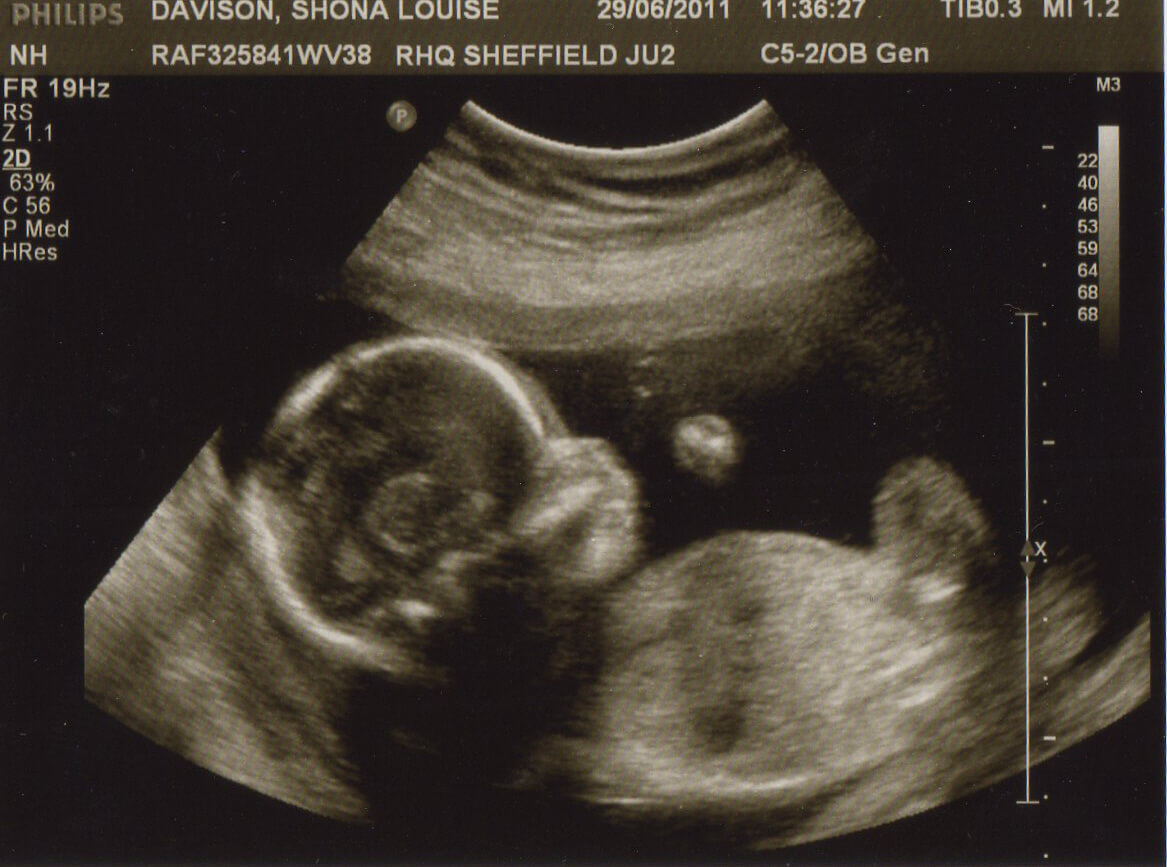 Незначительные отеки опасности не представляют, и лишь являются последствием задержки жидкости в организме. Но вот сильная отекаемость – тревожный симптом, с которым лучше обратиться к врачу.
Незначительные отеки опасности не представляют, и лишь являются последствием задержки жидкости в организме. Но вот сильная отекаемость – тревожный симптом, с которым лучше обратиться к врачу.
С 20 недели женщина начнет резко набирать в весе: малыш начинает накапливать жир, что, конечно же, не может не сказаться на маме. Не удивительно, что как раз на этот период приходится и ощутимое усиление аппетита, но вот вес все же необходимо жестко контролировать.
На спине уже ни в коем случае нельзя спать. Скорее всего, вы уже общаетесь с малышом полным ходом – он вам подскажет, какая мамина поза для него является наиболее комфортной. Если противопоказаний нет – занимайтесь физкультурой для беременных. Следите за своим рационом и качеством потребляемой пищи. Все еще важными остаются железо и кальций.
Непременно пользуйтесь увлажняющими кремами для тела или специальными средствами для профилактики растяжек. И помните о правильной осанке, удобной обуви и оптимальном режиме труда и отдыха. Наслаждайтесь своим положением и не переутомляйтесь.
Наслаждайтесь своим положением и не переутомляйтесь.
Живот на 20 неделе беременности: тянет, болит
Болит и тянет живот на 20 неделе беременности? Хорошо проанализируйте характер и продолжительность боли: в отдельных случаях она становится поводом для наискорейшего обращения за квалифицированной помощью. Как, например, в случае, если боли в животе – тянущие, ноющие или спазматические, длятся несколько часов кряду и локализируются в нижней части живота.
Дело в том, что такие боли указывают на высокий риск срыва беременности, поскольку свидетельствуют о повышенном тонусе матки. Даже если живот болит время от времени, но боли доставляют женщине ощутимый дискомфорт, следует обязательно сообщить об этих болях врачу. Если же живот болит и тянет сильно и долго, а на фоне боли в какой-то момент, не дай бог, появляются коричневые или кровянистые выделения – немедленно вызывайте «неотложку». Сейчас счет идет на минуты, ведь кровотечение совместно со схваткообразными болями в животе указывает на начало выкидыша.
Но, вместе с тем, болеть живот может и по вполне, скажем так, физиологичным причинам. Дело в том, что болезненность живота может быть связана с ослаблением и растяжением связок, удерживающих матку. В этом случае, живот словно потягивает – не выражено и не сильно, с одного или обеих сторон. Возникают боли, связанные с растяжением связок, эпизодически, чаще в момент подъема женщины с кровати или стула, во время смеха, кашля или чихания. Но, появившись, лишь доставив недлительный дискомфорт, такие боли так же и проходят бесследно, и не несут с собой никакой опасности.
Выделения
Выделения на 20 неделе беременности чаще всего становятся несколько более обильными, чем ранее. Однако, переживать по этому поводу не стоит, если выделения однородны по консистенции, имеют светло-серый или молочный оттенок, не издают какого-либо резкого неприятного запаха и не вызывают дискомфорта. Увеличение количества выделений в этот период связано с «активностью» гормона эстрогена, который и на количество белей влияет, и несколько их разжижает. Если хотите несколько повлиять на выделения и избавиться от проблемы мокрых трусиков, попробуйте подмываться не простой водой из-под крана, а кипяченой водой с отваром ромашки.
В случае изменения качества и консистенции выделений – при появлении зеленых или желтых, гнойных, резко и неприятно пахнущих выделений, выделений створоженных или с примесями хлопьев, пенистых – следует безотлагательно отправляться на консультацию к врачу. Любое изменение выделений в такую сторону указывает на развитие и прогрессирование генитальной инфекции. Вызвана она может быть грибками рода Кандида, хламидиями, трихомонадами, и обычно, помимо изменений картины выделений, сопровождается также и дискомфортом в области половых путей.
Моментального реагирования в виде вызова бригады скорой помощи требует появление коричневых или кровянистых выделений, сопровождающихся болью в животе. Отделение крови из влагалища или мажущие кровянистые выделения, которые появляются на фоне тянущих спазматических болей в животе – признак гипертонуса матки и связанного с ним риска преждевременного прерывания беременности. Больше того: если живот болит уже длительное время, да еще и кровянистые выделения появляются, не исключено, что выкидыш уже начался. Поэтому, при наличии такой ситуации – срочно звоните в скорую.
Если же кровь или коричневые выделения на трусиках наблюдаются у беременной эпизодически, возникая после полового контакта или гинекологического осмотра, и при этом, болью в животе не сопровождаются, скорей всего, имеет место эрозия шейки матки. Но и тут без дополнительного осмотра врача не обойтись.
УЗИ на 20 неделе беременности
Ультразвуковое исследование в таком сроке обычно проводится в рамках второго скрининга. УЗИ на 20 неделе беременности может понадобиться для оценки протекания беременности, определения пола ребенка, вероятности пороков развития и хромосомных аномалий. Также УЗИ на 20 неделе беременности позволяет определить, соответствует ли размер плода сроку беременности, в норме ли состояние околоплодных вод и плаценты.
При проведении УЗИ на 20 неделе беременности изучаются и внутренние органы крохи: почки, желудок, мочевой и желчный пузырь, печень, легкие, кишечник. Также подлежит тщательному исследованию и сердце малыша – если обнаруживается какое-то несоответствие, понадобится специализированное ультразвуковое исследование сердца. К сожалению, пороки сердца являются сегодня одним из наиболее распространенных пороков развития плода.
Кроме того, что ультразвук поможет оценить, соответствует ли норме развитие малыша, УЗИ на 20 неделе беременности к тому же покажет: малыш в утробе матери активно растет и развивается. А еще – вовсе не скучает, ведь размеры его позволяют еще пока свободно двигаться у мамы в животике, чем ребеночек активно пользуется, переворачиваясь и кувыркаясь.
Специально для beremennost.net – Елена Кичак
расшифровка размеров, веса и пола.
Полноценная диагностика беременности в наши дни невозможна без ультразвукового исследования – УЗИ. Это исследование является основным методом диагностики во время вынашивания малыша. Оно достаточно информативно, позволяет охватить большое количество женщин и, что очень важно, безопасно. К тому же с помощью записи на USB-носитель и архивации УЗИ-сеансов сегодня можно следить за развитием плода по неделям в динамике.
Частоту проведения УЗИ плода определяет гинеколог, который наблюдает за женщиной. Цели проведения ультразвукового исследования плода отличаются в зависимости от того, на каком именно сроке беременности оно проводится.
Основные виды УЗИ плода
УЗИ плода проводятся трансабдоминально (датчик аппарата располагается на животе женщины). Экспертным считается УЗИ при беременности на определенном сроке с допплерографией, исследуя кровоток плода. На 20-28 неделе, как правило, рекомендуется проведение трехмерного УЗИ плода, для визуализации возможных пороков в развитии ребенка, которые могут плохо просматриваться при обычном исследовании. Четырехмерное УЗИ плода (4D) – это уже настоящий цветной фильм в качестве HD о малыше, который можно посмотреть, сохранить и оставить себе на память.
Нормы УЗИ плода по неделям
Первое УЗИ проводится примерно в 10-14 недель. В процессе исследования врач определяет, нет ли внематочной беременности, измеряет толщину воротниковой зоны и исследует параметры и состояние внутренних органов будущего малыша с выявлением врожденных пороков развития, если такие имеются. Также измеряется частота сердцебиения у плода для определения возможных пороков сердца. В некоторых случаях на этом сроке уже можно определить пол плода по УЗИ.
Второе УЗИ проводится в 20-24 недели. По итогам этого исследования уже можно точно определить пол ребенка и убедиться в отсутствии явных признаков патологии. Врач измеряет структуру мозга плода и изучает развитие внутренних органов – печени, сердца и кишечника.
Третье УЗИ гинеколог делает в третьем триместре, примерно в 30-32 недели. Во время этого исследования можно узнать вес плода по УЗИ, оценить положение плода в матке, проверить созревание плаценты. Также обязательно проверяется состояние легких и частота сердечных сокращений. Расшифровка УЗИ плода также всегда включает данные о состоянии матки, пуповины и околоплодных вод.
Объем околоплодных вод вычисляют через амниотический индекс. Если индекс увеличен, это говорит о многоводии, если же уменьшен по сравнению с нормой, то это значит, что у женщины маловодие. Мутность околоплодных вод может свидетельствовать о том, что в организме имеется инфекция. Все это требует помощи врача и адекватного лечения.
Проведение всех вышеуказанных исследований входит в так называемую «скрининговую» программу, которая в среднем проводится трижды за беременность с целью выявления пороков развития плода на УЗИ и хромосомных патологий. При необходимости и для подтверждения ранее полученных данных врач может дополнительно назначить консультацию генетика, биохимический скрининг, а также биопсию хориона, амниоцентез и кордоцентез.
Таблица размеров плода по УЗИ
БРГП (БПР) – бипариетальный размер головы.
ДБ – длина бедра.
ДГрК – диаметр грудной клетки.
Вес – в граммах, рост – в сантиметрах, БРГП, ДБ и ДГрК – в миллиметрах.
При исследовании необходимо учитывать, что каждый аппарат может быть настроен на разные таблицы с размерами плода по неделям, поэтому протоколы УЗИ могут иметь существенные разночтения. Лучше всего уточнить все полученные показатели у врача на приеме. Только врач подробно расскажет вам о нормах размеров плода по УЗИ и при возникновении проблем подскажет, как можно с ними справиться.
Приходите к нам
Работа гинекологов международного медицинского центра ОН КЛИНИК направлена на заботу о женщине в период ее беременности и на ее будущего ребенка. Придя к нам на прием, вы можете быть уверены – врачи ответят на все ваши вопросы, проведут необходимые исследования, помогут рассчитать вес плода по УЗИ и расскажут, какие должны быть по неделям нормальные размеры будущего малыша и всех его органов.
Все обследования в центре проводятся по международным стандартам. Наш центр оснащен самым современным диагностическим оборудованием и готов принять вас в любой день без выходных.
Вес ребенка на 20 неделе беременности
Нормальный вес плода на двадцатой неделе беременности составляет от 270 до 350 грамм.
| Неделя | Размер плода в см. | Вес плода в граммах | Неделя | Размер плода в см. | Вес плода в граммах | Неделя | Размер плода в см. | Вес плода в граммах |
|---|---|---|---|---|---|---|---|---|
| 11 | 6 — 8 | 10 — 15 | 21 | 26 — 27,5 | 350 — 410 | 31 | 41 — 42,5 | 1650 — 1800 |
| 12 | 8 — 10 | 15 — 20 | 22 | 27,5 — 29,5 | 410 — 500 | 32 | 42,5 — 43,5 | 1800 — 1950 |
| 13 | 10 — 12 | 20 — 30 | 23 | 29,5 — 31 | 500 — 600 | 33 | 43,5 — 44,5 | 1950 — 2100 |
| 14 | 12 — 14 | 30 — 50 | 24 | 31 — 32 | 600 — 750 | 34 | 44,5 — 45,5 | 2100 — 2250 |
| 15 | 14 — 16 | 50 — 75 | 25 | 32 — 33,5 | 750 — 850 | 35 | 45,5 — 46,5 | 2250 — 2500 |
| 16 | 16 — 18 | 75 — 115 | 26 | 33,5 — 35,5 | 850 — 1000 | 36 | 46,5 — 48 | 2500 — 2600 |
| 17 | 18 — 20 | 115 — 160 | 27 | 35,5 — 37 | 1000 — 1200 | 37 | 48 — 49 | 2600 — 2800 |
| 18 | 20 — 22 | 160 — 215 | 28 | 37 — 38,5 | 1200 — 1350 | 38 | 49 — 50 | 2800 — 3000 |
| 19 | 22 — 24 | 215 — 270 | 29 | 38,5 — 40 | 1350 — 1500 | 39 | 50 — 51 | 3000 — 3200 |
| 20 | 24 — 26 | 270 — 350 | 30 | 40 — 41 | 1500 — 1650 | 40 | 51 — 54 | 3200 — 3500 |
Другие нормы веса плода по неделям беременности
Скрининговые обследования при беременности
Метод УЗИ используется на протяжении всей беременности. Согласно приказу Минздрава России №572н от 12 ноября 2012 г., скрининговое ультразвуковое исследование плода должно проводиться трехкратно:
с 11 по 14 недели – первый скрининг
с 18 по 21 недели — второй скрининг
с 30 по 34 недели — третий скрининг
Скрининг (от англ. screening «отбор, сортировка») — это комплексная диагностика беременных женщин. Скрининг включает анализ крови (биохимическое исследование) и УЗИ плода. Результаты скрининга помогают определить, есть ли вероятность рождения ребенка с пороками развития, существует ли угроза здоровью женщины. Если риски есть, то беременной назначается дополнительное обследование.
В клинике «Геном-Калининград» для УЗИ беременных используется оборудование класса «Эксперт» от ведущего мирового производителя Samsung. УЗИ аппараты Samsung Medison Accuvix обеспечивают безупречное качество изображения. Работает с оборудованием и интерпретирует результаты исследования специалист высшей категории и внушительным опытом, что сводит вероятность ошибки к нулю.
УЗИ на ранних сроках беременности
Самое первое УЗИ беременности проводится ещё до скрининговых сроков — на 6-10 неделе. При этом используется трансвагинальный датчик.
Цели исследования:
— Подтвердить факт беременности
— Определить число эмбрионов в матке и убедиться, что они нормально развиваются.
— Оценить будущую жизнеспособность плода. Это возможно по показателям сердцебиения (количество ударов в минуту должен составить 180 ± 7 ударов) и двигательной активности.
Показанием для проведения исследования является наличие болей внизу живота или кровянистых выделений из влагалища, а также отягощённый акушерский анамнез — неразвивающиеся или внематочные беременности, самопроизвольные выкидыши.
Особенности скрининга I триместра
На сроке с 11 по 14 недели УЗИ проводится, как правило, трансабдоминально и лишь в определённых случаях — трансвагинально.
Цели исследования:
1) Установить точный срок беременности. Определив размер плода, можно установить дату зачатия и родов.
2) Выявить факт неразвивающейся беременности.
3) Подтвердить или опровергнуть факт многоплодной беременности. Около 10% женщин после процедуры ЭКО получают беременность многоплодную. В этом случае важно определить, нормально ли развиваются малыши, как обстоит дело с плацентой – она одна на всех или у каждого ребёнка «своя». Это позволит выбрать правильную стратегию наблюдения беременности.
4) Определить, где располагается хорион, в каком состоянии находятся желточный мешок и оболочки эмбриона.
5) Определить длину эмбриона. Она измеряется показателем КТР (копчико-теменной размер). Таблица нормальных значений ВТП (толщина воротникового пространства), которая имеет важное значения для диагностирования генетических нарушений плода, разработана для сроков, когда КТР плода составляет минимум 45 мм, а максимум 84 мм.
Показатель ТВП (толщина воротникового пространства), отличный от нормы, указывает на риск развития синдрома Дауна у малыша (трисомия по 21 хромосоме). Трисомия означает, что в кариотипе человека имеется дополнительная хромосома, что приводит к различным отклонениям в развитии. Расширение ТВП бывает более чем при 50 различных пороках развития плода и при внутриутробной гибели плода. Но в некоторых случаях увеличение ТВП происходит по другим причинам. Здоровье малыша при этом может быть в норме.
Для оценки риска развития хромосомных аномалий плода учитываются не только данные УЗИ, но и результаты анализа крови, возраст матери, данные анамнеза. Экспертное УЗИ в I триместре поможет исключить такие тяжелейшие генетические патологии, как синдром Дауна, синдром Эдвардса, синдром Патау, тройной набор хромосом у ребенка, патологии зачатка центральной нервной системы, пуповинная грыжа (омфалоцеле) и другие
В первом триместре на УЗИ важно также определить размер головы, ее окружность, диаметр и расстояние от лба до затылка, наличие носовой косточки у будущего ребенка, пупочных артерий, размеры верхнечелюстной кости, мочевого пузыря, сердца, местонахождение желудка, сердца и других жизненно важных органов, частоту сердцебиения плода. Экспертное УЗИ оборудование даёт возможность специалисту обнаружить даже самые незначительные отклонения от нормы, что позволяет акушеру-гинекологу своевременно принять необходимые меры по улучшению ситуации.
Подозрение на генетические патологии и выявление аномалий развития плода по результатам скрининга I триместра являются поводом для проведения неинвазивного пренатального теста или инвазивной диагностики.
Особенности скрининга II триместра
На сроке 20 — 24 недели врач детально исследует каждую часть тела плода, определяет положение плаценты, оценивает количество околоплодных вод и степень роста плода. Особое внимание уделяется оценке состояния головного мозга, лица, позвоночника, сердца, желудка, кишечника, почек и конечностей.
Особенности скрининга III триместра
На сроке с 30 по 34 недели беременности ультразвуковое исследование проводится для оценки развития плода. Специалист определяет:
— размер головки плода, живота и бедренной кости;
— вес плода;
— количество околоплодных вод;
— положение и состояние плаценты;
— состояние кровотока в плаценте, головке плода, маточных артериях с помощью цветного доплеровского картирования;
Кроме того, специалист пристально изучает движения плода.
В период третьего триместра экспертное УЗИ даст полную информацию о состояния плода, исключит наличие патологий развития и поможет определить наиболее точный срок родов. УЗИ необходимо проводить в срок и внепланово, по назначению врача, чтобы убедиться в состоянии плаценты, пуповины, определить предлежание ребенка и проч.
В скрининговые сроки врач оценивает состояние сердца плода, основных сосудов, регистрирует параметры кровотока в системе мать-плацента-плод. Для этого проводится допплерометрия, эхокардиография.
Исследование сердца плода показано в следующих случаях:
— в анамнезе женщины имеются врожденные аномалии сердца
— пациенткам с сахарным диабетом
— пациенткам, принимающим противоэпилептические препараты
— у плода подозрение на порок сердца
— у плода толщина воротникового пространства превышает норму
— у плода обнаружены какие-либо другие пороки развития при плановых обследованиях
УЗИ беременности предполагает также измерение длины шейки матки. Метод носит название цервикометрия
УЗИ при беременности в Казани
УЗИ при беременности — это информативное исследование, не представляющее угрозы для ребенка, применяющееся в гинекологии для контроля развития беременности. Ультразвуковое исследование позволяет подтвердить факт беременности, уточнить срок, выявить возможные патологии.
Результаты УЗИ исследований могут повлиять на введение беременности, дают представление о размерах матки и плода, подготовки к родам, позволяют определить соответствие прохождения плода по родовым путям женщины.
Плановое УЗИ при беременности
УЗИ-диагностика является неотъемлемой частью любой программы ведения беременности. Современная медицина рекомендует беременным проходить УЗИ в определенные сроки; подобные исследования называются узи-скринингом. Предполагается, что каждая будущая мама за время своей беременности пройдет через три узи-скрининга.
На 10-12-й неделе УЗИ проводится, чтобы точно установить срок, что позволяет определить плановую дату родов, а также подтвердить нормальное протекание беременности. УЗИ на этом сроке позволяет обнаружить внематочную или замершую беременность.
Второе УЗИ делается на 20-22-й неделе. Это исследование позволяет оценить, насколько размеры плода соответствуют норме (нет ли задержки развития), нет ли пороков развития. Исследуется состояние плаценты, оценивается количество околоплодных вод. Выявленные отклонения являются основанием для назначения курса лечения.
Третье УЗИ проводится на 30-32-й неделе.
УЗИ на ранних сроках беременности
В норме женщине не нужно проходить УЗИ ранее 12 недели беременности. Однако при наличии показаний не запрещается проводить процедуру раньше. Прежде всего, это беременные группы высокого риска, то есть с высокой вероятностью возникновения врожденных/наследственных заболеваний у плода и различных осложнений во время беременности у мамы.
К этой группе относятся пациентки с бесплодием, дисфункцией яичников, эндометриозом (и др.), с наличием в анамнезе (то есть в предыдущих историях) неразвивающейся беременности, самопроизвольного прерывания беременности на ранних сроках (выкидышей), врожденных пороков развития плода или хромосомной/генетической патологии. Также, ранняя ультразвуковая оценка необходима при ЭКО беременности (и других методах ВРТ), у пациенток с осложненным течением предыдущих беременностей и родов, у юных и возрастных беременных, т.д.
При УЗИ в ранние сроки (до 11 недель) определяют количество плодов, хориальность (при двойнях), оценивают размеры, сердцебиение, двигательную активность эмбриона/плода (и др.), а уже приблизительно с 9-10 нед – частично его анатомию. Описание состояния стенок матки, внутреннего зева, шейки матки, яичников и т.д. – неоспоримо полезная информация как для пациентки, так и для ее ведущего доктора.
УЗИ при беременности: цена в Казани
Стоимость УЗИ во время беременности неодинакова на разных сроках и при различных видах этого обследования. В лечебно-диагностическом центре «Фарм-Т» стоимость УЗИ меняется в зависимости от срока беременности.
Запись на прием к врачу ультразвуковой диагностики и подробную информацию по подготовке к процедуре УЗИ при беременности уточняйте по телефонам +7 (843) 292‒02‒22; +7 (843) 292‒26‒10 или нажмите на кнопку «Записаться на прием» и оставьте свой номер телефона. Онлайн запись доступна как в часы работы клиники, так и в более позднее время – на следующий день утром Вам оперативно перезвонят наши администраторы.
|
Определение срока беременности
|
500.00р.
|
|
Фетометрия (12-14 недель беременности)
|
500.00р.
|
|
Фетометрия (22-24 недели беременности)
|
1000.00р.
|
|
Фетометрия (32-34 недели беременности)
|
1000.00р.
|
|
Консультация гинеколога
|
450.00р.
|
|
Повторная консультация гинеколога
|
250.00р.
|
В нашем центре прием ведут кандидаты наук и врачи высшей категории:
Глухова Татьяна Степановна – врач УЗИ, высшей категории, к.м.н.
Филимонова Людмила Юрьевна – врач УЗИ, высшей категории
Баязова Наталья Ильнасовна – УЗИ сосудов, врач высшей категории
20 недель беременности: симптомы, фотографии живота и многое другое
Вы на полпути!
Ножки вашего ребенка достаточно разошлись, поэтому теперь его измеряют от головы до пят, а не от «макушки до крупа».
Что означают твои мечты?
Во сне о беременности могут быть показаны детеныши животных, которые дружелюбны, если вы чувствуете оптимизм, или угрожаете, если чувствуете двойственность.
Средства от простуды, которых следует избегать
Лекарства от простуды, содержащие алкоголь, НПВП и некоторые противоотечные средства, небезопасно принимать во время беременности.
20 недель сколько месяцев?
Уже пятый месяц!
Развитие ребенка в 20 недель
Нет, ваш ребенок действительно не вырос на 4 дюйма с прошлой недели. Его просто по-другому измеряют. Для первой половины беременности (когда ножки ребенка прижаты к его туловищу) измерения проводятся от макушки до ягодиц или от «макушки до крупа». Но начиная с 20 недель он измеряется с головы до пят.
Многие вкусовые рецепторы вашего ребенка теперь могут передавать вкусовые сигналы в его мозг, и он глотает молекулы пищи, которые вы едите, которые прошли через вашу кровь в амниотическую жидкость.Исследователи не уверены, может ли он почувствовать эти молекулы на вкус, но некоторые исследования показывают, что то, что вы едите во время беременности, может повлиять на продукты, которые ваш ребенок предпочтет позже.
Посмотрите, как выглядят разнояйцевые близнецы в утробе матери на этой неделе.
Ваш малыш в 20 недель
Нажмите на плюс, чтобы узнать подробности.
реклама | страница продолжается ниже
Симптомы беременности на 20 неделе
Стеснение? Это неудивительно: верхняя часть матки теперь примерно на уровне пупка, и вы, возможно, набрали около 10 фунтов.Ожидайте, что с этого момента вы будете набирать еще фунт или около того каждую неделю. Если вы начали беременность с недостаточным весом, возможно, вам нужно набрать немного больше; если у вас был лишний вес, немного меньше. Посмотрите, правильно ли вы идете.
Вы можете почувствовать особенно зуд в области живота и груди, когда ваша кожа растягивается, чтобы приспособиться к растущему ребенку. Используйте холодные компрессы и нанесите увлажняющий крем для облегчения. (Расчесывание может усугубить ситуацию!) Получите больше советов по уменьшению зуда и выясните, когда это может быть признаком проблемы.
Не спите? Вы переключаетесь всю ночь, пытаясь найти удобное положение для сна? Эти советы могут помочь: лягте на бок, согнув колени и положив подушку между ног.Для дополнительного комфорта и поддержки положите другие подушки под живот и за спиной. Вы также можете попробовать использовать контурную подушку для тела для беременных.
Ваше тело в 20 недель
Нажмите на плюс, чтобы узнать подробности.
Контрольный список для беременных на 20 неделе
Во время беременности вашему организму требуется больше железа, чтобы не отставать от увеличивающегося объема крови, а также для питания растущего ребенка и плаценты. Фасоль, говядина и обогащенные злаки — хорошие источники.
Записаться в родильное отделение
Если вы хотите научиться конкретным методам борьбы с болью или просто узнать больше о логистике родов и родов, занятия по родам помогут вам подготовиться.
Вы достигли середины своей беременности, так что отпразднуйте это с небольшим снисхождением. Как насчет сеанса массажа лица, дородового массажа или фотосессии по случаю беременности? Или даже просто потратитесь на ту симпатичную майку для беременных, на которую вы так долго смотрели.
20 недель беременности животы
Видео на этой неделе
Показать стенограмму
20-я неделя беременности: быстрые факты
Ваш ребенок имеет длину около 6 1/2 дюймов от головы до низа — это примерно длина небольшого банана.
Ваш ребенок больше глотает и производит меконий: черное липкое вещество, которое вы увидите в первом грязном подгузнике.
Анемия чаще встречается во время беременности. Если у вас низкий уровень железа в крови, ваш врач порекомендует добавки железа или внутривенное введение железа.Также помогают продукты, богатые железом, такие как креветки, говядина, индейка, фасоль, чечевица и обогащенные сухие завтраки.
Если вам понадобится присмотр за детьми, еще не рано начинать искать детские сады, детские сады на дому, нянек и так далее. Спросите у знакомых мам о рекомендациях.
Не знаете, что взять с собой в больницу или родильный дом? Выполните поиск в BabyCenter по запросу «что упаковать».
Кто говорит последнее слово в отношении имени вашего ребенка, вы или ваш партнер? В опросе BabyCenter 75% будущих мам сказали: «Мы имеем равное право голоса и найдем способ договориться.«
Производство видео по проекту SALT .
Таблица средней длины и веса плода
Во время беременности вы увидите, как ваша шишка становится больше по мере того, как ребенок развивается внутри вашей матки (матки). К 40 неделям средний ребенок весит 3,5 кг (7,6 фунта) и имеет длину около 51,2 см (20,2 дюйма) от головы до пят (Hill 2019). Но насколько велик твой ребенок прямо сейчас? Мы составили эту простую таблицу, чтобы показать вам длину и вес среднего ребенка от восьми недель беременности до родов.
Имейте в виду, что мальчики, как правило, длиннее и тяжелее девочек (Cole et al 2011, Villar et al 2014, 2016) и что каждый ребенок индивидуален. Так что не беспокойтесь, если измерения в вашей материнской записке отличаются от указанных ниже. Рост вашего ребенка будет проверяться во время беременности на следующих приемах:
Во время сканирования на свидании, примерно на 12 неделе, ваш сонографист будет измерять вашего ребенка от головы до ягодиц. Это называется длиной от корки до корки (CRL), и он будет использоваться для определения даты родов (NHS 2018).При сканировании аномалий, которое у вас будет примерно через 20 недель, ваш ребенок будет более активным, а это значит, что CRL не такой точный. Вместо этого ваш сонографист проверит окружность головы вашего ребенка (HC), окружность живота (AC) и длину бедренной кости (бедра) (FL) (NHS 2018).
Для простоты в нашей таблице используются измерения длины от макушки до пятки от восьми до 19 недель, а затем от макушки до пятки до 42 недель.
| Неделя беременности | Длина (дюймы) | Вес (унции) | Длина (см) | Масса (г) | ||||
|---|---|---|---|---|---|---|---|---|
| 8 недель | 0.6 дюймов | 0,04 унции | 1,6 см | 1 г | ||||
| 9 недель | 0,9 дюйма | 0,07 унции | 2,3 см | 2 г | ||||
| 10 недель | 1,2102 3,1 дюйма | 4 г | ||||||
| 11 недель | 1,6 дюйма | 0,2 унции | 4,1 см | 7 г | ||||
| 12 недель | 2,1 дюйма | 0,5 унции | ||||||
| 148 13 недель | 2.9 дюймов | 0,8 унции | 7,4 см | 23 г | ||||
| 14 недель | 3,4 дюйма | 1,5 унции | 8,7 см | 43 г | ||||
| 15 недель | 4102 4102 | 70 г | ||||||
| 16 недель | 4,6 дюйма | 3,5 унции | 11,6 см | 100 г | ||||
| 17 недель | 5,1 дюйма | 4,9 унции | 13 см | 140 недель | 5.6 дюймов | 6,7 унций | 14,2 см | 190 г |
| 19 недель | 6 дюймов | 8,5 унций | 15,3 см | 240 г |
(Hill 2019)
Длина до пятки ниже:
| Неделя беременности | Длина (дюймы) | Вес (унции) | Длина (см) | Масса (г / кг) | ||||
|---|---|---|---|---|---|---|---|---|
| 20 недель | 10 дюймов | 10,6 унций | 25.6 см | 300 г | ||||
| 21 неделя | 10,5 дюйма | 12,7 унции | 26,7 см | 360 г | ||||
| 22 недели | 10,9 дюйма | 15,2 унции | 2710,8 см 23 недели | 11,4 дюйма | 1,1 фунта | 28,9 см | 500 г | |
| 24 недели | 11,8 дюйма | 1,3 фунта | 30 см | 600 г | ||||
| 25 недель.6 дюймов | 1,5 фунта | 34,6 см | 660 г | |||||
| 26 недель | 14 дюймов | 1,7 фунта | 35,6 см | 760 г | ||||
| 27 недель | 1410,4 | 875 г | ||||||
| 28 недель | 14,8 дюйма | 2,2 фунта | 37,6 см | 1 кг | ||||
| 29 недель | 15,2 дюйма | 2,5 фунта | 3810,6 см 12 кг. недель | 16,7 дюйма | 3,7 фунта | 42,4 см | 1,7 кг | |
| 33 недели | 17,2 дюйма | 4,2 фунта | 43,7 см | 1,9 кг | ||||
| 34 недели.7 дюймов | 4,7 фунта | 45 см | 2,1 кг | |||||
| 35 недель | 18,2 дюйма | 5,3 фунта | 46,2 см | 2,4 кг | ||||
| 36 недель | 18,72 | 47,4 см | 2,6 кг | |||||
| 37 недель | 19,1 дюйма | 6,3 фунта | 48,6 см | 2,9 кг | ||||
| 38 недель | 19,6 дюйма | 6,8 фунта 10 | 1 кг | |||||
| 39 недель | 20 дюймов | 7,2 фунта | 50,7 см | 3,3 кг | ||||
| 40 недель | 20,2 дюйма | 7,6 фунта | 51,2 см | 3,5 кг 900 недель | 20,3 дюйма | 7,9 фунта | 51,5 см | 3,6 кг |
| 42 недели | 20,3 дюйма | 8,1 фунта | 51,7 см | 3,7 кг |
(Hill) Ваш растущий ребенок:
Последний раз отзыв: сентябрь 2019 г.
Список литературы
Коул Т.Дж., Уильямс А.Ф., Райт С.М. и др.2011 г. Пересмотренные центили при рождении для веса, длины и окружности головы в диаграммах роста Великобритании и ВОЗ. Ann Hum Biol 38 (1): 7-11
Hill MA. 2019. Развитие плода: длина — весовая таблица. Университет эмбриологии Нового Южного Уэльса. embryology.med.unsw.edu.au. [Проверено в сентябре 2019 г.]
NHS. 2018. Программа скрининга на аномалии плода: Руководство по программе. Программы скрининга NHS, аномалии плода. www.gov.uk [по состоянию на сентябрь 2019 г.]
Villar J, Cheikh Ismail L, Victora CG, et al.2014. Международные стандарты веса, длины и окружности головы новорожденных в разбивке по гестационному возрасту и полу: перекрестное исследование новорожденных в рамках проекта INTERGROWTH-21st. Ланцет 384 (9946): 857-68. www.thelancet.com [по состоянию на сентябрь 2019 г.]
Villar J, Giuliani F, Fenton TR, et al. 2016. Контрольные карты очень недоношенных при рождении INTERGROWTH-21-го размера. Ланцет 387 (10021): 844-5. www.thelancet.com [по состоянию на сентябрь 2019 г.]
вариантов массы тела при рождении связаны с вариабельным внутриутробным ростом плода с 20 недель гестации
Беременные женщины (> 18 лет), посещающие сканирование затылочной прозрачности на 12 неделе гестации в университетской больнице Роскилле, были приглашены для участия в этом исследовании, поскольку ранее описано 39,40 .
В дополнение к сканированию прозрачности шеи на 12 неделе беременности, женщинам было предложено пройти ультразвуковое исследование пороков развития на 20 неделе беременности и сканирование роста плода на 25 и 32 неделе беременности. В исследование было включено 753 беременных. Критериями исключения были отсутствие генотипов, гестационный диабет матери, преэклампсия и вынашивание близнецов, неполное наблюдение, включение двойной беременности или наличие акардиального близнеца, в результате чего в исследовании осталось 665 беременностей.
Ультразвуковое сканирование
Ультразвуковое сканирование было выполнено на ультразвуковых сканерах GE Healthcare (Бакингемшир, Великобритания) обученными акушерками или врачами. Оценка гестационного возраста была основана на ультразвуковых измерениях длины коронки и крестца плода (CRL) при сканировании затылочной кости. Оценка веса плода проводилась на основе двумерного ультразвукового исследования и включала измерения окружности живота (AC) в мм, двухстороннего диаметра (BPD) в мм, затылочно-лобного диаметра (OFD) в мм и длины бедренной кости (FL). ) в мм.БЛД измеряли с помощью ультразвукового зонда в аксиальной плоскости, проходя через таламус и прозрачную полую перегородку с датчиком, перпендикулярным центральной оси головы. Расстояние от внешнего края ближней теменной стенки свода черепа до внутреннего края дальней паритальной стенки свода черепа было обозначено как БЛД, а расстояние от ближней затылочной стенки до дальней лобной стенки свода черепа было измерено как БЛД. FL измеряли как самую длинную длину бедренной кости в горизонтальной плоскости.{(1,326-0,00326 \ times {\ rm {AC}} \ times {\ rm {FL}} / 100) + (0,0107 \ times {\ rm {HC}} / 10) + (0,0438 \ times {\ rm { AC}} / 10) + (0,158 \ times {\ rm {FL}} / 10)).} $$
Согласно определению малый для гестационного возраста (SGA) новорожденный ребенок с массой тела при рождении ниже -15% (<10 -го процентиля) для гестационного возраста при рождении. Согласно определению, большой для гестационного возраста (LGA) был ребенок с массой тела при рождении> 22% (> 90 -го процентиля ) для данного гестационного возраста при рождении 41,42 .
Исход беременности
Исход беременности был получен из медицинских карт пациенток, включая данные о массе тела при рождении, способе родов и поле ребенка. Рождение ребенка определялось как рождение ребенка после 22 недель беременности и регистрировалось как 0–5. Женщины, которые ранее не рожали (число детей = 0), женщины, родившие один раз (число детей = 1), дважды (число детей = 2), три раза (число детей = 3) или четыре раза (число детей = 4) до обследовала беременность.
Антропометрические измерения
Все женщины сообщили о своем возрасте, весе до беременности и росте при первом посещении.ИМТ был рассчитан как ИМТ = вес (кг) / рост 2 (м). Кроме того, матери сообщили, курили они во время беременности или нет. Сообщалось о наличии у них каких-либо заболеваний до или во время беременности. Точно так же, если женщины лечились лекарствами во время беременности, это регистрировалось.
Биохимические измерения
Женщинам с индексом массы тела (ИМТ) до беременности ≥ 27 кг / м 2 , семейным анамнезом диабета, глюкозурией или предшествующими рождениями ребенка весом ≥ 4500 г предложили пероральный тест на толерантность к глюкозе ( OGTT) согласно клинической практике Дании.OGTT проводился на 14-20 неделе, если у женщины были два фактора риска или предыдущий GDM, или на 28-30 неделе беременности, если у женщины был только один фактор риска. OGTT был основан на приеме 75 г глюкозы после минимального 10-часового ночного голодания, с концентрацией глюкозы в плазме, измеренной через два часа после приема.
Кислотно-щелочное исследование пуповинной крови было выполнено после родов как при вагинальных родах, так и при кесаревом сечении. После того, как образец для кислотно-основного тестирования был получен, образец пуповинной крови был взят для генотипирования.Из-за этой процедуры невозможно было получить кровь для генотипирования у всех детей из-за свертывания пуповинных сосудов, недостаточного количества крови для анализа или неосведомленности акушерки / врача. Всего было отобрано 753 образца пуповинной крови и хранилось в морозильной камере -80 ° C до извлечения ДНК.
Генотипирование и контроль качества
Мы использовали ДНК из образцов пуповинной крови 753 детей для генотипирования с помощью платформы Illumina Infinium HumanCoreExome Beadchip (Illumina, Сан-Диего, Калифорния).Генотипы были определены с помощью модуля Genotyping (версия 1.9.4) программного обеспечения GenomeStudio (версия 2011.1, Illumina). Мы исключили дубликаты, этнические выбросы и выборки с экстремальными коэффициентами инбридинга, с неправильной маркировкой или отсутствием пола или частотой звонков <95%, оставив 701 ребенка, который прошел все критерии контроля качества.
Оценка генетического риска
Генетические варианты, отобранные для GRS, были основаны на 60 локусах повышения веса при рождении, идентифицированных GWAS 13 . Варианты или прокси ( r 2 ≥ 0.90) для 60 локусов, связанных с BW, были получены из Human ExomeBeadChip. Два локуса отсутствовали в массиве; rs139975827 не был захвачен никаким прокси, а rs11096402 был расположен на X-хромосоме, что не было условно. Следовательно, мы включили 58 локусов в невзвешенный GRS, который был построен путем суммирования доз для каждого аллеля, повышающего вес при рождении. GRS варьировал от 47,5 до 78,8 аллелей и имел нормальное распределение. Пороговые значения для тертилей были основаны на распределении GRS.Пороговые значения для тертилей были: GRS <53,1 (1 -й тертиль ), GRS 53,1–56,6 (2 -й тертиль), GRS> 56,6 (3 -й тертиль ).
Статистический анализ
Анализ данных проводился в R версии 3.4.1 (www.r-project. {2} \ times {\ rm {GRS}} $$
(2)
Фиксированный эффект взаимодействия с линейной составляющей времени не был указан, так как он представляет начальную скорость роста в момент времени = 0; слишком рано для того, чтобы GRS оказал какой-либо измеримый биологический эффект.{{\ rm {2}}} \ times {\ rm {BMI}} $$
(3)
Вес плода в граммах был логарифмически преобразован перед анализом для решения проблемы повышения гетероскедастичности измерений веса во время беременности. Модели были подогнаны по ограниченному максимальному правдоподобию с использованием гауссовой пространственной структуры для моделирования корреляции между неэквидистантными во времени оценками веса. Допущения модели оценивались визуально путем проверки графиков нормальной вероятности и графиков остатков.
Чтобы оценить влияние отдельных генетических вариантов на общий внутриутробный рост, были подобраны аналогичные модели условного роста с поправкой на пол плода и ИМТ матери до беременности и без нее. Модели GRS и эффектов индивидуальных вариантов были приспособлены с измерениями массы тела при рождении и без них, чтобы оценить, была ли масса при рождении единственным фактором выявленных ассоциаций.
Взаимодействие между GRS и характеристиками материнской среды, такими как ИМТ, курение и уровни глюкозы, было протестировано путем включения соответствующих условий взаимодействия в модель (т.е. GA 2 × GRS × BMI).
Определенные периоды роста
Чтобы оценить влияние GRS в определенные периоды гестационного роста, мы использовали несколько моделей линейной регрессии. Например, чтобы оценить влияние на рост от сканирования пороков развития на 20 неделе до первого сканирования для конкретного исследования на 25 неделе беременности, мы указали модель, описывающую вес на 25 неделе как функцию GRS, включая вес на 20 неделе. для корректировки роста до рассматриваемого периода и фактического гестационного возраста при обоих измерениях для корректировки различий в фактическом возрасте, в котором проводилось ультразвуковое сканирование (Вес 25 недель ~ GRS + Вес 20 недель + GA 20 недель + GA 25 недель ).
Рост от 25 до 32 недель и от 32 недель до рождения моделировался таким же образом. Чтобы скорректировать влияние пола плода и ИМТ матери до беременности, в модель были добавлены основные эффекты этих ковариат (вес 25 недель ~ GRS + вес 20 недель + GA 20 недель + GA 25 недель + пол + ИМТ).
Чтобы оценить влияние отдельных вариантов в течение определенных периодов гестационного роста, были подобраны аналогичные модели с поправкой на пол плода и ИМТ матери до беременности и без нее.Коррекция на множественное тестирование не проводилась, так как эти локусы были ранее идентифицированы для ассоциации с BW, и поэтому можно предположить, что они связаны с ростом плода.
Масса тела при рождении
Влияние ИМТ матери до беременности на массу тела при рождении оценивалось с помощью простой линейной регрессии, тогда как множественная линейная регрессия с поправкой на пол плода, ИМТ до беременности матери и гестационный возраст при рождении применялась для проверки связи между GRS и вес при рождении.
Заболевания взрослых в Великобритании Биобанк
Мы использовали варианты увеличения веса при рождении в GRS, чтобы проверить связь с внутриутробным ростом. Эти варианты ранее были протестированы на связь с СД2, гипертонией и ИМТ при массе тела при рождении GWAS 13 . В соответствии с этим мы хотели проверить, участвовали ли варианты, связанные с внутриутробным ростом (а не только масса тела при рождении), в развитии метаболических заболеваний, используя данные британского биобанка для 490 000 человек.Мы предположили, что это даст представление о генетических аспектах траекторий роста плода и о том, в каком направлении они влияют на более поздние метаболические заболевания. Связь между вариантами внутриутробного развития и СД2 или гипертонией (МКБ-10) была проверена с помощью логистической регрессии, а связь с ИМТ, измеренным на исходном уровне, была проверена с помощью простой линейной регрессии. Мы дополнительно проверили все направления эффектов ассоциаций с ИМТ в сводной статистике GIANT GWAS и для СД2 в сводной статистике DIAGRAM GWAS 20,21 .
Этика
Исследование было одобрено Комитетом по этике для региона Зеландия (SJ-55 и SJ-347) и Датским агентством по защите данных и зарегистрировано на ClinicalTrials.gov (идентификатор: NCT00836524). Исследование проводилось в соответствии с принципами Хельсинкской декларации. Все участники исследования предоставили письменное информированное согласие.
Доступность данных
Авторы подтверждают, что по утвержденным причинам к данным, лежащим в основе выводов, применяются некоторые ограничения доступа.Данные доступны в Центре фундаментальных метаболических исследований Ново Нордиск, Отдел метаболической генетики, с авторами которого можно связаться.
Предполагаемый вес плода во втором триместре и прирост веса плода для прогноза ожирения в детском возрасте
J Pediatr. Авторская рукопись; доступно в PMC 2014 21 марта.
Опубликован в окончательной редакции как:
PMCID: PMC3962288
NIHMSID: NIHMS384669
, MD, MPH, 1 , MPH, 2 , MD, 2 MPH, 9057 , MD, MPH, 3 , MD, PhD, 4, 5 and, MD, SM 2, 5
Margaret Parker
1 Отделение неонатологии, Департамент педиатрии, Бостон Медицинский центр, Школа медицины Бостонского университета, Бостон, Массачусетс
Шерил Л.Рифас-Шиман
2 Департамент медицины народонаселения, Гарвардская медицинская школа / Гарвардский институт здравоохранения паломников, Бостон, Массачусетс
Эмили Окен
2 Департамент народной медицины, Гарвардская медицинская школа / Гарвардский институт здравоохранения паломников, Бостон, Массачусетс
Мэнди Б. Белфорт
3 Отделение медицины новорожденных, Отделение педиатрии, Детская больница Бостона, Гарвардская медицинская школа, Бостон, Массачусетс
Винсент У.V. Jaddoe
4 Департамент эпидемиологии и педиатрии, Медицинский центр Эразмус, Детская больница София, Университетский медицинский центр Роттердама, Роттердам, Нидерланды
5 Департамент питания Гарвардской школы общественного здравоохранения, Бостон, Массачусетс
Мэтью В. Гиллман
2 Департамент народной медицины, Гарвардская медицинская школа / Гарвардский институт здравоохранения паломников, Бостон, Массачусетс
5 Департамент питания, Гарвардская школа общественного здравоохранения, Бостон, Массачусетс
Отделение неонатологии, Отделение педиатрии, Бостонский медицинский центр, Школа медицины Бостонского университета, Бостон, Массачусетс
2 Департамент народной медицины, Гарвардская медицинская школа / Гарвардский институт здравоохранения паломников, Бостон, Массачусетс
3 Отделение медицины новорожденных, отделение педиатрии, Детский госпиталь ital Бостон, Гарвардская медицинская школа, Бостон, Массачусетс
4 Отделение эпидемиологии и педиатрии, Медицинский центр Эразмус, Детская больница Софии, Университетский медицинский центр Роттердама, Роттердам, Нидерланды
5 Департамент питания Гарвардской школы Public Health, Boston, Massachusetts
Адрес для корреспонденции Маргарет Паркер, MD, MPH, Отделение неонатологии, Отделение педиатрии, Бостонский медицинский центр, Медицинская школа Бостонского университета, 771 Albany St.Даулинг 4N, комната 4110, Бостон, Массачусетс, 02118. Телефон (617) 414-7286. Факс (617) 414-7297. [email protected] Окончательная отредактированная версия этой статьи издателем доступна на сайте J Pediatr. См. другие статьи в PMC, в которых цитируется опубликованная статья.
Abstract
Цель
Определить, в какой степени вес плода во время середины беременности и прибавка в весе плода в период между серединой беременности и рождением позволяют прогнозировать ожирение и артериальное давление (АД) в возрасте 3 лет.
Дизайн исследования
Среди 438 детей в когорте Project Viva мы оценили вес плода на сроке гестации 16–20 (медиана 18) недель с помощью измерений ультразвуковой биометрии.Мы проанализировали прибавку в весе плода как изменение квартиля веса со второго триместра до рождения, и мы измерили рост, вес, толщину подлопаточной и трехглавой кожной складки, а также АД в возрасте 3 лет. За 20 недель было 234 (30) грамма, а вес при рождении был 3518 (420) граммов. В скорректированных моделях вес, оцененный во втором триместре и при рождении, был связан с более высокими z-показателями ИМТ в возрасте 3 лет (0,32 единицы [95% ДИ 0,04, 0,60] и 0.53 единицы [95% C.I. 0,24, 0,81] для наивысшего и наименьшего квартиля веса). Младенцы с более быстрым набором веса плода и дети, которые оставались крупными от середины беременности до рождения, имели более высокие z-значения ИМТ (0,85 единицы [95% ДИ 0,30, 1,39] и 0,63 единицы [95% ДИ 0,17, 1,09], соответственно) при возрастом 3 года, чем младенцы, которые оставались маленькими в течение внутриутробной жизни. Мы не обнаружили связи между нашими основными предикторами и суммой или соотношением толщины подлопаточной и трехглавой кожных складок или систолическим АД.
Заключение
Более быстрое увеличение веса плода и постоянно высокий вес плода во второй половине гестации предсказывали более высокий z-показатель ИМТ в возрасте 3 лет.Скорость увеличения веса плода на протяжении беременности может иметь важное значение для будущего риска ожирения в детстве.
Ключевые слова: Детское кровяное давление, когорта
Исследования на людях и животных показывают, что программирование развития в критические периоды быстрого роста, такие как пренатальный период и младенчество, влияет на риск кардиометаболических заболеваний в более позднем возрасте. [1, 2] Хотя многие исследования показывают, что более быстрое увеличение веса в раннем младенчестве предсказывает более высокий индекс массы тела (ИМТ), более высокое кровяное давление (АД) и повышенный риск неблагоприятных метаболических исходов в детстве и зрелом возрасте, [3–6] существуют Немногочисленные исследования пренатального периода.
Изучение изменения веса плода важно, потому что одного измерения веса при рождении недостаточно для представления закономерностей увеличения массы тела внутриутробно. Например, младенец, родившийся с процентилем 90 -го при рождении, может представлять плод, который был крупным на протяжении всей беременности или который быстро набирал вес только в последнем триместре. Несколько исследований изучали взаимосвязь увеличения веса плода и исходов в детстве. В одном исследовании с участием голландских детей не было обнаружено никакой связи между увеличением веса плода в третьем триместре и абдоминальным ожирением в возрасте 2 лет.[13] В этом исследовании измерялось изменение веса плода только с третьего триместра до рождения. Измерения прибавки в весе плода во втором и третьем триместре, отражающие более длительный период роста плода, могут быть более информативными. Не было обнаружено никакой связи между статическими показателями веса плода или изменением веса плода со второго триместра до рождения и систолическим АД в детском возрасте среди детей в той же когорте [14].
Лучшее понимание связи увеличения веса плода и исходов в детстве может позволить нам определить факторы риска ожирения и высокого АД на самых ранних этапах жизни.Целью этого исследования было оценить степень, в которой оценочная масса плода во втором триместре и прибавка в весе плода со второго триместра до рождения позволяют прогнозировать детское ожирение и АД. Мы предположили, что более быстрое увеличение веса плода будет связано с более высокими ИМТ и АД в детстве, поскольку быстрое увеличение веса в раннем младенчестве также связано с ожирением и более высоким АД. [4, 5]
Методы
Мы изучили участников проекта Viva — проспективного наблюдательного когортного исследования гестационной диеты, исходов беременности и здоровья потомства.[15] Подробная информация о процедурах найма и удержания доступна в другом месте. [15] Все матери дали письменное информированное согласие. Комитеты по изучению людей из Гарвардского Пилигримского Здравоохранения, Бригама и женской больницы и Медицинского центра Бет Исраэль Дьяконис одобрили протоколы исследования. Из 2128 женщин, родивших живого ребенка, мы исключили 45 детей, рожденных <34 недель беременности (). Из 2083 оставшихся женщин 1653 (79%) прошли по крайней мере одно УЗИ плода на сроке от 16 до 20 недель. Чтобы избежать использования данных УЗИ для датировки, а также для роста, мы исключили 203 женщины, у которых УЗИ показало срок беременности ≥10 дней от предполагаемой даты родов, основанной на последней менструации.Из них мы дополнительно исключили 678, у которых на УЗИ отсутствовал один или несколько показателей абдоминального диаметра плода, бипариетального диаметра или длины бедренной кости, которые необходимы для расчета предполагаемой массы плода (EFW). Поскольку эти ультразвуковые исследования были клиническими исследованиями, предназначенными для обследования плода с целью выявления структурных аномалий, большая часть отсутствующих биометрических данных была связана с отсутствием диаметра брюшной полости (673 из 678). Бипариетальный диаметр и длина бедренной кости у 772 участников по всем трем параметрам были аналогичны таковым у 678 исключенных нами участников (41.0 против 39,9 мм и 26,8 против 26,9 мм соответственно), что свидетельствует об отсутствии систематической ошибки из-за наличия биометрических показателей. Наконец, у 334 участников отсутствовали измерения ИМТ (кг / м 2 ) или АД (мм рт.ст.) в возрасте 3 лет, что дало окончательную когорту из 438 субъектов матери-плода-ребенка для анализа. По сравнению с участниками, которым не хватало критериев оценки исхода возраста 3, матери в последней когорте были старше (средний возраст 31,1 против 30,1 года), с большей вероятностью вышли замуж (92% против 86%), были выпускниками колледжей (67% против 30,1 лет). 51%) и имеют семейный доход> 70 000 долларов (66% против.53%). Дети чаще принадлежали к белой расе (61% против 51%). Другие характеристики матери и ребенка, включая ИМТ матери, не различались между включенными и исключенными группами.
Таблица 1
Характеристики 438 пар мать-ребенок в соответствии с половым квартилем второго триместра Расчетная масса плода
| Общий | Половой квартиль второго триместра EFW | P для тренда | ||||
|---|---|---|---|---|---|---|
| 1 | 2 | 3 | 4 | |||
| N | 438 | 108 | 110 | 110 | 110 | |
| Материнские характеристики | Среднее ± стандартное отклонение | |||||
| Возраст матери, лет | 31.0 ± 4,8 | 29,9 ± 5,4 | 31,0 ± 4,3 | 31,4 ± 4,8 | 31,7 ± 4,4 | <0,001 |
| ИМТ перед беременностью, кг / м 2 | 24,7 ± 5,1 | 24,4 ± 5,3 | 25,3 ± 5,8 | 24,6 ± 4,5 | 24,5 ± 4,5 | 0,91 |
| 0,91 | ||||||
| Систолическое АД в третьем триместре, мм рт. Ст. | 110,6 ± 8,4 | 109.7 ± 8,1 | 111,3 ± 8,7 | 110,5 ± 8,4 | 110,9 ± 8,5 | 0,43 |
| N (%) | ||||||
| Прибавка в весе во время беременности, категория Института медицины | 0,35 | |||||
| Чрезмерное | 249 (57) | 68 (62) | 63 (58) | |||
| Достаточно | 142 (33) | 40 (37) | 35 (32) | 35 (32) | 32 (29) | |
| Неадекватно | 44 (10) | 13 (12) | 11 (11) | 6 (6) | 14 (13) | |
| Гестационная толерантность к глюкозе | 0.30 | |||||
| Гестационный диабет | 20 (5) | 4 (4) | 7 (6) | 5 (5) | 4 (4) | |
| Нарушение толерантности к глюкозе 14 ( | ) 3) | 4 (4) | 4 (4) | 5 (5) | 1 (1) | |
| Преходящая гипергликемия | 34 (8) | 7 (7) | 6 ( 5) | 11 (11) | 10 (9) | |
| Нормальная толерантность к глюкозе | 368 (84) | 92 (65) | 93 (85) | 88 (81) | 95 (77) | |
| Курил во время беременности | 49 (11) | 13 (12) | 13 (12) | 11 (10) | 12 (11) | 0.54 |
| Нерожавшие | 232 (53) | 63 (58) | 54 (49) | 63 (57) | 52 (47) | 0,24 |
| Выпускник колледжа | 293 (67) | 68 (63) | 74 (67) | 79 (72) | 72 (66) | 0,55 |
| Семейный доход> 70 000 долларов США | 262 (66) | 57 (59) | 67 (60) | 76 (75) | 62 (62) | 0.44 |
| В браке или сожительстве | 401 (92) | 92 (86) | 102 (93) | 104 (95) | 103 (95) | 0,02 |
| Характеристики плода во втором триместре, скорректированные с учетом гестационного возраста, 16–20 недель | Среднее значение ± стандартное отклонение | |||||
| Срок беременности на УЗИ, недели | 18.2 ± 0,7 | 18,2 ± 0,7 | 18,1 ± 0,7 | 18,2 ± 0,7 | 18,3 ± 0,7 | 0,09 |
| Расчетная масса плода, граммы | 233,8 ± 30,0 | 198,9 ± 17,0 | 225,3 ± 5,2 | 241,4 ± 4,7 | 269,0 ± 26,4 | <0,0001 |
| Окружность живота, мм | 124,9 ± 11,4 | 112.6 ± 10,8 | 122,5 ± 3,9 | 128,2 ± 3,8 | 135,9 ± 9,2 | <0,0001 |
| Бипариетальный диаметр, мм | 41,1 ± 2,3 | 39,2 ± 1,6 | 40,8 ± 1,7 | 41,8 ± 1,8 | 42,8 ± 2,3 | <0,0001 |
| Длина бедра, мм | 26,9 ± 2,0 | 24,9 ± 1,6 | 26,5 ± 1,1 | 27.3 ± 1,3 | 28,8 ± 1,8 | <0,0001 |
| Характеристики младенца / ребенка | ||||||
| Гестационный возраст при рождении, недель | 39,7 ± 1,4 | 40,1 ± 1,3 | 39,7 ± 1,5 | 39,6 ± 1,5 | 39,4 ± 1,4 | <0,0001 |
| Масса тела при рождении с поправкой на срок беременности, граммы | 3518 ± 420 | 3329 ± 434 | 3500 ± 373 | 3540 ± 377 | 3699 ± 415 | <0.0001 |
| ИМТ возраст 3 года, кг / м 2 | 16,5 ± 1,4 | 16,3 ± 1,2 | 16,5 ± 1,7 | 16,4 ± 1,3 | 16,7 ± 1,4 | 0,08 |
| z-показатель ИМТ возраст 3 года | 0,43 ± 0,99 | 0,32 ± 0,91 | 0,44 ± 1,12 | 0,36 ± 0,95 | 0,62 ± 0,97 | 0,06 |
| SS + TR, мм | 16.4 ± 4,0 | 16,3 ± 3,7 | 16,7 ± 4,4 | 16,2 ± 3,3 | 16,3 ± 4,5 | 0,81 |
| SS / TR | 0,64 ± 0,15 | 0,66 ± 0,15 | 0,62 ± 0,17 | 0,65 ± 0,14 | 0,64 ± 0,14 | 0,58 |
| Высота, см | 97,6 ± 4,6 | 97,1 ± 4,4 | 97,6 ± 4,9 | 97,1 ± 4.1 | 98,5 ± 4,9 | 0,05 |
| Систолическое АД, мм рт. Ст. | 92,3 ± 10,7 | 92,4 ± 11,8 | 92,8 ± 10,9 | 91,5 ± 10,2 | 92,4 ± 9,7 | 0,78 |
| N (%) | ||||||
| Ожирение (ИМТ ≥ 95 -й процентиль для возраста и пола) | 40 (9) | 5 (5) | 10 (9) | 6 (6) | 19 (18) | 0.01 |
| Женский пол | 223 (51) | 55 (51) | 56 (51) | 56 (51) | 56 (51) | 1,00 |
| Раса / этническая принадлежность | 0,04 | |||||
| Белый | 265 (61) | 56 (52) | 69 (63) | |||
| Черный | 68 (16) | 23 (21) | 21 (19) | 8 (7) | 16 (15) | |
| Испаноязычный | 29 (7) | 5 (5) | 10 (9) | 6 (5) | 8 (7) | |
| Другое | 76 (17) | 24 (22) | 11 (10) | 24 (22) | 17 (15) | |
| Продолжительность грудного вскармливания, мес. | 6.7 (4,4) | 5,8 (4,4) | 6,6 (4,3) | 7,1 (4,5) | 7,4 (4,3) | 0,01 |
Мы извлекли из измерений абдоминальный диаметр (AD), бипариетальный диаметр (BPD) ) и длину бедренной кости (FL) по результатам ультразвукового исследования плода, полученного на сроке от 16 до 20 недель, и вес при рождении из медицинской карты больницы. Мы преобразовали диаметр живота в окружность живота (AC) по геометрической формуле: Окружность = πr 2 . Мы рассчитали EFW по формуле Hadlock et al: Log10 EFW = 1.335 — 0,0034 (AC) (FL) + 0,0316 (BPD) + 0,0457 (AC) + 0,1623 (FL). [16] Мы использовали эту формулу, потому что ранее было установлено, что она имеет наименьшую систематическую ошибку и лучшую точность при прогнозировании измеренного веса при рождении по сравнению с 13 другими формулами [17].
Во время личного визита в возрасте 3 лет обученные научные сотрудники взвешивали детей с помощью цифровых весов (модель 881; Seca, Гамбург, Германия) и получали измерения роста, подлопаточной и трехглавой складок кожи с использованием стандартных методов.[18] Они использовали стандартизированный протокол для измерения АД у детей с помощью автоматического осциллометрического самописца Dinamap Pro100 (Critikon, Inc., Тампа, Флорида), выполняя до 5 измерений с интервалом в 1 минуту для каждого ребенка. Регистрировались положение ребенка, уровень активности, используемая конечность, размер манжеты и порядковый номер измерения во время измерения АД. Исследовательский персонал участвовал в двухгодичном обучении без отрыва от производства для обеспечения достоверности измерений (И. Дж. Шорр, личное устное общение MPS, 2004–2007 гг.). Погрешности меж- и внутриэкспертных измерений были в пределах опубликованных референсных диапазонов.[19]
Основными результатами исследования были ожирение и АД в возрасте 3 лет. Мы рассчитали z-показатель ИМТ с учетом возраста и пола, используя национальные справочные данные США [20], и использовали этот показатель в качестве непрерывной переменной, а также исследовали ожирение (ИМТ с учетом возраста и пола ≥ 95 -го процентиля). Мы использовали сумму и соотношение толщины подлопаточной (SS) и трехглавой (TR) кожной складки для представления ожирения и центрального ожирения соответственно. [21] Мы использовали систолическое АД в возрасте 3 лет в качестве основного результата измерения АД, поскольку оно позволяет прогнозировать АД в более поздние сроки лучше, чем диастолическое АД, и с большей достоверностью измеряется у детей.[22]
Матери сообщали информацию о своем возрасте, образовании, семейном доходе, семейном положении, равенстве, продолжительности грудного вскармливания в течение одного года, статусе курения, а также о поле и расе / этнической принадлежности ребенка в структурированных интервью и анкетах. Мы рассчитали ИМТ перед беременностью (кг / м 2 ) на основе данных материнского самоотчета о росте и весе до беременности. Мы рассчитали общую гестационную прибавку в весе как разницу между последним зарегистрированным клиническим весом перед родами и весом до беременности, о котором сообщали сами.Ранее мы сообщали о достоверности самооценки веса до беременности в нашей когорте. [23] Мы классифицировали женщин как имеющих недостаточный, адекватный или избыточный вес в соответствии с рекомендациями Института медицины 2009 года по увеличению веса во время беременности. [24] Мы получили статус толерантности к глюкозе на основании гликемического скрининга из медицинской карты. Определения статуса толерантности к глюкозе описаны в другом месте. [25] Мы извлекли из истории болезни первые три уровня систолического АД у матери после 28 недель беременности и рассчитали среднее значение.
Статистический анализ
Поскольку вес сильно коррелирует с гестационным возрастом, мы сначала скорректировали EFW и вес при рождении в соответствии с гестационным возрастом в каждую точку измерения. Затем мы ранжировали EFW и массу тела при рождении по квартилям, зависящим от пола, с кодировками от 1 до 4. Чтобы представить прибавку в весе плода, мы создали переменную из 16 категорий в соответствии с квартилем EFW второго триместра и массой тела при рождении, с участниками в самом низком квартиле обоих EFW. и вес при рождении в качестве контрольной группы.
Мы изучили двумерные отношения между нашими основными рисками, другими ковариатами и нашими результатами.Для p-значений тренда мы использовали хи-квадрат Mantel-Haenszel для категориальных характеристик и линейную регрессию для непрерывных результатов. После тестирования предположений модели мы использовали модели многомерной линейной и логистической регрессии для изучения независимых ассоциаций EFW во втором триместре, веса при рождении и, отдельно, изменения квартиля веса плода со второго триместра до рождения с нашими основными результатами. Чтобы оценить связь с систолическим АД в возрасте 3 лет, мы использовали регрессионные модели со смешанными эффектами, включающие все доступные измерения АД от каждого ребенка в качестве повторных измерений результатов.Модель 1 включала основное воздействие, пол и возраст ребенка во время трехлетнего визита. Модель 2 также включала возраст матери, семейное положение, образование, семейный доход и расу / этническую принадлежность ребенка. Модель 3 включала факторы, которые, как известно, влияют на рост плода, которые могут опосредовать взаимосвязь между увеличением веса плода и ИМТ и АД в детстве, включая ИМТ матери до беременности, толерантность к глюкозе и прибавку в весе, кровяное давление матери в третьем триместре и статус курения. Мы также включили продолжительность грудного вскармливания в качестве потенциального искажающего фактора (в качестве косвенного показателя материнского поведения) на связь между ростом плода и детским ожирением и результатами АД.Все модели для оценки АД были скорректированы с учетом условий измерения АД, включая размер манжеты, используемую конечность, состояние и положение ребенка, порядковый номер измерения, а также рост ребенка.
Затем мы использовали оценки параметров нашей многомерной модели для оценки прогнозируемой вероятности ожирения в возрасте 3 лет в 9 категориях увеличения веса плода на основе тертилей EFW второго триместра и веса при рождении. Мы использовали тертили вместо квартилей для этого анализа дихотомических результатов, потому что некоторые ячейки содержали небольшие числа.Мы использовали типичные характеристики из нашей когорты в качестве значений ковариант. Мы использовали средние значения для непрерывных переменных и значения режима для категориальных переменных.
Наконец, мы провели анализ чувствительности с дальнейшим ограничением нашей когорты матерями, которые сообщили, что они были «уверены» в своем последнем «нормальном» менструальном цикле во время интервью в первом триместре (N = 347). Расчет EFW во втором триместре зависит от точного срока гестации. Мы сочли, что отчет матери об уверенности в нормальности их последнего менструального цикла может быть более точным для прогнозирования гестационного возраста, чем согласованность с прогнозом срока родов на УЗИ во втором триместре.Мы не обнаружили различий в наших оценках эффекта и представили результаты из нашей исходной когорты из 438 пар мать-ребенок. Мы провели анализ данных с помощью SAS 9.3 (Институт SAS, Кэри, Северная Каролина).
Результаты
Средний гестационный возраст во втором триместре 16–20 недель при УЗИ составил 18,2 (0,7) недели (). Измерения биометрии плода составили 124,9 (11,4) мм для окружности живота, 41,4 (2,3) мм для бипариетального диаметра и 26,9 (2,0) мм для длины бедренной кости. EFW в 16-20 недель с поправкой на гестационный возраст составлял 234 (30) грамма, а масса тела при рождении с поправкой на гестационный возраст составляла 3518 (420) граммов.В возрасте 3 лет средний (SD) ИМТ составлял 16,5 (1,4) кг / м 2 , а z-показатель ИМТ составлял 0,43 (0,99) единицы. Девять процентов детей имели ИМТ ≥ 95 -го процентиля для возраста и пола. Средняя сумма (SD) и соотношение толщины подлопаточной и трехглавой кожных складок составляли 16,4 (4,0) мм и 0,64 (0,15), соответственно, а систолическое АД при 92,3 (10,7) мм рт.
При двумерном анализе младенцы в наивысшей квартиле EFW имели наивысший средний вес при рождении и самую короткую среднюю продолжительность беременности ().Матери детей из наивысшего квартиля EFW во втором триместре были старше, дольше находились на грудном вскармливании и чаще находились в браке или сожительстве по сравнению с матерями детей из самого низкого квартиля EFW (). Больше младенцев в верхнем квартиле EFW были белыми и меньше — чернокожими, чем дети в первом квартиле EFW. Мы не наблюдали различий в ИМТ перед беременностью, толерантности к глюкозе гестации, систолическом АД в третьем триместре, статусе курения, паритете, семейном доходе, образовании, поле или росте ребенка в соответствии с квартилем EFW ().
В модели многовариантной линейной регрессии с поправкой на пол и точный возраст на 3-летнем визите мы обнаружили, что z-показатель ИМТ на 0,32 (95% ДИ, 0,06, 0,59) единицы выше среди младенцев с EFW в наивысшем по сравнению с самым низким квартилем. (, Модель 1). Оценки были аналогичными с дополнительной корректировкой для демографических переменных (0,34 [95% ДИ 0,07, 0,61]) (, Модель 2), а также для материнских факторов, влияющих на рост плода, включая ИМТ матери перед беременностью и толерантность к глюкозе, прибавку в весе во время беременности, статус курения. АД в третьем триместре и продолжительность грудного вскармливания (0.32 [95% ДИ 0,04, 0,60]) (, Модель 3). В логистической модели, скорректированной с учетом пола и возраста, отношение шансов для ожирения (ИМТ ≥ 95 -й перцентиль против <85 -й перцентиль) составляло 4,77 (95% ДИ 1,68, 13,51) среди детей с EFW в самом высоком по сравнению с самый низкий квартиль. Оценки были аналогичными с дополнительной поправкой на демографические переменные (OR 5,16 [95% ДИ 1,72, 15,46]) (, Модель 2) и немного ослаблены с дополнительной поправкой на материнские факторы, которые влияют на рост плода и продолжительность грудного вскармливания (OR 4.50 [95% C.I. 1.38, 14.68]) (, Модель 3). Мы не обнаружили связи квартиля EFW с суммой и соотношением толщины подлопаточной и трехглавой кожных складок или систолическим АД в возрасте 3 лет ().
Таблица 2
Связи оценочной массы плода и массы тела при рождении во втором триместре с ожирением и артериальным давлением в возрасте 3 лет
| ИМТ ≥ 95 th процентиль a | z-score ИМТ | SS + TR (мм) | SS / TR b | Систолическое АД c (мм рт. Ст.) | |
|---|---|---|---|---|---|
| Квартиль второго триместра EFW d | Отношение шансов (95% C.I.) | Оценка эффекта (95% ДИ) | |||
| Модель 1: с учетом возраста и пола | |||||
| 1 | 1,0 (ссылка) | 0,0 (ссылка) | 0,0 (ссылка) | 0,0 (ссылка) | |
| 2 | 1,95 (0,64, 5,98) | 0,15 (-0,12, 0,41) | 0,43 (-0.66, 1,51) | -4,33 (-8,48, -0,18) * | 1,20 (-1,19, 3,59) |
| 3 | 1,18 (0,35, 4,02) | 0,04 (-0,22, 0,31) | −0,04 (−1,12, 1,04) | −1,76 (−5,91, 2,38) | −1,01 (−3,33, 1,31) |
| 4 | 4,77 (1,68, 13,51) * | 0,32 (0,06 , 0,59) * | 0,03 (−1,05, 1,12) | −2,44 (−6,63, 1,76) | 0,13 (−2,20, 2,46) |
| Модель 2: Ml + демография e | |||||
| 1 | 1.0 (справка) | 0,0 (справка) | 0,0 (справка) | 0,0 (справка) | 0,0 (справка) |
| 2 | 1,82 (0,57, 5,81) | 0,14 (-0,13, 0,41) | 0,14 (-0,96, 1,24) | -3,09 (-7,26, 1,09) | 1,18 (-1,27, 3,62) |
| 3 | 1,18 (0,33, 4,16) | 0,08 (-0,19, 0,34) | -0,14 (-1,24, 0,96) | -0,21 (-4,38, 3,96) | -0,95 (-3,35, 1,45) |
| 4 | 5.16 (1,72, 15,46) * | 0,34 (0,07, 0,61) * | −0,09 (−1,21, 1,02) | −1,59 (−5,84, 2,65) | 0,24 (−2,24, 2,72) |
| Модель 3: M2 + факторы, влияющие на рост плода f + продолжительность грудного вскармливания | |||||
| 1 | 1.0 (ref) | 0,0 (ref) | 0,0 (ref) 0,0 (ссылка) | 0.0 (справка) | 0,0 (справка) |
| 2 | 1,62 (0,46, 5,64) | 0,17 (-0,11, 0,45) | 0,15 (-1,04, 1,34) | -3,63 (-8,10, 0,84 ) | 1,02 (-1,54, 3,58) |
| 3 | 0,58 (0,13, 2,56) | 0,04 (-0,24, 0,32) | -0,28 (-1,47, 0,91) | 0,40 (-4,07, 4,90 ) | -0,66 (-3,10, 1,78) |
| 4 | 4,50 (1,38, 14,68) * | 0.32 (0,04, 0,60) * | -0,07 (-1,28, 1,14) | -1,01 (-5,59, 3,57) | 0,80 (-1,77, 3,37) |
| Квартиль массы при рождении d | |||||
| Модель 1: с учетом возраста и пола | |||||
| 1 | 1.0 (справ.) | 0,0 (справ.) | 0,0 (справ.) | 0,0 (справ.) | 0,0 (справ.) |
| 2 | 1,77 (0,56, 5,63) | 0,11 (-0,15, 0,37) | 0,29 (-0,80, 1,37) | 0,00 (-4,14, 4,14) | 1,57 (-0,79, 3,94) |
| 3 | 2,25 (0,74, 6,89) | 0,22 (-0,04, 0,48) | 0,50 (-0,58, 1,59) | -2,82 (-7,00, 1,37) | 1,14 (-1,21, 3,50) |
| 4 | 4.61 (1,62, 13,18) * | 0,44 (0,18, 0,71) * | 0,47 (-0,63, 1,57) | -1,95 (-6,19, 2,29) | 0,27 (-2,09, 2,63) |
| Модель 2: Ml + демография e | |||||
| 1 | 1,0 (ссылка) | 0,0 (ссылка) | 0,0 (ссылка) | (ссылка) | 0,0 (ссылка) |
| 2 | 2.26 (0,67, 7,60) | 0,15 (-0,11, 0,42) | 0,31 (-0,79, 1,40) | 0,75 (-3,41, 4,91) | 1,69 (-0,75, 4,14) |
| 3 | 2,91 (0,91, 9,32) | 0,27 (0,01, 0,54) | 0,45 (-0,65, 1,55) | -1,64 (-5,85, 2,57) | 1,37 (-1,13, 3,87) |
| 4 | 6,90 ( 2,24, 21,28) * | 0,54 (0,27, 0,81) * | 0,39 (-0,74, 1,53) | -0.39 (-4,76, 3,99) | 0,69 (-1,79, 3,18) |
| Модель 3: M2 + факторы, влияющие на рост плода f + продолжительность грудного вскармливания | |||||
| 1 | 1.0 (ref) | 0,0 (ref) | 0,0 (ref) 0,0 (справ.) | 0,0 (справ.) | 0,0 (справ.) |
| 2 | 3,07 (0,79, 11,93) | 0,15 (-0,12, 0.43) | 0,46 (-0,73, 1,65) | 1,24 (-3,23, 5,72) | 1,73 (-0,88, 4,34) |
| 3 | 2,76 (0,73, 10,39) | 0,22 (-0,06, 0,50 ) | 0,48 (-0,72, 1,68) | -1,19 (-5,73, 3,35) | 1,81 (-0,81, 4,43) |
| 4 | 10,50 (2,79, 39,54) * | 0,53 (0,23 , 0,81) * | 0,45 (-0,80, 1,70) | -0,10 (-4,89, 4,69) | 0,91 (-1.78, 3,59) |
С поправкой на пол, возраст и гестационный возраст при рождении, дети из самого высокого и самого низкого квартиля массы тела при рождении имели более высокие z-значения ИМТ (0,44 [95% ДИ 0,18, 0,71]) и более высокие коэффициенты ожирения (OR 4,61 [95% ДИ 1,62, 13,18]) (, Модель 1). Связи не изменились с поправкой на демографические характеристики, материнские факторы, влияющие на рост плода, или продолжительность грудного вскармливания (Модель 3). Мы не обнаружили связи между массой тела при рождении и суммой и соотношением толщины подлопаточной и трехглавой кожных складок или систолическим АД (Модель 3).
В моделях, которые изучали как EFW, так и массу при рождении, мы обнаружили, что переход от 1 -го квартиля во втором триместре к 4 -му квартилю при рождении, который представляет более быстрое увеличение массы плода, было связано с 0,85. на единицу (95% ДИ 0,30, 1,39) более высокий рост z-показателя ИМТ, чем оставшийся в 1 -м квартиле в оба момента времени (). Мы также обнаружили, что младенцы, которые оставались относительно крупными, то есть дети с массой в квартиле 4 -го в оба момента времени, имели более высокие z-значения ИМТ по сравнению с теми, кто находился в самом низком квартиле в оба момента времени (0.63 [95% C.I. 0,17, 1,09]). Младенцы, которые оставались в квартиле 2 и в оба момента времени (0,86 [95% ДИ 0,34, 1,37]) и аналогичным образом имели более высокие z-значения ИМТ. Мы обнаружили более скромную связь между прибавкой в весе плода и z-показателем ИМТ среди младенцев, которые упали с 4 -го квартиля в середине беременности до 3-го -го квартиля при рождении (0,59 [95% ДИ 0,13, 1,06]) и те, кто упал с 4-го квартиля на 2-й квартиль (0,54 [95% ДИ 0,02, 1,06]) (). Мы не обнаружили связи между более быстрым набором веса плода и систолическим АД в возрасте 3 лет, но мы обнаружили, что дети, которые начали в квартиле 4 -го EFW во втором триместре и упали до 2-го квартиля -го при рождении. было систолическое АД 5.На 53 мм рт. Ст. (95% ДИ 1,08, 9,98) выше, чем в контрольной группе ().
Таблица 3
Связи увеличения веса от второго триместра до рождения с индексом BMI-z и систолическим АД в возрасте 3 лет a
| Квартиль массы тела при рождении | ||||||||
|---|---|---|---|---|---|---|---|---|
| Квартиль второго триместра EFW | 1 | 2 | 3 | 4 | ||||
| Показатель ИМТ-z | Систолическое АД b | Показатель ИМТ-z | Систолическое АД b 9057 9057 | Показатель ИМТ-z | Систолическое АД b | Показатель ИМТ-z | Систолическое АД b | |
| 1 | 0.0 (справка) | 0,0 (справка) | -0,03 (-0,52, 0,45) | 3,73 (-0,55, 8,02) | 0,23 (-0,35, 0,81) | 4,21 (-0,97, 9,38) | 0,85 (0,30, 1,39) * | 4,20 (-0,08, 8,47) |
| 2 | 0,14 (-0,34, 0,62) | 2,55 (-1,76, 6,86) | 0,86 (0,34, 1,37) * | 4,98 (0,25, 9,71) | -0,01 (-0,49, 0,46) | 4,55 (0,08, 9,01) | 0,60 (0,10, 1,11) * | 2.10 (-3,22, 7,42) |
| 3 | 0,22 (-0,32, 0,76) | 4,72 (-0,68, 10,13) | -0,11 (-0,58, 0,35) | 0,57 (-3,32, 4,47) | 0,43 (-0,07, 0,93) | 2,27 (-2,24, 6,78) | 0,56 (0,04, 1,07) * | 1,64 (-2,73, 6,02) |
| 4 | 0,04 (-0,63, 0,71 ) | 0,86 (-5,03, 6,74) | 0,54 (0,02, 1,06) * | 5,53 (1,08, 9,98) * | 0.59 (0,13, 1,06) * | 3,35 (-0,97, 7,66) | 0,63 (0,17, 1,09) * | 3,08 (-1,07, 7,23) |
In, мы показываем, что ковариата -скорректированная прогнозируемая вероятность ожирения (≥ 95 -й процентиль против <85 -й процентиль в возрасте 3 лет) была самой высокой для младенцев, которые оставались относительно крупными в тертиле с наивысшим весом во втором триместре и при рождении (15,0%) а также высокий для младенцев с более быстрым набором веса плода, которые изменились с первого на третий тертиль во второй половине беременности (13.9%). Прогнозируемая вероятность ожирения была самой низкой среди младенцев, которые оставались в самом низком тертиле во втором триместре и втором тертиле при рождении (0%), а также низком среди младенцев, которые оставались в самом низком тертиле в обоих временных точках (0,8%).
Прогнозируемая вероятность ожирения (ИМТ ≥ 95 th v. <85 th перцентиль) в возрасте 3 лет в соответствии с поло-зависимым тертилем второго триместра расчетной массы плода (EFW) и массы тела при рождении с поправкой на гестационный возраст в обоих временных точках, возраст матери, образование, семейное положение, индекс массы тела перед беременностью, толерантность к глюкозе, прибавка в весе во время беременности, систолическое АД в третьем триместре и курение во время беременности, семейный доход, продолжительность грудного вскармливания, пол ребенка, расовая / этническая принадлежность и точные данные возраст на момент 3-летнего визита.Мы использовали типичные характеристики участников для ковариат, включая средние значения для непрерывных переменных и значения режима для категориальных переменных.
Обсуждение
Наши результаты отличаются от результатов Дурмуса и др. Из когорты поколения R из Нидерландов, которые обнаружили обратную зависимость между массой плода во втором триместре и массой брюшного жира, измеренной с помощью УЗИ, в предбрюшинной области, представляющей висцеральный абдоминальный жир в возрасте 2 лет. , но не обнаружили связи между массой плода, прибавкой в весе плода и другими ультразвуковыми измерениями центрального ожирения, которые связаны с неблагоприятными метаболическими исходами.[13] Мы обнаружили положительную связь между весом во втором триместре, более быстрым набором веса плода и ИМТ в детстве, но не обнаружили связи между соотношением толщины подлопаточной и трехглавой кожных складок, еще одним показателем центрального ожирения. Характеристики участников, включая возраст матери, ИМТ, статус курения матери, гестационный возраст, массу тела при рождении и ИМТ в детстве, были одинаковыми как в нашей собственной когорте, так и в когорте поколения R. [13] Таким образом, различия в результатах между массой плода и детским ожирением можно объяснить разными критериями исхода, используемыми в каждой когорте.Необходимы дополнительные исследования среди групп населения с повышенным риском детского ожирения, чтобы лучше понять взаимосвязь между массой плода, увеличением веса плода и детским ожирением.
В нашем анализе увеличения веса плода по 16 категориям мы обнаружили наиболее сильную связь с детским ожирением среди младенцев, которые переместились из квартиля 1 -го в 4-й квартиль -го года во второй половине гестации. Это может свидетельствовать о том, что самые маленькие плоды с быстрым набором веса имеют наибольший риск долгосрочных исходов ожирения.Альтернативой этой интерпретации является то, что у нас было относительно мало субъектов в каждой из 16 категорий, что приводило к несколько нестабильным оценкам, или что мы неадекватно моделировали прибавку в весе плода, поскольку у нас было только 2 временных точки измерения и измерения клинической биометрии плода. Исследования с множественными измерениями биометрии плода и долгосрочным наблюдением в детстве могут лучше охарактеризовать закономерности роста плода по отношению к исходам в детстве.
Помимо младенцев с более быстрым набором веса плода, устойчиво крупные плоды также имели более высокие z-значения ИМТ в детстве.Это говорит о том, что увеличение веса плода от зачатия до середины беременности также может быть важным предиктором детского ожирения. В настоящее время исследования показывают, что более высокий ИМТ у матери связан с более высоким EFW в середине беременности [26], а более высокий возраст матери и более высокая репутация связаны с большей длиной макушки и крестца, представляющей более крупный плод, на ранних сроках беременности [27]. Дальнейшее признание изменяемых предикторов увеличения веса плода на ранних сроках беременности может дать новые ключи к разгадке предотвращения детского ожирения.
Вопреки нашей гипотезе, мы не обнаружили связи EFW, массы тела при рождении или увеличения массы тела плода с АД в детском возрасте. van Houten и др. из когорты поколения R аналогичным образом сообщили об отсутствии связи между АД в возрасте 2 лет и прибавкой в весе плода со второго или третьего триместра до рождения [14]. Другие описали обратную связь с массой тела при рождении и артериальным давлением в более позднем детстве и в зрелом возрасте. [9, 28–30] Авторы предполагают, что низкая масса тела при рождении может означать недостаточное питание плода или относительное ограничение роста плода и что эта стрессовая внутриутробная среда приводит к более высокому кровяному давлению в более позднем возрасте.[9] В этих исследованиях вес при рождении использовался как показатель роста плода. Мы отметили, что падение с 4 -го квартиля до 2-го -го квартиля было связано с повышением систолического АД, но этот результат не соответствовал другим квартилям и может быть случайной находкой. Мы не оценивали АД у детей старше 3 лет, и возможно, что рост плода может быть связан с АД в более позднем детстве. Однако ранее в нашей когорте мы обнаружили, что более быстрое прибавление в весе младенцев в первые шесть месяцев жизни было связано с более высоким кровяным давлением у детей в возрасте 3 лет.[5] С другой стороны, послеродовой, а не пренатальный рост может быть более важным для детского АД.
Сильные стороны этого исследования включают перспективный дизайн исследования и оценку множества пренатальных факторов, которые могут повлиять на рост плода, а также многих потенциальных факторов, влияющих на рост плода. В детстве мы тщательно измеряли АД и показатели антропометрии. Ограничения исследования включают использование клинических ультразвуковых измерений, которые были предназначены для обнаружения структурных аномалий, что значительно сократило количество участников, доступных для анализа.Хотя мы не обнаружили различий в измерениях биометрии плода у остальных участников, мы не можем исключить возможность систематической ошибки отбора. Ошибка измерения биометрии плода, вероятно, была недифференциальной, консервативной. Поскольку мы использовали клинические данные ультразвукового исследования, мы оценивали EFW только в один момент времени во втором триместре. EFW в другое время беременности позволит более сложное моделирование увеличения веса плода и может прояснить, являются ли разные периоды роста во время беременности более или менее важными для более поздних результатов.Мы не оценивали дополнительных показателей состава тела, кроме показателя BMI-z, а также суммы и соотношения толщин кожных складок SS и TR. Наконец, относительно высокий социально-экономический статус и небольшое количество меньшинств в нашей когорте могут снизить возможность обобщения.
Это исследование предполагает возможность того, что больший вес плода в середине беременности и увеличение веса плода до или после этого момента времени могут быть важными факторами риска детского ожирения и его последствий. Существует потребность в понимании поддающихся изменению предикторов внутриутробного увеличения веса и времени такого увеличения веса по отношению к отдаленным результатам у ребенка, а также в усовершенствовании более эффективных методов измерения состава тела плода на протяжении всей беременности.
US = ультразвук; LMP = последний менструальный цикл; AD = диаметр брюшной полости; BPD = бипариетальный диаметр; FL = длина бедра; EFW = предполагаемый вес плода; ИМТ = индекс массы тела; АД = кровяное давление
Благодарности
Финансируется Национальным институтом здравоохранения (HL64925, HD034568 и HL068041).
Сокращения
| ИМТ | Индекс массы тела | |||
| BP | Артериальное давление | |||
| EFW | Расчетная масса плода | |||
| LMP | ||||
| AC | Окружность живота | |||
| BPD | Бипариетальный диаметр | |||
| FL | Длина бедра | |||
| SS + TR | Толщина подлопаточной складки | Сумма подлопаточных складок | / TR | Соотношение толщины подлопаточной и трехглавой кожных складок |
Сноски
Авторы заявляют об отсутствии конфликта интересов.
Заявление издателя: Это PDF-файл неотредактированной рукописи, принятой к публикации. В качестве услуги для наших клиентов мы предоставляем эту раннюю версию рукописи. Рукопись будет подвергнута копирайтингу, верстке и рассмотрению полученного доказательства, прежде чем она будет опубликована в окончательной форме для цитирования. Обратите внимание, что во время производственного процесса могут быть обнаружены ошибки, которые могут повлиять на содержание, и все юридические оговорки, относящиеся к журналу, имеют отношение.
Ссылки
1. Кемп М.В., Каллапур С.Г., Джоб А.Х., Ньюнхэм Дж. Ожирение и причины развития здоровья и болезней. J Педиатр детского здоровья. 2011 [PubMed] [Google Scholar] 2. Годфри К.М., Инскип Х.М., Хэнсон М.А. Долгосрочное влияние пренатального развития на рост и метаболизм. Semin Reprod Med. 2011; 29: 257–65. [Бесплатная статья PMC] [PubMed] [Google Scholar] 3. Онг К.К., Лоос Р.Дж. Быстрое увеличение веса в младенчестве и последующее ожирение: систематические обзоры и обнадеживающие предложения. Acta Paediatr.2006; 95: 904–8. [PubMed] [Google Scholar] 4. Таверас Э.М., Рифас-Шиман С.Л., Белфорт МБ, Клейнман К.П., Окен Э., Гиллман М.В. Весовой статус в первые 6 месяцев жизни и ожирение в 3 года. Педиатрия. 2009; 123: 1177–83. [Бесплатная статья PMC] [PubMed] [Google Scholar] 5. Белфорт МБ, Рифас-Шиман С.Л., Рич-Эдвардс Дж., Клейнман К.П., Гиллман М.В. Размер при рождении, рост ребенка и артериальное давление в трехлетнем возрасте. J Pediatr. 2007; 151: 670–4. [Бесплатная статья PMC] [PubMed] [Google Scholar] 6. Леуниссен Р.В., Керкхоф Г.Ф., Стейнен Т., Хоккен-Колега А.Сроки и темп быстрого роста в первый год по отношению к профилю сердечно-сосудистого и метаболического риска в раннем взрослом возрасте. ДЖАМА. 2009; 301: 2234–42. [PubMed] [Google Scholar] 7. Соренсен Х.Т., Сабро С., Ротман К.Дж., Гиллман М., Фишер П., Соренсен Т.И. Связь между массой тела и длиной тела при рождении и индексом массы тела в молодом возрасте: когортное исследование. BMJ. 1997; 315: 1137. [Бесплатная статья PMC] [PubMed] [Google Scholar] 8. О’Каллаган MJ, Williams GM, Андерсен MJ, Bor W, Najman JM. Прогнозирование ожирения у детей в 5 лет: когортное исследование.J Педиатр детского здоровья. 1997; 33: 311–6. [PubMed] [Google Scholar] 9. Блейк К.В., Гуррин Л.К., Бейлин Л.Дж., Стэнли Ф.Дж., Кендалл Г.Е., Ландау Л.И. и др. Пренатальная ультразвуковая биометрия, связанная с последующим артериальным давлением в детстве. J Epidemiol Community Health. 2002; 56: 713–8. [Бесплатная статья PMC] [PubMed] [Google Scholar] 10. Стерн М.П., Бартли М., Дуггирала Р., Брэдшоу Б. Вес при рождении и метаболический синдром: бережливый фенотип или бережливый генотип? Diabetes Metab Res Rev.2000; 16: 88–93. [PubMed] [Google Scholar] 11.Рич-Эдвардс Дж. У., Колдиц Г. А., Штампфер М. Дж., Виллетт В. К., Гиллман М. В., Хеннекенс С. К. и др. Масса тела при рождении и риск сахарного диабета 2 типа у взрослых женщин. Ann Intern Med. 1999; 130: 278–84. [PubMed] [Google Scholar] 12. Менезеш AM, Hallal PC, Horta BL, Araujo CL, Vieira Mde F, Neutzling M и др. Размер при рождении и артериальное давление в раннем подростковом возрасте: проспективное когортное исследование при рождении. Am J Epidemiol. 2007. 165: 611–6. [PubMed] [Google Scholar] 13. Durmus B, Mook-Kanamori DO, Holzhauer S, Hofman A, van der Beek EM, Boehm G, et al.Рост плода и младенчества связан с абдоминальным ожирением в возрасте 2 лет: исследование поколения R. Clin Endocrinol (Oxf) 2010; 72: 633–40. [PubMed] [Google Scholar] 14. ван Хаутен В.А., Стиджерс Е.А., Виттеман Дж. К., Молл А.А., Хофман А., Джаддо В.В. Рост плода и послеродовой период, артериальное давление в возрасте 2 лет. Исследование поколения R. J Hypertens. 2009; 27: 1152–7. [PubMed] [Google Scholar] 15. Гиллман М.В., Рич-Эдвардс Дж. В., Рифас-Шиман С.Л., Либерман Е.С., Клейнман К.П., Липшульц С.Е. Возраст матери и другие предикторы артериального давления новорожденного.J Pediatr. 2004. 144: 240–5. [PubMed] [Google Scholar] 16. Hadlock FP, Harrist RB, Sharman RS, Deter RL, Park SK. Оценка веса плода по измерениям головы, тела и бедра — перспективное исследование. Am J Obstet Gynecol. 1985; 151: 333–7. [PubMed] [Google Scholar] 17. Burd I, Srinivas S, Pare E, Dharan V, Wang E. Влияет ли сонографическая оценка веса плода на выбор смеси? J Ultrasound Med. 2009; 28: 1019–24. [PubMed] [Google Scholar] 18. Shorr IJ. Как взвешивать и измерять детей.Нью-Йорк, Нью-Йорк: Организация Объединенных Наций; 1986. [Google Scholar] 19. Ломан Т.Г., Рош А.Ф., Марторелл Р. Надежность и точность измерения. Шампейн, Иллинойс: Книги по кинетике человека; 1988. Справочное руководство по атропометрической стандартизации. [Google Scholar] 21. Barlow SE. Рекомендации комитета экспертов по профилактике, оценке и лечению избыточного веса и ожирения у детей и подростков: итоговый отчет. Педиатрия. 2007; 120 (Приложение 4): S164–92. [PubMed] [Google Scholar] 22. Чобанян А.В., Бакрис Г.Л., Блэк Х.Р., Кушман В.К., Грин Л.А., Иззо Д.Л., младший и др.Седьмой отчет Объединенного национального комитета по профилактике, обнаружению, оценке и лечению высокого кровяного давления. Гипертония. 2003. 42: 1206–52. [PubMed] [Google Scholar] 23. Окен Э., Таверас Э.М., Клейнман К.П., Рич-Эдвардс Дж.В., Гиллман М.В. Увеличение веса во время беременности и ожирение у детей в возрасте 3 лет. Am J Obstet Gynecol. 2007; 196: 322, e1–8. [Бесплатная статья PMC] [PubMed] [Google Scholar] 24. МИ. Набор веса во время беременности: пересмотр рекомендаций. Вашингтон, округ Колумбия: Национальная академия прессы; 2009 г.[Google Scholar] 25. Окен Э., Нинг Й., Рифас-Шиман С.Л., Радески Д.С., Рич-Эдвардс Д.В., Гиллман М.В. Связь физической активности и бездействия до и во время беременности с толерантностью к глюкозе. Obstet Gynecol. 2006; 108: 1200–7. [Бесплатная статья PMC] [PubMed] [Google Scholar] 26. Ay L, Kruithof CJ, Bakker R, Steegers EA, Witteman JC, Moll HA, et al. Антропометрия матери связана с размером плода в разные периоды беременности и при рождении. Исследование поколения R. BJOG. 2009; 116: 953–63. [PubMed] [Google Scholar] 27.Мук-Канамори Д.О., Стиджерс Э.А., Эйлерс PH, Раат Х., Хофман А., Джаддо В.В. Факторы риска и исходы, связанные с задержкой роста плода в первом триместре. ДЖАМА. 2010; 303: 527–34. [PubMed] [Google Scholar] 28. Cheung YB, Low L, Osmond C, Barker D, Karlberg J. Рост плода и ранний постнатальный рост связаны с кровяным давлением у взрослых. Гипертония. 2000; 36: 795–800. [PubMed] [Google Scholar] 29. Мзайек Ф., Хассиг С., Шервин Р., Хьюз Дж., Чен В., Сринивасан С. и др. Связь веса при рождении с тенденциями развития артериального давления с детства до среднего зрелого возраста: исследование Bogalusa Heart.Am J Epidemiol. 2007; 166: 413–20. [PubMed] [Google Scholar] 30. Лоулор Д.А., Хубинетт А., Тайнелиус П., Леон Д.А., Смит Г.Д., Расмуссен Ф. Связь гестационного возраста и внутриутробного роста с систолическим артериальным давлением в семейном исследовании 386 485 мужчин в 331 089 семьях. Тираж. 2007; 115: 562–8. [PubMed] [Google Scholar]
Признаки чрезмерного роста плода появляются на 20 неделе беременности при гестационном диабете
18 марта 2020
2 мин чтения
ДОБАВИТЬ ТЕМУ В ОПОВЕЩЕНИЯ ПО E-mail
Получать электронное письмо, когда новые статьи публикуются на
Укажите свой адрес электронной почты, чтобы получать сообщения о публикации новых статей.Подписаться
Нам не удалось обработать ваш запрос. Пожалуйста, повторите попытку позже. Если проблема не исчезнет, обратитесь по адресу [email protected].
Вернуться в Healio
Цуйлинь Чжан
Согласно результатам, опубликованным в The Lancet Diabetes & Endocrinology, когорта женщин с гестационным диабетом показала признаки большего предполагаемого веса плода, начиная с 20 недель, по сравнению с беременными женщинами с нормальной толерантностью к глюкозе, при этом связь сохраняется во время родов.
«Младенцы, рожденные от матерей с гестационным диабетом, с большей вероятностью родятся крупными для гестационного возраста, а в более позднем возрасте у них разовьются ожирение и диабет, что способствует межпоколенческому циклу метаболического риска», Цуйлинь Чжан, доктор медицинских наук, магистр здравоохранения, , старший научный сотрудник отдела эпидемиологии отдела внутренних исследований здоровья населения Национального института здоровья детей и человеческого развития им. Юнис Кеннеди Шрайвер (NICHD) Национального института здоровья в Бетесде, штат Мэриленд, и его коллеги написали в предыстории исследования.«Однако точное время во время беременности, когда рост плода начинает отклоняться в зависимости от гликемического статуса женщины, до конца не изучен; ответ на этот вопрос может помочь определить оптимальное время для скрининга и лечения гипергликемии во время беременности ».
Чжан и его коллеги проанализировали данные 2458 беременных женщин без серьезных хронических заболеваний на исходном уровне, которые участвовали в когорте NICHD Fetal Growth Studies-Singletons, которая проводилась в период с 2009 по 2013 год и включала 12 центров по всей территории США.S. Исследователи случайным образом распределили женщин по одному из четырех режимов УЗИ для оценки роста плода. Группа А проходила УЗИ на 16, 24, 30 и 34 неделях; группа В в 18, 26, 31, 35 и 39 недель; группа C на 20, 28, 32 и 36 неделях; и группа D на 22, 29, 33, 37 и 41 неделю. Гестационный диабет, нарушение толерантности к глюкозе и нормальная толерантность к глюкозе были определены на основе анализа медицинских карт; уровень глюкозы измерялся у подвыборки женщин в возрасте от 10 до 14 недель. Исследователи использовали линейные смешанные модели для моделирования траекторий роста плода.
Согласно результатам, опубликованным в журнале The Lancet Diabetes & Endocrinology, когорта женщин с гестационным диабетом показала признаки большего предполагаемого веса плода, начиная с 20 недель, по сравнению с беременными женщинами с нормальной толерантностью к глюкозе, при этом связь сохранялась во время родов.
Источник: Adobe Stock
В когорте 107 (4,4%) страдали гестационным диабетом, 118 (4,8%) имели IGT и 2,020 (82,2%) имели нормальную толерантность к глюкозе.
Исследователи обнаружили, что гестационный диабет был связан с большим расчетным весом плода, который начинался на 20 неделе, становился значительным на 28 неделе и сохранялся в течение срока.
Плод на сроке 37 недель беременности был в среднем на 118 г больше у женщин с гестационным диабетом по сравнению с женщинами с нормальной толерантностью к глюкозе (в среднем 3061 г против 2943 г; скорректированный показатель P = 0,02). Исследователи обнаружили, что IGT лишь незначительно была связана с общей оценочной траекторией веса плода ( P = .06), но было связано с более высоким предполагаемым весом плода в возрасте от 36 до 40 недель.
ПЕРЕРЫВ
Кроме того, постоянные концентрации глюкозы на сроке от 10 до 14 недель беременности были связаны с общей оценочной траекторией веса плода. По словам исследователей, увеличение содержания глюкозы в тертилях соответствовало увеличению предполагаемой массы плода на поздних сроках беременности, при этом разница проявлялась на 23 неделе и становилась значительной на 27 неделе.
«В случае подтверждения эти результаты показывают, что было бы полезно инициировать усилия по мониторингу гликемического статуса для смягчения ускоренного роста плода до 24–28 недель беременности, когда обычно проверяется гестационный диабет», — пишут исследователи.- Регина Шаффер
Раскрытие информации: Авторы не сообщают о раскрытии соответствующей финансовой информации.
ДОБАВИТЬ ТЕМУ В ОПОВЕЩЕНИЯ ПО E-mail
Получать электронное письмо, когда новые статьи публикуются на
Укажите свой адрес электронной почты, чтобы получать сообщения о публикации новых статей.
Подписаться
Нам не удалось обработать ваш запрос.Пожалуйста, повторите попытку позже. Если проблема не исчезнет, обратитесь по адресу [email protected].
Вернуться в Healio
Второй триместр — время быстрого роста вашего ребенка.
Второй триместр — это время быстрого роста вашего ребенка (так называемого плода).
Большая часть развития мозга начинается сейчас и продолжится после рождения ребенка.
Легкие, сердце и кровеносная система также развиваются в течение этого трехмесячного периода до такой степени, что плод будет способен жить вне вашего тела примерно через 24 недели.
Вы также сможете увидеть своего ребенка во время первого ультразвукового исследования. Обычно это происходит от 18 до 20 недель. Ультразвук проверит рост и положение ребенка и определит предполагаемую дату родов. Вы также, вероятно, почувствуете движение, обычно через 19 недель, если это ваш первый ребенок. Некоторые женщины рано или поздно чувствуют движение. Это называется учащением и часто описывается как пузырение или трепетание.
Вот более подробный взгляд на развитие во втором триместре:
| Срок: 16 недель |
|---|
События: Лицо ребенка выглядит более человечным, на голове есть волосы, уши выделяются, и ваш голос можно услышать. 16 недель |
| Срок: 17-20 недель |
|---|
События 17 недель: Развивающийся ребенок начинает накапливать некоторые из ваших антител. Вагинальные роды также помогают развитию иммунной системы вашего ребенка, поскольку важные бактерии из кишечника передаются вашему ребенку. 20 недель: Появляются брови и ресницы. Тонкие пушистые волосы (лануго) появляются по всему телу ребенка и могут присутствовать при рождении.Кожа тонкая, блестящая и покрыта кремообразным защитным слоем, называемым верникс. Появляются сальные железы. Ножки малыша удлиняются и хорошо двигаются. Развиваются зубы — формируются эмаль и дентин (это может начаться уже в 14 недель). К концу пятого месяца рост ребенка составляет примерно половину длины новорожденного. Меконий (первые фекалии ребенка) начинает появляться в кишечнике. 20 недель |
| Срок: 24-26 недель |
|---|
События 24 недели: Формируются потовые железы.У малышки худощавое тело с красной морщинистой кожей. Начинаются ранние дыхательные движения. Вещество, называемое сурфактантом, образуется в легких, чтобы помочь им нормально расшириться после рождения ребенка. 26 недель: Контур ребенка можно почувствовать через живот. Теперь глаза могут быть открыты. |
Ультразвук
Ультразвук может проверить размер и положение вашего ребенка и определить дату родов. Для получения дополнительной информации об УЗИ во время беременности перейдите на страницу Health Link BC File> Fetal Ultrasound: Test Overview.
Таблица роста плода — Руководство по обеспечению счастья детей
Даже когда ребенок находится в утробе матери, очень важно следить за его ростом. Рост плода определяется путем измерения длины и веса плода с помощью ультразвука. По этой причине все беременные женщины должны быть проинформированы о длине и весе их ребенка на каждом УЗИ, за исключением первого обследования, когда невозможно определить размеры ребенка. Однако проблема возникает, когда беременные женщины не знакомы со средней массой и длиной плода для данного гестационного периода.В таких ситуациях информация о длине и весе плода часто сбивает с толку беременных женщин и указывает на то, что их ребенок растет должным образом. Чтобы избежать таких ситуаций, наша команда педиатров создала диаграмму роста плода, показанную ниже. С помощью нашей диаграммы роста плода вы можете получить информацию о средней длине и весе плода по срокам гестации.
Как определить рост плода?
Жизнь ребенка в утробе матери делится на три стадии развития: зародышевый, эмбриональный и внутриутробный.Во время внутриутробного развития ребенок очень интенсивно растет. За девять месяцев ребенок размером с точку вырастает до настоящего ребенка со средним весом около 3 кг или 6,8 фунтов.
Во время сканирования для свиданий примерно на 8 неделе врачи определяют рост плода, измеряя плод от головы до дна. Эта мера будет использоваться для определения срока оплаты. Примерно с 20 недели беременности младенцы становятся более активными, поэтому предыдущий метод становится менее точным. Теперь врачи должны проверить окружность головы ребенка (HC), , окружность живота (AC) (AC), и длину бедренной кости (бедра) (FL), .По этим показателям врачи определяют рост плода.
Таблица роста плода ниже показывает точные измерения средней длины и веса плода в зависимости от гестационного возраста. Также вы можете скачать эту диаграмму роста плода в виде изображения. Если вы не знаете длину своего ребенка, но знаете длину его бедра, вы можете узнать эту информацию с помощью Калькулятора длины плода.
График роста плода от восьми недель до 19 недель
| Неделя беременности | Длина (см) | Масса (г) | Длина (дюймы) | Вес (унции) | ||||||
|---|---|---|---|---|---|---|---|---|---|---|
| 8 недель | 1.6 | 1 | 0,6 | 0,04 | ||||||
| 9 недель | 2,3 | 2 | 0,9 | 0,07 | ||||||
| 10 недель | 3,1 | 4 | 3,1 | 4 | 900 11 недель | 4,1 | 7 | 1,6 | 0,2 | |
| 12 недель | 5,4 | 14 | 2,1 | 0,5 | ||||||
| 13 недель | 7.4 | 23 | 2,9 | 0,8 | ||||||
| 14 недель | 8,7 | 43 | 3,4 | 1,5 | ||||||
| 15 недель | 10,1 | 70 | 70 | 900 16 недель | 11,6 | 100 | 4,6 | 3,5 | ||
| 17 недель | 13 | 140 | 5,1 | 4,9 | ||||||
| 18 недель | 14.2 | 190 | 5,6 | 6,7 | ||||||
| 19 недель | 15,3 | 240 | 6 | 8,5 |
График роста плода от 20 недель до 42 недель
| Длина (см) | Масса (г) | Длина (дюймы) | Вес (унции) | |||||
|---|---|---|---|---|---|---|---|---|
| 20 недель | 25,6 см | 300 г | 10 дюймов | 10.6 унц. | 28,9 см | 500 г | 11,4 дюйма | 1,1 фунта |
| 24 недели | 30 см | 600 г | 11,8 дюйма | 1,3 фунта | ||||
| 25 недель | 25 недель | 6 см | 660 г | 13,6 дюйма | 1,5 фунта | |||
| 26 недель | 35,6 см | 760 г | 14 дюймов | 1,7 фунта | ||||
| 27 недель | 36,66 см | 1,9 фунта | ||||||
| 28 недель | 37,6 см | 1 кг | 14,8 дюйма | 2,2 фунта | ||||
| 29 недель | 38,6 см | 1,1 кг | 15,2 дюйма 2 | |||||
| 30 недель | 39,9 см | 1,3 кг | 15,7 дюйма | 2,9 фунта | ||||
| 31 неделя | 41,1 см | 1,5 кг | 16,2 дюйма 900b87 | 3,3 кг недель | 42,4 см | 1,7 кг | 16,7 дюйма | 3,7 фунта |
| 33 недели | 43,7 см | 1,9 кг | 17,2 дюйма | 4,2 фунта | 34 недели | 17,7 дюйма | 4,7 фунта | |
| 35 недель | 46,2 см | 2,4 кг | 18,2 дюйма | 5,3 фунта | ||||
| 36 недель | 47,4 см | 102 2,6 кг | 5,7 фунта | |||||
| 37 недель | 48,6 см | 2,9 кг | 19,1 дюйма | 6,3 фунта | ||||
| 38 недель | 49,8 см | 3,0 кг | 1910,63 | 39 недель | 50.7 см | 3,3 кг | 20 дюймов | 7,2 фунта |
| 40 недель | 51,2 см | 3,5 кг | 20,2 дюйма | 7,6 фунта | ||||
| 41 неделя | 5110,5 см 20,3 дюйма | 7,9 фунта | ||||||
| 42 недели | 51,7 см | 3,7 кг | 20,3 дюйма | 8,1 фунта |
Ваши записи по беременности и родам отличаются от Таблицы роста плода.
Некоторые дети просто меньше или больше других, точно так же, как некоторые взрослые худые или полные. Однако, если ваш ребенок больше или меньше, это не значит, что с ним что-то не так, когда он появится на свет. Практика доказывает это. Многие дети, рожденные с массой менее 2 кг и более 4 кг, очень быстро гармонизировали свой рост со средним ребенком.
Таким образом, если ваш ребенок отклоняется от средней длины и веса плода, но все остальное идет правильным путем, вам не о чем беспокоиться.Просто наслаждайтесь красотой беременности, помня, что душевный покой матери — это пища для матери и ребенка, а стресс во время беременности — их враг.
* Дополнительное изображение для матерей, которые хотят знать и иметь диаграмму веса плода / ребенка во время беременности в граммах / кг
*** Таблица процентилей веса плода по неделям
Диаграмма веса плода в граммах от 8 до 27 недель
недель вес плода в граммах
Интересные факты: На 28 неделе беременности плод весит около 1 кг!
Диаграмма веса плода в кг от 28 недель до 42 недель
Диаграмма веса плода в кг
Аналогично, другие изображения в поисковой системе Google: диаграмма веса плода
Инструменты для беременных.