Содержание
Эндометрий при беременности
В строении стенки матки выделяют три слоя: внутренний — эндометрий, средний — миометрий (мышечный) и наружный — периметрий (соединительнотканная оболочка).
Эндометрий выстилает полость матки изнутри и снабжен очень богатой системой кровеносных сосудов.
Циклические изменения эндометрия
Эндометрий чувствителен к гормональным изменениям в организме женщины в течение менструального цикла. Под влиянием гормона прогестерона, продуцируемого желтым телом в яичнике, эндометрий начинает утолщаться. В последней (предменстуальной) фазе цикла в эндометрии возрастает кровоснабжение, он становится более богатым железистыми клетками. Все эти изменения призваны подготовить внутреннюю оболочку матки к имплантации в нее оплодотворенной яйцеклетки.
Однако, если оплодотворение и имплантация не происходит, то значительная часть эндометрия, называемая функциональной, отторгается и выводится из матки во время менструации. При отслойке эндометрия происходит обнажение кровеносных сосудов и частичное их повреждение. Именно эти остатки отторгнутого эндометрия, кровь и слизистое отделяемое и составляют менструальные выделения. После того, как менструация окончилась, более глубокие, неповрежденные слои эндометрия опять начинают разрастаться и тем самым восстанавливают отторгнутый слой слизистой оболочки матки, и цикл начинается заново.
Именно эти остатки отторгнутого эндометрия, кровь и слизистое отделяемое и составляют менструальные выделения. После того, как менструация окончилась, более глубокие, неповрежденные слои эндометрия опять начинают разрастаться и тем самым восстанавливают отторгнутый слой слизистой оболочки матки, и цикл начинается заново.
Изменения эндометрия при беременности
При оплодотворении яйцеклетки желтое тело беременности продолжает продуцировать прогестерон. Это изменение гормонального фона препятствует циклическому отторжению эндометрия и началу следующей менструации.
При беременности эндометрий продолжает разрастаться и увеличивать количество железистых клеток и кровеносных сосудов в своей толще, становясь ложем для имплантации плодного яйца. На ранних сроках беременности эндометрий берет на себя задачу кровоснабжения и питания эмбриона, вплоть до образования полноценной плаценты. В дальнейшем эндометрий с разросшейся сосудистой сетью становится частью плаценты, основная функция которой – доставка кислорода и питательных веществ зародышу, а также выведение продуктов его метаболизма.
Наши клиники в Санкт-Петербурге
Получить подробную информацию и записаться на прием Вы можете по телефону
+7 (812) 640-55-25
Беременность после ЭКО по неделям
Поделиться в соц. сетях:
Беременность после ЭКО является долгожданным моментом в жизни женщины. Однако, важным является не только процесс оплодотворения, но и вынашивания здорового ребенка. Развитие эмбриона происходит очень быстро. Беременность, наступившая в результате успешного протокола ЭКО, характеризуется изменениями в развитии плода, происходящими по неделям. Оценка правильности формирования будущего ребенка является основной задачей врачей на протяжении всего периода вынашивания.
Чем отличается ЭКО от естественной беременности?
Процесс проведения ЭКО заключается в заборе зрелых яйцеклеток из фолликулов и их последующем оплодотворении в лабораторных условиях. После того, как произведут отбор наиболее жизнеспособных эмбрионов, их пересаживают в полость матки женщины. Развитие беременности после экстракорпорального оплодотворения требует от врачей повышенного внимания. Это связано с высокими рисками прерывания вынашивания, особенно, на ранних стадиях.
После того, как произведут отбор наиболее жизнеспособных эмбрионов, их пересаживают в полость матки женщины. Развитие беременности после экстракорпорального оплодотворения требует от врачей повышенного внимания. Это связано с высокими рисками прерывания вынашивания, особенно, на ранних стадиях.
Следующим отличием ЭКО от естественного зачатия является необходимость постоянного контроля гормонального фона. От его стабильности зависит успешное прикрепление и развитие плода. Для этого в течение первых 10 недель беременности разрешается прием эстрогенсодержащих препаратов. Они способствуют поддержанию необходимого количества эстрогенов, принимающих участие в формировании зародыша. Лекарственные средства назначаются лечащим врачом строго после оценки состояния здоровья женщины.
На ранних сроках беременности после ЭКО требуется более частое посещение врача, чем при естественном вынашивании. Объясняется это контролем за внедрением и формированием плода.Определение патологии в первом триместре позволит быстро провести необходимые лечебные мероприятия для их устранения.
Спустя 8 недель, при условии нормального течения беременности, разрешается посещать женскую консультацию в плановом режиме.
Как считать недели беременности после ЭКО?
После того, как подтвердилось успешное оплодотворение с развитием плода, многих женщин беспокоит вопрос о том, как считать недели беременности после ЭКО. Специалисты используют несколько методов определения сроков вынашивания. Выделяют:
- Акушерский срок. Является наименее точным. Данный способ редко используется врачами репродуктивных клиник. Акушерские недели берут начало с момента первого дня последней менструации. В данном случае первой неделей беременности считается первая неделя после месячных. Подобный метод расчета срока вынашивания используют врачи-гинекологи.
-
Эмбриональный срок. Более точный метод, так как при нем отсчет производят с момента зачатия. При экстракорпоральном оплодотворении рассчитать эмбриональный срок проще. Достаточно запомнить дату имплантации зародышей. Этот способ определения сроков беременности используют врачи-репродуктологи.
При экстракорпоральном оплодотворении рассчитать эмбриональный срок проще. Достаточно запомнить дату имплантации зародышей. Этот способ определения сроков беременности используют врачи-репродуктологи.
Не существует универсального метода определения недели беременности после ЭКО. Для обеспечения наилучшего взаимодействия между гинекологами и репродуктологами, необходимо высчитывать как акушерский, так и эмбриологический срок.
Этапы развития эмбриона при ЭКО по дням
После того, как произошло оплодотворение яйцеклетки сперматозоидами партнера или донора, образуется эмбрион. Его развитие происходит очень быстро. Первые 7 дней характеризуются постоянными изменениями в строении эмбриона. Выделяют следующие этапы формирования зародыша по дням во время беременности после ЭКО:
- 1 день. Самый ранний этап развития плода. Происходит слияние мужской и женской половой клетки.
-
2 день. В результате соединения генетического материала отца и матери формируется новый геном.
В результате соединения генетического материала отца и матери формируется новый геном. -
3 день. Рост зародыша сопровождается началом его деления на бластомеры. На данном этапе их количество равно 6. -
4 день. Деление эмбриона продолжается. Спустя сутки он состоит из 10-15 бластомеров. При естественном вынашивании 4 день характеризуется перемещением эмбриона по маточным трубам в полость матки. -
5 и 6 день. За эти два дня происходит деление эмбриона до состояния бластоцисты. Этот период считается наиболее подходящим для переноса зародыша в полость матки. -
7 день. Важность дня заключается в процессе прикрепления и внедрения эмбриона к стенкам матки. По результатам недели развития зародыша судят об успешности проведенного экстракорпорального оплодотворения.
Этапы развития плода по неделям после ЭКО
Развитие беременности после ЭКО требует особого внимания. В первом триместре повышен риск прерывания вынашивания с связи с различными факторами.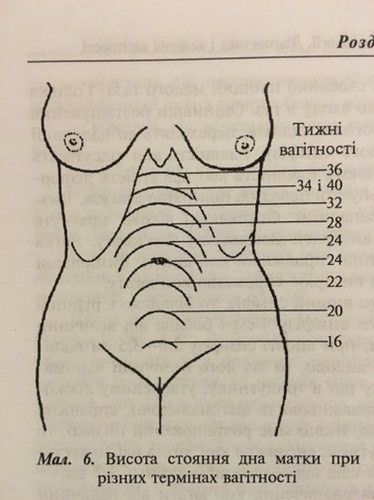 Поэтому на ранних сроках за беременной женщиной осуществляется тщательный контроль. В соответствии со сроками вынашивания происходят изменения в развитии плода. Регулярный осмотр у врача позволяет минимизировать риски возникновения патологической беременности.
Поэтому на ранних сроках за беременной женщиной осуществляется тщательный контроль. В соответствии со сроками вынашивания происходят изменения в развитии плода. Регулярный осмотр у врача позволяет минимизировать риски возникновения патологической беременности.
Первая неделя
Один из самых важных этапов развития эмбриона. В течение первой недели происходит превращение оплодотворенной яйцеклетки в зародыш. На вторые сутки эмбриогенеза формируется геном будущего ребенка в результате объединения генетической информации родителей. Спустя несколько дней зародыш готов к имплантации в полость матки. Наилучшим периодом пересадки считается 5 день развития эмбриона. Этот период сопровождается его делением до уровня бластоцисты и освобождением от внешней оболочки. В результате повышается шанс успешного прикрепления и внедрения плодного яйца. На последний день первой недели развития эмбриона оценивается результат протокола ЭКО. В случае развития беременности, он определяется как положительный.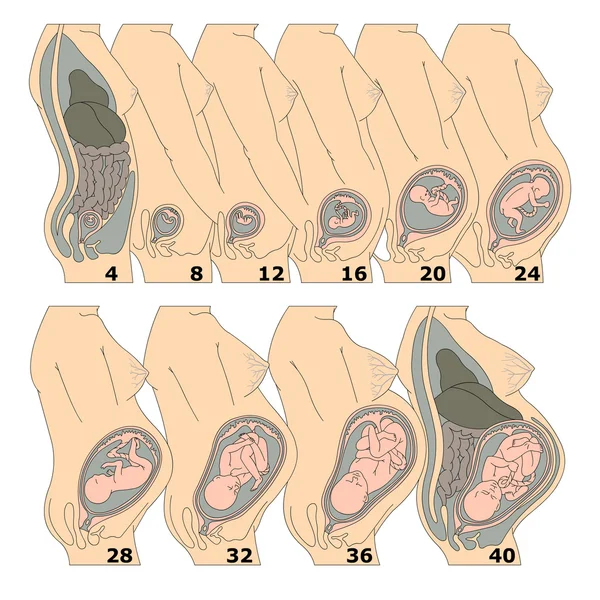
Вторая неделя
Развитие эмбриона находится в стадии морулы, которая состоит из 8-16 клеток. На данной стадии зародыш плотно врастает в ткань эндометрия. Помимо этого, вторая неделя сопровождается следующими изменениями:
- Вокруг эмбриона начинает образовываться плацента.
-
Происходит закладка нервной трубки, которая представляет собой зачатки нервной системы.
В этот период важно поддерживать нормальный уровень фолиевой кислоты, которая необходима для правильного развития нервной системы плода. Курс приема препарата продолжается до 12 недели беременности. Суточная доза фолиевой кислоты составляет 400 мкг.
Третья неделя беременности после ЭКО
3 неделя беременности после ЭКО характеризуется окончательным внедрением эмбриона в ткань эндометрия. Это приводит к гормональной перестройке организма. Происходит образование желтого тела, которое является источником прогестерона в первый триместр беременности. В связи с этим появляются следующие признаки:
В связи с этим появляются следующие признаки:
- Снижение защитных функций организма. В результате он не воспринимает зародыш, как чужеродный объект и принимает его.
-
Матка перестает активно сокращаться. Поэтому эмбрион спокойно прикрепляется к ее стенкам. -
Прекращается процесс овуляции. -
Под действием прогестерона происходит уплотнение ткани молочной железы. Это свидетельствует о ее подготовке к процессу лактации.
Кроме прогестерона, в 3 неделю вынашивания увеличивается количество вырабатываемого эстрогена. Согласно рекомендациям специалистов, в этот период женщине необходимо продолжать прием эстрогенсодержащих препаратов, снижающих риск патологического развития беременности.
Ощущения
На третьей неделе развития эмбриона у женщины появляются первые признаки беременности. К ним относятся:
- Тошнота.
 Симптом чаще всего беспокоит по утрам.
Симптом чаще всего беспокоит по утрам. -
Частая смена настроения. Причиной эмоциональной неустойчивости является гормональный дисбаланс. -
Увеличение размеров и чувствительности молочных желез. Симптом объясняется повышением концентрации прогестерона. В результате железистая ткань груди разрастается, вызывая болевой синдром и повышенную чувствительность. Молочные железы начинают подготовку к процессу лактации. -
Дискомфорт внизу живота. -
Повышенная слабость и резкая утомляемость. -
Обостренная реакция на запахи.
Перечисленные симптомы схожи с проявлениями овуляции и менструального синдрома. Для подтверждения развития беременности рекомендуется выполнить анализ крови на уровень ХГЧ. При положительном результате он будет резко повышен.
Развитие эмбриона на третьей неделе ЭКО-беременности
В этот период у эмбриона завершается процесс формирования нервной трубки. Из нее в дальнейшем происходит развитие нервной системы ребенка. На третьей неделе беременности начинает образовываться плацента, которая выполняет функцию питания и защиты плода. Помимо этого, околоплодные воды заполняют амниотическую полость. Сам зародыш достигает 4 мм в размере. Этого достаточно, чтобы увидеть его во время ультразвукового исследования. Третья неделя позволяет провести анализ крови на ХГЧ, который будет резко увеличен в связи с беременностью.
Из нее в дальнейшем происходит развитие нервной системы ребенка. На третьей неделе беременности начинает образовываться плацента, которая выполняет функцию питания и защиты плода. Помимо этого, околоплодные воды заполняют амниотическую полость. Сам зародыш достигает 4 мм в размере. Этого достаточно, чтобы увидеть его во время ультразвукового исследования. Третья неделя позволяет провести анализ крови на ХГЧ, который будет резко увеличен в связи с беременностью.
УЗИ
Размеры плода позволяют увидеть его во время выполнения УЗИ. Диагностику проводят любым из следующих способов:
- Через влагалище. Наиболее информативный метод ультразвуковой диагностики органов малого таза. Позволяет произвести оценку состояния матки и эмбриона. Определяют его положение, степень развития. Трансвагинальное ультразвуковое исследование не требует специальной подготовки. Достаточно за пару дней до диагностики исключить из рациона продукты, повышающие газообразование кишечника.

-
Через переднюю брюшную стенку. Эффективно на поздних стадиях развития плода. Проводится для контроля за течением беременности.
Любой способ УЗИ-диагностики позволяет определить многоплодную беременность, расположение эмбриона, а также любые изменения в матке и ее придатках. Ультразвуковое исследование является важным методом контроля за состоянием здоровья матери и плода. Уже на первом УЗИ можно разглядеть признаки патологического развития эмбриона и провести их своевременную корректировку.
Риски
Первый триместр беременности после ЭКО занимает лидирующие позиции по количеству ее прерываний в связи с различными провоцирующими факторами. К ним относятся:
- Травматизация. Приводит к нарушению прикрепления плодного яйца к стенкам матки.
-
Наследственная отягощенность. Существует риск развития генетической патологии, которая провоцирует самопроизвольный аборт.
-
Инфекции и воспаления. Объектом поражения могут быть органы малого таза или любая другая локализация. -
Сниженная выработка прогестерона. Данный гормон необходим для правильного развития плода. -
Бесконтрольный прием медикаментов. -
Внематочная беременность. Наиболее распространенное осложнение. При этом плод развивается не в полости матки, а в маточных трубах. Внематочная расположение эмбриона является показанием для прерывания беременности.
В связи с высокими рисками прерывания беременности на ее ранних стадиях, женщине рекомендуется постоянно находиться под контролем лечащего врача.
Четвертая и пятая недели
Для 4 и 5 недели беременности после ЭКО характерно увеличение размеров плода до 2 мм. Его вес составляет около 1 грамма. В этот период начинает развиваться сердечно-сосудистая система, закладываются зачатки позвоночного столба.
Шестая неделя
На 6 неделе беременности после успешного протокола ЭКО происходят следующие изменения:
- Размер плода увеличивается в 2 раза.

-
Продолжается развитие плаценты. -
Начинает формироваться лицо ребенка. -
Конечности удлиняются по сравнению с размерами туловища. -
В сердце заканчивается процесс формирования его камер. -
Происходит закладка мочевыводящих и органов пищеварительной системы.
Седьмая неделя
7 неделя ЭКО-беременности сопровождается сильными изменениями в системе мать-плод. Плацента окончательно сформировывается, что запускает маточно-плодовый кровоток. Эмбрион активно растет, его размер значительно увеличивается. Конечности продолжают расти, но пока без четкого развития пальцев. Можно отследить реакцию эмбриона на различные раздражители. На лице окончательно формируются глаза и веки. Закладывается развитие ушей.
Восьмая неделя
Активное развитие эмбриона продолжается на 8 неделе беременности после протокола ЭКО. Плод прибавляет в росте около 5-6 мм.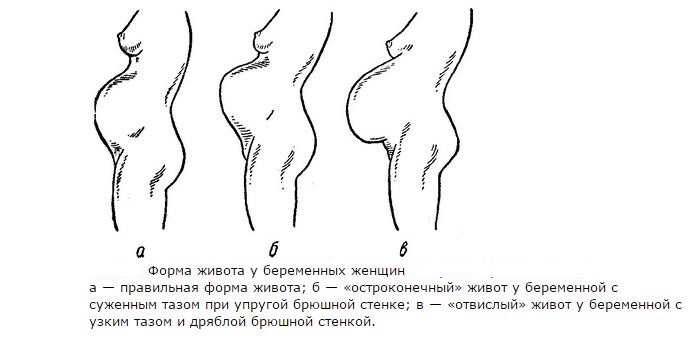 Органы и системы активно формируются, пальцы конечностей приобретают четкие очертания.
Органы и системы активно формируются, пальцы конечностей приобретают четкие очертания.
Девятая неделя
Сопровождается следующими изменениями:
- Увеличение копчико-теменного размера до 30 мм.
-
В связи с развитием костно-мышечного аппарата плод может свершать движения пальцами. -
Развитие сердца достигает момента, когда частота сердечных сокращений достигает 150 ударов в минуту. -
Закладывается хрящевая ткань. -
Активное развитие маточно-плодового кровотока, благодаря которому осуществляется связь между матерью и эмбрионов.
Десятая неделя
За неделю копчико-теменной размер увеличивается на 10 мм и становится равным 40 мм. Во время 10 недели беременности после ЭКО в полости матки начинается активное шевеление плода. Но его размеров недостаточно для появления субъективных ощущений у матери.
Одиннадцатая и двенадцатая недели
Для 11 и 12 недели ЭКО-беременности характерно увеличение размеров плода. Его рост достигает 6 см, а тело пока еще непропорциональное. Эмбрион имеет большую головку, длинные конечности и короткое туловище. Данный период развития сопровождается половой дифференцировкой. Со стороны пищеварительной системы происходят активные изменения. В кишечнике формируются петли, возникает единичная перистальтика. Плод начинает совершать активные движения, он может сосать и глотать. Со стороны дыхательной системы появляются небольшие движения грудной клетки.
Его рост достигает 6 см, а тело пока еще непропорциональное. Эмбрион имеет большую головку, длинные конечности и короткое туловище. Данный период развития сопровождается половой дифференцировкой. Со стороны пищеварительной системы происходят активные изменения. В кишечнике формируются петли, возникает единичная перистальтика. Плод начинает совершать активные движения, он может сосать и глотать. Со стороны дыхательной системы появляются небольшие движения грудной клетки.
Тринадцатая неделя
Изменения, происходящие на тринадцатой неделе развития плода, заключаются в следующем:
- Увеличение копчико-теменного размера до 70 мм.
-
Тело приобретает пропорции. -
Лицо плода окончательно сформировано. На нем видны глаза, нос, губы, уши.
Четырнадцатая неделя
В этот период вынашивания у плода появляются тонкие волосы на голове, а также пушковое оволосение на теле. Наиболее серьезные изменения происходят с мочевыводящей системой. Плод способен отделять мочу, которая выводится в амниотическую жидкость. Копчико-теменной размер продолжает увеличиваться и достигает 9 см. 14 неделя развития позволяет установить пол плода.
Наиболее серьезные изменения происходят с мочевыводящей системой. Плод способен отделять мочу, которая выводится в амниотическую жидкость. Копчико-теменной размер продолжает увеличиваться и достигает 9 см. 14 неделя развития позволяет установить пол плода.
Пятнадцатая – шестнадцатая неделя
Период 15 и 16 недели беременности после ЭКО сопровождается увеличением роста плода до 10 см. В кроветворной системе определяется группа крови и резус-фактор. Для пищеварительной системы характерно появление мекония – первого кала. На данном этапе развития внутренние органы сформированы окончательно и начинают функционировать.
Семнадцатая – Восемнадцатая неделя
Рост плода достигает 20 см. В полости рта начинают сформировываться зачатки зубов. Благодаря достаточному развитию нервной системы, эмбрион может реагировать на звуки. Это проявляется в активном шевелении плода при звучании громкой музыки или речи. Размеры плода позволяют матери ощутить его движения.
Девятнадцатая – двадцатая неделя
Плод продолжает активно развиваться. На данном сроке его вес достигает 350 грамм, а рост около 25 см. Шевеления становятся постоянными. Изменения происходят с пропорциями тела. Голова замедляется в росте, в то время как туловище и конечности продолжают расти. Железы внутренней секреции начинают свою активную работу. Благодаря развитию селезенки запускает процесс гемопоэза.
Двадцать первая – двадцать вторая неделя
Рост и вес плода продолжают увеличиваться. Они достигают 29 см и 500 грамм соответственно. Из-за развития подкожно-жировой клетчатки эмбрион перестает быть прозрачным. С 22 недели ребенок считается жизнеспособным в случае преждевременного родоразрешения. С помощью современных медицинских разработок, 22-недельный плод выхаживается до полного развития.
Двадцать третья – двадцать четвертая неделя
В период 23-24 недели беременности продолжается развитие половой системы плода. Формируются яички и яичники. Пищеварительная система характеризуется накапливанием мекония в полости кишечника. При нормальном течении беременности он не выходит из организма до самого родоразрешения. Плод способен различать звуки и другие внешние раздражители. Он реагирует на них, совершая активные движения. Эмоциональная связь между плодом и матерью приобретает прочный характер. Любые изменения в настроении женщины передаются ребенку.
Формируются яички и яичники. Пищеварительная система характеризуется накапливанием мекония в полости кишечника. При нормальном течении беременности он не выходит из организма до самого родоразрешения. Плод способен различать звуки и другие внешние раздражители. Он реагирует на них, совершая активные движения. Эмоциональная связь между плодом и матерью приобретает прочный характер. Любые изменения в настроении женщины передаются ребенку.
Тридцать первая – тридцать четвертая неделя
На последний неделях беременности у плода полностью сформированы все органы. Они активно выполняют свои функциональные обязанности. Рост и вес ребенка достигают 45 см и 2,5 кг. Плод имеет выраженные периоды бодрствования и сна. На УЗИ можно увидеть открытые или закрыты глаза ребенка. В связи ростом плода уменьшается место его расположения. Ему становится тесно. Это выражается в интенсивном болевом синдроме во время движений ребенка. Помимо этого, ограничение подвижности формирует предлежание малыша. Его определение важно для выбора дальнейшей тактики ведения и способа родоразрешения беременной женщины.
Его определение важно для выбора дальнейшей тактики ведения и способа родоразрешения беременной женщины.
Симптомы нарушений развития плода
Появление следующих симптомов свидетельствует о патологическом течении беременности и нарушении развития плода:
- Болевой синдром в области таза.
-
Повышение температуры тела. -
Обильные выделения из влагалища. -
Резкое прекращение симптомов токсикоза.
Выделяют несколько причин нарушения развития плода. К ним относятся гормональный дисбаланс, психоэмоциональное напряжение, появление тяжелой соматической патологии, первородящие женщины старшего возраста. Выявление любого из указанных симптомов на любом сроке беременности требует немедленного обращения к лечащему врачу.
Уровень ХГЧ по неделям беременности после ЭКО
С помощью хорионического гонадотропина определяется результат проведенного протокола ЭКО.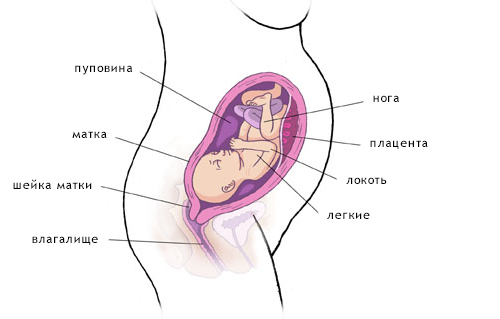 В случае его резкого повышения спустя 14 дней после переноса эмбрионов, подтверждается развитие беременности. Наиболее информативным и точным является определение уровня ХГЧ в крови. Увеличение его концентрации будет выявляться на 7 день после имплантации. Уровень хорионического гонадотропина зависит от количества развивающихся эмбрионов. При многоплодной беременности концентрация показателя возрастает в 2 раза выше нормы.
В случае его резкого повышения спустя 14 дней после переноса эмбрионов, подтверждается развитие беременности. Наиболее информативным и точным является определение уровня ХГЧ в крови. Увеличение его концентрации будет выявляться на 7 день после имплантации. Уровень хорионического гонадотропина зависит от количества развивающихся эмбрионов. При многоплодной беременности концентрация показателя возрастает в 2 раза выше нормы.
В таблице представлены нормальные значения ХГЧ по неделям беременности после ЭКО.
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Развитие плаценты и матки | Kлиника Элите
Плацента
Плацента начинает развиваться в тот момент, когда яйцеклетка, спустя несколько дней после оплодотворения, прикрепляется к стенке матки.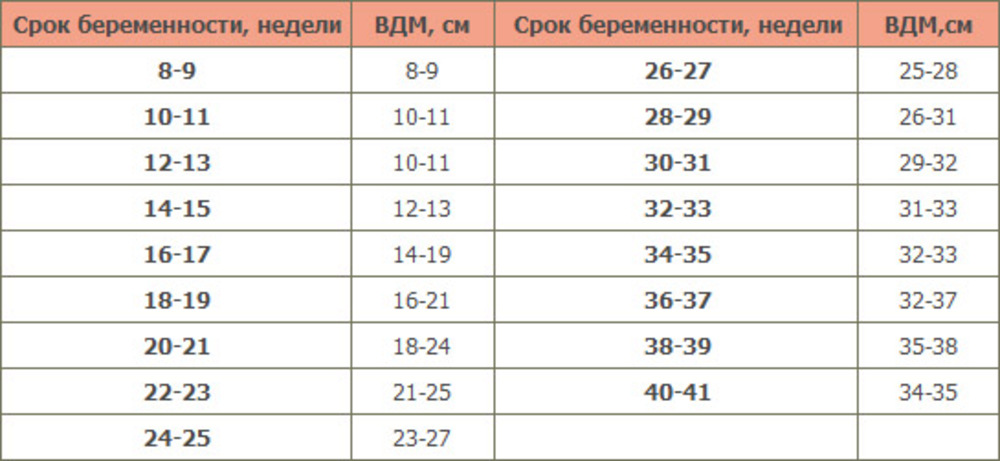 Её развитие завершается к концу четвертого месяца беременности. Плацента выполняет функции легких, печени, кишок, почек и служит посредником в передаче питательных веществ от матери к плоду, находящемуся в матке. Нормальная работа плаценты является основой роста и развития плода.
Её развитие завершается к концу четвертого месяца беременности. Плацента выполняет функции легких, печени, кишок, почек и служит посредником в передаче питательных веществ от матери к плоду, находящемуся в матке. Нормальная работа плаценты является основой роста и развития плода.
Из плаценты питательные вещества и кислород передаются через пуповину к плоду. Кровеносные сосуды пуповины переносят кровь плода в плаценту для окисления и одновременно удаляют многие продукты обмена от плода в кровообращение матери. Весь обмен веществ происходит через тонкую слизистую оболочку. Полностью сформировавшаяся плацента весит около 500-600 г. По форме своей плацента плоская. о чем и говорит её латинское название — placenta, или лепешка.
назад к оглавлению
Матка
До беременности матка весит всего лишь 50- 70 г. Длина её 7 -9 см. В конце беременности вес матки около одного килограмма, емкость её около 5 литров. Матка растет во время беременности по мере роста плода. Во время четвертого месяца беременности она поднимается вверх и начинает формировать внешность беременной матери. На шестнадцатой неделе беременности дно матки располагается в середине между пупком и лобковым сочленением, на 24 неделе беременности на высоте пупка и на 36 неделе у рёберной дуги. Нормальный рост матки говорит о нормальной работе плаценты, ускоренный рост часто является признаком двухплодной беременности. назад к оглавлению
На шестнадцатой неделе беременности дно матки располагается в середине между пупком и лобковым сочленением, на 24 неделе беременности на высоте пупка и на 36 неделе у рёберной дуги. Нормальный рост матки говорит о нормальной работе плаценты, ускоренный рост часто является признаком двухплодной беременности. назад к оглавлению
Сокращения матки
Матка готовится к родам постепенно. Во время последних недель беременности начинают проявляться сокращения матки, при которых живот «твердеет». Сначала сокращения длятся только несколько секунд, но на исходе беременности они могут быть и полуминутными. Цель сокращений -подготовить канал шейки матки к родам. В последнем месяце беременности зев матки может открываться на один сантиметр, у повторнородящей даже на четыре сантиметра. Дно матки, как правило, опускается за две недели до родов и матка приобретает шарообразную форму. В то же время плод устанавливается в тазе матери обычно головкой вниз.
назад к оглавлению
Обследование плода
Состояние здоровья плода можно обследовать также во время нахождения его в матке.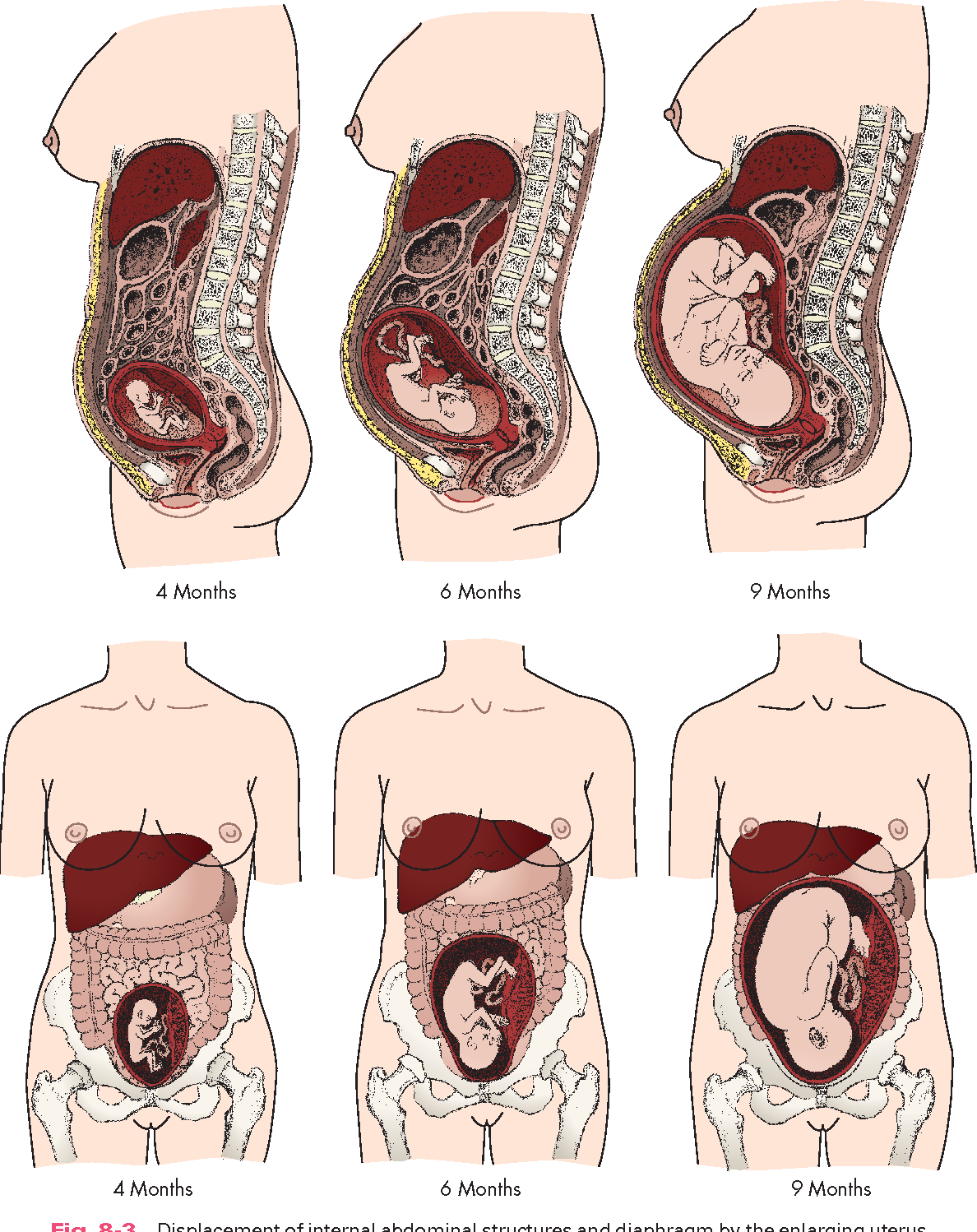 Участие во всех таких исследованиях добровольное. При помощи ультразвукового исследования можно установить повышенный риск заболевания или травмирования. Во многих местах жительства женщинам старше З7 лет предлагается возможность в муниципальном медцентре проводить исследование хромосом, так как чем старше мать будущего ребенка, тем больше риск поврежденности хромосом. В некоторых коммунах также имеется возможность изучения сыворотки анализом крови. Установление повышенного риска не всегда означает, что ребенок родится с болезнью или травмой. С другой стороны, не все болезни можно выявить в исследованиях. Диагноз тем вернее, чем старше мать будущего ребенка. Женщинам, определенным в группе рожениц с повышенным риском, предлагается возможность на более подробное исследование около-плодных вод или плаценты. Исследование необходимо делать до 20-й недели беременности, так как не позднее этой недели должно быть сделано решение о прекращении беременности на основании травмы плода. Во всяком случае мать будет иметь право продолжить беременность несмотря на её рискованность.
Участие во всех таких исследованиях добровольное. При помощи ультразвукового исследования можно установить повышенный риск заболевания или травмирования. Во многих местах жительства женщинам старше З7 лет предлагается возможность в муниципальном медцентре проводить исследование хромосом, так как чем старше мать будущего ребенка, тем больше риск поврежденности хромосом. В некоторых коммунах также имеется возможность изучения сыворотки анализом крови. Установление повышенного риска не всегда означает, что ребенок родится с болезнью или травмой. С другой стороны, не все болезни можно выявить в исследованиях. Диагноз тем вернее, чем старше мать будущего ребенка. Женщинам, определенным в группе рожениц с повышенным риском, предлагается возможность на более подробное исследование около-плодных вод или плаценты. Исследование необходимо делать до 20-й недели беременности, так как не позднее этой недели должно быть сделано решение о прекращении беременности на основании травмы плода. Во всяком случае мать будет иметь право продолжить беременность несмотря на её рискованность. В таком случае решение легче будет принимать после основательного рассмотрения различных выходов уже до проведения исследования.
В таком случае решение легче будет принимать после основательного рассмотрения различных выходов уже до проведения исследования.
назад к оглавлению
Правила роста живота во время беременности
Одним из бесспорных признаков беременности является увеличивающийся живот. А почему и как он растет? Казалось бы, ответ очевиден: живот растет потому, что в нем растет ребенок, и происходит это у всех будущих мам одинаково, ведь любая нормальная беременность длится 9 месяцев. На самом деле все гораздо сложнее, и особенности роста живота при беременности могут о многом рассказать специалисту…
За счет чего во время беременности увеличивается живот? За счет роста плода, матки и увеличения количества околоплодных вод — среды обитания будущего малыша. Поговорим подробнее о каждой из перечисленных составляющих.
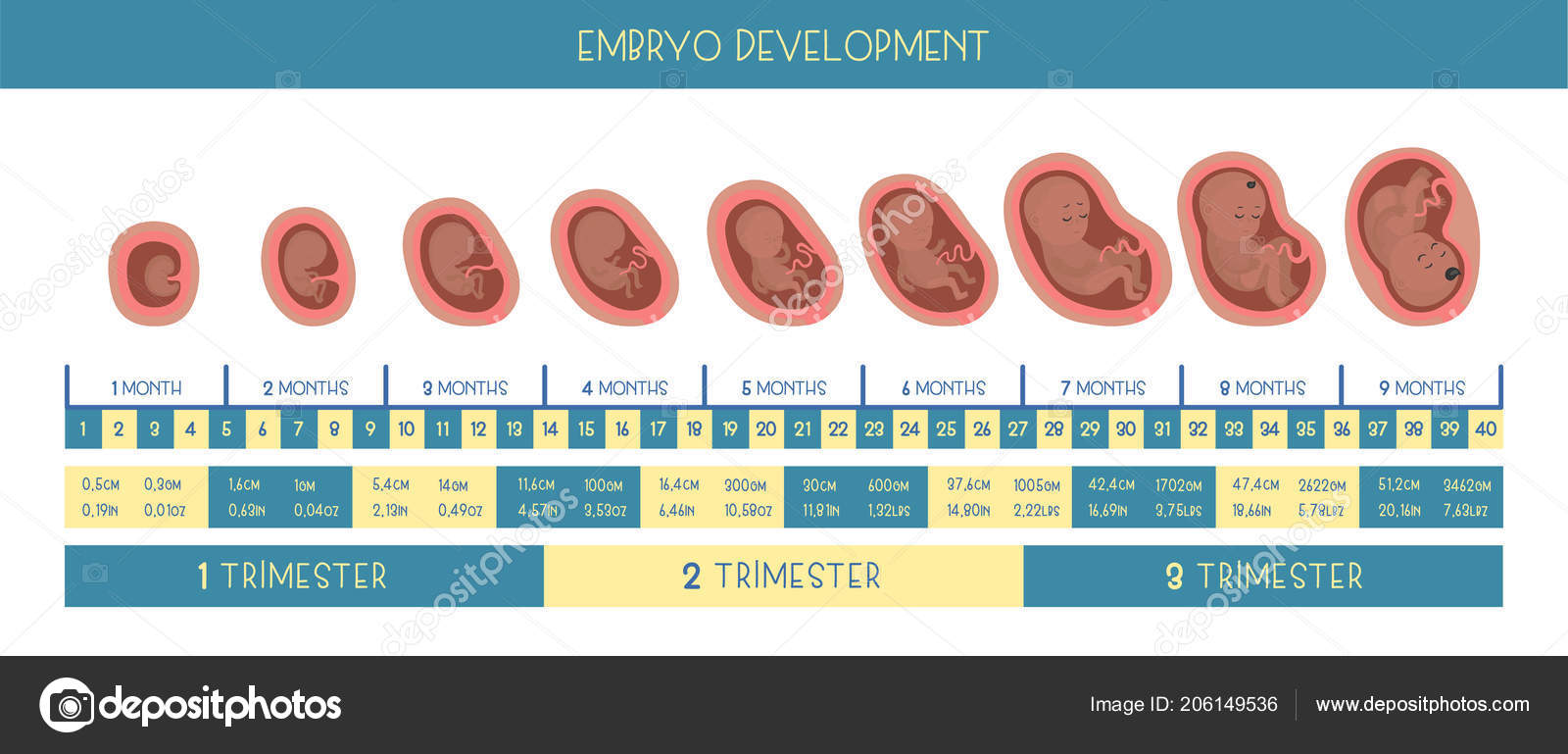
Размеры плода по неделям
Размеры сначала плодного яйца, а затем плода определяют по результатам ультразвукового исследования (УЗИ). С помощью трансвагинального УЗИ (датчик во время этого исследования вводится во влагалище) плодное яйцо можно обнаружить уже спустя 2-3 недели его развития, срок беременности, который отсчитывают от первого дня последней менструации, составляет в это время 6-7 недель. Диаметр плодного яйца на этом сроке — 2-4 мм.
С помощью трансвагинального УЗИ (датчик во время этого исследования вводится во влагалище) плодное яйцо можно обнаружить уже спустя 2-3 недели его развития, срок беременности, который отсчитывают от первого дня последней менструации, составляет в это время 6-7 недель. Диаметр плодного яйца на этом сроке — 2-4 мм.
На 8-й неделе развития — 10-я неделя беременности, диаметр плодного яйца достигает 22 мм.
В 12 недель беременности длина плода составляет 6-7 см, масса тела — 20-25 г. При ультразвуковом исследовании видно, что плодное яйцо почти полностью заполняет полость матки.
К концу 16-й недели беременности длина плода достигает 12 см, а масса тела — 100 г.
В 20 недель длина плода составляет уже 25-26 см, масса — 280-300 г.
В 24 недели длина плода составляет около 30 см, масса — 600-680 г.
В 28 недель длина плода составляет 35 см, масса тела — 1000-1200 г.
В 32 недели длина плода достигает 40-42 см, масса тела — 1500-1700 г.
В 36 недель эти показатели составляют соответственно 45-48 см и 2400-2500 г.
Масса тела доношенного плода к моменту родов составляет 2600-5000 г, длина — 48-54 см.
Как растет матка во время беременности
Увеличение размеров матки происходит в течение всей беременности. Впервые несколько недель матка имеет форму груши. В конце 2-го месяца беременности ее размеры увеличиваются приблизительно в три раза, и она имеет округлую форму. В течение второй половины беременности матка сохраняет свою округлую форм, а в начале третьего триместра приобретает яйцевидную форму. До беременности масса матки в среднем составляет 50-100 г, а в конце беременности — 1000 г. Объем полости матки в конце беременности возрастает более чем в 500 раз. За время беременности каждое мышечное волокно удлиняется в 10 раз и утолщается приблизительно в 5 раз. Значительно увеличивается сосудистая сеть матки, по своему кислородному режиму беременная матка приближается к таким жизненно важным органам, как сердце, печень и мозг.
Эти параметры можно определить, измерив матку с помощью приемов наружного акушерского исследования. Для этого измеряют так называемую величину стояния дна матки, но в начале беременности, пока матка не выходит за пределы тазовых костей, увеличение размеров матки можно определить с помощью влагалищного исследования (оно проводится при гинекологическом осмотре) или УЗИ.
Для этого измеряют так называемую величину стояния дна матки, но в начале беременности, пока матка не выходит за пределы тазовых костей, увеличение размеров матки можно определить с помощью влагалищного исследования (оно проводится при гинекологическом осмотре) или УЗИ.
Высоту стояния дна матки доктор определяет при каждом очередном осмотре с помощью сантиметровой ленты: это помогает сориентироваться в темпах роста живота. Врач измеряет расстояние от верхнего края лонного сочленения до верхней части матки — ее дна. Ориентировочно высота стояния дна матки в сантиметрах соответствует сроку беременности в неделях. Например, если высота стояния дна матки составляет 22 см, срок беременности — 22 недели.
Размеры матки во время беременности по неделям
В 4 недели беременности величина матки достигает приблизительно размера куриного яйца.
В 8 недель она уже соответствует размерам гусиного яйца.
В 12 недель размер матки достигает величины головки новорожденного, дно ее доходит до верхнего края лонного сочленения.
После 12 недель беременности дно матки прощупывается через переднюю брюшную стенку.
В 16 недель оно располагается на середине расстояния между лобком и пупком.
В 20 недель дно матки на два поперечных пальца ниже пупка. В это время животик уже заметно увеличен; это видно невооруженным глазом, даже если будущая мама в одежде.
В 24 недели дно матки находится на уровне пупка.
В 28 недель дно матки определяется на 2-3 пальца выше пупка.
В 32 недели дно матки расположено посредине между пупком и мечевидным отростком, пупок начинает сглаживаться.
В 38 недель дно матки поднимается до мечевидного отростка и реберных дуг — это наивысший уровень стояния дна матки.
В 40 недель дно матки опускается до середины расстояния между пупком и мечевидным отростком. В конце беременности выпячивается пупок.
Околоплодные воды
Нарастание объема амниотической жидкости (околоплодных вод) происходит неравномерно. Так, в 10 недель беременности их объем составляет в среднем 30 мл, в 13-14 недель — 100 мл, в 18 недель — 400 мл и т. д. Максимальный объем отмечается к 37-38 неделям (в среднем — 1000-1500 мл). К концу беременности количество вод может уменьшиться до 800 мл. При перенашивании беременности (в 41-42 недели) наблюдается уменьшение объема амниотической жидкости (менее 800 мл).
д. Максимальный объем отмечается к 37-38 неделям (в среднем — 1000-1500 мл). К концу беременности количество вод может уменьшиться до 800 мл. При перенашивании беременности (в 41-42 недели) наблюдается уменьшение объема амниотической жидкости (менее 800 мл).
Если размеры живота не соответствуют норме…
Темпы увеличения матки, а значит, и роста живота должны достаточно строго соответствовать вышеприведенным параметрам, так как являются важным показателем нормального течения беременности.
В ранние сроки, когда матка еще не прощупывается через переднюю брюшную стенку, несоответствие ее размеров предполагаемому сроку беременности может быть признаком внематочной беременности, при этом плодное яйцо чаще всего развивается в маточной трубе.
Превышение предполагаемых размеров беременности характерно для такой патологии, как хорионэпителиома — опухоль, развивающаяся из плацентарной ткани и представляющая собой большое количество мелких пузырьков.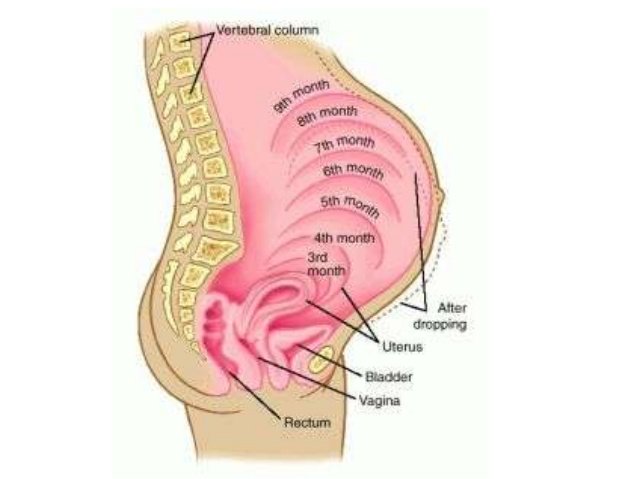 При этой опухоли плод погибает, а для сохранения здоровья матери необходимо своевременное лечение.
При этой опухоли плод погибает, а для сохранения здоровья матери необходимо своевременное лечение.
В более поздние сроки беременности отставание темпов увеличения дна матки чаще всего встречается при гипотрофии плода, то есть при задержке его роста. При этой патологии малыш рождается даже при своевременных родах с весом менее 2600 г, затруднена его адаптация к внеутробной жизни.
Маловодие у беременных также может служить причиной того, что размеры матки меньше ожидаемых. Среди возможных причин этого осложнения — гипертоническая болезнь у матери, инфекционно-воспалительные заболевания, воспалительные заболевания женской половой сферы, поражение выделительной системы плода, плацентарная недостаточность, гестоз — серьезное осложнение беременности, при котором наблюдается генерализованный спазм сосудов; оно обычно проявляется отеками, повышением давления, появлением белка в моче.
Уменьшение высоты стояния дна матки возможно при поперечном положении плода, когда малыш в матке расположен так, что головка и тазовый конец находятся по бокам.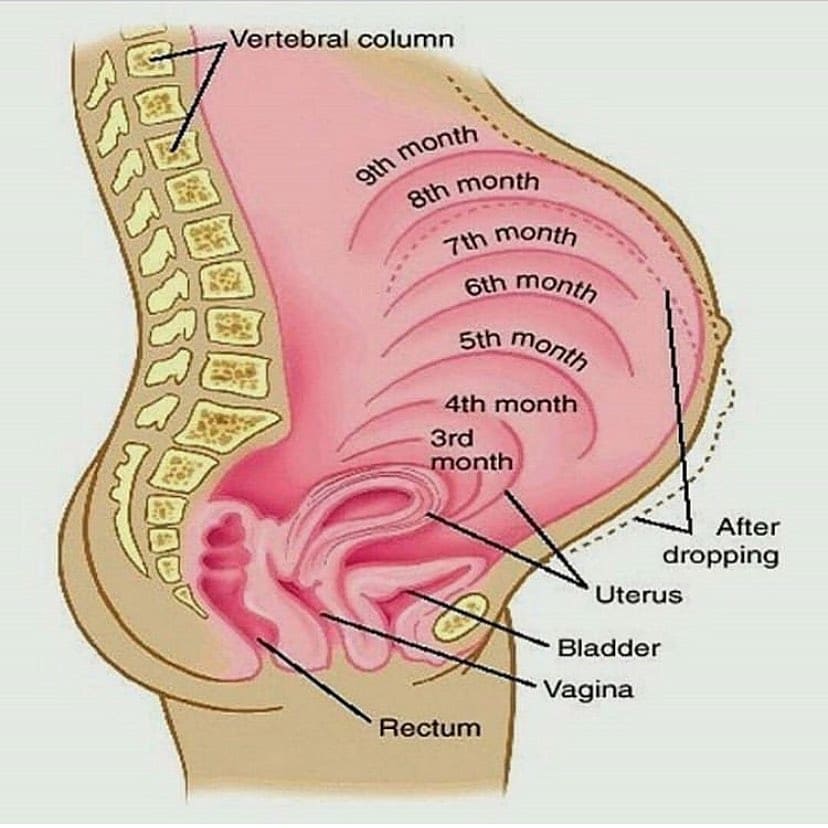 При поперечном положении плода роды через естественные родовые пути невозможны.
При поперечном положении плода роды через естественные родовые пути невозможны.
Размеры матки больше предполагаемого срока беременности бывают также при многоплодии. Как известно, многоплодная беременность относится к беременностям высокого риска: при ней возрастает вероятность различных осложнений.
Появятся ли растяжки при беременности?
Кожа на животе растягивается по мере увеличения срока беременности. Пройдет ли этот процесс бесследно?
Надо сказать, что повреждение кожи — так называемые растяжки — в результате увеличения объема матки зависит, конечно, от темпов роста живота, но большей частью их появление определяется особенностями кожи будущей мамы. Конечно, вероятность появления растяжек несколько повышается, если плод крупный, быстро прибавляет массу или если имеется многоводие, но определяющим является состояние коллагеновых, эластиновых волокон.
Для профилактики растяжек (стрий), особенно во время интенсивного роста живота — в третьем триместре беременности — можно использовать средства, улучшающие состояние кожи. Это специальная косметика для беременных, содержащая витамины А, Е, а также вещества, улучшающие кровообращение кожи. Поскольку во время беременности кожа часто становится более сухой, то можно использовать и увлажняющие кремы для беременных; они также помогут предотвратить появление стрий. Предотвратить появление растяжек можно также с помощью массажа, улучшающего кровообращение кожи. Методика этого массажа не сложна: следует поглаживать живот круговыми движениями, пощипывать кожу по периферии живота. При угрозе прерывания беременности такой массаж проводить не следует, так как он может спровоцировать повышение тонуса матки.
Это специальная косметика для беременных, содержащая витамины А, Е, а также вещества, улучшающие кровообращение кожи. Поскольку во время беременности кожа часто становится более сухой, то можно использовать и увлажняющие кремы для беременных; они также помогут предотвратить появление стрий. Предотвратить появление растяжек можно также с помощью массажа, улучшающего кровообращение кожи. Методика этого массажа не сложна: следует поглаживать живот круговыми движениями, пощипывать кожу по периферии живота. При угрозе прерывания беременности такой массаж проводить не следует, так как он может спровоцировать повышение тонуса матки.
Матка может увеличиться при значительном многоводии — состоянии, когда количество околоплодных вод превышает норму, достигая 2-5 л, а иногда — 10-12. Эта патология встречается при сахарном диабете — нарушении усвоения сахара, резус-конфликтной беременности — когда в организме резус-отрицательной матери вырабатываются антитела против резус-положительных эритроцитов плода, при острой и хронической инфекции, при аномалиях развития плода. Конечно, все эти состояния требуют пристального внимания врачей.
Конечно, все эти состояния требуют пристального внимания врачей.
Матка может расти быстрее обычного при крупных размерах плода. В свою очередь, крупный плод может быть следствием как генетических особенностей, так и сахарного диабета у будущей матери во время данной беременности. Крупный плод увеличивает риск осложнений во время родов, а сахарный диабет требует лечения.
Таким образом, изменение темпов увеличения высоты стояния дна матки может служить показателем различной патологии матери и, чаще, — плода. Поэтому, если на очередном приеме доктор обнаруживает, что высота стояния дна матки не соответствует сроку беременности, он назначает дополнительные исследования для уточнения факторов, которые стали причиной снижения или увеличения темпов роста живота.
Форма живота во время беременности
Особое значение во второй половине беременности имеет форма живота. При нормальной беременности и правильном положении плода живот имеет овоидную (яйцевидную) форму; при многоводии у беременных живот становится шарообразным, а при поперечном положении плода приобретает форму поперечного овала. Особую форму имеет живот в третьем триместре беременности у женщин с узким тазом: у первородящих живот остроконечный, как бы заостренный кверху, у повторнородящих — немного отвислый (см. рис.).
Особую форму имеет живот в третьем триместре беременности у женщин с узким тазом: у первородящих живот остроконечный, как бы заостренный кверху, у повторнородящих — немного отвислый (см. рис.).
Таким образом, форма живота также имеет значение для определения особенностей течения беременности, однако научных данных относительно того, что по ней можно определить предполагаемый пол ребенка, к сожалению, нет.
Живот будущей мамы станет заметен окружающим лишь к 4-5-му месяцам беременности. Но мы теперь знаем, что его рост начинается значительно раньше. Поэтому уже с самого начала ожидания малыша беременная женщина должна относиться к себе внимательно и бережно.
Привет всем!Расскажу о себе.До беременности была 49 кг при росте 158 см.К 12-ти неделям не прибавила вообще ничего,потом каждые 4 недели прибавляла 1,5-2 кг.Сейчас в конце 36-й недели мой вес около 61-го кг.В итоге общая прибавка на данный момент 12 кг.Думаю,что к концу беременности ещё поправлюсь на 2-3 кг.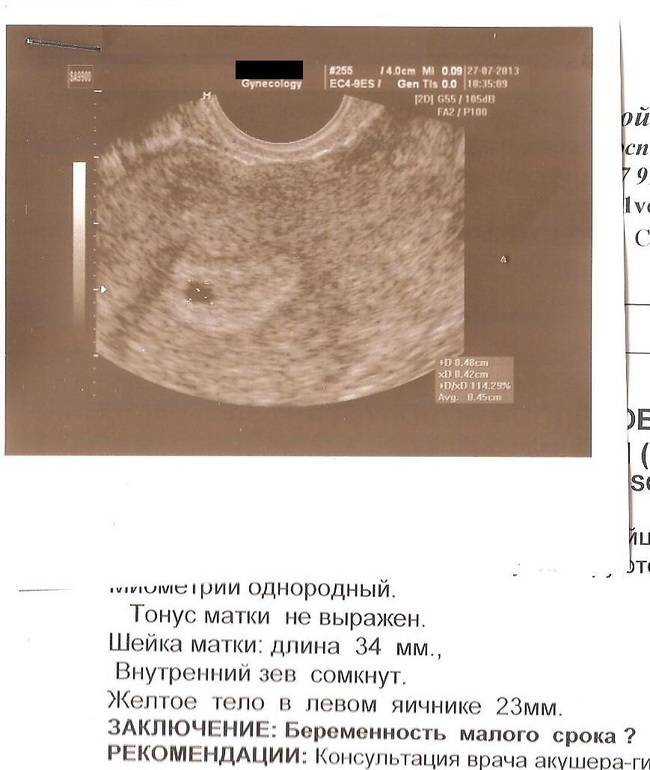 Знаете, меня как любую женщину беспокоит как я выгляжу и буду выглядеть после родов,но стараюсь не зацикливаться на на этом.Знаю девочек,поправившихся за берем-ть на 30-35 кг., а сейчас они стали по-моему ещё худее,чем были.Меня лично беспокоит только одно,чтобы не было слишком много растяжек(их же потом никак не уберёшь!)Я живу в Германии и здесь врачи вообще на это по-моему не смотрят.Кстати,у меня с самого начала беременности белок в моче при каждом анализе- и ничего,даже ни разу мой врач не заикнулся о каких-то проблемах и я чувствую себя все 36 недель отлично.Ещё примерчик:моя подруга всю берем-ть проходила с ужасным токсикозом.Её до последнего дня бер-ти рвало по 3 раза в день.Но её при этом даже не положили на сохранение-просто ходила на капельницы.Врачи не пугали её всякими угрозами выкидыша и всё такое.К концу она вопреки всему как-то умудрилась набрать 12 кг. и родила здорового малыша!Вот так!
Знаете, меня как любую женщину беспокоит как я выгляжу и буду выглядеть после родов,но стараюсь не зацикливаться на на этом.Знаю девочек,поправившихся за берем-ть на 30-35 кг., а сейчас они стали по-моему ещё худее,чем были.Меня лично беспокоит только одно,чтобы не было слишком много растяжек(их же потом никак не уберёшь!)Я живу в Германии и здесь врачи вообще на это по-моему не смотрят.Кстати,у меня с самого начала беременности белок в моче при каждом анализе- и ничего,даже ни разу мой врач не заикнулся о каких-то проблемах и я чувствую себя все 36 недель отлично.Ещё примерчик:моя подруга всю берем-ть проходила с ужасным токсикозом.Её до последнего дня бер-ти рвало по 3 раза в день.Но её при этом даже не положили на сохранение-просто ходила на капельницы.Врачи не пугали её всякими угрозами выкидыша и всё такое.К концу она вопреки всему как-то умудрилась набрать 12 кг. и родила здорового малыша!Вот так!
2008-12-18, kotja
Здравствуйте! У меня вот такая беда, по мнению врачей, вчера появилась бурая мазня и я с утра побежала к гинекологу на узи. По акушерким срокам у меня 8 недель (считая от первого дня последних месячных), но цикл месячных не одинаков, может быть разбежка и в неделю, тем более тогда стояла такая жара! Так вот узи показало,что плодное яйцо 9 мм, гинеколог установила, что это 3-4 неделя развития,т.е. 5-6 недель акушерских. Получается, что плод либо отстает в развитии, либо оплодотворение произошло позже, либо у меня замершая беременность. Врачи еще надеяться, что плод жив, но предполагают замершую.скажите, как вы думаете, это нормальный размер плодного яйца?
По акушерким срокам у меня 8 недель (считая от первого дня последних месячных), но цикл месячных не одинаков, может быть разбежка и в неделю, тем более тогда стояла такая жара! Так вот узи показало,что плодное яйцо 9 мм, гинеколог установила, что это 3-4 неделя развития,т.е. 5-6 недель акушерских. Получается, что плод либо отстает в развитии, либо оплодотворение произошло позже, либо у меня замершая беременность. Врачи еще надеяться, что плод жив, но предполагают замершую.скажите, как вы думаете, это нормальный размер плодного яйца?
Учитывая то, что развиваться оно могло как 6 недель, так и4-5.
2012-08-18, anurani
У меня тоже при первой беременности животик небольшой был, только месяцев с 7 заметно стало. (Хотя набрала почти 14кг(!!! где все это во мне вмещалось!!!), вес до беременности 53кг)Масик родился 3620. А сейчас в 15,5 недель (спустя 4 года) талии нет совсем, живот уже есть небольшой и как-то странно разъехались бедра. То есть в свою одежку не влезаю уже недель с 8, и причина не в животе а тазобедренном суставе- он как-то расширился, даже дырка между ног образовалась, и прогиб поясницы исчез. Вот! И в весе уже 6-7кг прибавила, правда ем все подряд, и по ночам тоже, даже когда в меня больше не вмещается, все равно чувство голода не исчезает))
Вот! И в весе уже 6-7кг прибавила, правда ем все подряд, и по ночам тоже, даже когда в меня больше не вмещается, все равно чувство голода не исчезает))
2007-12-20, Евгения
Я бы на вашем месте подождала недельки 3 и сделала повторное узи. Должны увидеть эмбрион и сердцебиение. Если замершая, то скорее всего само всё разрешится, не надо торопить события. Мне в 5 недель ставили её и предлагали чистку, тоже была мазня. Я отказалась, старалась больше отдыхать, не нервничать и настраиваться на позитив. В 8,2 недели у хорошего специалиста эмбрион увидели и сердцебиение услышали. Всё у вас будет хорошо, не торопите события и на врачей сильно не полагайтесь. Главное, что беременность маточная, надо ждать и беречь себя.
2016-03-29, queeni
Привет,девочки!Я,конечно, не специалист,но мне думается,как и многим уже высказывавшимся,что размер животика зависит от женщины и всё индивидуально.Когда я забеременела,то тут же узнала о беременности 2-х своих подруг.У одной из них в 4 месяца уже огромный пузик был,а у меня в это время в 16 недель ко дню свадьбы вообще ничего не было видно,даже чуть похудела, животик появился только к началу 5-го месяца. Сейчас в конце 36-й недели объём «талии» 92 см.(до беременности-62-63 см.)
Сейчас в конце 36-й недели объём «талии» 92 см.(до беременности-62-63 см.)
2008-12-18, Tatjana
У меня вторая беременность, 29 недель, а животик тот кто не знает — не заметит. То же самое было и при первой беременности. Когда пришла на роды — сказали что 3-4 месяца, родишь 1 кг. Но родился мальчик 3,5 кг и 52 см. Сейчас тоже мальчик и то же с весом все нормально (по УЗИ). Прибавка в весе 5 кг, но снаружи этого не видно. И никаких беспокойств. Поэтому скорее всего все индивидуально и заложено генетически. У меня мама пятерых родила и никогда живота не было.
2008-12-30, Elena
К 12 неделям можете выглядеть, как пополневшая, но назвать Вас беременной только по внешнему виду будет нельзя. При правильном питании можно вообще не поправиться к 12 неделям, но я вес набирала очень быстро, так как много ела. Сама вся округлилась к 12 неделям, а живот просто больше не втягивался, как до беременности. Я в 5 месяцев работу нашла, никто не видел беременности, но я здорово поправилась и те, кто меня знал это отмечали.
2008-08-25, liliya
Всего 44 отзыва Прочитать все отзывы.
Рост матки — обзор
Инсулиноподобные факторы роста
IGF участвуют в регуляции роста матки и плаценты во время беременности. На раннем этапе эмбрионального и эмбрионального развития IGF-1, EGF и эстрогены являются митогенами для стромальных клеток эндометрия, а содержание в эндометрии мРНК IGF-1 и IGF-1 является высоким при имплантации и во время раннего эмбриогенеза у свиноматки. 361 Уровни мРНК IGF-1 и IGF-1 в матке прогрессивно снижаются по мере продвижения беременности. 361 Ткань плаценты также содержит мРНК IGF-1 и IGF-2, значительные концентрации соответствующих белков и IGF1R. 20 Постулируются аутокринные и паракринные роли IGF в тканях матки и плаценты. IGF-1 и инсулин продуцируются эмбриональными тканями на препанкреатической стадии развития мыши, и оба фактора стимулируют рост эмбриональных клеток мыши. 362
362
IGF-2 геномно импринтируется и отцовски экспрессируется в плоде и плаценте.Зрелый белок IGF-2 образуется из биологически неактивного про-IGF-2 пептида под действием пропротеинконвертазы 4. Недавние исследования показали роль IGF-2 в определении поступления питательных веществ в плаценту и, следовательно, роста плода. 363 У мутантных мышей, у которых отсутствует импринтированный плацентарно-специфический транскрипт IGF-2, рост плаценты изменяется с ранней беременности, но рост плода остается нормальным до поздних сроков беременности, что предполагает функциональную адаптацию плаценты для удовлетворения потребностей плода.Считается, что эта адаптация может быть опосредована измененной экспрессией плацентарных транспортеров GLUT3 и Slc38a4. 364
Исследования трансгенных мышей с нулевыми мутациями генов, кодирующих IGF-1, IGF-2 или IGF1R, определили роль этих соматомединов; Вес при рождении эмбрионов, лишенных IGF-1 или IGF-2, составляет всего 60% от веса контрольных мышей.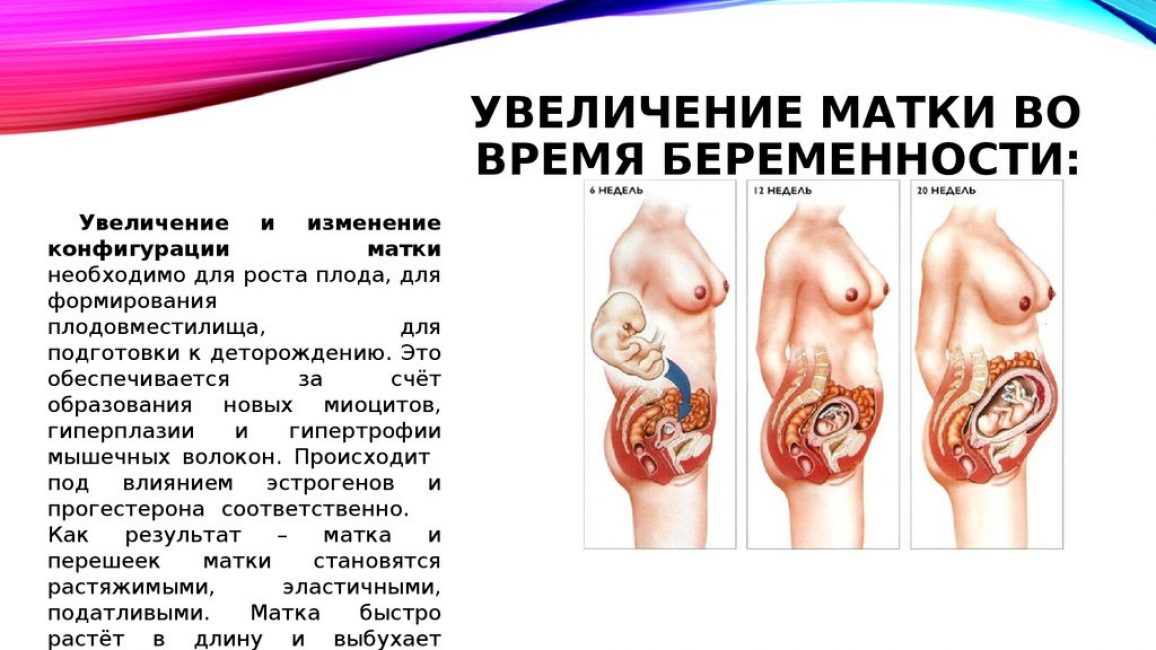 Когда оба гена неактивны, масса тела при рождении снижается еще на 30%, а у мышей, лишенных IGF1R, масса тела при рождении составляет в среднем 45% от контрольных значений. 105 Мыши с дефицитом IGF-2 также обнаруживают IUGR в связи с небольшой плацентой. У них почти нормальный постнатальный рост, но задерживается развитие костей. 105 Фетальные мыши с нокаутом IGF2R имеют избыточный вес на 30%, что свидетельствует об отрицательном регулирующем рост эффекте этого рецептора.
Когда оба гена неактивны, масса тела при рождении снижается еще на 30%, а у мышей, лишенных IGF1R, масса тела при рождении составляет в среднем 45% от контрольных значений. 105 Мыши с дефицитом IGF-2 также обнаруживают IUGR в связи с небольшой плацентой. У них почти нормальный постнатальный рост, но задерживается развитие костей. 105 Фетальные мыши с нокаутом IGF2R имеют избыточный вес на 30%, что свидетельствует об отрицательном регулирующем рост эффекте этого рецептора.
Нормальный рост плодов с нокаутом IGF1R и IGF2R вызывается передачей сигналов IGF-1 через рецептор инсулина; комбинированный нокаут IGF-1, IGF-2 и рецептора инсулина приводит к тяжелой IUGR и гибели плода.Нокаут отдельных IGF-связывающих белков (IGFBP) мало влияет на рост плода или плаценты. 105 У людей мутации в IGF1 или IGF1R связаны с IUGR, 365 366 , что позволяет предположить, что передача сигналов IGF-1 вносит значительный вклад в рост плода. Помимо задержки роста, эти дети также страдают задержкой в развитии, микроцефалией, гипогликемией и нейросенсорной тугоухостью. 364,365 Действительно, существует связь между концентрацией IGF-1 в пуповине и массой тела при рождении у людей; Курение матери снижает как уровень IGF-1 в пуповине, так и массу тела при рождении. 367,368 Недавняя работа на мышах предполагает, что IGF-1 и IGF1R необходимы для созревания легких на поздних сроках беременности. 369 Гипометилирование импринтированной области 11p15 было связано с фенотипом синдрома Сильвера-Рассела. 370 Это приводит к ослаблению импринтинга и двуаллельной экспрессии h29 и подавлению IGF2 . Кроме того, аномальный процессинг IGF-2 пропротеинконвертазой 4 в плаценте является причиной задержки роста плода. 371 Беременные женщины, вынашивающие плоды с ЗВУР (низкий вес при рождении для гестационного возраста), имели более высокие уровни про-IGF-2 по сравнению с контрольными субъектами.
Помимо задержки роста, эти дети также страдают задержкой в развитии, микроцефалией, гипогликемией и нейросенсорной тугоухостью. 364,365 Действительно, существует связь между концентрацией IGF-1 в пуповине и массой тела при рождении у людей; Курение матери снижает как уровень IGF-1 в пуповине, так и массу тела при рождении. 367,368 Недавняя работа на мышах предполагает, что IGF-1 и IGF1R необходимы для созревания легких на поздних сроках беременности. 369 Гипометилирование импринтированной области 11p15 было связано с фенотипом синдрома Сильвера-Рассела. 370 Это приводит к ослаблению импринтинга и двуаллельной экспрессии h29 и подавлению IGF2 . Кроме того, аномальный процессинг IGF-2 пропротеинконвертазой 4 в плаценте является причиной задержки роста плода. 371 Беременные женщины, вынашивающие плоды с ЗВУР (низкий вес при рождении для гестационного возраста), имели более высокие уровни про-IGF-2 по сравнению с контрольными субъектами.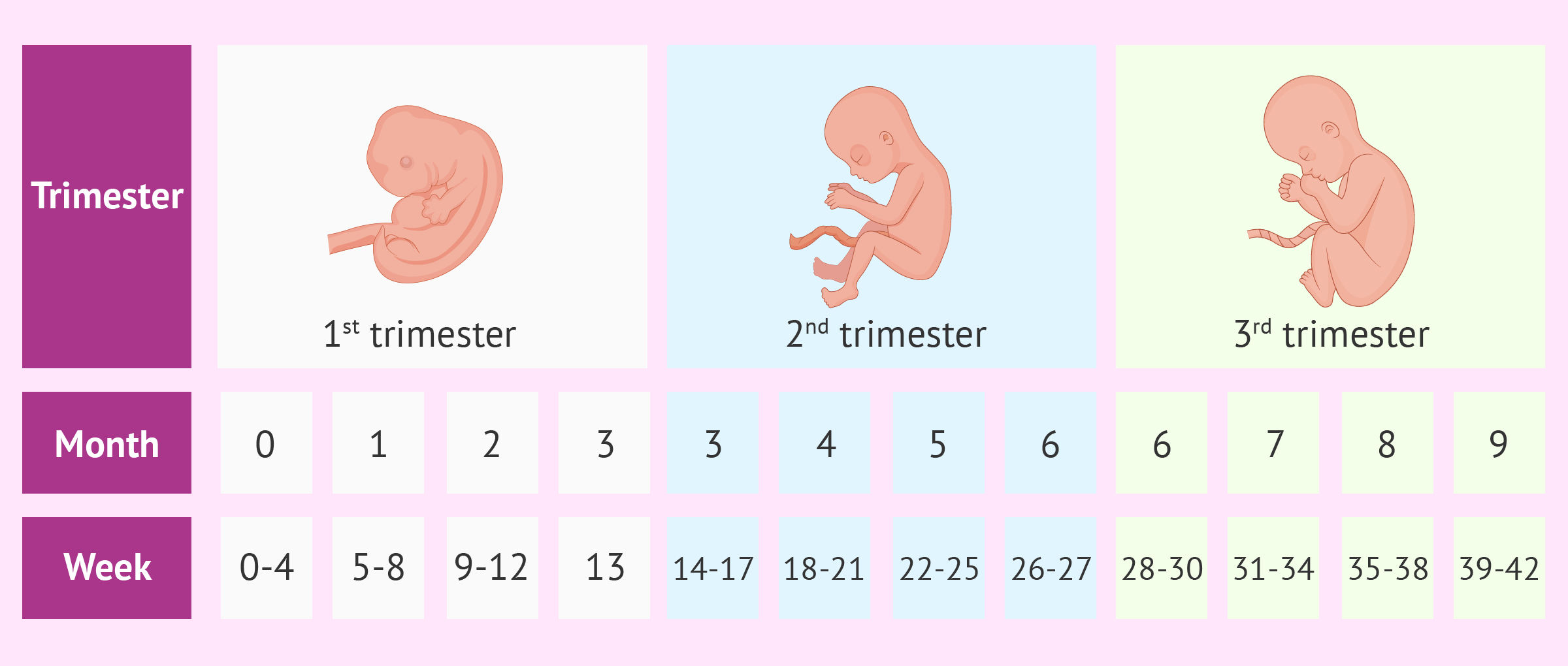 Совсем недавно Мерфи и его коллеги сообщили о тяжелой ЗВУР и атипичном сахарном диабете, вторичном по отношению к инсулинорезистентности, в связи с нарушением регуляции гена IGF2 . 372 С другой стороны, сверхэкспрессия IGF-2 в результате потери импринтинга, связанная с однопородной отцовской дисомией, потеря функции гена CDKN1C , изменение дифференциально метилированной области KvLQT1 (DMR) или микроделеции в организме человека. h29 DMR связан с чрезмерным ростом в форме синдрома Беквита-Видемана. 373
Совсем недавно Мерфи и его коллеги сообщили о тяжелой ЗВУР и атипичном сахарном диабете, вторичном по отношению к инсулинорезистентности, в связи с нарушением регуляции гена IGF2 . 372 С другой стороны, сверхэкспрессия IGF-2 в результате потери импринтинга, связанная с однопородной отцовской дисомией, потеря функции гена CDKN1C , изменение дифференциально метилированной области KvLQT1 (DMR) или микроделеции в организме человека. h29 DMR связан с чрезмерным ростом в форме синдрома Беквита-Видемана. 373
IGFBP присутствуют уже на 5 неделе беременности; пренатально и постнатально IGFs циркулируют вместе со связывающими белками. 105 Высокие концентрации циркулирующего IGFBP1 связаны с ограничением роста плода у мышей, как и избыточная экспрессия фетального IGFBP1 у человека. 374 375 IGFBP4 экспрессируется в децидуальной оболочке матери, расщепляется его протеазой PAPP-A (ассоциированный с беременностью белок А плазмы) и ингибирует действие IGF. Недавно было показано, что высокие материнские концентрации IGFBP4 связаны с задержкой роста плода. 376 Во время эмбрионального и послеродового периода концентрации IGF в плазме относительно высоки по сравнению с концентрацией в тканях. У плода концентрации IGF-2 в пять-шесть раз выше, чем IGF-1, в отличие от этих концентраций у детей и взрослых, и концентрации обоих постепенно увеличиваются на протяжении всей беременности. 377 Фетальные концентрации обоих пептидов при доношении составляют от 30% до 50% концентраций взрослых.
Недавно было показано, что высокие материнские концентрации IGFBP4 связаны с задержкой роста плода. 376 Во время эмбрионального и послеродового периода концентрации IGF в плазме относительно высоки по сравнению с концентрацией в тканях. У плода концентрации IGF-2 в пять-шесть раз выше, чем IGF-1, в отличие от этих концентраций у детей и взрослых, и концентрации обоих постепенно увеличиваются на протяжении всей беременности. 377 Фетальные концентрации обоих пептидов при доношении составляют от 30% до 50% концентраций взрослых.
В большинстве исследований концентрация IGF-1 в пуповинной крови коррелирует с размером при рождении. 105 Несмотря на эффект IGF-2, стимулирующий рост плода, концентрации в крови слабо связаны с размером при рождении, в основном из-за ингибирующего эффекта растворимого IGF2R 360 , но также потому, что IGF-2, по-видимому, оказывает большую часть своего эффекты роста в раннем периоде беременности. Растворимый IGF2R образуется в результате протеолитического расщепления трансмембранной области рецептора во многих тканях. Рецепторы IGF были идентифицированы уже на 5 неделе беременности и широко распространены в тканях плода. 105 IGF-1 стимулирует гликогенез в культивируемых гепатоцитах эмбрионов крысы и индуцирует образование мышечных трубок в культивируемых миобластах. IGF-2 активен в культивируемых мышцах и астроглиальных клетках новорожденных крыс. Рецепторы инсулина увеличены в клетках плода и устойчивы к подавлению.
Рецепторы IGF были идентифицированы уже на 5 неделе беременности и широко распространены в тканях плода. 105 IGF-1 стимулирует гликогенез в культивируемых гепатоцитах эмбрионов крысы и индуцирует образование мышечных трубок в культивируемых миобластах. IGF-2 активен в культивируемых мышцах и астроглиальных клетках новорожденных крыс. Рецепторы инсулина увеличены в клетках плода и устойчивы к подавлению.
Как обсуждалось ранее, контроль продукции IGF различается во время внутриутробной и постнатальной жизни. Рецепторы GH присутствуют, но рецепторы hPL преобладают в тканях плода, 53,107 и GH, который стимулирует продукцию IGF-1 после рождения, играет ограниченную роль в продукции IGF плода. 359 GH действительно играет второстепенную роль в росте плода, что отражается в низких концентрациях IGF и небольшом снижении веса и длины тела при рождении у младенцев с устойчивостью к GH (карликовость Ларона) и дефицитом GH. 355 hPL стимулирует продукцию IGF-1 и увеличивает транспорт аминокислот и синтез ДНК в фибробластах человеческого плода и мышечных клетках.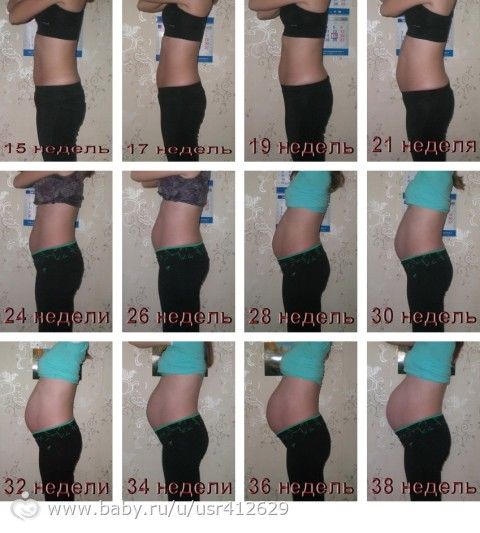 53 Концентрации IGF-1 и IGF-2 снижаются у плодов беременных крыс, лишенных белка, а низкие концентрации IGF-2 восстанавливаются с помощью hPL. 378 Тироидэктомия у плода овцы в третьем триместре беременности нарушает рост скелетных мышц в связи со снижением мРНК мышечного рецептора GH и мРНК IGF-1, не влияя на уровни IGF-2. 379 Глюкокортикоиды могут подавлять рост плода, предположительно путем ингибирования транскрипции гена IGF, но также могут напрямую влиять на хондроциты пластинки роста. 379 Внутриутробная среда (например, воздействие инсулина) играет роль в модулировании синтеза IGF у плода. 380 Действительно, питание является основным фактором, регулирующим выработку IGF у плода.Концентрации IGF снижаются у крыс-сосунков, лишенных молока, а концентрации IGF-1 и IGF-2 снижаются у плодов беременных крыс, лишенных белка, и овец с ограничением плаценты. 105,106 Недавняя работа предполагает, что световые стимулы изменяют циркулирующую и мозговую концентрацию IGF-1 и контролируют миграцию нейронов через усиление передачи сигналов IGF-1.
53 Концентрации IGF-1 и IGF-2 снижаются у плодов беременных крыс, лишенных белка, а низкие концентрации IGF-2 восстанавливаются с помощью hPL. 378 Тироидэктомия у плода овцы в третьем триместре беременности нарушает рост скелетных мышц в связи со снижением мРНК мышечного рецептора GH и мРНК IGF-1, не влияя на уровни IGF-2. 379 Глюкокортикоиды могут подавлять рост плода, предположительно путем ингибирования транскрипции гена IGF, но также могут напрямую влиять на хондроциты пластинки роста. 379 Внутриутробная среда (например, воздействие инсулина) играет роль в модулировании синтеза IGF у плода. 380 Действительно, питание является основным фактором, регулирующим выработку IGF у плода.Концентрации IGF снижаются у крыс-сосунков, лишенных молока, а концентрации IGF-1 и IGF-2 снижаются у плодов беременных крыс, лишенных белка, и овец с ограничением плаценты. 105,106 Недавняя работа предполагает, что световые стимулы изменяют циркулирующую и мозговую концентрацию IGF-1 и контролируют миграцию нейронов через усиление передачи сигналов IGF-1. 381 Еженедельные внутриматочные инъекции увеличивают рост плода овец с задержкой внутриутробного развития. 382 Эти данные подтверждают мнение о том, что IGFs важны для роста эмбриона и плода и что у плода они регулируются, по крайней мере частично, с помощью hPL и питательного субстрата, полученного трансплацентарно.Высокие концентрации IGF-2 в сыворотке плода крысы, высокие уровни мРНК IGF-2 в тканях плода и присутствие усеченной формы IGF-1 в тканях мозга плода человека предполагают уникальное действие этих пептидов на развитие.
381 Еженедельные внутриматочные инъекции увеличивают рост плода овец с задержкой внутриутробного развития. 382 Эти данные подтверждают мнение о том, что IGFs важны для роста эмбриона и плода и что у плода они регулируются, по крайней мере частично, с помощью hPL и питательного субстрата, полученного трансплацентарно.Высокие концентрации IGF-2 в сыворотке плода крысы, высокие уровни мРНК IGF-2 в тканях плода и присутствие усеченной формы IGF-1 в тканях мозга плода человека предполагают уникальное действие этих пептидов на развитие.
Сравнение динамики роста миомы матки во время беременности в зависимости от пола плода: обсервационное исследование | Биология половых различий
В течение периода исследования 10 197 женщин детородного возраста прошли гинекологическое ультразвуковое исследование в нашем учреждении по поводу легких гинекологических симптомов (патологическое маточное кровотечение, боль в области таза, сдавление мочевыводящих путей или кишечника). Среди них у 3784 (37,1%) была диагностирована по крайней мере одна миома матки диаметром более 10 мм. Для 2399 (63,4%) женщин это был новый диагноз, в то время как оставшиеся 1385 знали, что они страдают фиброматозом матки. Беременность наступила в течение 1 года с момента постановки диагноза у 213 женщин, из которых 157 женщин, соответствующих критериям отбора, были рассмотрены для окончательного анализа. В частности, 18 женщин были исключены из-за самопроизвольного выкидыша, 10 из-за многоплодной беременности, 7 из-за лечения ЭКО и 21 женщина не выполнила все ультразвуковые исследования (рис.1).
Среди них у 3784 (37,1%) была диагностирована по крайней мере одна миома матки диаметром более 10 мм. Для 2399 (63,4%) женщин это был новый диагноз, в то время как оставшиеся 1385 знали, что они страдают фиброматозом матки. Беременность наступила в течение 1 года с момента постановки диагноза у 213 женщин, из которых 157 женщин, соответствующих критериям отбора, были рассмотрены для окончательного анализа. В частности, 18 женщин были исключены из-за самопроизвольного выкидыша, 10 из-за многоплодной беременности, 7 из-за лечения ЭКО и 21 женщина не выполнила все ультразвуковые исследования (рис.1).
Рис. 1
Восемьдесят семь (55,4%) пациентов имели плод мужского пола, а 70 (44,6%) — женского пола. В таблице 1 сравниваются социально-демографические характеристики группы с плодом мужского пола с группой плодов женского пола; никакой разницы между двумя группами не выявлено.
Таблица 1 Сравнение социально-демографических характеристик пациенток с мужскими ( n = 87) и женскими ( n = 70) плодами
На УЗИ до беременности 119 пациенток (66. 1%) представили одиночную миому и 38 (33,9%) множественные миомы; общее количество идентифицированных поражений составило 180. Число, локализация и расположение миомы оставались неизменными до второго триместра, что позволяло проводить парное сравнение до беременности и первого или второго триместра. В таблице 2 представлено сравнение характеристик миомы между плодом мужского и женского пола: не было обнаружено значительных различий, за исключением более высокой распространенности передней миомы у женщин с плодом мужского пола ( p = 0.01).
1%) представили одиночную миому и 38 (33,9%) множественные миомы; общее количество идентифицированных поражений составило 180. Число, локализация и расположение миомы оставались неизменными до второго триместра, что позволяло проводить парное сравнение до беременности и первого или второго триместра. В таблице 2 представлено сравнение характеристик миомы между плодом мужского и женского пола: не было обнаружено значительных различий, за исключением более высокой распространенности передней миомы у женщин с плодом мужского пола ( p = 0.01).
Таблица 2 Сравнение характеристик миомы между полами плода
Не было различий в диаметре миомы в УЗИ до беременности между женщинами с плодом мужского или женского пола ( p = 0,92) (Таблица 3). Анализ роста диаметра показал значительный рост от периода до беременности до второго триместра для обоих полов ( p <0,01), с увеличением до конца первого триместра ( p <0,01), и никакой разницы между поздним первым триместром. и второй триместр ( р = 0.95 для плодов мужского пола и p = 0,90 для плодов женского пола) (Таблица 3). Женщины с плодом женского пола имели значительно больший диаметр миомы как в первом, так и во втором триместре по сравнению с женщинами с плодом мужского пола ( p <0,01) (Таблица 3). Среднее значение ± стандартное отклонение диаметра миомы в течение третьего триместра было выше, чем у всех предыдущих ультразвуковых исследований для плодов мужского пола (39,1 ± 13,2 мм). У женщин, вынашивающих плод женского пола, средний диаметр миомы миомы ± стандартное отклонение в третьем триместре (37,0 ± 11,9 мм) был ниже, чем в конце первого и второго триместра (таблица 3).
и второй триместр ( р = 0.95 для плодов мужского пола и p = 0,90 для плодов женского пола) (Таблица 3). Женщины с плодом женского пола имели значительно больший диаметр миомы как в первом, так и во втором триместре по сравнению с женщинами с плодом мужского пола ( p <0,01) (Таблица 3). Среднее значение ± стандартное отклонение диаметра миомы в течение третьего триместра было выше, чем у всех предыдущих ультразвуковых исследований для плодов мужского пола (39,1 ± 13,2 мм). У женщин, вынашивающих плод женского пола, средний диаметр миомы миомы ± стандартное отклонение в третьем триместре (37,0 ± 11,9 мм) был ниже, чем в конце первого и второго триместра (таблица 3).
Таблица 3 Тенденция к увеличению диаметра миомы от периода до беременности до второго триместра в зависимости от пола плода
Никаких различий в диаметре миомы между женщинами с предшествующей терапией миомы или без нее в начале первого триместра не наблюдалось (34,0 ± 12,0 мм против 29,5 ± 12,4 мм, p = 0,08) и в конце первого триместра (39,5 ± 11,5 мм против 36,9 ± 14,0 мм, p = 0,37).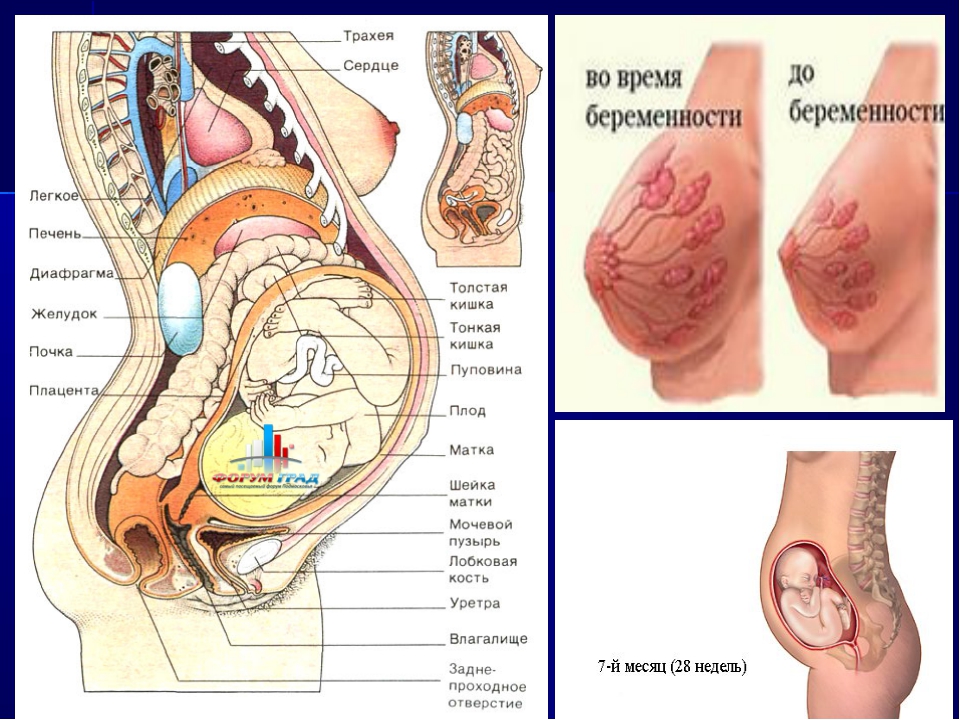
Скорость роста диаметра (%) между периодом до беременности и в начале первого триместра была значительно выше у женщин с плодом женского пола по сравнению с плодом мужского пола (33 (8–68)% против 25 (5–47)%, р = 0.04), в то время как между ранним первым и поздним триместрами первого триместра различий не выявлено (17 (0–38)% против 23 (0–64)%, p = 0,16) или между первым и вторым триместрами (0 (- 12– 7)% против 2 (0–12)%, p = 0,07). Скорость роста диаметра была разной у женщин и мужчин между вторым и третьим триместрами (6 (4–9)% против 6 (- 7–8)%, p = 0,02).
Медиана (IQR) уровня ХГЧ у плода мужского пола составила 30309 (3856–47604) мЕд / мл, что значительно ниже, чем уровень ХГЧ у плода женского пола, равный 34403 (2432–62350) мЕд / мл ( p = 0.04). Положительная корреляция с неделями беременности была обнаружена для обоих полов (мужской r = 0,77, 95% ДИ 0,71–0,82, p <0,01 и женщина r = 0,82, 95% ДИ 0,76–0,86, p <0,01).
Уровни ХГЧ у женщин с предшествующей терапией миомы или без нее не различались: 5-7 недель (6816, IQR 1533-16314 против 2785, IQR 914-8240, p = 0,06) и 11-13 недель (54420 , IQR 45852-63615 против 49548, IQR 39287-62007, p = 0.41).
Не было обнаружено значительных различий между медианными (IQR) уровнями ХГЧ у мужчин (3856, IQR 1010-9799 мЕ / мл) и женщин (2432, IQR 914-10121 мЕ / мл) в течение раннего первого триместра (5-7 недель). ) ( p = 0,74). Напротив, в конце первого триместра (11-13 недель) была обнаружена значительная разница: 46016 (37160-56744) мЕд / мл против 61406 (50554-71760) мЕд / мл, p <0,01, когда беременность у женщин плод достиг более высоких уровней (рис. 2).
Фиг.2
Сравнение уровней ХГЧ у плодов мужского и женского пола. Черный ромб для женщин и в целом для мужчин
Положительная корреляция между уровнями ХГЧ и диаметром миомы в течение первого триместра была обнаружена как для мужчин ( r = 0,68, p <0,01), так и для плодов женского пола ( r = 0,65).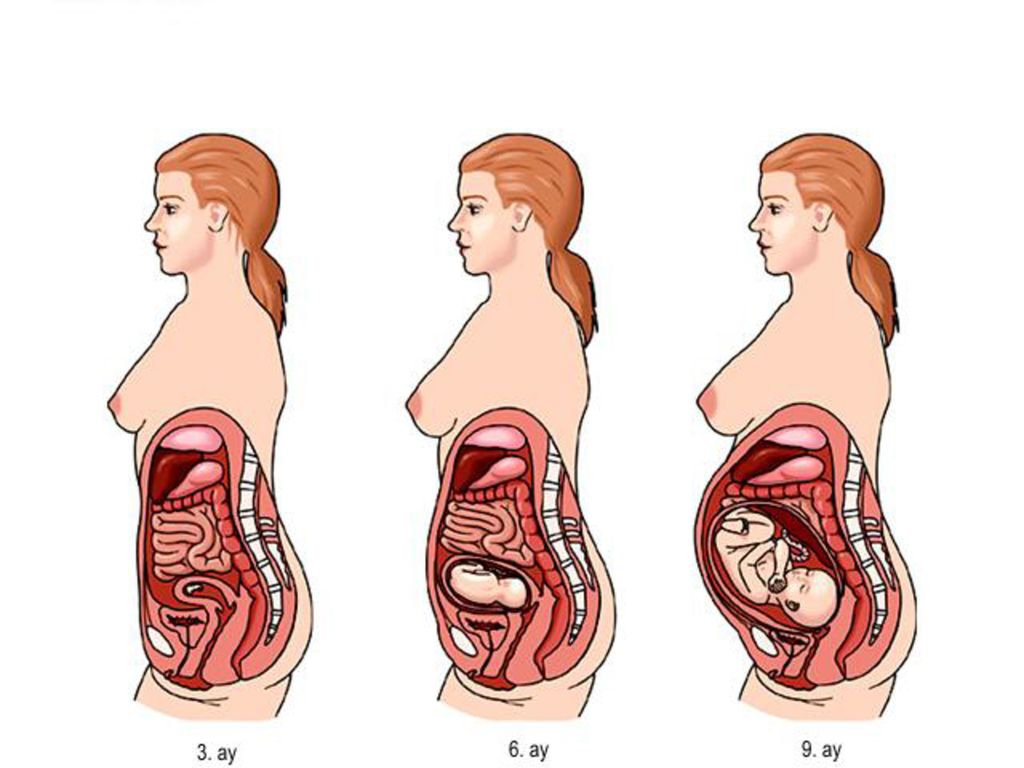 , p <0,01) (рис.3). В частности, в начале первого триместра коэффициент r Пирсона для плодов женского пола был равен 0.69 (95% ДИ 0,55–0,79, p <0,01), а для плодов мужского пола - 0,68 (95% ДИ 0,56–0,78, p <0,01). В конце первого триместра коэффициент Пирсона r для женщин составлял 0,87 (95% ДИ 0,81–0,92, p <0,01), а для мужчин 0,75 (95% ДИ 0,65–0,83, p <0,01). . Никакой разницы между коэффициентами корреляции не было обнаружено в начале первого триместра ( p = 0,94), в то время как в конце первого триместра коэффициент r для женщин был значительно выше, чем у мужчин ( p = 0.02).
, p <0,01) (рис.3). В частности, в начале первого триместра коэффициент r Пирсона для плодов женского пола был равен 0.69 (95% ДИ 0,55–0,79, p <0,01), а для плодов мужского пола - 0,68 (95% ДИ 0,56–0,78, p <0,01). В конце первого триместра коэффициент Пирсона r для женщин составлял 0,87 (95% ДИ 0,81–0,92, p <0,01), а для мужчин 0,75 (95% ДИ 0,65–0,83, p <0,01). . Никакой разницы между коэффициентами корреляции не было обнаружено в начале первого триместра ( p = 0,94), в то время как в конце первого триместра коэффициент r для женщин был значительно выше, чем у мужчин ( p = 0.02).
Рис. 3
Корреляция между уровнями ХГЧ и диаметром миомы у плода двух полов. Черный ромб для женщин и в целом для мужчин
При множественном регрессионном анализе только женский пол и значения ХГЧ на 5-7 неделях или 11-13 неделях были независимо связаны с диаметром миомы на УЗИ в начале первого триместра и УЗИ в конце первого триместра ( Таблица 4). Возраст матери, ИМТ, количество миомы и классификация FIGO были исключены из модели.
Возраст матери, ИМТ, количество миомы и классификация FIGO были исключены из модели.
Таблица 4 Множественные регрессии факторов, связанных с диаметром миомы в начале первого триместра и в конце первого триместра
Никаких различий в гестационном возрасте на момент родов (38.9 ± 1,6 недель против 39,0 ± 1,9 недель против p = 0,85), частоты преждевременных родов (6,9% против 8,6%, p = 0,92) или частоты кесарева сечения (23,0% против 24,3%, p = 0,99) возникла между женщинами с плодом мужского или женского пола. Среднее значение ± стандартное отклонение неонатального веса плодов мужского пола было 3351 ± 504 г, а женского — 3197 ± 552 г ( p = 0,09). Медиана (IQR) по шкале Апгар составила 9 (9–9) для мужчин и 9 (9–9) для женщин ( p = 0,82).
25 неделя беременности: развитие ребенка, симптомы и признаки
Есть мяч?
На 25 неделе беременности ваша постоянно растущая матка достигла размеров футбольного мяча. Посмотри на это — ты уже мама-футболистка, и тебе даже не пришлось покупать минивэн.
Посмотри на это — ты уже мама-футболистка, и тебе даже не пришлось покупать минивэн.
Но хотя вы, вероятно, наслаждаетесь своим симпатичным животиком с футбольным мячом впереди и знакомитесь со своим растущим маленьким полузащитником через все эти тренировочные удары ногами, скорее всего, вам не нравится то, что происходит у вас в ягодицах.
Геморрой
Более половины всех беременных женщин испытывают опухшие и зудящие вены в прямой кишке из-за того, что большая матка давит вниз, а также из-за увеличения притока крови к этой области.И хотя они не опасны для вашего тела, геморрой — форма варикозного расширения вен — может быть совершенно болезненным и даже вызвать ректальное кровотечение.
Запор может усугубить их, поэтому лучший способ профилактики — увеличить потребление жидкости и клетчатки и есть много продуктов, богатых клетчаткой, таких как фрукты, овощи и цельнозерновые. Также могут помочь упражнения для мышц тазового дна (Кегеля) и попытка не напрягаться во время испражнений.
А пока попробуйте подушечки из гамамелиса, сидячие ванны или пакеты со льдом, чтобы успокоить больную задницу — и имейте в виду, что они должны исчезнуть после родов — хотя вы, вероятно, устали это слышать!
Стоматологическое здоровье
Хотите повысить свои шансы сохранить ребенка внутри себя до родов? Выньте зубную нить и чистите зубы не реже двух раз в день, поскольку исследования связывают хорошее здоровье зубов и гигиену полости рта с более длительной беременностью.
Звучит нелепо, но чистка зубов по крайней мере два раза в день, регулярная чистка зубной нитью и посещение стоматолога каждые шесть месяцев могут снизить риск гингивита — распространенного состояния, при котором ваши десны воспаляются, краснеют и даже начинают кровоточить.
Если вы не позаботитесь о своих зубах должным образом, результатом может стать пародонтит, связанный с преждевременными родами и даже повышенным риском преэклампсии.
Когда ребенок еще слишком мал? Управление задержкой роста плода в третьем триместре | Ваша беременность имеет значение
Как диагностируется FGR?
Диагноз ставится на основании ультразвукового исследования, и большинство центров используют порог 10-го процентиля, чтобы поднять тревогу по поводу возможного ограничения роста плода. Следующим шагом является обсуждение с пациентом истории ее здоровья и предшествующего акушерского анамнеза.
Следующим шагом является обсуждение с пациентом истории ее здоровья и предшествующего акушерского анамнеза.
Если предыдущий ребенок пациентки весил менее 6 фунтов при рождении, но был доношенным и здоровым, ее нынешний ребенок просто может быть конституционно маленьким. Если это ее первый ребенок или предыдущие дети были крупнее, нас больше беспокоит FGR. В любом случае мы проверим околоплодные воды и кровоток из пуповины, чтобы помочь в оценке функции плаценты.
Что будет дальше?
Если околоплодные воды и ультразвуковая допплерография в норме, мы будем наблюдать за ребенком в течение следующих нескольких недель, и, если устойчивый рост продолжится без каких-либо новых проблем, это хороший знак.Фактическое время родов будет зависеть от того, насколько хорошо ребенок будет продолжать расти и останутся ли околоплодные воды и допплерография в норме.
Обычно мы рекомендуем рожать ребенка как можно ближе к сроку, чтобы снизить риск потребности в долгосрочном специализированном уходе после родов. Если ребенок:
Если ребенок:
- Между 3-м и 10-м процентилями по размеру, мы стараемся довести его до 38 недели беременности.
- Меньше 3-го процентиля, мы стараемся довести их до 37 недель.
Часто наша специализированная команда может безопасно доставить детей за 38 или 39 недель до родов, при условии, что у них нет других факторов риска. Центры с меньшим опытом управления ЛГР, как правило, рожают раньше, чтобы избежать риска мертворождения. Однако чем раньше рождается ребенок, тем дольше он обычно остается в отделении интенсивной терапии новорожденных (NICU).
Поскольку причины и степень тяжести IUG могут быть очень разными, ваш план обслуживания будет адаптирован в соответствии с вашими потребностями. Некоторые пациенты госпитализируются для ежедневного контроля сердечного ритма плода.Если вы госпитализированы, мы можем порекомендовать пройти полный курс стероидов, чтобы поддержать развитие легких плода перед родами.
Если вам в конечном итоге понадобятся досрочные роды, это не означает автоматическое кесарево сечение (кесарево сечение). Многие дети в остальном здоровы, за исключением того, что они маленькие, поэтому попробовать вагинальные роды, вероятно, безопасно. Младенцы, у которых сильно ограничен рост или которые имеют аномальный допплеровский паттерн, могут плохо переносить роды, поэтому может быть показано кесарево сечение.Всегда рекомендуется обсудить с врачом.
Гормоны и рост плода | Вы и ваши гормоны от Общества эндокринологов
Введение
Среда, в которой развивается ребенок, важна не только для его выживания при рождении, но и для его здоровья в долгосрочной перспективе. Во время беременности важно, чтобы ребенок получал правильное количество пищи и вырастал до подходящего размера. Ребенок сообщает о своих меняющихся пищевых потребностях, и организм матери соответствующим образом реагирует на это.Этот разговор между мамой и малышом ведется на языке гормонов.
Почему вес плода важен во время беременности?
Компьютерное изображение доношенного плода в утробе матери.
Несколько различных гормонов тщательно регулируют рост плода во время беременности. Одни гормоны способствуют росту, другие — наоборот. Жизненно важно, чтобы баланс этих гормонов был правильным, чтобы рост плода происходил с подходящей скоростью на протяжении всей беременности.Гормоны предотвращают чрезмерный рост плода и подлесок, тщательно контролируя поступление питательных веществ, проходящих через плаценту. Плацента действует как интерфейс между матерью и ребенком, обеспечивая регулируемый проход кислорода и питательных веществ к плоду. Кроме того, плацента вырабатывает гормоны, регулирующие рост и развитие плода, и реагирует на них.
Если ребенок рождается слишком большим (макросомный) или слишком маленьким (рост ограничен), это может подвергнуть вас и вашего ребенка большему риску определенных осложнений.Макросомные младенцы часто вызывают акушерские проблемы, такие как дистоция плеча: тяжелые роды, при которых требуется серьезное медицинское вмешательство (возможно, экстренное кесарево сечение) для родов плечи и тела ребенка. Было показано, что макросомные младенцы с большей вероятностью позже разовьются непереносимостью глюкозы (состояние, часто приводящее к сахарному диабету) и ожирение как в подростковом, так и во взрослом возрасте. Младенцы с задержкой роста более подвержены риску проблем со здоровьем, чем дети нормального роста, а также более склонны к развитию таких заболеваний, как гипертония, ишемическая болезнь сердца и сахарный диабет во взрослом возрасте.
Инсулин способствует росту плода
Инсулин, который, как известно, регулирует уровень сахара в крови, стимулирует рост плода, поэтому недостаток этого гормона может привести к задержке роста ребенка. Первичный сахар (глюкоза), циркулирующий в крови, обеспечивает энергией растущего ребенка, который, в отличие от своей матери, не может производить глюкозу для себя. Мать должна будет давать ребенку всю глюкозу, необходимую для поддержания таких процессов, как рост тканей и откладывание жира. Во время беременности организм матери становится менее чувствительным к действию инсулина, поэтому в материнской крови присутствует избыток глюкозы, доступной для прохождения через плаценту, но плод также вырабатывает инсулин; поэтому, когда глюкоза проходит через плаценту, инсулин стимулирует ее поглощение тканями плода, позволяя использовать его в качестве источника энергии.Это, в свою очередь, способствует росту тканей или превращению глюкозы в жир. Удерживая кровь плода от глюкозы, фетальный инсулин стимулирует плаценту, чтобы позволить большему количеству глюкозы пройти к плоду.
Некоторые женщины могут страдать от специфического для беременности типа диабета, известного как гестационный диабет. Инсулин, как и все гормоны, работает, прикрепляясь к рецепторам на тканях-мишенях в организме, подобно тому, как ключ подходит к замку. При гестационном диабете рецепторы, с которыми обычно связывается инсулин, не работают должным образом, и глюкоза не выводится из крови матери.В результате в крови матери остается чрезмерное количество глюкозы, которая проходит через плаценту к плоду; слишком много глюкозы может привести к макросомному ребенку. Женщины с избыточным весом и ожирением чаще страдают гестационным диабетом, чем женщины с нормальным весом, но с этой проблемой можно справиться, ограничив набор веса во время беременности с помощью осторожных упражнений и здорового питания. Важно контролировать это состояние, но в случае его возникновения можно использовать лекарства (в первую очередь метформин) для его лечения и снижения уровня глюкозы.
Инсулиноподобные факторы роста
Инсулиноподобные факторы роста представляют собой семейство гормонов с действием, аналогичным инсулину, и, как и инсулин, они также играют ключевую роль в росте плода во время беременности. Инсулиноподобные факторы роста также известны как «факторы роста», поскольку они оба стимулируют рост и выживание плода.
Существует два типа инсулиноподобного фактора роста — IGF-I и IGF-II. Исследования показали, что чем выше уровень IGF-I в крови плода, тем больше вес плода при рождении.Недостаток IGF-I во время беременности приводит к задержке роста ребенка, который пытается вырасти после рождения. Однако случаи этого очень редки и обычно являются результатом генетического нарушения. Считается, что при нормальной беременности IGF-I действует как «датчик питательных веществ», проверяющий, какие питательные вещества присутствуют и сколько из них доступны, а затем сопоставляет это с потребностями плода. Это важно, потому что различные типы питательных веществ, которые получает ребенок, могут быть столь же важны, как и их общее количество.IGF-I играет центральную роль в этом эффекте, поскольку он может изменять прохождение питательных веществ через плаценту, изменяя количество и скорость передачи различных типов питательных веществ в ответ на изменение потребности плода. Способность IGF-I изменять перенос питательных веществ через плаценту также может использоваться для противодействия последствиям недостаточного питания; если плод не получает достаточно питания для нормального роста, IGF-I может это почувствовать и увеличить количество питательных веществ, проходящих через плаценту.
В отличие от IGF-I, уровни IGF-II, по-видимому, не изменяются в ответ на различия в доступности питательных веществ или потребности плода в питательных веществах, а также не коррелируют с массой плода, как IGF-I.Этот гормон помогает плоду расти, влияя на рост плаценты. Поскольку IGF-II стимулирует рост плаценты, он позволяет большему количеству питательных веществ проходить к плоду. При недостатке IGF-II плацента не растет и не развивается правильно, и ее функция нарушается. Это может привести к задержке роста ребенка, который не получал всего питания, необходимого во время беременности. Если присутствует слишком много IGF-II, это может привести к разрастанию плода и появлению макросомного ребенка; однако это редкое явление и обычно наблюдается только при генетических заболеваниях, таких как синдром Беквита-Видемана.
Инсулиноподобные факторы роста работают вместе, чтобы стимулировать и контролировать рост других людей посредством изменения размера и функции плаценты. IGF-II важен для роста и развития плаценты, тогда как IGF-I точно регулирует то, что проходит через плаценту. Это означает, что уровни IGF-I реагируют как на изменения в материнской среде, так и на потребности плода, обеспечивая растущему ребенку все, что ему нужно.
Глюкокортикоиды
Другие гормоны, такие как стероидные гормоны кортикостерон и кортизол, важны для развития плода во время беременности.Эти стероиды принадлежат к семейству гормонов, называемых глюкокортикоидами, которые, как известно, связаны с регуляцией стресса. В отличие от инсулина и IGF, глюкокортикоиды ограничивают рост плода и координируют развитие тканей и органов плода. По мере приближения срока беременности может быть обнаружен всплеск глюкокортикоидов, вырабатываемых плодом. Это естественным образом замедляет рост плода в пользу созревания и развития тканей и органов плода. Жизненно важно, чтобы ткани и органы плода прошли через этот процесс в это время, чтобы они могли нормально функционировать вне матки.Женщинам в Европе и США назначают глюкокортикоид дексаметазон, если роды начинаются до 37 недель беременности — это стимулирует созревание тканей и органов ребенка (особенно легких), поэтому даже если ребенок рождается раньше, чем ожидалось, ребенок должен быть в состоянии дышать и функционировать вне матки. Это медицинское вмешательство значительно снижает уровень смертности и заболеваемости недоношенных детей.
Глюкокортикоиды переключают модель развития плода с роста ткани на специализацию; поэтому глюкокортикоиды не создают ткани, а помогают им созреть, тем самым подготавливая ребенка к жизни после рождения.Однако, если плод преждевременно подвергается воздействию большого количества глюкокортикоидов, нормальный характер роста плода нарушается и развитие тканей плода происходит неправильно, что может иметь долгосрочные последствия для здоровья. Стресс вызывает выработку кортизола надпочечниками матери, поэтому высокий уровень кортизола проникает через плаценту и приводит к задержке роста детей и преждевременным родам. Вот почему беременным женщинам следует по возможности избегать стрессов. Исследования также показали, что в очень стрессовых ситуациях, таких как стихийные бедствия, беременные женщины с большей вероятностью рождаются преждевременно с задержкой роста из-за большого количества кортизола, производимого матерью.Младенцы, родившиеся раньше срока, особенно с низким весом при рождении, часто с меньшей вероятностью выживут после рождения и могут иметь долгосрочные последствия для здоровья, такие как проблемы с развитием и неспособность к обучению. Следовательно, глюкокортикоиды жизненно важны для нормального роста и здоровья плода; однако они должны присутствовать в правильных количествах и в нужное время, чтобы гарантировать, что они не оказывают неблагоприятного воздействия ни на мать, ни на ребенка.
Последний раз отзыв: фев 2018
Влияние генетики и окружающей среды на рост плода в чувствительные периоды беременности меняется
Blair, E. in Ограничение внутриутробного развития 351–366 (Springer, 2000).
Кесснер Д. М. Младенческая смерть: анализ материнского риска и здравоохранения . Vol. 1 (Институт медицины, 1973).
Marlow, N. In Ограничение внутриутробного развития 337–347 (Springer, 2000).
Osmond, C., Barker, D., Winter, P., Fall, C. & Simmonds, S. Ранний рост и смерть от сердечно-сосудистых заболеваний у женщин. Bmj 307 , 1519–1524 (1993).
CAS
Статья
PubMed
PubMed Central
Google ученый
Паффер Р. Р. и Серрано К. В. Модели веса при рождении (1987).
Сакс, Д. А. Детерминанты роста плода. Текущие сообщения о диабете 4 , 281–287 (2004).
Артикул
PubMed
Google ученый
Regnault, T. R., Limesand, S. W. & Hay, W. W. Jr. Факторы, влияющие на рост плода. NeoReviews 2 , e119 – e128 (2001).
Артикул
Google ученый
Fradin, D., Boileau, P., Lepercq, J. & Bougneres, P. «Неменделирующая» генетика роста плода. Журнал эндокринологических исследований 29 , 11–15 (2005).
Google ученый
Фреати, Р. М. и др. . Варианты ADCY5 и CCNL1 связаны с ростом плода и массой тела при рождении. Природная генетика 42 , 430–435 (2010).
CAS
Статья
PubMed
PubMed Central
Google ученый
Хорикоши, М. и др. . Новые локусы, связанные с массой тела при рождении, определяют генетические связи между внутриутробным ростом, ростом и метаболизмом взрослого человека. Природная генетика 45 , 76–82 (2013).
CAS
Статья
PubMed
Google ученый
Högberg, L., Lundholm, C., Cnattingius, S., Öberg, S. & Iliadou, A. Дискордантные по весу при рождении близнецы и их потомство: влияние поколений на массу тела при рождении обусловлено генами или окружающей средой? Репродукция человека 28 , 480–487 (2012).
Артикул
PubMed
Google ученый
Хорикоши, М. и др. . Общегеномные ассоциации веса при рождении и корреляции с заболеванием взрослых. Природа 538 , 248–252 (2016).
CAS
Статья
PubMed
PubMed Central
Google ученый
Magnus, P., Gjessing, H., Skrondal, A. & Skjaerven, R. Вклад отца в вес при рождении. Журнал эпидемиологии и общественного здравоохранения 55 , 873–877 (2001).
CAS
Статья
Google ученый
Lunde, A., Melve, KK, Gjessing, HK, Skjærven, R. & Irgens, LM Генетическое и экологическое влияние на массу тела при рождении, длину при рождении, окружность головы и гестационный возраст с использованием популяционных данных. данные о родителях и потомках. Американский эпидемиологический журнал 165 , 734–741 (2007).
Артикул
PubMed
Google ученый
Бумсма Д., Бусьян А. и Пелтонен Л. Классические исследования близнецов и не только. Природные обзоры. Генетика 3 , 872 (2002).
CAS
Статья
PubMed
Google ученый
Rijsdijk, F. V. & Sham, P. C. Аналитические подходы к данным о близнецах с использованием моделей структурных уравнений. Брифинги по биоинформатике 3 , 119–133 (2002).
CAS
Статья
PubMed
Google ученый
Римфельд К., Ковас Ю., Дейл П. С. и Пломин Р. Плейотропия академических предметов в конце обязательного образования. Научные отчеты 5 (2015).
Клауссон Б., Лихтенштейн П. и Кнаттингиус С. Генетическое влияние на массу тела при рождении и срок беременности, определяемые исследованиями потомства близнецов. BJOG: Международный журнал акушерства и гинекологии 107 , 375–381 (2000).
CAS
Статья
Google ученый
Гур, Ю.-М. и др. . Сравнение данных о массе при рождении близнецов из Австралии, Нидерландов, США, Японии и Южной Кореи: похожи ли генетические и экологические вариации массы тела при рождении у кавказцев и выходцев из Восточной Азии? Twin Research и Human Genetics 8 , 638–648 (2005).
Артикул
PubMed
Google ученый
Vlietinck, R. et al . Генетические и средовые различия в весе близнецов при рождении. Поведенческая генетика 19 , 151–161 (1989).
CAS
Статья
PubMed
Google ученый
Демерат, Э. У. и др. . Влияние генетики и окружающей среды на вес и изменение веса младенца: продольное исследование Фелса. Американский журнал биологии человека 19 , 692–702 (2007).
Артикул
PubMed
PubMed Central
Google ученый
Sovio, U. et al . Связь между общими вариациями в локусе FTO и изменениями индекса массы тела от младенчества до позднего детства: сложная природа генетической ассоциации через рост и развитие. PLoS genetics 7 , e1001307 (2011).
CAS
Статья
PubMed
PubMed Central
Google ученый
Dubois, L. и др. . Вклад генетики и окружающей среды в вес, рост и ИМТ от рождения до 19 лет: международное исследование более 12000 пар близнецов. PLOS one 7 , e30153 (2012).
ADS
CAS
Статья
PubMed
PubMed Central
Google ученый
Мук-Канамори, Д. О. и др. . Оценка наследуемости размеров тела во внутриутробном и раннем детском возрасте. PLoS One 7 , e39901 (2012).
ADS
CAS
Статья
PubMed
PubMed Central
Google ученый
Сильвентоинен, К. и др. . Генетическая регуляция роста и веса от 3 до 12 лет: продольное исследование голландских детей-близнецов. Twin Research и Human Genetics 10 , 354–363 (2007).
Артикул
PubMed
Google ученый
Jelenkovic, A. et al. . Влияние генетики и окружающей среды на рост от младенчества до ранней взрослой жизни: объединенный индивидуальный анализ 45 когорт близнецов. Научные отчеты 6 , 28496 (2016).
ADS
Статья
PubMed
PubMed Central
Google ученый
Silventoinen, K. et al . Генетическая регуляция роста от рождения до 18 лет: исследование шведских молодых близнецов мужского пола. Американский журнал биологии человека 20 , 292–298 (2008).
Артикул
PubMed
Google ученый
Сильвентоинен, К. и др. . Наследуемость роста взрослого человека: сравнительное исследование когорт близнецов в восьми странах. Twin Research и Human Genetics 6 , 399–408 (2003).
Артикул
Google ученый
Gielen, M. et al. . Моделирование генетических факторов и факторов окружающей среды для увеличения наследуемости и упрощения идентификации генов-кандидатов на вес при рождении: исследование близнецов. Поведенческая генетика 38 , 44–54 (2008).
CAS
Статья
PubMed
Google ученый
Crispi, F., Miranda, J. & Gratacós, E. Долгосрочные сердечно-сосудистые последствия ограничения роста плода: биология, клинические последствия и возможности для предотвращения болезней взрослых. Американский журнал акушерства и гинекологии 218 , S869 – S879 (2018).
Артикул
Google ученый
Баркер Д. Дж. Истоки теории происхождения развития. Журнал внутренней медицины 261 , 412–417 (2007).
CAS
Статья
PubMed
Google ученый
Абдул-Карим Р. В. Клиническое значение отклонений в развитии плода. Международный журнал гинекологии и акушерства 13 , 257–267 (1975).
Артикул
Google ученый
Шефер-Граф, У. М. и др. . Детерминанты роста плода на разных сроках беременности, осложненной гестационным сахарным диабетом или нарушением толерантности к глюкозе. Уход за диабетом 26 , 193–198 (2003).
Артикул
PubMed
Google ученый
Grantz, K. L. et al . Траектории дихориальных близнецов: исследования роста плода NICHD. Американский журнал акушерства и гинекологии 215 , 221.e221–221. e216 (2016).
Артикул
Google ученый
Роланд М.С.П. и др. . Рост плода по сравнению с массой тела при рождении: роль плаценты по сравнению с другими детерминантами. PLoS one 7 , e39324 (2012).
ADS
CAS
Статья
PubMed
PubMed Central
Google ученый
Лоос, Р. Дж., Дером, К., Дером, Р.И Влитинк, Р. Вес при рождении у живорожденных близнецов: влияние прикрепления пуповины и слияния плаценты. BJOG: Международный журнал акушерства и гинекологии 108 , 943–948 (2001).
CAS
Google ученый
Кент, Э. М. и др. . Вставка плацентарной пуповины и несоответствие веса при рождении при беременности двойней: результаты национального проспективного исследования ESPRiT. Американский журнал акушерства и гинекологии 205 , 376.e371–376. e377 (2011).
Артикул
Google ученый
Де Паэпе, М., Шапиро, С., Янг, Л. и Лукс, Ф. Плацентарные характеристики избирательного несоответствия массы тела при рождении при диамниотически-монохориальной беременности близнецов. Плацента 31 , 380–386 (2010).
Артикул
PubMed
Google ученый
Бернштейн, И. М. и др. .Курение матери и его связь с массой тела при рождении. Акушерство и гинекология 106 , 986–991 (2005).
Артикул
Google ученый
Уиллс, А. К. и др. . Рост матери и отца, ИМТ и закономерности роста плода: Исследование материнского питания в Пуне. Раннее человеческое развитие 86 , 535–540 (2010).
Артикул
PubMed
PubMed Central
Google ученый
Вугуин, П. М. Животные модели малых для гестационного возраста и эмбриональное программирование болезней у взрослых. Исследование гормонов в педиатрии 68 , 113–123 (2007).
CAS
Статья
Google ученый
Wu, G., Bazer, F. W., Cudd, T. A., Meininger, C. J. & Spencer, T. E. Питание матери и развитие плода. Журнал питания 134 , 2169–2172 (2004).
CAS
Статья
PubMed
Google ученый
Коад, Дж., Аль-Расаси, Б. и Морган, Дж. Нутриентное поражение на ранних сроках беременности. Proceedings of the Nutrition Society 61 , 51–59 (2002).
Артикул
PubMed
Google ученый
Глюкман П. Д., Хэнсон М. А., Купер К. и Торнбург К. Л. Влияние внутриутробных и ранних состояний на здоровье и болезни взрослых. Медицинский журнал Новой Англии 359 , 61–73 (2008).
CAS
Статья
PubMed
PubMed Central
Google ученый
Рис, Э. А. и др. . Проспективное лонгитюдное исследование роста беременных двойней по сравнению с ростом одноплодных беременностей. I Головка плода. Журнал ультразвука в медицине 10 , 439–443 (1991).
CAS
Статья
PubMed
Google ученый
Филлипс, Д. И. Исследования близнецов в медицинских исследованиях: могут ли они сказать нам, являются ли заболевания генетически детерминированными? The Lancet 341 , 1008–1009 (1993).
CAS
Статья
Google ученый
Blickstein, I. & Keith, L.G. Уровни неонатальной смертности среди близнецов с дискордантным ростом, классифицированные в соответствии с массой тела при рождении меньшего из близнецов. Американский журнал акушерства и гинекологии 190 , 170–174 (2004).
Артикул
Google ученый
Hanson, M. a. & Глюкман, П. Раннее развитие обусловливает здоровье и болезнь в будущем: физиология или патофизиология? Физиологические обзоры 94 , 1027–1076 (2014).
CAS
Статья
PubMed
PubMed Central
Google ученый
Bulik-Sullivan, B. et al . Атлас генетических корреляций между болезнями и особенностями человека. Природная генетика 47 , 1236–1241 (2015).
CAS
Статья
PubMed
PubMed Central
Google ученый
Van Dommelen, P., De Gunst, M. C., Van Der Vaart, A. W. & Boomsma, D. I. Генетическое исследование процесса роста и веса в младенчестве. Twin Research и Human Genetics 7 , 607–616 (2004).
Артикул
Google ученый
Benson, C., Doubilet, P. & Laks, M. Исход двойных беременностей после ультразвуковой демонстрации двух сердечных сокращений в первом триместре. Ультразвук в акушерстве и гинекологии 3 , 343–345 (1993).
CAS
Статья
Google ученый
Аль Риями, Н., Аль-Рушейди, А. и Аль-Хабори, М. Перинатальный исход монохориальной беременности по сравнению с дихорионической беременностью двойней. Оманский медицинский журнал 28 , 173 (2013).
Артикул
PubMed
PubMed Central
Google ученый
Papageorghiou, A., Bakoulas, V., Sebire, N. & Nicolaides, K. Внутриутробный рост при многоплодной беременности в зависимости от количества плодов, хорионичности и гестационного возраста. Ультразвук в акушерстве и гинекологии 32 , 890–893 (2008).
CAS
Статья
Google ученый
Сеноо, М. и др. . Характер роста близнецов разной хорионичности оценивали с помощью сонографической биометрии. Акушерство и гинекология 95 , 656–661 (2000).
CAS
Google ученый
Браун, Дж. М. и др. . Влияние воздействия бисфенола А в раннем возрасте на поведение и исполнительную функцию у детей. Педиатрия 128 , 873–882 (2011).
Артикул
PubMed
PubMed Central
Google ученый
Фойгт, М., Хермануссен, М., Виттвер-Бакофен, У., Фуш, К. и Гессе, В. Половые различия в массе тела при рождении из-за курения матери во время беременности. Европейский педиатрический журнал 165 , 757–761 (2006).
CAS
Статья
PubMed
Google ученый
Ncube, C. N. et al . Половые ассоциации веса матери при рождении с массой тела ребенка при рождении в исследовании Omega. Анналы эпидемиологии 27 , 308–314. e304 (2017).
Артикул
PubMed
Google ученый
Grewal, J. et al. . Профиль когорты: Исследования роста плода NICHD — одиночки и близнецы. Международный эпидемиологический журнал , dyx161 (2017).
Hediger, M. L. et al. . Обеспечение качества ультразвука для одиночек в Национальном институте детского здоровья и человеческого развития, исследования роста плода. Журнал ультразвука в медицине 35 , 1725–1733 (2016).
Артикул
PubMed
Google ученый
Хэдлок, Ф. П., Харрист, Р., Шарман, Р. С., Детер, Р. Л. и Парк, С. К. Оценка веса плода с использованием измерений головы, тела и бедра — перспективное исследование. Американский журнал акушерства и гинекологии 151 , 333–337 (1985).
CAS
Статья
PubMed
Google ученый
Пинейро, Дж. К. и Бейтс, Д. М. Модели смешанных эффектов в S и S-PLUS Springer. Нью-Йорк (2000).
Алмаси, Л. и Бланжеро, Дж. Многоточечный анализ сцепления количественных признаков в общих родословных. Американский журнал генетики человека 62 , 1198–1211 (1998).
CAS
Статья
PubMed
Google ученый
Уильямс, Дж. Т., Ван Эрдевег, П., Алмаси, Л. и Бланжеро, Дж. Совместный многоточечный анализ многомерных качественных и количественных характеристик. I. Вероятностная формулировка и результаты моделирования. Американский журнал генетики человека 65 , 1134–1147 (1999).
CAS
Статья
PubMed
Google ученый
Кочунов П. и др. . Многоцентровое исследование аддитивных генетических эффектов на фракционную анизотропию белого вещества головного мозга: сравнение мета и мегааналитических подходов к объединению данных. Neuroimage 95 , 136–150 (2014).
Артикул
PubMed
PubMed Central
Google ученый
Рединг-Бернал А. и др. . Наследственность и генетическая корреляция между тяжестью симптомов ГЭРБ, метаболическим синдромом и маркерами воспаления в семьях, живущих в Мехико. PloS one 12 , e0178815 (2017).
Артикул
PubMed
PubMed Central
Google ученый
Visscher, P. M., Gordon, S. & Neale, M. C. Переосмысление силы классического двойного дизайна: II обнаружение общей изменчивости окружающей среды. Twin Research и Human Genetics 11 , 48–54 (2008).
Артикул
PubMed
PubMed Central
Google ученый
Summa Health | Второй триместр
Чего ожидать
Второй триместр беременности стал поворотным для матери и плода.Мать обычно начинает чувствовать себя лучше и начинает больше проявлять беременность. Плод уже развил все свои органы и системы и теперь сосредоточится на росте в размерах и весе.
Во втором триместре пуповина продолжает утолщаться, поскольку по ней питается плод. Однако вредные вещества также проходят через пуповину к плоду, поэтому следует соблюдать осторожность, чтобы избегать употребления алкоголя, табака и других известных опасностей.
Во втором триместре организм матери и плод продолжают расти.
Развитие ребенка
Теперь, когда у плода сформированы все основные органы и системы, следующие шесть месяцев уйдут на рост. Вес плода увеличится более чем в семь раз в течение следующих нескольких месяцев, поскольку плод становится ребенком, который может выжить вне матки.
К концу второго триместра плод вырастет в длину от 13 до 16 дюймов и весит от 2 до 3 фунтов. Развитие плода во втором триместре включает следующее:
- Плод толкается, шевелится и может поворачиваться из стороны в сторону.
- Глаза постепенно переместились к передней части лица, а уши переместились с шеи на боковые стороны головы. Плод слышит голос матери.
- Кремово-белое вещество (называемое vernix caseosa или просто vernix) начинает появляться на плоде и помогает защитить тонкую кожу плода. Верникс постепенно всасывается кожей, но некоторые из них могут быть замечены у младенцев даже после рождения.
- У плода развиваются такие рефлексы, как глотание и сосание.
- Плод может реагировать на определенные раздражители.
- Плацента полностью развита.
- Самый важный период роста мозга начинается с 5-го месяца.
- Ногти выросли на кончиках пальцев рук и ног, а пальцы рук и ног полностью разделены.
- Плод проходит циклы сна и бодрствования.
- Кожа морщинистая и красная, покрыта мягкими пушистыми волосками (называемыми лануго).
- На голове плода растут волосы.
- На плоде начинает образовываться жир.
- Веки начинают открываться, видны брови и ресницы.
- Образовались отпечатки пальцев и пальцев ног.
- Продолжается быстрый рост размеров и веса плода.
- Двадцатая неделя — это середина беременности.
Плод, родившийся в конце 24 недель, может выжить в отделении интенсивной терапии новорожденных.
Изменения в теле матери
Второй триместр беременности доставляет наибольшее физическое удовольствие большинству женщин.К этому времени обычно проходит утреннее недомогание и исчезают сильная усталость и болезненность груди. Эти изменения можно объяснить снижением уровня гормона хорионического гонадотропина (ХГЧ) человека и корректировкой уровней гормонов эстрогена и прогестерона.
Ниже приводится список изменений и симптомов, которые могут возникнуть во втором триместре:
- Аппетит может повыситься.
- Мать может впервые почувствовать движение плода — явление, называемое ускорением — к 20 неделям.
- Матка выросла до высоты пупка, что делает беременность видимой.
- Кожа на животе может чесаться по мере роста, и могут возникать боли по бокам тела при растяжении матки. Нижняя часть живота может болеть из-за растяжения связок, поддерживающих матку.
- Потребность в частом мочеиспускании может уменьшаться по мере того, как матка вырастает из полости таза, уменьшая давление на мочевой пузырь.
- У матери может быть заложенность носа и кровотечение из носа.Это связано с повышением уровня гормонов (эстрогена и прогестерона), влияющих на слизистые оболочки носа.
- Десны женщины становятся более губчатыми и могут легко кровоточить. Это связано с повышением уровня гормонов (эстрогена и прогестерона), влияющих на слизистые оболочки во рту.
- Может появиться варикозное расширение вен и геморрой.
- У женщины могут быть белые выделения из влагалища, которые называются лейкореей. (Цветные или кровянистые выделения могут указывать на возможные осложнения и должны быть немедленно исследованы.)
- Увеличение веса может вызвать боли в спине.
- Пигментация кожи лица или живота может измениться из-за гормонов беременности.
 Определение патологии в первом триместре позволит быстро провести необходимые лечебные мероприятия для их устранения.
Определение патологии в первом триместре позволит быстро провести необходимые лечебные мероприятия для их устранения.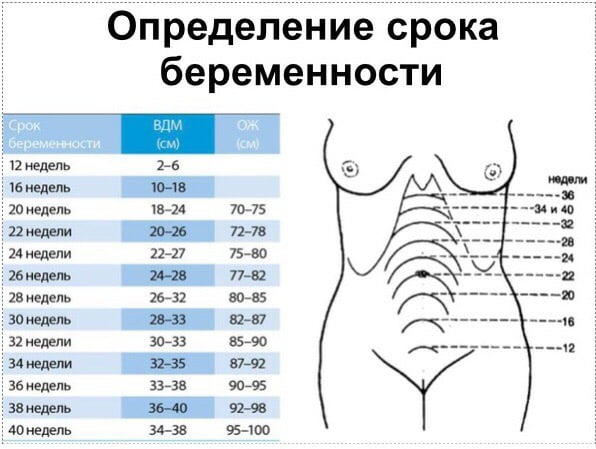 При экстракорпоральном оплодотворении рассчитать эмбриональный срок проще. Достаточно запомнить дату имплантации зародышей. Этот способ определения сроков беременности используют врачи-репродуктологи.
При экстракорпоральном оплодотворении рассчитать эмбриональный срок проще. Достаточно запомнить дату имплантации зародышей. Этот способ определения сроков беременности используют врачи-репродуктологи.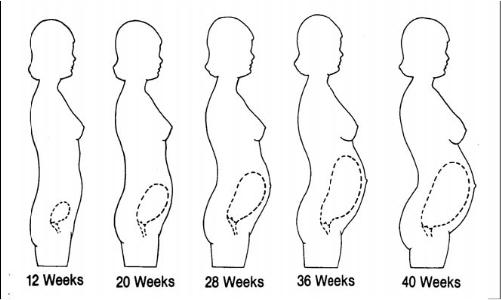 В результате соединения генетического материала отца и матери формируется новый геном.
В результате соединения генетического материала отца и матери формируется новый геном. Симптом чаще всего беспокоит по утрам.
Симптом чаще всего беспокоит по утрам.