|
В стоимость оказания медицинских услуг за 3 триместр согласно стандартам наблюдения входят следующие консультации:
| |||||||||||||||||||||||||||||||||||||||||||||
|
Консультация акушера-гинеколога (6 посещений)
| |||||||||||||||||||||||||||||||||||||||||||||
|
Консультация акушера-гинеколога (д.м.н., профессор) — Консультация акушера-гинеколога (заведующий Родильным Домом) по выбору
| |||||||||||||||||||||||||||||||||||||||||||||
|
Консультация терапевта
| |||||||||||||||||||||||||||||||||||||||||||||
|
Консультация офтальмолога
| |||||||||||||||||||||||||||||||||||||||||||||
|
УЗИ плода (32 недели беременности)
| |||||||||||||||||||||||||||||||||||||||||||||
|
Кардиотокография плода (34 недели беременности)
| |||||||||||||||||||||||||||||||||||||||||||||
|
Допплерометрия сосудов плаценты и плода (36-37 недель беременности)
| |||||||||||||||||||||||||||||||||||||||||||||
|
Кардиотокография плода (38 недель беременности)
| |||||||||||||||||||||||||||||||||||||||||||||
|
Общий анализ мочи (5)
| |||||||||||||||||||||||||||||||||||||||||||||
|
Мазок на флору (2)
| |||||||||||||||||||||||||||||||||||||||||||||
|
30 недель беременности
| |||||||||||||||||||||||||||||||||||||||||||||
|
Электрокардиограмма (ЭКГ)
| |||||||||||||||||||||||||||||||||||||||||||||
|
Бактериальльный посев отделяемого из цервикального канала на микрофлору и чувствительность к антибиотикам
| |||||||||||||||||||||||||||||||||||||||||||||
|
ПЦР-диагностика урогенитальных инфекций (Herpes Simplex virus I, II, Cytomegalovirus, Ureaplasma urealiticum, Mycoplasma hominis, Mycoplasma genitalium, Chlamydia trachomatis)
| |||||||||||||||||||||||||||||||||||||||||||||
|
Цитологическое исследование с шейки матки
| |||||||||||||||||||||||||||||||||||||||||||||
|
Общий анализ крови развернутый
| |||||||||||||||||||||||||||||||||||||||||||||
|
Биохимический анализ крови (АСТ, АЛТ, билирубин и его фракции, глюкоза, мочевина, креатинин, амилаза, белок, железо, щелочная фосфатаза, ГГТП, липидный спектр)
| |||||||||||||||||||||||||||||||||||||||||||||
|
Определение группы крови и резус фактора
| |||||||||||||||||||||||||||||||||||||||||||||
|
Анализ крови на сифилис (комплекс), ВИЧ, маркеры гепатитов В и С (HBs Ag, Aнти-HCV)
| |||||||||||||||||||||||||||||||||||||||||||||
|
Электрокардиограмма (ЭКГ)
| |||||||||||||||||||||||||||||||||||||||||||||
|
Оформление и выдача больничного листа по дородовому и послеродовому отпуску
| |||||||||||||||||||||||||||||||||||||||||||||
|
35 недель беременности
| |||||||||||||||||||||||||||||||||||||||||||||
|
Коагулограмма
| |||||||||||||||||||||||||||||||||||||||||||||
|
36-37 недель беременности
| |||||||||||||||||||||||||||||||||||||||||||||
|
Общий анализ крови развернутый
|
37-я неделя беременности, что происходит, ощущения, узи, развитие плода болит живот
Длина от темени до крестца — около 35 см. Вес — примерно 2950 г.
Вес — примерно 2950 г.
Ваш ребенок
На этой неделе малыш уже приготовился к рождению. Он набирает жир по 30 г в день . На этом этапе в нервной системе малыша продолжаются перемены. Вокруг нервов создается защитная оболочка. И этот процесс будет продолжаться в течение первого года жизни, он позволяет лучше координировать движения. Выработка сурфактанта в легких идет полным ходом, малыш готов к дыханию воздухом. Сейчас он вполне развит и готов к появлению на свет. Однако это еще не означает, что он перестает расти и развиваться. Если это ваша первая беременность, то скорее всего вы доходите до конца срока. Однако если вы прежде уже рожали, а также в случае близнецовой беременности, эти роды могут наступить раньше. Средний срок вынашивания близнецов заканчивается как раз на этой неделе.
У плода последних недель внутриутробной жизни периоды быстрого сна (учащается пульс, повышается кровяное давление, значительно снижается мышечный тонус) занимают 30 — 60% сна, остальное время составляет медленный сон (характеризуется расслаблением мышц, успокоением). У взрослых быстрый сон составляет 20% времени ночного сна, медленный — 80%. Обе фазы жизненно необходимы.
У взрослых быстрый сон составляет 20% времени ночного сна, медленный — 80%. Обе фазы жизненно необходимы.
Становление функций легких и развитие дыхательной системы малыша
Становление функций легких и развитие дыхательной системы вашего малыша — один из наиболее важных процессов общего внутриутробного развития. Если ребенок рождается преждевременно, то у него, как правило, развивается респираторный дистресс-синдром новорожденного. Это заболевание также называется гиалиново-мембранная болезнь. При этом заболевании легкие ребенка развиты недостаточно, и он не может дышать самостоятельно. Он нуждается в кислородной терапии или искусственной вентиляции легких.
В начале 70-х годов был предложен метод, с помощью которого оценивают деятельность легких плода. Этот метод позволяет врачу определить, сможет ли ребенок дышать самостоятельно. Для этого измеряют уровень содержания летицина и сфингомиелина (сфинголипидов), и по результатам судят о сформированности легких плода.
Разные лаборатории устанавливают свои оценки по данной шкале. Результаты этого теста показательны не ранее, чем на 34-й неделе беременности. К этому времени количество летицина в околоплодных водах увеличивается, а уровень содержания сфингомиелина (сфинголипидов), наоборот, уменьшается. Соотношение этих двух показателей дает представление о развитии легких и дыхательной системы ребенка.
Другое исследование для определения зрелости легких плода — исследование на наличие фосфоглицеридов. Фосфоглицериды являются важнейшим элементом клеточных мембран, в которых они образуют фосфолипидный двойной слой. Фосфатиды участвуют в транспорте триглицеридов и холестерина кровью, входят в состав сурфактанта — особого вещества, предотвращающего слипание альвеол легких. Если в околоплодных водах присутствуют фосфатиды, это означает, что у ребенка не разовьется респираторный дистресс-синдром.
В 1989 году был введен принципиально новый метод борьбы с респираторным дистресс-синдромом: сразу после рождения в легкие новорожденного вводят искусственный сурфактант. Это помогает ребенку сразу начать дышать самостоятельно. Многие недоношенные дети, получившие при рождении сурфактант, не нуждались в респираторе.
Это помогает ребенку сразу начать дышать самостоятельно. Многие недоношенные дети, получившие при рождении сурфактант, не нуждались в респираторе.
Женщина
Если это у вас не первая беременность, на тридцать седьмой неделе возможно появление предвестников родов. Это означает, что головка ребенка в область таза. Вы почувствуете некоторое облегчение, так как давление на внутренние органы ослабляется. Есть и дышать становится легче. Однако матка сейчас с еще большей силой давит на мочевой пузырь. Поэтому частая потребность к мочеиспусканию у женщины сохраняется.
Вас можно поздравить! К этому моменту ваша беременность вплотную подобралась к определению «доношенная». Так что если роды начнутся сейчас, врачи не будут их останавливать.
Не прекращайте обогащать ваши знания о родах и родильном доме. Постарайтесь узнать все о роддоме, в котором вы планируете рожать. Существует ли возможность присутствия мужа или других родственников при ваших родах?
В отличие от зарубежных молодых мам российские женщины в большинстве считают, что кормить ребенка грудью – это не только естественно и органично, но и полезно. Преимущество грудного вскармливания перед искусственным очевидно. Младенцы, вскармливаемые материнским молоком, меньше болеют инфекционными заболеваниями, реже страдают от аллергии, имеют меньший риск синдрома внезапной смерти, формируют более правильный прикус и к тому же в будущем — имеют более высокий интеллект. При этом кормящая мама получает огромный эмоциональный подъем, положительно влияющий на ее здоровье. Медики считают, что кормление грудью существенно снижает риск рака молочной железы у женщин.
Преимущество грудного вскармливания перед искусственным очевидно. Младенцы, вскармливаемые материнским молоком, меньше болеют инфекционными заболеваниями, реже страдают от аллергии, имеют меньший риск синдрома внезапной смерти, формируют более правильный прикус и к тому же в будущем — имеют более высокий интеллект. При этом кормящая мама получает огромный эмоциональный подъем, положительно влияющий на ее здоровье. Медики считают, что кормление грудью существенно снижает риск рака молочной железы у женщин.
Кстати, если все же по каким-либо объективным причинам грудное вскармливание невозможно — нужен очень серьезный подход к искусственному питанию. Огромное значение имеет практически все — состав смесей, технология их приготовления, техника кормления малыша и т.д. Поэтому в данном случае абсолютно необходимо участие специалиста (врача-педиатра, а то и детского диетолога).
Влагалищное исследование на поздних сроках беременности
Влагалищные исследования на данном этапе беременности позволяют выявить факторы, которые могут повлиять на ваши роды. Одна из задач данного исследования — проверить, нет ли излития околоплодных вод.
Одна из задач данного исследования — проверить, нет ли излития околоплодных вод.
Во время исследования врач осматривает шейку матки и оценивает ее состояние: мягкая она или твердая, насколько она истончилась. В течение родов шейка матки становится мягче и истончается. Это называется сглаживанием шейки матки.
До начала схваток стенки шейки матки толстые, то есть процент сглаживания равен 0. При активной родовой деятельности шейка матки начинает растягиваться и сглаживаться (50 процентов сглаживания). Перед самым рождением ребенка шейка матки сглаживается полностью.
Важно определить и растягивание (степень раскрытия) шейки матки. Степень раскрытия шейки матки определяют в сантиметрах. При полном раскрытии шейки матки зев раскрывается на 10 см. До начала родов шейка может быть полностью закрыта или степень ее раскрытия очень невелика — всего 1 см. В течение родов шейка матки должна раскрыться, разгладиться до такой степени, чтобы ребенок мог пройти через родовой канал.
Во время этого осмотра определяют также и предлежание плода, то есть располагается он в матке вниз головой, ножками или попкой. Оценивают ширину таза и расположение тазовых костей роженицы.
Оценивают ширину таза и расположение тазовых костей роженицы.
Врач должен уточнить, как далеко малыш продвинулся по родовому каналу. Чтобы понять, как происходит продвижение ребенка, представьте себе родовой канал в виде трубки, идущей от тазовых костей через область малого таза и заканчивающейся влагалищем. Именно таким путем проходит ребенок к своему рождению. Может случиться так, что даже максимального раскрытия шейки матки будет недостаточно для того, чтобы головка ребенка прошла через родовой канал. Вот тогда и приходится делать кесарево сечение.
Предварительная регистрация в роддоме
В последние недели беременности врач записывает все изменения, происходящие с вами и вашим малышом. Копии этих записей хранятся в родильном отделении больницы или роддома.
Предварительная регистрация в роддоме за несколько недель до родов может оказаться очень полезной. Для этого надо заполнить анкеты в консультации или в роддоме.
Необходимо заранее узнать обо всех услугах, предоставляемых родильным домом. Вам тоже нужно подготовиться к родам: сделайте анализы на определение вашей группы крови и резус-фактора. Сообщите, когда у вас была последняя менструация и день родов, который указал ваш врач. Будьте готовы рассказать о ваших предыдущих беременностях и осложнениях, если они были. Постарайтесь запомнить имя вашего врача и имя педиатра.
Вам тоже нужно подготовиться к родам: сделайте анализы на определение вашей группы крови и резус-фактора. Сообщите, когда у вас была последняя менструация и день родов, который указал ваш врач. Будьте готовы рассказать о ваших предыдущих беременностях и осложнениях, если они были. Постарайтесь запомнить имя вашего врача и имя педиатра.
Что такое задний вид затылочного предлежания
Даже если ребенок идет головкой, то есть роды происходят в головном предлежании плода, возможны различные варианты. Среди них нормальным, или физиологическим, считается только один — когда головка ребенка проходит по родовому каналу, согнувшись таким образом, что первым на свет появляется затылок, обращенный вверх. Так протекает подавляющее большинство родов (90-95 процентов).
Бывают случаи, когда головка обращена затылком вниз, то есть ребенок рождается личиком вверх. Это называется задним видом затылочного предлежания. При таком виде предлежания плода у женщины бывают сильные боли в пояснице во время родов. В этом случае роды могут длиться дольше. Акушерка обычно проводит сгибание и поворот головки ребенка при рождении, чтобы малыш повернулся затылочком вверх.
В этом случае роды могут длиться дольше. Акушерка обычно проводит сгибание и поворот головки ребенка при рождении, чтобы малыш повернулся затылочком вверх.
Где и как расположен ребенок
На этом сроке беременности врач уже может сказать вам, как далеко ребенок продвинулся по родовому каналу и как он лежит в области таза — головкой вниз или нет.
Обычно между 32-й и 34-й неделями головка ребенка может ощущаться внизу живота, у лобкового симфиза. Некоторые женщины определяют другие части тела малыша еще раньше, но до 32-й недели это сделать трудно. Головку или другую часть тела ребенка прощупывает врач. Головка плода до этого недостаточно твердая, она становится твердой, когда череп получает необходимое количество кальция.
Начиная с 32-34-й недель врач, скорее всего, будет все чаще ощупывать ваш живот, чтобы определить положение плода, так как ребенок за время беременности переворачивается много раз, и положение его постоянно меняется.
К 34-36-й неделям ребенок обычно приходит к тому положению, в котором останется до родов. Если положение ребенка к 37-й неделе беременности — тазовое, то он еще может перевернуться, но чем больше срок беременности, тем менее это вероятно.
Если положение ребенка к 37-й неделе беременности — тазовое, то он еще может перевернуться, но чем больше срок беременности, тем менее это вероятно.
Вообще, иногда трудно установить, в каком положении находится та или иная часть тела ребенка.
Будет ли врач использовать акушерские щипцы?
В последние годы акушерские щипцы — металлический инструмент, используемый при рождении ребенка, — стали применять значительно реже. Во-первых, при рождении ребенка, находящегося высоко в области малого таза, чаще прибегают к кесареву сечению, поскольку оно наиболее безопасно для ребенка, в то время как при использовании щипцов велик риск травмирования малыша. Во-вторых, широкое распространение получил метод вакуум-экстракции. Существует два типа вакуум-экстракторов — с пластиковой или с металлической чашечкой, которую надевают — на головку ребенка. Затем чашечку с помощью трубки присоединяют к вакуум-насосу. При работе этого аппарата между чашечкой и головкой ребенка создается отрицательное давление, благодаря чему чашечка плотно удерживается на головке малыша и при потягивании увлекает ее за собой..jpg) Чашечка легко снимается с головки новорожденного, что обеспечивает большую безопасность, чем при использовании щипцов. Задача врачей — помочь женщине родить ребенка наиболее безопасным для него способом.
Чашечка легко снимается с головки новорожденного, что обеспечивает большую безопасность, чем при использовании щипцов. Задача врачей — помочь женщине родить ребенка наиболее безопасным для него способом.
Источник: http://www.mam2mam.ru
Сделать УЗИ по беременности
Ультразвуковое исследование – это эффективный и безопасный способ определить состояние здоровья будущей матери, особенности развития плода. Проведение такой диагностики актуально на всех этапах беременности, для своевременного выявления патологии. В сети клиник «Ниармедик» беременная женщина может записаться на УЗИ в любой удобный день: мы работаем без выходных, просто выберите удобную дату, позвонив нам по телефону.
Разновидности УЗИ при беременности
На разных триместрах исследование проводится трансвагинально и абдоминально. Трансвагинальный метод проводится на ранних сроках: с помощью него удается выявить плодное яйцо через три недели после зачатия ребенка. Датчик вводится во влагалище пациентки только в первом триместре. На более поздних сроках исследование проводится абдоминально, чтобы не спровоцировать повышенный тонус матки. При абдоминальном методе датчик соприкасается только с кожей на животе, что абсолютно безопасно для плода.
На более поздних сроках исследование проводится абдоминально, чтобы не спровоцировать повышенный тонус матки. При абдоминальном методе датчик соприкасается только с кожей на животе, что абсолютно безопасно для плода.
Как часто проводится УЗИ при беременности?
Вы можете приобрести программу ведения беременности, при которой скрининг будет проводиться регулярно, в соответствии с установленными стандартами. Приведем сроки проведения планового исследования:
- Первое исследование проводится на 11-14 неделе беременности. Уже на этом этапе удается исключить генетические аномалии, а также исследовать состояние органов малого таза у пациентки, определить вероятность выкидыша.
- На 19-21 неделе исследование проводится повторно. На этой стадии можно определить пропорциональность строения плода, строение черепа и особенности формирования внутренних органов. Врач оценивает количество околоплодных вод, структуру и расположение плаценты.
- Последующие УЗИ проводятся по показаниям на 30-34 неделе, а также после 37 недели.
 Оценивается размер плода в соответствии с нормами, функционирование сердца и сосудов у ребенка, врач исключает кислородное голодание малыша. Эти исследования дополняются допплерометрией.
Оценивается размер плода в соответствии с нормами, функционирование сердца и сосудов у ребенка, врач исключает кислородное голодание малыша. Эти исследования дополняются допплерометрией.
При подозрении на отклонения в нормальном течении беременности, УЗИ может проводиться чаще. Показания для селективных обследований достаточно разнообразны – многоплодная беременность, хронические заболевания у пациентки, угроза выкидыша, предлежание плаценты.
Подготовка к УЗИ при беременности?
При абдоминальном исследовании на ранних сроках пациентке рекомендуется приходить с наполненным мочевым пузырем, поэтому перед процедурой следует выпить определенное количество жидкости. На более поздних сроках плод хорошо визуализируется на мониторе, поэтому в такой мере нет необходимости.
Перед транвагинальном УЗИ рекомендуется опорожнять мочевой пузырь. За несколько дней до процедуры придерживайтесь диеты, исключающей повышенное газообразование, которое затрудняет диагностику.
Дополнительной подготовки не требуется. В нашей клинике есть все расходные материалы для проведения исследования, поэтому никаких вещей с собой брать не нужно.
Преимущества УЗИ при беременности в клинике Ниармедик
Вот несколько причин, по которым эту диагностику рекомендуется проводить у нас:
- Если вы покупаете программу по ведению беременности, доплачивать отдельно за плановые УЗИ не требуется – эта услуга уже входит в пакет необходимых процедур.
- Современное оборудование, позволяющее получить детализированное изображение плода, вовремя заметить патологии.
- Опытные акушеры-гинекологи, дающие подробную расшифровку УЗИ и консультирующие пациентку по поводу ее здоровья и состояния малыша.
- Внимательное и бережное отношение к женщине, индивидуальный подход.
- Клиника работает без выходных, прием ведется по предварительной записи, что позволяет исключить наличие очередей.
УЗИ – не единственный метод диагностики во время этого деликатного периода. В клинике Ниармедик вы можете сдать анализы для беременных, чтобы убедиться в нормальном протекании беременности, а при необходимости – получить эффективное лечение.
В клинике Ниармедик вы можете сдать анализы для беременных, чтобы убедиться в нормальном протекании беременности, а при необходимости – получить эффективное лечение.
Записывайтесь на прием к акушеру-гинекологу по телефону или на сайте: мы поможем выносить и родить здорового ребенка под оком наших бдительных врачей!
Остались вопросы?
Заполните форму и наш специалист свяжется с вами.
3D и 4D УЗИ при беременности
Медицинские центры «Олмедика» и «Доступное здоровье» предлагают будущим мамам пройти 3D и 4D УЗИ при беременности. Эти процедуры выполняются у нас квалифицированными специалистами, а доступная цена позволит Вам пройти плановые УЗИ без ущерба бюджету. Наши центры имеют удобное расположение в городе Москва, мы находимся в Кузьминках, неподалеку от станции метро.
Используя метод ультразвукового исследования, врач имеет возможность провести комплексную функциональную и анатомо-морфологическую оценку состояния плода, точно определить срок беременности, пол будущего малыша, структурность и толщину плаценты, объем околоплодной жидкости, а также аномалии и отклонения внутриутробного развития плода.
Ультразвуковое исследование 3 и 4 D практически не отличаются друг от друга. Разница состоит лишь в том, что в трехмерном измерении получается статичное изображение, а при УЗИ 4D можно наблюдать движения плода в реальном времени.
Проведение ультразвукового исследования назначается будущим мамам 2-3 раза за весь период беременности: на 10-12, 20-24 и 32-37 неделе. Иногда, если у роженицы имеются определенные показания, врач-гинеколог назначает четвертую процедуру УЗИ (обычно на 34-36 неделе).
В наших медцентрах ультразвуковые исследования проводятся на следующих принципах:
- мы предлагаем демократичную стоимость 3D УЗИ плода для беременных;
- мероприятия проводятся на современном аппарате с цифровой обработкой ультразвукового сигнала;
- возможности прибора позволяют увидеть четырехмерное и трехмерное изображение;
- есть возможность сделать фото плода, а также провести видеосъемку с записью движения малыша;
- наши медицинские центры работают по удобному графику, поэтому Вы можете записаться на УЗИ на любое время.

Доступная цена ультразвукового исследования 4D, профессионализм врачей, современное оборудование и доброжелательное отношение со стороны персонала сделают посещение процедуры УЗИ приятным и легким.
Все приборы, которые используются для ультразвукового исследования при беременности, работают в импульсном режиме и являются абсолютно безопасными для здоровья будущих мам и их малышей.
В цену 3D-4D УЗИ включено:
- Подробное акушерское заключение о состоянии плода.
- Запись 3D-4D ультразвукового исследования на DVD.
- Присутствие при исследовании близких для Вас людей.
Записаться на процедуру 3Д УЗИ в наших медицинских центрах, расположенных в районе станции метро Кузьминки, можно по телефонам: (495) 177-07-15, (499) 172-57-13
или через форму он-лайн записи.
Цены на УЗИ
Ультразвуковое исследование на сроке 37 недель в прогнозе исхода беременности: значение оценки шейки матки
Задача:
Изучить потенциальную ценность рутинного измерения длины шейки матки при одноплодной беременности с низким риском на 37 неделе беременности для прогнозирования начала и исхода родов.
Методы:
Длина шейки матки была измерена трансвагинальной сонографией на 37 неделе у 1571 одноплодной беременности низкого риска.Критерии исхода: беременность при самопроизвольном начале родов, послеродовые роды, продолжительность родов и способ родоразрешения.
Результаты:
Средняя длина шейки матки на 37 неделе составляла 30 мм, и была значительная связь между длиной шейки матки и сроком беременности при родах, которая увеличилась со среднего значения 38 недель для длины шейки матки 10 мм до 41 недели для длины шейки матки 35 мм.Частота родов через 40 недель и 10 дней составила 296 (18,8%), а частота родов увеличивалась с увеличением длины шейки матки на 37 неделе с 0% до 6%, 35% и 68% для соответствующих длин шейки матки <20, 21-30, 31-40 и 41-50 мм. У беременных со спонтанным началом родов частота кесарева сечения по причине отсутствия прогресса увеличилась с 3,6% до 6,0%, 6,4% и 11,8% при длине шейки матки <20, 21-30, 31-40 и 41-50 мм. соответственно. При беременностях, требующих индукции после родов, частота кесарева сечения из-за неудачной индукции или отсутствия прогресса увеличилась с 7.От 5% до 20,1% до 25,0% для длины шейки матки 21-30, 31-40 и 41-50 мм соответственно.
Вывод:
Измерение длины шейки матки на 37 неделе может определить вероятность самопроизвольных родов до 40 недель и 10 дней, а также риск кесарева сечения у тех, кому требуется индукция по поводу продолжительной беременности.
дородовых посещений в третьем триместре | Бэбицентр
В третьем триместре (от 28 недель до конца беременности) вы, скорее всего, будете проходить осмотр каждые две недели с 28 до 36 недель, а затем переходите на посещения один раз в неделю, пока не родите.
По мере того, как вы и ваш врач лучше узнаете друг друга и приближается срок родов, вы можете рассчитывать на сочетание регулярных медицинских осмотров, тестов на позднюю беременность и обсуждения предстоящих родов. Вот некоторые вещи, которые ваш опекун будет делать на этих приемах.
Не в нужном месте? Смотрите наши другие статьи о дородовых посещениях:
Спросите, как вы себя чувствуете
Как и прежде, ваш опекун, вероятно, начнет ваш визит с того, что спросит, как у вас дела, рассмотрит любые вопросы, поднятые на вашем последнем приеме, и просмотрит результаты любых тестов, которые вы прошли с тех пор.Она спросит, были ли у вас схватки, отеки, головные боли или другие проблемы.
Независимо от того, спрашивает она вас или нет, сообщите практикующему врачу о любых симптомах, которые у вас есть, даже если они похожи на обычную усталость, капризность или боли. Не пугайтесь ощущения слишком занятой беседы: ваш врач может принимать десятки пациентов в день, но ваша беременность по-прежнему остается для вас самым важным делом в мире.
Спросите вас о движениях вашего ребенка
Ваш практикующий спросит, насколько вы чувствуете, как ваш ребенок шевелится, и напомнит вам позвонить в любое время, если ваш ребенок кажется менее активным, чем обычно.Она посоветует вам обращать внимание на движения вашего ребенка и может попросить вас начать считать движения вашего ребенка в течение определенного периода времени каждый день.
Трехмерный анимированный взгляд на ребенка в третьем триместре беременности.
Пройти медицинский осмотр
Как и во втором триместре, вы будете взвешены и измерены артериальное давление. Вас могут попросить сдать образец мочи, чтобы проверить наличие признаков преэклампсии, инфекций мочевыводящих путей и других проблем. Ваши лодыжки, руки и лицо будут проверены на наличие отеков, которые могут быть признаком преэклампсии.
Ваш практикующий врач проверит сердцебиение вашего ребенка и ощупает ваш живот, чтобы оценить размер вашего ребенка. Она также измерит расстояние между вашей лобковой костью и верхушкой матки (это называется высотой дна матки) и сравнит его с гестационным возрастом вашего ребенка, а также с измерениями, полученными во время вашего предыдущего визита, чтобы убедиться, что ваш ребенок скорость роста кажется нормальной. Если он кажется слишком большим или слишком маленьким, вам, вероятно, нужно будет сделать УЗИ, чтобы оценить его рост и проверить уровень околоплодных вод.
Ваш терапевт, вероятно, сможет определить, находится ли ваш ребенок в положении головой вниз или в тазовом предлежании (снизу вниз). Примерно на 36 неделе, если она думает, что у ребенка тазовое предлежание (или не может сказать наверняка), она закажет УЗИ, чтобы подтвердить свои выводы. Если это так, вам могут предложить процедуру, называемую внешней головной версией, чтобы попытаться перевернуть ребенка.
У вас, вероятно, не будет плановых гинекологических осмотров во время дородовых посещений, даже в третьем триместре. Многие практикующие не делают их, если у них нет особой озабоченности, например, преждевременных родов или чтобы дважды проверить положение вашего ребенка (если вы приближаетесь к сроку родов, а его положение не ясно после абдоминального обследования).
Но если у вас истек срок родов, ваш врач, вероятно, проверит вашу шейку матки, чтобы увидеть, не размягчается ли она, не стирается (истончается) и не расширяется (раскрывается). Это может помочь ей решить, следует ли и когда вызывать роды.
Она также может попытаться определить, не «упал» ли ваш ребенок, то есть опустился ли он в полость вашего таза при подготовке к родам. Если его голова находится довольно низко, вашему практикующему может быть трудно ее почувствовать в брюшной полости. Однако, вероятно, она сможет легко определить это при вагинальном осмотре.
Если ваш опекун обычно не проводит вагинальные обследования, но вы приближаетесь к сроку родов и хотите знать, что происходит, вы, безусловно, можете попросить об этом. (Если вам сделали гинекологический осмотр на поздних сроках беременности, после этого у вас могут появиться небольшие кровянистые выделения.)
Дайте вам укол резус-иммуноглобулина, если он вам нужен
Если вы резус-отрицательный, а отец ребенка — нет (или вы не знаете наверняка), вам нужно будет сделать анализ крови на наличие антител к потенциально резус-положительной крови вашего ребенка.(Этот тест, называемый скринингом на антитела, иногда проводится ближе к концу второго триместра, когда у вас берется кровь для скринингового теста на глюкозу.)
Инъекция резус-иммуноглобулина на 28 неделе не позволит вашему организму вырабатывать эти антитела на последнем этапе беременности.
Нет необходимости в прививке резус-иммуноглобулина в том маловероятном случае, если анализ крови покажет, что вы уже вырабатываете антитела. Если антитела присутствуют, ваш ребенок будет контролироваться на предмет связанных с этим проблем до конца вашей беременности.
Если вы раньше не проходили анализ на антитела, ваш врач может сделать анализ крови и сделать инъекцию во время того же 28-недельного визита. (Хотя укол не принесет никакой пользы, если вы уже вырабатываете антитела, но и нет никакого вреда в его получении.)
Проверить вас на стрептококк группы B
Между 36 и 37 неделями практикующий врач возьмет мазки из влагалища и прямой кишки, чтобы проверить наличие распространенной инфекции, называемой стрептококком группы B. Если ваш тест положительный, вам дадут антибиотики во время родов, чтобы вы не передали их вашему ребенку.
(Если во время этой беременности у вас была инфекция мочевых путей, вызванная стрептококком группы B, вам не понадобится этот тест, потому что, даже если инфекция была вылечена, вы автоматически получите антибиотики во время родов. Точно так же вы будете автоматически лечиться во время родов, если у вас ранее был ребенок, инфицированный стрептококком группы B)
Обсудите любые другие тесты или услуги, которые могут вам понадобиться
Вот некоторые другие анализы и услуги, которые вы можете получить в третьем триместре:
- Если ваш уровень глюкозы в крови был повышен, когда вы проходили тест на глюкозу, и у вас еще не было теста на толерантность к глюкозе, чтобы определить, есть ли у вас гестационный диабет, тест будет проведен в начале этого триместра.
- Ваша кровь может быть повторно проверена на анемию, особенно если у вас была анемия ранее во время беременности.
- Если вы подвержены риску заражения инфекциями, передаваемыми половым путем, вас снова проверит на сифилис, хламидиоз, гонорею и ВИЧ.
- Если у вас было обнаружено предлежание плаценты или низкорасположенная плацента во время более раннего ультразвукового исследования, вам нужно будет сделать еще одно ультразвуковое исследование в начале этого триместра, чтобы проверить расположение плаценты.
- Если ваша беременность связана с высоким риском или ваш практикующий врач обеспокоен определенными проблемами, он закажет тесты (например, биофизический профиль или нестрессовый тест), чтобы убедиться, что ваш ребенок процветает.Когда и как часто вы будете проходить эти тесты, будет зависеть от причины тестирования. Если ваш опекун беспокоится о росте вашего ребенка, он будет заказывать периодические УЗИ, чтобы измерить его и проверить уровень околоплодных вод.
- Если ваша беременность протекает нормально, но срок родов истек, вам необходимо пройти обследование, чтобы убедиться, что ваш ребенок все еще чувствует себя хорошо. Между 40 и 41 неделей вы можете получить полный или модифицированный биофизический профиль, который включает нестрессовый тест для оценки частоты сердечных сокращений вашего ребенка и ультразвук для проверки уровня околоплодных вод.Эти тесты обычно проводятся два раза в неделю и помогут вашему врачу решить, безопасно ли продолжать ждать, пока роды начнутся сами по себе.
Даже если все выглядит нормально, ваш врач вызовет роды, если вы не родите ребенка к 41 или 42 неделе. После этого риски для здоровья как для вас, так и для вашего ребенка резко возрастают. (Если ваша шейка матки созрела, вас могут вызвать еще раньше.)
- Вам следует сделать вакцину Tdap, чтобы защитить вас и вашего ребенка от коклюша (коклюша).Даже если вы были вакцинированы раньше, Центры по контролю и профилактике заболеваний США рекомендуют всем беременным женщинам пройти ревакцинацию в возрасте от 27 до 36 недель.
- Если сезон гриппа уже наступил или приближается, ваш практикующий врач должен поговорить с вами о преимуществах вакцинации от гриппа, если вы ее еще не сделали.
Консультации по беременности
Если ваш врач еще не сделал этого, он поговорит с вами в начале этого триместра о признаках преждевременных родов и преэклампсии и рассмотрит другие предупреждающие признаки (например, вагинальное кровотечение или снижение шевеления плода), которые должны побудить ее позвонить. .Она рассмотрит обычные изменения, которых следует ожидать в период с настоящего момента до вашего следующего визита, и сообщит вам, есть ли у нее какие-либо особые проблемы.
По мере приближения срока родов она обсудит признаки родов и сообщит вам, когда вам следует с ней связаться.
Ответить на вопросы по работе и доставке
Пришло время разрешить все сохраняющиеся у вас опасения по поводу того, как будут обрабатываться ваши роды и роды.
Общие вопросы:
- «Будешь ли ты рядом во время моих родов?»
- «Медсестры присутствуют постоянно или каждая из них заботится сразу о нескольких пациентах?»
- «Что произойдет, если у меня отойдет вода или у меня начнутся схватки посреди ночи?»
Некоторые из этих вопросов будут рассмотрены на вашем занятии по подготовке к родам, но не стесняйтесь попросить своего врача обсудить ваши опасения.Составление плана родов может помочь вам уточнить ваши предпочтения.
Обсудить послеродовые аспекты
Поскольку вы, возможно, не в какой-либо форме, чтобы принимать важные решения сразу после родов, сейчас самое время начать говорить о том, хотите ли вы, чтобы ваш мальчик был обрезан, планируете ли вы кормить грудью и что бы вы хотели сделать для контрацепции после родов. иметь ребенка. (Конечно, время от времени вы всегда можете передумать.)
И если вы еще не нашли врача своему малышу, пора начинать.Ваш практик может назвать вам несколько имен.
Наконец, ваш врач может проверить вас на наличие признаков депрессии во время беременности. Но не ждите, когда вас спросят. Если вы чувствуете депрессию или тревогу, сообщите об этом своему опекуну. Она может направить вас к тому, кто сможет вам помочь.
Она также может спросить вас о вашей сети поддержки дома после родов и упомянуть признаки послеродовой депрессии (PPD). Полезно знать, как отличить нормальную «детскую хандру», вызванную усталостью и гормонами, от истинной послеродовой депрессии.Если вы думаете, что страдаете от депрессии или беспокойства, важно немедленно обратиться за помощью.
Пренатальные тесты: третий триместр (для родителей)
На протяжении всей беременности вам нужно знать, как растет ваш ребенок. Пренатальные тесты могут дать ценную информацию о вашем здоровье и здоровье вашего растущего ребенка.
Если ваш врач рекомендует пройти обследование или тест, обязательно узнайте о рисках и преимуществах. Большинство родителей считают, что пренатальные тесты дают им душевное спокойствие и помогают подготовиться к рождению ребенка.Но принять или отклонить тест — это ваш выбор.
Плановые осмотры и другие анализы
Ваш первый визит к акушеру должен был включать полный физический анализ, анализ мочи (мочи) и крови, чтобы проверить такие вещи, как:
- ваша группа крови и резус-фактор. Если ваша кровь резус-отрицательная, а у вашего партнера резус-положительный, у вас могут вырабатываться антитела, которые окажутся опасными для вашего плода. Это можно предотвратить с помощью инъекции, сделанной примерно на 28-й неделе беременности.
- анемия, низкое количество эритроцитов
- гепатит B, сифилис и ВИЧ
- Иммунитет к кори (краснуха) и ветряной оспе (ветряная оспа)
- муковисцидоз и мышечная атрофия позвоночника. В настоящее время медицинские работники регулярно предлагают скрининг на эти расстройства, даже если у них нет семейного анамнеза.
Вы можете рассчитывать на то, что вам будут сдавать анализ мочи, а также ваш вес и артериальное давление при каждом (или почти каждом) посещении, пока вы не родите.Эти тесты могут выявить такие состояния, как гестационный диабет и преэклампсия (опасно высокое кровяное давление).
В течение третьего триместра вам будет предложено больше тестов в зависимости от вашего возраста, состояния здоровья, семейного медицинского анамнеза и других факторов. Сюда могут входить:
- Ультразвук: Ультразвук — это безопасный и безболезненный тест, который использует звуковые волны для создания изображений, показывающих форму и положение ребенка в матке. Ультразвук в третьем триместре может исследовать плаценту и иногда является частью теста, называемого биофизическим профилем (ДПП), чтобы определить, получает ли ребенок достаточно кислорода.Женщинам с беременностями с высоким риском может быть проведено несколько ультразвуковых исследований в третьем триместре.
- Скрининг глюкозы: Этот тест проверяет гестационный диабет, краткосрочную форму диабета, которая развивается у некоторых женщин во время беременности и может вызвать проблемы со здоровьем у ребенка, особенно если он не диагностирован или не лечится. Вы выпьете сладкую жидкость, а через час сдадите анализ крови, чтобы проверить уровень глюкозы.
- Тест на стрептококк группы B: Между 35-й и 37-й неделями беременности врач проверит вас на наличие инфекции стрептококка группы B (GBS).Бактерии GBS естественным образом обнаруживаются во влагалище многих женщин, но могут вызывать серьезные инфекции у новорожденных. Этот тест включает мазок из влагалища и прямой кишки. Женщина, у которой результат анализа окажется положительным, должна отправиться в больницу, как только начнутся роды, чтобы можно было начать внутривенное (IV) введение антибиотиков, чтобы защитить ребенка от заражения.
- Нестрессовый тест: Нестресс-тест (НСТ) обычно проводится, когда поставщик медицинских услуг хочет проверить состояние здоровья плода, например, при беременности с высоким риском или когда срок родов прошел.Тест проверяет, нормально ли ребенок реагирует на стимуляцию и получает ли достаточно кислорода. Ребенок, который не отвечает, не обязательно находится в опасности, но может потребоваться дополнительное тестирование.
- Стресс-тест на сокращение: Этот тест стимулирует матку питоцином, синтетической формой окситоцина (гормона, выделяемого во время родов), чтобы определить влияние сокращений на частоту сердечных сокращений плода. Это может быть рекомендовано, когда более ранний тест показал проблему и может определить, стабильна ли частота сердечных сокращений ребенка во время схваток.
Помните, что тесты предлагаются вам — вам решать, проводить ли их.
Чтобы решить, какие тесты подходят вам, поговорите со своим врачом о том, почему рекомендуется тест, его рисках и преимуществах, а также о том, что результаты могут — и не могут — сказать вам.
Ультразвуковая оценка шейки матки для предотвращения преждевременных родов
Мы решили оценить эффективность знания длины шейки матки, измеренной с помощью ультразвука, для предотвращения преждевременных родов по сравнению с незнанием длины шейки матки.
В чем проблема?
Шейка матки — это нижняя часть матки, которая соединяется с влагалищем. Когда женщина не беременна, она обычно составляет не менее 3 см в длину. Во время беременности короткая длина шейки матки связана с риском самопроизвольных преждевременных родов. Чем короче длина шейки матки, тем выше риск. Следовательно, измерение длины шейки матки с помощью ультразвука может помочь предсказать спонтанные преждевременные роды. Длина шейки матки измеряется ультразвуковым сканированием влагалища (трансвагинально или TVU), брюшной полости (трансабдоминально) или промежности (трансперинеально).Наиболее частыми причинами самопроизвольных преждевременных родов являются преждевременные роды или преждевременный разрыв плодных оболочек. Многие из вмешательств, используемых для предотвращения преждевременных родов, используются при появлении симптомов.
Почему это важно?
Преждевременные роды до 37 недель — основная причина того, что новорожденный ребенок болеет, становится инвалидом или умирает. Шейка матки — это отверстие или проход, через который должен пройти ребенок, прежде чем родиться вагинально. Ультразвук может обнаружить ранние изменения шейки матки, такие как сокращение длины шейки матки, чтобы предсказать преждевременные роды.При выявлении короткой длины шейки матки могут быть применены вмешательства для предотвращения преждевременных родов. Эти вмешательства включают введение будущей матери прогестерона для расслабления матки или наложение шва, известного как серкляж, для сужения отверстия шейки матки.
Какие доказательства мы нашли?
В этом обзоре оценивалось, может ли знание длины шейки матки предотвратить преждевременные роды. Мы включили семь рандомизированных контролируемых исследований, в которых приняли участие 923 беременных на сроке от 14 до 32 недель.Одно исследование включало будущих матерей с близнецами без каких-либо симптомов преждевременных родов или родов, и изучали количество детей, рожденных преждевременно до 36 недель. Четыре исследования включали будущих матерей одиноких детей с угрозой преждевременных родов, а одно исследование с участием женщин с преждевременным разрывом плодных оболочек рассматривало безопасность трансвагинального УЗИ. Одно исследование включало будущих матерей с одноплодной беременностью, у которых не было никаких симптомов преждевременных родов или родов, чтобы оценить эффективность трансвагинального ультразвукового скрининга длины шейки матки.Во всех исследованиях для оценки длины шейки матки использовалось трансвагинальное ультразвуковое исследование.
Для женщин, беременных двойней и не проявляющих симптомов преждевременных родов, нам неясно влияние знания длины шейки матки на то, рождаются ли дети до 34 недель беременности или их гестационный возраст при рождении (1 исследование, 125 женщин) , потому что мы оценили качество доказательств как очень низкое. Для женщин с одним ребенком и угрозой преждевременных родов знание длины шейки матки могло привести к более длительной беременности примерно на четыре дня (4 исследования, 410 женщин), но данные о количестве детей, родившихся до 37 недель, были неясными ( 2 исследования, 242 женщины).Для женщин, чьи воды разошлись, неясно, имеет ли знание медицинского работника какое-либо значение для преждевременных родов или количества инфекций, опять же, потому что мы оценили качество доказательств как очень низкое. Для женщин с одноплодной беременностью, не проявляющих симптомов преждевременных родов, неясно, повлияло ли ультразвуковое исследование для измерения длины шейки матки на то, родились ли их дети до 37 недель беременности (1 исследование, 296 женщин; доказательства очень низкого качества).
Что это значит?
Мы нашли ограниченное количество исследований с участием небольшого числа женщин. Исследования различались по своему дизайну и имели широкий разброс результатов. Женщины не знали, проходили ли они УЗИ или нет. В настоящее время недостаточно высококачественных исследований, чтобы показать, имеет ли какое-либо влияние знание длины шейки матки у женщин с беременностью двойней или одноплодной беременностью. В будущих исследованиях могут быть рассмотрены способы ведения женщин на основе результатов определения длины шейки матки, и было бы полезно рассмотреть отдельные группы населения по отдельности, например, одиноких детей по сравнению с близнецами и женщин с симптомами преждевременных родов и без них.Они также могут сообщать обо всех важных материнских и перинатальных исходах и включать анализ экономической эффективности.
Ближе к концу беременности вы будете чаще посещать врача.
Теперь, когда вы приближаетесь к концу беременности, вы будете чаще посещать врача или акушерку.
Примерно после 30-й недели беременности вас будут назначать каждые две-три недели.В последний месяц вы будете встречаться с врачом каждые одну-две недели или чаще. Вот несколько примеров того, чего ожидать во время визитов к врачу в третьем триместре:
Анализ крови (24–28 недель)
- Укол резус-иммуноглобулина будет сделан женщинам с отрицательным резус-фактором.
Скрининг на стрептококки группы B (35–37 недель)
- Стрептококк группы B (GBS) — это тип бактерий, обнаруженных во влагалище и толстом кишечнике от 15 до 20 процентов здоровых беременных женщин.Примерно во время рождения GBS может передаваться ребенку через родовые пути. Если у ребенка инфекция СГБ, это может быть серьезным заболеванием. Таким образом, всем беременным женщинам следует предлагать обследование на сроке от 35 до 37 недель.
- Мазок на GBS берется из влагалища и анальной области.
- Женщинам с положительным результатом теста вводят антибиотики внутривенно на всякий случай. Часто пенициллин назначают при разрыве плодных оболочек или во время родов. Было показано, что лечение антибиотиками снижает вероятность серьезной инфекции.Однако не было доказано ни одного метода предотвращения всех серьезных инфекций.
- Требуется ли вам лечение в родах, зависит от вашей ситуации. Обсудите GBS со своим врачом.
Разговоры о своих чувствах
- Женщины могут впадать в депрессию во время или после беременности. Для получения информации о перинатальной депрессии щелкните здесь.
Количество движений плода (35–37 недель и позже)
- Следите за движениями вашего ребенка, особенно в третьем триместре.Если вы заметили падение или отсутствие движения в то время, когда ваш ребенок обычно активен, обратитесь к своему врачу.
- У младенцев бывают периоды активности и покоя днем и / или ночью. Здоровые дети могут немного замедлиться к концу беременности, но не сильно.
- Ваш ребенок не должен прекращать двигаться в то время, когда он или она обычно активен.
- Вам не нужно записывать количество движений вашего ребенка, если этого не требует ваш лечащий врач.
Нестрессовый тест
- Это безболезненный тест, проводимый с помощью электронного фетального монитора для проверки частоты сердечных сокращений вашего ребенка во время отдыха и движения
Тесты, обычно выполняемые во время всех дородовых посещений, включают:
- артериальное давление и пульс
- Анализ мочи
- ЧСС плода
- Измерение вашего живота, чтобы проверить рост ребенка
Ресурсы и ссылки:
HealthLink BC Экзамены и тесты в третьем триместре
Биофизический профиль
Обзор
Что такое биофизический профиль?
Биофизический профиль — это неинвазивный пренатальный диагностический тест, который обычно проводится после 28-й недели беременности для оценки благополучия плода.Он сочетает в себе ультразвуковое обследование с нестрессовым тестом. Нестрессовый тест проводится для оценки ускорения сердечного ритма плода в ответ на движение. Ультразвуковой тест предназначен для оценки четырех компонентов:
- Крупные движения тела плода : отдельные движения тела или конечностей, включая мелкую моторику
- Тонус мышц плода : Открытие или закрытие рук и рта, разгибание и сгибание конечностей, изменение положения или вращение туловища
- Дыхательные движения плода : эпизоды непрерывного ритмичного дыхания
- Объем околоплодных вод : Единственный карман околоплодных вод размером не менее одного сантиметра в поперечнике и двух сантиметров по вертикали
В некоторых случаях модифицированный биофизический профиль может быть выполнен вместо полного биофизического профиля.Модифицированный биофизический профиль сочетает в себе нестрессовый тест с ультразвуковой оценкой количества околоплодных вод.
Детали теста
Почему выполняется биофизический профиль?
Биофизический профиль может быть заказан женщинам с беременностями высокого риска, беременностями, длящимися более 40 недель, или в других ситуациях, когда могут возникнуть осложнения во время беременности.
Показания для биофизического профиля включают
Как выполняется биофизический профиль?
Движения плода и мышечный тонус контролируются в течение не менее 30 минут.Биофизический профиль состоит из нестрессового теста и ультразвукового исследования.
- Нестрессовый тест : Электронный фетальный монитор используется для измерения частоты сердечных сокращений будущего ребенка, когда беременная женщина наклоняется или лежит. Ремень с электронным датчиком обернут вокруг ее живота. В течение этого времени измеряется и записывается частота сердечных сокращений плода. Тест обычно занимает около 20 минут. Должно быть два или более ускорения сердечного ритма плода. Если их меньше двух, это может указывать на то, что плод спит.В этом случае ребенка можно «разбудить» с помощью зуммера или громкого шума, чтобы стимулировать движение. Нестрессовый тест можно пройти в кабинете врача или в больнице.
- Ультразвуковое исследование : Ультразвуковое исследование также проводится, когда женщина лежит или лежит. Устройство, называемое преобразователем, аккуратно прикладывают к животу для создания звуковых волн, которые отражаются от внутренних структур тела. Преобразователь преобразует эхо-сигналы в изображения, которые можно просматривать на экране компьютера.На выполнение обследования уходит около 30 минут.
Результаты и последующие действия
Как компоненты оцениваются во время биофизического профиля?
Максимальный балл за биофизический профиль составляет 10 баллов, если выполняются все критерии. Каждый из компонентов получает два балла, если результаты не являются ненормальными. Критерии для каждого компонента перечислены ниже.
- Нестрессовый тест : не менее двух эпизодов учащения сердечного ритма плода в течение 20-минутного периода
- Общее движение тела плода : Три или более отдельных движения тела или конечностей плода в течение 30 минут
- Тонус мышц плода : Один или несколько эпизодов активного разгибания и сгибания руки или ноги или открытия и закрытия руки во время 30-минутного теста
- Дыхательные движения плода : По крайней мере, один эпизод непрерывного дыхания плода, который длится не менее 30 секунд во время 30-минутного теста
- Объем околоплодных вод : Единственный карман околоплодных вод размером не менее одного сантиметра в поперечнике и двух сантиметров по вертикали
Любой компонент, не соответствующий указанным критериям, считается ненормальным и получает ноль баллов.
На что указывает результат теста по биофизическому профилю?
Общий балл в 10 баллов или восемь из 10 баллов при нормальном объеме околоплодных вод считается нормальным. Оценка в шесть баллов указывает на то, что могут быть проблемы, требующие дальнейшей оценки или мониторинга. Если срок беременности составляет 37 недель или больше, можно рассмотреть возможность рождения ребенка. Биофизический профиль следует повторить в течение 24 часов, если срок беременности менее 37 недель.
Оценка менее восьми может указывать на то, что плод не получает достаточно кислорода (асфиксия плода).Однако он также может быть ниже, если во время беременности вводятся определенные препараты, такие как кортикостероиды.
Если биофизический профиль дает оценку четыре или меньше, родоразрешение должно быть инициировано. Если срок беременности меньше 32 недель, а оценка составляет четыре, может потребоваться дальнейшая оценка и наблюдение за беременностью.
В целом низкий балл указывает на больший риск мертворождения и асфиксии плода.
Для модифицированного биофизического профиля результаты считаются нормальными, если нестрессовый тест является реактивным (нормальным) и размер амниотической жидкости превышает два сантиметра.
дополнительные детали
Каковы преимущества и недостатки биофизического профиля?
К преимуществам биофизического профиля можно отнести:
- Минимальный риск для плода и будущей матери.
К недостаткам можно отнести:
- Более низкая надежность, если плод сильно недоношен. Тест не следует проводить до 24-й недели беременности.
- Использование кортикостероидов может повлиять на результаты.Частота дыхания и движений плода может снижаться в течение нескольких дней после лечения беременных женщин кортикостероидами.
- В некоторых случаях может потребоваться повторная проверка.
Внешняя цефальная версия (версия) для тазового предлежания
Обзор лечения
Внешний головной вариант или версия — это процедура, используемая для перевода плода из положения тазового предлежания или положения лежа на боку (поперечное) в положение головы вниз (вершина) до начала родов.В случае успеха версия дает вам возможность попробовать вагинальные роды.
Версия выполняется чаще всего до начала родов, обычно около 37 недель. Версия иногда используется во время родов до разрыва амниотического мешка.
Плановое кесарево сечение используется для большинства родов при тазовом предлежании, если какая-либо версия не работает.
Мониторинг плода
Чтобы избежать вреда для плода, проводится тщательное наблюдение за версией процедуры.
- УЗИ плода сначала используется для подтверждения положения плода, места расположения плаценты и количества околоплодных вод.Ультразвук плода часто используется для наблюдения за положением плода во время попытки версии.
- Электронный мониторинг сердца плода используется до, возможно во время и после попытки версии. Активный плод, у которого частота сердечных сокращений обычно увеличивается при движении, обычно считается здоровым. Если частота сердечных сокращений плода становится ненормальной, процедура версии может быть остановлена.
Версия процедуры
Перед попыткой версии вам может быть сделана инъекция токолитического лекарства для расслабления матки и предотвращения сокращений матки.Наиболее часто используемым токолитическим средством является тербуталин.
Пока матка расслаблена, врач попытается перевернуть плод. Держа обе руки на поверхности живота — одну у головы плода, а другую у ягодиц, врач толкает и перекатывает плод в положение, опущенное головой. Вы почувствуете дискомфорт во время процедуры версии, особенно если она вызывает сокращение матки. Степень дискомфорта зависит от того, насколько чувствителен ваш живот и насколько сильно врач давит на ваш живот во время попытки версии.Если кажется, что ваш плод находится в тяжелом состоянии, о чем свидетельствует резкое снижение частоты сердечных сокращений, процедура прекращается.
Если первая попытка переворачивания плода не удалась, ваш врач может предложить еще одну попытку, возможно, с эпидуральной анестезией, чтобы помочь вам расслабиться и уменьшить боль, связанную с процедурой. Эпидуральная анестезия может повысить эффективность повторных попыток. сноска 1
Серьезные осложнения при наружной головной версии редки.Но они случаются. Вот почему вариант выполняется в больнице, где вам могут сделать экстренное кесарево сечение, если это необходимо.
Чего ожидать после лечения
Вы и ваш плод можете наблюдать за вами в течение короткого времени после попытки версии. После завершения процедуры вы можете вернуться к своей обычной деятельности.
Зачем это нужно
Версию можно попробовать, когда:
- Беременность матери составляет 36–42 недели.До 36 недель плод, скорее всего, сам вернется в положение с опущенной головой. Но вариант может быть более успешным, если его сделать как можно раньше после 36 недель, потому что плод меньше и окружен большим количеством околоплодных вод и пространства для движения в матке.
- Мать беременна только одним плодом.
- Плод не попал в таз (не зацепился). Помолвившийся плод очень трудно переместить.
- Вокруг плода достаточно околоплодных вод для переворачивания плода.Если количество околоплодных вод ниже нормы (олигогидрамнион), плод с большей вероятностью будет травмирован во время попытки версии.
- Мать ранее была беременна. Предыдущая беременность обычно означает, что стенка живота более гибкая и может растягиваться во время попытки версии. Версия также может быть предпринята, если мать ранее не была беременна.
- Плод находится в откровенном, полностью тазовом предлежании или в тазовом предлежании.
Версия обычно , а не , когда:
- Сумка с водой (амниотический мешок) разорвалась.
- У матери есть заболевание (например, проблема с сердцем), из-за которого она не может принимать определенные токолитические лекарства для предотвращения сокращений матки.
- Необходимо кесарево сечение, например, когда плацента частично или полностью покрывает шейку матки (предлежание плаценты) или отделяется от стенки матки (отслойка плаценты).
- Мониторинг плода показывает, что плод может плохо себя чувствовать.
- У плода сильно вытянутая голова.Это означает, что шея прямая, а не наклоненная вперед голова, при этом подбородок прижат к груди.
- Известно или подозревается, что у плода врожденный дефект.
- Мать беременна множеством плодов (двойней, тройней или более).
- Матка матери не имеет нормальной формы.
Версия может представлять небольшой риск открытия шрама от предыдущего кесарева сечения. Ограниченные данные исследований показали, что у женщин с рубцом после кесарева сечения таких проблем не было.Но для полной оценки риска необходимы более масштабные исследования. сноска 2
В некоторых случаях врач предпочитает не пробовать вариант, когда вокруг плода меньше околоплодных вод, чем обычно (олигогидрамнион).
Как хорошо это работает
Внешняя головная версия имеет средний шанс успеха 58%. сноска 3 Вариант, скорее всего, будет успешным, если: сноска 4
- У матери уже была хотя бы одна беременность и роды.
- Плод, ступня или нога не упал в таз (не зацепился).
- Плод окружен околоплодными водами в нормальном количестве.
- Процедура проводится в ближайшем будущем (36 или более полных недель беременности), до начала родов.
Вариант наименее вероятен, если: сноска 4
- Плод зажат в тазу матери.
- Врач не может ухватить головку плода.
- Матка твердая или напряженная на ощупь.
По сравнению с первой попыткой, попытки повторить версию с меньшей вероятностью будут успешными.
Риски
При частом мониторинге риски внешней головной версии для матери и плода низкие.
Потенциальные риски версии, за которой следует тщательное наблюдение за плодом и матерью, включают:
- Скручивание или сдавливание пуповины, снижение притока крови и кислорода к плоду.
- Начало родов, которые могут быть вызваны разрывом околоплодных вод вокруг плода (преждевременный разрыв плодных оболочек, или PROM).
- Отслойка плаценты, разрыв матки или повреждение пуповины. Возможны такие осложнения, но они очень редки.
В редких случаях, когда начинаются роды или у плода или матери развиваются серьезные проблемы во время родов, может быть выполнено экстренное кесарево сечение (кесарево сечение) для доставки плода.
Версия имеет очень небольшой риск кровотечения, которое может привести к смешению крови матери и плода. Таким образом, беременной женщине с резус-отрицательной кровью делают инъекцию резус-иммуноглобулина (например, RhoGAM) для предотвращения резус-сенсибилизации, которая может вызвать осложнения у плода при будущих беременностях.
Что думать о
В редких случаях внутренний вариант используется для рождения второго близнеца или во время родов, когда экстренная ситуация угрожает жизни плода. В таком случае врач пытается повернуть плод, проникнув в матку.
Список литературы
Цитаты
- Клатт Т.Э., Крукшанк Д.П. (2008).Тазовое предлежание, другие аномалии предлежания и осложнения со стороны пуповины. В RS Gibbs et al., Eds., «Акушерство и гинекология Дэнфорта», , 10-е изд., Стр. 400–416. Филадельфия: Липпинкотт Уильямс и Уилкинс.
- Американский колледж акушеров и гинекологов (2000 г., подтверждено в 2012 г.). Внешний головной вариант. Бюллетень практики ACOG № 13. Акушерство и гинекология , 95 (2): 1–7.
- Американский колледж акушеров и гинекологов (2000 г., подтверждено в 2012 г.).Внешний головной вариант. Бюллетень практики ACOG № 13. Акушерство и гинекология , 95 (2): 1–7.
- Каннингем Ф. Г. и др. (2010). Казенное предлежание и доставка. В Williams Obstetrics , 23-е изд., Стр. 527–543. Нью-Йорк: Макгроу-Хилл.
Кредиты
Текущий по состоянию на:
8 октября 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Сара Маршалл, доктор медицины, семейная медицина
Кэтлин Ромито, доктор медицины, семейная медицина
Адам Хасни, доктор медицины, семейная медицина
Уильям Гилберт, доктор медицины, материнская медицина и медицина плода
По состоянию на: 8 октября 2020 г.
Автор:
Здоровый персонал
Медицинский обзор: Сара Маршалл, доктор медицины, семейная медицина, Кэтлин Ромито, доктор медицины, семейная медицина, Адам Хусни, доктор медицины, семейная медицина, и Уильям Гилберт, доктор медицины, врач, занимающийся вопросами материнства и плода
Клатт Т.Э., Крукшанк Д.П. (2008).Тазовое предлежание, другие аномалии предлежания и осложнения со стороны пуповины. В RS Gibbs et al., Eds., Danforth’s Obstetrics and Gynecology , 10-е изд., Стр. 400-416. Филадельфия: Липпинкотт Уильямс и Уилкинс.
Американский колледж акушеров и гинекологов (2000 г., подтверждено в 2012 г.). Внешний головной вариант. Бюллетень практики ACOG № 13. Акушерство и гинекология , 95 (2): 1-7.
Американский колледж акушеров и гинекологов (2000 г., подтверждено в 2012 г.).Внешний головной вариант. Бюллетень практики ACOG № 13. Акушерство и гинекология , 95 (2): 1-7.
Cunningham FG, et al. (2010). Казенное предлежание и доставка. В Williams Obstetrics , 23-е изд., Стр. 527-543. Нью-Йорк: Макгроу-Хилл.
.
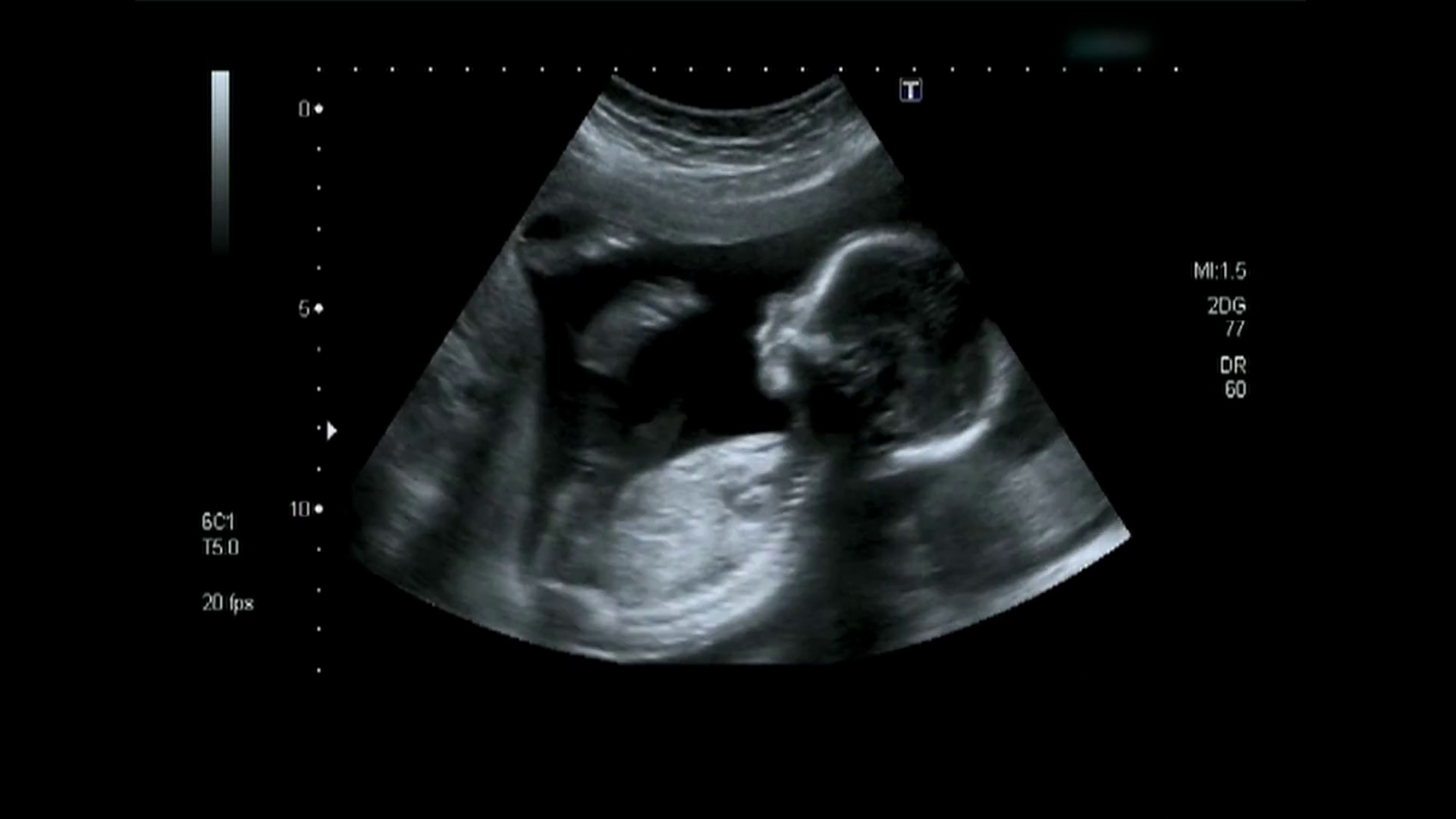 Оценивается размер плода в соответствии с нормами, функционирование сердца и сосудов у ребенка, врач исключает кислородное голодание малыша. Эти исследования дополняются допплерометрией.
Оценивается размер плода в соответствии с нормами, функционирование сердца и сосудов у ребенка, врач исключает кислородное голодание малыша. Эти исследования дополняются допплерометрией.