Содержание
Зачем женщине ложиться «на сохранение» в роддом?
В каких случаях женщина должна ложиться в роддом, чтобы сохранить беременность, рассказывает Шемякина Наталья Николаевна – заведующая акушерским отделением роддома «Лелека».
Женщину госпитализируют в стационар родильного дома «на сохранение», если существует риск развития преждевременной родовой деятельности на сроке от 22 до 37 полных недель беременности. В этом случае будущая мама попадает в акушерское отделение патологии беременности.
Если возникает угроза позднего аборта на сроке беременности до 22 недель, тогда женщину госпитализируют в гинекологическое отделение больницы. В обоих случаях врачи выбирают необходимую тактику лечения или же метод проведения родов.
Чтобы остановить преждевременные роды, применяются различные техники: медикаментозное лечение и хирургические методики (наложение швов, пессарий и т.д.). Таких методов существует много, и они подбираются индивидуально для каждой ситуации.
Что должно насторожить женщину?
Патологии могут быть выявлены уже во время наблюдения беременной в женской консультации: гормональные нарушения, истмико-цервикальная недостаточность (когда раскрывается шейка матки и могут наступить преждевременные роды) и др. В этом случае врач направит женщину в стационар.
Будущая мама должна сама быть внимательной к своему здоровью, и, если её что-то беспокоит, она без промедления обязана посетить женскую консультацию или же звонить в скорую.
Показаниями для срочного обращения к специалисту являются:
- Если в течение часа-двух матка периодически приходит в тонус и появились слизистые, кровянистые (с прожилками крови или коричневые) выделения – это, скорее всего, идут структурные изменения шейки матки – она раскрывается;
- Также тревожным признаком является отхождение слизистой пробки задолго до родов (более чем за неделю-две до срока) и преждевременное отхождение околоплодных вод в сроках от 22-37 полных недель;
- Если в течение часа-двух происходит нарастание и усиление боли, увеличивается её интенсивность, прослеживается четкая регулярность и периодичность, то можно ехать в роддом или больницу.

Женщины, у которых в анамнезе были преждевременные роды или же инфекционные заболевания, экстрагенитальные патологии и гинекологические осложнения:
Истмико-цервикальная недостаточность
Возникшая на фоне многих абортов
Привычное невынашивание
Вызванное многочисленными перинатальными потерями (преждевременными родами или самоабортом на ранних и поздних сроках)
Находятся в группе риска по возникновению преждевременных родов.
Как долго следует лежать «на сохранении»?
Это всё индивидуально. Бывают такие случаи, что почти всю беременность нужно лежать «на сохранении». Но в среднем женщина находится в стационаре до 7 суток. В течение первых суток останавливают угрозу преждевременных родов, а затем проводят поддерживающую терапию. Иногда лечение можно проводить в дневном стационаре или дома.
Женщину выписывают, если у нее отсутствуют схваткообразные боли, структурные изменения шейки матки, проведены все необходимые хирургические операции (наложили шов, пессарий и т. д) и назначено медикаментозное лечение.
д) и назначено медикаментозное лечение.
Профилактика и предупреждение
Чтобы снизить риски попадания «на сохранение», необходимо вести здоровый образ жизни. Тогда у женщины не будет признаков угрозы преждевременных родов – она доносит и родит здорового ребенка в срок. А если наблюдаются тревожные признаки возникновения преждевременных родов, о которых мы говорили выше, лучше обратиться к врачу и убедиться, что все в порядке.
Будьте здоровы.
Терминология ЭКО в Челябинске — Цены и адреса ✓
Азооспермия: отсутствие сперматозоидов в эякуляте.
Антиспермальные антитела: антитела, вырабатываемые иммунной системой мужчины или женщины, избирательно связываются со сперматозоидами, приводя к снижению фертильности.
Аспермия: отсутствие эякулята
Аспирация сперматозоидов из яичка (TESA): процедура, при которой сперматозоиды получают прямо из яичка, путем аспирации или биопсии ткани яичка.
Аспирационный цикл: начатый цикл ВРТ, в котором были пунктированы и аспирированы один или более фолликулов, независимо от того получен ооцит или нет.
Астенозооспермия: подвижность сперматозоидов ниже нормативного значения.
Биохимическая беременность: беременность, определяемая только на основе данных повышения в крови или моче уровня хорионического гонадотропина человека (ХГЧ), синтезируемого клетками эмбриона (обычно через 2 недели после подсадки эмбрионов в полость матки).
Вискозипатия эякулята: повышенная вязкость эякулята.
Внематочная беременность (эктопическая беременность): патология беременности, при которой плод развивается вне матки.
Вспомогательные репродуктивные технологии: все методы лечения и процедуры, которые включают в себя обработку in vitro человеческих ооцитов, спермы или эмбрионов, для того чтобы наступила беременность. Эти технологии включают в себя, но не ограничиваются: оплодотворение in vitro (экстракорпоральное оплодотворение) и трансцервикальный перенос эмбрионов, перенос гамет в маточные трубы, перенос зигот в маточные трубы, перенос эмбрионов в маточные трубы, криоконсервация гамет и эмбрионов, донорство ооцитов и эмбрионов и суррогатное материнство.
Эти технологии включают в себя, но не ограничиваются: оплодотворение in vitro (экстракорпоральное оплодотворение) и трансцервикальный перенос эмбрионов, перенос гамет в маточные трубы, перенос зигот в маточные трубы, перенос эмбрионов в маточные трубы, криоконсервация гамет и эмбрионов, донорство ооцитов и эмбрионов и суррогатное материнство.
Вспомогательный хетчинг: процедура, выполняемая in vitro, при которой zona pellucida (блестящая оболочка) эмбриона (обычно на стадии развития 8 бластомеров или бластоцисты) перфорируется химическим, механическим или лазерным методом, для того чтобы помочь отделению бластоцисты от zona pellucida (выделению бластоцисты из блестящей оболочки).
Врожденные дефекты: структурные, функциональные аномалии или аномалии развития, обнаруженные при рождении или позже в течение жизни, возникшие в результате воздействия генетических или негенетических факторов до рождения ребенка.
Бесплодие: ненаступление беременности после, как минимум, 1 года половой жизни без предохранения от беременности.
Бластоциста: эмбрион с полостью, заполненной жидкостью (обычно развивается на 5-й или 6-й день после оплодотворения).
Гемоспермия: присутствие крови (эритроцитов) в эякуляте.
Гестационный срок: возраст эмбриона или плода, вычисленный по числу полных недель развития, начиная от оплодотворения, с добавлением 14 дней (двух недель).
«Гестационный курьер» (суррогатная мать): женщина, у которой беременность наступила в результате оплодотворения ооцитов сперматозоидами третьей стороны — пациентов. Она вынашивает беременность с тем условием или договором, что родителями рожденного ребенка будет один или оба человека, чьи гаметы использовались для оплодотворения.
Донорство ооцитов: процедура ВРТ, выполненная с использованием ооцитов «третьей стороны» — донора.
Донорство эмбрионов: перенос эмбрионов, полученных не из гамет пациентки и/или ее партнера.
Замершая беременность: клинический аборт, при котором не произошло спонтанного выкидыша продукта оплодотворения.
Зигота: диплоидная клетка, образующаяся в результате оплодотворения ооцита сперматозоидом, которая затем развивается в эмбрион.
Зона пеллюцида: наружная белковая оболочка яйцеклетки, синтезируется ооцитом и клетками кумулюса в процессе созревания ооцита в фолликуле. Связывает сперматозоиды и предотвращает проникновение в яйцеклетку сперматозоидов, не претерпевших акросомальную реакцию. Защищает и удерживает клетки эмбриона вместе в первые дни развития до имплантации.
Имплантация: прикрепление и последующее проникновение бластоцисты, свободной от zona pellucida, которое происходит начиная с пятого по седьмой день после оплодотворения.
Инсеминация: введение в день овуляции обработанной специальным образом спермы в матку с помощью тонкого пластикового катетера; или добавление сперматозоидов к ооцитам во время процедуры ЭКО.
Инъекция сперматозоида в цитоплазму ооцита (ICSI): процедура ЭКО, при которой единственный сперматозоид вносят с помощью иглы (инъецируют) через zona pellucida в ооцит.
Клинические случаи прерывания беременности: прерывание клинической беременности в период от установления диагноза: «Беременность» до 20 недель беременности.
Клиническая беременность: случаи наступления беременности, подтвержденные клинически или с помощью ультразвукового метода исследования (визуализация плодного яйца), включая эктопические беременности. Несколько плодных яиц у одной пациентки считаются одной клинической беременностью.
Контролируемая гиперстимуляция яичников: терапия, направленная на индукцию роста множества фолликулов в яичниках для того, чтобы при пункции фолликулов можно было получить множество ооцитов.
Криоконсервация: замораживание и хранение гамет, зигот или эмбрионов.
Культуральная среда: питательная среда, в которой in vitro культивируют ооциты, сперматозоиды, эмбрионы.
Культивирование эмбриона: выращивание эмбриона в лабораторных условиях. Эмбрионы культивироваться в инкубаторах до стадии бластоцисты (5-6 день после оплодотворения ооцитов).
Лейкоспермия (пиоспермия): концентрация лейкоцитов выше нормативного значения.
Микроманипуляция: использование специальных микроманипуляционных технологий, которые позволяют выполнять оперативные вмешательства на ооците, сперматозоиде или эмбрионе.
Микроскопическая аспирация сперматозоидов из придатка яичка (MESA): процедура, при которой сперматозоиды получают из придатка яичка (эпидидимиса), либо путем аспирации, либо с помощью биопсии.
Начатый цикл: лечебные циклы ВРТ, при которых женщине проводится стимуляция яичников или, в случае естественного цикла, мониторинг, независимо от того проводилась пункция фолликулов или нет.
Некроспермия (некрозооспермия): отсутствие живых сперматозоидов в эякуляте
Новорожденный: родившиеся дети и живые, и мертвые.
Нормозооспермия: значения концентрации, общего количества сперматозоидов, процента прогрессивно подвижных клеток и процента сперматозоидов с нормальной морфологией равные или выше нижних нормативных значений.
Олигоспермия: объем эякулята ниже нормативного значения.
Оплодотворение: проникновение сперматозоида в ооцит и слияние генетического материала, в результате чего образуется зигота.
Оплодотворение in vitro (ЭКО): процедура ВРТ, которая включает в себя экстракорпоральное оплодотворение.
Отмененный цикл: ВРТ цикл в котором проводилась стимуляция яичников или мониторинг, но не была произведена пункция фолликулов, или, в случае размороженных эмбрионов, перенос эмбриона не был сделан.
Перенос эмбрионов: процедура, при которой эмбрионы помещаются в полость матки.
Преклинический аборт: аборт, который произошел до подтверждения диагноза (беременность) клинически или с помощью ультразвука.
Преклиническая беременность (биохимическая беременность): случаи наступления беременности, основанные только на данных биохимического анализа в сыворотке или моче, до ультразвукового подтверждения — визуализации плодного яйца.
Примплантационная генетическая диагностика: исследование полярных телец ооцитов, клеток эмбриона перед имплантацией для определения генетических и/или хромосомных нарушений до переноса эмбрионов.
Плод: продукт слияния мужской и женской половых клеток, начиная с завершения эмбрионального развития (полных 8 недель после оплодотворения) до родов или прерывания беременности.
Плодное яйцо: жидкостная структура, содержащая эмбрион, который развивается на ранней стадии, обычно в полости матки.
Ранняя неонатальная смерть: смерть ребенка, произошедшая в первые 7 дней после родов.
Реципиент: в цикле ВРТ так называются женщины, которые получают ооциты или эмбрионы от другой женщины.
Рождение живым плодом: роды, при которых плод рождается с признаками жизни после полного изгнания или извлечения его из матери после полных 20 недель гестационного срока. (Рождения живым плодом подсчитываются, как случаи рождения, т.е. рождение двойни или тройни считается как один случай родов).
Самопроизвольный аборт: спонтанная потеря клинической беременности до полных 20 недель беременности или, если срок беременности неизвестен, при весе плода 500 г и меньше.
Спермограмма: анализ эякулята (спермы), используемый в медицине для установления фертильности мужчины и выявления возможных заболеваний половой системы.
Срочные роды: роды, произошедшие при гестационном сроке 37 недель или более. Включаются роды как живым, так и мертвым плодом.
Включаются роды как живым, так и мертвым плодом.
Суррогатное материнство: представляет собой вынашивание и рождение ребенка (в том числе преждевременные роды) по договору, заключаемому между суррогатной матерью (женщиной, вынашивающей плод после переноса донорского эмбриона) и потенциальными родителями, чьи половые клетки использовались для оплодотворения, либо одинокой женщиной, для которых вынашивание и рождение ребенка невозможно по медицинским показаниям.
Тератозооспермия: процент сперматозоидов с нормальной морфологией ниже нормативного значения
Фертильность: способность половозрелого организма создавать жизнеспособное потомство.
Хетчинг: процедура, которая предшествует имплантации, при которой эмбрион на стадии развития бластоциста, выделяется из zona pellucida.
Цикл переноса эмбрионов: ВРТ цикл, в котором один или более эмбрионов переносят в полость матки.
Частота аномалий развития: включает все структурные, функциональные, генетические и хромосомные аномалии, определенные в абортивном материале или диагностированные до или после родов.
Частота наступления клинической беременности: количество клинических беременностей на 100 начатых циклов, циклов пункции фолликулов, или циклов переноса эмбриона. При определении частоты наступления клинической беременности параметры (начатый цикл, аспирационный цикл, цикл переноса эмбрионов) должны быть выделены.
Частота родов: количество родов на 100 стимулированных циклов, аспирационных циклов или циклов переноса эмбрионов. При определении частоты родов параметры (начатый цикл, аспирационный цикл, цикл переноса эмбрионов) должны быть выделены. Включаются роды, закончившиеся рождением либо живого, либо мертвого ребенка. Роды одним, двумя или большим количеством плодов регистрируются как одни роды.
Частота родов живыми детьми: количество родов живыми детьми на 100 стимулированных циклов, аспирационных циклов или циклов с переносом эмбрионов. При определении частоты родов по параметрам (начатый цикл, аспирационный цикл, цикл переноса эмбрионов) должны быть разделены. В подсчет включаются роды, в результате которых родился хотя бы один живой ребенок. Роды одним, двумя или большим количеством плодов регистрируются как одни роды.
При определении частоты родов по параметрам (начатый цикл, аспирационный цикл, цикл переноса эмбрионов) должны быть разделены. В подсчет включаются роды, в результате которых родился хотя бы один живой ребенок. Роды одним, двумя или большим количеством плодов регистрируются как одни роды.
Эктопическая беременность: беременность, при которой имплантация эмбриона происходит вне полости матки.
Эмбрион: продукт слияния мужской и женской половых клеток от момента оплодотворения до окончания эмбриональной стадии развития — 8 недель после оплодотворения (термин «пре-эмбрион» или делящаяся оплодотворенная яйцеклетка может быть заменено термином эмбрион).
Оценка боли в животе у детей — Этиология
Дифференциальная диагностика болей в брюшной полости у детей является обширной и охватывает почти все системы органов. К тому же, у детей может быть особенно сложно отличить острую боль в брюшной полости от хронической. Хотя наиболее распространенные этиологии не являются непосредственно угрожающими жизни, первоочередной остается возможность диагностировать неотложную патологию. Подробный анамнез и физикальный осмотр, так же как и понимание наиболее распространенных заболеваний, поражающих соответствующую возрастную группу детей, имеют важное значение.
Хотя наиболее распространенные этиологии не являются непосредственно угрожающими жизни, первоочередной остается возможность диагностировать неотложную патологию. Подробный анамнез и физикальный осмотр, так же как и понимание наиболее распространенных заболеваний, поражающих соответствующую возрастную группу детей, имеют важное значение.
Желудочно-кишечные
Чаще всего источники желудочно-кишечного тракта (ЖКТ) являются причиной болей в брюшной полости у детей, охватывая инфекционные, врожденные и механические причины.
Запор
Распространенное заболевание, общая распространенность которого составляет 9,5%.[1]Koppen IJ, Vriesman MH, Saps M, et al. Prevalence of functional defecation disorders in children: a systematic review and meta-analysis. J Pediatr. 2018 Jul;198:121-30.e6.
http://www.ncbi.nlm.nih.gov/pubmed/29656863?tool=bestpractice.comЗапор в детском возрасте, как правило, характеризуется редким опорожнением кишечника, объемными испражнениями и затрудненной или болезненной дефекацией.
 [2]Nurko S, Zimmerman LA. Evaluation and treatment of constipation in children and adolescents. Am Fam Physician. 2014 Jul 15;90(2):82-90.
[2]Nurko S, Zimmerman LA. Evaluation and treatment of constipation in children and adolescents. Am Fam Physician. 2014 Jul 15;90(2):82-90.
https://www.aafp.org/afp/2014/0715/p82.htmlhttp://www.ncbi.nlm.nih.gov/pubmed/25077577?tool=bestpractice.com
Симптомы обычно возникают из-за питания, обедненного клетчаткой и питательными веществами, а также из-за низкого потребления воды, что приводит к значительной реабсорбции воды в толстом кишечнике и уплотнению кала. Дополнительные факторы риска включают наследственную предрасположенность, инфекцию, стресс, ожирение, низкую массу тела при рождении, церебральный паралич, расщелину позвоночника и задержку развития.
Запор начинается остро, но может прогрессировать до копростаза и хронического запора.
Он может развиться на трех этапах детского возраста: отлучение от груди (дети младшего возраста), приучение к горшку (дошкольный возраст), начало посещения школы (старшие дети).
Аппендицит
Возникает тогда, когда просвет аппендикса блокируется калом, бариевой взвесью, пищей или паразитами.

Может возникнуть у представителей всех возрастных групп, но редко бывает у детей младшего возраста. 2,5% детей страдали аппендицитом к 18 годам как показало когортное исследование, проведенное в Швеции.[3]Omling E, Salö M, Saluja S, et al. Nationwide study of appendicitis in children. Br J Surg. 2019 Nov;106(12):1623-31.
https://bjssjournals.onlinelibrary.wiley.com/doi/full/10.1002/bjs.11298http://www.ncbi.nlm.nih.gov/pubmed/31386195?tool=bestpractice.com
Без лечения острый аппендицит прогрессирует до ишемии, некроза и, в конечном итоге, перфорации. Общая частота перфораций составляет до 30%.[4]Howell EC, Dubina ED, Lee SL. Perforation risk in pediatric appendicitis: assessment and management. Pediatric Health Med Ther. 2018 Oct 26;9:135-45.
https://www.dovepress.com/perforation-risk-in-pediatric-appendicitis-assessment-and-management-peer-reviewed-fulltext-article-PHMThttp://www.ncbi.nlm.nih.gov/pubmed/30464677?tool=bestpractice.
 com
com
Риск перфорации увеличивается в случае откладывания аппендэктомии.[5]Papandria D, Goldstein SD, Rhee D, et al. Risk of perforation increases with delay in recognition and surgery for acute appendicitis. J Surg Res. 2013 Oct;184(2):723-9.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4398569/http://www.ncbi.nlm.nih.gov/pubmed/23290595?tool=bestpractice.com
[Figure caption and citation for the preceding image starts]: Некротизированный аппендиксИз коллекции доктора KuoJen Tsao; используется с разрешения [Citation ends].[Figure caption and citation for the preceding image starts]: На КТ определяется копролит (белая стрелка) вне просвета аппендикса, что соответствует перфорации аппендиксаИз коллекции доктора KuoJen Tsao; используется с разрешения [Citation ends].
Гастроэнтерит
Может быть вызван острой или хронической вирусной инфекцией (особенно ротавирусной), а также бактериальной или паразитарной инфекцией.

Также вызывает неясные схваткообразные боли в брюшной полости в сочетании с лихорадкой, рвотой и диареей.
Эозинофильный гастроэнтерит, который определяют как состояние эозинофильного воспаления ЖКТ, возникает без известной причины для эозинофилии и может привести к выраженной боли в брюшной полости.[6]Sunkara T, Rawla P, Yarlagadda KS, et al. Eosinophilic gastroenteritis: diagnosis and clinical perspectives. Clin Exp Gastroenterol. 2019 Jun 5;12:239-53.
https://www.dovepress.com/eosinophilic-gastroenteritis-diagnosis-and-clinical-perspectives-peer-reviewed-fulltext-article-CEGhttp://www.ncbi.nlm.nih.gov/pubmed/31239747?tool=bestpractice.com
Гемолитико-уремический синдром, характеризующийся микроангиопатической гемолитической анемией, тромбоцитопенией и нефропатией, может быть осложнением гастроэнтерита, вызванного веротоксин-продуцирующей Escherichia coli. Боль в брюшной полости является распространенным симптомом.
 [7]Salvadori M, Bertoni E. Update on hemolytic uremic syndrome: diagnostic and therapeutic recommendations. World J Nephrol. 2013 Aug 6;2(3):56-76.
[7]Salvadori M, Bertoni E. Update on hemolytic uremic syndrome: diagnostic and therapeutic recommendations. World J Nephrol. 2013 Aug 6;2(3):56-76.
https://www.wjgnet.com/2220-6124/full/v2/i3/56.htmhttp://www.ncbi.nlm.nih.gov/pubmed/24255888?tool=bestpractice.com
Инвагинация
Возникает тогда, когда проксимальный сегмент кишечника укладывается в просвет следующего дистального сегмента. В большинстве случаев инвагинация возникает в илеоцекальной зоне.[Figure caption and citation for the preceding image starts]: Инвагинация: кровеносные сосуды зажимаются между слоями кишечника, что приводит к снижению кровоснабжения, отеку, непроходимости кишечника и гангрене. В конечном итоге может наступить сепсис, шок и смертьСоздано образовательным центром BMJ [Citation ends].
Обычно возникает у младенцев в возрасте 3–12 месяцев. Наибольшее количество случаев регистрируют в возрасте 5–7 месяцев.[8]Jiang J, Jiang B, Parashar U, et al.
 Childhood intussusception: a literature review. PLoS One. 2013;8(7):e68482.
Childhood intussusception: a literature review. PLoS One. 2013;8(7):e68482.
https://journals.plos.org/plosone/article?id=10.1371/journal.pone.0068482http://www.ncbi.nlm.nih.gov/pubmed/23894308?tool=bestpractice.com
У младенцев этой возрастной группы с болью в животе по типу колик, сгибанием нижних конечностей, лихорадкой, сонливостью и рвотой следует подозревать инвагинацию.
У младенцев <2 лет эпизоды инвагинации вероятнее всего вызываются мезентериальной лимфаденопатией на фоне сопутствующего заболевания (например вирусного гастроэнтерита). У старших детей мезентериальная лимфаденопатия также является наиболее вероятной причиной, но следует рассмотреть другую этиологию (например кишечные лимфомы, дивертикул Меккеля). Итак, у детей ≥6 лет с еюно-еюнальной или илео-илеальной инвагинацией следует оценить головку инвагината на злокачественность.
Илео-илеальная инвагинация также может свидетельствовать о пурпуре Шенлейна-Геноха (ПШГ).
 ПШГ — это васкулит, поражающий вены малого диаметра, который в основном возникает у детей <11 лет.
ПШГ — это васкулит, поражающий вены малого диаметра, который в основном возникает у детей <11 лет.
Дивертикул Меккеля
Пальцевидный вырост, расположенный в дистальных отделах подвздошной кишки, отходит от свободного края кишки; обычно на расстоянии 40-60 см от илеоцекального клапана, длиной от 1 до 10 см и шириной 2 см. [Figure caption and citation for the preceding image starts]: Интраоперационное фото дивертикула МеккеляИз коллекции доктора KuoJen Tsao; используется с разрешения [Citation ends].
Большинство пациентов с симптомами — дети до 2 лет.
Распространенность, по оценкам, составляет до 3%.[9]Hansen CC, Søreide K. Systematic review of epidemiology, presentation, and management of Meckel’s diverticulum in the 21st century. Medicine (Baltimore). 2018 Aug;97(35):e12154.
https://journals.lww.com/md-journal/Fulltext/2018/08310/Systematic_review_of_epidemiology,_presentation,.91.aspxhttp://www.
 ncbi.nlm.nih.gov/pubmed/30170459?tool=bestpractice.com
ncbi.nlm.nih.gov/pubmed/30170459?tool=bestpractice.comКишечная непроходимость является общеизвестным осложнением и может наблюдаться примерно у 40% пациентов с дивертикулом Меккеля, имеющих симптомы (согласно некоторым описаниям).[10]Elsayes KM, Menias CO, Harvin HJ, et al. Imaging manifestations of Meckel’s diverticulum. AJR Am J Roentgenol. 2007 Jul;189(1):81-8.
https://www.ajronline.org/doi/full/10.2214/AJR.06.1257http://www.ncbi.nlm.nih.gov/pubmed/17579156?tool=bestpractice.com
[11]Lin XK, Huang XZ, Bao XZ, et al. Clinical characteristics of Meckel diverticulum in children: a retrospective review of a 15-year single-center experience. Medicine (Baltimore). 2017 Aug;96(32):e7760.
https://journals.lww.com/md-journal/Fulltext/2017/08110/Clinical_characteristics_of_Meckel_diverticulum_in.43.aspxhttp://www.ncbi.nlm.nih.gov/pubmed/28796070?tool=bestpractice.com
Мезентериальный аденит
Относится к воспалению брыжеечных лимфатических узлов Этот процесс может быть острым или хроническим.

Его часто путают с другими диагнозами, такими как аппендицит; почти у 23% пациентов, перенесших отрицательную аппендэктомию, был обнаружен неспецифический мезентериальный аденит.[12]Karabulut R, Sonmez K, Turkyilmaz Z, et al. Negative appendectomy experience in children. Ir J Med Sci. 2011 Mar;180(1):55-8.
http://www.ncbi.nlm.nih.gov/pubmed/20658324?tool=bestpractice.comОдно ретроспективное исследование показало, что по сравнению с детьми, страдающими аппендицитом, пациенты с мезентериальным аденитом чаще имеют высокую температуру (выше 39 ℃) и дизурию, и реже страдают мигрирующей болью, рвотой или типичными абдоминальными признаками аппендицита на осмотре.[13]Gross I, Siedner-Weintraub Y, Stibbe S, et al. Characteristics of mesenteric lymphadenitis in comparison with those of acute appendicitis in children. Eur J Pediatr. 2017 Feb;176(2):199-205.
http://www.ncbi.nlm.nih.gov/pubmed/27987102?tool=bestpractice.com
Болезнь Гиршпрунга
Чаще всего диагностируется в течение первого года жизни, но может проявляться позже в детстве; несколько чаще наблюдается у лиц мужского пола.

Врожденное состояние, характеризующееся частичной или полной непроходимостью кишечника, что связано с отсутствием интрамуральных ганглиоцитов. Из-за аганглиоза просвет тонически сокращается, что приводит к функциональной непроходимости. Аганглиозная часть толстого кишечника всегда находится дистально, но длина сегмента варьирует. [Figure caption and citation for the preceding image starts]: Рентгенография брюшной полости новорожденного с патологическим типом стула и запором. Расширение поперечной и нисходящей ободочной кишки свидетельствует о болезни ГиршпрунгаИз коллекции доктора KuoJen Tsao; используется с разрешения [Citation ends].
Может сочетаться с синдромом Дауна и множественной эндокринной неоплазией типа IIА.
Кишечная непроходимость
Непроходимость тонкого или толстого кишечника может иметь различную этиологию и возникать в любом возрасте. Боль в брюшной полости может не возникать, пока непроходимость не прогрессирует до появления избыточного вздутия живота или ишемии кишечника.
 Кишечная непроходимость может имитировать кишечный илеус, при котором обычно не требуется хирургическое вмешательство.
Кишечная непроходимость может имитировать кишечный илеус, при котором обычно не требуется хирургическое вмешательство.Этиологические факторы кишечной непроходимости могут быть врожденными или приобретенными. Врожденные факторы включают атрезии либо стеноз, которые проявляются в периоде новорожденности. Приобретенные причины кишечной непроходимости включают спайки тонкого кишечника, ущемленные грыжи или опухоли.
Врожденные причины:
Атрезия или стеноз двенадцатиперстной кишки могут вызывать полную или частичную непроходимость двенадцатиперстной кишки в результате нарушения реканализации при развитии. Это приводит либо к стенозу с неполной обструкцией просвета двенадцатиперстной кишки (что позволяет проходить определенному, но не всему, количеству газа и жидкости) или к атрезии, когда двенадцатиперстная кишка заканчивается слепо, что приводит к истинной полной непроходимости.
Еюноилеальная атрезия или стеноз – представляют собой полную или частичную непроходимость любой части тощей или подвздошной кишки.
 Хотя это точно неизвестно, считается, что она возникает в результате сосудистого нарушения во время периода развития. При стенозе тощей кишки непрерывность просвета кишечника может сохраниться, однако со сужением просвета и утолщением мышечного слоя. Существует четыре типа атрезии кишечника, и все они приводят к полной непроходимости из-за того, что просвет заканчивается слепо.
Хотя это точно неизвестно, считается, что она возникает в результате сосудистого нарушения во время периода развития. При стенозе тощей кишки непрерывность просвета кишечника может сохраниться, однако со сужением просвета и утолщением мышечного слоя. Существует четыре типа атрезии кишечника, и все они приводят к полной непроходимости из-за того, что просвет заканчивается слепо.Грыжи могут быть внутренними или внешними, врожденными или приобретенными.
Атрезия толстого кишечника представляет собой крайне редкую полную непроходимость любой части толстого кишечника, хотя обычно она возникает в области селезеночного угла. Подобно еюно-илеальной атрезии, считается, что она возникает в результате сосудистого нарушения.[Figure caption and citation for the preceding image starts]: При рентгенографии органов брюшной полости наблюдаются два газовых пузыря, что соответствует об атрезии двенадцатиперстной кишкиИз коллекции доктора KuoJen Tsao; используется с разрешения [Citation ends].

Мекониальный илеус является важной причиной кишечной непроходимости в течение неонатального периода; следует подозревать кистозный фиброз в качестве сопутствующего заболевания. Также могут присутствовать сопутствующие заболевания поджелудочной железы.
Дупликационные кисты чаще всего формируются в тонком кишечнике; они могут становиться головкой инвагината во время заворота кишок и инвагинации, а также вызывать обструкцию. При эктопии слизистой желудка вторично могут возникать дупликационные кисты двенадцатиперстной кишки, язвенная болезнь, кровотечение или перфорация.
Приобретенные причины:
Могут проявляться в любом возрасте.
Опухоли могут находиться в просвете кишечника или располагаться внекишечно.
Грыжи могут быть внутренними или внешними, врожденными или приобретенными. [Figure caption and citation for the preceding image starts]: Ребенок с выпячиванием в правой паховой области, что соответствует ущемленной паховой грыже Отсутствие отека и эритемы кожи, покрывающей образование, не исключает наличие странгуляции тонкого кишечникаИз коллекции доктора KuoJen Tsao; используется с разрешения [Citation ends].

Предыдущее хирургическое вмешательство на органах брюшной полости или воспаление в анамнезе (такие как некротизирующий энтероколит), должны навести на мысль о спаечной непроходимости тонкого кишечника.
Кисты сальника, хотя и редко, но могут проявляться кишечной непроходимостью; на УЗИ их можно спутать с кистами яичника.
У пациентов с кистозным фиброзом частичная кишечная непроходимость иногда может быть отнесена к синдрому дистальной интестинальной обструкции (СДИО), или же быть эквивалентом мекониального илеуса. Эта категория не связана с меконием. Это касается дистальной обструкции тонкого кишечника, вызванной уплотненным содержанием кишечника; она типично возникает у подростков и взрослых, больных кистозным фиброзом.
Заворот кишечника
Может возникнуть в любой возрастной группе, но наиболее распространена у детей младше 1 года; у не менее 60% детей проявляется в возрасте менее 1 месяца.[14]Shalaby MS, Kuti K, Walker G.
 Intestinal malrotation and volvulus in infants and children. BMJ. 2013 Nov 26;347:f6949.
Intestinal malrotation and volvulus in infants and children. BMJ. 2013 Nov 26;347:f6949.
http://www.ncbi.nlm.nih.gov/pubmed/24285798?tool=bestpractice.com
Наиболее распространенным типом является странгуляция средней кишки. Также может возникнуть странгуляция сигмовидной кишки.Зеленая (желчная) рвота является основным симптомом непроходимости двенадцатиперстной кишки на фоне заворота средней кишки.[14]Shalaby MS, Kuti K, Walker G. Intestinal malrotation and volvulus in infants and children. BMJ. 2013 Nov 26;347:f6949.
http://www.ncbi.nlm.nih.gov/pubmed/24285798?tool=bestpractice.comНезавершенный поворот кишечника является термином, который охватывал целый спектр анатомических соотношений в результате незавершенного поворота кишечника во время эмбрионального развития. Заворот всего тонкого кишечника и части толстого кишечника возможен только при наличии мальротации.
При мальротации наиболее существенными патологическими особенностями являются отсутствие фиксации кишечника в забрюшинном пространстве и узкое основание брыжейки средней кишки, что предрасполагает пациентов к завороту средней кишки, который возникает тогда, когда двенадцатиперстная или толстая кишка вращаются вокруг основания брыжейки.

Некротизирующий энтероколит
Заболевание поражает в основном недоношенных новорожденных, особенно тех, которые весят менее 1500 г. Патогенез многофакторный и до конца не ясен, но роль играют ишемия, нарушение реперфузии, а также инфекционные патогены.
Типичными симптомами являются непереносимость питания, вздутие живота и кровавая диарея в возрасте 8–10 дней.[15]Neu J, Walker WA. Necrotizing enterocolitis. N Engl J Med. 2011 Jan 20;364(3):255-64.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3628622/http://www.ncbi.nlm.nih.gov/pubmed/21247316?tool=bestpractice.com
Другие признаки и симптомы включают апноэ, вялость, болезненность брюшной полости, эритему брюшной стенки и брадикардию.
Язвенная болезнь
Язвы желудка и пищевода не являются распространенными в педиатрической популяции.[16]Sullivan PB. Symposium: gastroenterology. Peptic ulcer disease in children. Paediatr Child Health. 2010 Oct;20(10):462-4.

https://www.paediatricsandchildhealthjournal.co.uk/article/S1751-7222(10)00093-4/abstract
Если они возникают, их классифицируют как первичные или вторичные пептические язвы.Первичные язвы возникают без провоцирующих факторов и зачастую расположены в двенадцатиперстной кишке или пилорическом канале. Наиболее часто они возникают у старших детей и подростков с положительным семейным анамнезом. Изредка первичные язвы могут возникать в течение первых месяцев жизни и проявляться кровотечением и возможной перфорацией. Большинство из них расположены в желудке. Первичные язвы могут быть связаны с Helicobacter pylori.
Вторичные язвы обычно связаны со стрессом, ожогами, травмой, инфекцией, гипоксией в неонатальном периоде, хроническим заболеванием и приемом ульцерогенных препаратов или образом жизни (например НПВП, кортикостероиды, курение, употребление кофеина, никотина или алкоголя). Важно лечить состояние, которое может способствовать возникновению заболевания.
 Обострения и ремиссии могут длиться от нескольких недель до месяцев.
Обострения и ремиссии могут длиться от нескольких недель до месяцев.
Воспалительное заболевание кишечника
Эта категория включает язвенный колит и болезнь Крона.
Язвенный колит поражает прямую кишку и распространяется проксимально, а также характеризуется диффузным воспалением слизистой оболочки толстого кишечника и течением с рецидивами и ремиссиями. Язвенный колит редко встречается у лиц моложе 10 лет.
Болезнь Крона может поражать любую часть ЖКТ от ротовой полости до перианальной области. В отличие от язвенного колита, болезнь Крона характеризуется сегментарными поражениями. Трансмуральное воспаление часто приводит к фиброзу, вызывающему кишечную непроходимость. Воспаление также может приводить к образованию свищевых ходов, которые проходят насквозь и пенетрируют серозную оболочку, таким образом вызывая появление перфораций и свищей. Пик проявления заболевания приходится на возрастной промежуток 15–40 лет.
Язвенный колит часто проявляется кровянистой диареей, которая не характерна при болезни Крона.
 Оба заболевания, если они проявляются на поздних стадиях, вызывают спастические боли в животе, анорексию и потерю веса. В зависимости от поражения участка кишечника болезнью Крона она может имитировать другие заболевания, такие как острый аппендицит.
Оба заболевания, если они проявляются на поздних стадиях, вызывают спастические боли в животе, анорексию и потерю веса. В зависимости от поражения участка кишечника болезнью Крона она может имитировать другие заболевания, такие как острый аппендицит.
Целиакия
Системное аутоиммунное заболевание, вызванное пищевыми пептидами глютена, обнаруженного в пшенице, ржи, ячмене и родственных зернах.
Иммунная активация в тонком кишечнике приводит к атрофии ворсинок, гипертрофии кишечных складок и увеличению количества лимфоцитов в эпителии и lamina propria. Локально эти изменения приводят к ЖК симптомам и мальабсорбции.
Целиакия является распространенным заболеванием в США и в Европе. Во многих странах была обнаружена относительно однородная распространенность с общей глобальной серопревалентностью и распространенностью, подтвержденной биопсией, 1,4% и 0,7%, соответственно.[17]Singh P, Arora A, Strand TA, et al. Global prevalence of celiac disease: systematic review and meta-analysis.
 Clin Gastroenterol Hepatol. 2018 Jun;16(6):823-36.e2.
Clin Gastroenterol Hepatol. 2018 Jun;16(6):823-36.e2.
https://www.cghjournal.org/article/S1542-3565(17)30783-8/fulltexthttp://www.ncbi.nlm.nih.gov/pubmed/29551598?tool=bestpractice.com
У пациентов может проявляться рецидивирующая боль в животе, судороги или вздутие.[18]National Institute for Health and Care Excellence. Coeliac disease: recognition, assessment and management. Sep 2015 [internet publication].
https://www.nice.org.uk/guidance/ng20
Другие общие симптомы охватывают вздутие живота и диарею. Герпетиформный дерматоз, характерная сыпь с сильным зудом, поражающая поверхности разгибателей конечностей, почти всегда возникает в сочетании с целиакией.
Желчнокаменная болезнь/холецистит
Желчнокаменную болезнь описывают как наличие камней в желчном пузыре (обычно бессимптомных или найденных случайно). Желчная колика соответствует классическому описанию интермиттирующей, рецидивирующей боли в правом верхнем квадранте (ПВК), которая прекращается без вмешательства.
 Обычно она вызвана интермиттирующей обструкцией протока желчного пузыря вследствие холелитиаза и сокращения расширенного желчного пузыря.[Figure caption and citation for the preceding image starts]: Ультразвуковое исследование желчного пузыря, демонстрирующее холелитиаз с характерным затемнениемИз коллекции доктора KuoJen Tsao; используется с разрешения [Citation ends].[Figure caption and citation for the preceding image starts]: Рентгенография органов брюшной полости с наличием затемнений в правом верхнем квадранте, соответствующих камням в желчном пузыреИз коллекции доктора KuoJen Tsao; используется с разрешения [Citation ends].
Обычно она вызвана интермиттирующей обструкцией протока желчного пузыря вследствие холелитиаза и сокращения расширенного желчного пузыря.[Figure caption and citation for the preceding image starts]: Ультразвуковое исследование желчного пузыря, демонстрирующее холелитиаз с характерным затемнениемИз коллекции доктора KuoJen Tsao; используется с разрешения [Citation ends].[Figure caption and citation for the preceding image starts]: Рентгенография органов брюшной полости с наличием затемнений в правом верхнем квадранте, соответствующих камням в желчном пузыреИз коллекции доктора KuoJen Tsao; используется с разрешения [Citation ends].Холецистит соответствует воспалению желчного пузыря, спровоцированного обструкцией выхода желчи из протока желчного пузыря. Обычно симптомы не проходят спонтанно, а при проведении диагностической визуализации наблюдаются специфические признаки. Холецистит может быть без камней или может быть калькулезным (с наличием камней).
 Термин холедохолитиаз описывает наличие желчного камня (камней) в общем желчевыводящем протоке.
Термин холедохолитиаз описывает наличие желчного камня (камней) в общем желчевыводящем протоке.
Дискинезия желчевыводящих путей
Характеризуется симптомами желчной колики (интермиттирующая, рецидивирующая боль в правом верхнем квадранте (ПВК), которая прекращается без вмешательства) при отсутствии подтверждения наличия камней в желчном пузыре; диагноз следует подозревать у лиц с симптомами, свидетельствующими о желчной колике, но с отрицательными данными лабораторных исследований и УЗИ во время обследования на предмет симптоматического холелитиаза.
Вызвана аномальным или нарушенным сокращением желчного пузыря, что приводит к желчной колике. Пациенты часто проходят всестороннее клиническое обследование до того, как им будет установлен этот диагноз; возрастание выявления и исследования этого заболевания привело к более частому установлению диагноза у детей.
Вирусный гепатит
Вирусные гепатиты включают A, B, C, D, и E.

Вирус гепатита А остается важным этиологическим фактором развития острого вирусного гепатита и желтухи, особенно в развивающихся странах, у путешественников в эти страны и при спорадических пищевых вспышках в развитых странах.
Вирус гепатита В часто вызывает острый гепатит и является наиболее распространенной причиной хронического гепатита в странах Африки и Дальнего Востока.
Вирус гепатита С (ВГС) – это ведущая причина хронического вирусного гепатита в развитых странах.
Вирус гепатита D является дефектным вирусом, который требует наличия вируса гепатита В для того, чтобы вызвать заболевание с клиническими проявлениями.
Вирус гепатита Е вызывает высокую смертность в развивающихся странах, особенно среди беременных женщин.
Острый панкреатит
Означает воспаление поджелудочной железы; не обязательно означает наличие инфекции.
Панкреатит у детей часто возникает из-за лекарственных препаратов, инфекции, анатомических аномалий или травм.
 [19]Suzuki M, Sai JK, Shimizu T. Acute pancreatitis in children and adolescents. World J Gastrointest Pathophysiol. 2014 Nov 15;5(4):416-26.
[19]Suzuki M, Sai JK, Shimizu T. Acute pancreatitis in children and adolescents. World J Gastrointest Pathophysiol. 2014 Nov 15;5(4):416-26.
https://www.wjgnet.com/2150-5330/full/v5/i4/416.htmhttp://www.ncbi.nlm.nih.gov/pubmed/25400985?tool=bestpractice.com
Кортикостероиды, адренокортикотропные гормоны, контрацептивы, содержащие эстрогены, адренокортикотропные, аспарагиназа, тетрациклин, хлоротиаз, вальпроевая кислота могут вызывать панкреатит. Врожденные причины охватывают кисту общего желчного протока, которая приводит к аномальному дренажу панкреатического секрета и желчи и разделение поджелудочной железы. Инфекционные причины охватывают паротит и инфекционный мононуклеоз.Чрезмерное потребление алкоголя и камни в желчном пузыре являются наиболее частыми причинами панкреатита у взрослых, данные причины относительно менее распространены среди детей, хотя и могут наблюдаться. Панкреатит в детском возрасте бывает редко, но возрастание популяции детей с камнями в желчном пузыре вероятно приведет к возрастанию его частоты в будущем.
 [Figure caption and citation for the preceding image starts]: КТ девочки подросткового возраста с болью в мезогастральном участке в результате билиарного панкреатита. Значительное скопление жидкости в области ложа поджелудочной железы (белая стрелка) и отсутствие контрастирования поджелудочной железы свидетельствует о колликвационном некрозе поджелудочной железыИз коллекции доктора KuoJen Tsao; используется с разрешения [Citation ends].
[Figure caption and citation for the preceding image starts]: КТ девочки подросткового возраста с болью в мезогастральном участке в результате билиарного панкреатита. Значительное скопление жидкости в области ложа поджелудочной железы (белая стрелка) и отсутствие контрастирования поджелудочной железы свидетельствует о колликвационном некрозе поджелудочной железыИз коллекции доктора KuoJen Tsao; используется с разрешения [Citation ends].
Инфаркт и кисты селезенки
Кисты классифицируют на первичные и вторичные (приобретенные). Первичные кисты обычно врожденные и имеют настоящую эпителиальную выстилку. Восемьдесят процентов кист селезенки — это псевдокисты, связанные с инфекцией, инфарктом или травмой.[20]Burgener FA, Meyers SP, Tan RK, et al. Differential diagnosis in magnetic resonance imaging. New York: Thieme; 2002: 530. Большинство кист диагностируется случайно, хотя некоторые пациенты жалуются на тупую боль в левой части живота. У педиатрических пациентов наиболее распространенными новообразованиями селезенки являются врожденные и/или приобретенные кисты.
 [21]Aslam S, Sohaib A, Reznek RH. Reticuloendothelial disorders: the spleen. In: Adam A, Dixon A, eds. Grainger and Allison’s Diagnostic radiology. 5th ed. Philadelphia: Churchill Livingstone; 2008: 1759-70.[Figure caption and citation for the preceding image starts]: КТ демонстрирует кисты селезенки, наполненные жидкостьюИз коллекции доктора KuoJen Tsao; используется с разрешения [Citation ends].[Figure caption and citation for the preceding image starts]: Интраоперационное фото большой кисты селезенкиИз коллекции доктора KuoJen Tsao; используется с разрешения [Citation ends].
[21]Aslam S, Sohaib A, Reznek RH. Reticuloendothelial disorders: the spleen. In: Adam A, Dixon A, eds. Grainger and Allison’s Diagnostic radiology. 5th ed. Philadelphia: Churchill Livingstone; 2008: 1759-70.[Figure caption and citation for the preceding image starts]: КТ демонстрирует кисты селезенки, наполненные жидкостьюИз коллекции доктора KuoJen Tsao; используется с разрешения [Citation ends].[Figure caption and citation for the preceding image starts]: Интраоперационное фото большой кисты селезенкиИз коллекции доктора KuoJen Tsao; используется с разрешения [Citation ends].Инфаркт селезенки возникает при окклюзии кровеносных сосудов селезенки. Он может поражать целый орган или только часть селезенки, в зависимости от кровеносных сосудов, которые поражены. Частоту инфаркта селезенки оценить трудно.
Травма живота
Многоцентровое перспективное исследование показало, что на травмы живота приходилось 3% госпитализаций в педиатрические травматологические отделения.
 [22]Bradshaw CJ, Bandi AS, Muktar Z, et al. International study of the epidemiology of paediatric trauma: PAPSA Research Study. World J Surg. 2018 Jun;42(6):1885-94.
[22]Bradshaw CJ, Bandi AS, Muktar Z, et al. International study of the epidemiology of paediatric trauma: PAPSA Research Study. World J Surg. 2018 Jun;42(6):1885-94.
https://link.springer.com/article/10.1007%2Fs00268-017-4396-6http://www.ncbi.nlm.nih.gov/pubmed/29282513?tool=bestpractice.com
Они обычно классифицируются как проникающие или тупые. Следует всегда подозревать закрытую тупую травму живота в условиях нечеткого или противоречивого анамнеза. Печень, селезенка и почки являются органами брюшной полости, которые чаще всего повреждаются при тупой травме. Большинство случаев тупой травмы печени и селезенки лечат консервативно.
Важно исключить повреждение двенадцатиперстной кишки и/или поджелудочной железы при травмах велосипедиста и/или прямом ударе в живот. Повреждение полых органов (например желудка и кишечника) более распространено при проникающей травме.
Важно учитывать возможность насилия над детьми/преднамеренную травму (например, удар в живот).

Мочеполовой
Инфекция мочевыводящих путей (ИМП)
Инфекция может возникнуть на любом участке мочевыводящих путей, включая уретру, мочевой пузырь, мочеточники, а также в почках. Диагностика и лечение чрезвычайно важны, чтобы предотвратить потенциальные отсроченные побочные эффекты, включая фиброз почек или мочевых путей и гипертензию.
Показатели истинной частоты ИМП зависят от показателей диагностики и исследования. ИМП чаще всего поражает девочек. ИМП поражают примерно 4% и 10% детей в возрасте 1 и 6 лет соответственно.[23]Ladomenou F, Bitsori M, Galanakis E. Incidence and morbidity of urinary tract infection in a prospective cohort of children. Acta Paediatr. 2015 Jul;104(7):e324-9.
http://www.ncbi.nlm.nih.gov/pubmed/25736706?tool=bestpractice.comНаиболее частая причина – бактериальные инфекции, в частности инфекция, вызванная Escherichia coli.
Первичная дисменорея
Дисменорея, или болезненная менструация, является одним из наиболее распространенных гинекологических заболеваний, поражающих женщин репродуктивного возраста.
 [24]De Sanctis V, Soliman A, Bernasconi S, et al. Primary dysmenorrhea in adolescents: prevalence, impact and recent knowledge. Pediatr Endocrinol Rev. 2015 Dec;13(2):512-20.
[24]De Sanctis V, Soliman A, Bernasconi S, et al. Primary dysmenorrhea in adolescents: prevalence, impact and recent knowledge. Pediatr Endocrinol Rev. 2015 Dec;13(2):512-20.
http://www.ncbi.nlm.nih.gov/pubmed/26841639?tool=bestpractice.comПервичная дисменорея характеризуется менструальной болью при отсутствии патологии тазовых органов.
Нефролитиаз (мочекаменная болезнь)
Означает наличие камней, которые могут находиться в любой области мочеполового тракта; чаще всего камни обнаруживают в почках, затем в мочевом пузыре и мочеточниках.
У большинства пациентов есть провоцирующий фактор, такой как семейный анамнез нефролитиаза, диета высокого риска (например, повышенное потребление оксалатов), или хроническое заболевание (например, почечный канальциевый ацидоз).
Камни менее 5 мм в диаметре обычно выходят спонтанно.
Перекрут яичка
Неотложное состояние в урологии вызывает перекрут яичка вокруг семенного канатика, что приводит к сжатию кровеносных сосудов и ишемии, зависящей от времени, и/или некрозу тканей яичка.
 [25]Sharp VJ, Kieran K, Arlen AM. Testicular torsion: diagnosis, evaluation, and management. Am Fam Physician. 2013 Dec 15;88(12):835-40.
[25]Sharp VJ, Kieran K, Arlen AM. Testicular torsion: diagnosis, evaluation, and management. Am Fam Physician. 2013 Dec 15;88(12):835-40.
https://www.aafp.org/afp/2013/1215/p835.htmlhttp://www.ncbi.nlm.nih.gov/pubmed/24364548?tool=bestpractice.com
[Figure caption and citation for the preceding image starts]: Мальчик с болью в правом яичке. Яичко отекшее, болезненное и эритематозное в результате перекрута гидатид яичка. Клинические признаки и симптомы напоминают проявления перекрута яичкаИз коллекции доктора KuoJen Tsao; используется с разрешения [Citation ends].[Figure caption and citation for the preceding image starts]: Мальчик с отеком, болезненностью и покраснением левого яичка. Яичко является втянутым, что свидетельствует о перекруте яичкаИз коллекции доктора KuoJen Tsao; используется с разрешения [Citation ends].[Figure caption and citation for the preceding image starts]: Перекрут гидатид яичка, который привел к острому инфарктуИз коллекции доктора KuoJen Tsao; используется с разрешения [Citation ends].
Имеет бимодальное распределение с экстравагинальным перекрутом, поражающим новорожденных в перинатальном периоде, и интравагинальным перекрутом, поражающим мужчин любого возраста, но чаще всего подростков.[25]Sharp VJ, Kieran K, Arlen AM. Testicular torsion: diagnosis, evaluation, and management. Am Fam Physician. 2013 Dec 15;88(12):835-40.
https://www.aafp.org/afp/2013/1215/p835.htmlhttp://www.ncbi.nlm.nih.gov/pubmed/24364548?tool=bestpractice.com
Боль от перекрута придатка яичка может развиваться более постепенно (в течение дней или недель) и часто точечная (верхний полюс яичек). Кроме того, системные симптомы, такие как тошнота и рвота, обычно отсутствуют.
Разрыв кисты яичника
Разрыв кисты яичника является редким и может возникать совместно с перекрутом яичника.
Симптомы обычно возникают перед ожидаемой овуляцией и могут напоминать симптомы разрыва при внематочной беременности. Боль возникает в результате локального перитонита на фоне кровоизлияния.
 [26]Katz VL. Benign gynecologic lesions: vulva, vagina, cervix, uterus, oviduct, ovary. In: Katz VL, Lentz GM, Lobo RA, et al., eds. Comprehensive gynecology. Philadelphia: Mosby; 2007: Chap. 18.[27]Boyle KJ, Torrealday S. Benign gynecologic conditions. Surg Clin North Am. 2008 Apr;88(2):245-64.
[26]Katz VL. Benign gynecologic lesions: vulva, vagina, cervix, uterus, oviduct, ovary. In: Katz VL, Lentz GM, Lobo RA, et al., eds. Comprehensive gynecology. Philadelphia: Mosby; 2007: Chap. 18.[27]Boyle KJ, Torrealday S. Benign gynecologic conditions. Surg Clin North Am. 2008 Apr;88(2):245-64.
http://www.ncbi.nlm.nih.gov/pubmed/18381112?tool=bestpractice.com
[28]Schultz KA, Ness KK, Nagarajan R, et al. Adnexal masses in infancy and childhood. Clin Obstet Gynecol. 2006 Sep;49(3):464-79.
http://www.ncbi.nlm.nih.gov/pubmed/16885654?tool=bestpractice.com
Перекрут яичника
Хотя он может наблюдаться у женщин любого возраста, чаще всего возникает в раннем репродуктивном возрасте.[29]Emeksiz HC, Derinöz O, Akkoyun EB, et al. Age-specific frequencies and characteristics of ovarian cysts in children and adolescents. J Clin Res Pediatr Endocrinol. 2017 Mar 1;9(1):58-62.
http://cms.galenos.com.tr/Uploads/Article_15636/58-62.pdfhttp://www.ncbi.nlm.nih.gov/pubmed/28044991?tool=bestpractice.com
У детей заворот яичника нередко связан с опухолью яичника, чаще всего тератомой.
Вращение или перекрут яичника нарушает приток артериальной крови и венозный отток, приводя к ишемии, которая при отсутствии безотлагательно предоставленной помощи может повлиять на жизнеспособность яичника. [Figure caption and citation for the preceding image starts]: Интраоперационное фото новообразования яичника, которое является перекрутом яичникаИз коллекции доктора KuoJen Tsao; используется с разрешения [Citation ends].[Figure caption and citation for the preceding image starts]: КТ девочки с признаками перекрута яичника. Большое кистозное поражение полости малого таза, содержащее кальцификаты (белая стрелка) и соответствующее тератоме или дермоидной кистеИз коллекции доктора KuoJen Tsao; используется с разрешения [Citation ends].
Воспалительные заболевания органов малого таза (ВЗОМТ)
Представляют собой ряд инфекций верхних половых путей, включая любую комбинацию эндометрита, сальпингита, пиосальпинкса, тубоовариального абсцесса и тазового перитонита; обычно вызванных Neisseria gonorrhoeae или Chlamydia trachomatis, и реже – нормальной микрофлорой влагалища, в том числе стрептококками, анаэробами и кишечными грамотрицательными палочками.
У подростков более высокий риск развития ВЗОМТ по сравнению со старшими женщинами.[30]Trent M. Pelvic inflammatory disease. Pediatr Rev. 2013 Apr;34(4):163-72.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4530285/http://www.ncbi.nlm.nih.gov/pubmed/23547062?tool=bestpractice.com
Инфекции, передающиеся половым путем, являются ключевым фактором риска.ВЗОМТ у детей младшего возраста должны побуждать к проведению обследования на предмет возможного полового насилия, поскольку ВЗОМТ крайне редко возникают при отсутствии половой активности.
Осложнения во время беременности
Выкидыш и эктопическую беременность следует подозревать у любой женщины репродуктивного возраста с болью в нижней части брюшной полости, аменореей и влагалищным кровотечением.
Выкидыш определяют как самопроизвольное спонтанное прекращение беременности до 22 полных недель.[31]WHO Department of Reproductive Health and Research. Vaginal bleeding in early pregnancy. Managing complications in pregnancy and childbirth: a guide for midwives and doctors. 2003:S-7.
https://apps.who.int/iris/bitstream/handle/10665/43972/9241545879_eng.pdf
Большинство беспричинных выкидышей происходят в первом триместре.[32]American College of Obstetrics and Gynaecology. Early pregnancy loss. Practice bulletin 200. Nov 2018 [internet publication].
https://www.acog.org/clinical/clinical-guidance/practice-bulletin/articles/2018/11/early-pregnancy-lossЭктопическая беременность происходит, когда оплодотворенная яйцеклетка имплантируется и созревает вне полости матки, с наиболее типичным расположением в фаллопиевой трубе (97%), затем в яичнике (3,2%) и в брюшной полости (1,3%).[33]Bouyer J, Coste J, Fernandez H, et al. Sites of ectopic pregnancy: a 10 year population-based study of 1800 cases. Hum Reprod. 2002 Dec;17(12):3224-30.
https://academic.oup.com/humrep/article/17/12/3224/569616http://www.ncbi.nlm.nih.gov/pubmed/12456628?tool=bestpractice.com
Использование оральных контрацептивов до 16 лет связано с повышенным риском эктопической беременности.[34]Gaskins AJ, Missmer SA, Rich-Edwards JW, et al. Demographic, lifestyle, and reproductive risk factors for ectopic pregnancy. Fertil Steril. 2018 Dec;110(7):1328-37.
https://www.fertstert.org/article/S0015-0282(18)31831-4/fulltexthttp://www.ncbi.nlm.nih.gov/pubmed/30503132?tool=bestpractice.com
Классически проявляется болью в нижней части живота, аменореей и вагинальным кровотечением. Кровотечение в результате прерывания внематочной беременности может привести к летальному исходу.
Легочные
Первичные респираторные заболевания, такие как пневмония или эмпиема, в педиатрической популяции могут проявляться болью в брюшной полости. Рецидивная пневмония у детей обычно является результатом особой восприимчивости, такой как расстройства иммунитета и функций лейкоцитов, функции реснитчатого эпителия, анатомических аномалий или специфических генетических расстройств, таких как кистозный фиброз.[35]Sectish TC, Prober CG. Pneumonia. In: Behrman RE, Kliegman RM, Jenson HB, eds. Nelson textbook of pediatrics. 18th ed. Philadelphia: WB Saunders; 2007: 1795-800.
Функциональная боль в брюшной полости
Функциональную боль в брюшной полости также называют неспецифической болью в брюшной полости; боль обычно хроническая или рецидивирующая. Висцеральная гипералгезия – конечный результат сенсибилизации медицинских и психосоциальных событий на фоне генетической предрасположенности.[36]Hyams JS, Di Lorenzo C, Saps M, et al. Childhood functional gastrointestinal disorders: child/adolescent. Gastroenterology. 2016 May;150(6):P1456-68.e2.
http://www.ncbi.nlm.nih.gov/pubmed/27144632?tool=bestpractice.com
Функциональные боли в животе классифицируются по IV римским критериям, которые описывают функциональную диспепсию, синдром раздраженного кишечника, абдоминальную мигрень и функциональную боль в животе, и никак иначе.[36]Hyams JS, Di Lorenzo C, Saps M, et al. Childhood functional gastrointestinal disorders: child/adolescent. Gastroenterology. 2016 May;150(6):P1456-68.e2.
http://www.ncbi.nlm.nih.gov/pubmed/27144632?tool=bestpractice.com
[37]Drossman DA, Chang L, Chey WD, et al. Rome IV: functional gastrointestinal disorders, disorders of gut-brain interaction. 4th ed. Raleigh, NC: Rome Foundation; 2017.
Обычно страдают дети в возрасте от 5 до 14 лет.
Оценки распространенности колеблются от 10 до 30% в образцах школьников, а в некоторых гастроэнтерологических клиниках – до 87%.[38]Boronat AC, Ferreira-Maia AP, Matijasevich A, et al. Epidemiology of functional gastrointestinal disorders in children and adolescents: a systematic review. World J Gastroenterol. 2017 Jun 7;23(21):3915-27.
https://www.wjgnet.com/1007-9327/full/v23/i21/3915.htmhttp://www.ncbi.nlm.nih.gov/pubmed/28638232?tool=bestpractice.com
Типичным является семейный анамнез функционального расстройства (синдром раздраженного кишечника, психическое заболевание, мигрень, тревожное состояние).
Уточнение типа функционального расстройства является важным фактором для определения методов лечения, которые с наибольшей вероятностью улучшат симптомы.
Функциональная диспепсия
Как один или несколько из следующих беспокоящих по крайней мере 4 дня в месяц симптомов определены: сытость после еды, чувство быстрого насыщения, боль в эпигастрии либо жжение, не связанные с дефекацией. После соответствующего обследования симптомы не могут быть полностью объяснены другим заболеванием.[36]Hyams JS, Di Lorenzo C, Saps M, et al. Childhood functional gastrointestinal disorders: child/adolescent. Gastroenterology. 2016 May;150(6):P1456-68.e2.
http://www.ncbi.nlm.nih.gov/pubmed/27144632?tool=bestpractice.com
Синдром раздраженного кишечника
Необходимо выполнить три критерия за 2 месяца до установления диагноза:[36]Hyams JS, Di Lorenzo C, Saps M, et al. Childhood functional gastrointestinal disorders: child/adolescent. Gastroenterology. 2016 May;150(6):P1456-68.e2.
http://www.ncbi.nlm.nih.gov/pubmed/27144632?tool=bestpractice.com
Боли в брюшной полости не менее 4 дней в месяц, связанные с одним или несколькими из следующих состояний:
Относящиеся к дефекации
Изменение частоты стула
Изменение формы стула.
У детей с запором боль не проходит после окончания запора.
После соответствующего обследования симптомы не могут быть полностью объяснены другим заболеванием.
Абдоминальная мигрень
Все следующие критерии должны быть выполнены не менее чем за 6 месяцев до установления диагноза и не менее двух раз:[36]Hyams JS, Di Lorenzo C, Saps M, et al. Childhood functional gastrointestinal disorders: child/adolescent. Gastroenterology. 2016 May;150(6):P1456-68.e2.
http://www.ncbi.nlm.nih.gov/pubmed/27144632?tool=bestpractice.com
Появляющиеся приступы интенсивной острой околопупочной, средней или диффузной боли в животе продолжительностью не менее 1 часа. Боль в брюшной полости должна быть самым сильным и беспокоящим симптомом.
Эпизоды, которые отделяют недели или месяцы.
Боль делает человека нетрудоспособным и мешает нормальной деятельности.
Стереотипный образец и симптомы у человека.
Боль связана с 2-мя и более из следующих показателей:
Анорексия
тошнота
Рвота
Головная боль
Фотофобия
Бледность
После соответствующего обследования симптомы не могут быть полностью объяснены другим заболеванием.
Синдром функциональной боли в брюшной полости – иные подходы не указаны
Необходимо выполнить три диагностических критерия как минимум четыре раз в месяц за 2 месяца до постановки диагноза:[36]Hyams JS, Di Lorenzo C, Saps M, et al. Childhood functional gastrointestinal disorders: child/adolescent. Gastroenterology. 2016 May;150(6):P1456-68.e2.
http://www.ncbi.nlm.nih.gov/pubmed/27144632?tool=bestpractice.com
Эпизодическая или постоянная боль в брюшной полости, которая возникает не только во время физиологических процессов (например, еда, менструация).
Недостаточные критерии для диагностики синдрома раздраженного кишечника, функциональной диспепсии либо брюшной мигрени
После соответствующего обследования симптомы не могут быть полностью объяснены другим заболеванием.
Признаки тревоги у детей с хронической болью в брюшной полости, которые могут указывать на органическую или связанную с перистальтикой, а не на функциональную причину, включают:[36]Hyams JS, Di Lorenzo C, Saps M, et al. Childhood functional gastrointestinal disorders: child/adolescent. Gastroenterology. 2016 May;150(6):P1456-68.e2.
http://www.ncbi.nlm.nih.gov/pubmed/27144632?tool=bestpractice.com
Воспалительное заболевание кишечника в семейном анамнезе, целиакия либо язвенной болезнь
Постоянная боль в правом верхнем или правом нижнем квадранте
Дисфагия
Одинофагия
Персистирующая рвота
Желудочно-кишечное кровотечение
Ночная диарея
Артрит
Периректальная болезнь
Непроизвольная потеря веса
Замедление линейного роста
Задержка полового созревания
Необъяснимая лихорадка.
«Малолетняя» беременность
В приемное отделение 1-го родильного дома Минска поступила пациентка. Вместе с предметами личной гигиены, которые требовались для госпитализации, она взяла с собой… книжку-раскраску и карандаши. Роженице всего 14 лет…
37-я неделя гестации. Родительница пациентки была шокирована «интересным положением» дочери. Выросший живот она сочла опухолью…
У 2,7% белорусских женщин первые роды проходят в 14–19 лет. И только каждая четвертая из юных будущих мам становится на учет в женскую консультацию до 12 недель. Остальных чаще всего уже со схватками привозит в роддом скорая помощь. Врач-акушер-гинеколог, аспирант кафедры акушерства и гинекологии БГМУ Елена Карпова рассказывает о проблеме ранней беременности.
Кто они? Социальный портрет
Можно выделить 4 основные группы беременных подростков.
1-я — замужние юные мамы, которые вынашивают желанного ребенка при поддержке родителей.
Представительницы 2-й — из полных, внешне благополучных семей с хорошим достатком, где есть психологический конфликт. В погоне за материальными благами и высоким социальным положением родители либо игнорируют интересы и проблемы дочери, либо сводят воспитание к гиперопеке. Раннее начало половой жизни — сознательная попытка вырваться из пут чрезмерного внимания и контроля, протест непониманию родителей. Наследницы (чаще они не замужем) хотят оставить ребенка назло «предкам», доказать, что из них получится другая мама — способная создать по-настоящему теплую и искреннюю атмосферу в семье.
3-я группа (самая распространенная) — подростки из неполных или неблагополучных семей с невысоким уровнем достатка, социального статуса и образования. Такие подростки, как правило, учатся в профессиональных лицеях, трудятся в сфере торговле, а чаще нигде не учатся и не работают. Они с легкостью меняют половых партнеров, мало осведомлены в вопросах предохранения и элементарных норм гигиены, и беременность для них в большинстве случаев нежеланная.
4-я категория — жертвы случайного полового акта или насилия. Для таких беременность — психологическая травма, трагедия, сопровождается тяжелой депрессией с попытками самоубийства. За советом к медикам обращаются поздно, а после родов часто отказываются от детей. Врачи отмечают, что часто мамы юных рожениц тоже родили их в очень молодом возрасте.
Как реагируют подростки на беременность
Большинство желают ее прервать. Среди тех, кому меньше 14 лет, таких 88%, среди 15–19-летних — 51,3%. Впоследствии аборт негативно отражается на репродуктивном здоровье. Более 70% перенесших его затем страдают воспалительными заболеваниями половой сферы, эндокринными нарушениями, невынашиванием беременности, бесплодием.
Что происходит в организме несовершеннолетней роженицы
Выносить здорового ребенка способна женщина, достигшая биологической (анатомической, физиологической) половой зрелости. Не менее важны социальная, эмоциональная и психологическая зрелость. А юной маме всего этого недостает.
Беременность в подростковом возрасте — это большое количество осложнений. Самые частые — анемия, угроза невынашивания, поздний гестоз, хроническая фетоплацентарная недостаточность, задержка внутриутробного развития плода.
Когда беременность прерывается
Наиболее распространенное медицинское показание у подростков — физиологическая неразвитость, острые и хронические инфекционные, а также онкозаболевания, наследственные недуги, акушерские осложнения.
Но решение должно быть строго индивидуальным. Стереотипные выводы недопустимы. Определяющие критерии — возраст будущей мамы и срок беременности. Бывают ситуации, особенно во 2-м триместре, когда риск, связанный с прерыванием, превышает ущерб здоровью от нагрузки, обусловленной вынашиванием плода и родами.
Какие трудности ожидают юную маму
Прежде всего психологические. Большинство беременных подростков пребывают в тяжелом стрессе. Это значительно усугубляет любые негативные процессы в организме. Чувство стыда, страх огласки, реакции родителей и негативного общественного мнения приводят к тому, что юные женщины до последнего момента стараются сами изменить ситуацию: пробуют разные способы прерывания нежелательной беременности, пользуясь советами «опытных» сверстниц. Многие не находят поддержки среди близких, им тяжело учиться. Акушеру-гинекологу чрезвычайно важно поддержать их морально и обязательно направить к психологу.
Каким малыш родится
Многие беременные подростки не наблюдаются в женской консультации, а во время родов и после обнаруживается «букет» проблем. У детей часто находят врожденные инфекции, они нуждаются в переводе на второй этап выхаживания. У несовершеннолетних мам высок риск невротических послеродовых депрессий. Это усугубляется тем, что отец ребенка не поддерживает отношений с юной мамой, а воспитание и содержание малыша ложится на плечи бабушек и дедушек. Как показали наши исследования, дети 1-го года жизни, рожденные от матерей-подростков, отстают в физическом и нервно-психическом развитии. Однако все можно наверстать при надежной психологической поддержке, нормальной атмосфере в семье, адекватном уходе за ребенком и качественной медпомощи.
Подходы к несовершеннолетней маме
Ранняя беременность — свидетельство серьезных проблем в семейных взаимоотношениях, недостатка здоровой опеки и контроля родителей, отсутствия интереса к нуждам и трудностям дочерей.
Главное условие предупреждения негативных последствий для юной мамы и плода — раннее выявление беременности. Следует улучшить качество профосмотров в школах, ссузах и вузах. Учитывая высокий процент осложненного течения беременности у первородящих несовершеннолетних, следует разработать научно обоснованную комплексную систему медицинских и социальных мер по оптимизации ведения ювенильной беременности.
Первый шаг уже сделан — полгода назад Минздравом утверждена инструкция «Алгоритм ведения ювенильной беременности на амбулаторно-поликлиническом этапе»
Елена Клещёнок
Медицинский вестник, 12 декабря 2012
Поделитесь
Гинеколог: беременность и путешествие | ЗДОРОВЬЕ
В Хабаровском крае сезон отпусков в самом разгаре. Не смотря на то, что жителей нашего региона всячески пытаются завлечь местными красотами, всё же, по мнению земляков, без тёплого моря отдых никогда не бывает полноценным. Даже беременность порой не останавливает женщину отправиться в путь, к заветному солнцу и солёной воде, иногда неблизкий.
Наталья Пшеничнова Фото: АиФ
О том, как не потерять долгожданного малыша в дороге и в каких случаях будущей маме лучше вовсе остаться дома, «АиФ-Дальинформ» рассказывает Наталья Пшеничнова, врач акушер-гинеколог, в том числе в детском и подростковом периоде, в гинекологической эндокринологии, высшей квалификации.
Всё равно нельзя
О. А., «АиФ-Дальинформ»: — Наталья Юрьевна, можно ли будущей маме загорать и купаться в море?
Н.П.: — Безусловно, беременным женщинам можно загорать и плавать. Только находиться на солнце нужно до 10 часов утра или после 16 часов. А в воде — если её температура не ниже 23 градусов.
— На каком сроке беременности лучше планировать отпуск?
— К сожалению, в том числе и среди моих пациенток, наметилась тенденция: даже со сложными беременностями или долгое время вовсе их не имеющими, как только мы добиваемся положительных результатов, женщины первым делом спрашивают: могу ли я полететь в отпуск? Мне всегда хочется спросить: почему нужно это делать именно сейчас? Почему именно на первой стадии долгожданной беременности, и не куда-то поблизости, а именно в экзотические страны?!
Мамочки, дорогие, это тот случай, если очень хочется и нельзя, то всё равно нельзя!
В путешествиях нужно ограничить себя как минимум до 14 недель. На раннем периоде беременности нет противопоказаний абсолютных, только относительные – нужно смотреть по состоянию конкретной женщины. Чаще всего в нашей стране женщины встают на учёт к гинекологу после 12 недель, хоть государство сейчас и даёт дотации при раннем обращении к специалисту. Поэтому первый триместр беременности женщина остаётся безучётной, и в этом случае риск ложится на плечи будущей мамы.
Первый триместр вообще самый ответственный. От того, как он пройдёт, зависит вся беременность. Именно в этот период идёт имплантация плодного яйца. Если при этом накладываются дополнительные нагрузки: перепады атмосферного давления, радиоизлучения, перегрев или переохлаждение организма женщины, то всё может осложниться преждевременной отслойкой плаценты и кровотечением.
В первые12 недель у плода идёт закладка всех основных органов, сердечно-сосудистой системы, формирование мозга. Неблагоприятные факторы могут сыграть плохую роль в развитии будущего ребёнка. Может появиться синдром задержки развития плода, недонашивание беременности.
Опасная тряска
— При первом скрининговом УЗИ беременной, который делается с 10 до 14 недели, становится видно, в каком состоянии находится плод. Если плацента нормально расположена, нет признаков её отслойки, срок соответствует беременности, нет кист яичников, тогда путешествие возможно до 28-й недели.
— Почему нельзя совершать перелёты после 28 недель беременности?
— После 28-й недели перелёты невозможны априори. Крайне высоки риски преждевременных родов, а также перинатальной и материнской смертности. То есть преждевременные роды на борту самолёта могут закончиться смертью либо матери, либо ребёнка.
Подобные роды могут начаться и в поезде, при бесконечной тряске. За 10 часов до Владивостока на любой полке — хоть на верхней, хоть на нижней, даже у небеременных мозги отлетают. А представьте, что происходит с плодом…
Помню, у меня была пациентка, которая на 24-й неделе поехала поездом из Советской Гавани в Хабаровск. У неё было полное предлежание плаценты, это когда плацента полностью перекрывает внутренний зев шейки матки. По пути следования у женщины началось кровотечение, а акушерские кровотечения самые массивные, и ничего с этим сделать в пути нельзя, только в стационаре. По приезду в Хабаровск, уже погибший плод вместе с маткой пришлось удалить.
Во время путешествия на автомобиле тоже всё может быть. Исход во многом зависит от качества автодороги.
Отпуск или малыш?
— Предположим, врач всё-таки разрешил беременной путешествие. Как вести себя женщине, чтобы не повредить своему малышу?
— В автомобиле беременная должна сидеть только на заднем сиденье, пристёгнутая ремнём безопасности с адаптером, чтобы он (ремень) не перетягивал живот в месте расположения матки. Остановки должны быть каждые два часа, чтобы сходить в туалет — терпеть ни в коем случае нельзя. При этом нужно пить и есть как положено. Во время остановок нужна лёгкая ходьба, чтобы не затекали ноги. В поезде предпочтительней нижняя полка и в купейном вагоне, а не общего пользования. Там меньше инфекционная нагрузка.
Обязательно в путешествие нужно взять прописанные врачом препараты, обменную карту, в которой вписаны все результаты анализов и ваши данные, а также медицинский полис и паспорт.
— В какую страну всё же можно отправиться беременной на отдых?
— Выбирать нужно страну, близкую к нам по климату. Я своим пациентам советую: если невмоготу, как хочется в отпуск, то после 14 недель можно отправиться в Корею, Японию или другую страну с перелётом в рамках 2 — 3 часов. Таиланд, южный Китай, Вьетнам, Африка, Индия исключаются. Во-первых, с этими странами у нас большая климатическая разница, во-вторых, там высокий инфекционный индекс опасности. Также есть риск заражения инфекциями, передаваемыми с помощью насекомых.
— Вы будто намеренно пугаете будущих мам подобными страшилками.
— Я никого не пугаю, а говорю о реальных опасностях. Не пустить в самолёт после 28 недель беременности могут, а запретить путешествовать — нет. Женщина должна знать, что есть определённые риски и в некоторых случаях ей придётся выбирать: отпуск или ребёнок.
Досье
Наталья Пшеничнова, врач акушер-гинеколог, гинеколог-эндокринолог, квалификационная категория высшая
В 2002 году закончила ДВГМУ, факультет «Лечебное дело».
В 2009-2011 гг. — ООО «Центр эндоскопической ринологии», врач акушер-гинеколог;
В 2010-2011 гг. – родильный дом №1, акушер-гинеколог
С мая 2011 года по настоящий момент – медицинский центр «Доктор Профи», врач акушер-гинеколог.
Смотрите также:
как чувствует себя будущая мама
Активность беременной на 35 неделе
Итак, вы постепенно приближаетесь к предположительной дате родов, наступила 35 неделя беременности. Становится все сложнее заниматься привычными делами и сохранять былую активность. На 35 неделе беременности грудь будущей мамы уже вовсю готовится к вскармливанию малыша: она увеличилась в размере, налилась и побаливает. Бюстгальтер для кормления – то, что вам нужно. Он не будет сдавливать и раздражать, и хорошо поддержит вашу увеличившуюся грудь.
Размеры живота на 35 неделе
Окружность живота на 35 неделе беременности составляет примерно 88-92 см.
Живот уже стал совсем большой и доставляет массу неудобств. Матка на 35 неделе беременности стала огромной, придавила желудок и легкие. В конце 35 недели живот беременной начнет опускаться и дышать станет легче. Если будущей маме дышать стало совсем тяжело, необходимо выполнять специальное упражнение для беременных, которое поможет снизить давление на внутренние органы: встаньте на четвереньки и плавно вдыхайте и выдыхайте. В таком положении можно стоять от 5 минут до получаса, по нескольку раз в день.
Как увеличивается вес ребенка на 35 неделе
Ребенок на 35 неделе беременности продолжает расти и уже достиг размеров мускатной дыни. Его вес увеличивается каждую неделю на 200-250 г. Шевеления плода становятся скованнее, ведь свободного места в мамином животе практически нет. Теперь он не столько толкается, сколько перекатывается, выпячивая разные части тела. На данном этапе внутриутробное развитие плода уже довольно высоко, налажена работа его внутренних органов и рефлексов. Если у будущей мамы начнутся преждевременные роды на 35 неделе беременности, вероятность рождения здорового малыша очень высока. Однако специалисты сходятся во мнении, что для гарантированного выживания ребенка и его дальнейшего развития беременность необходимо сохранить до предполагаемой даты родов.
Размеры ребенка на 35 неделе беременности
На сроке 35 недель размер малыша примерно с ананас.
На 35 неделе рост Малыша 43-44 см, а вес — 2100-2300 г. В начале десятого лунного месяца происходит следующее:
- количество смазки на коже начинает постепенно уменьшаться;
- ноготки почти выступают над фалангами пальчиков;
- мышцы становятся более крепкими;
- под кожей продолжается накопление жира, который будет обеспечивать терморегуляцию после рождения;
- прибавляя в весе примерно по 30 г в день, ваш Малыш становится все более толстеньким и щекастым;
- у мальчиков яички опускаются в мошонку;
- ребенок может икать и кашлять, но икота не вызывает у него никакого дискомфорта, даже если продолжается значительное время;
- ваш Малыш начинает различать перемены в освещении. Яркий свет, к примеру от фонарика, может проникать сквозь кожу живота — это новый опыт для Малыша, на который он может отреагировать учащенным сердцебиением.
Фото УЗИ на 35 неделе беременности
Полезный совет будущим родителям
Образ Малыша редко бывает отчетливым. А если и бывает, то чаще всего привязан к моменту его появления на свет. И этому есть простое объяснение: образ должен быть целостным, а до момента рождения Малыш постоянно изменяется, и представить, какой он в данный момент, просто невозможно. Немного способствует этому УЗИ, хотя получающиеся снимки для вас, скорее, положительный факт существования ребенка, чем портрет, который захочется повесить на стену.
И все-таки над образом Малыша нужно будет поработать: чем более отчетливым он получится, тем более теплыми и активными будут ваши взаимоотношения с крохой еще до рождения. Образ Малыша складывается из нескольких составляющих:
- визуальный образ. Кто-то в своем воображении делает Малыша похожим на карапузов с журнальных страниц, или знакомых детей, или старших детей (если они есть в семье), или даже на самих родителей в младенческом возрасте. А у кого-то складывается независимый ни от чего образ. Есть и такие (и их, пожалуй, больше всего), у кого визуальный образ не складывается вообще. Как бы то ни было, визуальный образ — это далеко не главная составляющая образа вашего Малыша;
- эмоциональный образ. Он связан с чувствами, которые вы испытываете к своему крохе. Ваша любовь, нежность, оптимизм позволят представить радостного, активного, солнечного Малыша. У мам, переживающих спад настроения, физической активности, появляются образы капризных, грустных, сопереживающих им Малышей. Эмоциональный образ вашего Малыша — один из самых сильных;
- тактильный образ. Проявляется в представлениях о физическом контакте с Малышом: о том, как вы будете его кормить, качать, гладить его голову, животик, спинку, сгибать и разгибать ручки и ножки и т.д. Многие мамы, того не осознавая, активно способствуют формированию тактильного образа: возятся с младенцами, спят в обнимку с игрушками, а уж если в доме есть кошки или собаки, то им придется попробовать себя в роли Малыша, которого тискают и воспитывают. В связке с эмоциональным образом тактильный образ создает почти осязаемое представление о Малыше.
Создать образ Малыша помогает информация о том, какой он в каждый конкретный период до рождения, сведения от ведущего врача о размерах его тела, о том, как бьется его сердечко, как он подрос за неделю (месяц) и какое положение занимает в вашем животике.
Образ Малыша тесно связан с вашей деятельностью и саморазвитием. Так, если вы активны, в целом удовлетворены жизнью, у вас много жизненных планов, есть любимые увлечения, то и Малыш будет видеться вам таким же разносторонне развитым, жизнелюбивым и талантливым.
Немалая роль в формировании образа Малыша принадлежит и его папе. Очень часто отцы еще до рождения смело создают конкретные образы: «Вот вырастет — будем с ним на великах гонять», «Моя дочь ничего не будет бояться», «Буду гулять с сыном хоть в дождь, хоть в снег — пусть закаляется», «Наконец-то у меня появится реальный соперник по компьютерным играм», «Родится девчонка — отрастим косу до самых пят».
Каким бы ни был образ вашего Малыша, он нужен для того, чтобы вы ощущали его физически и душевно, стремились к общению с ним, испытывали гордость его успехами в росте и развитии, а также очень сильно его любили.
35 неделя беременности: Видео «Облегчение боли при схватках»
УЗИ (ультразвуковое исследование) — 35-36 недель после первого дня последней менструации. Оценивается состояние плаценты, рост и вес ребенка, его положение в матке, количество и качество околоплодных вод.
Анализ крови на СПИД (ВИЧ), сифилис (RW) — через 35-36 недель после первого дня последней менструации. Эти заболевания могут осложнить течение беременности и родов.
Биохимический анализ крови — через 35-36 недель после первого дня последней менструации. Дает представление об общем здоровье беременной.
Мазок из влагалища — через 35-36 недель после первого дня последней менструации. Оценка микробной флоры накануне прохождения ребенка через родовые пути.
Посещение врача, наблюдающего беременность: 1 раз в неделю. Взвешивание, измерение артериального давления, измерение высоты дна матки, прослушивание сердцебиения плода.
Общий анализ мочи — перед каждым посещением врача. Свидетельствует о качестве работы почек.
Допплерография (исследование, позволяющее оценить кровоток в сосудах матки, плаценты и основных сосудах ребенка) — через 33-34 недели после первого дня последней менструации, по показаниям. Исследование позволяет узнать, достаточно ли кислорода и питательных веществ получает ребенок.
Кардиотокография (КТГ, синхронная запись сердцебиений плода и маточных сокращений) — через 33-34 недели после первого дня последней менструации, по показаниям. Оценивается состояние ребенка, исключается внутриутробная гипоксия.
Получение обменной карты с результатами анализов и обследований — через 30 недель после первого дня последней менструации. Этот документ, необходимый для поступления в роддом, рекомендуется всегда носить с собой.
Оформление декретного отпуска работающим — через 30 недель после первого дня последней менструации.
Полезно знать
Все тексты для страничек о маме и малыше любезно предоставило издательство
«РАМА паблишинг» — это главы из книги Светланы Клаас «Ваш любимый человечек от зачатия до рождения»,
рецензент Ирина Николаевна Кононова, кандидат медицинских наук, доцент кафедры акушерства и гинекологии Уральской государственной медицинской академии (Екатеринбург).
<< 34 неделя беременности | 36 неделя беременности >>
Дополнительная информация о беременности
- Не забывайте о жидкости
Дополнительное количество жидкости необходимо не только для того, чтобы на 40 процентов увеличить объем вашей крови и поддерживать уровень амниотической жидкости в плодном пузыре, но и для того, чтобы улучшить общее самочувствие во время беременности.
- УЗИ (ультразвуковое исследование)
С УЗИ во время беременности сталкивается практически каждая женщина за исключением, пожалуй, тех, кто по каким либо причинам не посещает женскую консультацию. В России практикуется массовое УЗИ беременных: первый раз — в 12-14 недель (срок от первого дня последней менструации), второй — в 24-26 недель, третий — в 35-36 недель.
- Какая прибавка веса считается нормальной для меня и моего ребенка?
В настоящее время нормой считается прибавка веса от 11 до 15 кг. Ближе к какой границе этого диапазона вы окажетесь, зависит от двух факторов: от типа телосложения и от того, каким был ваш вес до начала беременности: избыточным, недостаточным или близким к идеальному.
- Плавание
Безусловно, полезно практически всем беременным плавание. Вода помогает расслабиться, она снимает вес на поздних сроках, что разгружает позвоночник и даёт возможность отдохнуть ему и мышцам и связкам живота.
- Упражнение Кегеля («Киглз»)
Настройка тазовой диафрагмы (мышц тазового дна) необходима для до- и послеродового восстановления. Вагинальные упражнения — лучший способ для этого.
- Железо в вашей диете
Во время беременности потребность в железе растёт. Повышенное количество естественного железа в вашей диете нужно для увеличения объёма крови матери и ребёнка.
Когда начинает расти живот при беременности у худых и полных девушек
Содержание статьи
Особенности живота в «ожидании чуда» определяются как особенностями плода, так и конституцией женщины. В акушерской практике проводится измерение высоты живота (от лона до верхней точки) и окружности талии. На основании этих данных врач может сделать заключение и предполагаемой массе плода на данный момент, о темпах роста малыша.
Когда начинает расти живот при беременности: увеличение по триместрам
То, через сколько времени начинает расти живот после зачатия, волнует большинство женщин «в ожидании чуда». Матка в обычном состоянии находится глубоко в малом тазу. Определить ее можно только при обследовании через влагалище. При этом в положении лежа женщина самостоятельно матку не прощупает. По мере увеличения гестационного срока она «раздувается» как воздушный шар: сначала занимает все пространство в малом тазу, затем поднимается вверх. У всех женщин уровень матки приблизительно одинаковый.
В первые три месяца
Сразу после оплодотворения матка становится мягкой за счет расслабления миометрия под действием прогестерона. На четвертой-пятой неделе гестации она достигает размеров куриного яйца. (При двойне в этом сроке она сравнима с гусиным). Постепенно матка увеличивается и к восьмой-девятой неделе одноплодная беременность уже имеет размер гусиного яйца, а многоплодная еще больше.
- К 12 неделям. Матка по параметрам сравнима с небольшим воздушным шаром (8-10 см в диаметре).
- К 16 неделе. Она достигает параметров головки новорожденного ребенка (10-14 см в диаметре).
В это время матка уже начинает выходить из-за лонного сочленения, поэтому при аккуратном осмотре ее можно определить самостоятельно, но только у худых девушек. Она нащупывается как мягкое образование на середине линии, соединяющей лобок и пупок.
В середине беременности
Ближе к 20-22 неделе беременности матка дорастает до уровня пупочной ямки, при этом и начинает активно расти живот. Женщина уже четко ощущает шевеления крохи, во время которых можно отметить «движение живота».
К 28 неделе гестации матка определяется выше уровня пупка. Окружающие, без сомнения, понимают, что женщина беременна. Но полные девушки могут скрывать свое положение даже в это время.
На поздних сроках
По мере роста живота изменяется форма пупка. Сначала он немного западает, а когда матка поднимается еще выше — выступает. В третьем триместре высота дна матки (ВДМ) в цифровом выражении близка к сроку гестации. Чтобы правильно ее измерить, необходимо соединить точки от лонного сочленения до дна матки. Например, в 36 недель гестации ВДМ от 34 до 38 при одном малыше. К 40 неделям матка доходит практически до мечевидного отростка грудины, а накануне родов «опускается» на 1-2 см. Связано это с продвижением плода ближе к выходу малого таза.
Как меняется размер матки в зависимости от срока, подробно описано в следующей таблице.
Таблица — Как увеличивается беременная матка: ориентиры и сравнения
| Срок гестации в неделях | Размер матки, см | Ориентир на теле, сравнение |
|---|---|---|
| 4 | 3-4 | — Куриное яйцо |
| 8 | 6-8 | — Гусиное яйцо |
| 12 | 8-12 | — Небольшой воздушный шар |
| 16 | 10-14 | — Головка новорожденного ребенка (Точка на ½ линии, соединяющей лонное сочленение и пупок) |
| 20 | 16-22 | — На 3-4 см ниже расположения пупка |
| 24 | 22-26 | — На уровне пупка |
| 28 | 26-30 | — На 2-3 см выше пупка |
| 32 | 30-34 | — На 4-6 см выше пупка |
| 34 | 32-36 | — На 6-8 см выше пупка |
| 36 | 34-38 | — На 10-12 см выше пупка |
| 40 | 36-40 | — Под мечевидным отростком |
| 42 | 34-38 | — На 10-12 см выше пупка |
Размер и форма живота в норме могут существенно варьировать, особенно отличаются параметры при многоплодной беременности, что часто встречается после ЭКО. Иногда кожа живота так растягивается, что он похож на панцирь черепахи. По измеряемым данным, можно лишь заподозрить какие-то отклонения в росте и развитии. При возникновении сомнений необходимо провести ультразвуковое исследование и определить точные размеры плода.
Формы округляются: от чего это зависит
Нельзя дать однозначный ответ на вопрос о том, на каком сроке беременности начинает расти живот. Характер роста живота может существенно отличаться даже у одной женщин при вынашивании разных детей. Часто во время первой беременности молодые мамы набирают больше килограммов, поэтому и все окружности больше. Отличаются и ощущения женщин: при второй и последующей беременностях движения «нового члена семьи» замечаются четко и раньше. То, как интенсивно начинает расти живот при беременности, зависит от следующих моментов.
- Физическое развитие. У женщин, которые интенсивно тренировали прямые и косые мышцы живота до зачатия, «округлости» становятся заметнее несколько позднее.
- Газы в кишечнике. Сразу после зачатия многие женщины отмечают склонность к повышенному газообразованию, что связано с расслаблением стенок кишки под действием прогестерона. Газы «раздувают» живот, а мышцы пресса не в состоянии удержать такое давление. Поэтому некоторые женщины на вопрос о том, со скольких недель беременности появляется живот, вспоминают себя и говорят, что с момента задержки месячных. Хотя это «ложный» симптом.
- Интенсивность набора веса. Чем больше женщина прибавляет за период вынашивания, тем больше у нее живот.
- Размеры костей таза. У женщин «с аппетитными формами» живот начинает заметно увеличиваться и расти при беременности на более поздних гестационных сроках. Все дело в том, что малыш буквально «прячется» в глубине таза. Создается ложное впечатление задержки развития плода. При различных сужениях костного таза живот выступает интенсивнее, особенно после второго триместра. При этом часто подозревается крупный плод.
- Масса малыша. Когда появляется живот при беременности крупным плодом, это очень сложно скрыть даже под свободной одеждой. Особенно разница ощущается в третьем триместре. Крупные детки чаще появляются при повторной, например, третьей беременности.
- Количество детей в утробе. Чем больше малышей развивается за одно вынашивание, чем сложнее для женщины. Большой живот уже с 20 недели затрудняет выполнение обычной работы.
- Расположение малыша в матке. Чаще всего встречается головное предлежание, когда плод расположен вниз головой, а сверху его таз и нижние конечности. Поэтому все нормы разработаны именно для этого случая. При тазовом предлежании при беременности, когда голова малыша сверху, живот начинает интенсивно расти немного позже. А при поперечном расположении и вовсе отмечается рост в стороны, а не вверх. В этом случае женщине самостоятельно сложно заметить, на каком месяце беременности появляется живот и соответствует ли он норме.
Мнение о том, что живот более сглаженный при вынашивании девочки, а выпячивает и растет быстрее при мальчике, не всегда достоверно. Отзывы женщин доказывают, что эта примета на практике работает редко.
Важно знать и отслеживать то, на каком сроке беременности начинает расти живот у женщины. Несмотря на то что на это влияют многие факторы и часто получаемые данные малоинформативны, это помогает вовремя выявить задержку роста плода и другие функциональные нарушения.
Распечатать
Поддержите проект — поделитесь ссылкой, спасибо!
Избыточный вес и беременность — Как лишний вес влияет на беременность
Если вы относитесь к примерно 75% людей с избыточным весом в этой стране или примерно к 40% страдающим ожирением, шансы на то, что беременность и роды будут безопасной, высоки. полностью здоровый малыш.
Тем не менее, если вы носите больший вес, чем рекомендовано с медицинской точки зрения, в то время как вы ожидаете, вы подвергаетесь более высокому риску определенных осложнений беременности, включая преждевременные роды, преэклампсию и гипертонию.
Но есть и хорошие новости: работая со своим врачом, вы можете больше узнать о вашей уникальной ситуации и предпринять шаги, чтобы повысить свои шансы на здоровую беременность.
Чтобы помочь вам в этом путешествии, важно понимать, что на самом деле означает для вас число на шкале, и исходя из этого вы сможете составить продуманный план.
Понимание вашего ИМТ
Изучение вашего индекса массы тела (ИМТ) и того, как он рассчитывается, является хорошим первым шагом к выяснению того, какой вес вы должны стремиться набрать во время беременности, а также рекомендуемое количество калорий.Ваш ИМТ — это приблизительное количество жира в организме, основанное на росте и весе.
Национальные институты здравоохранения (NIH) и Центры по контролю и профилактике заболеваний (CDC) имеют калькуляторы ИМТ, которые могут быстро определить ваш номер, но ваш врач должен сделать это на вашем первом приеме, когда он или она также подтвердит, какой из следующих категорий:
- Недостаточный вес: ИМТ менее 18,5
- Нормальный: ИМТ от 18,5 до 24.9
- Избыточный вес: ИМТ от 25 до 29,9
- Ожирение: ИМТ больше 30
Как только вы узнаете свой ИМТ, вы сможете лучше понять, какой вес вам понадобится для усиление, чтобы максимально снизить риск осложнений при беременности и защитить собственное здоровье.
Вот несколько рекомендаций по увеличению веса от Института медицины (IOM) и Всемирной организации здравоохранения (ВОЗ), которые основаны на вашем ИМТ до беременности:
- Избыточный вес: Набирайте от 15 до 25 фунтов в течение всей беременности, всего лишь более полфунта в неделю в последнем триместре.
- Ожирение: Набирайте от 11 до 20 фунтов, с половиной фунта в неделю в последнем триместре.
- Беременность двойней: Наберите от 31 до 50 фунтов, если у вас избыточный вес, и от 25 до 42 фунтов, если вы страдаете ожирением.
Что происходит на первом приеме во время беременности
Не знаете, когда записаться на прием к врачу в первый раз? Рекомендуется запланировать его, как только результат теста на беременность окажется положительным. Чем раньше вы сделаете первое УЗИ, тем лучше.Это поможет определить дату вашей беременности и даст вам представление о том, когда у вас родится ребенок.
Имейте в виду, что если у вас избыточный вес, может быть сложнее точно определить дату беременности по двум причинам. Во-первых, овуляция чаще протекает нерегулярно у полных женщин. Во-вторых, может быть труднее измерить состояние вашего ребенка с помощью ультразвука, который является традиционным способом оценки гестационного возраста.
Ваш врач может также проверить вас на гестационный диабет (GD) на ранней стадии, потому что избыточный вес увеличивает ваш риск.Если результат теста положительный, вам нужно будет контролировать уровень сахара в крови дома. В противном случае ваш врач будет проверять ваше кровяное давление и искать белок в вашей моче при каждом осмотре — и вы, вероятно, сделаете второй анализ позже во время беременности.
На этом этапе также разумно рассмотреть отношения, которые у вас есть со своим врачом, и его или ее готовность помочь вам в достижении ваших целей здорового образа жизни. Если вы думаете, что испытываете предвзятое отношение к весу, измените его. Вы заслуживаете наилучшего медицинского обслуживания — поэтому получите рекомендации и обратите внимание, что если вы поменяете акушерство / гинеколог, по возможности сделайте это в первом триместре, поскольку некоторые врачи могут не принимать пациентов позже.
Риски и осложнения, связанные с избыточным весом и беременностью
Можно иметь здоровую беременность, если у вас избыточный вес или ожирение. Однако вы и ваш ребенок подвержены более высокому риску некоторых состояний и осложнений, в том числе:
- Макросомия. Это состояние приводит к тому, что при рождении ребенок становится крупнее обычного.
- Поставка кесарева сечения. Кесарево сечение более распространено, если вы страдаете ожирением, поэтому операция и восстановление могут быть более сложными.
- Преждевременные роды. Ребенок, родившийся до 37 недель беременности, считается недоношенным.
- Гестационный диабет. Гестационный диабет — это тип диабета, который проявляется только во время беременности. От него страдают до 9 процентов беременных женщин.
- Гипертония. Гипертония — это еще одно название высокого кровяного давления. Систолическое давление 140 или выше или диастолическое значение 90 или выше считается высоким кровяным давлением во время беременности.
- Преэклампсия. Это состояние характеризуется внезапным повышением артериального давления и может быть серьезным, если его не лечить.
- Обструктивное апноэ во сне. Эти ненормальные остановки дыхания во время сна могут вызвать у вас усталость в течение дня и вызвать другие осложнения.
- Врожденные дефекты. Возможны пороки мозга и сердца плода, включая дефекты нервной трубки.
- Мертворождение. К сожалению, чем выше ваш ИМТ, тем выше риск мертворождения.
Во время беременности вы можете обнаружить, что вашему врачу сложно измерить размер и положение плода, а вам еще труднее почувствовать эти первые толчки. Увеличение веса во время беременности также может усилить такие симптомы, как боль в спине, варикозное расширение вен, отек и изжога.
Испуганный? Не будет. Вы и ваш врач можете многое сделать, чтобы свести к минимуму риски для вас и вашего ребенка и уменьшить дискомфорт. Исключение всех контролируемых вами рисков беременности, таких как употребление алкоголя и курение, особенно важно.Спросите также у врача.
Можно ли худеть во время беременности?
Согласно Американскому колледжу акушеров и гинекологов (ACOG), беременность — не время для похудания, даже если у вас уже был избыточный вес или ожирение. Напротив, потеря даже небольшого количества веса до зачатия может повысить ваши шансы на более безопасную беременность.
Несколько исследований показали, что беременные женщины с избыточным весом, набирающие меньше рекомендованного веса, не испытывают каких-либо негативных последствий для роста и развития плода.У них также был более низкий риск кесарева сечения и макросомии — плюс они сохраняли меньший вес в послеродовом периоде.
Итог: если у вас избыточный вес или ожирение, рекомендуется обсудить с врачом наилучшую для вас прибавку в весе, которая может быть меньше стандартной.
Соблюдение здорового питания
Пища, которую вы едите, — это еще и то, что необходимо вашему ребенку для развития, поэтому соблюдение полноценной диеты — один из наиболее важных способов сохранить здоровую беременность. Вам понадобятся продукты, богатые витаминами, минералами и белком.
Эти советы помогут вам выбрать наиболее здоровый способ питания:
- Посетите MyPlate.gov. Этот сайт Министерства сельского хозяйства США (USDA) предлагает индивидуальную программу фитнеса и питания, основанную исключительно на ваших потребностях, и может дополнить рекомендации вашего врача.
- Проконсультируйтесь с диетологом. Специалист по питанию может помочь вам составить еженедельный план питания и посоветовать, какие продукты питания следует расставить по приоритетам.Регулярно встречаясь с кем-нибудь, вы, вероятно, будете более ответственны за свой выбор еды. Большинство диетологов просят записывать, что вы едите!
- Пейте много воды. Исследования показали, что каждый четвертый американец потребляет не менее 200 калорий в день из сладких напитков. Просто замените содовую и другие сладкие напитки, такие как сок, водой.
- Заполните волокном. Продукты, богатые клетчаткой, включая желтые и зеленые овощи, фрукты и цельнозерновые продукты, такие как коричневый рис и цельнозерновой хлеб, заставят вас почувствовать сытость.Бонус: они облегчают многие жалобы при беременности, включая запор, геморрой и вздутие живота.
- Перейти с низким гликемическим индексом. Ешьте много нежирного мяса и птицы, овощей и фруктов (особенно темно-зеленых, красных или оранжевых), а также здоровых жиров (например, лосося и авокадо) — все они имеют низкий гликемический индекс. В отличие от продуктов с высоким гликемическим индексом, таких как белый хлеб, рис и картофель, продукты с низким гликемическим индексом не так сильно повышают уровень сахара в крови.
- Заполните свою кухню. Заполните кладовую и холодильник большим количеством питательных веществ для беременных.Это значительно упрощает выбор правильного питания.
- Делайте разумные замены. Поищите больше мест, где можно добавлять овощи, фрукты и другие полезные продукты в свой обед — например, положить ягоды в утренний йогурт, заказать бутерброд со шпинатом или окунуть морковь в хумус на полдник.
- Ведите дневник питания. Ежедневная запись завтрака, обеда, ужина и закусок может помочь вам не сбиться с пути, тем более что вам, возможно, придется есть чаще, но меньшими порциями.Беременным женщинам часто рекомендуют шесть мини-приемов пищи в день вместо трех больших приемов пищи.
- Принимайте витамины для беременных. Получить все необходимые питательные вещества может быть непросто, но пренатальный витамин обеспечивает некоторую дополнительную страховку. Эта жизненно важная таблетка содержит витамин D и фолиевую кислоту, два важных питательных вещества для здорового развития плода.
- Избегайте подавителей аппетита. Таблетки и напитки, которые утверждают, что подавляют аппетит, могут быть опасны во время беременности, поэтому не включайте их в меню.Даже после родов всегда консультируйтесь со своим врачом, прежде чем принимать какие-либо безрецептурные или рецептурные средства для подавления аппетита.
- Не мучай себя. Ни один прием пищи или прием пищи не могут испортить ваш план питания, так что будьте осторожны. Будет больше возможностей сделать выбор в пользу здорового образа жизни.
Как стать активным или оставаться активным
Если вы раньше не вели активный образ жизни, беременность — отличный стимул для движения, и вы получите множество преимуществ. Занятия спортом в течение этих девяти месяцев:
- Уменьшает запор и отек
- Помогает облегчить боль в спине
- Повышает вашу энергию
- Дает вам позитивное настроение (благодаря эндорфинам, выделяемым во время физической активности)
- Способствует лучшему сну
- Подготавливает ваше тело для труда за счет повышения мышечного тонуса, укрепления кора и повышения выносливости (все это пригодится, когда вы толкнетесь!)
Начните с пяти минут упражнений каждый день и добавляйте пять минут каждую неделю, пока не достигнете увеличивайте до рекомендуемых 30 минут в день (если ваш врач не рекомендует иное).
Хорошие варианты упражнений включают:
Даже небольшие всплески дополнительных движений в течение дня могут помочь вам достичь своей цели. Несколько идей:
- Пройдите по лестнице вместо лифта.
- Выйдите из автобуса или метро на одну остановку раньше, а остаток пути идите пешком.
- Припаркуйтесь как можно дальше от продуктового магазина.
- Потратьте половину обеденного перерыва на еду, а вторую половину — на прогулки по окрестностям.
- Найдите тихое место в течение дня и сделайте несколько поз йоги для беременных.
Спите лучше
Хороший ночной сон помогает вашему телу оставаться здоровым и может снизить риск некоторых осложнений беременности.
Если вы подозреваете, что у вас может быть обструктивное апноэ во сне, обязательно сообщите об этом своему врачу, поскольку это состояние также может увеличить риск развития таких состояний, как гестационный диабет, преэклампсия и гипертония. Ваш практикующий врач может порекомендовать:
- Использование подушек, чтобы поддержать себя в более вертикальном положении
- Мундштук, чтобы держать дыхательные пути открытыми во время сна
- Постоянное положительное давление в дыхательных путях или CPAP, которое представляет собой маску для лица, прикрепленную к небольшому аппарат, который непрерывно нагнетает воздух с заданным давлением
Сохранение мотивации во время беременности с избыточным весом
Может быть трудно сохранять мотивацию, особенно когда вы только начинаете соблюдать новую диету и фитнес-план во время беременности.К счастью, есть множество маленьких шагов, которые могут облегчить ваш новый образ жизни:
- Присоединяйтесь к группе поддержки. Некоторые группы специально предназначены для беременных с избыточным весом. Ваша местная больница или акушер-гинеколог может предложить группы, в которых вы можете подружиться с другими женщинами и получить поддержку.
- Вовлеките свою семью. Ваш партнер, семья и друзья могут не только дать дополнительную мотивацию, но и вовлечь их в достижение ваших целей, чтобы помочь всем оставаться здоровыми.
- Тренируйтесь с другом. Совместная прогулка или занятие дает дополнительный стимул выйти за дверь, а также делает любое занятие более увлекательным.
- Пройдите дородовой класс. На таких занятиях, как пренатальная йога, вы находитесь в окружении других женщин, которые разделяют вашу цель (здоровый ребенок!), И это может вдохновлять.
- Дайте себе дополнительный стимул. Сохраняйте любимую музыку, телешоу или подкасты и получайте удовольствие во время тренировок.
Хотя эти изменения во время беременности поначалу могут показаться ошеломляющими, помните, что ваш врач всегда рядом, чтобы вам помочь. То же самое и с вашим партнером, друзьями и семьей. И всегда помните о главном мотиваторе: доставить здоровый сгусток радости.
Когда вы начнете показывать себя во время беременности?
Вы беременны и хотите знать, какие факторы влияют на время начала показа?
Все женщины разные, и очень вероятно, что вы покажетесь в другое время, чем другие знакомые вам мамы.Это не должно вас беспокоить — ваш малыш просто немного стесняется.
Есть много факторов, которые влияют на то, когда ваша маленькая шишка станет известной. Осознавая эти факторы, вы можете успокоить свой ум и не беспокоиться о том, почему вы, возможно, еще не показываете себя.
Когда я начну показывать?
Обычно у женщины появляются признаки от 12 до 16 недель (1) . Если вы показываете до этого времени или позже, это тоже нормально.
Мамы иногда путают вздутие живота с показом. Так что, если ваши штаны перестают сидеть вскоре после того, как вы прошли тест на беременность, скорее всего, виновато вздутие живота.
Существует множество факторов, которые могут повлиять на то, что шишка вашего ребенка станет заметной во время вашей беременности. Все беременности уникальны и различны, поэтому некоторые женщины могут проявиться намного раньше или намного позже, чем другие, и даже у одной и той же женщины шишка может стать видимой в другое время, чем при ее предыдущей беременности.
Вот некоторые факторы, которые способствуют заметности шишки вашего ребенка:
- Высота.
- Вес.
- Возраст.
- Фитнес-уровень.
- Положение матки.
- Ожидаем мультипликаторов.
- Предыдущие беременности.
- Предыдущие операции на брюшной полости.
Как только появится ваша маленькая шишка, обязательно задокументируйте это путешествие. Вам понравится возможность оглянуться на этот бесценный опыт.
Если в матке вынашивается только один плод, мой опыт показывает, что верхняя часть матки обычно ощущается над лобковой костью примерно в 13-14 недель. Если вы носите близнецов или близнецов более высокого порядка, это может произойти раньше. Вы можете не явиться в это время, но врач или акушерка обычно могут прощупать матку при осмотре, даже если у вас избыточный вес.
Измерения прыщей на животе обычно начинаются примерно через 20 недель. У большинства женщин это время, когда врач может оценить срок беременности, измерив высоту «вершины» матки, так называемого дна.Тем не менее, имейте в виду, что точность этого метода зависит от многих факторов, поэтому это лишь один из методов, которые мы используем, чтобы проверить, что вы и ваш ребенок соответствуете ожидаемым измерениям роста.
Примечание редактора:
Доктор Ирена Илич, MD
Когда я начну показывать, что у меня избыточный вес?
Некоторые женщины с избыточным весом боятся, что они просто будут выглядеть больше, и у них никогда не разовьется очевидный живот беременной. К сожалению, это относится к некоторым мамам и зависит от вашего типа телосложения, но у некоторых также появляются очень отчетливые детские шишки.
Некоторые женщины с избыточным весом действительно могут выглядеть беременными на более ранних сроках беременности, если все их новые прибавки в весе происходят в области живота.
Независимо от вашего веса до беременности, вы, вероятно, наберете как минимум на 20 фунтов больше во время беременности. Важно соблюдать здоровую и сбалансированную диету и вместе с лечащим врачом следить за прибавкой в весе во время беременности. Ожидаемая прибавка в весе зависит от вашего индекса массы тела до беременности и от того, ждете ли вы одного или нескольких детей.
Увеличение веса в пределах рекомендуемого диапазона — признак здоровой беременности (2) . Однако слишком большая прибавка в весе может привести к осложнениям во время родов, увеличить риск гипертонии и гестационного сахарного диабета, а также может затруднить похудание после родов и привести к еще большему весу при последующих беременностях ( 3) .
Совет по здоровью
Во время беременности вам следует заниматься аэробикой средней интенсивности в течение 150 минут в неделю.Распространяйте его в течение недели так, как вам удобно. Это означает, например, быструю ходьбу по 10 минут дважды в день. Если вам интересно, что означает умеренная интенсивность — это занятие, во время которого вы обычно можете разговаривать, но не можете петь. Просто избегайте рискованных физических нагрузок, таких как контактные виды спорта, и после первого триместра избегайте упражнений, предполагающих лежание на спине (4) .
Одна вещь, которая может помешать людям понять, что вы беременны, — это если вы выберете свой обычный гардероб, а не одежду для беременных.Одежда для беременных подчеркивает ваш беременный живот и может сделать более очевидным, что там растет крошечный человечек (5) .
Вполне возможно, что вы в конечном итоге будете выглядеть очень беременной или просто выглядеть крупнее, чем раньше.
Не позволяйте тому, как выглядит ваш беременный живот, унывать, важно то, что находится внутри. Независимо от формы или отличия шишки вашего ребенка, важен конечный результат — этот красивый ребенок. Вместо того, чтобы беспокоиться о появлении шишки, попробуйте подумать заранее и предпринять шаги, которые помогут предотвратить появление растяжек и свести их к минимуму.
Чем отличается многоплодная беременность?
Матери, ожидающие более одного ребенка, претерпят более значительные изменения в организме, чем мать, вынашивающая одного ребенка.
Многие мамы подозревают, что они беременны многоплодной беременностью, когда рост их живота кажется довольно быстрым, но поскольку это также может быть связано с вздутием живота, которое довольно часто встречается при беременности, вам все равно необходимо подтвердить беременность многоплодной с помощью ультразвукового исследования. в офисе вашего врача.
Многоплодная беременность может проявиться уже на 6 неделе. Это значительная разница по сравнению с 12-16 неделями, связанными с одиночкой.
Ваше тело знает, что оно беременно многоплодной беременностью, поэтому оно должно быть подготовлено для размещения двух эмбрионов. Ваша матка должна будет растянуться намного больше, чем при вынашивании одного ребенка, поэтому вполне вероятно, что вы будете выглядеть намного дальше, чем вы есть на самом деле. Если вы носите многоплодную беременность, вы, вероятно, оцените все преимущества ремней для беременных и пояса для живота как во время, так и особенно после беременности.
Более половины женщин, вынашивающих двойню, и почти все женщины, беременные тройней и более, действительно рожают до 40 недель из-за множества факторов, включая ограниченное пространство для роста их малышей.
Покажу ли я раньше, если я уже беременна?
Если вы уже пережили беременность, скорее всего, вы заметите шишку у ребенка значительно раньше, чем при первой беременности.
Причина, по которой вы можете проявить себя раньше, заключается в том, что ваша первая беременность уже «подготовила» ваше тело к тому, что должно произойти.Предыдущая беременность растягивала мышцы живота и матки, делая их более гибкими для новой беременности (6) .
Ваша матка также не сокращается до исходного размера, который был до того, как вы когда-либо забеременели, поэтому у нее есть скачок, чтобы начать расти во время вашей следующей беременности (7) .
Если вы уже были беременны хотя бы один раз, скорее всего, вы проявите беременность примерно на месяц раньше.
Вы не только начнете рожать раньше, но и почувствуете, что ваш ребенок шевелится раньше, чем при первой беременности, а роды, вероятно, не продлятся так долго — ура!
Хотя вы начнете проявлять себя раньше во второй и более поздних беременностях из-за физиологических изменений, через которые ваше тело претерпело во время предыдущей беременности, тот факт, что вы почувствуете, что ваш ребенок шевелится раньше, скорее всего, просто потому, что вы более осведомлены и имеете опыт различения это после предыдущей беременности.
Примечание редактора:
Доктор Ирена Илич, MD
Как учитывается ваш рост?
Ваш рост играет довольно большую роль в определении времени появления шишки у вашего ребенка. Вашему ребенку нужно место, чтобы расти, а у высоких женщин, кажется, больше места.
Можно сказать, что невысокие женщины компактны, поэтому у их детей есть только один способ вырасти — вырасти. Проблема действительно сводится к количеству места под грудной клеткой.
У более высокой женщины под грудной клеткой гораздо больше места, поэтому ребенку не нужно расти наружу так, как ребенку более низкой женщины.
Don’t Sweat It
Некоторые высокие женщины беспокоятся, что их ребенок не растет по графику, потому что у них почти не появляется шишка. Очень часто высокая женщина не появляется до третьего триместра.
Итак, даже если у вас месяцы беременности, не расстраивайтесь, когда люди говорят о вашем маленьком росте. Пока ваш врач не беспокоится, а ваш ребенок растет по расписанию, выпуклость не имеет значения.
Не расстраивайтесь, если у вас нет такой большой выпуклости, как вы желаете. Скорее всего, вам гораздо удобнее, чем невысокой женщине с ее баскетбольным мячом на полную катушку.
Считается, что беременность в целом проходит намного легче для более высоких женщин, потому что это не так сильно нагружает их тело. Тем не менее, из-за того, что у их детей есть дополнительное пространство для роста, эти младенцы иногда рождаются с более высоким весом, что может привести к осложнениям в родах и представляет собой фактор риска для некоторых хронических заболеваний, таких как гипертония, в более позднем возрасте. Поэтому высокой беременной женщине следует проконсультироваться со своим лечащим врачом о рекомендуемом уровне физической активности и избегать малоподвижного образа жизни во время беременности (8) .
Высокий вы или низкий, максимально используйте свою беременность и цените растущую внутри вас жизнь. То, что у вас большая или едва заметная шишка, не делает вас матерью меньше. Помните, как и каждая женщина — каждая беременность и каждая шишка уникальны.
Ваш уровень физической подготовки может повлиять на ваш живот
Кажется, что только для худых людей с хорошей формой имеет смысл рано образовывать шишку. Дело в том, что эти особи действительно способны скрывать шишку гораздо дольше.
Хотя из-за своей тонкости шишка может стать более заметной, у тех, кто часто тренируется, есть дополнительный уровень защиты.
Женщина с четко выраженными мышцами живота сможет замаскировать шишку ребенка, потому что ее пресс скрывает матку из поля зрения. Есть беременные женщины в очень хорошей физической форме, которые почти не показываются даже за пару недель до родов. В таких случаях, если врач считает, что прибавка в весе во время беременности находится в пределах рекомендованного для нее диапазона, то это совершенно нормально.Не все беременные женщины прибавляют в весе одинаково.
Конечно, это крайний случай, но если у вас сильные мышцы живота, скорее всего, ваша шишка появится значительно позже.
Возраст и мышцы живота
Многие молодые матери, кажется, рожают значительно позже матерей среднего возраста. Все это снова связано с мышцами живота. У более молодой матери обычно довольно плотный живот, и это также может скрывать матку на более длительные периоды времени.
Более плотные мышцы живота также являются одной из причин, по которым молодые матери, как правило, «приходят в норму» быстрее, чем матери более старшего возраста.
Я не показываю, так почему моя одежда не подходит?
Некоторые будущие мамы начнут замечать, что их одежда уже облегает одежду, даже если нет ни малейшего намека на шишку.
Если ваша одежда не по размеру и у вас нет шишки, скорее всего, у вас вздутие живота на ранних сроках. Все гормоны беременности могут вызвать вздутие живота, и его не следует принимать за шишку у ребенка.
Вполне вероятно, что ваша одежда может подойти сегодня, а не на следующий день, в зависимости от тяжести вашего вздутия живота. В свое время ваша одежда больше не будет подходить по размеру из-за вашей растущей матки и ребенка, но это время не сейчас.
Ваше тело меняется каждый день, чтобы найти лучший способ приспособиться к вашему малышу. Берегите каждое мгновение, скоро ваш живот лопнет!
Через девять месяцев вы не будете беспокоиться о том, начали ли вы показывать слишком рано или слишком поздно.Вы просто будете заботиться о том особом человеке, которого держите на руках.
Если у вас есть вопросы
Это не безумие — ставить под сомнение многие вехи на вашем пути к материнству. Вы лучше всех знаете свое тело, поэтому, если у вас есть какие-либо беспокойства, отнеситесь к ним серьезно.
Очень полезно отмечать соответствующие события, связанные с беременностью, в журнале или с помощью приложения, и ваш лечащий врач может даже посоветовать вам это сделать. Это может помочь вам сравнить текущую беременность с прошлой и предыдущей беременностями, а также дать вашему врачу некоторую ценную информацию.Если вы считаете, что ваш живот сильно вырос или отстал, обратитесь к врачу.
Ваш врач либо успокоит вас и успокоит, либо вы просто помогли выявить проблему на ранней стадии. Есть разные причины, по которым рост живота может опережать или отставать, включая многоплодную беременность, слишком много или слишком мало околоплодных вод, гестационный диабет, гипертонию, неадекватное питание, злоупотребление психоактивными веществами или курение.
Никогда не бойтесь задавать вопросы. Ваш врач, вероятно, слышал практически обо всем, поэтому не стесняйтесь обращаться к вам, поскольку, когда дело касается здоровья, не бывает глупых вопросов.Теперь вы несете ответственность за две жизни вместо одной, вы заслуживаете всей положительной оценки, которую можете получить!
Итог
Беременность — это путешествие, и рост вашего живота — лишь часть этого. Независимо от формы или размера вашей шишки, конечная награда всегда одна — ваш прекрасный ребенок.
Каждая беременность уникальна, и существует множество факторов, которые определяют размер и вид вашей шишки, а также время ее появления. Старайтесь не сравнивать свою беременность с беременностями окружающих.Они даже не обязательно должны быть похожи на те, что у вашей матери или сестры!
Это опыт, созданный специально для вас, и это делает его намного более особенным, чем идеальная детская шишка. Если вы один из тех, кому повезло иметь идеальную шишку, поздравляю и благодарите свою генетику!
Если вы недовольны своей шишкой, не бывает двух одинаковых беременностей, так что в следующий раз это может быть у вас.
Избыточный вес и беременность | Tommy’s
Что такое «избыточный вес» / «ожирение» во время беременности?
Ваш ИМТ — это показатель, который использует ваш рост и вес, чтобы определить, находится ли ваш вес в нормальном диапазоне.Для беременных женщин ваш ИМТ будет основан на вашем весе до беременности.
Узнайте свой ИМТ
После того, как вы рассчитаете свой ИМТ, получится шкала:
.
- Менее 18,5 = недостаточный вес
- от 18,5 до 24,9 = нормальный вес
- от 25 до 29,9 = избыточный вес
- от 30 до 39,9 = ожирение
- 40 = тяжелое ожирение
Во время вашего первого дородового визита, называемого записью на прием, ваша акушерка может измерить ваш рост и взвесить вас, чтобы определить ваш ИМТ.
Постарайтесь не обидеться, если кто-либо, занимающийся вашим здоровьем, использует слова «избыточный вес» или «ожирение» для описания вашего веса. Многим женщинам не нравятся эти термины, но вас никто не осуждает. Медицинским экспертам, ухаживающим за вами во время беременности, может потребоваться их использование, чтобы они могли убедиться, что у вас есть лучший совет и поддержка, которые помогут вам сохранить здоровую беременность. Например, тому, кто страдает ожирением, будут предоставлены дополнительные советы и помощь.
О том, как составить план контроля веса, читайте здесь
Каковы риски ожирения и беременности или ожирения и беременности?
Если у вас был высокий ИМТ (более 25) до беременности или на ранних сроках беременности, это может повлиять на ваше здоровье и развитие вашего ребенка.Чем выше ваш ИМТ, тем выше риск.
Эти риски включают:
Высокий ИМТ и риски для вашего ребенка
Риски для вашего ребенка, связанные с высоким ИМТ, включают:
Это может быть трудно читать, но постарайтесь не беспокоиться. На протяжении всей беременности вам будет оказываться дополнительная помощь, и вы можете многое сделать, чтобы свести к минимуму риски и обеспечить более здоровую беременность.
«Иногда вас заставляют чувствовать себя худшей мамой в мире, потому что у вас избыточный вес.Но все, чего хочет любая женщина, — это здоровая беременность и ребенок. Поэтому постарайтесь не принимать близко к сердцу и не чувствовать себя мишенью, когда медицинские работники говорят об ожирении, потому что они просто следуют тому, что говорится в рекомендациях. Помните, что контролировать свой вес и выбирать более здоровую пищу полезно всем во время беременности, независимо от их роста. Вы делаете осознанный выбор, который лучше всего подходит вам и вашему ребенку, как и все остальные ».
Тэмми, мать шестерых детей
Если я страдаю ожирением и беременна, не слишком ли поздно снижать эти риски?
Маловероятно, что вы сможете снизить все риски.Но есть много вещей, которые вы можете сделать, чтобы обеспечить более здоровую беременность, например:
- Сходите на все дородовые консультации, сделайте сканирование и убедитесь, что у вас есть рекомендованные тесты на артериальное давление или гестационный диабет
- правильно питайтесь и оставайтесь активными
- принимать все рекомендованные добавки
- следуйте рекомендациям специалиста-диетолога или любого другого лица, оказывающего вам медицинское обслуживание.
Следует ли мне пытаться похудеть во время беременности?
№Даже если вы страдаете ожирением, соблюдение диеты во время беременности может навредить ребенку. Просто постарайтесь сосредоточиться на хорошем питании. В противном случае вы можете не набрать вес во время беременности и даже немного похудеть. Это не повредит вашему ребенку.
Какой дополнительный уход я получу во время беременности?
Если ваш ИМТ превышает 30, вас следует направить к диетологу для оценки и получения совета о здоровом питании и физических упражнениях.
У вас также будет:
- дополнительные ультразвуковые исследования для проверки развития ребенка
- анализов артериального давления при каждом приеме дородового
- тест на гестационный диабет между 24-28 неделями (если ваш ИМТ превышает 40, вы можете пройти этот тест раньше)
- — оценка риска тромбоза (образование тромбов в ногах или легких) при первом дородовом приеме, который затем будет контролироваться на протяжении всей беременности.
Вам также могут потребоваться инъекции низкомолекулярного гепарина, чтобы снизить риск образования тромбов.
Если ваш ИМТ превышает 40, существует более высокий риск осложнений во время схваток или родов. К ним относятся:
- более длительный труд
- преждевременные роды (родившиеся до 37 недель)
- экстренное кесарево сечение
- более сложная операция, если вам необходимо кесарево сечение и повышенный риск осложнений после него, например, инфекции древесины или образования тромбов
- Осложнения при анестезии, особенно при общей анестезии
- сильное кровотечение после родов (послеродовое кровотечение) или во время кесарева сечения.
Из-за этих рисков ваш акушер и / или акушерка посоветуют вам наиболее безопасный способ и место для родов, и ваши возможности могут быть ограничены. Вам также следует обратиться к анестезиологу (врачу, который специализируется на обезболивании), чтобы поговорить об обезболивании во время родов.
Отнесение к категории страдающих ожирением не всегда означает, что вам понадобится кесарево сечение, но у вас может быть больше шансов его сделать. Узнайте больше о рекомендациях по поводу кесарева сечения для женщин с избыточным весом.
Прием добавок для беременных
Фолиевая кислота
Фолиевая кислота помогает снизить риск возникновения дефекта нервной трубки у вашего ребенка. Если ваш ИМТ 30 или выше, вам следует принимать ежедневную дозу 5 мг фолиевой кислоты. Это более высокая доза, чем обычная доза для беременных, поэтому вам потребуется рецепт врача. В идеале это следует принимать за месяц до беременности и до достижения 13-й недели беременности. Если вы не принимали его до беременности, не волнуйтесь, просто начните принимать сейчас, пока вам не исполнится 13 недель.
Добавки витамина D
Всем беременным рекомендуется принимать ежедневную дозу 10 мкг добавки витамина D. Если ваш ИМТ превышает 30, более вероятно, что вам не хватает витамина D. Поэтому очень важно принимать добавки с витамином D.
Здоровый старт
Healthy Start — это программа, действующая в масштабах всей Великобритании, которая предоставляет бесплатные витамины и еженедельные ваучеры на молоко, свежие и замороженные фрукты и овощи без добавок, а также на молочные смеси для детского питания.
Вы имеете право на получение пособий и:
- ваша беременность как минимум 10 недель
- имеют детей в возрасте до четырех лет.
Все беременные женщины в возрасте до 18 лет имеют право на получение пособия вне зависимости от того, получают они пособие или нет. Чтобы узнать больше и подать заявку, посетите сайт Healthy Start или позвоните по телефону 0345 607 6823.
Хорошо ест
Попробуйте:
- Избегайте «есть за двоих».
- основывайте свое питание на крахмалистых продуктах, таких как картофель, черный хлеб, неочищенные макаронные изделия или рис, содержащие цельнозерновые продукты.
- едят продукты, богатые клетчаткой, такие как овес, бобы, чечевица, зерна, семена, фрукты и овощи, а также цельнозерновой хлеб, коричневый рис и макаронные изделия
- съедать не менее пяти порций различных фруктов и овощей каждый день вместо продуктов с высоким содержанием жира и калорий
- придерживаться диеты с низким содержанием жиров
- ешьте как можно меньше следующего: жареную пищу, напитки и сладости / печенье с высоким содержанием добавленного сахара и другие продукты с высоким содержанием жира и сахара
- всегда завтракай
- следите за размером порций ваших блюд и закусок и как часто вы их едите.
Подробнее о здоровом питании при избыточном весе и беременности
Упражнение
Если до беременности вы не были активны, не начинайте сразу же выполнять энергичные упражнения. Начните с не более 15 минут непрерывных упражнений 3 раза в неделю. Постепенно увеличивайте это количество как минимум до 4 30-минутных занятий в неделю.
Вы также можете попробовать:
- Сделайте такие занятия, как ходьба, езда на велосипеде, плавание, аэробика с малой нагрузкой и садоводство, частью вашей повседневной жизни
- подняться по лестнице вместо лифта или прогуляться в обеденное время
- Избегайте длительного сидения, например, просмотра телевизора или компьютера.
Узнайте больше о занятиях спортом во время беременности, если у вас избыточный вес.
Беременность и ожирение: риски
Беременность и ожирение: Знайте о рисках
Беспокоитесь о беременности и ожирении? Узнайте о рисках ожирения во время беременности, а также о том, как обеспечить здоровую беременность.
Персонал клиники Мэйо
Высокий индекс массы тела (ИМТ) во время беременности может серьезно повлиять на ваше здоровье и здоровье вашего ребенка.Узнайте о возможных осложнениях, рекомендациях по увеличению веса и о том, что вы можете сделать, чтобы обеспечить здоровую беременность.
Что считается ожирением?
Ожирение диагностируется, когда ваш ИМТ составляет 30 или выше. Чтобы определить индекс массы тела, разделите свой вес в фунтах на свой рост в дюймах в квадрате и умножьте на 703. Или разделите свой вес в килограммах на свой рост в метрах в квадрате.
| ИМТ | Весовой статус |
|---|---|
| Ниже 18.5 | Недостаточный вес |
| 18,5-24,9 | нормальный |
| 25,0–29,9 | Избыточный вес |
| 30,0 и выше | Ожирение |
Может ли высокий ИМТ повлиять на мою способность забеременеть?
Высокий ИМТ () может нанести вред вашей фертильности, подавляя нормальную овуляцию. Даже у женщин с регулярной овуляцией, чем выше ИМТ , тем больше времени требуется, чтобы забеременеть.Некоторые исследования также показывают, что с увеличением вашего ИМТ увеличивается и риск неудачного экстракорпорального оплодотворения (ЭКО).
Как высокий ИМТ может повлиять на мою беременность?
Наличие высокого ИМТ во время беременности увеличивает риск различных осложнений беременности, в том числе:
- Риск выкидыша, мертворождения и повторного выкидыша
- Гестационный диабет
- Осложнение беременности, характеризующееся высоким кровяным давлением и признаками поражения других органов, чаще всего печени и почек (преэклампсия)
- Дисфункция сердца
- Апноэ сна
- Необходимость кесарева сечения и риск осложнений кесарева сечения, таких как раневые инфекции
Как ожирение может повлиять на моего ребенка?
Наличие высокого ИМТ () во время беременности () связано с повышенным риском различных проблем со здоровьем у ребенка, в том числе:
- Врожденные дефекты
- Размер значительно больше среднего (макросомия плода)
- Нарушение роста
- Детская астма
- Детское ожирение
Однако другие факторы также могут играть роль в этих результатах.
Сколько веса мне следует набрать во время беременности?
Ваш вес до беременности и BMI. важно учитывать при определении того, сколько веса вам нужно набрать во время беременности. Проконсультируйтесь со своим врачом, чтобы выяснить, что лучше для вас, и контролировать свой вес на протяжении всей беременности.
Начните с рассмотрения следующих рекомендаций по прибавке в весе и ожирению во время беременности:
- Одноплодная беременность. Если у вас ИМТ 30 или выше и вы вынашиваете одного ребенка, рекомендуемая прибавка в весе составляет от 11 до 20 фунтов (примерно от 5 до 9 килограммов).
- Многоплодная беременность. Если у вас ИМТ 30 или выше и вы носите близнецов или близнецов, рекомендуемая прибавка в весе составляет от 25 до 42 фунтов (примерно от 11 до 19 килограммов).
Для женщин с индексом массы тела , равным 40 или выше, набор меньше рекомендованного количества или потеря веса во время беременности могут снизить риск кесарева сечения или рождения ребенка, значительно превышающего средний. Однако этот подход также может увеличить риск рождения ребенка, вес которого меньше ожидаемого для гестационного возраста.
Вместо того, чтобы рекомендовать вам набрать определенное количество веса во время беременности, ваш лечащий врач может посоветовать вам сосредоточиться на том, чтобы избегать чрезмерного набора веса во время беременности.
Потребуется ли мне специализированная помощь во время беременности?
Если у вас ИМТ 30 или выше, ваш лечащий врач будет внимательно следить за вашей беременностью. Он или она может порекомендовать:
- Раннее тестирование на гестационный диабет. Для женщин со средним риском гестационного диабета скрининговый тест, называемый тестом на глюкозу, часто проводится между 24 и 28 неделями беременности.Если у вас ИМТ 30 или выше, ваш лечащий врач может порекомендовать вам пройти скрининговый тест при первом дородовом посещении. Если результаты вашего обследования в норме, вы, вероятно, повторите скрининговый тест между 24 и 28 неделями беременности. Если результаты ненормальные, вам потребуется дальнейшее тестирование. Ваш лечащий врач может посоветовать вам, как контролировать и контролировать уровень сахара в крови.
- Изменения в УЗИ плода. Стандартное ультразвуковое исследование плода обычно проводится между 18 и 20 неделями беременности для оценки анатомии ребенка.Но ультразвуковые волны нелегко проникают в жировую ткань брюшной полости. Это может повлиять на эффективность ультразвукового исследования плода. Поговорите со своим врачом о том, как лучше всего получить точное УЗИ.
- Скрининг обструктивного апноэ во сне. Это потенциально серьезное нарушение сна, вызывающее частые остановки и возобновление дыхания во время сна. Женщины, у которых во время беременности наблюдается синдром обструктивного апноэ во сне, подвержены повышенному риску преэклампсии и других осложнений.Скорее всего, вы будете обследованы при первом дородовом посещении. При подозрении на обструктивное апноэ во сне ваш лечащий врач может направить вас к специалисту по медицине сна для оценки и возможного лечения.
Какие шаги я могу предпринять, чтобы обеспечить здоровую беременность?
Вы можете ограничить влияние высокого ИМТ и помочь сохранить свое здоровье и здоровье вашего ребенка. Например:
- Запишитесь на прием до зачатия. Если у вас ИМТ 30 или выше и вы собираетесь забеременеть, поговорите со своим врачом.Он или она может порекомендовать ежедневный прием витаминов для беременных и направить вас к другим поставщикам медицинских услуг, например, к зарегистрированному диетологу, которые помогут вам достичь здорового веса до беременности.
- Обращайтесь за регулярной дородовой помощью. Дородовые посещения могут помочь вашему лечащему врачу следить за вашим здоровьем и здоровьем вашего ребенка. Сообщите своему врачу о любых заболеваниях, которые у вас есть, таких как диабет, высокое кровяное давление или апноэ во сне, и обсудите, что вы можете сделать, чтобы справиться с ними.
- Соблюдайте здоровую диету. Проконсультируйтесь с лечащим врачом или диетологом, чтобы поддерживать здоровую диету и избегать чрезмерного набора веса. Имейте в виду, что во время беременности вам понадобится больше фолиевой кислоты, белка, кальция, железа и других необходимых питательных веществ.
- Будьте физически активными. Проконсультируйтесь со своим врачом о безопасных способах поддержания физической активности во время беременности, например о ходьбе, плавании или занятиях аэробикой с малой нагрузкой.
- Избегайте опасных веществ. Если вы курите, попросите своего врача помочь вам бросить курить. Запрещены также алкоголь и запрещенные наркотики. Прежде чем начинать или прекращать принимать какие-либо лекарства или добавки, проконсультируйтесь с вашим лечащим врачом.
Наличие ИМТ 30 или выше во время беременности может увеличить риск осложнений для вас и вашего ребенка. Работа с вашим лечащим врачом может помочь вам управлять рисками и способствовать здоровой беременности.
21 марта 2020 г.
Показать ссылки
- Американский колледж акушеров и гинекологов. Практический бюллетень № 156: Ожирение при беременности. Акушерство и гинекология. 2015; DOI: 10.1097 / AOG.0000000000001211.
- Американский колледж акушеров и гинекологов. Мнение Комитета № 650: Физическая активность и упражнения во время беременности и в послеродовой период. Акушерство и гинекология. 2015; DOI: 10.1097 / AOG.0000000000001214.
- О ИМТ взрослого.Центры по контролю и профилактике заболеваний. https://www.cdc.gov/healthyweight/assessing/bmi/adult_bmi/index.html#Interpreted. Доступ 5 ноября 2019 г.
- Hornstein MD, et al. Оптимизация естественной фертильности у пар, планирующих беременность. https://www.uptodate.com/contents/search. По состоянию на 5 ноября 2019 г.
- Постон Л. Набор веса во время беременности. https://www.uptodate.com/contents/search. Доступ 5 ноября 2019 г.
- Институт медицины и Национальный исследовательский совет.2009. Набор веса во время беременности: пересмотр рекомендаций. Вашингтон, округ Колумбия: The National Academies Press. https://doi.org/10.17226/12584.
- Оставайтесь здоровыми и безопасными. Управление по женскому здоровью. https://www.womenshealth.gov/pregnancy/youre-pregnant-now-what/staying-healthy-and-safe. Доступ 5 ноября 2019 г.
Узнать больше Подробно
Продукты и услуги
- Книга: Руководство клиники Мэйо по здоровой беременности
.
14 недель беременности — УЗИ и симптомы живота
У вас 14 неделя беременности, и, может быть, у вас все еще не получается, что у вас будет ребенок!
Теперь тошнота от этих чудесных гормонов беременности проходит, и вы чувствуете меньше усталости.
Хотите знать, чего ожидать на 14 неделе беременности?
Читайте дальше, чтобы узнать больше.
14 неделя беременности сколько месяцев?
На 14 неделе беременности у вас четвертый месяц и второй триместр.К настоящему времени вы должны были распрощаться с не очень популярными симптомами первого триместра.
Принесите сияние беременности во втором триместре!
14 неделя беременности
Достижение 14 недель беременности — большая веха.
Так много всего меняется к лучшему сейчас, когда вы находитесь в «периоде медового месяца» беременности.
Это время, когда вы почувствуете наибольшую энергию и действительно получите удовольствие от работы.
В наши дни вы не так сильно устали и будете продолжать чувствовать себя по-настоящему хорошо.
Воспользуйтесь возможностью сделать все, что вы откладывали, пока первый триместр истощил ваш энергетический уровень.
14 неделя беременности Симптомы
На 14 неделе у большинства беременных утренняя тошнота проходит через симптомы беременности.
Для некоторых, к сожалению, они будут продолжаться до 16 недели и далее.
Если вы все еще испытываете утреннее недомогание, не забывайте пить воду и ешьте небольшими порциями и часто.
Даже легкое обезвоживание может вызвать у вас чувство усталости, затуманенности и рассеянности.Электролиты (не путать с сладкими спортивными напитками) могут улучшить ваше самочувствие во время беременности.
Вы можете прочитать о 9 важных причин для приема электролитов на протяжении всей беременности и в период грудного вскармливания .
Поговорите со своим врачом о продолжающейся тошноте и рвоте и о том, как их лечить.
Судороги при 14 неделе беременности
На 14 неделе беременности у вас могут начаться мышечные судороги.
Это происходит потому, что кровоток немного замедляется.
Судороги чаще всего возникают в ногах, и они часто начинаются, когда вам холодно, и в ночное время.
У некоторых женщин мышечные судороги в ногах облегчаются, если они увеличивают потребление кальция, калия и магния.
Следующие продукты содержат большое количество нужных типов минералов, предотвращающих судороги ног:
- Орехи и семена, особенно миндаль, чиа, кунжут и киноа
- Цельнозерновые
- Авокадо
- Бананы, дыни, инжир и цитрусовые
- Молочные продукты, в частности йогурт и сыр
- Яйца
- Сладкий картофель и кабачки
- Темно-листовая зелень
- Рыба и индейка.
Если судороги — постоянная проблема, попробуйте приложить грелки к пораженным участкам.
Ванны с английской солью также могут облегчить боль при мышечных спазмах.
УЗИ 14 неделя беременности
Большинство женщин проходят УЗИ от 11 недель до 13 недель 6 дней. Если вы пропустили это сканирование, поговорите со своим врачом о тестах, которые вам могут потребоваться, чтобы проверить, идет ли развитие ребенка.
Живот на 14 неделе беременности
Вы могли заметить ломоту и боль в животе при его растяжении.
Это связано с тем, что ваша матка очень быстро расширяется, чтобы приспособиться к растущему ребенку.
Круглая связка вокруг матки растягивается. Иногда этот процесс может удивить вас короткими колющими болями в животе.
Боль в круглой связке — это нормально, но может раздражать. Чтобы облегчить его, попробуйте слегка потянуться и приложите тепло из мешочка с пшеницей к животу.
Очень скоро у вас будет настоящая небольшая шишка, которую нужно потереть, и чувство дискомфорта того стоит.
Это прекрасное время для вашей беременности, так как вы чувствуете себя прекрасно и сияете как беременность.
14 неделя беременности — ваш аппетит
Теперь тошнота прошла, вы можете почувствовать себя голоднее, чем обычно.
Важно помнить, что то, что вы едите, способствует развитию вашего ребенка.
Ваш ребенок будет есть то, что ему нужно, но если вы плохо кушаете, может оставить вас в ужасном состоянии.
Если вы не можете есть или пить из-за постоянной тошноты или рвоты, обратитесь за советом к своему врачу.
Может возникнуть соблазн съесть продукты с высоким содержанием углеводов и сахара, чтобы успокоить аппетит.
Попробуйте сопротивляться. Эти продукты лишены питательных веществ, которые необходимы как вам, так и вашему ребенку, и вы довольно быстро заметите, что снова проголодаетесь.
Решение — выбирать питательные, сытные продукты. Белок, полезные жиры, зелень и другие овощи сделают вас сытым и здоровым.
Хотите аппетитных идей для здорового завтрака? Ознакомьтесь с нашими вкусными предложениями в Здоровый завтрак — 13 идей вкусного и здорового завтрака
Набор веса на 14 неделе беременности
Это нормально, что вес начинает увеличиваться примерно с 14 недель беременности.Вы можете заметить, что ваша одежда немного теснее, а эти джинсы облегают маленькую шишку.
Важно помнить, что набор веса во время беременности нормален и важен.
Однако не менее важно помнить, что прибавка в весе должна быть медленной и стабильной на протяжении всей беременности.
Вы хотите поддерживать свой вес в пределах нормы, соответствующей вашему типу телосложения.
Слишком большая прибавка в весе увеличивает риск осложнений беременности и родов.
Рекомендуемая прибавка в весе во время беременности основана на вашей массе тела и индексе массы тела (ИМТ) до беременности.
Эксперты по охране здоровья при беременности, такие как Американский колледж акушеров и гинекологов (ACOG), предлагают следующие рекомендации по увеличению веса.
Если ваш ИМТ до беременности был:
- Менее 18,5, вы должны стремиться набрать от 12,5 до 18 кг (от 27,5 до 39,6 фунтов)
- от 18,5 до 24,9, стремитесь набрать от 11,5 до 16 кг (с 25,3 до 35.3 фунта)
- От 25 до 29,9, стремитесь набрать от 7 до 11,5 кг (от 15,4 до 25,3 фунта)
- 30 или более, стремитесь набрать от 5 до 9 кг (от 11 до 19,8 фунтов)
Советы по увеличению веса во время беременности
Лучшее, что вы можете сделать, — это набрать здоровый вес до того, как забеременеть.
Вот несколько советов по поддержанию здорового веса во время беременности:
Совет № 1:
Обсудите со своим врачом ожидаемую прибавку в весе во время беременности, чтобы вы знали, какая прибавка веса подходит вам.
Некоторые беременные женщины обеспокоены этим обсуждением, но помните, что эта информация может помочь вам иметь здоровую беременность и иметь здорового ребенка.
Это также может повысить ваши шансы на положительные роды. Если у вас есть опасения или вы хотите узнать мнение другого врача, стоит обратиться к диетологу, поскольку большинство врачей не имеют специальной подготовки в области питания.
Наконечник № 2:
Отслеживайте прибавку в весе , чтобы видеть свой прогресс.
Это поможет вам положительно относиться к своим усилиям и поможет вам не сбиться с пути на протяжении всей беременности.
Это также может помочь вам сосредоточиться на том, что работает для достижения медленного и устойчивого набора веса.
Наконечник № 3:
Важным способом контроля набора веса является сосредоточение внимания на здоровом питании . Во время беременности не нужно есть за двоих.
Ваши потребности в калориях не сильно увеличиваются, но увеличиваются ваши потребности в питательных веществах.
Ешьте для качественного питания, чтобы получать достаточное количество фолиевой кислоты, железа, кальция, йода, белка и т. Д. Это включает в себя упор на свежие овощи, белок и полезные жиры.
Проверить Какие продукты можно есть во время беременности? для получения дополнительных предложений.
Избегайте или ограничивайте употребление сладких и обработанных пищевых продуктов и напитков с высоким содержанием углеводов и лишенных питательной ценности.
Наконечник № 4:
Exercise — действительно важная часть ухода за беременными.Это помогает удерживать вес в пределах рекомендованного уровня и способствует хорошему настроению.
Увеличивает кровоток и помогает при инсулинорезистентности.
Упражнения также могут иметь положительное влияние на роды, сокращая роды и уменьшая потребность в обезболивании.
Что делать на 14 неделе беременности
Это прекрасное время, чтобы начать составлять себе список дел. Вы не поверите, как пролетит время в следующем триместре.
Вот несколько пунктов, которые стоит отметить в вашем списке:
- Спланируйте детскую или спальню, если вы будете спать вместе
- Начало беременности Занятия йогой
- Изучите местные независимые классы по родам.Подпишитесь на них сейчас, так как многие популярные могут забронировать билеты быстро.
- Проведите праздник младенческого месяца со своим партнером
- Посетите стоматолога, чтобы убедиться, что ваши зубы и десны здоровы
- Присоединяйтесь к местной группе по грудному вскармливанию
Вероятно, этот список растет так же быстро, как и ваш беременный живот!
Что делает мой ребенок в утробе матери в 14 недель?
На 14 неделе беременности ваш ребенок может двигать лицевыми мышцами и делать все, что угодно.
Нёбо также формируется на этой стадии во втором триместре.
У вашего ребенка также появляются волосы на голове и брови. Спорим, тебе не терпится увидеть, какого это цвета!
В течение этой недели тело вашего ребенка начнет расти быстрее, чем его голова.
Руки также станут более пропорциональными к концу недели, но вам придется подождать немного дольше, чтобы ноги наверстали упущенное.
Также в это время печень начинает вырабатывать желчь.
Ваш ребенок может схватиться обеими руками и начнет исследовать внутреннюю часть матки, пуповину и даже собственное тело.
Еще одна умная вещь, которой научился ваш ребенок, — это практика дыхания.
Как выглядит ребенок в утробе матери в 14 недель?
Тонкий слой волос, называемый лануго, начинает покрывать тело вашего ребенка. Эти волосы нужны в основном для тепла, так как у вашего ребенка не так много жира, чтобы оставаться в тепле.
Как только накапливается достаточное количество жира, волосы лануго обычно выпадают.
У некоторых младенцев при рождении все еще остается небольшой персиковый пушок, покрывающий кожу.
Сформировались полностью развитые гениталии, теперь они видны, хотя их все еще трудно обнаружить на УЗИ.
Если вы хотите узнать, мальчик у вас или девочка, вам придется подождать до 16 недель.
Сколько весит мой ребенок на 14 неделе беременности?
На 14 неделе беременности ваш ребенок составляет около 9–10 см (3,5–3,9 дюйма) в длину и весит около 42 лет.5 граммов (1,4 унции) и размером примерно с лимон.
Избыточный вес и беременность — NHS
Ожирение во время беременности увеличивает вероятность некоторых осложнений, таких как гестационный диабет. Обязательно ходите на все дородовые консультации, чтобы медперсонал мог следить за здоровьем вас и вашего ребенка.
Чтобы узнать, страдаете ли вы ожирением (очень избыточным весом), используйте калькулятор ИМТ для здорового веса.
Ваш вес во время беременности
Если вы страдаете ожирением (обычно определяется как ИМТ 30 или выше) и беременны, не пытайтесь похудеть во время беременности. Это не снизит вероятность осложнений и может быть небезопасным.
Лучший способ защитить себя и здоровье вашего ребенка — это посещать все дородовые консультации. Это сделано для того, чтобы ваша акушерка, врач и другие медицинские работники могли помочь вам с любыми проблемами, с которыми вы можете столкнуться, и предпринять шаги для их предотвращения или решения.
Питание и упражнения
Важно соблюдать здоровую, сбалансированную диету и каждый день заниматься физической активностью. Вам следует предложить направление к диетологу или другому специалисту в области здравоохранения за советом по здоровому питанию и физической активности. Физическая активность во время беременности не навредит вашему ребенку.
Старайтесь правильно питаться (в том числе знать, каких продуктов следует избегать во время беременности) и заниматься такими видами деятельности, как ходьба или плавание.
Если вы не были активными до беременности, рекомендуется проконсультироваться с акушеркой или врачом, прежде чем начинать новый план упражнений во время беременности.
Ваш уход во время беременности
Если вы страдаете ожирением во время беременности, вам предложат пройти тест на гестационный диабет.
Вас также могут направить к анестезиологу для обсуждения таких вопросов, как обезболивание во время родов. У вас больше шансов получить инструментальные роды (вентиляция, щипцы или кесарево сечение), а проведение эпидуральной анестезии может быть затруднено.
Поговорите со своей акушеркой или врачом о возможных вариантах родов. Спросите, есть ли у вас какие-либо особые опасения по поводу безопасности при родах дома или в родильном бассейне.
Вам могут посоветовать рожать в больнице, где есть легкий доступ к медицинской помощи, если она вам понадобится.
Узнайте больше о возможностях родов.
Возможные проблемы, если у вас избыточный вес во время беременности
Избыточный вес увеличивает вероятность осложнений для вас и вашего ребенка. Чем выше ваш ИМТ, тем выше вероятность осложнений. Возрастающие шансы связаны с:
Вам также с большей вероятностью понадобится инструментальное родоразрешение (щипцы или вентхаус) или экстренное кесарево сечение.
Возможные проблемы для вашего ребенка, если у вас избыточный вес во время беременности
Проблемы для вашего ребенка могут включать в себя ранние роды (до 37 недель) и повышенную вероятность мертворождения.
Также более высока вероятность того, что у вашего ребенка будет заболевание, такое как дефект нервной трубки, такой как расщелина позвоночника.
Хотя вероятность возникновения этих проблем увеличивается, если вы страдаете ожирением, в большинстве случаев беременность заканчивается здоровым ребенком.
Дополнительную информацию можно найти в брошюре Королевского колледжа акушеров и гинекологов: избыточный вес во время беременности и после родов.
Последнее обновление страницы: 20 января 2020 г.
Срок следующего рассмотрения: 20 января 2023 г.
Исследование
показывает, что как висцеральный, так и общий брюшной жир были предикторами гестационного диабета — ScienceDaily
Согласно новому исследованию, женщины с высоким уровнем абдоминального жира в первом триместре беременности имеют более высокий риск развития диабета на более поздних сроках беременности. опубликовано в Diabetes Care .
В исследовании приняли участие около 500 женщин в возрасте от 18 до 42 лет. Исследователи обнаружили, что люди с более высоким уровнем абдоминального жира подвергаются повышенному риску развития диабета примерно на 24–28 неделе беременности.
«Это исследование подчеркивает возможность скрининга пациенток на ранних стадиях беременности и использования абдоминального жира для прогнозирования развития диабета», — сказала Линн Де Соуза, кандидат наук по акушерству и гинекологии в больнице Святого Михаила и ведущий автор книги изучение.
«Делая снимки брюшного жира на ранних сроках беременности с помощью ультразвука во время обычных клинических посещений, мы могли идентифицировать женщин с высоким уровнем абдоминального жира, которые могут подвергаться риску развития гестационного диабета в дальнейшем», — сказал Де Соуза.
Врачи традиционно проверяют пациентов на диабет во втором или третьем триместре беременности, рассматривая факторы риска, включая возраст, этническую принадлежность, индекс массы тела, семейный анамнез диабета и результаты теста на глюкозу.
«Проблема с этими факторами риска в том, что они на самом деле не говорят нам, кто подвержен высокому риску диабета», — сказал Де Соуза. << До 60 процентов женщин беременеют с избыточным весом, многие женщины рожают детей в более старшем возрасте, и у большинства людей есть член семьи, страдающий диабетом 2 типа, поэтому традиционные факторы риска начинают применяться ко все большему количеству людей, которые мешают нам правильно идентифицировать тех, кто подвергается высокому риску ".
В своем исследовании ученые использовали ультразвуковое сканирование на сроке от 11 до 14 недель для измерения висцерального, подкожного и общего жира в брюшной полости.Висцеральный жир накапливается между внутренними органами, такими как желудок и кишечник, и вокруг них, и производит токсины, которые делают организм устойчивым к инсулину. Подкожный жир находится прямо под кожей, а общий жир представляет собой комбинацию висцерального и подкожного жира.
В то время как предыдущие исследования показали, что висцеральный жир может быть фактором риска развития диабета, это исследование показывает, что как висцеральный, так и общий брюшной жир были предикторами развития гестационного диабета.
Предыдущее исследование также показало, что от 20 до 50 процентов женщин, у которых развился гестационный диабет, развили диабет 2 типа в течение пяти лет после беременности.
«Скрининг пациенток на висцеральный и общий жир на ранних стадиях беременности в конечном итоге может быть использован, чтобы помочь врачам и практикующим врачам выявлять лиц с повышенным риском гестационного диабета», — сказал Де Соуза.

 [2]Nurko S, Zimmerman LA. Evaluation and treatment of constipation in children and adolescents. Am Fam Physician. 2014 Jul 15;90(2):82-90.
[2]Nurko S, Zimmerman LA. Evaluation and treatment of constipation in children and adolescents. Am Fam Physician. 2014 Jul 15;90(2):82-90.
 com
com
 [7]Salvadori M, Bertoni E. Update on hemolytic uremic syndrome: diagnostic and therapeutic recommendations. World J Nephrol. 2013 Aug 6;2(3):56-76.
[7]Salvadori M, Bertoni E. Update on hemolytic uremic syndrome: diagnostic and therapeutic recommendations. World J Nephrol. 2013 Aug 6;2(3):56-76. Childhood intussusception: a literature review. PLoS One. 2013;8(7):e68482.
Childhood intussusception: a literature review. PLoS One. 2013;8(7):e68482. ПШГ — это васкулит, поражающий вены малого диаметра, который в основном возникает у детей <11 лет.
ПШГ — это васкулит, поражающий вены малого диаметра, который в основном возникает у детей <11 лет. ncbi.nlm.nih.gov/pubmed/30170459?tool=bestpractice.com
ncbi.nlm.nih.gov/pubmed/30170459?tool=bestpractice.com

 Кишечная непроходимость может имитировать кишечный илеус, при котором обычно не требуется хирургическое вмешательство.
Кишечная непроходимость может имитировать кишечный илеус, при котором обычно не требуется хирургическое вмешательство. Хотя это точно неизвестно, считается, что она возникает в результате сосудистого нарушения во время периода развития. При стенозе тощей кишки непрерывность просвета кишечника может сохраниться, однако со сужением просвета и утолщением мышечного слоя. Существует четыре типа атрезии кишечника, и все они приводят к полной непроходимости из-за того, что просвет заканчивается слепо.
Хотя это точно неизвестно, считается, что она возникает в результате сосудистого нарушения во время периода развития. При стенозе тощей кишки непрерывность просвета кишечника может сохраниться, однако со сужением просвета и утолщением мышечного слоя. Существует четыре типа атрезии кишечника, и все они приводят к полной непроходимости из-за того, что просвет заканчивается слепо.
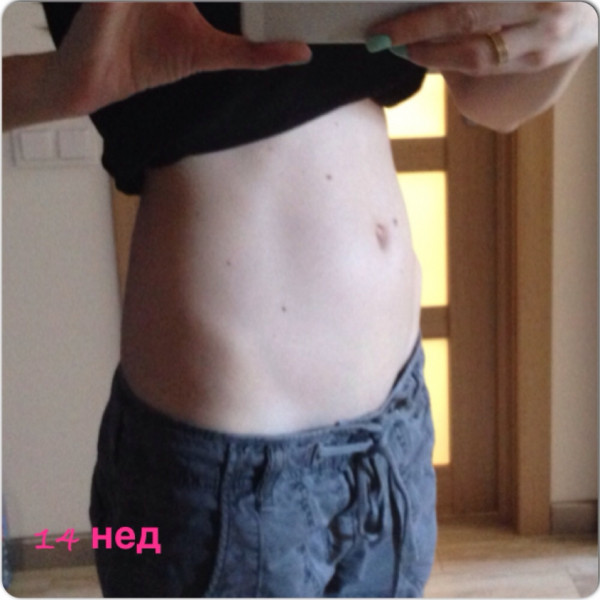 Intestinal malrotation and volvulus in infants and children. BMJ. 2013 Nov 26;347:f6949.
Intestinal malrotation and volvulus in infants and children. BMJ. 2013 Nov 26;347:f6949.

 Обострения и ремиссии могут длиться от нескольких недель до месяцев.
Обострения и ремиссии могут длиться от нескольких недель до месяцев. Оба заболевания, если они проявляются на поздних стадиях, вызывают спастические боли в животе, анорексию и потерю веса. В зависимости от поражения участка кишечника болезнью Крона она может имитировать другие заболевания, такие как острый аппендицит.
Оба заболевания, если они проявляются на поздних стадиях, вызывают спастические боли в животе, анорексию и потерю веса. В зависимости от поражения участка кишечника болезнью Крона она может имитировать другие заболевания, такие как острый аппендицит. Clin Gastroenterol Hepatol. 2018 Jun;16(6):823-36.e2.
Clin Gastroenterol Hepatol. 2018 Jun;16(6):823-36.e2. Обычно она вызвана интермиттирующей обструкцией протока желчного пузыря вследствие холелитиаза и сокращения расширенного желчного пузыря.[Figure caption and citation for the preceding image starts]: Ультразвуковое исследование желчного пузыря, демонстрирующее холелитиаз с характерным затемнениемИз коллекции доктора KuoJen Tsao; используется с разрешения [Citation ends].[Figure caption and citation for the preceding image starts]: Рентгенография органов брюшной полости с наличием затемнений в правом верхнем квадранте, соответствующих камням в желчном пузыреИз коллекции доктора KuoJen Tsao; используется с разрешения [Citation ends].
Обычно она вызвана интермиттирующей обструкцией протока желчного пузыря вследствие холелитиаза и сокращения расширенного желчного пузыря.[Figure caption and citation for the preceding image starts]: Ультразвуковое исследование желчного пузыря, демонстрирующее холелитиаз с характерным затемнениемИз коллекции доктора KuoJen Tsao; используется с разрешения [Citation ends].[Figure caption and citation for the preceding image starts]: Рентгенография органов брюшной полости с наличием затемнений в правом верхнем квадранте, соответствующих камням в желчном пузыреИз коллекции доктора KuoJen Tsao; используется с разрешения [Citation ends]. Термин холедохолитиаз описывает наличие желчного камня (камней) в общем желчевыводящем протоке.
Термин холедохолитиаз описывает наличие желчного камня (камней) в общем желчевыводящем протоке.
 [19]Suzuki M, Sai JK, Shimizu T. Acute pancreatitis in children and adolescents. World J Gastrointest Pathophysiol. 2014 Nov 15;5(4):416-26.
[19]Suzuki M, Sai JK, Shimizu T. Acute pancreatitis in children and adolescents. World J Gastrointest Pathophysiol. 2014 Nov 15;5(4):416-26. [Figure caption and citation for the preceding image starts]: КТ девочки подросткового возраста с болью в мезогастральном участке в результате билиарного панкреатита. Значительное скопление жидкости в области ложа поджелудочной железы (белая стрелка) и отсутствие контрастирования поджелудочной железы свидетельствует о колликвационном некрозе поджелудочной железыИз коллекции доктора KuoJen Tsao; используется с разрешения [Citation ends].
[Figure caption and citation for the preceding image starts]: КТ девочки подросткового возраста с болью в мезогастральном участке в результате билиарного панкреатита. Значительное скопление жидкости в области ложа поджелудочной железы (белая стрелка) и отсутствие контрастирования поджелудочной железы свидетельствует о колликвационном некрозе поджелудочной железыИз коллекции доктора KuoJen Tsao; используется с разрешения [Citation ends]. [21]Aslam S, Sohaib A, Reznek RH. Reticuloendothelial disorders: the spleen. In: Adam A, Dixon A, eds. Grainger and Allison’s Diagnostic radiology. 5th ed. Philadelphia: Churchill Livingstone; 2008: 1759-70.[Figure caption and citation for the preceding image starts]: КТ демонстрирует кисты селезенки, наполненные жидкостьюИз коллекции доктора KuoJen Tsao; используется с разрешения [Citation ends].[Figure caption and citation for the preceding image starts]: Интраоперационное фото большой кисты селезенкиИз коллекции доктора KuoJen Tsao; используется с разрешения [Citation ends].
[21]Aslam S, Sohaib A, Reznek RH. Reticuloendothelial disorders: the spleen. In: Adam A, Dixon A, eds. Grainger and Allison’s Diagnostic radiology. 5th ed. Philadelphia: Churchill Livingstone; 2008: 1759-70.[Figure caption and citation for the preceding image starts]: КТ демонстрирует кисты селезенки, наполненные жидкостьюИз коллекции доктора KuoJen Tsao; используется с разрешения [Citation ends].[Figure caption and citation for the preceding image starts]: Интраоперационное фото большой кисты селезенкиИз коллекции доктора KuoJen Tsao; используется с разрешения [Citation ends]. [22]Bradshaw CJ, Bandi AS, Muktar Z, et al. International study of the epidemiology of paediatric trauma: PAPSA Research Study. World J Surg. 2018 Jun;42(6):1885-94.
[22]Bradshaw CJ, Bandi AS, Muktar Z, et al. International study of the epidemiology of paediatric trauma: PAPSA Research Study. World J Surg. 2018 Jun;42(6):1885-94.
 [24]De Sanctis V, Soliman A, Bernasconi S, et al. Primary dysmenorrhea in adolescents: prevalence, impact and recent knowledge. Pediatr Endocrinol Rev. 2015 Dec;13(2):512-20.
[24]De Sanctis V, Soliman A, Bernasconi S, et al. Primary dysmenorrhea in adolescents: prevalence, impact and recent knowledge. Pediatr Endocrinol Rev. 2015 Dec;13(2):512-20. [25]Sharp VJ, Kieran K, Arlen AM. Testicular torsion: diagnosis, evaluation, and management. Am Fam Physician. 2013 Dec 15;88(12):835-40.
[25]Sharp VJ, Kieran K, Arlen AM. Testicular torsion: diagnosis, evaluation, and management. Am Fam Physician. 2013 Dec 15;88(12):835-40.
 [26]Katz VL. Benign gynecologic lesions: vulva, vagina, cervix, uterus, oviduct, ovary. In: Katz VL, Lentz GM, Lobo RA, et al., eds. Comprehensive gynecology. Philadelphia: Mosby; 2007: Chap. 18.[27]Boyle KJ, Torrealday S. Benign gynecologic conditions. Surg Clin North Am. 2008 Apr;88(2):245-64.
[26]Katz VL. Benign gynecologic lesions: vulva, vagina, cervix, uterus, oviduct, ovary. In: Katz VL, Lentz GM, Lobo RA, et al., eds. Comprehensive gynecology. Philadelphia: Mosby; 2007: Chap. 18.[27]Boyle KJ, Torrealday S. Benign gynecologic conditions. Surg Clin North Am. 2008 Apr;88(2):245-64.