Содержание
все за и против, рекомендации и видео
Беременность — это прекрасный период в жизни каждой женщины. Наверняка многие пары, в ожидании малыша не раз задавали себе вопрос: а можно ли мед беременным? Полезен ли он для плода и можно ли себя баловать сладким нектаром? Давайте разберемся во всем по порядку и вместе.
Можно ли есть продукт во время беременности?
Все продукты пчеловодства по-своему уникальны. Откуда берется мед, что он собой представляет? Это поистине волшебное целебное средство, придуманное самой природой для развития жизни. Пчелы делают его из нектара цветов для того, чтобы кормить свое потомство. Не удивительно, что мед во время беременности – именно то, что можно и нужно молодой будущей маме, а также ее ребенку.
Всего выделяют 3 триместра. В каждом из них имеются определенные особенные рекомендации по питанию. Давайте подробнее рассмотрим, можно ли беременным есть мед на каждом из этих этапов.
На ранних сроках
Ни для кого не секрет, что в самом начале радостного интересного положения женщин часто тянет на сладенькое. Будущая мама прямо таки не может насытиться таким типом пищи. Но ведь все торты, булочки, пирожные не только вредят фигуре, а и здоровью. Поэтому мед при беременности на ранних сроках не только вкусная альтернатива, но и очень полезная замена других сладостей.
Другой причиной, по которой мед для беременных очень важен – его успокаивающее свойство. Многие девушки мучаются бессонницей, а затем страдают от хронической усталости. Это истощает организм матери, а как следствие, и малыша. Всего пара ложем этого чудесного натурального средства – и сладкий сон придет сам собой.
Кроме этого, мед можно есть беременным в качестве средства от тошноты. Он способен снизить ее, а в некоторых случаях даже полностью устранить.
Во втором триместре
Триместр номер 2 очень важен для развития малыша. В это время у молодой мамы повышается аппетит. Чтобы снизить чувство волчьего голода и не переедать лишнего, беременным можно есть небольшими порциями мед в течение дня. В общей сложности его количество должно быть около 2 столовых ложек.
Чтобы снизить чувство волчьего голода и не переедать лишнего, беременным можно есть небольшими порциями мед в течение дня. В общей сложности его количество должно быть около 2 столовых ложек.
Также мед отлично подойдет беременным как средство борьбы с запорами. Это еще одна трудность, с которой предстоит столкнуться будущим мама. Но к счастью ее легко преодолеть при помощи пчелиного золота.
В третьем триместре
В последнем триместре под номером 3 рекомендована безшлаковая диета. Обычно это означает есть разнообразные каши. Мед станет отличной добавкой к ним, и беременность будет в радость. Кроме того его употребление убережет от чрезмерного употребления дрожжевого теста, которое может быть вредным.
При различных простудах
Простуда не редкость для беременных. Организм матери отдает все силы, чтобы насытить полезными веществами новый молодой растущий. Как результат иммунитет женщины снижается. Чтобы не причинить вред плоду простуду можно лечить именно медом, а не химическими лекарствами. Он будет более полезен, чем искусственно созданные препараты.
Он будет более полезен, чем искусственно созданные препараты.
Польза меда и его вред во время беременности
Полезен ли мед беременным? Однозначно да! Он богат множеством витаминов и полезных веществ, которые так необходимы будущей маме и ее малышу. Среди положительных свойств: повышение иммунитета, снижение тревожности, раздражительности, напряженности, нормализация эмоционально-волевой сферы в целом.
Но как обычно имеется и обратная сторона медали. Откуда же возникают вопросы относительно дозволенности и полезности меда при беременности? При всех его положительных свойствах, есть и минусы.
Обилие питательных активных веществ делает этот продукт аллергеном. Даже если у будущей мамы нет никаких негативных реакций, они могут быть у плода. Поэтому с употреблением пчелиных продуктов надо не переусердствовать.
Также он может понизить артериальное давление. А для большинства женщин в положении эта проблема уже актуальна и до его применения. Поэтому, как и с любым продуктом, важно все в меру. Разумное количество пчелиного золота принесет неоценимую пользу вам и вашему малышу.
Разумное количество пчелиного золота принесет неоценимую пользу вам и вашему малышу.
Видео «Программа Еда без вреда – все о пользе меда»
В этом видео, вы узнаете все о полезных свойствах меда: чем он полезен, как его употреблять, как выбрать мед и многое другое.
Можно ли ГЕКСОРАЛ® при беременности
30.06.2021 г.
2 минуты
Содержание:
Врач может назначить Гексорал® во время беременности?
Гексорал® может быть опасен?
Беременные женщины не застрахованы от болезней. Зачастую им приходится принимать те или иные лекарственные препараты1. Среди них могут быть антисептики, противовоспалительные и обезболивающие средства. Далеко не всем лекарства назначают врачи. Около 29% беременных и кормящих грудью молодых мам лечатся самостоятельно, а это чревато осложнениями.
В статье мы расскажем, можно ли принимать Гексорал® при беременности и что нужно учитывать при приеме любых лекарств, когда вы ждете ребенка.
Врач может назначить Гексорал
® во время беременности?
В составе препаратов линейки Гексорал® — антисептики, которые действуют против бактерий, некоторых грибков и ряда вирусов, а также анестетики – бензокаин и лидокаин, помогающие бороться с болью3-7.
При назначении лекарств в период вынашивания ребенка врач учитывает их возможное влияние на организм будущей мамы и ребенка1.
Согласно инструкции, сведений о каких-либо его нежелательных эффектах Гексорал® при беременности не зафиксировано. Но, несмотря на это, нельзя быть на 100% уверенным в том, что лекарство не проникнет через плаценту и будет абсолютно безопасным для плода3-7.
Наверх к содержанию
Гексорал
® может быть опасен?
В соответствии с требованиями фармакологического надзора Гексорал® прошел необходимые исследования, но по закону женщины, ожидающие ребенка, не могут быть включены в число испытуемых1.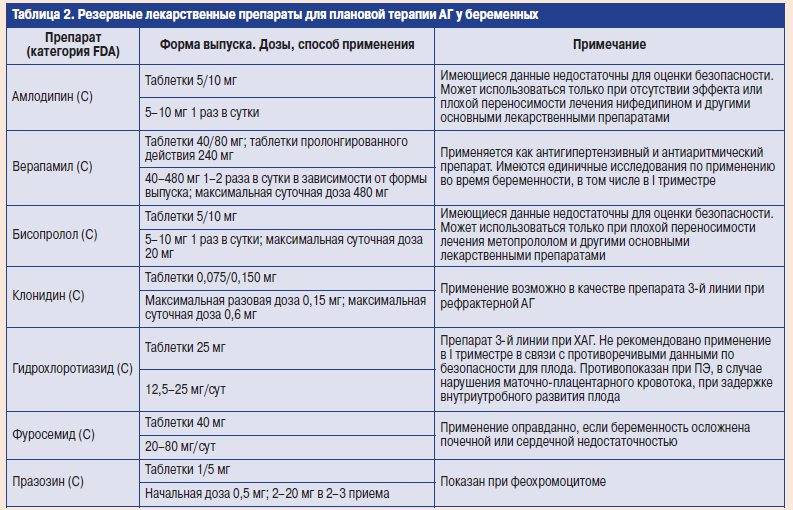 Данных о безопасности лекарства в период беременности недостаточно. Поэтому спрей Гексорал®, а также таблетки для рассасывания и раствор с добавлением эфирных масел, нельзя применять беременным самостоятельно, без разрешения врача3-7.
Данных о безопасности лекарства в период беременности недостаточно. Поэтому спрей Гексорал®, а также таблетки для рассасывания и раствор с добавлением эфирных масел, нельзя применять беременным самостоятельно, без разрешения врача3-7.
В соответствии с инструкцией врач может назначить спрей Гексорал® при беременности только в исключительных случаях. При этом он тщательно взвешивает пользу лекарства и риск его применения3. Аналогичная ситуация — со всеми препаратами линейки4-7.
Самостоятельное применение препарата при беременности недопустимо.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Наверх к содержанию
Литература
- Загородникова К. А., Покладова М. В., Бурбелло А. Т. Безопасность лекарств у беременных: учеб.
 пособие. ― СПб.: Изд-во СЗГМУ им. И.И. Мечникова, 2013. – 45 с.
пособие. ― СПб.: Изд-во СЗГМУ им. И.И. Мечникова, 2013. – 45 с. - Беременность и лекарства (из книги «Астахова А. В., Лепахин В. К. Лекарства. Неблагоприятные побочные реакции и контроль безопасности», М. 2008)// Безопасность лекарств и фармаконадзор / №2. – 2009. – С. 8.
- Инструкция по применению препарата ГЕКСОРАЛ® аэрозоль // Рег. номер П N014010/01 // ГРЛС РФ. – URL: https://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=980b7903-c155-4f49-940e-13992cd80908&t= (дата обращения 10.08.2010).
- Инструкция по применению препарата ГЕКСОРАЛ® раствор // Рег. номер П N014010/02 // ГРЛС РФ. – URL: https://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=939cf04e-e4e1-4815-b127-fb296887c6c6&t= (дата обращения 06.08.2010).
- Инструкция по применению препарата ГЕКСОРАЛ® ТАБС ЭКСТРА // Рег. номер ЛСР-004122/09 // ГРЛС РФ. – URL: https://grls.rosminzdrav.ru/GRLS.aspx?RegNumber=%d0%9b%d0%a1%d0%a0-004122%2f09&MnnR=&lf=&TradeNmR=&OwnerName=&MnfOrg=&MnfOrgCountry=&isfs=0&isND=-1®type=1&pageSize=10&order=RegDate&orderType=desc&pageNum=1 (дата обращения 26.
 05.2009)
05.2009) - Инструкция по применению препарата ГЕКСОРАЛ® ТАБС // Рег. номер ЛСР-002626/07 // ГРЛС РФ. – URL: https://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=bd6764d4-d777-4d06-a330-9e294da5f41d&t= ( дата обращения 14.03.2008).
- Инструкция по применению препарата ГЕКСОРАЛ® ТАБС КЛАССИК // Рег. номер П N015976/01 // ГРЛС РФ. – URL: https://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=4057b348-d307-4b79-ab3b-f5121b2a29e9&t= (дата обращения 12.08.2009).
Наверх к содержанию
Чем лечить горло при беременности – Советы от Стрепсилс
Когда женщина узнает о том, что она беременна, с этого момента ей необходимо относиться к собственному здоровью особенно внимательно. Беременные женщины подвержены более высокому риску заболевания простудой или гриппом, потому что их организм становится более уязвимым. Кроме того, привычные медицинские лекарства для борьбы с воспалением горла могут иметь противопоказания применения при беременности и быть опасными для вашего будущего ребенка.
Профилактика
Такие очевидные вещи, как полноценный сон, здоровое питание и мытье рук в течение дня (особенно перед приемом пищи) могут защитить вас от инфекции в период простуды и гриппа. По возможности избегайте контактов с болеющими людьми.
Лечение
Если вдруг вы чувствуете боль в горле во время беременности, существует несколько простых способов для ее облегчения, которые могут вам помочь.
Во-первых, убедитесь, что вы хорошо высыпаетесь и даете отдых вашим голосовым связкам. Не забывайте пить достаточное количество жидкости, чтобы избежать обезвоживание организма. Теплые напитки действительно помогают бороться с болевыми ощущениями в горле, поэтому приготовьте себе кружечку теплого чая с добавлением меда и лимона (при отсутствии аллергии на эти продукты), или, еще лучше, попросите кого-нибудь об этом. Это очень простой, но эффективный способ облегчения боли в горле! Кроме того, чай с медом и лимоном очень неплох на вкус.
Может быть также полезно использование увлажнителя воздуха или парогенератора: влажный воздух не дает предотвратить пересушивание слизистой оболочки горла, помогая уменьшить болевые ощущения и способствуя срокейшему выздоровлению.
Таблетки для рассасывания Стрепсилс® с витамином C со вкусом апельсина оказывают антисептическое и антимикотическое действие, способствуя быстрому облегчению боли в горле. Тем не менее, применение препарата во время беременности и грудного вскармливания возможно только под контролем вашего лечащего врача.
Все мы знаем, что воспаление горла может быть болезненным и создавать дискомфорт, но при правильном уходе вы сможете вернуться в привычное состояние в скором времени. Если боль в горле усилилась, то вам необходимо обратиться к врачу. Будьте здоровы!
Субклинический гипотиреоз и беременность | Шестакова Т.П.
В обзоре представлены последние данные о влиянии субклинического гипотиреоза на течение беременности и ее исходы.
Введение
Особое отношение к субклиническому гипотиреозу объясняется тем, что до настоящего времени не выработана однозначная тактика в отношении этого заболевания, особенно когда оно выявляется во время планирования или после наступления беременности. Многие вопросы или не изучены, или имеют противоречивые данные, так что врач принимает решение, основываясь на своих представлениях об этом заболевании. В последнее время опубликованы данные многочисленных исследований, метаанализов, посвященных этой теме. В связи с этим представляется актуальным рассмотреть некоторые вопросы, связанные с субклиническим гипотиреозом и беременностью, которые интересуют прежде всего практического врача.
Многие вопросы или не изучены, или имеют противоречивые данные, так что врач принимает решение, основываясь на своих представлениях об этом заболевании. В последнее время опубликованы данные многочисленных исследований, метаанализов, посвященных этой теме. В связи с этим представляется актуальным рассмотреть некоторые вопросы, связанные с субклиническим гипотиреозом и беременностью, которые интересуют прежде всего практического врача.
Ключевыми вопросами являются, во‑первых, критерии диагностики субклинического гипотиреоза во время беременности, которые неразрывно связаны с понятием нормы тиреотропного гормона (ТТГ) для беременных; во‑вторых, влияние субклинического гипотиреоза на фертильность женщины, течение и исходы беременности.
Нормы ТТГ при беременности
Прежде всего обсудим понятие нормы ТТГ для беременных женщин. Отличия от общей популяции обусловлены физиологическими изменениями тиреоидной функции во время беременности.
Проникновение тиреоидных гормонов через плаценту к плоду, увеличение концентрации тиреоидсвязывающего
глобулина, сопровождающееся повышенным связыванием гормонов, и их повышенный распад в плаценте под воздействием дейодиназы 3-го типа диктуют увеличение синтеза тиреоидных гормонов в организме женщины. Для усиленного синтеза гормонов необходимо, чтобы щитовидная железа имела достаточно функциональных резервов и отсутствовал дефицит йода. Дополнительным стимулом для повышения функциональной активности щитовидной железы в I триместре беременности является плацентарный гормон — хорионический гонадотропин человека (ХГЧ), агонист ТТГ, способный взаимодействовать с его рецепторами. Около 8-й недели на пике секреции ХГЧ повышается синтез тиреоидных гормонов, которые по механизму отрицательной обратной связи подавляют выработку ТТГ, так что для I триместра типично снижение ТТГ, иногда ниже нормы. По окончании I триместра по мере снижения ХГЧ происходит восстановление уровня ТТГ до исходных значений [1].
Для усиленного синтеза гормонов необходимо, чтобы щитовидная железа имела достаточно функциональных резервов и отсутствовал дефицит йода. Дополнительным стимулом для повышения функциональной активности щитовидной железы в I триместре беременности является плацентарный гормон — хорионический гонадотропин человека (ХГЧ), агонист ТТГ, способный взаимодействовать с его рецепторами. Около 8-й недели на пике секреции ХГЧ повышается синтез тиреоидных гормонов, которые по механизму отрицательной обратной связи подавляют выработку ТТГ, так что для I триместра типично снижение ТТГ, иногда ниже нормы. По окончании I триместра по мере снижения ХГЧ происходит восстановление уровня ТТГ до исходных значений [1].
В исследованиях показано, что уровень ТТГ и свободного Т4, но несвободного Т3, статистически значимо изменяется в разные сроки беременности, причем минимальный уровень ТТГ наблюдается в начале беременности, а минимальный уровень свободного Т4 — в конце беременности [2].
Нормальный уровень тиреоидных гормонов важен и для беременной женщины, и для плода, особенно в I триместре, когда собственная щитовидная железа плода еще не функционирует. Принимая во внимание физиологические изменения функции щитовидной железы во время беременности и важность сохранения нормального уровня тиреоидных гормонов для правильного формирования и роста плода, необходимо четко определить понятие нормы для беременной женщины, и эту норму сохранять на протяжении всей беременности. Кроме того, необходимо оценить оправданность медицинских вмешательств во время беременности, принимая во внимание не только здоровье женщины, но и здоровье ее будущего ребенка.
С 2011 г. в нашей стране, как и во многих других странах, использовались триместрспецифичные нормы ТТГ, рекомендуемые Американской тиреоидологической ассоциацией (АТА): для I триместра 0,1–2,5 мЕд/л, для II триместра — 0,2–3,0 мЕд/л и для III триместра — 0,3–3,0 мЕд/л. Необходимо заметить, что в рекомендациях АТА данные нормы предлагались только для лабораторий, которые по каким-либо причинам не имеют собственных установленных норм. Рекомендуемые референсные интервалы ТТГ основывались на результатах шести когортных исследований, проведенных в США и некоторых странах Европы, в которых было показано, что в I триместре уровень ТТГ у беременных значительно ниже, чем во II и III триместрах [3].
Однако использование такой нормы приводило во многих странах к очень высокой распространенности субклинического гипотиреоза. Так, при использовании в качестве верхней границы нормы ТТГ для I триместра 2,5 мЕд/л в одном исследовании, проведенном в Китае, субклинический гипотиреоз выявлялся у 27,8% беременных, в некоторых районах Испании у 37%, а в Чехии у 21% [4–6].
В связи с этим во многих странах Азии и Европы были проведены исследования по определению собственных норм ТТГ. При суммировании данных этих исследований было показано, что уровень ТТГ у беременных без патологии щитовидной железы, проживающих в различных регионах, значительно отличается. В I триместре верхняя граница нормальных показателей ТТГ находится в интервале от 2,15 до 4,68 мЕд/л. При использовании региональных норм ТТГ частота гипотиреоза значительно снижалась и составила в среднем около 4% [7, 8].
Надо заметить, что более высокая, чем 2,5–3,0 мЕд/л, верхняя граница нормы ТТГ была выявлена не только в странах Азии, таких как Индия, Южная Корея, Китай [4, 9], но и в некоторых странах Европы, например Нидерландах, Чехии, Испании [10–12]. Эти отличия могут объясняться этническими особенностями, а также обеспеченностью йодом региона, в котором проводится исследование, и распространенностью носительства антитиреоидных антител [13].
Учитывая накопленные данные, рекомендации АТА вышли в 2017 г. с некоторыми изменениями. По-прежнему предпочтительным является использование нормы ТТГ для беременных, определенной в данной популяции с учетом места проживания. Но если такие нормы не могут быть определены по каким-либо причинам, то рекомендуется использовать обычно применяемые в данной популяции референсные значения [14]. Однако в этом случае не учитываются физиологические изменения ТТГ, особенно в I триместре беременности. В исследовании, проведенном в Нидерландах, показано, что при использовании общепопуляционных норм ТТГ невозможно выявить вовремя всех беременных со сниженной функцией щитовидной железы, что сказывается на исходах беременности [15]. В связи с этим целесообразно снизить обычно используемую верхнюю границу нормы ТТГ на 0,5 мЕд/л, что также учтено в последних рекомендация АТА [14].
Таким образом, учитывая накопленные данные и последние рекомендации АТА, в настоящее время рекомендуется использовать либо нормы для беременных, определенные в данной этнической группе с учетом региона проживания, либо обычно используемые популяционные нормы со сниженной верхней границей на 0,5 мЕд/л.
К сожалению, в России в настоящее время нет национальных клинических рекомендаций по диагностике и лечению заболеваний щитовидной железы во время беременности. В такой ситуации каждый врач основывается на доступных ему информационных ресурсах. На известном в России и пользующeмся большой популярностью у врачей интернет-ресурсе «Тиронет.ру» в клинических рекомендациях, основанных на предыдущей версии рекомендаций АТА, уровень ТТГ
Влияние субклинического гипотиреоза на фертильность, течение и исходы беременности
Чтобы определить показания для лечения субклинического гипотиреоза, необходимо учитывать влияние различного уровня ТТГ на течение беременности и ее исходы. К сожалению, не во всех исследованиях выделяют группы беременных с разной степенью повышения ТТГ и учитывают титр антитиреоидных антител, которые также влияют на течение беременности. В исследовании N. Benhadi [17] выявлена положительная корреляция между уровнем ТТГ, начиная с нормальных показателей, и самопроизвольным прерыванием беременности: при каждом удвоении ТТГ вероятность выкидыша увеличивалась на 80%. Повышение ТТГ в интервале 2,5–5,0 мЕд/л у женщин без антитиреоидных антител сопровождается повышением риска выкидыша примерно в 2 раза, причем как на ранних, так и на поздних сроках беременности [18, 19].
Надо заметить, что влияние субклинического гипотиреоза на вынашивание беременности возрастает при использовании локальных норм ТТГ. Исследование, проведенное в Австралии, показало, что риск выкидыша увеличивается в 3,66 раза при ТТГ>95 персентиля на ранних сроках беременности, хотя ТТГ>95 персентиля объединяет субклинический и манифестный гипотиреоз, что может сказываться на результатах исследования [20].
Риски самопроизвольного прерывания беременности увеличиваются при сочетании повышенного ТТГ и высокого титра антител к тиреопероксидазе (ТПО). В исследовании C. Lopez-Tinoco et al. [21] было продемонстрировано, что наличие антител к ТПО у беременных с субклиническим гипотиреозом повышает риск прерывания беременности более чем в 10 раз. Похожие данные получили исследователи из Китая. Наибольший риск выкидыша был выявлен в группе беременных с субклиническим гипотиреозом (ТТГ 5–10 мЕд/л) и повышенным титром антител к ТПО (отношение шансов (ОШ) 9,56; p2,5 мЕд/л и высоком титре антитиреоидных антител.
Однако не во всех исследованиях подтверждено негативное влияние ТТГ>2,5 мЕд/л на течение беременности. Так, в исследовании H. Liu [22] статистически значимых различий в частоте прерывания беременности в группах беременных с ТТГ
В Кокрановском обзоре проведено сравнение исходов беременности при тотальном скрининге на тиреоидную дисфункцию и скрининге на основании факторов риска. При ТТГ>2,5 мЕд/л беременным проводилась заместительная терапия левотироксином. В группе универсального скрининга гораздо чаще выявлялся гипотиреоз (ОШ 3,15) и чаще назначалась фармакотерапия, но, несмотря на лучшее выявление гипотиреоза в группе тотального скрининга, различий по осложнениям беременности и ее исходам не выявлено. Авторы сделали вывод, что тотальный скрининг не улучшает исходов беременности [23]. Однако нельзя исключить в данном исследовании влияния массы, т. к. здоровые беременные значительно превосходили числом больных гипотиреозом в обеих группах.
Противоречивые данные получены при исследовании ассоциации субклинического гипотиреоза и преждевременных родов. В исследовании Casey et al. [24] выявлена связь субклинического гипотиреоза и родов ранее 34 нед. гестации, но при этом такой связи не обнаружено для сроков менее 32 или менее 36 нед. В дальнейшем в подобных исследованиях получены противоречивые данные, обусловленные отчасти объединением в одну группу беременных с субклиническим и манифестным гипотиреозом, а также включением в исследование беременных с антитиреоидными антителами.
Как было показано T. Korevaar et al. [25], осложненное течение беременности зависит от степени повышения ТТГ. Беременные были разделены на группы в зависимости от уровня ТТГ: 2,5–4,0 мЕд/л или более 4,0 мЕ/л. При ТТГ ниже 4,0 мЕд/л не выявлено повышения частоты преждевременных родов, тогда как при ТТГ>4,0 мЕд/л риск родов ранее 37 нед. повышался в 1,9 раза, а ранее 34 нед. — в 2,5 раза. Но первичный анализ проводился без учета титра антител к ТПО. При исключении из анализа беременных с повышенными антителами к ТПО разница между группами исчезла, и даже изолированное повышение ТТГ>4 мЕд/л не влияло на частоту преждевременных родов. Данное исследование еще раз продемонстрировало важность разграничения беременных с нормальным и повышенным титром антител к ТПО, т. к. они являются самостоятельным фактором риска осложненного течения беременности.
Влияние субклинического гипотиреоза на развитие ассоциированной с беременностью гипертензии и преэклампсии представляется на данный момент сомнительным. Ранее в когортных исследованиях выявлялась ассоциация субклинического гипотиреоза и преэклампсии, но только если скрининг на гипотиреоз проводился на поздних сроках беременности. Если же функция щитовидной железы исследовалась до 20 нед. беременности, то никакой зависимости не выявлялось [26, 27]. Предполагается, что на начальных стадиях развития преэклампсии плацентой могут вырабатываться факторы, влияющие на функцию щитовидной железы [28]. При повышенном ТТГ (>2,15 мЕд/л) в I триместре беременности не выявлено увеличения частоты осложнений беременности, в т. ч. преэклампсии, развивающихся после 20 нед. [29].
При изучении умеренно повышенного ТТГ, от 2,5 мЕд/л до 97,5 персентиля, и популяционной нормы было выявлено повышение частоты преэклампсии только у беременных с высоконормальным свободным Т4, у остальных высоконормальный уровень ТТГ не влиял на частоту преэклампсии [11]. Однако в некоторых исследованиях все же выявлялась ассоциация между повышенным ТТГ и повышенным артериальным давлением во время беременности. Так, например, в исследовании L. M. Chen [30] выявлены повышенный риск гестационной гипертензии, а также маленькая масса тела плода у беременных с субклиническим гипотиреозом. То есть на первый взгляд были получены диаметрально противоположные результаты. Но в данном исследовании субклинический гипотиреоз диагностировался при ТТГ>3,47 мЕд/л, который был определен как верхняя граница нормы в данной лаборатории, что значительно выше, чем 2,5 мЕд/л. Вероятно, именно применяемый для диагностики субклинического гипотиреоза уровень ТТГ сказывается на результатах исследования его влияния на течение беременности.
Обычно при противоречивых данных применяется метод метаанализа для выявления истины. Недавно проведенный метаанализ 18 когортных исследований показал, что субклинический гипотиреоз ассоциируется с несколькими неблагоприятными исходами беременности, такими как выкидыш (ОШ 2,01; 95% доверительный интервал (ДИ) 1,6–2,44), плацентарная недостаточность (ОШ 2,14; 95% ДИ 1,23–3,7) и повышенная неонатальная смертность (ОШ 2,58; 95% ДИ 1,41–4,73). Ассоциации с другими неблагоприятными исходами, как, например, преэклампсия, не выявлено [31]. Надо заметить, что исследования, включенные в метаанализ, применяли различные пороговые значения ТТГ для диагностики субклинического гипотиреоза. Только в 6 из 18 исследований пороговым значением ТТГ являлся уровень 2,15–2,5 мЕд/л. Причем в три исследования включались беременные с ТТГ≥2,5 мЕд/л и нормальным уровнем свободного Т4. То есть степень повышения ТТГ могла быть различной, от 2,5 до 10 мЕд/л. А как мы видим по другим исследованиям, различная степень повышения ТТГ оказывает неодинаковое влияние на исходы беременности. В большинстве исследований метаанализа субклинический гипотиреоз диагностировался при ТТГ>3,5 мЕд/л. А это как раз рекомендуемая сегодня верхняя граница нормы ТТГ для беременных, если использовать модифицированные общепопуляционные нормы.
Влияния ТТГ от 2,5 до 4 мЕд/л на психоневрологическое развитие плода и другие показатели здоровья плода не выявлено [31, 32].
Учитывая полученные в настоящее время данные, можно считать, что ТТГ>2,5 мЕд/л ассоциирован с самопроизвольным прерыванием беременности. Другие неблагоприятные исходы беременности связаны с более высоким пороговым значением ТТГ. Особого внимания заслуживают беременные с повышенным ТТГ и антитиреоидными антителами. В этом случае неблагоприятное влияние на течение беременности увеличивается.
Но необходимо понимать, изменится ли ситуация к лучшему, если компенсировать функцию щитовидной железы при субклиническом гипотиреозе у беременных. Многие исследователи поддерживают идею лечения, т. к. оно довольно безопасно и может оказать положительное воздействие на вынашивание беременности [32]. Исходы беременности у женщин, принимавших левотироксин натрия по поводу манифестного или субклинического (ТТГ>2,5 мЕд/л) гипотиреоза, и эутиреоидных женщин не различались. А это свидетельствует о безопасности лечения левотироксином натрия, во всяком случае относительно беременности [33].
Назначение левотироксина натрия беременным с ТТГ выше нормы, определенной в локальной лаборатории, приводил к суммарному снижению осложнений беременности. Причем эффект зависел от сроков начала лечения и времени, затраченного на достижение целевого уровня ТТГ.
Частота осложнений уменьшалась, если лечение начиналось до 12 нед. беременности и цель лечения достигалась менее чем за 4 нед. [34].
В исследовании S. Maraka et al. [35] показано, что назначение заместительной терапии при ТТГ 2,5–5 мЕд/л снижает риск внутриутробной задержки развития плода и низкой балльной оценки состояния плода при рождении по шкале Апгар. По другим исходам беременности, в т. ч. самопроизвольному прерыванию беременности, отличий не выявлено.
В других исследованиях положительный эффект от лечения левотироксином выявлялся только в группах беременных с ТТГ>4,0–5,0 мЕд/л. При этом в одном исследовании показано значительное снижение частоты преждевременных родов (ОШ 0,38; 95% ДИ 0,15–0,98). У беременных с ТТГ 2,5–4,0 мЕд/л назначение заместительной терапии не улучшало исходов беременности [36–38].
Таким образом, в настоящее время положительное влияние заместительной терапии левотироксином натрия при уровне ТТГ 2,5–4,0 мЕд/л, особенно при нормальном уровне антитиреоидных антител, не доказано. Вместе с тем при более выраженном повышении ТТГ положительное влияние лечения не вызывает сомнения. Возможно, положительное влияние проявляется только при использовании локальных норм ТТГ, что увеличивает важность их определения.
Основываясь на последних данных, можно сделать вывод, что во время беременности для принятия решения о назначении лечения левотироксином натрия лучше использовать локальные нормы ТТГ. При отсутствии локальных норм, либо при ТТГ>2,5 мЕд/л у беременных с антитиреоидными антителами, либо ТТГ>3,5 мЕд/л у женщин без антител назначение заместительной терапии как минимум снижает вероятность самопроизвольного прерывания беременности, а возможно, имеет и другие положительные влияния, особенно если инициируется на ранних сроках беременности.
Субклинический гипотиреоз и фертильность
Важный вопрос — каково влияние субклинического гипотиреоза на фертильность женщины. И этот вопрос порождает еще два: 1) при каком уровне ТТГ необходимо начинать лечение при планировании беременности
и 2) каков целевой уровень ТТГ на стадии планирования беременности.
При выявлении у женщины на стадии планирования беременности ТТГ более общепопуляционной нормы назначение лечения не вызывает сомнения. Сложнее решить вопрос о необходимости лечения при нормальновысоком уровне ТТГ. В последнее время появляется все больше данных о влиянии умеренно повышенного ТТГ на фертильность. Действительно, было установлено, что при бесплодии у женщины уровень ТТГ выше, чем в группе контроля, особенно если причиной бесплодия являлась дисфункция яичников либо причина была неизвестна. [39]. В одном из исследований назначение левотироксина натрия бесплодным женщинам с ТТГ>3 мЕд/л у 84,1% женщин сопровождалось наступлением беременности, причем у части женщин — самопроизвольной [40]. Но в более ранних исследованиях не выявлено ассоциации повышенного ТТГ и сниженной фертильности у женщин [41]. Выявленный однократно повышенный уровень ТТГ>2,5 мЕд/л на стадии планирования беременности может самостоятельно снизиться после наступления беременности. В одном малочисленном исследовании показано, что у 50% беременных с ТТГ>3 мЕд/л на стадии планирования после наступления беременности уровень ТТГ самостоятельно нормализовался и стал менее 2,5 мЕд/л. К сожалению, в данном исследовании не изучались различия между группами с повышенным и нормальным после наступления беременности уровнем ТТГ [42].
В более крупном исследовании с участием 482 женщин, прошедших процедуру экстракорпорального оплодотворения (ЭКО), оценивалась вероятность наступления
и сохранения беременности в зависимости от исходного ТТГ. У 55% беременных после наступления беременности ТТГ снизился с исходного уровня 2,5–4,0 мЕд/л до 2,5 мЕд/л. Наступление беременности не зависело от исходного уровня ТТГ. Авторы сделали вывод, что лечение при повышении ТТГ от 2,5 до 4,0 мЕд/л может быть отложено до наступления беременности, когда данный уровень будет подтвержден [43].
С другой стороны, в популяционном исследовании, проведенном в Китае, выявлена зависимость исходов самопроизвольно наступившей беременности от уровня ТТГ, определенного в пределах 6 мес. до наступления беременности. У женщин с ТТГ 2,5–4,28 мЕд/л при сравнении с женщинами с ТТГ ниже 2,5 мЕд/л (0,48–2,49 мЕд/л) выявлено незначительное, но все же статистически значимое повышение частоты самопроизвольных выкидышей (ОШ 1,1) и преждевременных родов
(ОШ 1,09). Более тяжелые осложнения беременности, такие как перинатальная смертность, внутриутробная гибель плода, кесарево сечение, наблюдались лишь при уровне ТТГ>4,0 мЕд/л [44].
Во многих исследованиях оценивается влияние субклинического гипотиреоза и его лечения на результативность различных вспомогательных репродуктивных технологий (ВРТ). Особое внимание к данной группе женщин объясняется использованием в процессе стимуляции высоких доз эстрогенов, которые могут проявить компенсированную тиреоидную недостаточность. Не выявлено негативного влияния уровня ТТГ от 2,5 до 4,9 мЕд/л на результаты инсеминации. В одном исследовании у эутиреоидных женщин выявлена обратная ассоциация между уровнем ТТГ на момент наступления беременности и частотой самопроизвольных выкидышей [45]. В другом подобном исследовании не обнаружено связи повышенного уровня антитиреоидных антител и/или ТТГ>2,5 мЕд/л на частоту родов у женщин после инсеминации [46], хотя в ретроспективном исследовании результативность инсеминации повышалась при назначении заместительной терапии женщинам с уровнем ТТГ>2,5 мЕд/л [47]. Результативность ЭКО при уровне ТТГ<2,5 мЕд/л была даже выше и качество эмбрионов было выше, чем у женщин с более высоким ТТГ [48–50].
Но не во всех исследованиях получены одинаковые данные. Так, M. Aghahosseini et al. [51] не выявили статистически значимых различий в частоте наступления беременности в результате ВРТ в зависимости от уровня ТТГ. В проспективном исследовании показано, что назначение заместительной терапии женщинам с субклиническим гипотиреозом (ТТГ 4,2–20,0 мЕд/л и свободный Т4 в норме) перед проведением ЭКО улучшает его исходы и они сопоставимы с эутиреоидными женщинами. Но речь в данном исследовании идет об уровне ТТГ выше популяционной нормы, но не о высоконормальном ТТГ. После назначения заместительной терапии различий по исходам беременности в зависимости от целевого уровня ТТГ (0,5–2,5 или 2,5–4,0 мЕ/л) не получено, достаточно только его нормализации [52].
Таким образом, назначение заместительной терапии на стадии планирования беременности, в т. ч. женщинам, планирующим проведение ВРТ, показано только при повышении уровня ТТГ выше общепопуляционной нормы. Использование на этом этапе нормативов для беременных не оправданно.
Интересен также вопрос об отдаленных рисках женщин с субклиническим гипотиреозом, выявленным во время беременности. В исследовании, проведенном в Индии, показано, что через 2 года после беременности у 17,8% женщин развился гипотиреоз субклинический или манифестный. Факторами риска заболевания был возраст (23,6–25,5 года), зоб, степень повышения ТТГ во время беременности (7,9–5,1 мЕд/л), повышенный титр антител к ТПО [53]. Такими образом, при наличии таких факторов риска следует проводить периодическое обследование на гипотиреоз, частота обследований, однако, не определена.
Заключение
Накопленные на сегодняшний день данные подтверждают необходимость определения локальной нормы ТТГ для беременных. При решении вопроса о назначении лечения во время беременности необходимо учитывать не только повышенный уровень ТТГ, но и уровень антител к ТПО, т. к. именно у этой группы беременных имеется наибольший риск осложненного течения беременности. На стадии планирования беременности лечение при превышении ТТГ общепопуляционных референсных значений обязательно. Но не доказано преимущество заместительной терапии у женщин, планирующих беременность, в т. ч. с помощью репродуктивных технологий, с высоконормальным уровнем ТТГ.
.
обследования с 1 по 3-й триместр
В жизни каждой женщины наступает момент, когда она становится ответственна не только за свое здоровье, но и за здоровье будущего ребенка. Находясь в утробе матери, малыш перенимает ее эмоциональное состояние. И если жизнь молодой мамы наполнена радостью, уверенностью в завтрашнем дне и в здоровье малыша, светлыми надеждами и хорошим настроением, то и будущий младенец чувствует себя отлично.
Как только тест на беременность показал 2 полоски, необходимо сделать первое ультразвуковое обследование. Оно позволят подтвердить факт беременности, установить ее срок, исключить факт внематочной беременности. Далее идет 3 плановых УЗИ, которые проводятся в период с 1 по 3-й триместр. О них мы поговорим подробнее.
УЗИ беременности до 11 недель, 1 триместр
После того, как беременная стала на учет по беременности, необходимо регулярно выполнять ряд анализов. Особенно важно делать пренатальный скрининг. Он позволяет выявить аномалии развития плода.
В периоде с 11 по 13-ю неделю необходимо сделать первый плановый скрининг. Он включает в себя анализ крови и ультразвуковое обследование. Сначала женщина делает УЗИ, во время которого доктор делает необходимые замеры верхней челюсти плода и костей носа. Оценивает общее течение беременности и прописывает все важные факторы. После того, как женщина получила результат УЗИ, она с ним идет на анализ крови (биохимическое исследование крови РАРР-А, В-ХГЧ). В комплексе это обследование позволяет выявить или исключить наличие у плода патологий.
УЗИ беременности на сроке 20-21 неделя, 2 триместр
Во время второго планового УЗИ доктор уже может оценить состояние всего тела плода и исключить разного рода аномалии. Во время второго планового ультразвукового обследования оценивают также и общее течение беременности, делают оценку рисков преждевременных родов, исключают задержки в развитии малыша, смотрят, как расположена плацента. Также на этом сроке опытные узисты могут определить, какого пола будущий малыш.
В клинике «Мед-Союз» ультразвуковое обследование беременности делают лучшие доктора города Сумы и области.
УЗИ беременности на сроке 29-30 недель, 3 триместр
Данное ультразвуковое обследование позволяет уже полностью оценить состояние будущего младенца. Также делается допплерометрия, что дает возможность исключить кислородное голодание плода.
После 32-й недели ультразвуковые исследования могут назначаться доктором в том случае, если возникают какие-то подозрения и тревоги касаемо здоровья будущего малыша. Но эти обследования уже не будут являться плановыми.
Стоит отметить, что каждая мама имеет право сделать то количество УЗИ во время беременности, которое посчитает нужным. Процедура является безвредной и безболезненной. Ультразвуковые аппараты нового поколения в клинике «Мед-Союз» позволяют определить патологии с точностью в 95%.
Записывайтесь на обследование в регистратуре медицинского центра «Мед-Союз» и будьте уверены в здоровье вашего будущего малыша!
УЗИ при беременности (2-3 триместр) сделать в Ростове-на-Дону, цены в АВЕНЮ
УЗИ ПРИ БЕРЕМЕННОСТИ (II триместр)
Абсолютно безопасное исследование ультразвуковым методом беременной матки и плода на сроке 18-21 недель.
Оценке подлежит:
- все органы плода (чтобы исключить поздно манифистрирующие пороки развития),
- костные структуры (голова, плечевая кость, бедро, носовая кость, иногда конечности),
- место прикрепления пуповины и плаценты (а также ее толщина и структура),
- количество околоплодных вод,
- положение плода в полости матки.
- длину шейки матки.
Это позволит установить срок беременности и примерный вес плода.
Могут потребоваться повторные исследования, так как положение будущего младенца и избыточная жировая ткань женщины не всегда позволяет достоверно оценить всю анатомию плода.
Противопоказаний нет.
Выполняется трансабдоминально вместе с допплерометрией (оплачивается отдельно), а длина шейки матки оценивается трансвагинально.
Специальной подготовки не требуется.
УЗИ ПРИ БЕРЕМЕННОСТИ (III триместр)
Абсолютно безопасное исследование ультразвуковым методом беременной матки и плода на сроке 30-34 недель.
Оценке подлежит:
- Размер и положение плода в полости матки.
- Соответствие размеров плода сроку беременности.
- Наличие возможных поздно манифистрирующих пороков развития.
- Количество околоплодных вод.
- Зрелость и расположение плаценты.
- Примерный вес плода.
- Риск преждевременных родов.
- Наличие обвития пуповиной шеи плода.
- Состоятельность рубца после предыдущего кесарева сечения.
Противопоказаний нет.
Манипуляцию проводят лежа на спине или боку.
Ультразвуковое исследование в третьем триместре беременности аналогично УЗИ второго триместра проводится трансабдоминальным доступом вместе с допплерометрией, длина шейки матки оценивается трансвагинально.
Специальной подготовки не требуется.
Это последнее из обязательных УЗИ при беременности, однако часто акушерами-гинекологами назначается исследование непосредственно перед родами.
Как избавиться от изжоги при беременности? Статьи
Хотя беременность и является самым прекрасным и незабываемым периодом в жизни женщины, она нередко приносит много неприятных ощущений. Одним из них является изжога, которая может возникать на сроке от 4 месяцев, когда плод внутри маминого животика начинает активно расти и развиваться. Многие женщины терпят и мучаются, боясь что-то предпринимать в сложившейся ситуации, что может быть опасно для здоровья. Чтобы избавиться от изжоги хотя бы на короткий промежуток времени, запомните следующие простые советы.
1. Пейте побольше свежего коровьего молока. И не только тогда, когда вы мучаетесь от изжоги. Молоко благотворно влияет на пищеварительную систему и улучшает работу желудка. К тому же оно может на время избавлять вас от изжоги, хоть и на короткий промежуток времени. Но не переусердствуйте, ведь коровье молоко – сильнейший аллерген, и оно может вызвать аллергию у будущего малыша.
2. Мятный чай – прекрасное средство от изжоги. Его можно пить столько, сколько хочется, и не бояться неблагоприятных последствий. Однако и здесь нужно иметь чувство меры. Дело в том, что мята понижает кислотность, поэтому заваривать крепкий чай с мятой не стоит.
3. Пейте поменьше черного чая. Он имеет свойство повышать кислотно-лужный баланс в желудке, а это, в свою очередь, приводит к возникновению изжоги.
4. Употребляйте меньше цитрусовых и яблок, ведь они тоже повышают кислотность и приводят к изжоге. К тому же, апельсины, мандарины, лимоны могут приводить к аллергии у плода, а это, в свою очередь, может стать причиной возникновения диатеза.
5. Если вы сторонница медикаментозного лечения любых болезней, то в этом случае можно употреблять таблетки «Ренни» или «Рэм-Макс». Они абсолютно безопасны как для матери, так и для плода, хотя их действие иногда недолговременно.
6. Что же касается вопроса употребления многих других средств для избавления от изжоги, то в этом случае лучше всего обратиться к терапевту, который ведет вашу беременность. Он посоветует вам препараты, безопасные для плода, и которые надолго избавят вас от такого неприятного симптома беременности, как изжога. Чаще всего терапевты назначают «Пектин», который основан на курином гормоне, вырабатываемом поджелудочной железой. Однако достать этот препарат очень сложно, поэтому попросите вашего доктора назначить вам более доступный препарат.
Беременным женщинам следует дважды подумать, прежде чем есть сладкие продукты и напитки.
У беременных женщин, которые утоляют тягу к сладкому, может быть больше шансов родить ребенка с аллергией или астмой, говорится в новом исследовании.
Исследователи из Лондонского университета королевы Марии наблюдали почти девять тысяч матерей, родивших в 1990-х годах, и их детей. Они сравнили мам, которые ели наименьшее количество свободного сахара (менее 7 чайных ложек в день), с теми, кто ел больше всего (от 16 до 69 чайных ложек в день), и обнаружили, что дети, рожденные женщинами из группы с высоким содержанием сахара, на 73% чаще иметь диагноз аллергии на два или более аллергенов и на 101% чаще иметь аллергическую астму.
Свободный сахар включает добавленные сахара и сахара, присутствующие в природе (например, мед, сиропы и фруктовые соки). Продукты, в которых содержится больше всего бесплатного сахара, включают газированные напитки, джемы, пирожные, печенье и фруктовые соки. Сахар в цельных фруктах и овощах не является свободным сахаром.
Связанные
Исследование, опубликованное в European Respiratory Journal , носит наблюдательный характер, но команда предполагает, что рацион матери с высоким содержанием сахара вызывает постоянную послеродовую аллергическую иммунную реакцию, приводящую к аллергическому воспалению у ребенка. легкое.Аннабель Бедард, научный сотрудник исследовательской группы, отметила в электронном письме, что потребление фруктозы (кукурузный сироп с высоким содержанием фруктозы) выросло до 30% от потребления рафинированного сахара на душу населения в США в период с 1970 по 2000 год.
Основываясь на этих наблюдениях, высокое потребление сахара матерями во время беременности определенно вызывает аллергию и аллергическую астму у их потомства », — сказал ведущий исследователь профессор Сейф Шахин. «Однако, учитывая чрезвычайно высокий уровень потребления сахара на Западе, мы, безусловно, будем срочно исследовать эту гипотезу.«
Шахин сказал, что если они смогут повторить свои выводы, исследователи разработают исследование, чтобы увидеть, можно ли уменьшить детскую аллергию и аллергическую астму за счет уменьшения сахара в рационе мамы. Бедард сказал, что в настоящее время они пытаются изучить две другие группы рождения в Великобритании.
Тем временем она рекомендует беременным женщинам следовать текущим рекомендациям по потреблению сахара Американская кардиологическая ассоциация советует женщинам ограничить свободный сахар, который увеличивает калорийность и не содержит питательных веществ, до 6 чайных ложек в день.
Следите за сообщениями Эшли Мэй в Твиттере: @AshleyMayTweets
Лучшие идеи перекусов для беременных
Называете ли вы их легкими закусками или мини-обедами, небольшие перекусы в течение дня могут быть здоровым и простым способом получить свой наполнение необходимыми питательными веществами, особенно во время беременности.
Небольшие закуски легче переваривать, когда вы боретесь с такими проблемами желудка, как тошнота, тяга к еде и отвращение к еде в первые недели беременности. Здоровые закуски — также хороший способ получить питание на более поздних сроках беременности, когда у вас появляется ощущение сытости, когда вы не можете съесть еще один кусочек после нескольких порций вилки.
Закуски также являются разумной формой страхования питания. Хотя беременность — ваш (удивительный) повод съесть лишние калории (на 500 больше в день к третьему триместру) как никогда важно использовать эти дополнительные калории, чтобы наполнить ваше тело ключевыми питательными веществами, которые поддерживают развитие вашего ребенка, особенно белком, фолиевая кислота, кальций, витамин D, DHA (жирная кислота омега-3), йод и железо.
Другими словами, вы не должны использовать перекус в качестве предлога, чтобы захватить пинту мороженого или гигантский пакет чипсов.Помните, ваш ребенок ест все, что вы едите!
Итак, какие вы должны есть в эти дни, чтобы поддерживать энергию в перерывах между приемами пищи и давать своему малышу дополнительную дозу питания? Хорошие закуски для беременных вкусные, полезные и сытные — и в идеях недостатка нет. Независимо от того, какие ароматы вы жаждете, вот несколько лучших идей для перекуса во время беременности.
Полезные сухие перекусы для беременных
Конечно, чашка йогурта или смузи может стать хорошим зарядом.Но иногда вам нужен сухой вариант, который легко транспортировать и который можно часами лежать в сумке, не нуждаясь в охлаждении.
Помимо удобства, сухие закуски часто содержат цельнозерновые, орехи и сушеные фрукты, поэтому они являются отличным способом включить в свой рацион больше клетчатки, чтобы предотвратить запор при беременности, а также восполнить запас белка и витаминов группы В. . Сухие закуски также довольно легко съесть, когда вас тошнит.
- Trail mix. Комбинация орехов, семян и сушеных фруктов содержит белок, полезные жиры и клетчатку, которые помогут вам работать в течение нескольких часов.Придерживайтесь смешанных смесей с одним забавным добавлением (чипсы из темного шоколада лучше, чем, скажем, семена, покрытые конфетами или крендели, покрытые йогуртом), и ограничьте свою порцию до ½ стакана.
- Батончики мюсли. Думайте о них как о миксе в форме батончика с добавлением сытных, богатых клетчаткой овсяных хлопьев. Однако некоторые батончики мюсли могут быть такими же сладкими, как десерты, поэтому ищите варианты с менее чем 10 граммами сахара.
- Крендели из цельного зерна. Чтобы убедиться, что ваши действительно сделаны из цельного зерна, проверьте этикетку.Если первый из перечисленных ингредиентов содержит слово «цельный» (например, «цельнозерновой» или «цельный овес»), вы, вероятно, готовы.
- Свежие фрукты с пакетиком ореховой пасты. Такие продукты, как апельсины, бананы и яблоки, можно хранить при комнатной температуре. Ореховое масло добавляет белок и полезные жиры, чтобы вы дольше оставались сытыми — ищите одноразовые пакетики орехового масла, которые легко бросить в сумку и выходить за дверь.
- Воздушный попкорн. Хорошие новости: попкорн — это цельное зерно, богатое клетчаткой.Выбирайте готовые блюда и добавьте свои собственные приправы, например сыр пармезан, немного корицы или горсть жареных семечек.
Здоровые белковые закуски для беременности
Белок жизненно важен для роста и развития вашего ребенка, но он также помогает поддерживать стабильный уровень сахара в крови, что может помочь вам дольше получать энергию и предотвратить симптомы низкого уровня сахара в крови, такие как головные боли, тошнота и раздражительность.
- Хумус и крекеры из цельной пшеницы. Из нутового соуса вы получите белок и полезные жиры, а из крекеров — полезные углеводы. Чтобы усилить аппетит, добавьте нарезанные сырые овощи и горсть оливок.
- Эдамаме. В пикантных стручках сои содержится много белка и клетчатки, а также железа, фолиевой кислоты и магния. Чтобы усилить аромат, разогрейте стручки в микроволновой печи и посыпьте солью и кунжутом.
- Горсть орехов. Орехи с высоким содержанием белка, клетчатки и полезных жиров могут быть идеальной закуской для природы.У каждого типа орехов есть свои питательные свойства (миндаль содержит кальций, грецкие орехи содержат омега-3, а арахис — витамин Е), поэтому стремитесь к разнообразию. Просто следите за размером порции — орехи калорийны, поэтому чашки — это все, что вам нужно.
- Нут жареный. Они хрустящие и пикантные, как чипсы, только гораздо более питательны благодаря большому количеству белка, клетчатки и железа. Сделайте свой собственный, запекая консервированный, высушенный и промытый нут с оливковым маслом и вашими любимыми приправами, пока он не станет хрустящим, или купите его заранее приготовленным.Очень голоден? Сделайте закуску из жареного нута, помидоров черри и нескольких кубиков сыра фета.
- Яйца, сваренные вкрутую. Приготовьте большую порцию на выходных, и всю неделю у вас будет готовый перекус. Яйца содержат много протеина и являются хорошим источником витамина D, который помогает укрепить кости и зубы вашего ребенка.
Здоровые перекусы, богатые кальцием, во время беременности
Ежедневное потребление 1000 миллиграммов является обязательным условием для крепких костей и зубов — как для вашего ребенка, так и для вас.Поскольку удовлетворить свои потребности только во время еды не всегда легко, закуски, содержащие кальций, могут помочь восполнить пробел.
- Простой йогурт с фруктами. Йогурт содержит белок и кальций, а также пробиотики, которые могут защитить от запоров, связанных с беременностью. Выбор простых вариантов вкуса сэкономит вам массу добавленного сахара; вместо этого добавьте здоровую дозу сладости со свежими фруктами, такими как ягоды, нарезанное манго или нарезанное кубиками яблоко.
- Струнный сыр. Эти предварительно завернутые кусочки отлично подходят для еды на ходу, и каждая палочка содержит около 200 миллиграммов кальция.Для большей сытости сочетайте сыр с цельнозерновыми крекерами или заверните его в лепешку из цельнозерновой муки.
- Творог. Чашка обезжиренного напитка содержит около 250 миллиграммов кальция и целых 24 грамма белка. Как и в случае с йогуртом, лучше придерживаться простых сортов и добавлять аромат самостоятельно. Добавьте нарезанные фрукты, добавьте немного меда или корицы или приправьте солью и лимонным соком и используйте как соус для овощей.
- Цельнозерновая крупа с нежирным молоком. Вы получите 300 миллиграммов кальция плюс 8 граммов белка в чашке нежирного молока, а сочетание его с цельнозерновыми хлопьями превратит костно-строительный комплекс в сытную закуску или мини-обед. Для полезных злаков ищите варианты, содержащие менее 10 граммов сахара и не менее 3 граммов клетчатки на порцию.
- Фруктовый смузи с молоком. Простые комбинации, такие как банан, миндальное масло и молоко, легко пить, когда вас тошнит. Когда захотите больше вкуса, попробуйте замороженную вишню с какао-порошком, манго и ананасом или ягоды и арахисовое масло.
Здоровые сладкие закуски для беременных
Можно иногда побаловать себя печеньем или пирожным. Но если ваш сладкоежка имеет тенденцию регулярно поднимать голову, стоит иметь наготове несколько полезных (и все же удовлетворительных) вариантов.
- Финики Medjool с миндальным маслом. Сладкие и липкие финики — настоящие конфеты природы. Добавьте дополнительный слой восхитительности — и сделайте их более сытными, макнув финики в миндальное масло, богатое белком.
- Замороженное банановое «мороженое» с измельченными орехами. Обработайте нарезанный замороженный банан в кухонном комбайне до однородной массы, чтобы получилось сливочное, естественно сладкое мороженое, которое по вкусу не отличалось бы от настоящего. Сверху выложите нарезанные грецкие орехи и вишню, чтобы получилось мороженое, похожее на мороженое.
- Гренки из цельного зерна с ореховой пастой и шоколадной стружкой. Намажьте столовую ложку арахисового или миндального масла на ломтик цельнозернового тоста и сверху положите столовую ложку миниатюрных кусочков темного шоколада.
- Темный шоколад и клементин. Выберите шоколад, содержащий от 70 до 85 процентов какао. Чем выше содержание какао, тем больше в шоколаде питательных веществ (таких как железо и магний) и меньше сахара. Квадрат в одну унцию идеален.
- Замороженный виноград. Если вы хотите сладко перекусить, но на самом деле не так сильно голодны, это ледяное угощение отвечает всем требованиям. Замороженный виноград освежает и полон витаминов, но, поскольку в нем нет ни белка, ни жира, сам по себе он не совсем такой сытный.
Полезные вечерние перекусы при беременности
Мучите урчанием в животике перед сном? Выберите легкий, легко усваиваемый продукт с питательными веществами, которые помогут вам уснуть.
- Цельнозерновая крупа с молоком. Комбинация сложных углеводов и белков поможет вам почувствовать сонливость. Опять же, придерживайтесь вариантов злаков, содержащих менее 10 граммов сахара на порцию. Они не только более питательны, но и употребление большого количества сахара прямо перед сном может не дать вам уснуть.
- Творог с малиной. Постные источники белка, такие как нежирный творог, содержат триптофан — аминокислоту, которая может вызвать сонливость. Малина не только придает сладость, но и является естественным источником гормона мелатонина, способствующего засыпанию.
- Тост из цельнозерновой арахисовой пасты с бананом. Сложная комбинация углеводов и белков может вызывать сон, особенно когда вы добавляете несколько ломтиков банана, еще одного фруктового источника мелатонина.
- Теплое молоко с корицей. Теплое молоко не просто успокаивает — по данным Национального фонда сна, может быть какая-то связь между содержанием триптофана и мелатонина в молоке и улучшением сна. Корица добавляет вкусную сладкую нотку, но вы также можете попробовать другие специи, например, молотый мускатный орех или кардамон.
- Горсть грецких орехов. Помимо протеина, полезных жиров и омега-3, употребление грецких орехов может повысить уровень мелатонина в крови и помочь вам крепче спать.
Закуски, которых следует избегать во время беременности
Лучшие закуски для беременных — это богатые питательными веществами варианты, которые сохраняют энергию и доставляют столь необходимые вам и вашему растущему ребенку витамины и минералы.Поэтому стоит придерживаться полезных для здоровья блюд, которые были бы дома как часть здорового питания, вместо обычных обработанных закусок.
Эти продукты обычно содержат мало питательных веществ и много пустых калорий. Они не только лишены питания для вас и вашего ребенка, они могут увеличить ваши шансы на нездоровую прибавку в весе во время беременности, а также на гестационный диабет. Хотя в случайном угощении нет ничего плохого, вы захотите ограничить потребление таких продуктов, как:
- Печенье, пирожные или сладкая выпечка
- Конфеты
- Мороженое
- Картофельные чипсы
- Газированные напитки, подслащенный чай или сладкие соки
- Сладкие кофейные напитки
Конечно, вы также захотите отказаться от обычных продуктов, которые запрещены во время беременности, включая сырую рыбу, недоваренное мясо, мясные деликатесы, недоваренные яйца, непастеризованные сыры или соки, и алкоголь.
Полезные советы по перекусу для беременных
Перекусы необходимы для того, чтобы оставаться довольным и заряженным энергией во время беременности, но даже в этом случае у вас, скорее всего, нет времени на их планирование или приготовление. Некоторые стратегии упрощения умных перекусов:
- Используйте комбинированный подход. Сбалансированная закуска, содержащая белок, сложные углеводы и полезные жиры, продлит ваше чувство сытости, поэтому вам не придется бегать, чтобы перекусить еще полчаса.
- Держите свою кухню заполненной. Имейте наготове разнообразные полезные блюда, например свежие фрукты, орехи, простой йогурт, сыр, цельнозерновые крекеры, ореховое масло и хумус.
- Готовьте еду на вынос заранее. Выберите две или три закуски на неделю, приготовьте большую порцию и разделите их на отдельные порции, которые вы можете бросить в сумку, когда выйдете за дверь или потянитесь, когда возникнет желание перекусить. Смешайте партию смеси, сварите дюжину яиц и приправьте большую миску попкорна, затем разделите на мешочки одного размера.
- Рассматривайте свои потребности в закусках. «Еда на двоих» — это не лицензия на перекус в течение всего дня. Помните, что вам, скорее всего, не нужны дополнительные калории в первом триместре, во втором триместре вам нужно от 300 до 350 дополнительных калорий, а в третьем триместре вам нужно 500 дополнительных калорий.
Закуски могут быть находкой во время беременности — как для поддержания энергии, так и для добавления дополнительных питательных веществ в свой рацион. Главное — придерживаться полезных вариантов и не переусердствовать.За умные и полезные перекусы!
Гестационный диабет и диета
Внесение изменений в диету поможет вам контролировать уровень глюкозы и вес, что снизит риск осложнений при беременности. Вас следует направить к диетологу, специализирующемуся на диабете, который посоветует вам диету и составление здорового питания.
Существует много информации о правильном питании. Постарайтесь не перегружаться, потому что внесение нескольких простых изменений может иметь большое значение.Самое главное — придерживаться здоровой и сбалансированной диеты.
Когда вы начинаете вносить изменения, важно помнить, каких продуктов следует избегать во время беременности, включая некоторые виды рыбы и сыра.
Гликемический индекс (ГИ)
Ваш лечащий врач расскажет вам о гликемическом индексе (GI). Это рейтинговая система, которая показывает, насколько быстро углеводные продукты влияют на ваш уровень глюкозы.
Звучит сложно, но речь идет о замене одних продуктов другими, чтобы контролировать уровень глюкозы.
Углеводы с высоким ГИ быстро повышают уровень глюкозы, что плохо, если у вас гестационный диабет. Эти продукты включают:
- сладкие напитки и кондитерские изделия (торты, печенье, сладости, мороженое и т. Д.)
- сухие завтраки
- фруктовые соки
- белый хлеб
- картофель
- рис белый
Если у вас гестационный диабет, лучше подходят продукты с низким или средним ГИ, поскольку они медленнее повышают уровень глюкозы.К ним относятся:
- фрукты и овощи
- бобовых, таких как нут или чечевица
- цельнозерновых продуктов, например овсяных хлопьев.
Узнайте больше о гликемическом индексе и полезном списке продуктов питания.
Ешьте регулярно
Важно регулярно питаться — обычно 3-разовое питание — и не пропускать приемы пищи.
Начните с легкого завтрака и старайтесь есть регулярно, со здоровыми закусками или без них.Полезно всегда иметь при себе полезные закуски, например, кусочки яблока или груши. Вы можете перекусить ими, если проголодаетесь, а также откажитесь от полуфабрикатов, таких как печенье или сладкие напитки.
Инсулин может вызывать снижение уровня глюкозы до низкого уровня (это называется гипогликемией), поэтому вам следует предоставить некоторую информацию о гипогликемии.
Следите за размером порций
Сколько вы едите во время еды, так же важно, как и то, что вы едите. Возможно, вас побудили съесть дополнительную еду или перекусить, потому что вы думали, что беременность означает «есть на двоих».Как бы это ни было заманчиво, это неправда.
Вам не нужно дополнительно есть в первом или втором триместре беременности . В третьем триместре вам может потребоваться около 200 дополнительных калорий каждый день, что составляет примерно половину бутерброда.
Узнайте больше о том, сколько нужно больше есть во время беременности.
Исследования также показали, что количество потребляемых вами углеводов, а не их рейтинг GI, имеет наибольшее влияние на уровень глюкозы после еды.Это означает, что даже если вы хорошо питаетесь, вам может быть сложно контролировать свое состояние, если вы едите слишком много.
Diabetes UK предоставит дополнительную информацию о том, как правильно подобрать размер порции.
Подумайте, что вы пьете
Важно думать не только о том, что вы пьете, но и о том, что едите. Старайтесь избегать сладких напитков. Диетические напитки или напитки без сахара лучше, чем сладкие (хотя они не имеют пищевой ценности). Фруктовые соки и смузи также могут содержать много сахара, как и напитки с пометкой «без добавления сахара».Проверьте этикетку с питанием или обратитесь к врачу, если вы не уверены.
«У меня была странная тяга к свежему апельсиновому соку, когда я была беременна. Но когда мне поставили диагноз гестационный диабет, моя акушерка посоветовала мне отказаться от него из-за содержания сахара ».
Элисон
Поскольку вода не содержит углеводов и калорий, это идеальный напиток для беременных. Исследования также показали, что питьевая вода может помочь контролировать уровень глюкозы. Выпивайте большой стакан воды перед каждым приемом пищи и еще один стакан между приемами пищи.
«Вода была ключом к поддержанию стабильного уровня глюкозы. Я, вероятно, пил от 3 до 4 литров в день и гулял полчаса после обеда. Мое правило — пинта воды на каждый прием и одна сразу после него. я и другие, которых я знаю «.
Мария
Узнайте больше о том, сколько воды вам следует пить во время беременности.
Присмотритесь к нежирным вариантам
Если вы часто выбираете продукты с низким содержанием жира, сейчас самое время внимательнее присмотреться к ингредиентам.Это потому, что:
- нежирные продукты иногда могут содержать больше сахара, чем полножирные продукты
- пища, содержащая жиры, может замедлить выделение сахара из углеводов, что может помочь предотвратить скачки уровня глюкозы.
Выбирайте продукты с натуральными жирами, например:
- молоко
- оливковое масло
- яйца
- семян
- авокадо
- натуральный или греческий йогурт
Что еще я могу сделать?
Вам также следует попробовать:
- ешьте много фруктов и овощей — старайтесь есть не менее 5 порций в день
- заменить торты и печенье на более полезные для здоровья альтернативы, такие как фрукты, орехи и семечки
- есть нежирные источники белка, такие как курица, рыба или нежирное мясо
- попробуйте варианты с более низким ГИ, заменив белый хлеб цельнозерновым
- сократить потребление соли — слишком много соли связано с высоким кровяным давлением, что может увеличить риск осложнений при беременности.
Помните, что все разные
Все люди разные, и то, что подходит некоторым женщинам, может не подойти вам. Например, некоторые женщины обнаруживают, что даже здоровая пища, такая как овсяные хлопья, фрукты или другие продукты, повышают уровень глюкозы. Постарайтесь не расстраиваться, если вам сначала сложно контролировать уровень глюкозы. Вы быстро узнаете, что работает для вас.
Некоторым женщинам, у которых диагностирован гестационный диабет, удается контролировать уровень глюкозы, используя только диету и упражнения.
Вы также можете обнаружить, что ваша толерантность к определенным продуктам питания меняется во время беременности. Например, некоторые женщины могут обнаружить, что те же продукты, которые им хорошо подействовали на ранних сроках беременности, вызывают более высокий уровень глюкозы по мере ее прогрессирования.
«Я должен был быть очень строгим, и по мере моего продвижения становилось все труднее получать хорошие показатели глюкозы, даже с той же самой пищей, которая была хорошей на протяжении веков».
Изабелла
«Для меня сработало правило: мало углеводов, много жиров и много белка.Мне удалось избежать приема инсулина, а также я похудела без всякой причины, которую носила с собой. Мой маленький мальчик родился здоровым 6 фунтов 10.
Мария
«Если бы у меня был хлеб, это был бы цельнозерновой и всего один ломтик. Потом рыба, овощи и немного сыра. И овсяные лепешки! Овсяные лепешки спасли меня!»
Мишель
Могу ли я еще что-нибудь сделать для лечения гестационного диабета?
Помимо правильного питания, упражнения могут снизить уровень глюкозы.В течение всей беременности рекомендуется ходить 30 минут каждый день, это поможет снизить уровень глюкозы.
Как бы они ни старались, некоторые женщины не могут контролировать уровень глюкозы с помощью одних только диет и упражнений. В этом случае вам могут предложить лекарства. Лекарства и инсулин помогут, но не могут заменить диету и упражнения, поэтому по-прежнему очень важно сохранять здоровые привычки.
Поговорите со своим лечащим врачом, если у вас есть какие-либо опасения по поводу лечения вашего состояния.Вы также можете поговорить с акушерками Томми по телефону 0800 014 7800 (с понедельника по пятницу, с 9:00 до 17:00) или написать нам по адресу [электронная почта защищена].
План лечения гестационного диабета | Yale Health
Многие женщины с гестационным диабетом имеют здоровую беременность и здоровые дети, потому что они следуют плану лечения, составленному для них их поставщиками медицинских услуг.
Одна из самых важных вещей, которые вы можете сделать, чтобы обеспечить здоровую беременность, — это регулярно посещать врача и соблюдать их.
Общий план лечения гестационного диабета может включать следующие пункты:
- Знать уровень сахара в крови (также называемом глюкозой) и держать его под контролем
- Соблюдение здорового и сбалансированного питания
- Регулярная умеренная физическая активность
- Поддержание здорового набора веса
- Ежедневный учет диеты, физической активности и уровня глюкозы
- Принимая лекарства по назначению, вам может потребоваться лекарство, если:
- Ваш уровень сахара в крови слишком высок.
- Ваш уровень сахара в крови слишком много раз повышен.
- Уровень сахара в крови остается высоким, но вы не набираете много веса или плохо питаетесь.
- Вы не можете безопасно добавлять физическую активность в свой план лечения.
Знайте свой уровень сахара в крови и держите его под контролем
Первый шаг в этом общем плане лечения состоит из двух частей:
1) Знать уровень сахара в крови — означает, что вы делаете анализ, чтобы узнать, сколько глюкозы в крови; и
2) Поддержание уровня сахара в крови под контролем — означает, что вы постоянно поддерживаете уровень глюкозы в пределах здорового диапазона, придерживаясь здоровой диеты, как указано вашим врачом, регулярно занимаясь физической активностью и принимая лекарства, если нужно.
Уровень сахара в крови меняется в течение дня в зависимости от того, какую пищу вы едите, когда едите и сколько едите. Ваш уровень физической активности и то, когда вы занимаетесь физическими упражнениями, также влияют на уровень сахара в крови.
Узнав свое тело и узнав, как оно использует глюкозу в течение дня, вы можете помочь своему врачу скорректировать программу лечения. Ежедневное измерение уровня глюкозы, а часто и в течение дня, помогает определить, когда вам нужно есть, сколько вам следует есть и какие продукты лучше всего подходят для вас.
По мере приближения срока родов ваша инсулинорезистентность может увеличиваться. Если это произойдет, вам, возможно, придется принимать лекарства, чтобы контролировать уровень глюкозы. Знание вашего уровня глюкозы в определенное время дня позволит вашему врачу подобрать для вас подходящее лекарство.
Следуйте советам врача о том, когда следует проверять уровень глюкозы. Вам нужно будет проверять уровень сахара в крови четыре раза в день и записывать цифры в журнал.
Даже если ваш уровень глюкозы меняется в течение дня, существует нормальный диапазон для этих уровней. Цель состоит в том, чтобы поддерживать уровень глюкозы в этом диапазоне. Следующая диаграмма показывает здоровый «целевой» диапазон для каждого теста.
Целевой диапазон здорового уровня глюкозы
| Время теста на сахар в крови | Целевой здоровый уровень |
|---|---|
| Уровень глюкозы натощак (утром перед едой) | Не выше 95 мг / дл |
| Через час после завтрака, обеда и ужина | Не выше 140 мг / дл |
Поговорите со своим врачом о том, что делать, если ваш уровень глюкозы выходит за пределы здорового целевого значения, указанного здесь.Возможно, вам придется скорректировать свой план лечения, чтобы довести свой уровень до здорового диапазона.
Соблюдайте здоровую сбалансированную диету
Соблюдение здоровой диеты — важная часть плана лечения гестационного диабета. Здоровая диета включает в себя сбалансированное питание из всех пищевых групп, которое дает вам питательные вещества, витамины и минералы, необходимые для здоровой беременности. Для женщин с гестационным диабетом сбалансированная диета также помогает поддерживать уровень сахара в крови на целевом уровне.Следование плану питания и соблюдение здоровой диеты — ключевая часть лечения гестационного диабета. Очень важно, чтобы вы вместе со своим врачом составили план здорового питания. Информация в этом буклете предназначена для женщин, у которых был диагностирован гестационный диабет. Эти рекомендации подходят не всем беременным женщинам.
Углеводы
- Углеводы являются частью здорового питания женщины с гестационным диабетом.
- Углеводы — это питательные вещества, которые поступают из определенных продуктов, таких как злаки, молоко и йогурт, фрукты и крахмалистые овощи.
- Во время пищеварения ваше тело расщепляет большинство углеводов на простые сахара, которые являются основным источником энергии для вашего тела.
- Употребление углеводов увеличивает уровень сахара в крови. Если вы едите небольшое количество углеводов, уровень сахара в крови немного повышается. Если вы употребляете большое количество углеводов во время еды, уровень сахара в крови сильно повышается.
- Вам необходимо найти баланс между потреблением достаточного количества углеводов, чтобы получить необходимую энергию и глюкозу, и ограничением потребляемых углеводов, чтобы контролировать уровень сахара в крови.Лучший способ сделать это — распределить их в течение дня.
- Ваша медицинская бригада подберет для вас здоровую диету, включающую необходимое количество углеводов для поддержания здоровой беременности.
- Женщинам с гестационным диабетом обычно необходимо избегать продуктов с высоким содержанием сахара, таких как сладости и десерты, чтобы контролировать уровень сахара в крови.
- Недостаток углеводов также может вызвать проблемы. Вам следует соблюдать план питания, предоставленный вашим лечащим врачом.
Сбалансированное питание
- Все продукты содержат определенное сочетание углеводов, жиров и белков. Жиры и белки влияют на уровень глюкозы в крови в течение многих часов, но углеводы влияют на него гораздо быстрее. По этой причине вам нужно будет регулировать потребление продуктов, богатых углеводами («углеводами»). Ваш лечащий врач покажет вам, как и ваш план питания поможет вам не сбиться с пути.
- Важно делать выбор в пользу здоровой пищи. Питательная пища поддерживает рост и развитие вашего ребенка, помогает контролировать гестационный диабет и помогает вам чувствовать себя хорошо.
- Чтобы контролировать гестационный диабет, необходимо контролировать свой режим питания. Ваш план питания дает вам цели относительно того, когда и сколько есть.
Шаги для начала
- Начни считать углеводы. Чтобы контролировать уровень сахара в крови, вы изучите технику, которая называется «подсчет углеводов». Эта система помогает сбалансировать приемы пищи и закуски в течение дня. Начните с чтения этикеток «Общее количество углеводов» на этикетках «Пищевая ценность».Ваша цель, вероятно, будет составлять 30-45 граммов на еду и 15-30 граммов на закуски. Подробности о подсчете углеводов.
- Ешьте меньше углеводов при каждом приеме пищи. Вместо того, чтобы есть большое количество углеводов за один прием пищи, распределите их в течение дня. Употребление углеводов напрямую влияет на уровень сахара в крови, поэтому употребление меньшего количества углеводов через равные промежутки времени в течение дня поможет предотвратить слишком высокий уровень сахара в крови после еды
- Ешьте небольшими порциями и часто ешьте и перекусывайте.Ешьте каждые 2-3 часа. Поскольку вы потребляете меньше углеводов во время еды, вам нужно будет есть чаще, чтобы удовлетворить свои ежедневные потребности в питании. Планируйте как минимум 3 приема пищи и 3 перекуса в день.
- Включите белок в еду и закуски. Ваши потребности в белке увеличиваются в течение последнего триместра. Белок может помочь выровнять уровень глюкозы в крови. Это также может помочь вам чувствовать себя более удовлетворенным в течение дня.
- Съешьте очень маленький завтрак и похожий полдник примерно через 2 часа.Уровень глюкозы в крови обычно повышается по утрам. Чтобы компенсировать это, ваш план питания, вероятно, будет включать меньше углеводов на завтрак, чем на обед или ужин.
- Перекусите на ночь. Хорошо перекусить перед сном, чтобы поддерживать нормальный уровень сахара в крови на ночь. Вот некоторые примеры здоровых закусок: греческий йогурт, яблоко с арахисовым маслом или цельнозерновые крекеры с сыром. Выбирайте продукты с высоким содержанием клетчатки. Хорошие источники включают цельнозерновой хлеб и крупы, свежие и замороженные овощи и бобы.Фрукты также могут быть хорошим источником клетчатки — большинство планов включают фрукты во время обеда или ужина и закусок.
- Остерегайтесь сахара и сладостей-концентратов.
- Не пейте фруктовые соки. Планируйте получать фрукты позже в течение дня (не во время завтрака). Хотя фрукты являются здоровым источником углеводов, их углеводы легко усваиваются и, как правило, быстро повышают уровень глюкозы в крови.
- Избегайте обычных безалкогольных напитков, фруктовых соков и фруктовых напитков. Такие напитки с высоким содержанием углеводов быстро повышают уровень глюкозы в крови.
- Ограничьте количество десертов, таких как мороженое, пироги, торты и печенье. Эти продукты часто содержат большое количество сахара, меда или других подсластителей.
- Внимательно прочтите этикетки и проверьте количество углеводов на порцию.
- Будьте осторожны с жиром
- Употребляйте нежирные белковые продукты, такие как птица и рыба. Избегайте жирного мяса, мяса на обед, бекона, колбасы и хот-догов.
- Удалите весь видимый жир, удалив кожу птицы и обрезав жир с мяса.
- Выпекать, жарить, готовить на пару, варить или готовить на гриле.
- Избегайте жарки. Если вы жарите пищу, используйте сковороды с антипригарным покрытием, спрей из растительного масла или небольшое количество (1-2 чайные ложки) масла.
- Используйте обезжиренное или нежирное (1%) молоко и молочные продукты.
- Ограничьте или избегайте добавления лишних жиров, таких как масло, маргарин, сметана, майонез, авокадо, сливки, сливочный сыр, заправка для салатов или орехи.
- Ограничьте количество полуфабрикатов. Они часто содержат больше углеводов, жиров и натрия.
- Избегайте лапши быстрого приготовления, консервированных супов, картофеля быстрого приготовления, замороженных обедов и упакованных продуктов.
Преимущества сока для беременных
Маме часто рекомендуют пить сок во время беременности как здоровую пищу для беременных, что очень хорошо. Почему настоятельно рекомендуется сок? Потому что во время беременности роль мамы — направлять питательные вещества, необходимые для плода. Что бы ни съела мама, это повлияет на рост плода в утробе матери.При регулярном употреблении сока во время беременности потребности плода в питании становятся более уверенными.
Гранатовый сок для беременных
Один из очень рекомендуемых фруктовых соков для употребления матерью во время беременности — это гранатовый сок. Почему это рекомендуется? Из-за множества преимуществ, которые мама может получить при регулярном употреблении гранатового сока, вот некоторые из преимуществ:
- Содержание фолиевой кислоты в плодах полезно для развития мозга плода и снижает риск дефекта головного мозга плода, который зачат.
- Повышение выносливости мамы во время беременности. Витамин С, содержащийся во фруктах, очень полезен для повышения выносливости мамы и иммунитета плода. Кроме того, он также может способствовать усвоению железа, которое полезно для образования крови плода.
- Содержащиеся в этом фрукте минералы, кальций и фосфор будут действовать как соли фосфата кальция, которые в дальнейшем могут придать твердость костям и зубам плода после рождения. Принимая во внимание, что натрий и калий функционируют как кислотно-щелочной баланс в клетках, чтобы беременные женщины не обезвоживались быстро.
- Железо в плоде граната также полезно для мам, потому что во время беременности потребность в железе для образования внутриутробной крови значительно возрастает. Кроме того, железо также необходимо маме в пищу во время грудного вскармливания. Обеспечение железом также важно для резервирования большого количества кровезаменителей, которые теряются во время родов позже.
Помимо гранатового сока, есть еще несколько фруктовых соков, которые имеют большую пользу и полезны для матери и зачатого плода.
1. Яблочный сок
Яблочный сок, смешанный с сельдереем, способен побороть нарушения сна во время беременности. Яблочный сок также можно смешивать со шпинатом. Комбинация щавелевой кислоты в шпинате и пектина в яблоке полезна для пищеварения мамы. Пектиновые вещества, содержащиеся в яблоках, также могут снизить уровень холестерина, что может повлиять на работу сердца.
2. Сок авокадо
Сок авокадо содержит жиры, масла и содержит много калорий, что очень полезно для поддержания выносливости беременных женщин.Кроме того, сок авокадо поддерживает гибкость мышц суставов и снижает уровень холестерина.
3. Морковный сок
Морковный сок способен освежить уставшую мамочку. Кроме того, морковный сок может предотвратить высокое кровяное давление, преэклампсию и снизить уровень сахара в крови у мам, страдающих диабетом. Поэтому морковь также становится одним из полезных продуктов для беременных.
4. Сок канталупы
Сок дыни может уменьшить воспаление и восстановить повреждение тканей кишечника, поскольку он содержит бета-каротин, магний, провитамин А, цинк, марганец и хром.Натуральный сахар и ферменты, содержащиеся в плодах дыни, обладают функцией абсорбции в кишечнике, вызванной перееданием или едой в спешке, чтобы не пережевывать должным образом, отложением лекарства, а также преодолевать тошноту.
5. Гранатовый сок
Гранатовый сок полезно употреблять, потому что он снижает риск повреждения мозга плода. Кроме того, гранатовый сок может помочь очистить зубы и полость рта и предотвратить инфекцию, так что можно предотвратить неприятный запах изо рта.
6. Апельсиновый сок
Наверное, многие мамочки знали, что апельсины содержат много витамина С. Витамин С полезен для иммунной системы и облегчает образование слизи в горле, легких, носовой полости и желудке. Смесь меда и лимонного сока полезна для лечения воспалений, а также для лечения миндалин. Но помните, маме, у которой расстройство желудка, следует выбирать апельсины, которые не слишком кислые, чтобы их можно было превратить в сок, да.
7. Грушевый сок
Грушевый сок может помочь маме, когда ее желудок чувствует дискомфорт из-за чрезмерного уровня кислоты.Одна из причин увеличения — кислотность желудочного сока в жирной, острой и высококалорийной пище.
8. Томатный сок
Томатный сок способствует образованию гликогена в печени, который помогает маме оставаться свежей и выносливой. Аппетит может увеличиться, когда мама пьет этот сок, благодаря минеральным солям, содержащимся в помидорах, что делает томатный сок полезным продуктом для беременных.
Какие продукты есть в третьем триместре? Рецепты для беременных, овощная диета
Третий триместр Индийские продукты, рецепты | Рецепты индийской беременности в третьем триместре. Обратный отсчет начался. Эти последние 3 месяца одинаково важны для вас и вашего ребенка. В этом триместре завершается основной рост и созревание всех органов плода.
Физически и морально вам нужно расслабиться, хорошо тренироваться и хорошо питаться. Это время для вас, чтобы накапливать и продолжать запасаться всеми важными питательными веществами и подготовиться к родам.
Финик и кунжут Пуранполи
Вашим приоритетом в третьем триместре беременности должен быть выбор разнообразных питательных продуктов для получения разнообразных питательных веществ
Ключевые питательные вещества, на которые следует обратить внимание в третьем триместре, по-прежнему остаются прежними — энергия, белок, железо, кальций, фолиевая кислота и клетчатка.Давайте подробно рассмотрим каждое питательное вещество.
Шпинат Доса
1. Энергия : В течение этого триместра ваш ребенок станет больше, оставляя немного места в средней части вашего тела для еды, и вы можете снова потерять аппетит так же, как в первом триместре. Поэтому ешьте достаточно легкие продукты, чтобы вы чувствовали себя комфортно, но при этом они богаты питательными веществами. Сальса с зелеными помидорами и вегетарианская пленка , Гречневые оладьи , Проростки Пулао — несколько вариантов питания, специально предназначенных для вас.
Гречневые блины
Постарайтесь сосредоточиться на высококалорийной пище, которая насытит и хорошо насытит. Откажитесь от всех рафинированных продуктов, таких как майда, хлеб, лапша, а также сахар. Все это обеспечивает меньшее количество питательных веществ, в то время как вы находитесь в стадии, когда ваша единственная цель — хорошее питание.
Выбирайте цельнозерновые продукты и комбинируйте их с овощами, чтобы приготовить еду сама по себе. Jowar Veggie Wrap и Barley и Moong Dal Khichdi — несколько полезных для здоровья блюд.Их легко приготовить, они вкусные и полны крепкого здоровья.
Вегетарианская пленка Jowar
Также прочтите : 17 удивительных преимуществ муки Джовар для здоровья
Преимущества Green Moong Dal
2. Белок : Белок все же играет важную роль в 3 триместре беременности. Это основная потребность всех клеток и, следовательно, она необходима на постоянной основе в течение девяти месяцев для роста плода.В этом триместре начинают расти ногти, кожа и волосы ребенка. Таким образом, белок необходим в последние 3 месяца беременности. Лучше всего полагаться на яйца, бобовые, далс и ростки. Яйца утром в виде Egg Paratha вам подойдут.
Бобовые и далс — источники вегетарианского белка для будущей мамы. Исследуйте эту волшебную коробку масала на своей кухне, когда вы думаете о приготовлении блюд из бобовых и даллов и готовите такие деликатесы, как богатый протеином салат Кулит, Лехсуни Матки Палак Тиккис и так далее…
Lehsuni Matki Palak Tikki
Не оставляйте ростки неисследованными.Это крошечные стручки питания, которые нельзя упустить. Салат из проросших фруктовых бобов, матки из проросших семян и мини-уттапа из кориандра — вот некоторые из предлагаемых нами идей, которые вы можете попробовать.
Салат из проросших фруктовых бобов
Также прочтите : Индийские продукты и рецепты, богатые растительным белком
3. Железо : Матери все же необходимо 38 мг железа, чтобы обеспечить его растущим ребенком и создать резервы для родов.Зеленые овощи — один из лучших источников железа. Дефицит железа вызывает утомление. Будущая мама скоро начнет чувствовать усталость. Поскольку это растущий ребенок, это сказывается на работоспособности матери. Сосредоточьтесь на добавлении 2–3 зелени в день.
Готовить отдельно с зеленью не нужно. Включите их только в свой обычный тариф. и Tomato Methi Rice — прекрасные тому примеры.
Затем вы также можете открыть для себя богатые железом злаки.К ним относятся начни, байра, джовар и гречка. Постарайтесь сделать привычкой употреблять одну крупу, богатую железом, в составе любого основного приема пищи — обеда или ужина и одну во время перекуса. Это лучший способ обеспечить суточную дозу железа из группы злаков. Гречневые оладьи подходят как по назначению — как вариант ужина, так и в качестве закуски. Тогда «Начни» и «Луковые роти» станут отличным выбором для обеда.
Гречневые оладьи, блины Кутту Диабетические закуски
Также прочтите: 35 Продукты, богатые железом
18 удивительных преимуществ муки Баджра для здоровья
4. Фолиевая кислота : Фолиевая кислота является ключевым питательным веществом с момента зачатия. Разумно начинать накапливать его резервы до беременности. В третьем триместре беременности у плода наблюдается серьезное развитие мозга. Теперь плод начинает регулировать температуру собственного тела. Таким образом потребность в фолиевой кислоте пока сохраняется. Беременной женщине необходимо 400 мкг фолиевой кислоты на протяжении всей беременности.
Проросшие Кабули Чана и Палак, Здоровый индийский томатный суп и Раджма и Урад Дал — это некоторые полезные добавки, богатые фолиевой кислотой.Включите их в свои основные приемы пищи.
Раджма и Урад Дал
Также читайте: Рецепт с высоким содержанием фолиевой кислоты
5. Кальций : Молочные продукты — один из лучших источников кальция. Ежедневно следует включать в рацион молоко, творог и панир. Творог — это пробиотик, который способствует здоровью кишечника. Простая миска творога успокаивает желудок. Это также может помочь уменьшить кислотность, если таковая имеется.Вы можете приготовить раиту, например, «Шпинат Раита» и «Лауки Пудина Райта».
Шпинат Raita, для похудения и спортсменов
Также прочтите : Top 42 Calcium Rich Foods
6. Волокно : Волокно необходимо для поддержания чистоты пищеварительного тракта и предотвращения расстройства желудка. Это ключевое питательное вещество, необходимое для предотвращения запоров. Фрукты, овощи, цельнозерновые и бобы — все, что мы едим ежедневно, состоит из клетчатки.Сбалансированная диета с достаточным количеством каждой из этих групп продуктов инстинктивно восполнит ваши потребности в клетчатке.
Попробуйте разные рецепты, такие как Палак Кале и Яблочный сок, Джовар Баджра Безан Талипит и Масур Дал и Палак Кхичди.
Масур Даль и Палак Кичди
Также прочтите: 30 High Fiber Foods
Полезные орехи, которые нужно есть в третьем триместре беременности
Включите в свой рацион различные полезные орехи, такие как грецкие орехи и миндаль, чтобы запастись жирными кислотами омега-3 .Арахис также является хорошим вариантом для беременных, потому что он дешевый. Ст. семян, таких как семена подсолнечника, семена льна и семена чиа, также могут способствовать хорошему количеству омега-3 жирных кислот.
Овес Семена льна Roti и семена льна Raita — быстрый и полезный выбор. Семечки подсолнечника можно поджарить и добавить в любой салат или суп по вашему выбору. Узнайте, как правильно прожарить семечки.
Закуски, которые можно съесть в третьем триместре беременности
Ешьте небольшими порциями и часто, если вам удобно. Сок , суп или даже салат или небольшая закуска — хорошая идея. Honey Banana Shake , Mooli Muthias , Фруктовый и салатный салат — вот рецепты, которые вам стоит попробовать.
Шейк с медом и бананом
Продукты, которые нужно есть в третьем триместре беременности для подготовки к лактации
Это также время беременности, чтобы добавлять такие продукты, как чеснок, мети, субза, молоко и т. Д.к вашей диете, поскольку они помогают в производстве грудного молока после родов. Эти продукты называются галактогуже. Чтобы удовлетворить это требование беременных женщин, мы включили рецепты, такие как Multigrain Garlic Roti , Strawberry Chickoo Shake и т. Д.
Роти с мультизерновым чесноком, Lehsun Roti
Другой рецепт, который может выступить в роли галактогога, — это Tomato Methi Rice , в котором богатая железом мети-зелень сочетается с помидорами, богатыми витамином C.
Томатный рис с мети (рецепт, богатый железом)
Так что вперед, выберите день и наслаждайтесь им, отдыхая на диване. Наслаждайтесь нашим ассортиментом рецептов продуктов, которые можно есть в третьем триместре, | индийские рецепты беременности в третьем триместре и ознакомьтесь с нашими другими рецептами беременности категорий.
Рецепты для беременных в первом триместре
Рецепты для беременных во втором триместре
Похудение после беременности Рецепты
Рецепты до зачатия
9 Что можно и чего нельзя делать при гестационном диабете
Беременность уже связана с длинным списком вещей, которые вы должны и не должны делать для достижения наилучших результатов для вас и вашего ребенка.Но если вам поставили диагноз гестационный диабет (диабет, который развивается во время беременности), вам нужно узнать еще несколько вещей, которые можно и нельзя делать, чтобы контролировать уровень сахара в крови и убедиться, что диабет не вредит вашей беременности.
Вам нужно будет узнать о диете при гестационном диабете — продуктах и привычках образа жизни, которые помогают стабилизировать уровень сахара в крови — а также, возможно, о лечении гестационного диабета. Это может включать лекарства от диабета, которые врач прописывает во время беременности, чтобы контролировать уровень глюкозы в крови.
При гестационном диабете можно иметь здоровую беременность, но вы должны позаботиться о себе, чтобы снизить риск следующего:
- Чрезмерно крупный ребенок
- Кесарево сечение (кесарево сечение)
- Выкидыш
- Преэклампсия (высокое кровяное давление, связанное с беременностью)
- Преждевременные роды
- Мертворождение
- Другие неблагоприятные последствия для здоровья вашего ребенка
- Долгосрочные последствия для вашего здоровья
Контроль уровня глюкозы в крови важен для всех, молодых и старых.Но для беременных важен хороший контроль уровня сахара в крови до, во время и после беременности, чтобы снизить вероятность осложнений диабета.
По данным клиники Майо, хороший контроль уровня сахара в крови во время беременности может помочь предотвратить или снизить эти риски:
- Предотвратить осложнения для ребенка
- Предотвратить осложнения для матери
- Снизить риск врожденных дефектов
- Снизить риск избыточного роста плода
- Снизить риск выкидыша и мертворождения
- Снизить риск преждевременных родов
Чтобы контролировать уровень глюкозы в крови во время беременности, важно часто проверять уровень сахара в крови.Если вы не знаете, как проверить уровень сахара в крови с помощью глюкометра, попросите своего врача или инструктора по диабету показать вам.
Кроме того, принимайте лекарства от диабета, если их прописал врач, и регулярно занимайтесь физическими упражнениями, так как это помогает контролировать скачки сахара в крови.
 пособие. ― СПб.: Изд-во СЗГМУ им. И.И. Мечникова, 2013. – 45 с.
пособие. ― СПб.: Изд-во СЗГМУ им. И.И. Мечникова, 2013. – 45 с. 05.2009)
05.2009)