Содержание
37 неделя беременности | Особенности и ощущения на 37-ой неделе беременности
Шевеления после 37 недель, сократились?
Автор: Selithe | Дата: 2008-11-22 08:37:32 Kotena80, было такое ребенок-то уже немаленький, места почти не осталось шевелиться активно а еще говорят многие дети перед родами затихают Автор: Agent | Дата: 2008-11-28 09:17:28 Наш мальчик тоже до самого рождения буянил . Во всей литературе пишут, что к концу беременности шевеления должны уменьшаться, но у нас было наоборот: все намного ощутимее, ребеночек ведь уже совсем большой был. Так что, похоже, вы,Kotena80, — правило , ну, а мы — исключение из него Автор: Tough | Дата: 2008-11-29 05:53:35 ой а как у меня сильно пинается…. аж больно…такой он большой там и сильный наверное Автор: Mandmis | Дата: 2008-11-30 05:12:31 Девочки,а вы как то считаете эти шеведения?? Каких то норм придерживаетесь или просто шевелиться и ладно?Я раньше не считала, потмоу что иногда казалось что дите уж слишком активное, думала может ему там плохо. Сейчас уже дождаться не могу родов (38я неделя), все кажется что так и останусь беременой навсегда загрузка…
Сейчас уже дождаться не могу родов (38я неделя), все кажется что так и останусь беременой навсегда загрузка…
Читать далее →
Запись опубликована автором admin в рубрике Беременность, Особенности с метками беременность, род, шевеление.
| Гестоз — так называемый поздний токсикоз, патология, которая развивается на поздних сроках беременности,генерализованным проявляется спазмом сосудов, «сгущением крови», нарушениями микроциркуляции,водно-солевого-обмена, поражением почек, печени, сосудов плаценты. Причины до сих пор до конца не известны. Существует маса теорий возникновения гестоза. |
Читать далее →
Запись опубликована автором admin в рубрике Беременность, Болезни с метками гестоза.
37 неделя беременности
К 37 неделе беременности ощущения дискомфорта, разнообразные боли нарастают всё больше.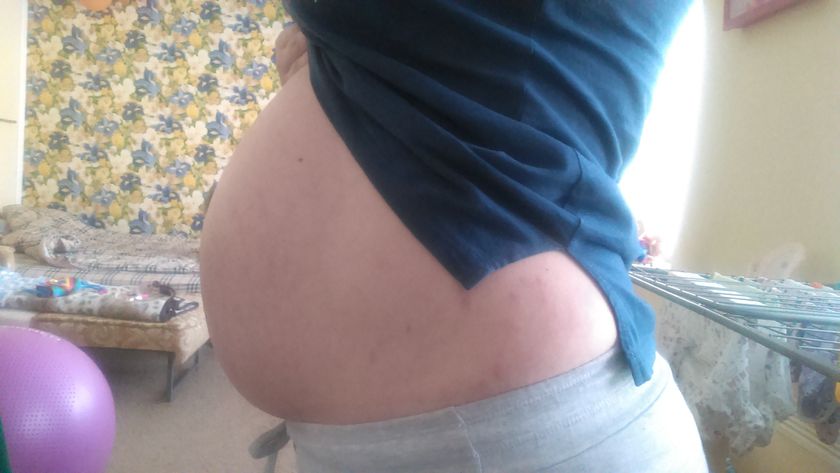 Вы чувствуете себя огромной и неуклюжей, порой не застегивается уже даже специально купленная одежда для беременных, которая при покупке казалась вам безразмерной.
Вы чувствуете себя огромной и неуклюжей, порой не застегивается уже даже специально купленная одежда для беременных, которая при покупке казалась вам безразмерной.
Читать далее →
Запись опубликована автором admin в рубрике Беременность с метками беременность, род.
37 неделя беременности: узи плода на 37 неделе
При УЗИ плода в 37 недель беременности можно констатировать факт полной зрелости плода. Несмотря на это, ребенок продолжает расти и накапливать подкожный жир приблизительно по 16 грамм в день. По статистике, мальчики рождаются более крупные, чем девочки.
Читать далее →
Запись опубликована автором admin в рубрике Беременность с метками беременность, плод, род.
36 неделя беременности тянет живот
У многих будущим мам беременность 35 недель — 36 недель сопровождается беспокойством и днем, и ночью. На этом сроке дно матки поднимается на самую высокую точку и находится прямо под грудиной. Поэтому становится тяжело дышать. Еще труднее становится, когда ребенок начинает толкаться буквально под сердцем.
На этом сроке дно матки поднимается на самую высокую точку и находится прямо под грудиной. Поэтому становится тяжело дышать. Еще труднее становится, когда ребенок начинает толкаться буквально под сердцем.
Читать далее →
Запись опубликована автором admin в рубрике Беременность, Особенности с метками беременность, живот, ребенок, род.
Беременность: 37 неделя
Начиная с 37 недели беременности, ребенок готов появиться на свет. Вес ребенка набран для нормальной жизнедеятельности, но он все же продолжает набирать жир по 30 грамм в день. Кожа малыша имеет розовый, красивый цвет. На 37 неделе беременности продолжает совершенствоваться нервная система малыша. Вокруг его нервов образовалась защитная оболочка. И весь этот процесс, а именно развитие координации и мышечных рефлексов в будущем будет развиваться после рождения крохи. Идет производство сурфактанта в легких полным ходом, что позволяет малышу дышать самостоятельно воздухом. И с этой недели ребенок пытается дышать. На его вдохе амниотические воды проникают в легкие плода, а на выдохе воды выходят из них. Вероятнее всего, что младенца донимает икота. Если это ваш первенец, то вероятнее, что беременность продлится до 40 недели. А если вы ранее рожали, а также если ждете двойню, то роды могут наступить с 37 недели.
И с этой недели ребенок пытается дышать. На его вдохе амниотические воды проникают в легкие плода, а на выдохе воды выходят из них. Вероятнее всего, что младенца донимает икота. Если это ваш первенец, то вероятнее, что беременность продлится до 40 недели. А если вы ранее рожали, а также если ждете двойню, то роды могут наступить с 37 недели.
Читать далее →
Запись опубликована автором admin в рубрике Беременность, Болезни с метками беременность, женщина, ребенок, род.
37 неделя беременности
Читать далее →
Запись опубликована автором admin в рубрике Беременность, Болезни с метками беременность, малыш, матка, ребенок, род.
37 неделя беременности тонус матки
Как определить 37 неделя беременности тонус матки?
Часто женщина ощущает это сама. Тонус матки при беременности имеет такие проявления, как тянущие болей внизу живота и поясницы, как перед месячными.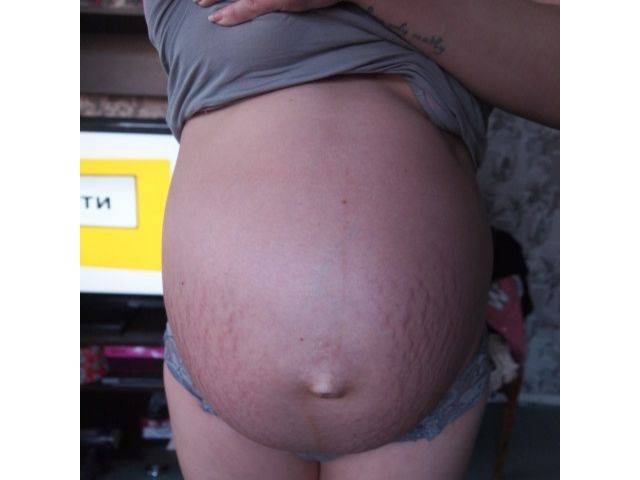 Причем иногда боли приобретают характер схваток или матка ощущается как каменная .
Причем иногда боли приобретают характер схваток или матка ощущается как каменная .
Читать далее →
Запись опубликована автором admin в рубрике Беременность, Болезни с метками беременность, живот, матка, род, тонус.
37 неделя беременности тонус матки
Как определить 37 неделя беременности тонус матки?
Часто женщина ощущает это сама. Тонус матки при беременности имеет такие проявления, как тянущие болей внизу живота и поясницы, как перед месячными. Причем иногда боли приобретают характер схваток или матка ощущается как каменная .
Читать далее →
Запись опубликована автором admin в рубрике Беременность, Болезни с метками беременность, матка.
Беременность 37 недель: рост и вес ребенка, состояние женщины — беременность, роды, рождение ребенка —
Малыш менее активен, чем раньше.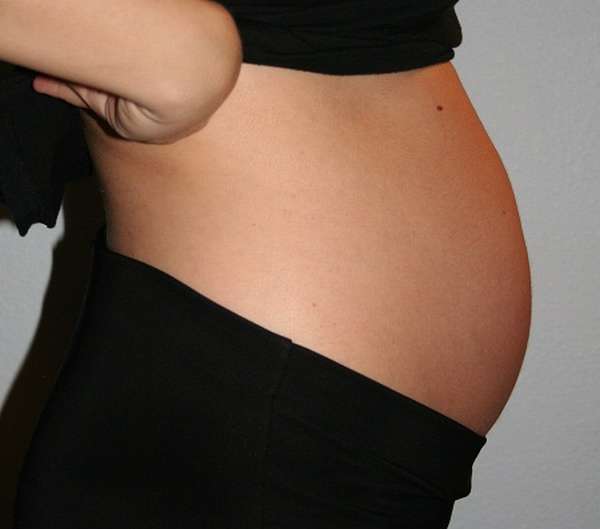 Шевеления на 37 неделе беременности становятся боле умеренными. Он много спит, причем спит «активно», то есть у него преобладает активная фаза сна. Это фаза, во время которой ребенок видит сны (очень интересно, что ему снится?), а психологи считают, что во время быстрого сна человека получает доступ к коллективному бессознательному. Во время быстрой фазы сна учащается пульс, давление поднимается, а мышечный тонус, напротив, понижается. У взрослого человека быстрый сон, как известно, занимает не более 15-20% от всей продолжительности сна. А вот у неродившихся детей этот процент много выше и может достигать 60%. Быстрый сон сменяется медленным, во время которого человек глубоко расслабляется и успокаивается. Сон – целителен и совершенно необходим для развития любого живого существа. Как вы знаете, и после рождения детки спят, как правило, очень много, иногда до 90% суток.
Шевеления на 37 неделе беременности становятся боле умеренными. Он много спит, причем спит «активно», то есть у него преобладает активная фаза сна. Это фаза, во время которой ребенок видит сны (очень интересно, что ему снится?), а психологи считают, что во время быстрого сна человека получает доступ к коллективному бессознательному. Во время быстрой фазы сна учащается пульс, давление поднимается, а мышечный тонус, напротив, понижается. У взрослого человека быстрый сон, как известно, занимает не более 15-20% от всей продолжительности сна. А вот у неродившихся детей этот процент много выше и может достигать 60%. Быстрый сон сменяется медленным, во время которого человек глубоко расслабляется и успокаивается. Сон – целителен и совершенно необходим для развития любого живого существа. Как вы знаете, и после рождения детки спят, как правило, очень много, иногда до 90% суток.
Читать далее →
Запись опубликована автором admin в рубрике Беременность, Болезни с метками беременность, температура.
Цистит: причины боли внизу живота
Где болит при цистите у женщин?
Боль – один из постоянных спутников воспалительного процесса. Поэтому многие заболевания, которые поражают мочевой пузырь, сопровождаются болезненными ощущениями в надлобковой зоне и глубине малого таза. Ноющая боль возникает на фоне воспаления, приводящего к разрушению слизистой оболочки мочевого пузыря, раздражению болевых рецепторов.58, 62
На фоне прогрессирующего воспаления межклеточное вещество в области тканей, пораженных воспалением, заполняется медиаторами альтерации и экссудации (провоспалительные медиаторы). Повышение чувствительности болевых рецепторов приводит к развитию тянущей боли внизу живота при цистите. При появлении генераторов усиленного возбуждения в пораженных структурах периферическая боль приобретает хронический характер58, 59
Хронизации болевого синдрома способствуют процессы, которые протекают в тканях, сосудах, внутренних органах. Хроническая урологическая боль обычно появляется на фоне патологий физиологических процессов, протекающих на уровне гуморально-эндокринной и нервной систем59
Хроническая урологическая боль обычно появляется на фоне патологий физиологических процессов, протекающих на уровне гуморально-эндокринной и нервной систем59
При цистите тянет низ живота и поднимается температура: что делать?
При воспалении мочевого пузыря обычно сохраняется субфебрильная температура (37-38°С) [7]. Незначительное повышение температуры имеет адаптивное значение и способствует повышению клеточного иммунитета, подавлению размножения уропатогенов, усилению клеточного метаболизма.60
При повышении температуры тела выше 38 °С, появлении озноба, боли в боку или пояснице нужно срочно обратиться к врачу. Такие симптомы могут свидетельствовать о выходе инфекции за пределы мочевого пузыря и развитии пиелонефрита. Самолечением в этом случае заниматься нецелесообразно, поскольку это может привести к прогрессированию воспаления.16
Цистит: болевые ощущения и их характер
Для воспаления мочевого пузыря характерна боль в нижней части живота, которая усиливается в конце акта мочеиспускания. Она может иметь постоянный характер, проявляться в виде легкого дискомфорта, ощутимого жжения или рези. Болевой синдром по мере прогрессирования воспаления может приобретать острый или приступообразный характер.16
Она может иметь постоянный характер, проявляться в виде легкого дискомфорта, ощутимого жжения или рези. Болевой синдром по мере прогрессирования воспаления может приобретать острый или приступообразный характер.16
Но не во всех случаях болит низ живота при цистите. Иногда боль в тазовой области является признаком других патологий. Например, заболеваний прямой кишки, мочеиспускательного канала и других внутренних органов.62
Как лечить цистит и боль?
Цистит – инфекционно-воспалительное заболевание, одним из осложнений которого является болевой синдром. Поэтому лечение требует не только адекватной антимикробной терапии, но и применения болеутоляющих средств.16, 59
В рамках комплексной терапии обычно применяются нестероидные противовоспалительные препараты, а также спазмолитические, обезболивающие средства. Их действие направлено на снижение тонуса мочевого пузыря, облегчение частых позывов к мочеиспусканию, устранение воспалительной боли. 16
16
Паста Фитолизин® от боли и резей при цистите
Паста Фитолизин® – натуральный диуретик, в составе которого присутствует 4 эфирных масла и 9 видов растительного сырья. Она обладает выраженным спазмолитическим, противовоспалительным, мочегонным эффектами. Препарат облегчает частые позывы к мочеиспусканию, устраняет воспаление и снижаеть воспалительную боль.6
Растительные препараты, такие как паста Фитолизин®, применяются совместно с антибиотиками. Они помогают создать благоприятные условия для клинического, а также микробиологического выздоровления.
Паста Фитолизин® имеет удобную форму выпуска, что значительно упрощает дозировку, применение средства. Курс лечения в среднем длится 2-6 недель, но при необходимости может быть более продолжительным.6
37-38 недель тянет низ живота
В ожидании своего малыша время пролетает быстро, и понимаешь об этом только когда в 37 – 38 недель тянет низ живота, и ты вдруг понимаешь, что роды совсем скоро, а возможно тянущая боль это и есть первый признак начавшихся родов.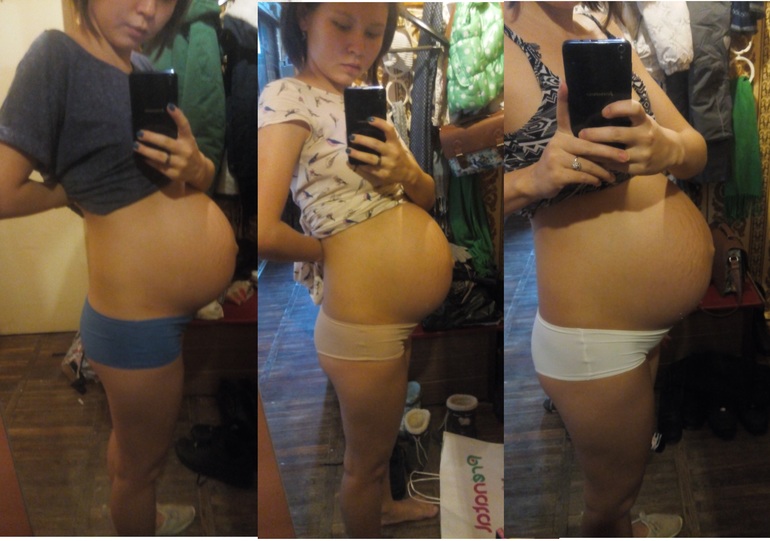
Во время беременности время от времени может тянуть низ живота в связи с тем, что матка активно растет и меняется.
Иногда, особенно во втором триместре беременности рост матки идёт такими быстрыми темпами, что связки не успевают перестроиться и привыкнуть к новой нагрузке и возникает болезненность, которая проявляется тянущими болями внизу живота.
Однако, чем больше становится срок беременности, тем чаще могут возникать новые ощущения, и Вы можете думать, что начались роды.
Подготовительные изменения организма к родам начинаются обычно с 32 недели беременности. И Вы можете по определенным признакам отследить, что скоро начнутся действительно настоящие роды – например выделения на поздних сроках беременности могут быть одним из признаков приближающихся родов.
Однако в большинстве случаев перед настоящими родами, происходит так называемая репетиция родов, которая проявляется в ложных схватках.
Ложные схватки или тренировочные – это схватки, которые не приводят к открытию шейки матки. Однако, тянущие ощущения внизу живота они вполне могут вызывать.
Однако, тянущие ощущения внизу живота они вполне могут вызывать.
Первое правило, если в 38 недель тянет низ живота – проверить, ложные это схватки или родовые.
Основные отличия ложных схваток от родовых состоят в том, что при ложных схватках тянет низ живота НЕРЕГУЛЯРНО!
Возьмите лист бумаги, ручку и часы с секундной стрелкой и начните отмечать время начала тянущей боли и время окончания. Отдельно в столбик фиксируйте время, в течении которого тянет низ живота.
Если Вы видите по результатам, что низ живота тянет с маленьким интервалом – например, один раз в 3-5-7 минут – скорее всего это ложные схватки.
При родовых схватках интервал между ними гораздо больше – обычно начинаются роды со схваток в 1 раз в 30-40 минут.
При ложных схватках интервал между схватками увеличивается. То есть, вначале у Вас тянуло живот 1 раз в 5 минут, а через час – тянет низ живота 1 раз в 15 минут, затем 1 раз в 40 минут, а затем тянущие ощущения и вовсе исчезают.
При родовых схватках происходит обратная ситуация – интервал между тянущими ощущениями уменьшается, и появляется более выраженная периодичность.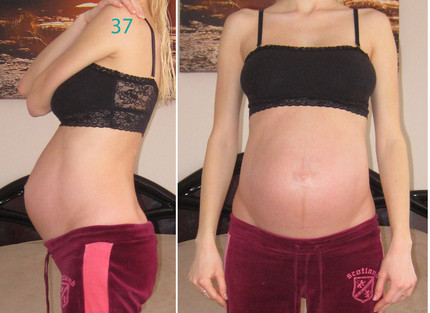 Тянущие ощущения при этом усиливаются.
Тянущие ощущения при этом усиливаются.
Для того, чтобы снять ложные схватки, когда в 38 недель тянет низ живота, можно принять тёплый расслабляющий душ, или ванну во время беременности.
Это простой и верный способ проверить ложные схватки у Вас или родовые. Дело в том, что душ расслабляет организм и снимает ложные схватки, а вот родовые схватки он не прекращает, а лишь ослабляет на время.
Если после принятия душа или ванны у Вас вновь появились тянущие ощущения внизу живота, которые распространяются на поясницу и при этом имеют четко выраженную периодичность и регулярность – скорее всего у Вас начались роды.
Наблюдайте за своим состоянием и динамикой тянущих ощущений – при их усилении Вам стоит собрать сумку в роддом и съездить на осмотр в приёмное отделение родильного дома, либо обратиться к наблюдающему Вас врачу.
Однако не всегда если в 38 недель тянет низ живота это означает, что вот-вот начнутся роды. Подобные ощущения являются вполне естественным, нормальным этапом, свидетельствующим о том, что и Ваш малыш, и Ваш организм готовятся к родам. Однако точную дату родов Вам не скажет никто.
Однако точную дату родов Вам не скажет никто.
Самое лучшее, что можно сделать в этой ситуации – наблюдать за своими ощущениями и с радостью ждать своего кроху!
Читайте далее: Правильное дыхание во время родов.
Автор: Людмила Шарова
Причины задержки месячных при отрицательном тесте на беременность
Возможные причины задержки месячных
Проблемы с менструальным циклом могут возникнуть у женщин в любом возрасте. Почему происходит задержка месячных при отрицательном тесте на беременность? Каждый гинеколог ответит, что это свидетельствует о каком-то нарушении в работе организма, причем это может быть связано не только с репродуктивной системой.
Возможные причины задержки месячных
При нормальной работе организма менструальный цикл длится у женщины 21-30 дней. Сколько дней может быть задержка месячных в норме? Гинекологи утверждают, что неделя задержки при отсутствии беременности – повод для проведения полноценного обследования.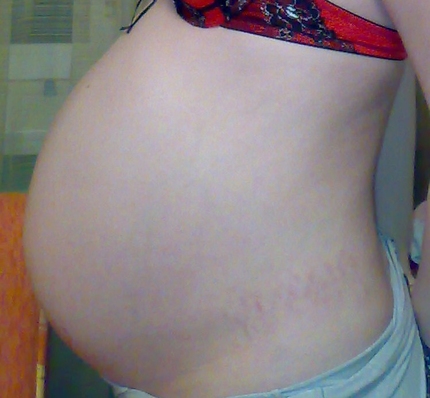 Такой сбой в менструальном цикле не представляет угрозы здоровью, хотя в первые дни задержки женщина и будет ощущать дискомфорт. Многие отмечают, что даже при отсутствии беременности у них появляются неприятные ощущения в молочных железах и животе. Почему болит грудь и болит низ живота на фоне отсутствия беременности и кратковременной задержке месячных? На этот вопрос грамотный и информативный ответ может дать только врач, так как боли могут быть связаны и с ростом доброкачественной опухоли, и с проблемами в гормональной системе.
Такой сбой в менструальном цикле не представляет угрозы здоровью, хотя в первые дни задержки женщина и будет ощущать дискомфорт. Многие отмечают, что даже при отсутствии беременности у них появляются неприятные ощущения в молочных железах и животе. Почему болит грудь и болит низ живота на фоне отсутствия беременности и кратковременной задержке месячных? На этот вопрос грамотный и информативный ответ может дать только врач, так как боли могут быть связаны и с ростом доброкачественной опухоли, и с проблемами в гормональной системе.
Вообще, врачи выделяют возможные причины задержки месячных в отдельный список:
- нарушение веса – ожирение 2-3 степени тяжести, недостаток веса;
- жесткая диета;
- эмоциональные «всплески», стрессовые ситуации;
- воспалительные процессы во внутренних половых органах;
- инфекционные заболевания острого или хронического характера.
Кроме этого, организм женщины может отреагировать сбоем в менструальном цикле на резкую смену климата, длительный прием гормональных контрацептивов. Многих женщин интересует, может ли быть сбой менструации после приема антибиотиков – да, такое вполне вероятно. Ведь любое вмешательство в работу организма (даже если оно выполняется с благими намерениями) провоцирует стресс, функциональность органов и систем нарушается. Конечно, если прием антибиотиков длился 5-7 дней, то причиной задержки месячных это не может стать, но при длительном курсе терапии (15-20 дней) – вполне возможно.
Многих женщин интересует, может ли быть сбой менструации после приема антибиотиков – да, такое вполне вероятно. Ведь любое вмешательство в работу организма (даже если оно выполняется с благими намерениями) провоцирует стресс, функциональность органов и систем нарушается. Конечно, если прием антибиотиков длился 5-7 дней, то причиной задержки месячных это не может стать, но при длительном курсе терапии (15-20 дней) – вполне возможно.
Задержка при гормональных нарушениях
Основная причина задержки месячных при отсутствии беременности – гормональные нарушения. А они могут возникнуть на фоне:
- начала приема контрацептивов гормонального ряда;
- резкой отмены пероральных противозачаточных средств;
- эндометриоза;
- прогрессирующей миомы матки;
- присутствия злокачественных новообразований.
Гормональная задержка месячного цикла у подростков – нормальное состояние и не требует какого-либо лечения. Дело в том, что в подростковом возрасте менструальный цикл только начинает стабилизироваться, одновременно с этим происходит рост организма и усиливается секреция гормонов. Эти изменения и приводят к задержке менструации.
Дело в том, что в подростковом возрасте менструальный цикл только начинает стабилизироваться, одновременно с этим происходит рост организма и усиливается секреция гормонов. Эти изменения и приводят к задержке менструации.
Как решить проблему
Многие женщины интересуются, как вызвать месячные при задержке. Такие специфические средства действительно есть, но самостоятельно их принимать категорически запрещено! Во-первых, сама женщина никогда не выяснит истинной причины задержки менструации – это работа гинеколога. Во-вторых, нужно знать дозировку препаратов, чтобы не спровоцировать маточное кровотечение. В-третьих, даже если тест на беременность показывает отрицательный результат, это еще не означает 100%-ое отсутствие зачатия.
Что делать, если большая задержка месячных? Нужно обратиться за квалифицированной медицинской помощью, пройти обследование и только после этого предпринимать какие-то лечебные меры. В рамках диагностики гинекологи назначают пациентам не только лабораторные исследования крови и мазков со влагалища/цервикального канала, но и инструментальное исследование. Достаточно информативным будет ультразвуковое исследование – врач сможет увидеть либо беременность, которая никак не проявляется на тестах, либо опухоль в полости матки. А исследование крови на уровень гормонов поможет установить точную причину нарушений менструального цикла.
Достаточно информативным будет ультразвуковое исследование – врач сможет увидеть либо беременность, которая никак не проявляется на тестах, либо опухоль в полости матки. А исследование крови на уровень гормонов поможет установить точную причину нарушений менструального цикла.
Если месячные задерживаются более чем на неделю, то это повод для беспокойства. К сожалению, многие женщины не обращают внимания на такие нарушения и не посещают гинеколога, а это может привести к тяжелым последствиям. Например, опухоль в матке доброкачественного или злокачественного характера прогрессирует длительное время бессимптомно, нарушение менструального цикла может быть единственным признаком патологии.
Любые вопросы по поводу задержки месячных, а также пути решения проблемы может обсудить с гинекологом. Контакты опытных, практикующих специалистов можно найти на нашем сайте https://www.dobrobut.com/.
Связанные услуги:
Гинекологический Check-up
Кольпоскопия
Боли внизу живота на 37 неделе беременности: болит и тянет поясница, ноет спина и грудь, как при месячных
Завершающий девятый месяц беременности не из легких, женщине тяжело передвигаться из-за набранного веса, плод давит на все органы и беременная все чаще ощущает усталость. На сроке 37 недель существует большая вероятность родов, поэтому женщина должна постоянно прислушиваться к своим ощущениям.
На сроке 37 недель существует большая вероятность родов, поэтому женщина должна постоянно прислушиваться к своим ощущениям.
- Основные причины, почему тянет низ живота на 37 неделе беременности
- Тянет живот на 37 неделе беременности: признаки приближающихся родов
- Почему болит грудь на 37 неделе беременности
- Что делать, если болит живот на 37 неделе беременности
- Причины болей внизу живота на 37 неделе беременности (видео)
Основные причины, почему тянет низ живота на 37 неделе беременности
За 3 недели до полного срока беременности ребеночек уже довольно большой – ему недостаточно места, чтобы поворачиваться без проблем, поэтому часто будущие мамочки чувствуют сильные толчки при движении плода.
Если женщина вынашивает двойню или это ее вторая беременность, шанс родить на 37 неделе довольно высокий.
Появление абдоминальных болей на последних неделях беременности – довольно частое явление. Сами по себе эти боли считаются нормальным течением на таком сроке, живот беременной начинается опускаться, значит, малыш готовится встретиться с окружающим миром.
Сами по себе эти боли считаются нормальным течением на таком сроке, живот беременной начинается опускаться, значит, малыш готовится встретиться с окружающим миром.
Редкие ноющие боли, как при месячных, чаще всего являются основным признаком ранневременных родов. При появлении дополнительных симптомов: озноб, температура, мажущие кровянистые выделения, головокружение, настоятельно рекомендуется обратиться к гинекологу или акушеру.
Причины боли:
- Спазм внизу живота – это следствие того, что увеличивается матка вместе с ростом плода.
- Острая тянущая боль может стать причиной воспаления аппендикса, который находится внизу правой части живота. Подобные боли часто сопровождаются повышением температуры, тошнотой и отсутствием аппетита.
- Из-за стремительного роста матки происходит давление на придатки, что может привести к разрыву кисты. Высокая температура, боль при мочеиспускании и сильная боль – повод обратиться к врачу за оказанием первой медицинской помощи.

Если на сроке 37 недель тянет поясница, ноет спина и болит живот, не нужно терпеть боль и заниматься самолечением. Это очень опасно как для будущей мамочки, так и для малютки в животике.
Тянет живот на 37 неделе беременности: признаки приближающихся родов
Как правило, боли, похожие на менструальные – основной признак начинающихся родов. Если это происходит на 37 недельке, нужно с особым вниманием отнестись к этим болям.
Тренировочные схватки Брекстона-Хиггса безболезненные и эпизодические, в то время как родовые схватки более явные, регулярные и при этом доставляют дискомфорт.
Чем ближе дата предполагаемых родов, тем больше женщина хочет увидеть свою малютку, взять его на руки.
Предвестники досрочных родов:
- Живот опустился. Как правило, это происходит на 37-38 неделе, но иногда живот опускается и на последней неделе, и за день-два до намеченной даты родов.
- Отсутствие аппетита и небольшая потеря веса.
 Перед родами женщина замечает, что желание кушать заметно снижается, также она может потерять 1-2 килограмма.
Перед родами женщина замечает, что желание кушать заметно снижается, также она может потерять 1-2 килограмма. - Отошла пробка. Пробка может отойти за несколько дней, иногда за несколько недель до родов.
- Энергетический подъем. Перед родами повышается жизненный тонус, как будто организм готовиться к предстоящей «работе».
- Отошли воды. Излитие околоплодных вод – верный признак наступления родов.
- Диарея. Нередко понос может свидетельствовать о начале родовой деятельности. Но диарея также может быть признаком отравления, поэтому лучше дождаться других симптомов, прежде чем звонить в скорую.
Появление выделений на последних сроках вполне допустимо. Под конец беременности они должны быть прозрачными и без прожилок. Если появляются кровяные сгустки – это может быть сигналом отслойки плаценты, поэтому следует незамедлительно показаться врачу.
Почему болит грудь на 37 неделе беременности
На 37-38 неделе вынашивания женщина может испытывать боль не только в пояснице, но и в груди. Как правило, это вызвано приливом крови к молочным железам – организм готовиться к грудному вскармливанию. Также грудь может болеть из-за гормональной перестройки и не связана с опасными последствиями.
Как правило, это вызвано приливом крови к молочным железам – организм готовиться к грудному вскармливанию. Также грудь может болеть из-за гормональной перестройки и не связана с опасными последствиями.
Болезненные процессы с изменениями в организме женщины и ростом ребенка в животике.
Боль в груди может быть вызвана изжогой, которая часто сопровождает мамочку в третьем триместре. Рекомендуется употреблять меньше жаренной, острой и соленой пищи. Неудобная одежда, узкий бюстгальтер – все это может стать причиной возникновения болей в груди.
Что делать, если болит живот на 37 неделе беременности
Если возникают тянущие неприятные болезненные ощущения снизу живота на сроке 37 неделек, рекомендуется не сидеть дома, а обратиться к врачу. Такие боли могут быть как предвестниками родов, так и явлением не совсем положительным.
Как облегчить боль:
- Гулять на свежем воздухе. Насыщенная кислородом кровь помогает облегчить состояние беременной.

- Больше отдыхать, уменьшить физическую нагрузку. Из-за выросшего живота увеличивается нагрузка на позвоночник, поэтому рекомендуется носить специальный бандаж, меньше наклоняться и поднимать тяжести.
- Можно пить травяные чаи, при этом нужно помнить, что некоторые травы запрещены во время беременности.
- Препараты, снимающие спазм, можно пить только по назначению врача.
Если беременная ощущает эпизодические боли внизу животика на 37 неделе, рекомендуется воздержаться от секса, чтобы не спровоцировать досрочные роды.
О любых изменениях, происходящих в организме беременной женщины на последних сроках, нужно оповещать наблюдающего гинеколога.
На сроке 37 недель лучше всего лечить инфекции и воспалительные заболевания, которые также могут осложнять текущее состояние и повлиять на процесс родоразрешения.
Причины болей внизу живота на 37 неделе беременности (видео)
На 37 неделе вынашивания женщина должна бережно отследить за своим здоровьем, прислушиваться к своим ощущениям. Тянущие боли вполне могут быть причиной досрочных родов, поэтому не стоит игнорировать спазмы внизу живота и боли в пояснице.
Тянущие боли вполне могут быть причиной досрочных родов, поэтому не стоит игнорировать спазмы внизу живота и боли в пояснице.
Загрузка…
Периодические боли включаются и выключаются? Это беспокоит?
В 37 недель вы так близки к финишу!
Здесь, в Kidadl, мы знаем, что в эти последние несколько дней и недель вашей беременности, и пока вы с нетерпением ждете тех первых нескольких недель нового родительства, есть о чем подумать и подготовиться. Приметы приближающихся родов, все невероятные изменения, происходящие с вашим телом, и, конечно же, развитие того маленького человечка, растущего внутри вас!
Итак, если вам нужна помощь с вехами двухнедельного ребенка или вехами трехнедельного ребенка, Кидадль здесь, чтобы помочь, с множеством статей, наполненных всей поддержкой и советами, которые вам нужны на каждом этапе. вашего родительского пути.
И поскольку вы сейчас на 37 неделе беременности, этот пост расскажет вам все ключевые вещи, которые вам нужно знать, включая большие изменения в вашем теле, окончательное развитие вашего ребенка и то, что вы можете сделать, чтобы подготовить свой разум и тело для здоровых и счастливых родов.
Что произойдет с вашим ребенком на 37 неделе?
Хотя официально вы не будете классифицированы как доношенные до 38 недели, теперь вы очень близки! Ваш ребенок теперь почти полностью развит, а такие органы, как легкие, уже созрели.Но даже несмотря на то, что их физическое развитие почти завершено, они еще не закончили расти! Он или она будет продолжать набирать вес со скоростью около 0,5 унции в день и к 37 неделе уже будет весить в среднем 6,5 фунтов. В среднем мальчики, как правило, весят больше, чем девочки, и знаете ли вы, что те, кто носит мальчиков тоже склонны кушать больше?
И чем дольше ребенок остается там, тем больше и тяжелее он становится, поэтому имейте это в виду, если вы в конечном итоге опоздаете. С таким весом ваш малыш также набирает много жира, чтобы держать его в тепле и защищать за пределами матки, а также дает ему такие супер-милые мягкие складки и ямочки.
Ваш ребенок также будет практиковать все ключевые движения, которые он будет использовать, когда, наконец, выйдет на грандиозный выход, от сосания большого пальца и глотания при подготовке к кормлению до моргания и поворотов из стороны в сторону, когда он готовится к кормлению. исследуйте внешний мир. Они также будут хвататься за все, что могут (например, за пальцы ног, другие пальцы и даже за нос!), Чтобы крепко ухватить маму, когда они, наконец, встретят вас в первый раз.
исследуйте внешний мир. Они также будут хвататься за все, что могут (например, за пальцы ног, другие пальцы и даже за нос!), Чтобы крепко ухватить маму, когда они, наконец, встретят вас в первый раз.
В каком положении должен находиться ребенок?
Надеюсь, ваш ребенок сейчас опущен головой и готов к родам.Общее эмпирическое правило: чем ниже голова вашего ребенка находится в вашем тазе, тем вы ближе к важному дню! Чем ниже ребенок, тем больше вы будете чувствовать дискомфорт, особенно при ходьбе, поэтому постарайтесь расслабиться и регулярно отдыхайте.
Если ваш ребенок раньше счастливо лежал в тазовом предлежании, вы можете обнаружить, что теперь он наклонился головой вниз, готовый к родам, так как большинство младенцев с тазовым предлежанием естественным образом поворачиваются примерно к 36–37 неделям. Однако некоторые дети все же остаются в тазовом предлежании: это совершенно нормально, и беспокоиться не о чем. Ваши следующие шаги будут зависеть от того, будет ли это ваш первый ребенок, ваших желаний и рекомендаций акушерки или врача. Вас могут направить на сканирование, чтобы проверить положение ребенка, или спросить, хотите ли вы, чтобы ваш лечащий врач использовал особую технику, чтобы попытаться повернуть ребенка в правильное положение. Вы можете продолжить вагинальные роды, если ребенок останется в тазовом предлежании, или вместо этого вам может быть рекомендовано кесарево сечение. Что бы ни случилось, обязательно четко сообщите о своих предпочтениях, задавайте вопросы и пусть ваш биологический партнер или надежный сопровождающий будет с вами на встречах для получения поддержки, если это необходимо.
Ваши следующие шаги будут зависеть от того, будет ли это ваш первый ребенок, ваших желаний и рекомендаций акушерки или врача. Вас могут направить на сканирование, чтобы проверить положение ребенка, или спросить, хотите ли вы, чтобы ваш лечащий врач использовал особую технику, чтобы попытаться повернуть ребенка в правильное положение. Вы можете продолжить вагинальные роды, если ребенок останется в тазовом предлежании, или вместо этого вам может быть рекомендовано кесарево сечение. Что бы ни случилось, обязательно четко сообщите о своих предпочтениях, задавайте вопросы и пусть ваш биологический партнер или надежный сопровождающий будет с вами на встречах для получения поддержки, если это необходимо.
Сокращения и боли
К 37 неделе беременности вы, скорее всего, начнете испытывать схватки, спазмы и боли. Возможно, вы уже начали испытывать схватки Брэкстона-Хикса уже во втором триместре, так что теперь вы можете обнаружить, что они начинают увеличиваться по частоте и силе по мере приближения к концу беременности. Ощущение чего-то вроде менструальной боли, эти типы сокращений должны происходить довольно редко, быть более дискомфортными, чем явно болезненными, и облегчаются, когда вы меняете позу или принимаете теплую ванну.Если ваши схватки становятся длиннее, сильнее, регулярнее и болезненнее, скорее всего, это схватки, поэтому обращайте внимание на любые различия в типах сокращений, особенно на более сильные. Но помните, что не все женщины испытывают или чувствуют схватки Брэкстона-Хикса, и вам не о чем беспокоиться, если вам повезло!
Ощущение чего-то вроде менструальной боли, эти типы сокращений должны происходить довольно редко, быть более дискомфортными, чем явно болезненными, и облегчаются, когда вы меняете позу или принимаете теплую ванну.Если ваши схватки становятся длиннее, сильнее, регулярнее и болезненнее, скорее всего, это схватки, поэтому обращайте внимание на любые различия в типах сокращений, особенно на более сильные. Но помните, что не все женщины испытывают или чувствуют схватки Брэкстона-Хикса, и вам не о чем беспокоиться, если вам повезло!
Помимо схваток, вы можете ощущать некоторую боль в пояснице и тазу, когда голова вашего ребенка давит вниз и создает давление в ваших бедрах, пояснице, мочевом пузыре и тазе.Вы можете использовать специальные подушки в постели или перевязку при ходьбе, чтобы поддержать шишку и уменьшить давление в тазу.
Еще одним неожиданным признаком того, что роды могут быть близки, является учащение испражнений. Если вы обнаружите, что много какаете и у вас есть регулярные позывы в туалет, это может быть признаком предстоящих родов.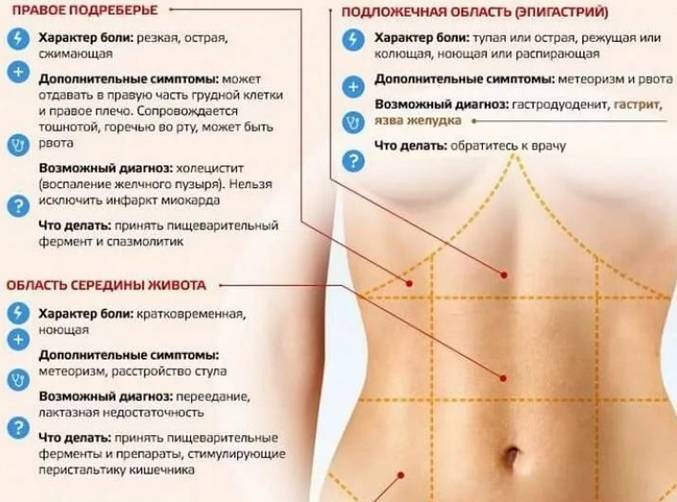 Однако это основано на анекдотических свидетельствах, поэтому не стоит обращать на это слишком много внимания.
Однако это основано на анекдотических свидетельствах, поэтому не стоит обращать на это слишком много внимания.
На 37 неделе у вас может появиться болезненная изжога или несварение, судороги в ногах и бессонница, поскольку ваше тело готовится к родам, а ваш ребенок становится больше и сильнее.Вы также можете начать замечать изменения в груди, когда они готовятся к кормлению новорожденного, варикозное расширение вен и растяжки на животе, груди и даже на ягодицах и бедрах. Хотя многие растяжки со временем блекнут или исчезают, некоторые из них останутся. Вы можете втирать густое масло для тела или успокаивающие масла в кожу, чтобы она оставалась эластичной и при необходимости уменьшала появление растяжек.
Возможно, вы не сможете его увидеть, но другие важные изменения за несколько дней и недель до родов происходят в вашей шейке матки.Ваша шейка матки продвинется вперед и начнет расширяться (помните, что она должна раскрыться на 10 см, прежде чем ваш ребенок родится!) Она также станет тем, что обычно называют «спелой». Все это означает, что текстура шейки матки смягчится, что позволит вашему малышу двигаться по родовым путям. Ваша шейка матки также стерется или станет тоньше, она будет стерта на 100% при родах.
Все это означает, что текстура шейки матки смягчится, что позволит вашему малышу двигаться по родовым путям. Ваша шейка матки также стерется или станет тоньше, она будет стерта на 100% при родах.
Что мне делать, чтобы подготовиться к родам?
На этом этапе беременности рекомендуется прочитать и обратить внимание на ранние признаки родов, которые помогут вам подготовиться.Слизистая пробка при беременности — это небольшая масса слизи, которая находится в верхней части шейки матки, блокируя вход в матку и защищая ее, не позволяя чему-либо проникнуть внутрь и нанести вред вашему ребенку. Поэтому, когда слизистая пробка смещается и выпадает, что обычно называется «кровавым шоу», это означает, что ваше тело готовится к родам! Другие признаки ранних родов могут включать диарею, тошноту, схватки, такие как менструальные боли, и отхождение воды.
Помимо подготовки к знакам, что скоро работа, есть еще много вещей, к которым нужно подготовиться! Если вы еще этого не сделали, убедитесь, что ваша больничная сумка упакована, закончите украшать детскую или купите все необходимое, что еще осталось в вашем списке покупок. Вы также можете начать покупать нескоропортящиеся продукты питания и напитки, чтобы взять их с собой в больницу, чтобы поддерживать вас и вашего биологического партнера во время схваток, например, энергетические напитки или зерновые батончики.
Вы также можете начать покупать нескоропортящиеся продукты питания и напитки, чтобы взять их с собой в больницу, чтобы поддерживать вас и вашего биологического партнера во время схваток, например, энергетические напитки или зерновые батончики.
Если вы еще не спите на боку, убедитесь, что это положение намного безопаснее для вас и вашего малыша. А с опорной подушкой, наверное, тоже будет намного удобнее!
На этом этапе беременности вы также можете сделать несколько легких растяжек и приседаний, чтобы подготовить свое тело к родам.Йога для беременных, длительные прогулки и легкие подпрыгивания на гимнастическом мяче также могут помочь вашей гибкости и облегчить боль и давление.
Если вы нервничаете, не забудьте поговорить со своей акушеркой или врачом, поговорить с друзьями или семьей, посетить больницу или провести дополнительное исследование; все, что вам нужно, чтобы успокоить свой разум.
Если это не ваш первый ребенок, возможно, вы уже начали говорить со своим ребенком о его ближайшем брате или сестре! Есть несколько отличных книг для детей о том, как приветствовать нового ребенка в семье и стать большим старшим братом или сестрой. Вы можете даже подумать о покупке небольшого подарочного подарка от ребенка, чтобы укрепить связь со своим первым ребенком.
Вы можете даже подумать о покупке небольшого подарочного подарка от ребенка, чтобы укрепить связь со своим первым ребенком.
И самое главное, позаботьтесь о себе. Больше отдыхайте, спите, когда можете, ешьте здоровую пищу, избегайте обезвоживания, принимайте длительные ванны с пеной и наслаждайтесь свежим воздухом. На этом этапе беременности лучшее, что вы можете сделать для подготовки к родам, — это проводить дни, оставаясь спокойными и здоровыми.
Если вы нашли эту статью полезной, то почему бы не взглянуть на наши статьи о [вехах 5-недельного ребенка] или вехах 6-недельного ребенка?
Что вызывает это и как с этим бороться
Сообщение от нашего генерального директора Лейтон Макдональд
Нашим клиентам, семьям и опекунам,
В начале 2021 года количество новых случаев COVID-19 в Канаде продолжает вызывать беспокойство.Хотя появление вакцины COVID-19 в Канаде знаменует собой долгосрочное решение проблемы пандемии, мы должны продолжать предпринимать в краткосрочной перспективе многие шаги для сокращения передачи COVID-19. Команда CTG активно следит за ситуацией во всех сообществах, в которых мы присутствуем. Мы тесно сотрудничаем с департаментами общественного здравоохранения, правительством и другими организациями здравоохранения, чтобы управлять воздействием на наших клиентов, поставщиков медицинских услуг и систему здравоохранения. Нашим приоритетом номер один всегда будет безопасность и благополучие наших клиентов и членов команды CTG, каждый день и при каждом посещении сообщества, школы или клиники.Все поставщики КТГ очень хорошо осведомлены о COVID-19 и о том, как обезопасить всех. Члены нашей команды предпринимают несколько шагов для обеспечения вашей безопасности, а также безопасности члена команды CTG.
Команда CTG активно следит за ситуацией во всех сообществах, в которых мы присутствуем. Мы тесно сотрудничаем с департаментами общественного здравоохранения, правительством и другими организациями здравоохранения, чтобы управлять воздействием на наших клиентов, поставщиков медицинских услуг и систему здравоохранения. Нашим приоритетом номер один всегда будет безопасность и благополучие наших клиентов и членов команды CTG, каждый день и при каждом посещении сообщества, школы или клиники.Все поставщики КТГ очень хорошо осведомлены о COVID-19 и о том, как обезопасить всех. Члены нашей команды предпринимают несколько шагов для обеспечения вашей безопасности, а также безопасности члена команды CTG.
♦ Перед визитом:
→ Член группы CTG задаст вам серию проверочных вопросов за день до вашего визита и еще раз во время вашего визита или встречи.
→ Очень важно, чтобы вы ответили на все вопросы честно, поскольку это поможет нам обезопасить всех. Будьте уверены, что независимо от результатов скрининга наши поставщики медицинских услуг будут продолжать оказывать вам отличную медицинскую помощь, но им, возможно, потребуется принять дополнительные меры для вашей безопасности.
♦ Во время вашего визита
→ Ваш лечащий врач CTG будет носить как маску, так и защитную маску или очки.
→ Вас, а также любого опекуна или членов семьи, которые будут находиться с вами в комнате, просят надевать тканевую маску или маску для лица всякий раз, когда член группы CTG оказывает вам помощь.
→ Всех клиентов медперсонала и физиотерапевтов просят носить маску при посещении клиники CTG.
→ Наши молодые клиенты также должны носить маску при получении медицинских или терапевтических услуг, будь то дома или в школе.Школы также требуют, чтобы ученики, учителя и сотрудники носили маски.
→ Если у вас нет маски, она вам будет предоставлена.
Ношение маски или маскировки для лица в общественных помещениях теперь является законом в большинстве провинций. CTG понимает, что дом — это не общественное место, как продуктовый магазин, однако, когда член команды CTG приходит для оказания помощи, присутствуют те же риски, как если бы вы тесно общались в общественной обстановке. Пожалуйста, продолжайте часто мыть руки и практикуйте социальное дистанцирование.В сочетании с описанными выше действиями эти действия значительно снижают риск для вас, ваших опекунов и близких, а также членов команды CTG.
Пожалуйста, продолжайте часто мыть руки и практикуйте социальное дистанцирование.В сочетании с описанными выше действиями эти действия значительно снижают риск для вас, ваших опекунов и близких, а также членов команды CTG.
Прибытие вакцин против COVID-19 в Канаду, безусловно, вселяет надежду в борьбу с этой пандемией. Однако нам предстоит пройти еще много километров, прежде чем мы победим это. Мы не можем ослабить бдительность. Работая вместе, мы можем и дальше безопасно предоставлять вам высококачественный уход. Мы считаем вас частью CTG One Team Made for Caring, и если мы продолжим заботиться о безопасности друг друга, мы справимся с этим вместе.
Если у вас есть какие-либо вопросы или вы хотите получить дополнительную информацию, обращайтесь к нам. Вы также можете найти актуальную информацию на сайтах www.ontario.ca/coronavirus или www.novascotia.ca/coronavirus
.
С уважением,
Лейтон Макдональд
Президент и главный исполнительный директор
Закрывая пробел в здравоохранении
14 Распространенных причин боли в животе (брюшной полости) во время беременности
Периодические боли в животе и спазмы во время беременности часто безвредны и могут быть связаны с состояниями первого триместра, такими как запор и усиление кровотока в матке, боль после еды. Они также могут быть связаны с состояниями второго и третьего триместра, включая сокращения Брэкстона-Хикса и боль в круглых связках (1).
Они также могут быть связаны с состояниями второго и третьего триместра, включая сокращения Брэкстона-Хикса и боль в круглых связках (1).
Но иногда боли в животе во время беременности могут указывать на основное заболевание, поэтому внимательно следите за этими болями и при необходимости обратитесь к врачу.
MomJunction поможет вам расшифровать различные причины боли в верхней части живота и желудка во время беременности, когда обратиться за медицинской помощью и как уменьшить дискомфорт.
Боль в животе на ранних сроках беременности
Боль или дискомфорт в животе в первом триместре — обычное явление.Это часть изменений, которые претерпевает ваше тело, чтобы приспособиться к вашему ребенку в течение следующих 40 недель. Иногда боли в животе напоминают о том, что вы едите, поскольку несварение желудка вызывает спазмы. Даже оргазм мог вызвать боли в животе. Однако, если боль локализованная, сильная и резкая и сопровождается тошнотой, рвотой и вагинальным кровотечением, лучше проконсультироваться с врачом (2).
Боль в животе во втором триместре
Спазмы в животе во втором триместре обычно не являются поводом для беспокойства, если за ними не следует кровотечение.Во втором триместре вероятность выкидыша снижается. Боль в животе может быть болью в круглой связке, которая возникает из-за расширения матки. Если судороги сменяются кровотечением, немедленно обратитесь к врачу (3). Однако будьте осторожны, если у вас есть риск выкидыша или преждевременных родов, и обратитесь к врачу.
Боль в животе в третьем триместре
Помимо ложных сокращений, сильная боль в области живота в третьем триместре встречается нечасто.Схватки обычно являются признаком ранних (преждевременных) родов. Другие симптомы преждевременных родов включают изменение выделений из влагалища, отхождение воды, боль в области таза, снижение активности плода, боли в пояснице и схватки (4). Немедленно позвоните своему врачу, если вы заметили один или все эти признаки.
Судороги после 37 недель могут быть ранним признаком родов. Если через 37 недель вы испытываете боли в животе, обратите внимание на другие признаки родов, такие как кровотечение или кровянистые выделения из влагалища, отхождение воды, схватки и т. Д.Если ни один из этих симптомов не проявляется, беспокоиться не о чем; боль в животе, вероятно, вызвана тем, что ребенок (после того, как он принял положение головой вниз), вызывает давление в области таза. Боль в спине также может быть следствием неправильной осанки или слабости мышц спины.
Различные типы боли в животе во время беременности
Вы можете испытывать боль в верхней части живота, нижней части живота, вверху справа, внизу слева, внизу справа, в середине живота и т. Д. Здесь мы расскажем вам о каждом из них:
Боль в верхней части живота
Любая боль или дискомфорт, возникающие в области, расположенной между нижним краем грудной клетки и пупком, называется болью в верхней части живота.Другими словами, эта область является центром тела, от грудины до пупка, и падает с обеих сторон туловища.
Боль в верхнем левом углу живота
Эта боль ощущается от левого соска к пупку и может возникать из-за различных структур или органов, присутствующих в верхней левой части живота, таких как селезенка, хвост поджелудочной железы, слева нижние ребра, левая почка, часть толстой кишки и кишечника, небольшая часть желудка, сердце, расположенное в верхней левой части, кости, кожа и мышцы.
Боль в правом верхнем углу живота
Боль в животе ощущается от правого соска к уровню пупка. Структуры и органы, вызывающие боль в правом верхнем углу живота, — это печень, нижняя часть правого легкого, правая почка, надпочечник, кости, кожа и мышцы.
Боль внизу живота
Любая боль или дискомфорт, возникающие в брюшной области ниже пупка или пупка, называются болью внизу живота. Она также известна как надлобковая боль и возникает из-за различных медицинских проблем (5).
Боль внизу живота слева
Это встречается чаще, чем боль внизу живота справа. Структуры и органы, вызывающие эту боль, включают сигмовидную кишку, нижнюю левую почку, левый мочеточник, яичник и маточную трубу, часть мочевого пузыря и толстую нисходящую кишку, а также мышцы, нервы, кожу и кровеносные сосуды, присутствующие в левая область живота.
Боль внизу живота справа
Это может быть острая или хроническая боль в правом нижнем квадранте живота.Однако он не ограничивается нижним правым квадрантом, а распространяется влево или назад.
Структуры и органы, присутствующие в этой области, включают слепую кишку, аппендикс, правый яичник, маточную трубу и нижнюю почку, восходящую ободочную кишку, умеренную часть печени, правую часть матки, тонкий кишечник, мышцы, нервы, кровеносные сосуды и кожа.
[Читать: Боль в круглой связке во время беременности]
Распространенные причины боли в животе во время беременности
Некоторые типы боли в животе на ранних сроках беременности являются обычными и не представляют угрозы для матери и ребенка.Однако, если боль сильная и постоянная, или вы испытываете сильные спазмы и кровотечение, вам следует обратиться к своему акушеру-гинекологу. Вот некоторые из причин, которые могут не вызывать беспокойства.
1. Боль в круглых связках (второй триместр)
По мере расширения матки круглые связки (две большие связки, идущие от передней части матки к паху) растягиваются, вызывая спазмы внизу живота. Боль может быть острой и колющей или тупой и ноющей, когда вы резко двигаетесь или меняете положение.Эти симптомы обычно проходят через некоторое время и не являются поводом для беспокойства (6).
Если боль невыносима, вы можете спросить своего врача, можно ли вам принять болеутоляющее (парацетамол).
2. Газы и запор
Эти две общие жалобы во время беременности вызваны повышенным уровнем прогестерона. По мере увеличения прогестерона работа желудочно-кишечного тракта замедляется, из-за чего пища перемещается медленнее, чем обычно, что приводит к газообразованию и запорам.
Употребление большего количества воды, употребление продуктов с высоким содержанием клетчатки и регулярные физические упражнения помогают решить эту проблему. Ваш врач может также назначить добавку клетчатки или смягчитель стула (7). Избегайте ложиться сразу после еды.
[Читать: Послеродовой запор во время беременности]
3. Сокращения Брэкстона-Хикса (второй и третий триместры)
Они мягкие и называются «тренировочными схватками». Вы почувствуете напряжение мышц живота, похожее на настоящие сокращения.Однако, в отличие от настоящих схваток, они не прогрессируют и прекращаются после смены положения (8).
Обезвоживание — самая распространенная причина этих ложных схваток, поэтому пейте достаточно воды, чтобы их избежать. Если схватки продолжаются дольше, обратитесь к врачу.
4. Растущая матка
По мере расширения матки кишечник слегка смещается, что приводит к вздутию живота и тошноте (9). Чтобы избежать дискомфорта, вам следует часто есть, есть небольшими порциями, регулярно заниматься спортом, достаточно отдыхать и регулярно опорожнять мочевой пузырь.
5. Болезненный оргазм
Спазмы во время и после оргазма довольно часто встречаются на ранних сроках беременности. Не о чем беспокоиться, они мягкие и короткие. Боль в животе в основном возникает из-за нормальных сокращений или усиленного кровотока в области таза. Вам не нужно беспокоиться о том, что ребенок получит травму, если вы испытаете оргазм (10). Однако в некоторых ситуациях может потребоваться ограничение полового акта.
6. Общие неприятные ощущения
Помимо перечисленных выше безвредных причин, желудочные вирусы, миома, камни в почках и чувствительность к определенным продуктам питания могут вызывать дискомфорт в брюшной полости.
Однако не все причины безвредны, и их следует игнорировать. Некоторые из них могут привести к серьезным осложнениям.
Серьезные причины боли в желудке во время беременности
Некоторые серьезные осложнения требуют немедленной медицинской помощи, чтобы избежать риска для вас и ребенка. К ним относятся:
7. Внематочная беременность (первый и второй триместры)
Внематочная беременность — это имплантация яйцеклетки вне матки, особенно в маточную трубу. В результате вы можете страдать односторонней острой болью внизу живота и кровотечением (11).
Женщины, у которых в прошлом была внематочная беременность, старше 35 лет, забеременели с внутриматочной спиралью, связали фаллопиевы трубы, имеют много половых партнеров или имеют некоторые заболевания, передающиеся половым путем. риск внематочной беременности.
[Читать: Причины внематочной беременности]
8. Выкидыш (первый и второй триместры)
Выкидыш означает прерывание беременности до того, как ребенок достигнет 20 недель. Первым симптомом является вагинальное кровотечение, за которым следует боль в животе, продолжающаяся от нескольких часов до нескольких дней.Боль может быть легкой или сильной, а также могут возникать судороги. Вы также будете страдать от болей в пояснице и давления в области таза.
Большинство выкидышей происходит в первом триместре, а иногда и во втором триместре. Иногда трудно сказать, вызвана ли боль выкидышем, имплантацией или расширением матки. Боль и спазмы во время выкидыша можно отличить по кровотечению, которое продолжается несколько дней (12).
Обратитесь к врачу, если заметите признаки выкидыша.
9. Преждевременные роды (второй и третий триместры)
Если у вас случились схватки до 37 недель беременности, у вас могут быть преждевременные роды. Это приводит к стойкой боли в животе (ощущение менструальных спазмов), вагинальному кровотечению, повышенному тазовому давлению и уменьшению движений плода (13).
При появлении вышеуказанных симптомов немедленно обратитесь к врачу.
[Читать: Причины преждевременных родов]
10. Отслойка плаценты (второй и третий триместры)
Обычно происходит в третьем триместре, когда плацента отделяется от матки.Симптомы включают прогрессирующие и сильные спазмы в животе, кровотечение (без сгустков) и схватки. Иногда у женщины могут начаться роды сразу после отделения плаценты, что требует немедленного кесарева сечения.
Немедленно обратитесь за медицинской помощью, если у вас возникнут какие-либо из этих симптомов. Высокое кровяное давление, злоупотребление наркотиками или отслойка плаценты в прошлом являются одними из причин проблемы (14).
11. Преэклампсия (со второго по третий триместры)
Преэклампсия, которая может развиться в любое время во второй половине беременности, проявляется высоким кровяным давлением и высоким уровнем белка в моче.Это одна из причин, по которой врачи часто контролируют уровень артериального давления во время каждого дородового визита. Тяжелым типом преэклампсии является синдром HELLP (гемолиз, повышение ферментов печени, низкое количество тромбоцитов), который представляет собой опасное для жизни состояние.
Преэклампсия связана с такими симптомами, как боль в правом верхнем квадранте живота, сильная головная боль, затрудненное дыхание, изменения зрения, отек лица, глаз, рук, ног и лодыжек, а также быстрое увеличение веса. Если вы подозреваете преэклампсию или АД, вам следует обратиться к врачу (15).
12. Инфекции мочевыводящих путей
Если игнорировать инфекции мочевыводящих путей во время беременности, это может привести к определенным осложнениям, таким как боль и дискомфорт в животе, ощущение жжения при мочеиспускании, кровь в моче и боль в пояснице. Если наряду с вышеуказанными признаками вы также страдаете лихорадкой, потливостью, тошнотой или ознобом, это может перейти в инфекцию почек.
Вам необходимо безотлагательное медицинское вмешательство. Хорошо, что ИМП можно лечить антибиотиками (2).
[Читать: Инфекция мочевыводящих путей во время беременности]
13. Аппендицит
Аппендицит — серьезное заболевание во время беременности, которое трудно диагностировать. Симптомы аппендицита — тошнота, рвота, потеря аппетита — похожи на симптомы, связанные с беременностью, что затрудняет диагностику состояния. Хотя боль при аппендиците развивается в правом нижнем квадранте живота, вы можете испытывать боль немного сильнее во время беременности, когда аппендикс приближается к печени или пупку (16).
14. Камни в желчном пузыре
У вас больше шансов получить камни в желчном пузыре, если вы старше 35 лет, имеете избыточный вес и ранее страдали этим заболеванием. Вы будете испытывать сильную боль в правом верхнем квадранте живота и иррадиирующую боль в спине и под правой лопаткой (9). Перекрученные кисты яичников или геморрагические кисты также могут вызывать острую боль во время беременности, поэтому их необходимо обследовать и лечить.
Как облегчить боль в животе во время беременности?
Если боль слабая или умеренная, вы можете попытаться ее облегчить, следуя этим простым советам:
- Регулярно выполняйте физические упражнения или двигайтесь, чтобы уменьшить боль от газов.
- Отдыхайте как можно чаще, чтобы получить облегчение.
- Пейте много воды или жидкости.
- Выбирайте продукты, богатые клетчаткой, такие как отруби, фрукты и овощи.
- Ешьте небольшими порциями и часто.
Когда обращаться к врачу?
Не стесняйтесь проконсультироваться со своим OBS-GYN, если вы страдаете от боли в животе или спазмов. Немедленно обратитесь к врачу в следующих случаях:
- Острая боль, сопровождающаяся кровотечением или кровянистыми выделениями в течение первого триместра.
- Боль в животе с кровотечением или без него.
- Головная боль, рвота, тошнота и головокружение.
- Сильный отек или опухоль рук и ног.
- Жжение при мочеиспускании и боль при мочеиспускании.
- Лихорадка или озноб.
- Изменения зрения, например чувствительность к свету, нечеткость зрения, временная слепота или видение фонарей.
- Состязания по времени или около четырех схваток в час, так как это может быть признаком преждевременных родов.
Не паникуйте, если во время беременности вы почувствуете боль в животе. Это могло произойти по такой простой причине, как образование газа. Но при этом нельзя игнорировать постоянную боль или ту, которая регулярно повторяется. Следите за своим состоянием и при необходимости обратитесь к врачу.
Эта статья предназначена только для информационных целей и не предназначена для диагностики или лечения вашего акушерского состояния.
Ссылки:
Статьи о здоровье MomJunction написаны после анализа различных научных отчетов и утверждений авторов-экспертов и организаций.Наши ссылки (цитаты) состоят из ресурсов, созданных властями в соответствующих областях. Вы можете узнать больше о достоверности информации, которую мы представляем, в нашей редакционной политике. 1. Сангита Девараджан, Эдвин Чандрахаран; Боль в животе при беременности: рациональный подход к ведению; Акушерство, гинекология и репродуктивная медицина
2. Чарли К. Килпатрик; Боль в животе на ранних сроках беременности; Агентство медицинских исследований и качества — Министерство здравоохранения и социальных служб США
3.Советы по управлению общими симптомами беременности по триместру; UChicago Medicine
4. Майкл Кац, доктор медицины, Карен Гудиер, доктор медицины, Роберт К. Кризи; Ранние признаки и симптомы преждевременных родов; Американский журнал акушерства и гинекологии
5. Эмили Р. Хауэлл; Лечение дисфункции лобкового симфиза во время беременности и послеродовая реабилитация: два клинических случая; Журнал Канадской ассоциации хиропрактиков
6. Боль в круглой связке; Учебный инструмент RLatta
7.Тина Сара Вергезе, Каори Футаба, Паллави Латте; Запор при беременности; Акушер и гинеколог
8. Филип Стир и Кэролайн Флинт; Преждевременные роды и преждевременный разрыв плодных оболочек; Британский медицинский журнал
9. Sanoop Koshy Zachariah, et al .; Ведение острого живота во время беременности: современные перспективы; Довепресс — Международный журнал женского здоровья
10. Мохамед Эль-Гариб; Оргазм при беременности; Исследовательские ворота
11.Внематочная беременность; Медлайн Плюс; Национальная медицинская библиотека США
12. Выкидыш — угроза; Медлайн Плюс; Национальная медицинская библиотека США
13. Преждевременные роды; Медлайн Плюс; Национальная медицинская библиотека США
14. Кэтрин Л. Доунс, Эдмонд Д. Шенасса, Кэтрин Л. Гранц; Неонатальные исходы, связанные с отслойкой плаценты; Американский эпидемиологический журнал
15. Суарес Б., Алвес К., Сенат М.В., Фромагеот Дж., Фишер С., Розенберг П., Вилле Й; Боль в животе и преэклампсия: данные сонографии печени матери; NCBI
16.Мэтью М. Томпсон, Алексей У. Кудла и Крис Б. Чизолм; Аппендицит во время беременности при нормальной МРТ; West J Emergency Medicine
Рекомендуемые статьи:
Боль и выделения при беременности: когда обращаться за помощью
Если вы беременны, в какой-то момент у вас могут возникнуть желудочные спазмы или боли. В конце концов, сейчас там много всего происходит.
Боль в животе во время беременности может вызывать беспокойство, но постарайтесь расслабиться: если вы не испытываете никаких других симптомов, обычно не о чем беспокоиться.
Лесли Гилкрист, зарегистрированная акушерка и соучредитель My Expert Midwife, объясняет, каковы наиболее частые причины боли в животе и выделений во время беременности, и когда может быть хорошей идеей обратиться за профессиональной поддержкой.
Боль в животе при беременности — это нормально?
Боль в животе может быть обычным явлением во время беременности, и чаще всего о ней не стоит беспокоиться.
Чаще всего боли в животе во время беременности вызваны одной из трех причин:
- Запор
- Ловушка ветра
- Боль в связках вокруг выпуклости (также известная как « боли роста »)
Они могут проявляться как резкие или тупые боли, но должны уменьшаться при изменении положения, например, после дефекации или газообразования.
Некоторые другие распространенные причины боли в животе во время беременности, которые требуют простого лечения (например, антибиотиков), включают:
- Инфекции мочевыводящих путей (ИМП)
- Воспалительные заболевания органов малого таза (ВЗОМТ), обычно вызываемые инфекциями, передающимися половым путем (ИППП). )
Если, тем не менее, вы испытываете одно из следующего, важно обратиться в родильное отделение, к акушерке или терапевту для оценки:
- Сильная боль
- Регулярные спазмы
- Любое кровотечение или аномальные выделения из влагалища
- Жжение при мочеиспускании (или сразу после него)
- Любые другие симптомы, относящиеся к
На ранних сроках беременности более сильные боли в животе с кровотечением или без него могут указывать на угрозу или ранний выкидыш, или на что-то более серьезное , например внематочная беременность.На более поздних сроках беременности эти симптомы могут указывать на преждевременные роды, хотя это бывает редко. Поэтому, если у вас есть какие-либо сомнения, важно обратиться за профессиональной консультацией.
Облегчение боли в животе во время беременности
Есть несколько способов облегчить боль в животе во время беременности. Если причиной являются запор или задержанный ветер, вы можете попробовать:
- Массаж живота
- Легкие упражнения
- Употребление пищеварительных чаев, таких как мята перечная
Эти решения могут относительно быстро облегчить более легкие симптомы.Тем не менее, профилактика и варианты долгосрочного лечения включают:
- Соблюдение диеты, богатой клетчаткой
- Медленное питание
- Избегание продуктов, вызывающих газообразование
- Питье большого количества воды
- Регулярные легкие упражнения
Если вы испытываете боль в связках, ее можно облегчить с помощью регулярного растяжения (для этого отлично подходит йога для беременных), смены положения и / или тепла (например, в ванне или с помощью теплового компресса). И хотя отдых может помочь облегчить боль, регулярные легкие упражнения также могут быть хорошим средством снятия боли.
СОВЕТ: Регулярное и полное опорожнение мочевого пузыря также может помочь облегчить дискомфорт и, возможно, помочь избежать ИМП.
Когда обращаться за советом по поводу боли в животе во время беременности
Хотя боль в животе во время беременности обычно не вызывает беспокойства, если вы испытываете дополнительные симптомы или боль сильная, пора обратиться к врачу. Вот на что обращать внимание и что это может быть признаком…
В первом триместре
Легкие менструальные судороги, как правило, встречаются на ранних сроках беременности.Однако, если они не облегчаются покоем, теплом и / или простой анальгезией, или если они серьезны, они могут быть признаком выкидыша или внематочной беременности. По оценкам, каждая пятая беременность заканчивается ранним выкидышем, но только одна из 90 является внематочной.
Признаки и симптомы, на которые следует обратить внимание, включают:
- Кровотечение или «кровянистые выделения»
- Аномальные выделения из влагалища
- Головокружение и / или обмороки
- Чувство и / или нездоровый вид без известной причины
- Боль в плечах
- Внезапная острая боль или продолжительная тупая боль в нижней части живота / области таза
Во втором триместре
Во время середины беременности боль в животе чаще всего связана со связками, прикрепляющимися к матке, которые растягиваются по мере роста матки и вмещает.
Поздний выкидыш — это невынашивание беременности, которое происходит между 12-й и 24-й неделями беременности. Они редки и встречаются только в 1-2% беременностей.
Опять же, любая боль (новая или усиливающаяся), которая не купируется простыми «домашними» мерами или которая сопровождается вагинальным кровотечением, аномальными выделениями и / или другими симптомами, должна быть оценена акушеркой или врачом.
Поздние выкидыши иногда сопровождаются болью, подобной боли при ИМП, но без других признаков или симптомов со стороны мочеиспускания.Боль также может начаться или распространиться на нижнюю часть спины.
В третьем триместре
Чаще всего боль в третьем триместре связана с опорно-двигательным аппаратом (касается мышц, костей и суставов). По мере роста ребенка боли под ребрами (из-за того, что ребенок толкает их), вокруг таза и бедер (из-за размягчения суставов) и в пояснице (из-за натяжения растущей «шишки») становятся обычным явлением.
«Боли роста» из-за растяжения связок, удерживающих матку, и расстройства пищеварения, такие как запор, задержанный ветер и «изжога», также являются известными причинами боли в животе в третьем триместре.Схватки Брэкстона-Хикса очень распространены в третьем триместре и могут вызывать дискомфорт у некоторых женщин.
Как и в случае с болью на ранних сроках беременности, любая сильная и / или внезапная боль, которая сопровождается кровотечением или другими симптомами, всегда должна быть проверена профессионалом.
Джон Лой / Unsplash
Выделения при беременности
Выделения из влагалища во время беременности известны как лейкорея и не только немного отличаются от выделений, не связанных с беременностью, но и увеличиваются по мере того, как беременность достигает срока.Он имеет тенденцию выглядеть прозрачным или «молочным», а также может быть жидким или кремообразным по консистенции. Он может иметь отчетливый запах, но не должен быть неприятным.
Его цели включают:
- Поддержание сбалансированного pH
- Защита будущего ребенка от инфекций путем вымывания нежелательных патогенов
- Действует в качестве смазки во время родов
Осмотр акушерки или врача становится необходимым при вагинальной беременности выделения меняют цвет, становятся зелеными или желтыми, выглядят и / или пахнут странно или сопровождаются болью, зудом или жжением.
В течение последних двух недель беременности выделения из влагалища могут содержать слизистую розового или коричневого цвета. Это называется «шоу» и может указывать на то, что роды близки.
Кровотечение во время беременности
Легкое кровотечение или «кровянистые выделения» на ранних сроках беременности может быть обычным явлением. Обычно это безвредно и вызвано встраиванием эмбриона во внутреннюю стенку матки или изменениями, происходящими с шейкой матки (шейка матки) во время беременности, что делает ее более склонной к кровотечениям.
При беременности, когда плацента находится в низком положении или закрывает выход к шейке матки (placenta praevia), кровотечение может быть обычным явлением и должно контролироваться родильным отделением.
Некоторые вагинальные инфекции могут вызвать кровотечение, которое можно рассматривать как потерю «розового» цвета при смешивании с вагинальными жидкостями. Иногда ИМП могут вызывать кровотечение. Эта кровь будет поступать из уретры (отверстия, из которого выходит моча), а не из влагалища, но вы можете этого не осознавать, поскольку кровь видна на нижнем белье или в туалете.
На ранних стадиях родов кровавое «шоу», которое может быть розоватым или с прожилками крови на слизистой оболочке, является нормальным явлением. Однако потеря свежей красной крови, особенно тяжелая, должна быть рассмотрена профессионалом.
Кровотечение во время беременности, особенно когда оно сопровождается болью и / или другими симптомами, должно оцениваться акушеркой или врачом.
Сокращения Брэкстона-Хикса
Сокращения Брэкстона-Хикса, или «сжатия», происходят, когда матка сокращается и расслабляется при подготовке к родам.Хотя некоторые называют их «ложными схватками», они могут начаться за недели или даже месяцы до фактического начала родов.
Схватки Брэкстона-Хикса обычно происходят во втором или третьем триместре беременности и для большинства женщин незаметны. Тем не менее, в то время как некоторые женщины могут чувствовать легкое сжатие своей «шишки» без какой-либо боли или дискомфорта, другие могут ощущать это как менструальные спазмы.
Они отличаются от схваток тем, что часто бывают слишком непродолжительными, нерегулярными и мягкими, чтобы их можно было считать схватками, причем женщины описывают их как скорее неудобные, чем болезненные.Однако некоторые Брэкстон-Хикс могут различаться по продолжительности и силе.
Хотя точная причина сокращений Брэкстона-Хикса неизвестна, мы знаем некоторые из триггеров. К ним могут относиться:
- Высокий уровень активности
- Половой акт
- Обезвоживание
- Полный мочевой пузырь
Чтобы облегчить дискомфорт от схваток Брэкстона-Хикса, попробуйте:
- Сменить позу
- Расслабляющий
Если это не помогает или вы беспокоитесь о них, обратитесь в родильное отделение.
На что похожи ранние роды?
Ранние роды или латентная фаза родов — это первая стадия родов, когда организм выполняет много работы, чтобы придать схваткам регулярный характер, а шейка матки истончается, становится мягкой и занимает более центральное положение.
Поскольку каждая женщина уникальна, опыт ранних родов будет индивидуальным. Тем не менее, чаще всего женщины испытывают:
- В самом начале менструальные боли
- Нерегулярные схватки, которые могут прекращаться и начинаться
- Боль в спине, которая может приходить волнообразно или быть постоянной
- Слизистое «шоу» может появляться при в первый раз или станет более обильным, и вода вокруг ребенка может сломаться
Если у вас возникнут какие-либо из этих симптомов на сроке менее 37 недель беременности, важно немедленно позвонить вашей акушерке или в больницу.
Когда обращаться к акушерке
Даже если у вас нет каких-либо сопутствующих симптомов, описанных выше, всегда лучше проконсультироваться с акушеркой, если вы когда-нибудь почувствуете беспокойство по поводу какого-либо аспекта своей беременности — даже если это кажется глупым .
Центры оценки материнства открыты 24 часа в сутки и укомплектованы опытными акушерками, которые помогут успокоить вас или пригласят вас на оценку, если это необходимо. Они готовы помочь и обеспечить максимально гладкую беременность.
Последнее обновление: 09.08.2020
Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты. Вы можете найти больше информации об этом и подобном контенте на сайте piano.io.
Ведение острого живота во время беременности: современные перспективы
Реферат
Острый живот во время беременности представляет собой уникальную диагностическую и терапевтическую задачу.Острая боль в животе во время беременности может возникать из-за акушерских факторов, а также по причинам, не связанным с беременностью. Подход к диагностике острого живота во время беременности может быть сложным из-за измененных клинических проявлений, вызванных анатомическими и физиологическими изменениями беременности, а также нежеланием использовать определенные радиологические исследования из-за опасения навредить плоду. Задержка с диагностикой и лечением может привести к неблагоприятным исходам как для матери, так и для плода.В этой статье мы пытаемся рассмотреть и обсудить различные этиологии, современные концепции диагностики и лечения с целью разработки стратегии своевременной диагностики и ведения беременных женщин с острой болью в животе.
Ключевые слова: внематочная беременность, разрыв матки, боль в животе, аппендицит, холецистит, острый живот, беременность
Введение
Острый живот во время беременности (ОАП) представляет собой уникальную диагностическую и терапевтическую проблему.Термин «острый живот» относится к любому серьезному острому внутрибрюшному заболеванию, сопровождающемуся болью, болезненностью и ригидностью мышц, при котором следует рассмотреть возможность экстренного хирургического вмешательства. 1 Это часто указывает на клиническое течение абдоминальных симптомов, которое может варьироваться от минут, часов до недель и обычно используется как синоним состояния, требующего немедленного хирургического вмешательства. 2 Широкий спектр причин и разнообразный спектр клинических проявлений представляют собой серьезную диагностическую и терапевтическую проблему.
Острая боль в животе во время беременности может иметь акушерскую, а также не акушерскую этиологию. Физиологические изменения беременности повышают риск развития острого живота. Что касается неакушерских причин, то во время беременности может возникнуть любое расстройство желудочно-кишечного тракта (ЖКТ). Около 0,5–2% всех беременных женщин нуждаются в хирургическом лечении острого живота. 3 , 4
Диагностический подход к AAP может быть сложным из-за анатомических, а также динамических физиологических изменений, вызванных беременностью, и нежеланием использовать методы радиологической диагностики, такие как рентген или компьютерная томография (КТ) и низкий порог, позволяющий подвергнуть пациента экстренной хирургической процедуре.Физический осмотр самого живота может быть затруднен во время беременности. Следовательно, это влияет на клинические проявления, интерпретацию результатов физикального обследования, а также на изменение нормального диапазона лабораторных параметров. Например, даже при отсутствии какой-либо инфекции одна только беременность может обычно приводить к количеству лейкоцитов в диапазоне от 6000 до 30 000 / мкл, таким образом имитируя острую инфекцию. 5
Систематический подход необходим для точной и своевременной диагностики потенциально опасных для жизни состояний, которые в противном случае могли бы быть опасными как для матери, так и для плода.Поэтому мы пытаемся рассмотреть и обсудить различные этиологии, современные концепции диагностики и лечения с целью разработки стратегии своевременной диагностики и ведения беременных женщин с острой болью в животе.
Анатомические и физиологические изменения во время беременности
Анатомические особенности
Матка, обычно тазовый орган, увеличивается и становится внутрибрюшным органом примерно на 12 неделе беременности. Во время беременности матка может увеличиться с 70 до 1110 г, в результате чего внутриутробный объем составляет не менее 5 л. 6 На ранней стадии беременности рост происходит за счет гиперплазии и гипертрофии мышечных волокон с последующим преобразованием матки в толстостенный мышечный орган. К 20-й неделе матку можно прощупать у пупка, и внутренний рост практически прекратится.
Дальнейшее увеличение размера матки происходит из-за расширения за счет растяжения и механического растяжения мышечных волокон растущим плодом. На 36 неделе матка достигает реберного края.Кровеносные сосуды матки также претерпевают значительную гипертрофию, чтобы приспособиться к возрастающим требованиям.
Соседние внутрибрюшные внутренние органы имеют тенденцию смещаться из своего нормального положения, чтобы приспособиться к увеличивающейся матке (). Желудок, сальник и кишечник смещены вверх и в стороны, а толстая кишка может сузиться из-за механического сжатия. 7
Анатомические отношения в соответствии с различными квадрантами живота.
Примечание: По мере развития беременности кишечник смещается в сторону и вверх (например, a аппендикс может перемещаться в правый верхний квадрант).
Поскольку смещенный сальник может не защищать перитонит, а расслабленная и растянутая брюшная стенка может маскировать защиту, лежащее в основе воспаление брюшины может быть пропущено. Увеличенная матка может сдавливать мочеточники, вызывая гидро-мочеточник и гидронефроз, имитируя мочекаменную болезнь.
Эти изменения анатомических и топографических ориентиров могут затруднить диагностику в случае неотложной абдоминальной болезни. Детальное знание анатомических вариаций может помочь в постановке раннего диагноза.Своевременная ранняя диагностика и своевременное хирургическое вмешательство показали значительно лучший перинатальный исход.
Физиологические аспекты
Физиологические изменения вызываются согласованным взаимодействием гормонов, особенно прогестерона, что приводит к общему изменению среды, затрагивая почти все системы органов. К ним относятся эндокринные, метаболические, сердечно-сосудистые, желудочно-кишечные, почечные, скелетно-мышечные, респираторные и поведенческие изменения. Изменения ЖКТ, такие как задержка опорожнения желудка, увеличение времени прохождения через кишечник, гастроэзофагеальный рефлюкс, вздутие живота, тошнота и рвота, могут возникать у 50–80% беременных женщин. 8 — 10 Запоры, возникающие в последнем триместре, связаны с механическим сдавливанием толстой кишки вместе с увеличением абсорбции воды и натрия из-за повышенного уровня альдостерона. Лоусон и др. Наблюдали значительное увеличение среднего времени прохождения через тонкий кишечник в течение каждого триместра (первый триместр 125 ± 48 минут; второй триместр 137 ± 58 минут; третий триместр 75 ± 33 минут). 11
Физиологический лейкоцитоз беременных может имитировать острый внутрибрюшный воспалительный процесс.Количество лейкоцитов обычно возвращается к уровню небеременных на шестой послеродовой день. Физиологическое увеличение объема плазмы пропорционально объему эритроцитов вызывает физиологическую анемию. Кроме того, относительно пониженная концентрация гемоглобина (физиологическая анемия) с физиологическим увеличением частоты сердечных сокращений может затруднить оценку в случае кровотечения. Сердечно-сосудистые и респираторные изменения во время беременности кратко описаны в.
Таблица 1
Сердечно-сосудистые и респираторные физиологические изменения во время беременности и их последствия
| Система | Физиологические изменения | Эффект и последствия | |||
|---|---|---|---|---|---|
| Сердечно-сосудистые | |||||
| Частота сердечных сокращений | ↑ 15–20 ударов в минуту | Пограничная тахикардия | |||
| сердечное давление | |||||
| Объем крови | ↑ 30% –50% | Признаки кровопотери появляются поздно | |||
| Системное сосудистое сопротивление | ↓ 10% –15% | Физиологическая анемия | |||
| Гематологический | |||||
| Количество эритроцитов | ↑ 30% –50% | Лейкоцитоз со сдвигом влево | |||
| Воспаление может быть замаскировано | |||||
| Количество тромбоцитов | ↓ 100–150 × 10 9 клеток / л | Физиологическая тромбоцитопения | Факторы свертывания крови, (VIII 906 9064 и X64) | Состояние гиперкоагуляции | |
| Фибриноген | ↑ | Предрасположенность к венозному тромбозу | |||
| Дыхательные пути и газы крови | |||||
| Дыхательный объем | ↑ 40% | Быстрая деоксигенация | |||
| % | % | 5 Частота остаточных дыхательных функций | |||
| Минутная вентиляция | ↑ 40% | Субъективная одышка | |||
| pH | Без изменений | ||||
pO 2| Снижение | HCO 3 | Снижение | | ||
Уровни печеночных трансаминаз и билирубина в сыворотке снижены, а уровень ЩФ в сыворотке повышен за счет плацентарного вклада.Кроме того, фармакокинетика лекарств может изменяться из-за изменений времени прохождения через ЖКТ.
Этиология AAP
Это можно разделить на следующие категории:
Акушерские (причины, связанные с беременностью)
Неакушерские (причины, не связанные с беременностью)
Экстраабдоминальные причины
Причины, обостренные беременностью.
Различные причины перечислены в.
Таблица 2
Этиология острой боли в животе во время беременности
| Причины, связанные с беременностью (акушерские) | Причины, не связанные с беременностью (неакушерские) | , усугубленные беременностью | Экстраабдоминальная этиология | |||||
|---|---|---|---|---|---|---|---|---|
| Ранняя беременность | Хирургическая | ГЭРБ | Сердечная боль | |||||
| Выкидыш a | Аппендицит | NSA 906 EAP | Болезнь желчного пузыря Холецистит | Острый цистит | Плевритная боль | |||
| Молярная беременность | Желчная колика | Острый пиелонефрит | Психологическая зависимость или абстиненция | |||||
| воспаление яичников | Скелетно-мышечная боль | Инфекция, вызванная опоясывающим герпесом | ||||||
| Дегенерация миомы матки | Язвенная болезнь | |||||||
| 66 Боль в круглой связке | ||||||||
| Кишечная непроходимость | ||||||||
| Поздняя беременность | IBD | |||||||
| Отслойка плаценты 66667 | 9064 906 905 9064| Травма | | ||||||
| Абдоминальная беременность a | Медицинский | |||||||
| HELLP синдром a 4 | Порфирия | |||||||
| Дегенерация фиброид | Серповидно-клеточный кризис | |||||||
| Торсион фаллопиевой трубы | Тромбоз глубокой вены | 9064 | 4 | |||||
| Разрывная прямая мышца | ||||||||
| Многоводие | ||||||||
| симфиза диастаз | ||||||||
| Внутрибрюшинная кровоточат | ||||||||
Неакушерские причины AAP
Острый аппендицит
В 1848 году Хэнкок сообщил о первом случае острого аппендицита, осложнившего беременность. 12 В настоящее время сообщаемая частота острого аппендицита у беременных составляет от 0,04% до 0,2%. 13 Острый аппендицит остается наиболее частым неакушерским хирургическим вмешательством во время беременности (подозревается в 1/800 беременностей и подтверждается примерно в 1 из 1000–2000 беременностей). Далее следуют холецистит, панкреатит и непроходимость кишечника. 14 , 15 Кроме того, это наиболее частая причина неакушерских хирургических вмешательств, проводимых во время беременности, на долю которой приходится 25% неакушерских хирургических вмешательств, проводимых во время беременности. 16
Острый аппендицит может проявляться в любом из трех триместров, с наибольшей частотой во втором триместре. Тем не менее, перфорация аппендикуляра чаще встречается в третьем триместре. Клиническая картина может быть неоднозначной. Классически острый аппендицит проявляется в виде начальной околопупочной боли, которая позже смещается и локализуется в правом нижнем квадранте с максимальной болезненностью в точке МакБерни. Раздражение брюшины из-за воспаленного аппендикса может вызвать охранительную болезненность и даже болезненность при отскоке (признак Ровсинга).Эти классические клинические признаки могут измениться, особенно на поздних сроках беременности. Нежность защиты или отскока может быть не такой выраженной, как в небеременном состоянии. Боль в правом нижнем квадранте — наиболее частый симптом. У некоторых пациентов может присутствовать лихорадка.
Ключом является тщательное медицинское обследование. Традиционно считается, что аппендикс имеет тенденцию смещаться из своего нормального положения из-за увеличения матки. Однако это мнение было оспорено некоторыми исследователями. 17 Совсем недавно Ходжати и Казеруни в своем сравнительном исследовании с участием 291 женщины показали, что не было значительных изменений в положении аппендикса во время беременности. 18 Примета Ольхи может быть полезна для дифференциации боли в матке и боли в аппендикуляре во время беременности. 19
Наличие лейкоцитоза может быть физиологическим и необязательно указывать на аппендицит, но сдвиг влево и наличие полосатых форм могут указывать на лежащую в основе воспалительную патологию.
Визуализация — очевидный следующий шаг. Роль визуализации заключается в сокращении задержки хирургического вмешательства и количества отрицательных аппендэктомий. 20 Ультрасонография (УЗИ) имеет чувствительность 67–100% и специфичность 83–96% для аппендицита во время беременности. 21 Чувствительность КТ для таких пациентов составляет 86%, а специфичность — 97%. Однако может возникнуть нежелание выполнять КТ из-за неотъемлемого риска радиационного облучения.
У беременных женщин с подозрением на аппендицит магнитно-резонансная томография (МРТ) имеет высокую чувствительность и специфичность, а также позволяет избежать радиационного облучения.Вероятно, это причина того, что МРТ была рекомендована Американским колледжем радиологии в качестве второй линии визуализации в случае неубедительного УЗИ при подозрении на аппендицит во время беременности. 22 МРТ наиболее полезна для выявления нормального аппендикса, тем самым исключая воспаление. К сожалению, он менее надежен при обнаружении наличия внепросветного воздуха в перфорированных внутренних органах.
Окончательным методом лечения острого аппендицита является хирургическое вмешательство. Решающее значение имеет решение действовать или нет.Решение об операции зависит от клинического состояния пациента и результатов исследования. Задержка в диагностике связана с повышенным риском перфорации, перитонита и сепсиса, что приводит к неблагоприятным исходам для матери и плода, таким как выкидыш, преждевременные роды и внутриутробная смерть. Сообщается, что частота гибели плода составляет от 3% до 5% в случаях неразорвавшегося аппендикса без значительного влияния на материнскую смертность. Однако при перфорированном аппендиците частота гибели плода увеличивается до 20–25%, а уровень материнской смертности возрастает примерно до 4%. 23
Несколько исследований показали эффективность антибактериальной терапии у небеременных взрослых. Vons et al. В своем рандомизированном контрольном исследовании показали, что антибиотики в качестве терапии первой линии не уступают хирургическому лечению при остром аппендиците. 24 Более того, специальные метаанализы и Кокрановские обзоры продемонстрировали безопасность первичного лечения антибиотиками при неосложненном аппендиците. 25 , 26 Young et al. В своей небольшой серии случаев продемонстрировали успешное лечение перфорированного аппендикса с помощью антибактериальной терапии. 27 На данный момент недостаточно данных, чтобы рекомендовать консервативное лечение острого аппендицита во время беременности. Однако для неосложненного аппендицита, как и у небеременных пациентов, можно попробовать пробную терапию антибиотиками при условии надлежащего наблюдения и поддержания низкого порога для операции. Следовательно, было бы разумно рассмотреть возможность хирургического вмешательства, если диагноз острого аппендицита точно установлен, учитывая, что смертность плода составляет около 36% при перфорации аппендикса.Более того, перфорация может привести к сепсису и увеличить риск преждевременных родов. 28 Учитывая значительный риск потери плода из-за задержки постановки диагноза, целесообразно рассмотреть возможность раннего хирургического вмешательства. Несмотря на то, что отрицательная частота аппендэктомии составляет около 35%, это все еще оправдано. 29
Сопутствующее кесарево сечение редко показано во время аппендэктомии, если срок беременности не превышает 37 недель и уже не ожидается кесарево сечение.Как изречение, можно лечить только аппендицит, а беременность не беспокоить. 30 Традиционно открытая аппендэктомия была хирургической процедурой выбора для беременных женщин. 31 В настоящее время лапароскопия предлагается как диагностический инструмент при подозрении на аппендицит и терапевтический метод при подтвержденных случаях аппендицита во время беременности.
Болезнь желчного пузыря
Желчнокаменная болезнь — второе наиболее частое показание к хирургическому вмешательству во время беременности.Острый холецистит может поражать до 20% женщин в возрасте до 40 лет. 32
Повышенный уровень холестерина и липидов в сыворотке крови во время беременности в сочетании со сниженной моторикой желчного пузыря и задержкой опорожнения может предрасполагать к образованию желчных камней. Другой предполагаемый механизм заключается в том, что, хотя эстроген увеличивает секрецию холестерина, прогестерон снижает секрецию растворимых желчных кислот, а это способствует накоплению нерастворимых желчных кислот, предрасполагающих к камнеобразованию. 33
Симптоматические камни в желчном пузыре могут проявляться типичными признаками желчной колики с постпрандиальным дискомфортом в животе, вздутием живота, тошнотой и легкой или сильной коликообразной болью в правом подреберье или эпигастрии. 34
Острый холецистит обычно связан с наличием камней в желчном пузыре. Ранее сообщалось, что бессимптомные камни в желчном пузыре обнаруживаются у 3,5% беременных женщин, и 90% случаев были ответственны за холецистит во время беременности. Поскольку нет очевидных анатомических изменений положения, клинические признаки аналогичны небеременным взрослым, и диагностика обычно проста. Знак Мерфи обычно положительный. Несмотря на то, что существует предрасположенность к образованию желчных отложений и камней, холецистит во время беременности встречается нечасто и поражает только 1% беременных женщин. 35 Серьезные осложнения включают холангит, сепсис, желтуху, желчнокаменный панкреатит, перфорацию и образование абсцесса.
USG — предпочтительное исследование с чувствительностью> 95%. В настоящее время УЗИ высокого разрешения позволяет обнаруживать желчные камни размером до 2 мм. 36
Беременные с холециститом должны быть госпитализированы. При отсутствии серьезных осложнений консервативное лечение является начальным вариантом с покоем кишечника, внутривенной гидратацией, анальгетиками (опиоидами или нестероидными противовоспалительными препаратами) и антибиотиками широкого спектра действия.
Обширных данных об оптимальном лечении заболеваний желчного пузыря у беременных женщин нет. Нестероидные противовоспалительные препараты следует применять с осторожностью через 32 недели из-за риска развития маловодия и сужения артериального протока. Предпочтительные антибиотики включают цефалоспорины и клиндамицин. Традиционно в неосложненных случаях радикальное хирургическое вмешательство откладывается. Однако некоторые исследователи считают, что консервативный подход связан с более высокой частотой рецидивов в диапазоне 40–70%. 37
Исследование анализа решений, проведенное Jelin at al, показало, что у пациентов, перенесших консервативное лечение, риск гибели плода был выше (7%), чем у пациентов, перенесших лапароскопическую холецистэктомию (2,2%). 38 Они придерживались мнения, что у беременных с заболеванием желчевыводящих путей лапароскопическая холецистэктомия лучше безоперационного лечения в течение первого и второго триместров.
В случае осложнений, связанных с камнями общего желчного протока, такими как холангит или панкреатит, можно безопасно выполнить эндоскопическую ретроградную холангиопанкреатографию со сфинктеротомией и извлечением камня для купирования панкреатита с минимальным риском воздействия ионизирующего излучения на плод.Затем в послеродовом периоде можно выполнить плановую холецистэктомию. 39
Острый панкреатит
Острый панкреатит, осложняющий беременность, встречается редко, частота беременностей составляет 1/10 000, и наиболее часто встречается в третьем триместре. 40 Чаще всего это самоограничивающееся заболевание, но оно может прогрессировать до более тяжелого состояния, связанного с полиорганной недостаточностью, шоком и смертью. Уровень материнской смертности составляет <1%, а уровень преждевременных родов составляет около 20%.
Наиболее частой причиной панкреатита у беременных является холелитиаз и врожденная или приобретенная гипертриглицеридемия (гиперлипидемический панкреатит: уровень триглицеридов в крови> 26,54 ммоль / л). Хотя гипертриглицеридемия может возникнуть в любом триместре, панкреатит обычно возникает в третьем триместре. Таким образом, желчные камни являются причиной 70% случаев панкреатита во время беременности. Очень редко панкреатит может быть связан с преэклампсией-эклампсией или гемолизом, повышенными ферментами печени и синдромом низкого количества тромбоцитов (HELLP).
Классическая картина аналогична таковой у небеременных взрослых. Присутствие внезапно возникающей тошноты, рвоты и слабой или сильной боли в животе, проникающей в верхнюю часть живота, с иррадиацией в спину и иногда облегчающейся при наклоне вперед, должно вызывать подозрение на острый панкреатит. Однако часто симптомы могут быть только болью в верхней части живота. Диагноз включает демонстрацию повышенных уровней амилазы и липазы поджелудочной железы в сыворотке крови. УЗИ полезно, но не всегда может быть точным при визуализации поджелудочной железы, поскольку оно может быть скрыто из-за наличия кишечного газа, но его роль заключается в выявлении камней в желчном пузыре.КТ требуется редко.
Ведение обычно консервативное с адекватным отдыхом кишечника, назогастральной аспирацией, надлежащей гидратацией, электролитной коррекцией и анальгетиками. Меперидин (Петидин) является предпочтительным анальгетиком, и его кратковременное введение относительно безопасно во время беременности. 41 У большинства пациентов клиническое улучшение наступает примерно через 5 дней. Роль антибиотиков, радиологической аспирации, парентерального питания и хирургического вмешательства следует учитывать в случае таких осложнений, как абсцесс, кровотечение, некроз или сепсис.
Кишечная непроходимость
Непроходимость тонкой кишки во время беременности встречается крайне редко, поскольку отдельный хирург общей практики может наблюдать только один-два случая за свою карьеру. Это потенциально тяжелое неакушерское хирургическое состояние, которое может быть связано с неблагоприятными исходами для матери и плода.
Webster et al. Недавно проанализировали всю литературу, опубликованную за период с 1992 по 2014 год. 42 По их данным, общий уровень гибели плода составил 17%, а уровень материнской смертности — 2%.Спайки остаются единственной наиболее частой причиной кишечной непроходимости. Спайки обычно возникают из-за предыдущих операций на брюшной полости, включая кесарево сечение.
Обычно существует три периода времени, связанных с повышенной частотой развития кишечной непроходимости во время беременности: 16–20 неделя, 36 неделя и ближайший послеродовой период.
Спаечная непроходимость чаще возникает на поздних сроках беременности. Сообщенные показатели составляют 6%, 28%, 45% и 21% в течение первого, второго, третьего триместров и послеродового периода, соответственно.Другие причины включают заворот кишечника (25%), инвагинацию (5%), грыжу (3%), карциному (1%) и идиопатическую кишечную непроходимость (8%). Заворот чаще возникает во время беременности (23–25%), чем в небеременном состоянии (3–5%). 43
Симптомы включают тошноту, рвоту (82%), боль в животе (98%) и абсолютный запор (30%). Вздутие живота может быть трудно оценить, особенно на поздних сроках беременности. Шумы кишечника могут быть гиперперистальтическими вначале и постепенно переходить в гипоперистальтические, что является зловещим признаком начала удушения.
Первоначально исследование консервативного подхода (т. Е. Безоперационного лечения) с покоем кишечника, внутривенной гидратацией и назогастральной аспирацией с тщательным мониторингом. Срочное хирургическое вмешательство является обязательным в случае неэффективности консервативной терапии, что определяется признаками надвигающегося ущемления кишечника или симптомами дистресса плода.
Рентгенограммы брюшной полости положительны у 82–100% беременных с кишечной непроходимостью и, следовательно, могут предоставить необходимую информацию при наличии серьезных клинических подозрений. 44 — 46 КТ и МРТ также все чаще используются для диагностики непроходимости тонкой кишки во время беременности.
Лапаротомию лучше всего проводить через разрез по средней линии, чтобы можно было детально исследовать целомическую полость с минимальным вмешательством в матку. На данный момент лапароскопию рекомендовать нельзя.
Другие состояния ЖКТ
Язвенная болезнь
Язвенная болезнь желудка и ее осложнения обычно не встречаются во время беременности, от 1 до 6 на каждые 23 000 беременностей.Возможные механизмы включают снижение желудочной секреции наряду с повышенной секрецией плацентарной гистаминазы (диаминоксидазы). В большинстве случаев ремиссия наступает при изменении диеты, применении антагонистов гистаминовых рецепторов или ингибиторов протонной помпы.
Опасные для жизни осложнения язвенной болезни — перфорация и кровотечение. Диагноз перфорации преимущественно клинический, с признаками настороженности, ригидности и тахикардии. Рентгенограммы в вертикальном положении полезны для обнаружения свободного внутрибрюшинного воздуха.Однако у 10–20% пациентов пневмоперитонеум может не отображаться на рентгеновских снимках. В таких ситуациях КТ может быть более чувствительным к обнаружению свободного воздуха. Своевременная диагностика перфорации в течение первых 6 часов дает отличный прогноз, в то время как задержка на 12 часов и более связана с худшими результатами. Перфорация требует лапаротомии.
Papa Essilfie et al 47 и Amdeslasie et al 48 показали, что в случае перфорации своевременная диагностика и быстрое хирургическое вмешательство могут предотвратить материнскую и внутриутробную смертность.В случае массивного кровотечения из язвенной болезни сначала следует предпринять эндоскопический контроль, а если это не удается, без промедления следует выполнить лапаротомию.
Мочекаменная болезнь
Симптоматическая мочекаменная болезнь во время беременности встречается нечасто. Теоретически физиологические изменения, ведущие к увеличению клубочковой фильтрации, пропорциональному увеличению объема крови в сочетании с застоем мочи, могут предрасполагать к образованию мочевых камней. 49 Симптомы включают сильную колики в боку, тошноту и рвоту при отсутствии перитонеальных признаков.Беременная матка может препятствовать адекватной визуализации мочеточников на УЗИ. В таких случаях может быть выполнена однократная внутривенная пиелограмма. Самопроизвольное отхождение закупоривающих камней происходит в 85% случаев. В случае продолжающейся обструкции следует рассмотреть наилучшие возможные варианты после тесной консультации с урологами.
Кровоизлияние в брюшную полость
Кровоизлияние в брюшную полость — опасное для жизни состояние, но, к счастью, встречается редко. Это может произойти во время беременности, а также в послеродовом периоде.Более частые причины включают разрыв аневризмы селезеночной артерии и разрыв расширенных вен яичника и широких связок под высоким давлением во время родов. Он может проявляться внезапно возникающей сильной локализованной или диффузной болью в животе и быстрым прогрессированием до шока кровообращения. УЗИ и управляемая аспирация откровенной крови могут подтвердить диагноз.
Разрыв аневризмы селезеночной артерии обычно происходит в третьем триместре. 50 Согласно гипотезе Тримбла и Хилла, два фактора, а именно слабость артериальной стенки и повышение артериального давления, способствуют развитию аневризм. 51 Известно, что эти факторы усиливаются во время беременности.
Смертность после разрыва составляет 25% у небеременных взрослых, и она резко увеличивается до 75% у беременных женщин и связана с внутриутробной смертностью 95%. 52
Лечение чаще всего хирургическое. Возможны срочная лапаротомия, удаление гематомы, перевязка пораженных вен и спленэктомия с перевязкой селезеночной артерии. Иногда может потребоваться сопутствующее кесарево сечение, чтобы определить источник кровотечения.На данный момент эффективность эмболизации составляет <85%. 53
Гастроэзофагеальная рефлюксная болезнь
Частота гастроэзофагеальной рефлюксной болезни (ГЭРБ) у беременных составляет около 80%. ГЭРБ может вызвать боль в верхней части живота, которая иногда может быть достаточно сильной, чтобы обратиться за неотложной медицинской помощью. Высокая частота связана с гипотоническим нижним пищеводным сфинктером, задержкой транзита через желудочно-кишечный тракт, а также из-за механического сжатия беременной маткой. 54 Симптомы ГЭРБ усугубляются в положении лежа.Кровоизлияние при эзофагите — серьезное осложнение.
Видеокапсульная эндоскопия может использоваться при рецидивирующем желудочно-кишечном кровотечении после недиагностических заболеваний пищевода и желудка. 55 Модификация диеты и изменения осанки полезны при ГЭРБ. Антациды безопасны, но те, которые содержат бикарбонат натрия, вызывают перегрузку жидкостью и алкалоз. Сукральфат безопасен, но содержание алюминия может вызвать почечную недостаточность как у матери, так и у плода. блокаторы h3-рецепторов безопасны при беременности; можно использовать ранитидин и фамотидин.Циметидин обладает антиандрогенным действием. 56 Ингибиторы протонной помпы изначально предназначались для лечения рефрактерной ГЭРБ, но широко применялись во время беременности. Лансопразол, рабепразол и пантопразол относятся к препаратам категории B. Омепразол относится к категории С.
Акушерские причины AAP
Причины боли в животе, связанные с беременностью, могут быть физиологическими или патологическими. Физиологическими причинами боли в животе во время беременности могут быть боли в круглой связке, вызванные растяжением круглой связки, боль, ощущаемая во время движения плода, и болезненные сокращения Брэкстона-Хика.Боль в круглой связке может осложнять 10–30% беременностей и обычно возникает в конце первого и во втором триместре. Он локализуется в нижних квадрантах живота, иррадиируя к паху; это спазматическая боль, которая усиливается при движении и чаще встречается у повторнородящих женщин. Проблема с болью в круглой связке заключается в том, что существует тенденция к чрезмерной диагностике этого доброкачественного состояния, что приводит к неудаче или задержке в диагностике значительной патологии. Патологические причины, представляющие опасность для жизни, включают прерывистую внематочную беременность, отслойку, HELLP-синдром, острую жировую дистрофию печени при беременности и разрыв матки.
Внематочная беременность
Имплантация беременности в любое место, кроме эндометриальной выстилки матки, называется внематочной беременностью. Частота внематочной беременности составляет 1–2%, но на разрыв внематочной беременности приходится 6% случаев материнской смертности. 57 Почти 95% имплантируется в маточную трубу, тогда как оставшиеся 5% могут имплантироваться в яичник, брюшную полость, рубец после кесарева сечения или шейку матки. При гетеротопической беременности возникает двойная беременность, когда один плод имплантируется в нормальном месте, а другой — в маточной трубе.Частота гетеротопической беременности увеличивается после процедур вспомогательных репродуктивных технологий. Этиология внематочной беременности может включать хирургическое вмешательство на трубах, предшествующую внематочную беременность, воспалительные заболевания органов малого таза в анамнезе и лечение бесплодия. 58
Исходом трубной беременности может быть разрыв маточной трубы, трубный аборт или спонтанное разрешение. Кроме того, у 60–80% женщин с внематочной беременностью может наблюдаться вагинальное кровотечение. Диагностические методы, используемые для выявления внематочной беременности, включают трансвагинальное сканирование, определение уровня бета-гормона хорионического гонадотропина человека, а иногда и дилатацию и выскабливание.
Гемодинамически стабильным женщинам с внематочной беременностью можно вести медицинское лечение с помощью инъекций метотрексата или хирургическим путем. Заболеваемость внематочной беременностью после кесарева сечения растет и представляет собой диагностическую и терапевтическую дилемму. Их можно лечить с медицинской точки зрения с помощью метотрексата, оставляя хирургическое вмешательство для устойчивых случаев. 59 Пациентам с прерванной внематочной беременностью с гиповолемическим шоком необходимо проводить экстренную сальпингэктомию, дренировать гемоперитонеум и заменять кровь и продукты.
Отслойка
Преждевременное отделение нормально расположенной плаценты — это отслойка. Это состояние может проявляться болью в животе с вагинальным кровотечением или без него. Если вся кровь остается за плацентой без выявленного кровотечения из влагалища, это скрытое кровотечение, которое может вызвать задержку диагностики состояния. 60 Частота отслойки составляет 0,6%. 61
Отслойка плаценты может привести как к перинатальной, так и к материнской смертности.Факторами, предрасполагающими к отслойке плаценты, являются гипертензия или преэклампсия, недоношенность, преждевременный разрыв мембраны, курение сигарет, злоупотребление кокаином и антифосфолипидные антитела. Клинически заподозрить отслойку плаценты можно, если дородовое кровотечение сопровождается болью. При клиническом обследовании у пациентки будет обнаружено, что матка может быть больше, чем период беременности, напряжена и болезненна. Тоны сердца плода при аускультации могут свидетельствовать о тяжелом дистрессе плода или даже об отсутствии тонов сердца плода.У подавляющего большинства пациентов с этим состоянием осуществляется срочное родоразрешение по максимально быстрому пути с искусственным разрывом плодных оболочек для уменьшения выброса тромбопластина в кровоток.
HELLP-синдром
HELLP-синдром относится к состоянию, характеризующемуся гемолизом, повышенным уровнем ферментов печени и низким уровнем тромбоцитов. Даже по прошествии трех десятилетий синдром HELLP остается проблемой для научного сообщества. Критерии Миссисипи или Теннесси использовались для классификации HELLP по степени серьезности. 62 У пациентов с синдромом HELLP увеличивается частота субкапсулярной гематомы и разрыва печени. 63 Эти пациенты могут иметь острый живот с болью, локализованной в правом подреберье. Другие осложнения HELLP-синдрома включают эклампсию (6%), отслойку плаценты (10%), острое повреждение почек (5%) и отек легких (10%). Большинству женщин с синдромом HELLP необходимо прерывание беременности. Гематомы печени можно диагностировать с помощью МРТ. Если нет активного кровотечения, показан консервативный подход.Продолжающееся кровотечение требует незамедлительного хирургического вмешательства. 64
Разрыв матки
Разрыв матки может произойти в ранее неповрежденной матке, когда он называется первичным разрывом, или более часто возникает в матке, ранее покрытой рубцами, когда он называется вторичным разрывом. Шрамы могут возникнуть в результате операции, например, кесарева сечения или миомэктомии; травма матки или может произойти при аномальной матке. Травма матки может быть вызвана предшествующим выскабливанием или перфорацией, аблацией эндометрия или гистероскопией.Первичный разрыв встречается редко, частота составляет 1 случай на 10 000–15 000 рождений. Относительное уменьшение первичного разрыва может быть связано с тем, что большая множественность случаев становится все реже, а также из-за более разумного использования окситоцина и простагландинов. С увеличением частоты кесарева сечения увеличивается число вторичных разрывов. Разрыв матки может быть причиной значительной перинатальной смертности и заболеваемости. 65 Разрыв матки вызывает боль в животе только после значительного гемоперитонеума.Раздражение диафрагмы может вызвать боль в груди или плече. Если разрыв матки происходит во время пробных родов после кесарева сечения, ранними признаками разрыва могут быть записи сердца плода, показывающие различные замедления, за которыми следует брадикардия. Откровенный разрыв матки с изгнанием плаценты вызывает гибель плода, гемоперитонеум, потерю контура матки, вагинальное кровотечение, поверхностное прощупывание частей плода и иногда гематурию. Срочная УЗИ в родильном зале подтвердит наши выводы, а лечение включает немедленную лапаротомию, а также реанимацию жидкости и крови и восстановление разрыва матки () или иногда гистерэктомию.Другие связанные с беременностью состояния, которые могут быть болезненными, но не опасными для жизни, включают красную дегенерацию миомы, перекрут яичника и, в редких случаях, абдоминальную беременность. 66 — 68
Интраоперационное изображение разрыва матки на 23 неделе беременности у первородящих, демонстрирующее плод, лежащий вне матки ( A ). Отчетливо виден разрыв на глазном дне ( B ). Ремонт матки в два слоя рассасывающимися швами ( C ).
Перекрут матки и яичника
Перекрут матки — это состояние, при котором наблюдается осевое вращение> 40%. Этиология перекрута матки может заключаться в наличии миомы и применении наружного головного варианта для коррекции неправильного предлежания. 69 Симптомами перекрута матки могут быть боль, шок и жалобы на мочеиспускание или кишечник. Перекрут матки может вызвать вазовагальный шок у матери и асфиксию плода. Варианты лечения, доступные при перекруте матки, могут включать консервативные меры, такие как постельный режим, обезболивание, изменение положения матери, или хирургические меры — лапаротомное извлечение матки и надежду на продолжение беременности, если плод недоношенный, или выполнение C- разрез после деторсии у жизнеспособного плода.В случае перекрута яичника / придатка можно выполнить деторсию без дополнительного риска осложнений для плода или матери. 70 Если киста гангренозная, необходимо провести иссечение ().
Интраоперационное изображение перекрута придатка (перекрута фимбриальной кисты) на 34 неделе беременности.
Абдоминальная беременность
Поздняя абдоминальная беременность — редкое явление, частота встречаемости составляет 10 на 10 000 родов. При абдоминальной беременности перинатальная смертность составляет 50%, а материнская смертность составляет 5 из 1000 случаев, что имеет катастрофические последствия для матери и плода. 71 Постоянная боль в животе встречается в 80% случаев и болезненные движения плода. Клиническое обследование может выявить болезненность живота, легко прощупываемые части плода и отсутствие сокращений после введения окситоцина или простагландина. УЗИ выявляет голову и части тела плода, расположенные за пределами матки и внематочной плаценты, а также невозможность продемонстрировать стенку матки между плодом и мочевым пузырем. МРТ имеет высокую чувствительность в диагностике.
Варианты управления включают планирование сроков и характера вмешательства.Если плод мертв, после нескольких недель ожидания показана операция, чтобы допустить атрофию сосудов плаценты. Если плод жив и срок беременности <24 недель, после тщательного консультирования можно рекомендовать консервативный подход. 71 , 72
Визуализация во время беременности
Использование радиологических процедур во время беременности часто вызывает чрезмерный страх. Идеальный метод визуализации во время беременности всегда был предметом обсуждения.Поскольку ионизирующая радиация является канцерогеном, 73 страх подвергнуть растущий плод радиации всегда был основной причиной для беспокойства. Ратнапалан и др. В своем исследовании показали, что акушеры и врачи имели нереалистично высокое восприятие риска тератогенности плода в отношении компьютерной томографии и простых рентгенограмм, назначенных во время беременности. 74 До 6% из них рекомендовали сделать аборт, если мать подвергалась компьютерной томографии на ранних сроках беременности.
Ультрасонография
УЗИ широко признано в качестве первого радиологического метода оценки острого живота у беременных. Это предпочтительный метод визуализации во время беременности из-за его доступности, портативности и отсутствия ионизирующего излучения. Он обладает высокой чувствительностью и специфичностью для диагностики распространенных неакушерских причин острого живота во время беременности, а именно аппендицита и холецистита. Однако эффективность УЗИ может снизиться после 32-й недели беременности из-за технических трудностей, связанных с механическим воздействием увеличивающейся матки.Следовательно, адекватная оценка поджелудочной железы, кишечника и мочеточников может быть нарушена из-за узкого поля зрения из-за наличия вышележащих структур. 75
Ионизирующее излучение: рентгеновское излучение, компьютерная томография, контрастные вещества и сканирование изотопов радионуклеотидов
Известно, что ионизирующее излучение оказывает вредное воздействие на живые ткани. Развивающийся плод более чувствителен к повреждающему воздействию ионизирующего излучения. Риски включают генетические мутации, меньшую окружность головы, неврологические аномалии, умственную отсталость, детский рак (лейкоз), пороки развития органов, смерть плода, а также повышенный риск развития рака на протяжении всей жизни.
Поэтому необходимо четкое понимание безопасных пределов дозы облучения. Следует понимать, что два фактора, а именно: 1) совокупная доза облучения и 2) возраст плода на момент облучения, являются значительными факторами риска причинения вреда плоду. 82
Смертность плода наиболее высока, когда воздействие происходит в течение первых 2 недель после зачатия. Наиболее уязвимый период для тератогенеза центральной нервной системы составляет от 10 до 17 недель беременности во время органогенеза. 83 На поздних сроках беременности беспокойство смещается с тератогенности на риск злокачественных новообразований у детей.
Национальный совет по радиационной защите и измерениям (1977), 84 Американский совет акушеров и гинекологов (2004), 85 и Американский колледж радиологии 86 (2008) единогласно высказали мнение, что риск Вред для плода, вызванный ионизирующим излучением, считается незначительным при дозах 50 мГр или менее, а риск пороков развития значительно увеличивается только при дозах выше 150 мГр.Таким образом, облучение плода менее 1 мГр не имеет значения, и консультирование не требуется. 87 Обычные рентгенограммы доставляют плоду лишь незначительную дозу ионизирующего излучения, особенно когда плод находится вне поля зрения. Роль защиты беременной матки спорна; это может не помочь снизить дозу, но, несомненно, успокоит мать. Даже при наличии экранирования плод может подвергаться воздействию радиационного фона.
КТ рекомендуется в качестве метода визуализации первой линии у беременных женщин, перенесших серьезную травму, и при подозрении на тромбоэмболию легочной артерии. 78 Поскольку КТ доставляет коллимированную дозу на целевые органы, то и здесь доза облучения незначительна, если плод не находится в поле зрения. Обычная доза облучения плода для рутинной компьютерной томографии брюшной полости и таза составляет около 25 мГр, которую можно снизить до примерно 13 мГр с использованием средств автоматического контроля облучения в современных компьютерных томографах.
Пероральные и внутривенные йодсодержащие контрастные вещества относятся к категории B Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США, и на сегодняшний день нет сообщений о риске тератогенности плода в результате их использования.Их можно давать беременным, если без контрастного вещества невозможно получить ценную информацию.
Радиоизотопное изображение можно безопасно использовать во время беременности для вентиляции-перфузионного сканирования легких для выявления тромбоэмболии легочной артерии. Воздействие на плод обычно <5 мГр. Технеций 99 m - изотоп выбора во время беременности.
Выдержка зависит от количества пленок. Безопасный верхний предел воздействия ионизирующего излучения для плода составляет 5 рад (50 мГр) в течение первого триместра и до 15 рад (150 мГр) во втором и третьем триместрах.Когда доза для плода превышает 150 мГр (например, диагностическая визуализация при большой травме), следует рассмотреть возможность терапевтического аборта. Следовательно, если существует необходимость в использовании компьютерной томографии или рентгена для оценки потенциально опасного для жизни состояния матери, преимущества визуализации определенно перевешивают риски.
Магнитно-резонансная томография
МРТ предпочтительнее КТ во время беременности, поскольку она обеспечивает отличное изображение мягких тканей без риска ионизирующего излучения. Было показано, что МРТ при 1,5 Тл или меньше безопасна во всех триместрах беременности.Следовательно, беременные женщины должны получать изображения при 1,5 Тл или меньше. 88 Безопасность МРТ при 3 Тл для беременных еще не доказана. МРТ с быстрой последовательностью более предпочтительна, чем обычная МРТ. Возможность неблагоприятного воздействия на плод из-за акустического шума не установлена.
Американская академия педиатрии рекомендует соблюдать верхний предел в 90 дБ, при превышении которого может произойти необратимое повреждение уха плода. 89
Внутривенное введение гадолиния, контрастного вещества, используемого для МРТ, представляет собой агент класса C Управления по контролю за продуктами и лекарствами США, который может проникать через плаценту и бесконечно циркулировать в кровообращении плода.Исследования на животных показали, что эти агенты могут вызывать врожденные аномалии. Хотя таких серьезных доказательств у людей нет, предпочтительно избегать внутривенного введения гадолиния во время беременности. Сравнение часто используемых методов визуализации во время беременности показано на.
Таблица 3
Сравнение некоторых часто используемых методов визуализации во время беременности на основе отчетов соответствующих исследований a
| Метод визуализации | Чувствительность | Специфичность | Доза ионизирующего излучения для плода (мГГ) | Ограничения | Ссылки | |||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Обычный рентген | 30–88 | 43–87 | Rapid | Ограниченные показания | 45, 46, 76, 81 | |||||||||||||
| 1.Рентген грудной клетки | 0,002 | Недорого | Низкая чувствительность для | |||||||||||||||
| 2. Рентген брюшной полости | 1–3 | Наиболее полезно при кишечной непроходимости | ущемление кишечника | |||||||||||||||
| Ультразвук | 67% –100% | 83% –96% | 0 | Доступность Мобильность Отсутствие ионизирующего излучения | Оператор-зависимая визуализация нарушена беременной маткой | |||||||||||||
| КТ | 91% | 90% | Наличие | Ионизирующее излучение | 78, 79 | |||||||||||||
| 1.КТ брюшной полости | 4 | Rapid | Дорогое | |||||||||||||||
| 2. КТ брюшной полости с тазом | 9064 9064 | 100 906 | M | 98% | 0 | Без ионизирующего излучения | Ограниченная доступность Медленнее, чем КТ Дорого | 80 | ||||||||||
Роль лапароскопии при беременности
Традиционно открытая операция была предпочтительной процедурой хирургического вмешательства во время беременности.Лапароскопический доступ при беременности был противопоказан из-за отсутствия достаточных доказательств его безопасности. Обеспокоенность включала боязнь травмирования троакара беременной матки, ожидаемые технические трудности из-за нехватки достаточного пространства из-за увеличенной матки, боязнь побочных эффектов инсуффляции углекислого газа, таких как ацидоз плода, и снижение венозного возврата матери из-за повышенного внутриутробного кровотока. -абдоминальное давление. 90 , 91
Однако с годами различные исследования показали растущую тенденцию к принятию лапароскопии во время беременности как возможного, безопасного и эффективного терапевтического метода. 92 Отчет Gurbuz и Peetz был одним из первых отчетов, демонстрирующих безопасность лапароскопической техники при острой неакушерской боли в животе во время беременности без дополнительного риска для плода. 93
Хотя ранее предлагалось проводить лапароскопические операции предпочтительно во втором триместре, недавние данные свидетельствуют о том, что лапароскопические операции можно проводить в любом триместре с очень низкими показателями заболеваемости матери и плода. 94 , 95
Для получения доступа к брюшной полости открытый доступ считается более безопасным, чем закрытый, чтобы избежать непреднамеренного повреждения матки и смещения внутренних органов. 96
Предпочтительное давление инсуффляции составляет 8–12 мм рт. Ст., Поскольку оно снижает вероятность гипоперфузии матки и легочных осложнений у матери. Поэтому лапароскопическая аппендэктомия и холецистэктомия могут быть рекомендованы во время беременности, если возникает необходимость в хирургическом вмешательстве. Обновленные рекомендации о роли лапароскопии у беременных были опубликованы Американским обществом гастроинтестинальных и эндоскопических хирургов. 97
Стадии беременности — Система здравоохранения Сент-Фрэнсис Юго-Восточный Миссури / Св.Больница Фрэнсиса на мысе Жирардо
Каждый новорожденный — это благословение, и каждое рождение уникально. Частью нашей цели в Family BirthPlace является поощрение членов вашей семьи к участию на протяжении всей вашей беременности. Беременность, роды и роды являются частью серьезных изменений в жизни, и этот процесс может быть наполнен ожиданием, вопросами и опасениями. Мы здесь, чтобы давать советы по беременности и помогать на этом пути.
Вот что вы можете ожидать на каждом этапе беременности, родов и родов.
Первый триместр (1–14 недель)
В течение первых трех месяцев беременности (или первого триместра) ваше тело претерпевает множество изменений, поскольку оно приспосабливается к вашему растущему ребенку.
Физические симптомы:
- Отсутствие менструации
- Чувство усталости и сонливости
- Частое мочеиспускание
- Изжога, расстройство желудка
- Отвращение к еде и тяга к еде
- Запор
- Тошнота с рвотой или без нее
- Газы, вздутие живота
- Изменения груди
Эмоциональные симптомы:
- Колебания настроения
- Слабость
- Раздражительность
- Опасения и страх
- Радость
Уход и изменения в первом триместре
Потребление витаминов : Очень важно принимать витамины, прописанные врачом.Витамины могут привести к потемнению стула и появлению запоров. Если у вас возникли эти проблемы, поговорите со своим врачом. Не принимайте никаких лекарств (в том числе безрецептурных), не посоветовавшись с врачом.
Упражнение . Продолжайте обычные физические и домашние дела. Ходьба — отличное упражнение, не требующее тренировок или оборудования. Мы также предлагаем плавание на мелководье (которое не является ни горячим, ни холодным), катание на велотренажере (с комфортной скоростью и напряжением) и выполнение упражнений, специально разработанных для беременных.Теперь вам следует начать ежедневно выполнять тонизирование таза (упражнения Кегеля) и расслабляющие упражнения.
Диета : В течение первого триместра вам необходимо потреблять дополнительно 300 калорий каждый день.
Сексуальные отношения : Большинство экспертов согласны с тем, что секс и оргазм во время беременности с низким уровнем риска безопасны. Сексуальные отношения важны для брака или отношений, поэтому вот наши рекомендации:
- Делайте упор на любви, а не на занятиях любовью
- Частота менее важна, чем качество
- Оставайтесь отдохнувшими; спать
- Попробуйте новые позы, если вам неудобно
Если у вас в анамнезе были выкидыши или признаки угрозы выкидыша, ваш врач может порекомендовать некоторые ограничения.
Общие проблемы
Усталость : позаботьтесь о себе и позвольте другим вам помочь. Старайтесь больше спать и придерживаться правильной диеты. Проверьте свою рабочую и домашнюю среду на предмет плохой вентиляции, плохого освещения или чрезмерного шума, которые усиливают утомляемость.
Перепады настроения : Избегайте сахара, шоколада и кофеина. Правильная диета, отдых, сон и упражнения могут помочь.
Утреннее недомогание : соблюдайте диету с высоким содержанием сложных углеводов; пить много жидкости; принимать витамины; и старайтесь избегать вида, запаха и вкуса продуктов, вызывающих тошноту.Попробуйте есть крекеры за 20 минут до того, как встать утром, и медленно вставайте. Чистите зубы или полощите зубы после каждого приступа рвоты. Сведите к минимуму стресс и практикуйте методы релаксации. Морские повязки (повязки, которые носят на запястье при укачивании) можно приобрести в аптеке, и они могут принести некоторое облегчение.
Избыточное слюноотделение : Также называется птиализмом, чрезмерное выделение слюны является обычным и безвредным. Может помочь частая чистка зубов щеткой и полоскание зубной пастой с мятой или жидкостью для полоскания рта, а также жевание жевательной резинки без сахара.
Частое мочеиспускание : Это состояние вызвано увеличением жидкости в организме и давлением со стороны растущей матки. Наклонитесь вперед при опорожнении мочевого пузыря.
Головные боли : Повышение уровня гормонов может привести к головным болям. Постарайтесь расслабиться, поищите тихие места, достаточно отдыхайте, регулярно ешьте, не перегревайтесь и держитесь подальше от непроветриваемых мест. Поочередно прикладывайте горячие и холодные компрессы к больному месту каждые 30 секунд. И стойте прямо: сутулость и взгляд вниз вызывают головные боли.
Изменения груди : Ваша грудь увеличится и станет очень нежной из-за повышенного уровня гормонов. Ареола (темная область вокруг соска) потемнеет, и вы можете заметить небольшие шишки, которые представляют собой крошечные железы. Вены становятся более заметными. Увеличение веса из-за увеличенной груди может вызвать некоторый дискомфорт в спине, который может помочь облегчить хорошо подобранный поддерживающий бюстгальтер.
Газы и запор : Запор, который часто встречается во время беременности, может вызвать газы и вздутие живота, поэтому ешьте меньше и чаще.Вы можете уменьшить запор, выпив по утрам теплые жидкости, разработав регулярный режим посещения туалета, пить больше жидкости и есть больше фруктов и овощей. Важно избегать продуктов, выделяющих газы.
Предупреждающие знаки
Предупреждающие признаки потенциальной проблемы или выкидыша в первом триместре могут включать легкие судороги или кровянистые выделения. Если это произойдет, лягте и отдохните. Кровянистые выделения — обычное явление во время беременности, особенно в то время, когда вы обычно ожидаете менструации.Если боль усиливается и кровотечение похоже на ваш период, обратитесь к врачу.
Если вы заметили какой-либо из следующих признаков, обратитесь в Центр неотложной помощи и травм уровня III Медицинского центра Святого Франциска :
- Сильное вагинальное кровотечение со спазмами или болью в центре или с одной стороны нижней части живота
- Боль, которая продолжается более суток, даже при отсутствии кровотечения
- Сгустки или серовато-розовые сгустки
- Температура более 100 F и отсутствие симптомов гриппа или температура, которая держится более одного дня
Второй триместр (15–27 недель)
Во втором триместре беременности вы почувствуете себя лучше, и ваш растущий ребенок не будет причинять вам дискомфорта.Каждые три недели вам следует встречаться с врачом, чтобы проверять свой вес, артериальное давление и мочу; измерьте высоту своей матки; проверьте частоту сердечных сокращений вашего ребенка; и проверьте наличие признаков отека.
Ваш врач может назначить специальные тесты (например, сонограмму), чтобы определить размер, возраст и рост вашего ребенка. Сонограмма — это безболезненный тест, используемый для определения местоположения плаценты (последа), который не причиняет вреда вашему ребенку. Тест активности плода (FAT) отслеживает частоту сердечных сокращений и движения вашего ребенка.Мы сделаем вам FAT и сонограммы в Медицинском центре Святого Франциска.
Физические симптомы:
- Прекращение или уменьшение тошноты и рвоты и уменьшение частоты мочеиспускания
- Усталость, запор, изжога, несварение желудка и газы
- Увеличение груди, но менее болезненное
- Легкие беловатые выделения из влагалища
- Иногда головокружение, головокружение, заложенность носа, кровотечения из носа, кровоточивость десен, повышение аппетита, небольшой отек лодыжек и стоп, отек рук и лица, варикозное расширение вен и геморрой
- Движение плода, боли в спине, изменения пигментации кожи и учащение пульса
- Падение вещей
Эмоциональные симптомы:
- Перепады настроения (менее серьезные)
- Радость и / или страх по мере того, как вы начинаете больше осознавать свою беременность
- Разочарование и скука
- Забывчивость или проблемы с концентрацией
Уход и изменения во втором триместре
Exercise : Упражнения по-прежнему важны, но не утомляйте себя.Ходьба — один из лучших вариантов, поэтому, если позволяет погода, совершайте ежедневные прогулки с удобной скоростью. Продолжайте выполнять упражнения Кегеля, а также раскачивание таза. Сохраняйте правильную осанку.
Диета : Ешьте меньше, но чаще. Свежие фрукты и овощи должны помочь вам поддерживать регулярную дефекацию. Увеличьте количество жидкости.
Общие проблемы
Одышка : Это связано с повышенным уровнем гормонов в организме. По мере продвижения беременности матка прижимается к диафрагме.
Забывчивость : Забыть о встрече, потерять вещи и проблемы с концентрацией — это нормально и временно. Считайте эти проблемы нормальным явлением во время беременности и постарайтесь снизить уровень стресса. Сохраняйте хорошее чувство юмора и контрольные списки.
Краски для волос и химическая завивка : Во время беременности лучше избегать использования красок для волос и / или химической завивки. Если вас беспокоит седина, попробуйте чисто растительный краситель.
заложенность носа : заложенность носа часто возникает во время беременности.Если пыльца влияет на вас, пейте больше жидкости и оставайтесь в помещении с кондиционером с фильтром. Избегайте животных и пыли. Может возникнуть носовое кровотечение. Попробуйте нанести вазелин в каждую ноздрю, сожмите нос на несколько секунд и приложите холодную ткань. Используйте испаритель или увлажнитель.
Выделения из влагалища : Густые молочные выделения со слабым запахом являются нормальным явлением на протяжении всей беременности. Не принимайте спринцевание, если это не предписано врачом. Если выделения желтоватые, зеленоватые или густые и творожистые; имеет неприятный запах; или сопровождается жжением, зудом или болезненностью, вероятно, у вас инфекция.Сообщите своему врачу о лечении. Соблюдение правил гигиены, правильная диета и отказ от рафинированного сахара могут ускорить ваше выздоровление.
Движение плода : Движение плода указывает на то, что ваш ребенок здоров и активен. Первый раз, когда ваш ребенок пошевелится, может быть очень волнующим и обычно происходит между 14 и 22 неделями. К 23 или 24 неделе беременности шевеление плода хорошо налаживается. Ваш врач спросит вас об активности вашего ребенка на приемах. По мере развития беременности старайтесь внимательно следить за движениями ребенка.
Внешний вид : Вы, очевидно, будете выглядеть беременной и можете найти свободную одежду или одежду для беременных более удобной.
Совет : У каждого есть совет для будущей матери, включая вашу мать, свекровь, семью и друзей. Ваш врач, воспитатель по родам и медсестра — ваши лучшие ресурсы.
Усталость : Ваше тело работает больше. Притормози, но не останавливайся. Обязательно следите за своей деятельностью и упражнениями.Попробуйте спать на левом боку, подложив подушку между ног. Хороший ночной сон и дневной сон — лучшее лекарство от усталости.
Боль в спине : Ваша растущая матка оказывает большее давление на нижнюю часть спины, поэтому важна хорошая механика тела — и следите за набором веса. Также не носите обувь на высоком каблуке и избегайте подъема тяжестей. Постарайтесь расслабиться и попросите партнера помассировать вам спину.
Боль в ногах : По мере продвижения беременности ваши ступни могут немного увеличиться.Носите удобную обувь на невысоком каблуке. Также поможет массаж ног.
Путешествие : Проконсультируйтесь с врачом, прежде чем строить планы, и обязательно возьмите с собой копию акушерского анамнеза, если вы путешествуете. Не сиди долго. Соблюдайте правильную диету и пейте много жидкости. Если вам необходимо выехать за пределы страны, пейте воду в бутылках и избегайте сырых продуктов.
Проблемы со стоматологией : Ваши десны могут опухать и кровоточить. Регулярно пользуйтесь зубной нитью и щеткой, а также решайте любые другие стоматологические проблемы.
Зуд в животе : Животы беременных становятся все более зудящими по мере прохождения месяцев. Старайтесь не царапать. Попросите врача назначить лосьон, который может помочь.
Перегрев : во время беременности уровень метаболизма выше, поэтому вам становится теплее. Часто принимайте ванну, используйте хороший антиперспирант и одевайтесь слоями, чтобы вы могли снять часть одежды, если почувствуете тепло.
Преждевременные роды : Преждевременные роды — это когда роды начинаются до 36 недели беременности.Если не остановить преждевременные роды, это приведет к рождению слишком маленького ребенка, у которого может быть затрудненное дыхание. Есть много факторов, которые могут увеличить риск преждевременных родов:
- Курение : Прекратите сейчас же.
- Алкоголь и наркотики : Избегайте полностью. Не принимайте никаких лекарств, в том числе безрецептурных, без разрешения врача.
- Инфекция : Снизьте риск заражения, держась подальше от толпы.Не задерживайте мочу, так как это может увеличить риск заражения.
- Некомпетентная шейка матки : Это когда шейка матки открывается преждевременно. Если не диагностировать, это может привести к позднему выкидышу или ранним родам. В случае постановки диагноза вы можете избежать преждевременных родов, зашив шейку матки примерно на 14-й неделе.
- Тяжелая физическая работа : Преждевременные роды могут быть вызваны тяжелой работой и слишком долгим стоянием. Избегайте этих занятий.
- Плохое питание и недостаточный набор веса : Женщины, которые плохо питаются и не набирают достаточного веса, подвержены риску преждевременных родов.
- Предыдущие преждевременные роды : Если у вас в анамнезе есть преждевременные роды, воздержитесь от половых контактов в течение последних двух-трех месяцев беременности. Если вы считаете, что у вас преждевременные роды, немедленно обратитесь к врачу. После 20 недель беременности вся неотложная помощь оказывается в семейном доме Святого Франциска. Иди туда немедленно.
Преждевременный разрыв мембран : Когда мешок с водой, окружающий вашего ребенка, разрывается или начинает вытекать до 37 недель, это называется преждевременным разрывом плодных оболочек.Мембраны служат для защиты вашего ребенка от инфекции. Признаки преждевременного разрыва включают любую утечку, внезапный прилив жидкости, легкое щекотание или ощущение промокания. Не ждите родов и не надейтесь, что они прекратятся. Немедленно приезжайте в место рождения семьи Святого Франциска. Заражение может произойти быстро и причинить вред вам и вашему ребенку.
Инфекции мочевыводящих путей : Если у вас есть какие-либо из этих симптомов, немедленно обратитесь к врачу:
- Чувство, что вы все время мочитесь
- Чувство жжения при мочеиспускании
- Выходит только одна-две капли мочи
- Острая боль внизу живота
- Повышенная температура
Для профилактики инфекций мочевыводящих путей:
- Пейте много воды, несладких цитрусовых или клюквенного сока
- Избегайте кофе, чая (даже без кофеина) и алкоголя
- Не задерживайте мочу
- Не торопитесь, наклонитесь вперед, чтобы опорожнить мочевой пузырь
- Носите трусики с хлопковой или хлопковой подкладкой
- Не надевайте узкие брюки или колготки под брюки
- Сон без трусов
- Избегайте ароматизированного мыла, спреев или порошков
- Протрите спереди назад
- Принимая антибиотики, ешьте несладкий йогурт или замороженный йогурт, которые содержат активные культуры, которые помогают защитить от инфекции мочевыводящих путей
- Больше отдыхайте и спите
- Делайте упражнения на расслабление и избегайте стресса
Предупреждающие знаки
Предупреждающие признаки потенциальной проблемы во втором триместре беременности могут включать:
- Вытекание жидкости из влагалища
- Боль или жжение при мочеиспускании и / или лихорадке более 101 F
- Проблемы со зрением, нечеткость
- Сильная головная боль продолжительностью более 2-3 часов
- Отек или отечность рук и лица, особенно с головной болью
- Внезапное увеличение веса, если вы не переедали
- Кашель с кровью
Если у вас возникнут какие-либо из этих признаков до 20-й недели, обратитесь в Центр неотложной помощи и травм уровня III в Медицинском центре Святого Франциска.Через 20 недель отправляйтесь прямо к месту рождения семьи Святого Франциска.
Третий триместр (28–40 недель)
В течение третьего триместра беременности вы будете посещать врача каждые две недели, а затем один раз в неделю, начиная с 36 недели. Посещения будут включать анализ веса, артериального давления и мочи; измерение высоты матки, размера / положения ребенка и частоты сердечных сокращений ребенка. Мы также будем проверять наличие признаков отека и спрашивать о схватках Брэкстона-Хикса.На 36 неделе ваш врач выполнит анализ крови, внутренний осмотр и повторный посев.
Физические симптомы:
- Усталость (сообщите врачу о сильной усталости, поскольку это может быть признаком анемии)
- Изменения шевеления плода; больше извиваясь из-за меньшего количества комнаты
- Увеличение выделений белесого цвета
- Боль внизу живота
- Запор
- Периодические головные боли и заложенность носа
- Периодические носовые кровотечения и кровоточивость десен
- Судороги ног и боль в спине
- Дискомфорт и боль в ягодицах и тазовой области
- Легкий отек лодыжек и стоп
- Варикозное расширение вен и геморрой
- Одышка
- Проблемы со сном
- схватки Брэкстона-Хикса
- Неуклюжесть
- Молозиво
- Потеря или усиление аппетита
Эмоциональные симптомы:
- Повышенные опасения и раздражение
- Рассеянность
- Усиление мечтаний, фантазий и скуки
- Чувство усталости может усиливаться, а может и не усиливаться по мере того, как вы несете больший вес
- Проблемы со сном (попробуйте спать на левом боку с подушкой между ног)
Уход и изменения в третьем триместре
Упражнение : Есть несколько программ упражнений для беременных и родильных женщин.Ваш врач может предложить некоторые из них, но вам нужно будет знать свои собственные ограничения. Сейчас не время начинать программу упражнений, если вы никогда раньше не тренировались. Попробуйте гулять.
Диета : Сбалансированная диета по-прежнему остается ключевым фактором. Частые приемы пищи небольшими порциями заставят вас чувствовать себя более комфортно. После того, как ваш ребенок упадет, вы почувствуете меньше дискомфорта в желудке. Перед началом родов многие матери фактически худеют или перестают набирать вес.
Сексуальные отношения : Если у вас нормальная беременность, вы можете заниматься сексом, но вам, возможно, придется искать более удобную позу.Временная потеря интереса к сексу — это нормально. Если у вас есть факторы риска преждевременных родов, кровотечение или многоплодие, секс может быть ограничен. Посоветуйтесь со своим врачом.
Регулярные занятия : Продолжайте заниматься повседневными делами, пока не устаете. Делайте перерывы в течение дня. Встаньте, поднимите ноги, послушайте расслабляющую музыку или вздремните. Постепенно уменьшайте количество наклонов, подъемов, наклонов и толчков по мере наступления беременности.Избегайте ношения тяжелых корзин для белья и продуктов, особенно в последнем триместре. Поддерживайте водный баланс, употребляя много жидкости, особенно в теплую погоду. Заботясь о себе, вы хорошо заботитесь о своем ребенке.
Общие проблемы
Отек (отек) : Отек очень часто встречается на поздних сроках беременности, особенно по вечерам, в теплую погоду и после длительного стояния или сидения. Большинство отеков исчезают за ночь или если вы долго лежите.Избегайте отеков, надев удобную обувь, избегая носков и чулок с эластичным верхом, а также используя поддерживающий шланг. Жидкости, которые помогают вымывать отходы и избегают чрезмерного количества соли, должны помочь контролировать отек. Если отек держится более 24 часов с быстрым набором веса, головными болями или проблемами со зрением, обратитесь к врачу.
Безопасность : Ваш баланс плохой, потому что ваш центр тяжести постоянно смещается, а ваши суставы менее устойчивы. Мечтание может стать причиной несчастного случая. Будьте осторожны и сообщайте о любых падениях своему врачу.Если вы заметили вагинальное кровотечение, утечку жидкости, болезненность в животе или сокращение матки, приходите прямо к месту рождения семьи Святого Франциска.
Икота : Вы не поверите, но ваш ребенок может икать еще в утробе матери. Без паники. Это не повредит вашему ребенку.
Боль в спине : Давление растущей матки может повлиять на седалищный нерв, вызывая боли в пояснице, ягодицах и ногах. Встаньте, лягте, отдохните и расслабьтесь. Теплые компрессы могут уменьшить боль.
Мечты и фантазии : Сны дают ключ к разгадке ваших чувств, которые могут помочь вам в переходе к материнству. Вы можете ожидать их в последнем триместре. Они могут быть как ужасающими, так и приятными и происходить днем и ночью. Каждый сон и фантазия могут выражать одну или несколько из этих проблем:
- Быть неподготовленным, терять, забывать
- Атака или травма злоумышленников / животных или падение
- Набирает вес, забывает пить молоко
- Терять привлекательность, быть непривлекательным
- Сексуальные контакты, как положительные, так и отрицательные, вызывающие удовольствие или чувство вины
- Смерть, утрата, воскресение
- Каким будет ваш ребенок
Стрессовое недержание : Давление растущей матки на мочевой пузырь может вызвать стрессовое недержание мочи (утечка мочи, когда вы смеетесь, кашляете или чихаете).Упражнения Кегеля могут помочь предотвратить недержание мочи.
Сокращения Брэкстона-Хикса : Эти сокращения обычно безболезненны, но могут быть неудобными из-за сжатия матки. Они становятся более частыми по мере приближения к доставке. Смена позиции может полностью остановить их. Попробуйте лечь и расслабиться или встать и прогуляться. Сообщите об этих схватках своему врачу, если они очень частые, сопровождаются болью или необычными выделениями из влагалища или если у вас высокий риск преждевременных родов.
Купание : Купание в ванне безопасно при нормальной беременности, пока не разорвутся плодные оболочки или не выпадет слизистая пробка. Безопасность важнее всего. Убедитесь, что кто-то готов помочь вам сесть в ванну и выйти из нее. Принимая душ, убедитесь, что есть нескользящая поверхность, чтобы не упасть.
Освещение (помолвка) : Это когда ваш ребенок падает в таз. При первой беременности это обычно происходит за две-четыре недели до родов. У женщин, уже родивших детей, это редко происходит до начала схваток.Ваш живот кажется ниже и наклонен вперед, и вам становится легче дышать. Когда вы едите, дискомфорт меньше, но давление на мочевой пузырь больше. Ваш центр тяжести снова смещается, и вы можете потерять равновесие, поэтому будьте осторожны.
Инфекции мочевыводящих путей : Если у вас есть какие-либо из этих симптомов, немедленно обратитесь к врачу.
- Чувство, что вы все время мочитесь
- Чувство жжения при мочеиспускании
- Небольшое количество или только капли мочи
- Острая боль внизу живота
- Повышенная температура
- Кровь в моче
Симптомы перед родами:
- Молния (помолвка)
- Ощущение повышенного давления в области таза и прямой кишки
- Похудание или прекращение набора веса
- Изменение уровня энергии (всплески энергии, инстинкт гнездования)
- Изменение выделений из влагалища, выпадение слизистой пробки, появление розовых или кровянистых выделений
- Сокращения Брэкстона-Хикса усиливаются
- Диарея
Симптомы ложных родов:
- Схватки нерегулярны, не становятся более продолжительными или сильными
- Боль в нижней части живота, а не в нижней части спины
- Схватки прекращаются, если вы ходите или меняете позу
- Шевеления плода на короткое время усиливаются с сокращениями (высокая активность или движения могут означать, что ваш ребенок страдает от стресса, и вам следует обратиться к врачу.)
Реальные симптомы родов:
- Схватки становятся длиннее, сильнее и ближе друг к другу и становятся сильнее, когда вы меняете положение или активность
- Боль начинается в пояснице, распространяется на нижнюю часть живота и может распространяться на ноги
- Присутствует розоватый или окровавленный шлейф
- Перед началом схваток плодные оболочки могут разорваться потоком или струйкой.
Предупреждающие знаки
Предупреждающие признаки потенциальной проблемы во время третьего триместра беременности включают кровотечение и кровянистые выделения.Ответы на вопрос «Пришло время рожать?» и «Что-то не так?» зависят от типа кровотечения. Слизистая с розоватыми пятнами или красными прожилками, появляющаяся вскоре после полового акта или осмотра влагалища, или коричневатые пятна через 48 часов — это нормально и не является предупреждающим знаком, но вы должны сообщить об этом своему врачу. Ярко-красное кровотечение или стойкие кровянистые выделения требуют немедленного внимания. Приезжайте к месту рождения семьи Святого Франциска. Розоватый или коричневатый оттенок или кровянистая слизь вместе со схватками могут означать начало родов.
Признаки преждевременных родов (схватки до 37 недель) включают :
- Менструальные спазмы с диареей, тошнотой или несварением желудка или без них
- Боль или давление в пояснице
- Боль или давление в тазу, бедрах или паху
- Водянистые или коричневатые выделения или выход толстой желатиноподобной пробки (слизистой пробки)
- Тонкая струйка или поток жидкости (разрыв плодных оболочек)
Если вы считаете, что у вас разорвалась плодная оболочка, немедленно отправляйтесь в место рождения семьи Святого Франциска.Если у вас возникла утечка, струйки, внезапное выделение или вы чувствуете себя очень влажным, вы должны обратиться к врачу. Заражение может произойти быстро и нанести вред вам и вашему ребенку.
Предупреждающие знаки на поздних сроках беременности включают:
- Сильное вагинальное кровотечение
- Хлыст или постоянная утечка жидкости
- Болезненное жжение при мочеиспускании и / или температуре выше 100,4 F
- Затуманенное зрение
- Сильная головная боль более 2 или 3 часов
- Отек или отечность рук и лица, особенно с головной болью
- Внезапное увеличение веса
- Кашель с кровью
Контакт
Чтобы узнать больше о том, как Центр семейного рождения в Медицинском центре Святого Франциска поддерживает мать и ребенка на всех этапах беременности, позвоните по телефону 877–231-BABY (2229).
Стреляющая боль во влагалище — это нормально? Спросите у акушерки
У меня в течение последних двух недель были простреливающие, колющие боли во влагалище, связанные с спазмами внизу живота и болями в спине. Я на 37 неделе беременности. Это нормально?
Наше тело реагирует по-разному, когда готовится к рождению ребенка.
В то время как фильмы заставляют вас поверить в то, что все труды просто начинаются с того, что у вас отходит вода (именно тогда, когда вы этого не хотите), за которым быстро следует панический рывок в больницу (возможно, в такси с водителем, который не знает путь…) вы толкаете один или два раза, и из него выскакивает красивая баба (больше похожая на ребенка одного-двух месяцев, давайте будем честными!) Они также, вероятно, заставят вас поверить, что вы встанете и будете в пределах моменты родов, чувствую себя прекрасно.
И конечно, учитывая, что каждый день в мире рождаются сотни тысяч детей, вероятно, есть женщины, у которых был именно такой предродовой и родовой опыт … но для большинства женщин все не так просто, и признаки того, что у вас начнутся схватки, могут быть немного более сложными, чем внезапный всплеск воды между ног.
Хотя отрыв воды и схватки часто являются частью подготовки к родам, есть еще много не столь очевидных признаков того, что вы собираетесь родить.
Многие женщины жалуются на давление в области влагалища за несколько дней или недель до срока родов. «У меня были стреляющие, колющие боли во влагалище в течение последних двух недель, связанные со спазмами в нижней части живота и болью в спине», — сообщила одна женщина, добавив, что она была на 37 неделе беременности. Она хотела знать, нормально ли это, поэтому мы спросили акушерку Мелиссу Мейман.
Хотите присоединиться к семье? Подпишитесь на нашу рассылку Kidspot, чтобы получать больше подобных историй.
Вы можете почувствовать огромное давление в дни, предшествующие родам. Изображение: iStock
Наша акушерка Мелисса говорит:
Похоже, ваше тело готовится к родам! Это очень интересно.
 Перед родами женщина замечает, что желание кушать заметно снижается, также она может потерять 1-2 килограмма.
Перед родами женщина замечает, что желание кушать заметно снижается, также она может потерять 1-2 килограмма.