Содержание
Продолжительность беременности или «Всему свое время»
Вот пишет профессор В.И. Бодяжина, по классическим учебникам которой на протяжении десятилетий обучали многие поколения будущих врачей:
Так ли в жизни всё просто, как практическим врачам кажется и хочется?
Остановимся на минуту и подумаем
Настораживает одно. Сроки, установленные врачами, не отражают реальную картину. Рассмотрим, к примеру, яблони. Все деревья цветут практически одновременно, укладываясь с оплодотворением в одну неделю. А сроки «беременности» у всех яблонь оказываются различными. Явные скороспелки зрелые плоды дают уже в середине лета. Другие же яблони до глубокой осени всё никак не «разродятся» спелыми яблоками, которые и по первому снегу так и продолжают висеть на ветках слегка «недозревшими».
Да и в животном мире всё не так однозначно: у всех есть разброс продолжительности беременности.
| Продолжительность беременности (в днях) [7. 1967 год]
| |||
| Вид животного | В среднем | Нормальные колебания | Возможные колебания |
| Кобыла | 336 | 320-355 | 310-410 |
| Корова | 285 | 270-300 | 260-345 |
| Домашняя свинья | 114 | 110-118 | —
|
| Собака | 63 | 58-66 | —
|
| Кошка | 58 | 56-60 | —
|
| Слониха | 610 | 550-670 | —
|
И только для человека беременность – словно тюремное заключение, где посторонние люди заранее планируют «срок отсидки» для ребёнка с точностью до нескольких часов.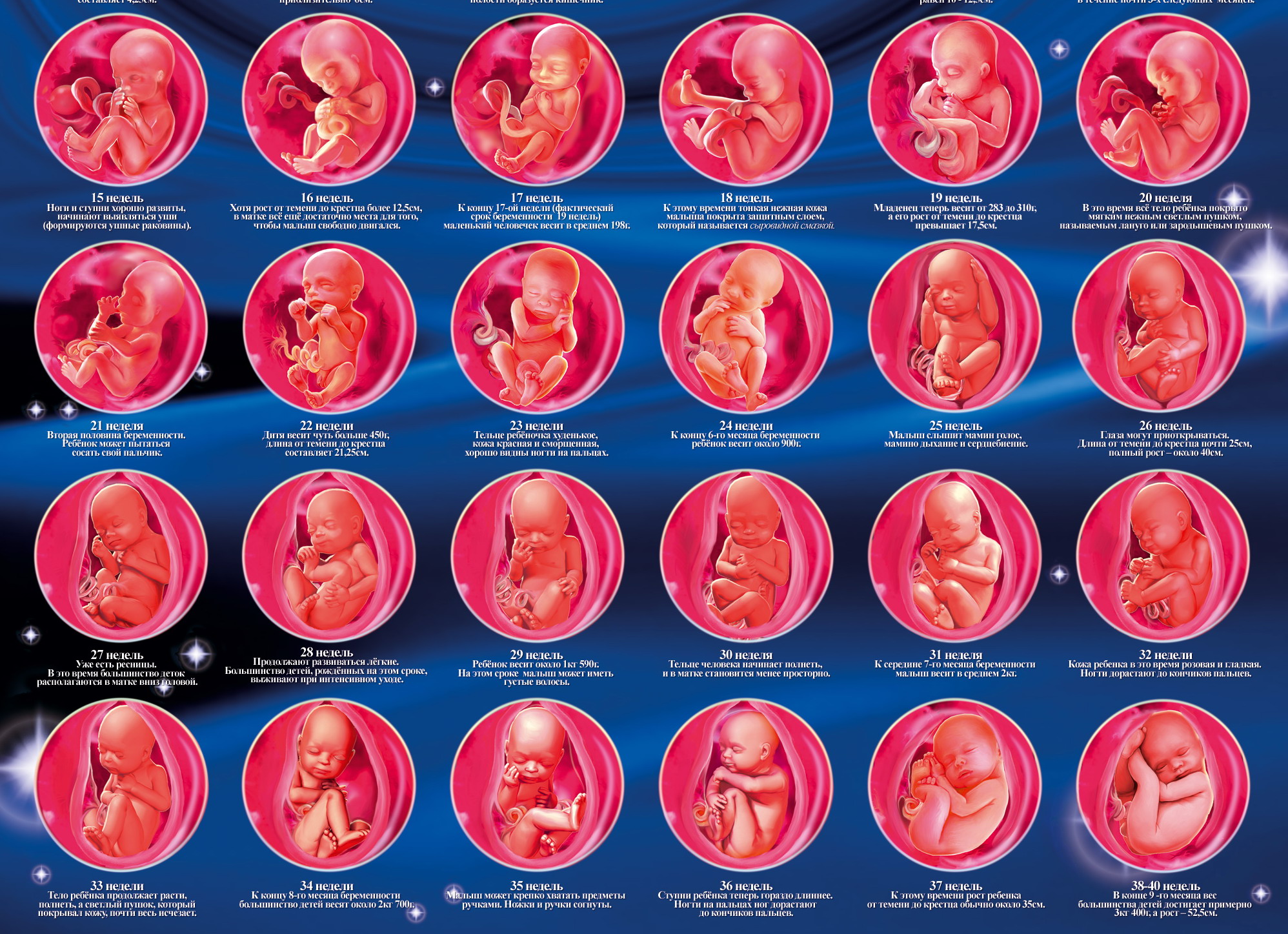 Врачи готовы утверждать, повторяя вслед за Фамусовым:
Врачи готовы утверждать, повторяя вслед за Фамусовым:
Она не родила, но по расчёту
По моему: должна родить.
А.С. Грибоедов, «Горе от ума», II действие, 1 явление [8, 1971 год]
Однако новорождённый ребёнок никому ещё ничего не должен! Тем более дитя внутриутробное. Беременная, скорее всего, тоже не обязана рожать в указанные врачами сроки, ведь человеку свойственно ошибаться.
А как всё происходит в нашей жизни после девятимесячного наблюдения в женской консультации?
Для упрощения сложных арифметических действий были созданы подручные пособия, таблицы и номограммы для работы с календарём беременности. Так, например, если, по врачебным расчётам, первый день последних месячных был 10 июля, то предполагаемой датой родов будет 16 апреля будущего года. Сплошь и рядом по этому поводу слышны жалобы беременных, которых врачи пугают всяческими страстями и говорят буквально следующее: «Шестнадцатого числа не родишь, семнадцатого приходи с вещами в роддом!» Ясно, зачем: «там помогут» быстренько родить «в срок».
В настоящей медицине не всё так однозначно
Медицина считает себя наукой. Значит, и там есть трезвые умы. Вот книга, рекомендованная к переводу членом-корреспондентом АМН СССР В.И. Кулаковым, директором Центра охраны здоровья матери и ребёнка МЗ СССР. Это «Беременность и роды высокого риска» Фернандо Ариаса.
Вот что пишет автор:
«Согласно формуле Негеле, беременность у человека продолжается 40 недель. В то же время наблюдаются некоторые биологические колебания: приблизительно 11% беременностей заканчиваются после 42 недели. Поэтому врачи-акушеры сталкиваются с вопросами ведения переношенной беременности у одной из каждых десяти женщин. К счастью, лишь около 10% беременностей, достигших или превысивших срок 42 недели, сопровождается развитием осложнений у плода. Таким образом, только у одной из 100 беременных следует ожидать появления проблем, связанных с переношенной беременностью» [9, 1989 год].
Как упоминает Ф. Ариас, самое масштабное исследование продолжительности беременности затронуло 929 069 родов «со сроками, установленными по дате последней менструации». Выборка, включавшая «50 % всех родов, завершившихся рождением живых детей в 36 штатах и округе Колумбия», показала, что у 58 % беременных роды произошли между 39-й и 42-й неделей… 90 % из них родили в пределах 23 дней от даты, вычисленной по срокам последней менструации. Средняя продолжительность беременности составила 284 ± 14,6 дней. Общее количество беременных, переходивших свыше 44 недель, – 20 216 женщин. И никто не мешал американкам перенашивать.
Ариас, самое масштабное исследование продолжительности беременности затронуло 929 069 родов «со сроками, установленными по дате последней менструации». Выборка, включавшая «50 % всех родов, завершившихся рождением живых детей в 36 штатах и округе Колумбия», показала, что у 58 % беременных роды произошли между 39-й и 42-й неделей… 90 % из них родили в пределах 23 дней от даты, вычисленной по срокам последней менструации. Средняя продолжительность беременности составила 284 ± 14,6 дней. Общее количество беременных, переходивших свыше 44 недель, – 20 216 женщин. И никто не мешал американкам перенашивать.
В конце концов, хронически беременной никто из женщин не остаётся!!!
Зарубежные врачи сталкиваются с ведением переношенной беременности. Нашим специалистам, судя по всему, подобная участь не грозит: они успешно подстраивают биологию человека под свои идеи.
«Ребёнок считается доношенным при сроке гестации 37-42 полных недели (т. е. 259-294 дня) после первого дня последней менструации» [10, 1998 год]. Сложный организм человека невозможно описать простыми математическими законами. Человек – это область применения вероятностной математики. Вероятностная математика – это кривые нормального распределения Гаусса.
е. 259-294 дня) после первого дня последней менструации» [10, 1998 год]. Сложный организм человека невозможно описать простыми математическими законами. Человек – это область применения вероятностной математики. Вероятностная математика – это кривые нормального распределения Гаусса.
Врачи требуют от беременных женщин, чтобы они строго на 40 неделе, желательно день в день, рожали своих детей. Вероятностная же математика говорит нам, что разброс границ допустимых сроков для нормальных родов вычисляется по формуле:
|
Подставив в формулу вместо n значение «40 недель», мы получаем разброс нормальных величин 40 ± 3 недели. То есть нормальные, срочные роды могут произойти в любой момент, начиная с 37 недели по 43 неделю включительно. Одну неделю врачи благополучно зажимают, говоря «37-42».
|
Ещё И. Ф. Жордания (23,3 %) и Е. Идельсон (26,43 %) установили, что вероятность рождения ребёнка неделя в неделю составляет в среднем 26 %. Это вам не 100 %!!! А уж нормально родить ребёнка с точностью «день в день» удаётся вообще малому числу беременных. Это малое число вычисляется просто: 26 % родов, приходящихся на 40 неделю беременности, мы делим на 7 дней недели. И получаем около 5 % от общего числа нормальных родов. Так стоит ли бездумно тратить своё время на ожидание столь маловероятного события? В таких случаях всегда приходится говорить: «На нормальные срочные, то есть роды в срок, медициной отпущено 5 недель (с 37 по 42 неделю включительно). Самое главное здесь – угадать месяц родов». Заметьте, медициной, а не врачами, поскольку медицина и врачи – это нечто разное по своей сути.
Ф. Жордания (23,3 %) и Е. Идельсон (26,43 %) установили, что вероятность рождения ребёнка неделя в неделю составляет в среднем 26 %. Это вам не 100 %!!! А уж нормально родить ребёнка с точностью «день в день» удаётся вообще малому числу беременных. Это малое число вычисляется просто: 26 % родов, приходящихся на 40 неделю беременности, мы делим на 7 дней недели. И получаем около 5 % от общего числа нормальных родов. Так стоит ли бездумно тратить своё время на ожидание столь маловероятного события? В таких случаях всегда приходится говорить: «На нормальные срочные, то есть роды в срок, медициной отпущено 5 недель (с 37 по 42 неделю включительно). Самое главное здесь – угадать месяц родов». Заметьте, медициной, а не врачами, поскольку медицина и врачи – это нечто разное по своей сути.
Подобные мысли подтверждаются всеми специалистами более высокого уровня:
«Около 5 % женщин рожают в 40 недель, 50 % – в пределах 280±7 дней, 85 % –в пределах 280±14 дней. У 12 % женщин роды начинаются после 294 дней и болеес начала последней менструации. Точность определения предполагаемой даты родов находится в пределах от 2 до 24 дней» [11, 1987 год].
У 12 % женщин роды начинаются после 294 дней и болеес начала последней менструации. Точность определения предполагаемой даты родов находится в пределах от 2 до 24 дней» [11, 1987 год].
Вся эта медицинская точность совсем не похожа на заранее высчитанную дату старта космического корабля.
Что вообще можно ожидать от беременной женщины?
Профессор Г.Г. Гентер:
«Твёрдо установлен факт колебания продолжительности беременности как в ту, так и в другую сторону (по Ганелиной – от минимума в 241-247 дней до максимума в 320-323 дня)» [12, 1937 год].
Профессор И.Ф. Жордания:
«У женщин беременность, вычисленная от первого дня последней менструации, продолжается в среднем 9 гражданских (солнечных) или 10 акушерских (лунных) месяцев, то есть 280 дней. Однако следует помнить, что роды зрелым плодом наступают ровно через 280 дней лишь у 5 %» [13, 1961 год].
Профессор А.И. Петченко:
«Описаны случаи нормальной беременности минимальной продолжительностью 210 и 246 дней. И.И. Богоров приводит случаи продолжительности беременности 367 дней, И.Ф. Жордания и М.Д. Ганелина – 349 дней» [14, 1963 год].
Это подтверждают и американцы. Вот что пишет академик РАМН, профессор, заведующая кафедрой акушерства и гинекологии РГМУ Г.М. Савельева:
«Перенашивание. Этот термин применяют для описания синдрома нарушения созревания плода при беременности, продолжающейся более 42 недель. Роды при перенашивании называют запоздалыми. Приблизительно 10 % всех беременностей продолжается более 42 недель, из них 14% длятся более 43 недель.
Наиболее продолжительная зарегистрированная беременность составила 1 год и 24 дня. Эта беременность закончилась рождением живого ребёнка …» [15, 1997 год].
Понятно, что эту беременность продолжительностью в 1 год и 24 дня никто не стимулировал, не провоцировал на роды, но и на уши никто по этому поводу не становился.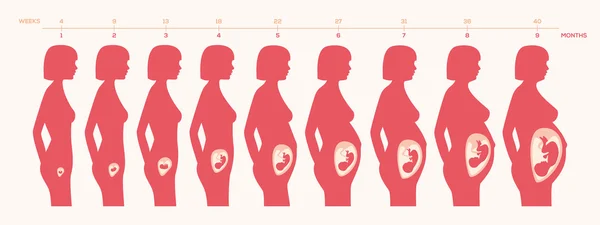 Как никто из американских гинекологов не собирался мучить те двадцать тысяч двести шестнадцать беременных, которые переходили 44 неделю беременности во время масштабных наблюдений над американками.
Как никто из американских гинекологов не собирался мучить те двадцать тысяч двести шестнадцать беременных, которые переходили 44 неделю беременности во время масштабных наблюдений над американками.
Российские женщины по воле участковых гинекологов делятся на две группы. Первые – это «везунчики». Они не успели испугаться. «Ждали роды на следующей неделе», «роды наступили неожиданно» – вот типичное воспоминание об этом. При этом женщины забывают, что «неожиданно» можно сломать лишь ногу, поскользнувшись в гололёд. Для того, чтобы родить «неожиданно», необходимо, по крайней мере, несколько месяцев проходить беременной.
Вторые – это «великие страдалицы», как выразилась одна заведующая родильным домом. Они страдают, ходят, не знают, куда себя деть, мучаются неведомо где запропастившимися родами. И сердобольные врачи «помогают» им избавиться от этих проблем. Только вот гуманно ли заставить человека родиться тогда, когда он этого не хочет? Это ничуть не гуманнее действий киллеров и отравителей, вынуждающих человека насильно уйти из жизни.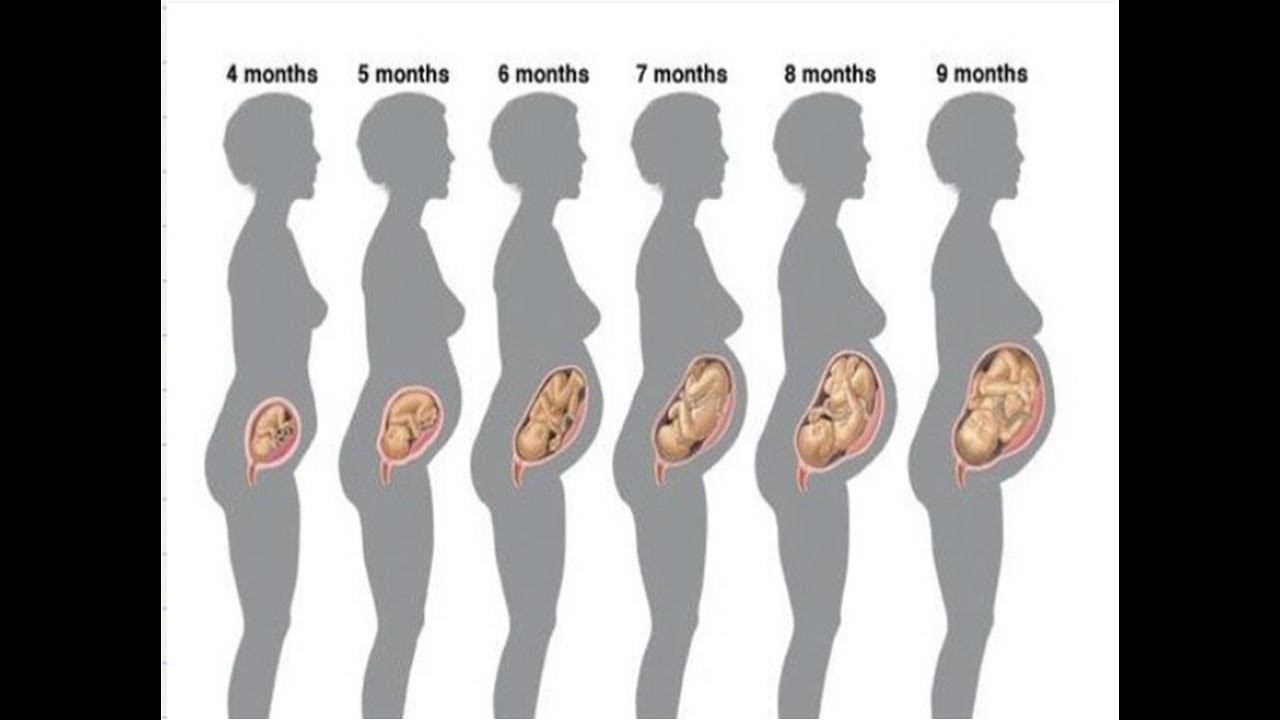 Тогда почему заставить маленького человечка прийти в жизнь силой возводится в ранг доблести? Душевная травма ребёнка, возникающая при этом («Без меня меня родили»), никого не волнует. Ни верующих, а ведь это является насилием над ещё не рождённым ребёнком, под стать аборту. Ни тех, кто доверяет астрологии и придает большое значение связи между датой рождения и дальнейшей судьбой человека. Врачи массово навязывают людям «чужие» судьбы! Парадокс постатеистического общества.
Тогда почему заставить маленького человечка прийти в жизнь силой возводится в ранг доблести? Душевная травма ребёнка, возникающая при этом («Без меня меня родили»), никого не волнует. Ни верующих, а ведь это является насилием над ещё не рождённым ребёнком, под стать аборту. Ни тех, кто доверяет астрологии и придает большое значение связи между датой рождения и дальнейшей судьбой человека. Врачи массово навязывают людям «чужие» судьбы! Парадокс постатеистического общества.
Всплывает ещё один вопрос. Как следует рассматривать рождение ребенка на 38 неделе, когда врач в роддоме пишет в карте родов «недоношенность 2 недели»? Это незнание элементарных основ акушерства как науки. Такие записи делаются околомедицинской братией, то есть людьми, имеющими лишь некоторое отношение к медицине как к науке. Нормальные срочные роды начинаются с 37 недели включительно. Хоть в 37, хоть в 40, хоть в 42 недели – всё одно: женщина родила в срок. Этот срок установлен самими медиками, половина из которых об этом даже не подозревает. И писать в таком случае «недоношенность» – преступление перед ребёнком, перед родителями, перед обществом.
Так ли уж беременной женщине нужно зомбирующее влияние «точно определённой» даты предполагаемых родов?
Не занимайтесь гаданиями. Не бойтесь «перенашивать». Любите своего ребёнка, доверяйте ему, и он придёт именно в тот день и час, который ведом лишь ему одному. Именно этот день и станет для вас Днём Рождения, память о котором сохранится навсегда.
Не спугните своё счастье!
Статья опубликована в 3 номере журнала «Домашний ребёнок»
Использованная литература.
1. «Многотомное руководство по акушерству и гинекологии», том 1, Москва, государственное издательство медицинской литературы, 1961 год, стр. 122.
2. Гуртовой Л.Е. «Недогулы и перегулы при отпуске по беременности», статья опубликована в «Журнале акушерства и женских болезней», 1932 год, 43, № 5/6, стр. 11-17.
3. Богоров И.И. «Продолжительность беременности и её диагностика», пособие для врачей, Ленинград, Наркомздрав СССР, «Медгиз», 1939 год.
4. «Многотомное руководство…», том 1… стр. 107.
5. Китайгородская О.Д. «Учебник детских болезней», Москва, государственное издательство медицинской литературы, 1963 год, стр. 11.
6. Бодяжина В.И. «Акушерство», 5-е издание, исправленное, Москва, «Медицина», 1969 год, стр. 72.
7. Бочаров И.А. «Акушерство, гинекология и искусственное осеменение сельскохозяйственных животных», Ленинград, «Колос», 1967 год, стр. 60.
8. Грибоедов А.С. «Горе от ума», комедия, сочинения в двух томах, том 2, Москва, библиотека «Огонёк», издательство «Правда», 1971 год, стр. 80.
9. Ариас, Фернандо «Беременность и роды высокого риска», Москва, «Медицина», 1989 год, стр. 309-310, 15-16.
10. Робертон Н.Р.К. «Практическое руководство по неонатологии», Москва, «Медицина», 1998 год, стр. 21.
11. «Клиническая ультразвуковая диагностика», руководство для врачей в 2-х томах под редакцией Мухарлямова Н.М., том 2, Москва, «Медицина». 1987 год, стр. 87.
12. Гентер Г.Г. «Учебник акушерства» для студентов медвузов, Ленинград, государственное издательство биологической и медицинской литературы, 1937 год, стр. 114.
13. Жордания И.Ф. «Учебник акушерства», Москва, государственное издательство медицинской литературы «Медгиз», 1961 год, стр. 127.
14. «Многотомное руководство…», том 2 … 1963 год, стр. 243.
15. «Акушерство и гинекология», руководство для врачей и студентов, под общей редакцией Савельевой Г.М., перевод с английского, Москва, издательство «ГЭОТАР Медицина», 1997 год, стр. 217.
16. Розенбаум А.Я., стихотворение «Муки» опубликовано в сборнике «Синяя птица мечты», Москва, «Эксмо», 2004 год, стр. 287.
17. Случевский К.К. «Сочинения в стихах», Москва – Санкт-Петербург, «Летний сад», 2001 год, стр. 547.
Раздел 8. ПОРЯДОК ВЫДАЧИ ЛИСТКА НЕТРУДОСПОСОБНОСТИ ПО БЕРЕМЕННОСТИ И РОДАМ
Раздел 8. Порядок выдачи листка нетрудоспособности
по беременности и родам
8.1. По беременности и родам листок нетрудоспособности выдается врачом — акушером — гинекологом
, а при его отсутствии — врачом, ведущим общий прием. Выдача листка
нетрудоспособности производится с 30 недель беременности единовременно продолжительностью 140 календарных дней (70 календарных дней до родов и 70 календарных дней после родов). При многоплодной беременности листок нетрудоспособности по беременности и родам выдается с 28 недель беременности, при этом общая продолжительность дородового и послеродового отпусков составляет 180 дней.
8.2. При осложненных родах женщинам, в т.ч. иногородним, листок нетрудоспособности выдается дополнительно на 16 календарных дней лечебно — профилактическим учреждением, где произошли роды. В этих случаях общая продолжительность дородового и послеродового отпусков составляет 156 календарных дней.
8.3. При родах, наступивших до 30 недель беременности, и рождении живого ребенка листок
нетрудоспособности по беременности и родам выдается лечебно — профилактическим учреждением, где произошли роды, на 156 календарных дней, а в случае рождения мертвого ребенка или его смерти в течение первых 7 дней после родов — на 86 календарных дней.
8.4. Листок
нетрудоспособности на дородовый отпуск продолжительностью 90 календарных дней выдается женщинам, проживавшим (работавшим) в зоне отселения до их переселения в другие районы и проживающим в зоне с правом на отселение, а также женщинам, проживающим в населенных пунктах, подвергшихся радиоактивному загрязнению вследствие аварии на производственном объединении «Маяк» и сбросов радиоактивных отходов в реку Теча. Общая продолжительность отпуска по беременности и родам составляет 160 дней. Женщинам, проживающим в других зонах, подвергшихся радиоактивному загрязнению, листок нетрудоспособности по беременности и родам выдается в порядке, предусмотренном п. п. 8.1,
8.2
и 8.3.
(в ред. Приказа
Минздравмедпрома РФ N 267, Постановления ФСС РФ N 66 от 25.06.96)
(см. текст в предыдущей редакции)
8.5. При наступлении беременности в период нахождения женщины в частично оплачиваемом отпуске или дополнительном отпуске без сохранения заработной платы по уходу за ребенком листок нетрудоспособности выдается на общих основаниях.
8.6. Женщине, усыновившей новорожденного ребенка, листок нетрудоспособности выдает стационар по месту его рождения на 70 календарных дней со дня рождения.
8.7. При операции «подсадка эмбриона» листок
нетрудоспособности выдается оперирующим врачом на период с момента госпитализации до установления факта беременности.
8.8. При операции прерывания беременности листок нетрудоспособности выдается в порядке, предусмотренном в разделе 2
настоящей Инструкции на весь период нетрудоспособности, но не менее 3 дней (в том числе и при мини — аборте).
(в ред. Приказа
Минздравмедпрома РФ N 267, Постановления ФСС РФ N 66 от 25.06.96)
(см. текст в предыдущей редакции)
Открыть полный текст документа
Как считать срок беременности при ЭКО
Беременность – один из самых волнительных периодов в жизни каждой женщины. Многие с нетерпением ждут рождения ребёнка и буквально считают каждый день с момента зачатия. Особенно это актуально для будущих мам, которые воспользовались вспомогательными репродуктивными технологиями, в том числе экстракорпоральным оплодотворением.
Женщины часто интересуются тем, как считать срок беременности при ЭКО правильно. Бытует мнение, что в случае использования ВРТ меняется принцип развития эмбриона и это влияет на скорость его роста. Однако подобное суждение неверно.
В большинстве случаев установление срока беременности при экстракорпоральном оплодотворении не отличается от такой же процедуры при обычном зачатии и вынашивании малыша.
Записаться на прием
Акушерский срок беременности
Чаще всего используется метод, который предполагает фиксацию даты начального дня последней наступившей менструации. От неё отсчитывается срок беременности. Первая неделя после менструации – это первая неделя беременности. Соответственно, фактическое зачатие ребёнка происходит где-то в конце второй недели беременности или даже в начале третьей недели.
Для установления предполагаемой даты родов с помощью этой методики используют специальную формулу. Согласно ей, от первого дня последней менструации отнимают 3 месяца и добавляют еще 1 неделю (7 дней). Важно понимать, что в таком случае дата будет приблизительной.
Данный способ реже используется у пациенток репродуктивных клиник, поскольку существуют более точные методики. При естественном оплодотворении женщина не знает точно, когда произошло оплодотворение яйцеклетки. А вот при ЭКО эта дата известна, ведь оплодотворение происходит искусственным путём.
Эмбриональный срок
Более точным методом установления возраста плода, развивающегося в утробе матери, является отсчет от дня зачатия.
При использовании ВРТ несложно понять, как считать ЭКО беременность. Нужно лишь запомнить день переноса эмбриона в матку будущей матери.
Стоит отметить, что в данном случае стандартная длительность всего периода вынашивания малыша будет на 2 недели меньше высчитываемой по акушерскому типу.
По какому сроку считают беременность после ЭКО?
Женщину после ЭКО наблюдает репродуктолог, а её беременность ведет акушер-гинеколог. Каждый считает сроки по-своему.
Репродуктолог считает эмбриологические недели. Поэтому он делает анализ на ХГЧ на 2-ой неделе беременности, хотя с точки зрения акушера-гинеколога она уже четвертая. УЗИ для подтверждения беременности проводится на 3-ей неделе, если считать с момента оплодотворения, но на 5-ой неделе, согласно акушерскому вычислению.
А вот акушер-гинеколог, который занимается ведением беременности, считает со дня, когда была последняя менструация. Если менструации не было, он отнимает две недели от даты переноса эмбрионов.
Такое «приведение к общему знаменателю» необходимо, ведь после репродуктивной клиники женщина встанет на учёт в женскую консультацию. У её работников не должно возникнуть сомнений относительно даты наступления беременности, поэтому путаница в сроках недопустима.
У пациенток ВитроКлиник после проведения программ ЭКО есть возможность остаться наблюдать свою беременность у врачей акушеров-гинекологов, которые имеют огромный опыт в ведении беременности после ВРТ.
Гинекологический осмотр
Еще одним способом, позволяющим ответить на вопрос о том, как считать срок беременности после ЭКО, является оценка возраста плода по размерам матки. Точность подобного метода лишь приблизительная.
Важно отметить, что опытный гинеколог на ранних этапах (до 10-14 недели) может установить возраст плода с точностью до одного дня. В начале второго триместра скорость изменения размеров матки варьирует у разных женщин, что делает соответствующую методику малоинформативной.
УЗИ
Популярной и довольно достоверной методикой установления возраста плода в утробе матери является УЗИ. Исследование входит в перечень обязательных процедур, с помощью которых контролируют ЭКО беременность. Как считать недели беременности, знает специалист УЗИ диагностики.
Данный метод более точен в раннем периоде вынашивания ребёнка (до 12 недель). В более поздний период информативность и точность определения срока беременности на УЗИ падает.
Самостоятельное определение срока беременности после ЭКО
Фиксация первого эпизода шевеления ребёнка – один из методов установления возраста малыша в утробе. Данный метод приблизителен.
В норме первородящая женщина ощущает движения плода примерно на 20 неделе. При повторном вынашивании малыша – на 18 неделе. Однако, всё может быть очень индивидуально. Худенькие и особо чувствительные женщины могут ощущать движения плода немного раньше.
Данные сроки у будущих мам, которые воспользовались ЭКО, примерно совпадают, однако может наблюдаться расхождение результатов на 1-2 недели. Метод ориентировочный, предназначенный только для домашнего использования. В медицине он не применяется.
Для удобства женщин в интернете существует довольно большое количество разнообразных калькуляторов срока вынашивания малыша. С их помощью можно узнать приблизительную дату родов и возраст плода в утробе.
Большинство из них требуют введения первого дня последней менструации, даты зачатия или переноса эмбриона в матку (при ЭКО). Как считать недели в данном случае, женщине разбираться не надо – программа сама выдаст результат на экран.
Магнелис B6 — установленный дефицит магния, изолированный или связанный с другими дефицитными состояниями
Магний участвует в обеспечении важнейших биохимических и физиологических процессов в организме, влияет на энергетический, пластический, электролитный обмены, участвует в работе около 300 ферментов. Дефицит Магния повышает риск развития сердечно-сосудистых, неврологических, гастроэнтерологических заболеваний, сахарного диабета. Частыми проявлениями недостатка Магния являются: раздражительность, тревожность, хроническая усталость, нарушения сна, головные боли, спазмы и боли в мышцах.
Хорошая обеспеченность организма Магнием защищает его от разрушительного стресса. Всего за 10 минут стресса сжигается суточная норма Магния. А у беременных женщин дефицит Магния усугубляет риск невынашивания беременности, поэтому препараты магния и витамина В6 широко применяются в акушерско-гинекологической практике (в комплексной терапии невынашивания беременности, для профилактики гестозов).
- Магнелис B6 содержит комплекс Магния лактата и витамина В6, что обеспечивает их легкое усвоение.
- Витамин В6 повышает всасывание Магния в кишечнике, улучшает его поступление в клетки и накопление в них.
Магний участвует в активации пиридоксина в печени.
Состав: Магния лактат 470 мг (эквивалентно содержанию магния 48 мг) + пиридоксин 5мг
Показания к применению
установленный дефицит магния, изолированный или связанный с другими дефицитными состояниями.
Вопрос-Ответ
Можно ли принимать препарат магния (Магнелис В6) во время беременности?
Согласно инструкции по медицинскому применению, беременность не является противопоказанием к применению препаратов магния. Решение о длительности приема препарата, содержащего магний лактат 470 мг и пиридоксина гидрохлорид 5 мг должен принимать лечащий врач акушер-гинеколог на основании оценки Вашего состояния (например, при наличии повышенного тонуса матки на ранних сроках беременности обычно назначаются более высокие дозы, чем на поздних сроках, если препараты магния назначаются с целью профилактики гестоза).
Я беременная, и врач-гинеколог назначил мне препарат магния. Известно, что магний снимает спазмы, это влияет на общее артериальное давление? Можно ли применять магний при исходно пониженном давлении, если его назначил врач-гинеколог?
Магний не оказывает прямого гипотензивного действия, поэтому не противопоказан при наличии пониженного давления. Необходимость приема препарата магния или других лекарственных препаратов должен решить лечащий врач акушер — гинеколог и терапевт после дополнительного обследования.
Во время беременности меня беспокоят судороги в ногах. Связано ли это с дефицитом магния?
Клиническими проявлениями магния чаще являются повышенная тревожность, раздражительность, повышенный тонус матки, судороги в ногах, нарушения сна и многие другие. Описываемое Вами явление может быть обусловлено дефицитом магния, и прием препаратов магния может способствовать его устранению. Вопрос о целесообразности применения препаратов магния и дозировках может решить Ваш лечащий врач.
Здравствуйте. Поможет ли препарат магния выносить беременность. Прошлые 2 беременности закончились родами на 36 и 38 неделе.
В связи с тем, что магний участвует в регуляции нервно-мышечной передачи, прием препаратов магния способствует нормализации мышечного тонуса, в том числе препараты магния применяются при повышенном тонусе матки. Однако на поздних сроках беременности для профилактики преждевременных родов показано применение комплексной терапии, в ряде случаев показана госпитализация в стационар. В каждом случае назначение терапии индивидуально, поэтому рекомендую Вам обсудить еще раз этот вопрос с наблюдающим Вас акушером-гинекологом.
Добрый день! Срок 23 недели, с первых недель принимаю Магнелис В6. Сейчас хотела начать принимать еще и кальций. Говорят, что он плохо сочетается с магнием. С каким интервалом лучше принимать эти препараты?
Во избежание взаимодействия препаратов кальция и магния, желательно соблюдать интервал между их приемом не менее 6 часов, оптимальным является следующий режим приема препаратов: препараты магния утром, а препараты кальция – вечером, перед сном.
Можно принимать препарат магния в период лактации?
Согласно инструкции по медицинскому применению препарата Магнелис В6, магний проникает в грудное молоко, поэтому следует избегать применения препарата в период лактации и кормления грудью.
Нужен ли временной интервал между приемом Магнелиса и препаратом железа?
Во избежание взаимодействия препаратов железа и магния (Магнелис В6), желательно соблюдать интервал между их приемом не менее 2 часов.
Как может отразиться на состоянии плода передозировка магния?
Препараты магния во время беременности назначаются лечащим врачом. При их назначении должны учитываться клинические проявления дефицита этого микроэлемента и особенностей течения Вашей беременности, что позволяет избежать передозировки магния. Обычно препараты магния назначаются в профилактических или терапевтических дозах, не превышающих суточную потребность в магнии (она составляет 400 мг, а во время беременности значительно возрастает).
Новая формула Магнелис® В6 форте (Магний + Витамин В6) содержит в 2 раза больше магния и витамина В61.
Первый российский аналог французского препарата с самой высокой концентрацией Магния + B6!2
Единственная3 большая упаковка №60*! Хватает надолго!
Доступная стоимость!
Оптимальная формула для лучшего усвоения минерала и удобного приема!
Состав
Магния цитрат 618,43 мг (эквивалентно содержанию магния 100 мг) + пиридоксин 10 мг.
Показания
установленный дефицит магния, изолированный или связанный с другими дефицитными состояниями, сопровождающийся такими симптомами, как повышенная раздражительность, незначительные нарушения сна, желудочно-кишечные спазмы, учащенное сердцебиение, повышенная утомляемость, боли и спазмы мышц, ощущение покалывания в мышцах. Если через месяц лечения отсутствует уменьшение симптомов дефицита магния, продолжение лечения нецелесообразно.
Цистит подкрадывается незаметно: врачи рассказали, чем может быть опасен цистит во время беременности
Беременность — прекрасное время в жизни женщины. Если, конечно, оно протекает без осложнений, однако, как показывает статистика, от этого не застрахован никто. Например, цистит — одно из самых коварных заболеваний, которое может подстерегать беременную практически на каждом шагу. Вместе с этим заболевание, о котором хоть раз в жизни слышал каждый, приносит массу неудобств. Необходимость часто посещать туалет отнимает много времени, снижает работоспособность. Со временем становится причиной нервных расстройств – женщина не может ни о чем думать, кроме как о том, когда ей снова придется бежать в туалет. Как бороться с циститом, если вы находитесь в «интересном положении», рассказывает специалист клиники «Геном-Астана» — терапевт Асель Абдыкаримова.
Абдыкаримова Асель Галимовна, врач-терапевт высшей категории, стаж более 18лет.
Что такое цистит?
Цистит — это восполнение внутренней оболочки мочевого пузыря, причиной которого, чаще всего, является бактериальная инфекция. Это неизменный лидер урологических проблем у будущих мам.
В чем причины цистита у беременных?
Во-первых, здесь нужно отметить, что цистит при беременности может быть как острым, так и хроническим – как результат заболевания, не вылеченного ранее. При беременности острый цистит может возникать в результате колебаний гормонального фона: повышенная выработка прогестерона влияет на состояние гладких мышечных волокон не только матки, но и мочевого пузыря. Снижается его тонус, что способствует инфицированию. Кроме того при беременности снижается иммунитет, происходит изменение мочевыводящей системы, механическое сдавливания мочеточников маткой, меняется состав мочи. Эти факторы способствуют рецидиву цистита у беременных. А если женщина имела хронический цистит до беременности, то весьма высока вероятность его рецидива при беременности. Поскольку цистит в первом триместре беременности не редко сопровождается угрозой прерывания, крайне важно вовремя начать лечение. В противном случае, у женщин может развиться пиелонефрит, инфицирование родовых путей, а также появиться риск преждевременных родов. Цистит во время беременности нельзя путать с учащенным мочеиспусканием, которое нередко свидетельствует наступившей беременности. Дело в том, что после зачатия в половых органах женщины усиливается кровоток, и матка в ответ на имплантацию эмбриона становится более возбудимой. Поскольку инервация матки мочевого пузыря связаны, то даже небольшое количество мочи вызывает позыв к мочеиспусканию. При этом беременная женщина не испытывает дискомфорт или болей при мочеиспускании.
Какие же симптомы у цистита?
Основными симптомами являются: учащение позывов к мочеиспусканию с выделением небольшого количества мочи, жжение болевых ощущений при мочеиспускании, ложные позывы, ощущение не полного опорожнения мочевого пузыря, болевые ощущения внизу живота, мутная моча, иногда с примесью крови и даже гноя. Повышение температуры тела, симптомы интоксикации.
А как должно проходить лечение цистита у беременных женщин?
Самое важное, о чем должна знать каждая женщина, лечением цистита — как, впрочем, и других недугов – должен заниматься только врач! Не стоит полагаться на народные методы, ведь такого рода терапия всегда подразумевает самодиагностику и самолечение без каких-либо четких критериев устранения проблемы. Лечить цистит во время беременности необходимо антибиотиками, которые не окажут негативного влияния ни на мать, ни на плод. Антибактериальные препараты назначаются лишь при обнаружении гематурии (кровь в моче), бактериурии (бактерии в моче), лекоцитурии (лейкоциты в моче). Здесь нужно отметить, что одним из наиболее важных анализов является посев мочи на микрофлору и чувствительность к антибиотикам. Т.е. очень важно знать, какие бактерии обитают в моче и какие антибиотики на них действуют. Данный анализ желательно сдавать до беременности или при постановлении на учёт по беременности.
А можно ли избежать болезни и что нужно делать для профилактики?
В период планирования беременности очень важно устранить все хронические очаги инфекции в организме. Также необходимо до беременности пролечить все половые инфекции (при их наличии). Во время беременности нужно следить за регулярностью стула (запоры предрасполагают к циститу за счёт нарушения кровообращения в малом тазу), исключить переохлаждения, стрессы и переутомления. Берегите себя и будьте здоровы!
Как долго длится беременность?
Продолжительность беременности может меняться так же, как и все другие биологические вариации. Мы должны более четко различать возраст плода и предполагаемую дату родов.
Разница в продолжительности беременности у 309 749 одноплодных беременностей в соответствии с определенными LMP (красная линия) и самопроизвольным началом родов в 1999–2010 гг. (Медиана продолжительности 283 дня). Желтая линия показывает распределение для тех же беременностей, но на основе ультразвукового датирования (средняя предполагаемая продолжительность беременности 281 день).Данные из Медицинского регистра рождения Норвегии
Моисей блуждал по пустыне 40 лет, пост мог длиться до 40 дней, а в сказке Али-Бабы было 40 разбойников. Число 40 сыграло особую роль в религии, традициях и культуре. Неудивительно, что идея 40-недельного гестационного периода постепенно укоренилась, поскольку потребность в более точных знаниях породила правило Нэгеле в начале 19-го -го -го века: беременность длится 10 менструальных циклов, считая с первого дня беременности. последний менструальный цикл (LMP), т.е.е. 7 дней × 4 × 10 = 280 дней или 40 недель. Сегодня Всемирная организация здравоохранения (ВОЗ) также определяет продолжительность беременности как 40 недель. Но правильно ли это? Более пристальное изучение показывает, что в Скандинавии беременность длится в среднем на 1-3 дня дольше 40 недель, считая с первого дня последней менструации (1) — (3).
Использование первого дня LMP для определения продолжительности беременности является косвенным методом, который предполагает, что оплодотворение произошло на 14-й день с несколькими неопределенными факторами, такими как продолжительность менструального цикла, время овуляции и оплодотворения, время имплантации и память женщины.Примерно 50% беременных женщин не имеют достаточно регулярного менструального цикла или достаточной информации, чтобы можно было точно определить возраст плода (4). Следовательно, измерение размера плода с помощью ультразвука является альтернативным методом. Исходя из предварительного условия, что биологические вариации в раннем периоде беременности невелики, размер плода используется для определения гестационного возраста. Согласно этому методу, средняя продолжительность беременности составляет 40 недель и 0–1 день, что несколько короче, чем при расчетах по LMP (2) — (3).
Фактически только около 4% беременных женщин рожают в предполагаемую дату родов (5). Это можно объяснить как методологическими, так и биологическими вариациями. Плоды с медленным ростом, как правило, вызывают более длительную беременность, в то время как у крупных плодов все наоборот (6). Мальчики, рожденные от отцов, которые сами имели высокий вес при рождении, часто крупнее, а продолжительность беременности короче (7). Отсюда гендерные различия и наследственные механизмы. Родители, которые сами родились после послеродового периода беременности, с большей вероятностью испытают то же самое со своими детьми (8).В целом, разница настолько велика, что все те, кто родился в течение 37–42 недель беременности, считаются родившимися в пределах нормального временного диапазона около предполагаемой даты родов. Это изменение резко контрастирует с стремлением, которое часто проявляется в медицинских исследованиях, к обеспечению одинаковой продолжительности беременности и точной даты родов. Общественность часто имеет нереалистичные ожидания относительно даты доставки, которые редко сбываются.
Знание правильного возраста плода имеет решающее значение для лечения и наблюдения во время беременности: отбор проб ворсинок хориона (CVS) после 10 недели, целевое диагностическое исследование на 11-13 неделе, амниоцентез после 15 недели, плановое ультразвуковое исследование на 18 неделе, обсуждение жизнеспособности и роды через 24 недели, инъекция зрелости легких до 34 недель.Дети, родившиеся до 37 недель, считаются недоношенными, а после 42 недель — недоношенными. Возраст плода отражает развитие плода и является ключевым фактором заболеваемости и перинатальной смерти. Поэтому необходимо включить всю доступную информацию, чтобы как можно точнее определить возраст плода. Однако стало обычным использовать только рутинное ультразвуковое обследование, которое влечет за собой упрощение процедур и которое лучше предсказывает дату самопроизвольных родов, чем когда это основано даже на определенном и регулярном последнем менструальном цикле (5).
Эта точность частично объясняется тем фактом, что достоверные данные о менструальном цикле недостаточно хорошо отражают время зачатия, и что ультразвуковое измерение это компенсирует. Другой фактор — естественная изменчивость, связанная с корреляцией между ростом плода и продолжительностью беременности. Если плод растет медленнее, чем в среднем, возраст плода будет соответственно уменьшен при проведении ультразвукового исследования после 18 недель, а предполагаемая дата родов будет перенесена назад.Физиологически маленькие плоды имеют более длительный срок беременности (6). В этом случае ультразвуковое исследование будет более точным, чем использование последнего менструального цикла в качестве основы. В таких случаях допускаются две ошибки: плоду назначается слишком низкий возраст, а биологическая вариабельность продолжительности беременности не принимается во внимание. Если бы эта беременность длилась 42 недели по отношению к дате родов, определенной при ультразвуковом исследовании, она фактически длилась бы 43 недели. Нетрудно понять последствия этого в стране, где ведутся жаркие дискуссии по поводу переношенных беременностей.С другой стороны, если принять тот факт, что медленно растущему плоду, при наличии верной информации о менструальном периоде матери, действительно было 18 недель, и в то же время признать, что ультразвуковой метод более точно предсказывает время родов, мать могут быть проинформированы о возрасте плода и в то же время подготовлены к возможно более длительной беременности, то есть дате родов после более чем 40 недель. Такой образ мышления может показаться чуждым многим людям, потому что понятие фиксированной продолжительности беременности для всех прочно укоренилось.Однако такой взгляд на нормальную беременность также позволяет взглянуть на исход беременности на 42 неделе другими глазами.
Другими словами, продолжительность беременности может меняться так же, как и другие виды биологических вариаций. Понимая ценность этой вариации и применяя ее для ухода за беременными, мы в большей степени согласны с биологией. Но тогда мы также должны различать определение возраста плода, которое может быть выполнено различными способами, и дату родов, когда ультразвуковое исследование может указать вероятную дату родов.
исследователей из Стэнфорда определили маркеры крови, указывающие на приближение родов | Центр новостей
«Клиницисты умеют определять гестационный возраст, который измеряет развитие плода. Но существует разрыв между этим временем и моментом начала родов, потому что готовность ребенка — это лишь один из факторов начала родов », — сказал Брис Годильер, доктор медицинских наук, старший автор исследования и доцент кафедры анестезиологии, периоперационной и периоперационной хирургии. обезболивающее.«Другая часть уравнения — это мать».
Это исследование является одним из многих результатов исследования биологии беременности Стэнфордского центра изучения недоношенных детей.
Хотя в среднем женщины рожают около 40 недель беременности, начало родов на сроке от 37 до 42 недель считается нормальным. Более точное предсказание того, когда появится ребенок, может быть полезно как для планирования, так и по медицинским причинам. Например, возможность проверить, находится ли женщина с преждевременными схватками в предродовой фазе, может помочь врачам решить, следует ли вводить стероиды, которые вызывают созревание легких плода до рождения.
В исследовании участвовали 63 женщины в течение последних 100 дней их беременности. Два-три раза перед родами сдавали образцы крови на анализ. У всех роды начались спонтанно, то есть ни один из них не был вызван искусственно.
Каждый образец крови был проанализирован на 7 142 метаболических, белковых и одноклеточных иммунных функций. Данные были нанесены на график в зависимости от количества дней до родов, в течение которых был взят каждый образец крови, гарантируя, что анализ будет чувствителен к сигналам о приближающихся родах, в отличие от сигналов, связанных в первую очередь с продолжительностью беременности или ростом ребенка.С помощью математического моделирования исследователи определили, какие особенности крови лучше всего предсказывают начало родов.
Готовность ребенка к родам — лишь один из факторов.
Пятьдесят восемь женщин родили после доношенных беременностей, то есть ребенок родился не более чем за три недели до срока, а пять родили после самопроизвольных преждевременных родов.
Когда они перешли в предродовую фазу, в крови женщин обнаружился всплеск стероидных гормонов, таких как прогестерон и кортизол, что подтвердило предыдущие выводы о биологии поздней беременности.Кровь также показала снижение уровня факторов, которые способствуют формированию кровеносных сосудов, что, вероятно, является первым шагом к ослаблению связи между плацентой и маткой, а также повышение уровня факторов, необходимых для свертывания крови, которые помогают предотвратить потерю крови после родов. Некоторые белки плаценты также выросли.
Исследование также обнаружило тонкую настройку иммунных ответов при переходе к подготовке к родам. По словам исследователей, главным прогностическим признаком модели был регулирующий иммунный белок, IL-1R4, который ингибирует воспалительную молекулу, называемую IL-33.
«Мы были действительно заинтересованы и взволнованы открытием того факта, что IL-33, по-видимому, играет роль в беременности и приближающихся родах», — сказал Штельцер. Ближе к концу беременности плацентарный материал и клетки плода достигают крови матери, потенциально вызывая иммунный ответ. По словам Штельцера, организму необходимо тщательно регулировать количество воспалений, которые могут возникнуть во время родов.
«Гипотеза заключалась в том, что роды являются воспалительной реакцией, и да, есть признаки этого, но мы также обнаружили, что аспекты этого воспаления смягчаются до начала родов, что, как мы думаем, может подготовить иммунную систему матери к следующему периоду. фаза, когда ребенок рождается и начинается заживление и восстановление иммунитета », — сказал Годильер.«Это должен быть регулируемый процесс».
Следующие шаги в исследовании заключаются в том, чтобы подтвердить результаты на большем количестве беременных женщин и сузить количество биологических маркеров, необходимых для прогнозирования начала родов, сказал Стелцер, добавив, что команда уже добилась прогресса в последнем.
Уинн сказал, что полученные данные могут иметь и другие важные клинические последствия. «Если мы поймем, что регулирует труд, мы сможем лучше стимулировать труд», — сказала она.
Другими соавторами статьи из Стэнфорда являются бывшие постдокторанты Мохаммад Гэми, доктор философии, Кристен Румер, доктор медицины, Натали Стэнли, доктор философии, Сяоюань Хан, доктор философии, Бенджамин Шуази, доктор медицины, и Леа Гайн, доктор медицины; Кадзуо Андо, доктор медицинских наук, доцент кафедры анестезиологии, периоперационной медицины и медицины боли; аналитики данных исследований Жюльен Хеду и Энтони Кулос; докторанты Дориен Фейертс, доктор философии, Франк Вердонк, доктор медицины, доктор философии, Мартин Беккер, доктор философии, и Рамин Фаллахзаде, доктор философии; Лаура Петерсон, доктор медицины, инструктор по педиатрии; ученый-исследователь Эдвард Ганио, доктор философии; Дьяни Годильер, доктор медицинских наук, доцент кафедры пластической и реконструктивной хирургии; исследователи наук о жизни Эйлин Цай, Эми Цай и Даниэль Якобсен; Соня Гавассо, доктор философии, бывший приглашенный профессор анестезиологии, периоперационной медицины и медицины боли; техников-медиков Гэвина Трабера и Мэтью Элленбергера; старший научный сотрудник Рональд Вонг; Гэри Дармштадт, доктор медицины, профессор педиатрии; Морис Друзин, доктор медицинских наук, профессор акушерства и гинекологии; Рональд Гиббс, доктор медицины, клинический профессор акушерства и гинекологии; Сюэфэн Линь, доктор философии, доцент кафедры детской хирургии; Карл Сильвестр, доктор медицины, профессор хирургии; Брендан Карвалью, доктор медицины, профессор анестезиологии, периоперационной медицины и медицины боли; Майкл Снайдер, доктор философии, профессор генетики; Гэри Шоу, доктор философии, профессор педиатрии; Дэвид Стивенсон, доктор медицины, профессор педиатрии и директор Стэнфордского центра исследований недоношенных; Кевин Контрепуа, доктор философии, научный руководитель по генетике; Мартин Ангст, доктор медицины, профессор анестезиологии, периоперационной медицины и медицины боли; и Нима Агаипур, доктор философии, доцент кафедры анестезиологии, периоперационной медицины и медицины боли.
Стельцер, Фейертс, Беккер, Дармштадт, Друзин, Винн, Линг, Сильвестр, Карвалью, Снайдер, Шоу, Стивенсон, Агаипур и Брис Годильер являются членами Стэнфордского научно-исследовательского института здоровья матери и ребенка. Дармштадт, Винн, Линг, Сильвестр, Снайдер, Шоу, Стивенсон, Ангст и Агаипур являются членами Stanford Bio-X. Дармштадт является филиалом факультета Института искусственного интеллекта, ориентированного на человека. Сильвестр и Снайдер — члены Стэнфордского института рака. Винн, Снайдер и Ангст — члены Стэнфордского института сердечно-сосудистой системы.Снайдер, Ангст и Брис Годильер — члены Института неврологии У Цая в Стэнфорде. Стивенсон — филиал Стэнфордского Вудского института окружающей среды.
Исследование было поддержано Благотворительным фондом Дорис Дьюк, Фондом Burroughs Wellcome, Немецким исследовательским фондом, Стэнфордским научно-исследовательским институтом здоровья матери и ребенка, Фондом исследований недоношенных детей, Исследовательским центром недоношенных детей March of Dimes в Стэнфордском университете, в качестве пилотного проекта. грант Фонда Билла и Мелинды Гейтс и Центра иммунологии систем человека, Чарльз Б.и Исследовательский фонд Энн Л. Джонсон, Исследовательский фонд Кристофера Хесса, Исследовательский фонд Фонда Провиденс, Исследовательский фонд Фонда Робертса, Фонд Чарльза и Мэри Робертсон, Национальные институты здравоохранения (гранты R01AG058417, R01HL13984401, R21DE02772801, R61NS114926, R01HL13984403, 2RM1HG00773506, R35GM138353 и R35GM137936), Американской кардиологической ассоциации, Стэнфордского института здоровья матери и ребенка, стипендиата факультета Хармона, премии факультета H&H Evergreen и Стэнфордского центра метаболического здоровья.
Ведение беременности на сроке 41 полной недели и после нее у женщин из группы низкого риска: вторичный анализ двух многострановых исследований ВОЗ по здоровью матерей и новорожденных | Репродуктивное здоровье
Дизайн и условия исследования
Это исследование представляет собой вторичный анализ двух баз данных ВОЗ: Глобального исследования ВОЗ (WHOGS) по материнскому и перинатальному здоровью [17], проведенного в Африке, Азии и Латинской Америке, а также в многострановых странах ВОЗ. Исследование (WHOMCS) по здоровью матерей и новорожденных, проведенное в Африке, Азии, Латинской Америке и на Ближнем Востоке [18].WHOGS был проведен с целью изучения связи между КС и материнскими и перинатальными исходами у 286 565 рожениц в 373 учреждениях в 24 странах в 2004–2008 гг. Основываясь на существующей сети WHOGS, WHOMCS нацелен на оценку тяжелой материнской и перинатальной заболеваемости с использованием критериев риска материнской опасности у 314 623 женщин в 359 учреждениях в 29 странах в течение 2010–2011 гг. Все страны-участницы, кроме Японии и Катара, относились к категории с низким и средним уровнем дохода (согласно классификации Всемирного банка) [19].
Подробная информация о методах исследования была опубликована в другом месте [17,18,19,20]. Вкратце, это были многоцентровые перекрестные исследования на базе медицинских учреждений, в которых использовался метод стратифицированной многоступенчатой кластерной выборки для отбора выборки из стран, провинций и медицинских учреждений. Для WHOGS четырнадцать субрегионов из шести регионов ВОЗ были определены в качестве основы выборки. Из каждого субрегиона случайным образом были выбраны четыре страны (вероятность пропорциональна размеру населения). Из каждой страны случайным образом были выбраны две провинции помимо столицы.Из каждой провинции было случайным образом выбрано семь медицинских учреждений из числа медицинских учреждений, в которых рождается более 1000 человек в год и которые могут проводить КС. В WHOMCS были приглашены все страны WHOGS, однако только 22 страны смогли принять участие. Две страны (Куба и Алжир) не смогли принять участие. В остальных 22 странах 32 учреждения с очень плохим набором персонала, проблемами с качеством данных или неспособными участвовать не были включены в WHOMCS.Семь новых стран (Афганистан, Пакистан, оккупированные палестинские территории, Монголия, Иордания, Катар и Ливан) были добавлены для улучшения глобального представительства, в результате чего общее количество стран в WHOMCS составило 29.
Данные в обоих исследованиях были собраны с использованием индивидуальных и институциональных форм регистрации случаев. Данные собирались с момента первого обращения женщин в родильное учреждение до смерти, выписки или седьмого дня послеродового периода (в зависимости от того, что произошло раньше). Неблагоприятные исходы беременности, наступившие после выписки, во время направления или после седьмого дня послеродового периода, не регистрировались.Период сбора данных составлял два месяца в медицинских учреждениях с не менее 6000 родов в год и три месяца в медицинских учреждениях с менее чем 6000 родов в год. Социально-демографические характеристики, акушерский анамнез, способ родоразрешения, характеристики родов, а также материнские и перинатальные исходы были собраны для всех женщин с использованием предварительно протестированных форм истории болезни обученными сборщиками данных. Данные медицинских учреждений об имеющихся акушерских услугах и услугах для новорожденных также регистрировались в предварительно протестированных институциональных формах после консультации с заведующим отделением акушерства.Для ввода данных в обе базы данных использовались веб-системы управления данными. Внутренняя непротиворечивость данных подвергалась случайной перекрестной проверке, сравнивая собранные данные и медицинские записи. Техническое содержание обоих протоколов было изучено группами специалистов Специальной программы исследований, разработок и подготовки научных кадров в области репродукции человека ПРООН / ЮНФПА / ЮНИСЕФ / ВОЗ / Всемирного банка. Группа специалистов по эпидемиологическим исследованиям рассмотрела и одобрила протокол исследования WHOGS с точки зрения технического содержания; Комиссия по анализу исследовательского проекта (название группы было изменено в 2010 г.) рассмотрела и одобрила техническое содержание WHOMCS.
WHOGS и WHOMCS рассматривали разные вопросы первичного исследования, но в обоих исследованиях использовался общий список основных переменных, которые позволили провести этот вторичный анализ. Некоторые страны и учреждения не участвовали в обоих исследованиях; поэтому мы ограничили наш анализ объектами и странами, предоставившими данные в обе базы данных. В соответствии с этим ограничением Куба и Алжир из WHOGS, а также Афганистан, Ливан, Монголия, оккупированная палестинская территория, Пакистан, Катар и Иордания были исключены из WHOMCS.Ангола была исключена из этого анализа из-за опасений относительно низкого качества данных о сроке беременности (критическая переменная для этого анализа). Всего в этом анализе участвовала 21 страна. Из этих 21 страны 26 учреждений из WHOGS и 6 учреждений из WHOMCS не были включены в оба исследования, следовательно, исключены из этого анализа. Кроме того, учреждения с недостоверной информацией о распределении гестационного возраста (т. Е. Учреждения, в которых гестационный возраст отсутствует более чем на 5%, более 70% всех родов произошли на определенной неделе или где более 30% или менее 1% из всех родов были преждевременными) и менее 100 родов были исключены.Подробная информация об исключении женщин, медицинских учреждений и стран представлена на рис. 1. Текущий анализ основан на аналитическом подходе, при котором три различные процедуры ведения беременностей с низким риском на 41 полной неделе были оценены в одинаковых условиях в 292 учреждениях в 21 стране.
Рис. 1
Вид параллельного графика осыпи и моделирования осыпи для определения количества факторов, которые необходимо сохранить
Исследуемая популяция
На индивидуальном уровне женщины с GA <41 недели или с отсутствующими данными были исключены.В общей сложности 18 331 женщина из 233 учреждений WHOGS и 18 312 женщин из 235 учреждений WHOMCS были идентифицированы как длительные беременности (женщины с GA ≥ 41 полной недели беременности). Из этой когорты беременных женщин, которые имели два или более предыдущих КС, патологическое предлежание плода, осложнения беременности (преэклампсия, эклампсия), связанные системные заболевания (болезни сердца, болезни легких, заболевания почек, ВИЧ / СПИД, малярия / лихорадка денге, тяжелая анемия (Hb <7 г / л) и хроническая гипертензия), а также женщин, родивших многоплодных детей, детей с врожденными пороками развития или мацерированных мертворожденных исключали.Мы исключили мацерированные мертворождения, потому что они произошли раньше и не были следствием ИОЛ. Подробности показаны на рис. 1.
В обоих опросах мы классифицировали женщин, используя последовательные определения. Подходящие женщины были разделены на три группы на основе ведения на 41-й полной неделе беременности и позже. Женщины, которые родили своих детей после ИОЛ на 41 полной неделе, рассматривались как группа ИОЛ. Женщины из группы ИОЛ могли рожать вагинально или с помощью КС, в зависимости от того, была ли индукция успешной или нет.Женщины, родившие с помощью ECS в течение 41 полной недели в WHOGS, и женщины, родившие с помощью предродовой CS в течение 41 полной недели в WHOMCS, считались группой ECS. Женщины, у которых роды начались самопроизвольно на 41 полной неделе, и все женщины, родившие более 41 полной недели (независимо от окончательного способа родов), считались группой EM. В этом исследовании вагинальные роды включали как нормальные, так и инструментальные роды.
Исходы беременности и другие переменные
Мы разделили исходы беременности на материнские и перинатальные исходы.Для неблагоприятных исходов у матери мы оценивали послеродовое кровотечение (ПРК), разрыв матки, госпитализацию матери, продолжительность послеродового пребывания матери> 7 дней и тяжелый исход для матери. Частота КС также сравнивалась между группами ИОЛ и ЭМ. Послеродовое кровотечение, разрыв матки и тяжелый материнский исход определялись разными критериями для двух баз данных (поскольку были доступны несколько разные переменные по материнским исходам). Мы представили эти критерии для каждой базы данных в таблице 1.
Таблица 1 Критерии, используемые для определения материнских исходов в базах данных WHOGS и WHOMCS
Перинатальные неблагоприятные исходы включали мертворождение, раннюю неонатальную смерть, перинатальную смерть, оценку по шкале Апгар менее 7 через 5 минут и госпитализацию в отделение интенсивной терапии новорожденных (NICU).
Потенциальные вмешивающиеся факторы учитывались как на индивидуальном, так и на уровне учреждения. На индивидуальном уровне они включали возраст матери, образование, семейное положение, равенство, предыдущий CS и вес при рождении. На уровне учреждения доступность услуг по охране здоровья матери была разделена на разные уровни, получившие название индекса вместимости учреждения (FCI). Оценка FCI была рассчитана с использованием базовых и основных услуг, доступных в этом учреждении, и несколько различается между WHOGS [21] и WHOMCS (из-за различий в институциональной форме, используемой в опросах) [22].Для согласованности в нашем анализе мы использовали оценку FCI, рассчитанную на основе WHOMCS. Он варьировался от 12 для учреждения обслуживания с наименьшими ресурсами до 57 для объекта обслуживания с наибольшим ресурсом. Показатель FCI использовался как непрерывная переменная и корректировался как ковариата уровня учреждения.
Статистический анализ
Мы использовали частоту для описания материнских и неонатальных характеристик трех подгрупп населения для анализа в обоих исследованиях. Сравнение материнских и неонатальных характеристик среди различных групп лечения проводилось с использованием критерия хи-квадрат.Модель многоуровневой логистической регрессии использовалась для оценки ассоциаций различных групп ведения с каждым исходом беременности, скорректированной с учетом потенциальных мешающих факторов и иерархического дизайна обследования, с использованием двух уровней (индивидуальный и уровень учреждения) для отдельного анализа WHOGS и WHOMCS. Для объединенной базы данных в качестве дополнительного уровня использовался источник данных (WHOGS и WHOMCS). Риски неблагоприятных исходов для матери и новорожденного, связанные с каждой группой лечения, оценивались отдельно для WHOGS, WHOMCS и объединенной базы данных для выявления любой последовательности ассоциаций.Результаты были представлены грубыми и скорректированными отношениями шансов (грубые OR и AOR) с соответствующими 95% доверительными интервалами (95% CI). Группа ИОЛ использовалась в качестве контрольной группы, потому что это процедура, рекомендованная ВОЗ [1]. Статистический анализ проводился с использованием пакета lme4 [23] в программе R [24].
Длительная беременность — обзор
Клинические признаки.
Эрготизм обычно возникает спорадически после подострого или хронического воздействия эргопептиновых алкалоидов.В зависимости от уровня воздействия и вовлеченных видов, эрготизм может быть связан с низкой или относительно высокой заболеваемостью. 3,9,18 Эрготизм встречается у многих из тех же видов, что и токсикоз овсяницы, и традиционно эрготизм подразделяется на гангренозную, гипертермическую, репродуктивную и нервную формы, из которых первые три также связаны с токсикозом овсяницы. 1–3 Гангренозный или кожный эрготизм, идентичный овсянице, и гипертермия, напоминающая летний спад, являются преобладающими клиническими проявлениями эрготизма у крупного рогатого скота. 1–3,9,17,20 Как и при токсикозе овсяницы, у крупного рогатого скота, подвергшегося воздействию эргопептиновых алкалоидов, также может наблюдаться снижение лактации и недостаточная плодовитость, но роль этих соединений в абортах у жвачных остается спорной. 1,4,8,19,20 Из-за различий в поведении при выпасе и, следовательно, сниженного воздействия, клинические признаки эрготизма у овец были умеренными по сравнению с таковыми у крупного рогатого скота. У пораженных овец наблюдается некроз кончика языка, повышенное слюноотделение, тошнота, диарея, хромота и сниженная частота окота. 1,3,22 Производство молока также снижается у овец, подвергшихся воздействию алкалоидов спорыньи в C. purpurea sclerotia. 8 «Некроз жира», который обычно связан с несколькими годами воздействия овсяницы, инфицированной эндофитами, у жвачных животных, как правило, не связан с эрготизмом.
Агалактия, длительная беременность, дистоция, аборт, задержка плаценты, неонатальная смертность и недостаточная фертильность обычно связаны с эрготизмом, а также с токсикозом овсяницы у лошадей. 1,7,18,23 Однако, в отличие от овсяницы, инфицированной эндофитами, в которой концентрации эрговалина колеблются от 0,2 до 0,6 мг / кг (ppm), сильно эрготизированные травы или злаки могут содержать гораздо более высокие концентрации алкалоидов эргопептина (до 10 000 мг / кг, или 1%), что может вызвать гангренозную спорынь у лошадей или даже смерть крупного рогатого скота и лошадей. *
Хотя конкретно в литературе не сообщается, ламинит, непереносимость тепла и другие клинические аномалии у лошадей, которые были связаны с токсикозом овсяницы, логически кажутся возможными при достаточной продолжительности и уровне воздействия алкалоидов эргопептина на тела спорыньи.
Поскольку злаки могут быть инфицированы C. purpurea , гангренозная, гипертермическая и репродуктивная формы эрготизма также могут возникать у видов, редко подвергающихся заражению эндофитами овсяницы и, следовательно, обычно не восприимчивых к токсикозу овсяницы, включая людей. . Отказ от корма, снижение прибавки в весе, агалактия, сокращение срока беременности, неонатальная смертность, аборты и даже некоторые гангренозные поражения наблюдались у свиней, подвергшихся воздействию сильно эргенированных злаков. †
Сообщается, что у домашней птицы гангрена гребешка, а также плохой рост и оперение, а также некроз клювов, пальцев ног и ногтей на ногах связаны с поражением грибковых склероций. 2 Кролики чрезвычайно чувствительны к гипертермии, связанной с алкалоидами спорыньи. 1 С другой стороны, крысы и мыши, по-видимому, более чувствительны к эмбриоцидным и абортивным эффектам алкалоидов спорыньи, чем другие виды животных. 1,2,8,19 Точно так же собаки, которые, как грызуны, зависят от пролактина для поддержания желтого тела, могут быть прерваны терапевтическим или, возможно, случайным воздействием алкалоидов спорыньи. 13 Восприимчивость людей к гангренозному эрготизму хорошо задокументирована и может быть связана с ненормальными кожными ощущениями, а также с сухой гангреной дистальных отделов конечностей. 1–3
Судорожная или нервная форма эрготизма ранее сообщалась как более распространенная, чем другие формы эрготизма, у хищников, лошадей и овец. 8 Однако существование судорожной болезни, вызываемой C. purpurea , в настоящее время считается сомнительным. 1,2,6 «Судорожный» или «нервный» эрготизм можно спутать с токсикозами, связанными с треморгенами, в том числе вызываемыми Claviceps paspali . В качестве альтернативы, аномалии нервной системы, такие как атаксия и спутанность сознания, на самом деле могут быть вызваны приемом алкалоидов спорыньи, связанных с диэтиламидом лизергиновой кислоты (ЛСД), и могут не быть связаны с треморгенным заболеванием. 1–3
5 преимуществ доношенной беременности — Сан-Диего — Sharp Health News
Февраль22, 2019
Хотя последние недели беременности могут быть самыми сложными и неудобными из 40-недельного путешествия, они являются одними из самых полезных для развития ребенка.
Согласно исследованию Ассоциации женского здоровья, акушерских и неонатальных медсестер, полные 40 недель беременности обеспечивают много преимуществ для мамы и ребенка до, во время и после родов.
«Мы настоятельно рекомендуем женщинам со здоровой беременностью подождать, пока роды начнутся и начнутся прогрессировать сами по себе, а не планировать индукцию», — объясняет д-р.Карен Кобаяши, заведующая отделением акушерства и медицинской помощи для женщин и младенцев Медицинского центра Шарп Чула Виста.
5 преимуществ доношенной 40-недельной беременности для мамы и ребенка
- Лучшее развитие мозга и легких ребенка.
Младенцы, родившиеся до 37 недель беременности, подвержены более высокому риску проблем с дыханием, а также низкого уровня сахара в крови и желтухи. - Снижение риска кровотечения для мамы.
Стимуляция родов увеличивает риск неправильного сокращения матки после родов, что может привести к большей кровопотере. - Более короткое время восстановления.
Ожидание открытия шейки матки естественным образом снижает риск инфекции или нежелательной реакции на лекарства, что может замедлить время выздоровления. - Меньший риск кесарева сечения.
Хотя стимулирование родов очень часто приводит к успешным вагинальным родам, если роды не прогрессируют в достаточной степени, для защиты здоровья ребенка может потребоваться кесарево сечение. - Больше шансов на успех грудного вскармливания.
Доношенные дети более бдительны и готовы к грудному вскармливанию.
«Когда мы ждем начала родов до достижения 40 недель беременности, мы улучшаем результаты как для мамы, так и для ребенка», — говорит доктор Кобаяши. «Мы рекомендуем полные 40 недель беременности, чтобы ребенок рос и развивался, и он или она сообщит вам, когда они будут готовы появиться и встретиться с вами».
Для средств массовой информации: Чтобы поговорить с доктором Кобаяши о преимуществах доношенной беременности для предстоящей истории, свяжитесь с Эрикой Карлсон, старшим специалистом по связям с общественностью компании [email protected].
Узнайте больше об уходе за беременными и родами в Sharp.
Какой оптимальный срок беременности для родов?
Американский колледж акушеров и гинекологов. Ведение перенесенной беременности: Технический бюллетень ACOG № 55. Obstet Gynecol 2004; 103 : 639–645.
Ханна М.Э., Ханна В.Дж., Хеллманн Дж., Хьюсон С., Милнер Р., Уиллан А. Индукция родов в сравнении с серийным антенатальным наблюдением при перенесенной беременности. N Engl J Med 1992; 326 : 1587–1592.
CAS
Статья
Google ученый
Sanchez-Ramos L, Olivier F, Delke I, Kaunitz AM. Индукция родов по сравнению с выжидательной тактикой при послеродовой беременности: систематический обзор с метаанализом. Obstet Gynecol 2003; 101 : 1312–1318.
PubMed
Google ученый
Хильдер Л., Костелое К., Тилаганатан Б.Длительная беременность: оценка рисков внутриутробной и младенческой смертности. Br J Obstet Gynaecol 1998; 105 : 169–173.
CAS
Статья
Google ученый
Caughey AB, Musci TJ. Осложнения доношенных беременностей сроком более 37 недель. Obstet Gynecol 2004; 103 : 57–62.
Артикул
Google ученый
Caughey AB, Вашингтон AE, Ларос РК.Неонатальные осложнения доношенных беременностей: частота нарастает непрерывно, а не порогово. Am J Obstet Gynecol 2005; 192 : 185–190.
Артикул
Google ученый
Минкофф Х., Червенак ФА. Плановое первичное кесарево сечение. N Engl J Med 2003; 348 : 946–950.
Артикул
Google ученый
Getahun D, Oyelese Y, Salihu HM, Ananth CV.Предыдущее кесарево сечение и риски предлежания и отслойки плаценты. Obstet Gynecol 2006; 107 : 771–778.
Артикул
Google ученый
Smith GC, Pell JP, Dobbie R. Кесарево сечение и риск необъяснимого мертворождения при последующей беременности. Lancet 2003; 362 : 1779–1784.
Артикул
Google ученый
Николсон Дж. М., Келлар Л.С., Келлар Г.М.Влияние взаимодействия между увеличением гестационного возраста и акушерским риском на исходы родов: данные о различных оптимальных сроках родов. J Peri 2006 (в печати).
Vahratian A, Zhang J, Troendle JF, Sciscione AC, Hoffman MK. Прогрессирование родов и риск кесарева сечения у выборно индуцированных первородящих. Obstet Gynecol 2005; 105 : 698–704.
Артикул
Google ученый
Люти Д.А., Мальмгрен Дж.А., Зингхейм, RW.Кесарево сечение после индукции у нерожавших женщин: эффект врача. Am J Obstet Gynecol 2004; 191 : 1511–1515.
Артикул
Google ученый
Кьос С.Л., Генри О.А., Монторо М., Бьюкенен Т.А., Местман Дж. Х. Инсулино-требующий диабет во время беременности: рандомизированное исследование активного индукции родов и выжидательной тактики. Am J Obstet Gynecol 1993; 169 : 611–615.
CAS
Статья
Google ученый
Gonen O, Rosen DJ, Dolfin Z, Tepper R, Markov S, Fejgin MD. Индукция родов по сравнению с выжидательной тактикой при макросомии: рандомизированное исследование. Obstet Gynecol 1997; 89 : 913–917.
CAS
Статья
Google ученый
Caughey AB, Николсон JM, Cheng YW, Lyell DJ, Вашингтон AE.Индукция родов и кесарево сечение по сроку беременности. Am J Obstet Gynecol 2005; 193 : S39.
Артикул
Google ученый
Николсон Дж. М., Келлар Л.С., Кронхольм П.Ф., Маконес, Джорджия. Активное управление риском доношенной беременности среди городского населения: связь между более высокой частотой индукции родов и более низкой частотой кесарева сечения. Am J Obstet Gynecol 2004; 191 : 1516–1528.
Артикул
Google ученый
Bost BW. Кесарево сечение по запросу: сколько это будет стоить? Am J Obstet Gynecol 2003; 188 : 1418–1421.
Артикул
Google ученый
Продолжительность беременности у человека варьируется на пять недель, говорится в исследовании
Согласно новому исследованию, опубликованному в среду, продолжительность беременности у человека может варьироваться до пяти недель, при этом средняя продолжительность беременности у испытуемых составляет 38 недель.
Исследование, опубликованное в онлайн-издании журнала Human Reproduction , показало, что продолжительность естественной беременности, при которой была известна дата зачатия, варьировалась на 37 дней. Среднее время от зачатия до рождения составляло 268 дней, или 38 недель и два дня.
Исследователи пишут, что их выводы могут изменить то, как врачи назначают сроки родов будущим мамам.
Традиционно беременным женщинам назначается срок родов через 280 дней после начала их последней менструации, пишут исследователи во введении к своему исследованию.Только около 4 процентов женщин рожают в течение 280 дней, и только 70 процентов рожают в течение 10 дней после предполагаемой даты родов.
Обычно считается, что вариабельность сроков беременности связана с ошибками при оценке срока беременности, в основном потому, что методы определения даты зачатия неточны. Авторы также отмечают «еще один источник вариабельности — и, возможно, наименее понятный — это нормальные вариации темпа созревания плода и сроков естественных родов.Возможность естественной изменчивости правдоподобна, но мало обсуждается в литературе ».
Исследователи отмечают, что естественная изменчивость продолжительности беременности может быть исследована только при наличии точных показателей зачатия.
В отличие от предыдущих исследований, которые оценивали даты зачатия в соответствии с последними менструальными периодами субъектов или с помощью ультразвука, это исследование более точно определяло зачатие с помощью гормональных измерений в образцах мочи, взятых на протяжении цикла овуляции.Поскольку считается, что естественное зачатие происходит в течение 24 часов после овуляции, моча была проанализирована на предмет быстрого падения соотношения эстрогена и прогестерона, знаменующего начало овуляции. Дата имплантации была определена, когда был обнаружен всплеск гормона ХГЧ.
Затем исследователи смогли рассчитать гестационный период 125 живорождений. Их результаты исключали шесть преждевременных родов и учитывали такие факторы, как индукция родов или кесарево сечение, которые, как правило, сокращают гестационный период.
Они обнаружили, что гестационный период 125 родов составлял от 247 до 284 дней.
Исследователи обнаружили, что гестационный период был дольше для эмбрионов, имплантированных дольше, у матерей более старшего возраста, когда у матерей были более длительные беременности при других родах, а также у матерей, которые сами были тяжелее при рождении.
Каждый год возраста и каждые 100 г увеличения собственного веса матери при рождении прибавляли ее беременность примерно на один день.
Однако исследователи отмечают, что они не обнаружили связи между продолжительностью беременности и факторами, которые, как показали другие исследования, влияют на нее, такими как индекс массы тела матери, потребление алкоголя или пол ребенка.
«Различная продолжительность беременности человека ограничивает возможность предсказать дату родов», — пишут они.
По их словам, вместо традиционных 280 дней с момента последней менструации врачи могли бы подумать о назначении диапазона сроков родов или описать дату родов как медианную.
.