Содержание
Размеры одежды для беременных — полезная информация для беременных и мам от Ymammy
Жизнь женщины стремительно меняет свой привычный ход после новости о том, что в семье будет пополнение. Особенно теряются будущие мамочки, для которых это первая беременность. Появляется много важных дел, которые не требуют отлагательств: покупка мебели в детскую комнату, коляски, пеленок, посещение врачей, а иногда специальных курсов, а так же многое др.
Из-за такой активности зачастую мамы забывают о своем гардеробе, а вспоминают о нем только когда любимые джинсы и платья уже не подходят по размеру. Приходится покупать вещи на несколько размеров больше, чего делать не рекомендуется. Специальная одежда для беременных предусматривает любые изменения фигуры женщины, как на весь период вынашивания малыша, так и во время кормления.
Более того, материалы, из которых шьется одежда для беременных, безопасны и для мамы, и для ребенка. На фабрике нашей компании создаются лицензированные модели, а ведущие специалисты заботятся о вашем комфорте, где бы вы ни находились.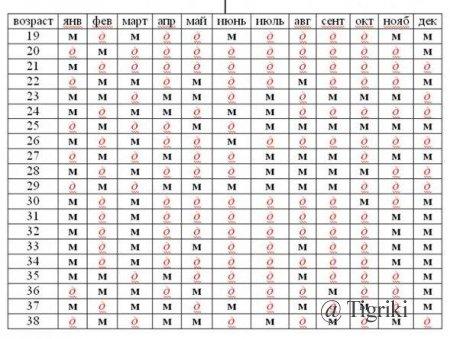
Таблица размеров одежды для беременных и кормящих
Купить товары на нашем сайте очень легко. Трудности могут возникнуть у неопытных мамочек, которые пока не знают, как определить размер. Одежда для беременных, размеры которой вы можете увидеть в каталоге, шьется в соответствии с признанными стандартами. Мы понимаем, что мамочка с быстро растущим животиком может быть ограничена в передвижении, особенно на последнем триместре, поэтому мы создали для вас удобную и понятную размерную сетку, поэтому у вас не возникнет сложностей с заказом.
| Обхват груди, см | Обхват бедер, см | Размер |
|---|---|---|
| 82-85 | 90-93 | 42 |
| 86-89 | 94-97 | 44 |
| 90-93 | 98-101 | 46 |
| 94-97 | 102-105 | 48 |
| 98-102 | 106-109 | 50 |
| 103-107 | 110-113 | 52 |
| 107-110 | 114-117 | 54 |
Советы по выбору одежды для беременных и кормящих
Прежде чем сделать заказ в нашем интернет-магазине, внимательно изучите таблицу размеров.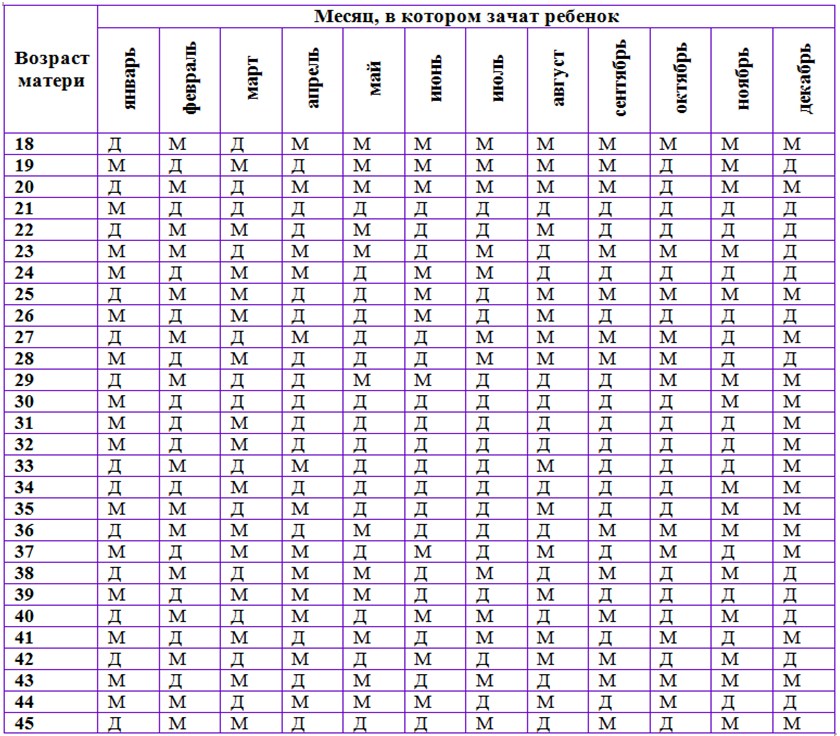 В своей размерной сетке мы опираемся на стандартные объемы груди, живота, талии и бедер. В любом случае, при покупке одежды для беременных, советы по выбору размеров вам не помешают, т.к. параметры вашей фигуры будут увеличиваться вместе с растущим малышом.
В своей размерной сетке мы опираемся на стандартные объемы груди, живота, талии и бедер. В любом случае, при покупке одежды для беременных, советы по выбору размеров вам не помешают, т.к. параметры вашей фигуры будут увеличиваться вместе с растущим малышом.
Главное, что нужно помнить при выборе вещей в нашем интернет-магазине:
- Подбирая вещи на период беременности и выкармливания, нельзя забывать о тканях, из которых они сделаны, именно поэтому в составе наших материалов качественные вещества, которые позволяют коже дышать;
- Лучше всего брать одежду на размер больше, чем вы измерили, таким образом вы сможете избежать дискомфорта и перетягиваний в области животика, груди и бедер на последнем триместре;
- Будьте внимательны к своему здоровью, а так же к безопасности малыша, покупайте модели, соответствующие времени года и погоде, таким образом вы будете защищены от сквозняков, холода и осадков;
- Не бойтесь быть красивой, выбирайте вещи на любой вкус, потому что именно в период беременности так важно поддерживать хорошее настроение, а помогут вам в этом яркие и удобные вещи от нашей компании.

Если вы не знаете, как определить размер одежды для беременных, или размер вещей для кормящих мам, то свяжитесь с нами по телефону, который находится в шапке сайта и наши опытные специалисты проконсультируют вас по всем вопросам.
Изменение функции щитовидной железы во время беременности
Ушакова О.В., Позднякова Д.В., Волохова А.М., Покрыщенко Н.Н., Черемисина Л.В.
Муниципальное бюджетное учреждение здравоохранения «Клинико-диагностический центр» управления здравоохранения администрации г. Хабаровска
Резюме: Цель исследования – оценить частоту распространенности изменений функции щитовидной железы у беременных женщин.
Исследование показало, что в первом триместре только у 45,6% случаев во время беременности функция отмечается нормальное функционирование щитовидной железы.
В 39,6% случаев отмечалось повышение функции щитовидной железы. Средний показатель уровня ТТГ у женщин во второй группе составил 0,08±0,01 мкМЕ/мл, свободного Т4 – 29,2±0,8 пмоль/л.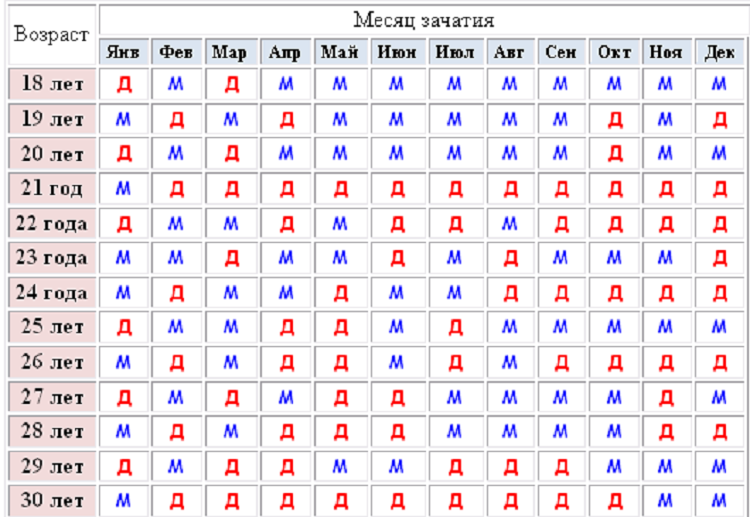 С учетом отсутствия клиники тиреотоксикоза, данное состояние было расценено как преходящий гестационный тиреотоксикоз, обусловленный продукцией хорионического гонадотропина плацентой, поэтому лечение тиреостатикими не проводилось. Во втором триместре показатели уровня гормонов щитовидной железы у женщин данной группы восстанавливались до нормальных значений.
С учетом отсутствия клиники тиреотоксикоза, данное состояние было расценено как преходящий гестационный тиреотоксикоз, обусловленный продукцией хорионического гонадотропина плацентой, поэтому лечение тиреостатикими не проводилось. Во втором триместре показатели уровня гормонов щитовидной железы у женщин данной группы восстанавливались до нормальных значений.
В 12% случаев у женщин встречается субклинический гипотиреоз.
Ключевые слова: беременность, гестационный тиреотоксикоз, субклинический гипотиреоз.
Summary: A research objective – to estimate frequency of prevalence of changes of function of a thyroid gland at pregnant women.
Research showed that in the first trimester only at 45,6% of cases during pregnancy function is noted normal functioning of a thyroid gland.
In 39,6 % of cases increase of function of a thyroid gland was noted. The average value of level of TTG at women in the second group made 0,08±0,01 mkME/ml, free Т4 – 29,2±0,8 pmol/l the accounting of absence of clinic тиреотоксикоза, this condition was regarded as passing gestational тиреотоксикоз, caused by production of a horionichesky gonadotrophin by a placenta therefore treatment by the tireostatiky wasn’t carried out.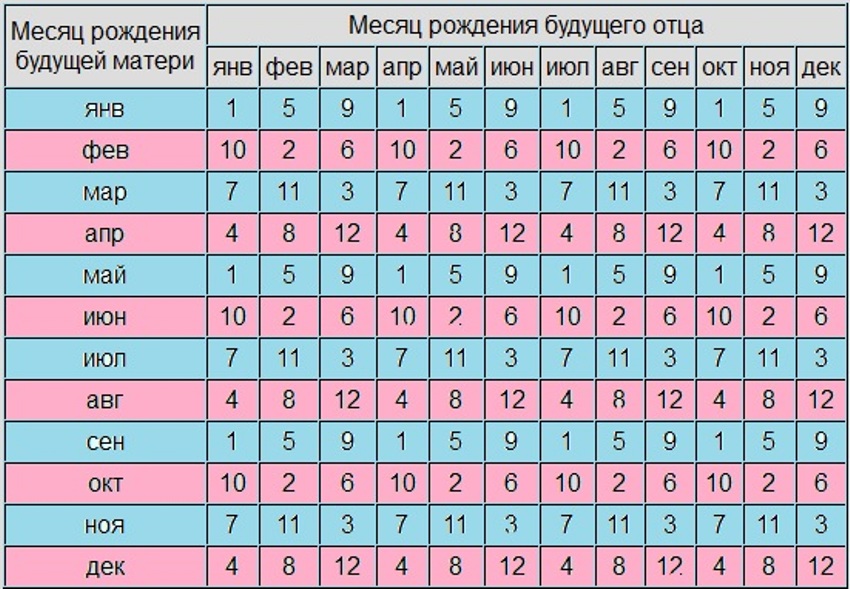 In the second trimester indicators of level of hormones of a thyroid gland at women of this group were restored to normal values.
In the second trimester indicators of level of hormones of a thyroid gland at women of this group were restored to normal values.
In 12 % of cases at women the subclinical hypothyroidism meets.
Keywords: pregnancy, gestational hyperthyroidism, subclinical hypothyroidism.
Введение:
В условиях ухудшения показателей соматического и репродуктивного здоровья женщин наиболее перспективными являются вопросы ранней диагностики, профилактики и коррекции состояний, ведущих к развитию угрозы невынашивания беременности, рождению здорового ребенка. От того насколько эффективно во время беременности щитовидная железа вырабатывает тиреоидные гормоны зависит течение беременности, физическое развитие ребенка, его интеллектуальный потенциал. Во время беременности уровень тиреоидных гормонов должен увеличиваться на 30-50%. В это время у женщин формируется временный эндокринный орган – плацента, секретирующая в организм женщины хорионический гонадотропин, плацентарный лактоген, эстриол, эстрадиол, прогестерон. Вырабатываемый в первом триместре беременности хорионический гонадотропин имеет структурную схожесть с тиреотропным гормоном (ТТГ), что позволяет стимулировать функцию щитовидной железы. От его влияние повышается уровень гормона Т4св. и снижается уровень ТТГ, вплоть до развития гестационного тиреотоксикоза с клиническими проявлениями. Следующим механизмом стимулирования функции щитовидной железы является увеличение образования тироксинсвязывающего глобулина (ТСГ) под действием под влиянием плацентарных эстрогенов, что приводит к повышению в крови уровня Т3 и общего Т4, в результате чего уровень Т4св. снижается, стимулируя выработку уровня ТТГ и дальнейшей стимуляции щитовидной железы.
Вырабатываемый в первом триместре беременности хорионический гонадотропин имеет структурную схожесть с тиреотропным гормоном (ТТГ), что позволяет стимулировать функцию щитовидной железы. От его влияние повышается уровень гормона Т4св. и снижается уровень ТТГ, вплоть до развития гестационного тиреотоксикоза с клиническими проявлениями. Следующим механизмом стимулирования функции щитовидной железы является увеличение образования тироксинсвязывающего глобулина (ТСГ) под действием под влиянием плацентарных эстрогенов, что приводит к повышению в крови уровня Т3 и общего Т4, в результате чего уровень Т4св. снижается, стимулируя выработку уровня ТТГ и дальнейшей стимуляции щитовидной железы.
Кроме этого, во время беременности в результате повышенной клубочковой фильтрации и почечного клиренса йода, трасплацентарного перехода йода к плоду в организме женщины развивается относительный дефицит йода, что также способствует стимулированию функции щитовидной железы.
Известно, что в первом триместре щитовидная железа плода только формируется, и его развитие будет осуществляться исключительно под действием тиреоидных гормонов матери.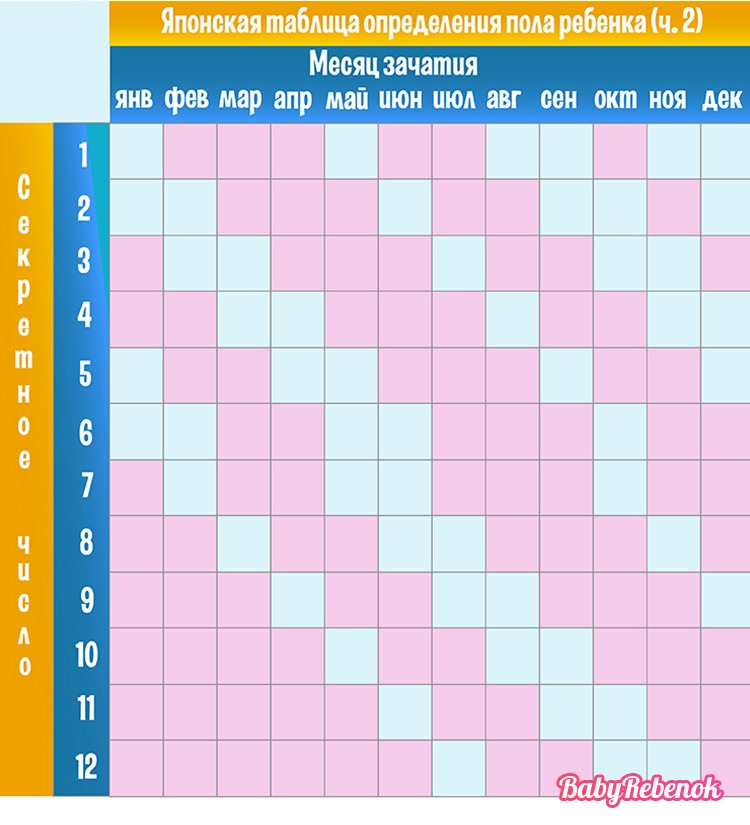 Наличие как манифестного, так и субклинического гипотиреоза у матери может иметь необратимые последствия для развития плода и функций его мозга.
Наличие как манифестного, так и субклинического гипотиреоза у матери может иметь необратимые последствия для развития плода и функций его мозга.
Цель исследования – оценить частоту распространенности изменений функции щитовидной железы у беременных женщин.
Материалы и методы: исследование содержания уровня гормонов щитовидной железы ТТГ и Т4св. проводилось у 414 беременных женщин в возрасте от 18 до 38 лет, вставших на учет в первом триместре, и у 98 беременных женщин, ставших на учет, во втором триместре. Обследование осуществлялось в клинико-диагностической лаборатории муниципального бюджетного учреждения здравоохранения «Клинико-диагностический центр» управления здравоохранения администрации г. Хабаровска.
Статистический анализ проводился при помощи пакета стандартных статистических программ: пакет Office 2000 и Statistica 6,0 для Windows.
Результаты и обсуждение
Функциональная активность щитовидной железы по данным литературы определяется по уровню ТТГ: эутиреоидное — ТТГ 0,4–4,0 мкМЕ/мл; гипертиреоидное — ТТГ менее 0,4 мкМЕ/мл; гипотиреоидное — ТТГ более 4,0 мкМЕ/мл. Для правильной интерпретации лабораторных показателей, отражающих деятельность щитовидной железы важно сочетанное определение уровня ТТГ и свободного Т4. Определение общего Т4 и Т3 неинформативно, так как во время беременности их уровни всегда повышены в 1,5 раза
Для правильной интерпретации лабораторных показателей, отражающих деятельность щитовидной железы важно сочетанное определение уровня ТТГ и свободного Т4. Определение общего Т4 и Т3 неинформативно, так как во время беременности их уровни всегда повышены в 1,5 раза
Проведенное исследование показало (таблица 1), что в 45,6% случаев от общего числа обследуемых беременных в первом триместре уровень ТТГ и свободного Т4 оставался в пределах нормы. В остальных случаях отмечалось отклонение уровня ТТГ и Т4св. как в сочетании, так по каждому виду гормонов от установленных норм (таблица 2). Так уровень ТТГ в первом триместре беременности был снижен в сочетании с повышенным уровнем свободного Т4 в 39,6% случаях от общего количества обследуемых женщин. У 12% беременных женщин от общего количества обследуемых отмечалось повышение уровня ТТГ выше нормы без изменения уровня свободного Т4, в 2,8% случаев имело место изолированного снижения уровня свободного Т4.
Таким образом, в зависимости от состояния функции щитовидной железы выделены три группы женщин: первая группа женщин в эутиреоидном состоянии, вторая группа – группа женщин, у которых функция щитовидной железы повышена, третья группа женщин с пониженной функцией щитовидной железы.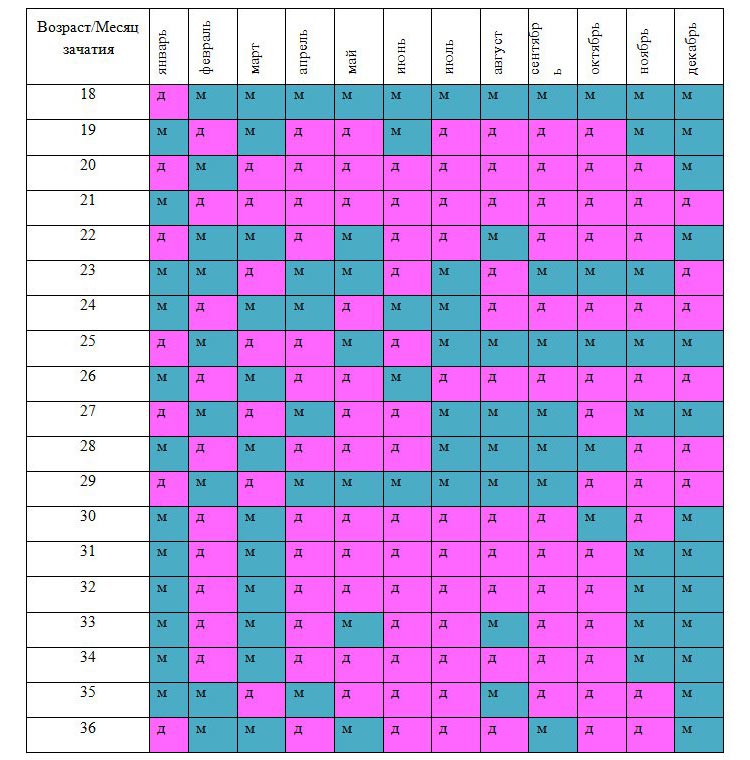
Средний показатель уровня ТТГ у женщин во второй группе составил 0,08±0,01 мкМЕ/мл, свободного Т4 – 29,2±0,8 пмоль/л. Данное состояние было расценено как преходящий гестационный тиреотоксикоз, обусловленный продукцией хорионического гонадотропина плацентой. При осмотре женщин, динамическом наблюдении за ними отмечено, что изменение функции щитовидной железы не проявлялось клиническими признаками тиреотоксикоза, не сопровождалось рвотой, уровень свободного Т4 в среднем превышал нормальный показатель в 1,2 раза, поэтому лечение тиреостатиками не назначалось.
При проведении повторного обследования во втором триместре отмечалось нормализация показателей, характеризующих функцию щитовидной железы. Средний показатель уровня ТТГ у женщин данной группы составил 0,4±0,08 мкМЕ/мл, свободного Т4 – 21±0,7 пмоль/л.
Средний показатель уровня ТТГ у женщин в третьей группе составил 5,1±0,09 мкМЕ/мл., уровень свободного Т4 — 18±0,04 пмоль/л. Данное состояние было расценено как субклинический гипотиреоз, в связи с чем женщинам назначена заместительная терапия левотироксином с поддержанием уровня ТТГ в первом триместре до 2,5 мкМЕ/мл, во втором до 3 мкМЕ/мл.
Среди женщин, вставших на учет по беременности во втором триместре (таблица 3) в 93,9% случаев от общего количества проведенных исследований уровень ТТГ и свободного Т4 находился в пределах нормальных показателей. Средний уровень ТТГ составил 1,2±0,04 мкМЕ/мл, свободного Т4 – 19,2±0,4 пмоль/л.
В 6,1% случаев отмечался повышенный уровень ТТГ при уровне свободного Т4, находящегося в пределах нормы. Средний показатель уровня ТТГ у женщин данной группы составил 4,9±0,08 мкМЕ/мл., уровень свободного Т4 – 16,7±0,07 пмоль/л. Данной группе женщин был назначен л-тироксин в дозе, позволяющей поддерживать рекомендованный уровень ТТГ в пределах 3 мкМЕ/мл.
В последующем у женщин, получающих заместительную терапию л-тироксином, отклонение в течение беременности, родов не отмечалось.
Для полноценной физиологической адаптации щитовидной железы в период беременности, в связи с развивающимся йоддефицитным состоянием с профилактической целью всем женщинам был назначен йодид калия в дозе 200-250 мкг в сутки.
Выводы:
- Беременность является провоцирующим фактором развития изменений функции щитовидной железы. В 39,6% случаев в первом триместре развивается преходящий гестационный тиреотоксикоз.
- Во втором триместре беременности у женщин, имеющих в первом триместре преходящий гестационный тиреотоксикоз, функция щитовидной железы нормализуется.
- Сочетание гипотиреоза и беременности наблюдается сравнительно редко. При обследовании беременных женщин по данным МБУЗ КДЦ гипотиреоз выявлен в 12% случаев среди беременных женщин.
Литература:
1. Дедов И.И. Мельниченко Г.А., Пронин В.С. и др. Клиника и диагностики эндокринных нарушений: Учебно-методическое пособие. — М., 2005.
2. Дедов И.И., Мельниченко Г.А., Андреева В.Н. и др. Рациональная фармакотерапия заболеваний эндокринной системы и нарушений обмена веществ: Руководство для практикующих врачей / Под общ. ред. И.И. Дедова, Г.А. Мельниченко. — М.: Литера, 2006.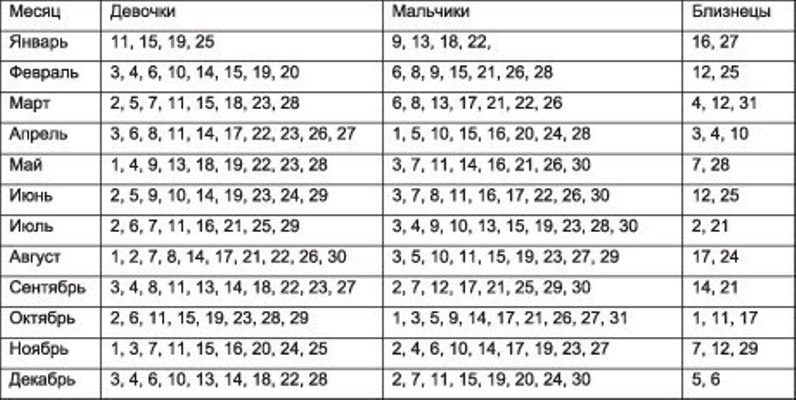
3. Свиридов Н.Ю. Вопросы терапии гипотиреоза//Русский медицинский журнал – 2012 — № 13 – с. 633 – 637.
4. Helen E.Turner, John A.H.Wass. Oxford Handbook of Endocrinology and Diabetes. Second Edition. Oxford, University Press — 2009 — P.1-83.
5. Nohr S.B., Laurberg P. Opposite variations in maternal and neonatal thyroid function induced by iodine supplementation during pregnancy // J. Clin. Endocrinol. Metab. — 2000 — Vol. 85 — P. 623 — 627.
Таблица 1
Значения уровня гормонов щитовидной железы у беременных женщин в первом триместре (n=414)
ТТГ ˂ 0,2 мкМЕ/мл | ТТГ 04-4 мкМЕ/мл | ТТГ ˃ 4 мкМЕ/мл | Т4 св. 10-23,2пмоль/л | Т4св. ˃23,2пмоль/л | Т4 св. ˂ 10 пмоль/л | ||||||
Абс. | % | Абс. | % | Абс. | % | Абс. | % | Абс. | % | Абс. | % |
164 | 39,6 | 189 | 45,6 | 49 | 12 | 189 | 45,6 | 164 | 39,6 | 12 | 2,8 |
Таблица 2
Структура изменений уровня гормонов щитовидной железы у беременных женщин, ставших на учет в первом триместре (n=414)
Показатели | Количество беременных женщин | |
Абс. | % | |
ТТГ 04-4 мкМЕ/мл+ Т4 св. 10-23,2пмоль/л | 189 | 45,6 |
ТТГ ˂ 0,2 мкМЕ/мл + Т4св. ˃23,2пмоль/л | 164 | 39,6 |
ТТГ ˃ 4 мкМЕ/мл+ Т4 св. 10-23,2пмоль/л | 49 | 12 |
Т4 св. ˂ 10 пмоль/л | 12 | 2,8 |
Таблица 3
Структура изменений уровня гормонов щитовидной железы у беременных женщин, ставших на учет во втором триместре (n=98)
Показатели | Количество беременных женщин | |
Абс. | % | |
ТТГ 04-4 мкМЕ/мл+ Т4 св. | 92 | 93,9 |
ТТГ ˃ 4 мкМЕ/мл+ Т4 св. 10-23,2пмоль/л | 6 | 6,1 |
Таблица размеров женской одежды для беременных женщин.
Для кого?
0 Комментариев
С наступлением беременности жизнь кардинально меняется. Сколько всего нужно успеть: и обставить детскую спальню, и выбрать гинеколога, и соблюдать специальные диеты, и, конечно же, обновить гардероб. Беременная женщина должна чувствовать себя максимально комфортно, и эта статья поможет Вам правильно выбрать размер одежды в период беременности.
В интернет-магазинах покупать одежду в период беременности не советуют: Вы не можете пощупать ткань, примерить одежду, а это очень важно. Оптимальный вариант — специализированный магазин, где специалисты подберут подходящую модель. Лучшее решение —пошив одежды в ателье, ведь там учтут особенности фигуры и Ваши пожелания.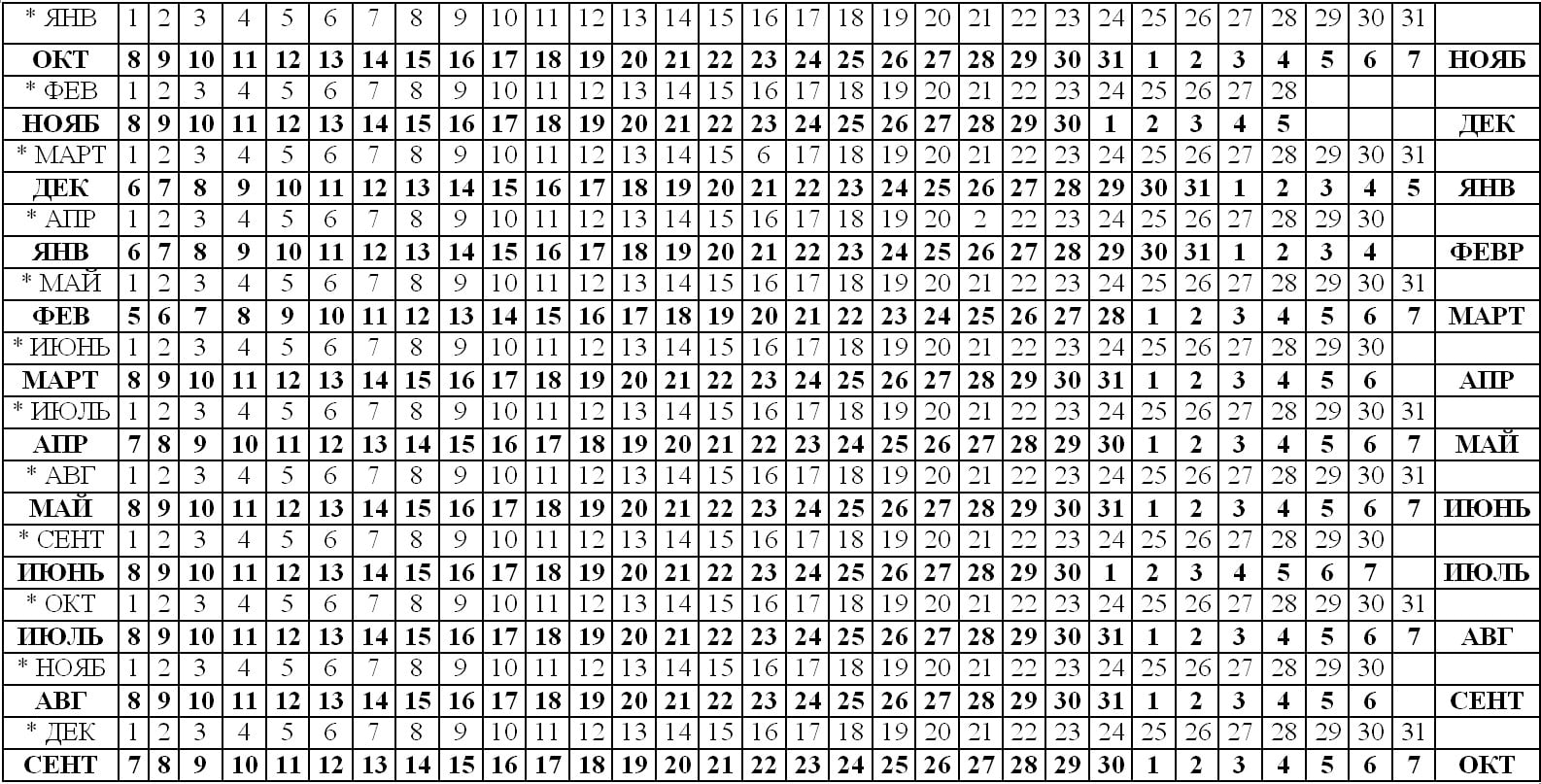
Как подобрать размер одежды для беременных?
Если вам не терпится сделать покупку в интернете, стоит обратить особое внимание на размеры одежды для беременных. Как правило, каждый отечественный производитель делает свою размерную сетку, опираясь на объемы бюста, талии и бедер. Некоторые учитывают окружность животика.
Зарубежные бренды имеют особые маркировки. Самые популярные страны-производители – Польша, Россия, Украина, и у каждого из них есть своя таблица размеров одежды для беременных.
Чтобы узнать, подходит ли Вам понравившаяся модель, измерьте свои параметры фигуры и сопоставьте с таблицей. На груди сантиметр должен лежать с припуском, так как она со временем увеличится. На животе тоже делайте припуск с учетом месяца беременности.
Выбираем удобную одежду для беременных правильно
- Когда девушка в положении, следует забыть об узких джинсах, ремешках, бюстгальтерах с Push-Up эффектом.
- Отдавайте предпочтение просторным кофточкам из легкой, приятной на ощупь, ткани.

- Если блузка декорирована завязочками, учитывайте рост живота. Всевозможные пряжки должны растягиваться и не облегать туго.
- Брюки выбирайте свободного кроя, так как часто у беременных отекают ноги. Предпочтение отдайте штанам на резинке, которые не передавливают низ живота.
- Бюстгальтер покупайте на размер больше, если вы на 4-6 месяце беременности.
- Полностью откажитесь от каблуков. Высокие шпильки навредят позвоночнику и стопам из-за неправильного распределения веса.
Таблица размеров женской одежды для беременных
| Размер до беременности | Размер во время беременности | Обхват бедер, см | Длина внутреннего шва, см | ||
| Рост до 165 см | Рост 165 — 175 см | Рост от 175 см | |||
| XS | XS | 94 | 76 | 81 | 96 |
| S | S | 96 | |||
| M | M | 99 — 101 | |||
| L | L | 104 — 108 | |||
| XL | XL | 112 — 115 | |||
| XXL | XXL | 130 | |||
Возможно, Вам будет интересно
Функциональное состояние щитовидной железы у беременных женщин в условиях легкого йодного дефицита | Фадеев
Москва, как и большая часть западных регионов Российской Федерации, относится к регионам легкого йодного дефицита с медианой йодурии 44-87 мкг/л и распространенностью зоба у детей школьного возраста 9,6-11,8% по разным округам мегаполиса [1]. Вопрос об организации массовой йодной профилактики путем всеобщего йодирования соли до настоящего времени остается открытым. Большинством исследователей было показано, что беременность в условиях даже легкого йодного дефицита сопровождается гиперстимуляцией щитовидной железы (ЩЖ), которая может стать причиной формирования зоба у беременной женщины, а развивающаяся в условиях дефицита йода относительная гестационная гипотироксинемия несет риск развития йоддефицитных заболеваний (ЙДЗ) у плода [5, 7]. Кроме того, было показано, что индивидуальная йодная профилактика может предотвратить развитие этих изменений [8]. В ряде работ не было получено столь однозначных выводов об этом [13]. Принимая во внимание эти данные, мы организовали исследование, целью которого явилось изучение функционального состояния и морфологии ЩЖ у беременных женщин, проживающих в условиях легкого йодного дефицита, и влияния на эти показатели индивидуальной йодной профилактики. Материалы и методы Пациенты. В исследование были включены 218 женщин на различных сроках беременности в соответствии со следующими критериями: отсутствие нарушений функции ЩЖ, отсутствие повышения уровня антител к тиреоидной пероксидазе (АТ- ТПО), отсутствие тяжелой соматической и акушерско-гинекологической патологии.
Вопрос об организации массовой йодной профилактики путем всеобщего йодирования соли до настоящего времени остается открытым. Большинством исследователей было показано, что беременность в условиях даже легкого йодного дефицита сопровождается гиперстимуляцией щитовидной железы (ЩЖ), которая может стать причиной формирования зоба у беременной женщины, а развивающаяся в условиях дефицита йода относительная гестационная гипотироксинемия несет риск развития йоддефицитных заболеваний (ЙДЗ) у плода [5, 7]. Кроме того, было показано, что индивидуальная йодная профилактика может предотвратить развитие этих изменений [8]. В ряде работ не было получено столь однозначных выводов об этом [13]. Принимая во внимание эти данные, мы организовали исследование, целью которого явилось изучение функционального состояния и морфологии ЩЖ у беременных женщин, проживающих в условиях легкого йодного дефицита, и влияния на эти показатели индивидуальной йодной профилактики. Материалы и методы Пациенты. В исследование были включены 218 женщин на различных сроках беременности в соответствии со следующими критериями: отсутствие нарушений функции ЩЖ, отсутствие повышения уровня антител к тиреоидной пероксидазе (АТ- ТПО), отсутствие тяжелой соматической и акушерско-гинекологической патологии. Среди них была выделена подгруппа женщин (п = 128), у которых исходно отсутствовала какая-либо патология ЩЖ: отсутствие увеличения ЩЖ (объем менее 18 мл), отсутствие клинически значимых (диаметром более 1 см) узловых образований ЩЖ по данным ультразвукового исследования (УЗИ). В свою очередь в последней группе была выделена подгруппа из 93 женщин, которые на протяжении большей части беременности получали индивидуальную йодную профилактику, подразумевающую прием 150-200 мкг йодида калия в виде отдельных препаратов (калия йодид 200) или в составе поливитаминных комплексов для беременных. Указанная подгруппа женщин была обозначена как «идеальная» контрольная, поскольку вошедшие в нее женщины наряду с тем, что исходно не имели никакой патологии ЩЖ, получали адекватное количество йода, что исключало развитие относительной гестационной гипотироксинемии, связанной с его дефицитом. Среди 218 включенных в исследование женщин у 90 определялись те или иные структурные изменения ЩЖ, выявленные при УЗИ: диффузный эутиреоидный зоб (ДЭЗ) — у 44 женщин, узловой эутиреоидный (УЭЗ) или многоузловой эутиреоидный (МЭЗ) зоб без общего увеличения объема ЩЖ — у 35, смешанный эутиреоидный зоб (СЭЗ; узловые образования в сочетании с увеличением объема ЩЖ более 18 мл) — у 11.
Среди них была выделена подгруппа женщин (п = 128), у которых исходно отсутствовала какая-либо патология ЩЖ: отсутствие увеличения ЩЖ (объем менее 18 мл), отсутствие клинически значимых (диаметром более 1 см) узловых образований ЩЖ по данным ультразвукового исследования (УЗИ). В свою очередь в последней группе была выделена подгруппа из 93 женщин, которые на протяжении большей части беременности получали индивидуальную йодную профилактику, подразумевающую прием 150-200 мкг йодида калия в виде отдельных препаратов (калия йодид 200) или в составе поливитаминных комплексов для беременных. Указанная подгруппа женщин была обозначена как «идеальная» контрольная, поскольку вошедшие в нее женщины наряду с тем, что исходно не имели никакой патологии ЩЖ, получали адекватное количество йода, что исключало развитие относительной гестационной гипотироксинемии, связанной с его дефицитом. Среди 218 включенных в исследование женщин у 90 определялись те или иные структурные изменения ЩЖ, выявленные при УЗИ: диффузный эутиреоидный зоб (ДЭЗ) — у 44 женщин, узловой эутиреоидный (УЭЗ) или многоузловой эутиреоидный (МЭЗ) зоб без общего увеличения объема ЩЖ — у 35, смешанный эутиреоидный зоб (СЭЗ; узловые образования в сочетании с увеличением объема ЩЖ более 18 мл) — у 11.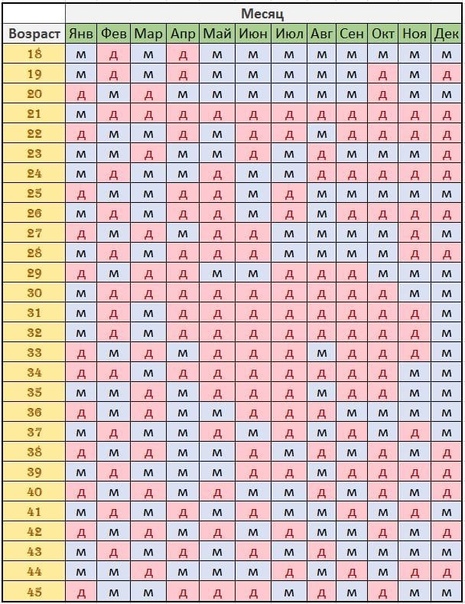 Во всех случаях выявления пальпируемых и (или) превышающих в диаметре 1 см узловых образований производили тонкоигольную аспирационную биопсию (ТАБ) ЩЖ. У всех пациенток, включенных в исследование, при этом был обнаружен узловой коллоидный, разной степени пролиферирующий зоб. Таким образом, увеличение объема ЩЖ (зоб) исходно определялось у 55 женщин (ДЭЗ + СЭЗ). Среди 90 женщин указанной группы 62 на протяжении большей части беременности получали индивидуальную йодную профилактику (150-200 мкг йода в день). Обследование подразумевало определение уровня тиреотропного гормона (ТТГ), свободного Т4 (fT4), АТ-ТПО, УЗИ ЩЖ с определением ее объема на различных сроках беременности и через 10 мес после родов, а также изучение общего и гинекологического анамнеза. Йодную профилактику рекомендовали всем женщинам, включавшимся на различных сроках беременности в исследование. К группам обследованных, не получавших йодную профилактику, отнесены женщины, которым последняя либо не была к моменту включения в исследование рекомендована в других лечебных учреждениях, либо при повторных визитах выяснялось, что эти женщины фактически не выполняли рекомендацию о необходимости приема физиологических доз йода.
Во всех случаях выявления пальпируемых и (или) превышающих в диаметре 1 см узловых образований производили тонкоигольную аспирационную биопсию (ТАБ) ЩЖ. У всех пациенток, включенных в исследование, при этом был обнаружен узловой коллоидный, разной степени пролиферирующий зоб. Таким образом, увеличение объема ЩЖ (зоб) исходно определялось у 55 женщин (ДЭЗ + СЭЗ). Среди 90 женщин указанной группы 62 на протяжении большей части беременности получали индивидуальную йодную профилактику (150-200 мкг йода в день). Обследование подразумевало определение уровня тиреотропного гормона (ТТГ), свободного Т4 (fT4), АТ-ТПО, УЗИ ЩЖ с определением ее объема на различных сроках беременности и через 10 мес после родов, а также изучение общего и гинекологического анамнеза. Йодную профилактику рекомендовали всем женщинам, включавшимся на различных сроках беременности в исследование. К группам обследованных, не получавших йодную профилактику, отнесены женщины, которым последняя либо не была к моменту включения в исследование рекомендована в других лечебных учреждениях, либо при повторных визитах выяснялось, что эти женщины фактически не выполняли рекомендацию о необходимости приема физиологических доз йода. В связи с этим группы женщин, не получавших йодную профилактику, всегда оказывались меньше. Лабораторные и инструментальные методы. Уровень ТТГ (норма 0,4-4 мЕд/л), fT4 (норма 11,5-23,2 пмоль/л), АТ-ТПО (норма < 35 мЕд/л) оценивали иммунохемилюминесцентным методом наборами «Immulite» на автоматическом анализаторе («Diagnostic Products Corporation», Лос-Анджелес, США). УЗИ ЩЖ проводили с помощью аппарата «Hitachi EUВ-405 plus» с линейным датчиком 7,5 МГц. Увеличенным считали объем ЩЖ, превышающий 18 мл, рассчитанный по формуле J. Brunn (1981). Статистический анализ. Статистический анализ данных проводили с помощью пакета STATIS- TICA 6.0 (Stat-Soft, 2001) и программы B1OSTA- T1STICA 4.03 (S. A. Glantz, McGraw Hill, перевод на русский язык — «Практика», 1998). Использовали критерий Манна-Уитни (показатель Т) для сравнения независимых выборок, тест Уилкоксона (показатель IT) для сравнения повторных изменений в одних и тех же группах. Для сравнения нескольких групп количественных данных использовали тест Крускала-Уоллиса (критерий Н)\ множественные сравнения с контрольной группой или между группами проводили с использованием критерия Данна (Q).
В связи с этим группы женщин, не получавших йодную профилактику, всегда оказывались меньше. Лабораторные и инструментальные методы. Уровень ТТГ (норма 0,4-4 мЕд/л), fT4 (норма 11,5-23,2 пмоль/л), АТ-ТПО (норма < 35 мЕд/л) оценивали иммунохемилюминесцентным методом наборами «Immulite» на автоматическом анализаторе («Diagnostic Products Corporation», Лос-Анджелес, США). УЗИ ЩЖ проводили с помощью аппарата «Hitachi EUВ-405 plus» с линейным датчиком 7,5 МГц. Увеличенным считали объем ЩЖ, превышающий 18 мл, рассчитанный по формуле J. Brunn (1981). Статистический анализ. Статистический анализ данных проводили с помощью пакета STATIS- TICA 6.0 (Stat-Soft, 2001) и программы B1OSTA- T1STICA 4.03 (S. A. Glantz, McGraw Hill, перевод на русский язык — «Практика», 1998). Использовали критерий Манна-Уитни (показатель Т) для сравнения независимых выборок, тест Уилкоксона (показатель IT) для сравнения повторных изменений в одних и тех же группах. Для сравнения нескольких групп количественных данных использовали тест Крускала-Уоллиса (критерий Н)\ множественные сравнения с контрольной группой или между группами проводили с использованием критерия Данна (Q). Для сравнения относительных показателей использовали критерий х2- Данные в тексте и таблицах представлены в виде Me [25%; 75%] (Me — медиана; 1-й и 3-й квартили). Критический уровень значимости при проверке статистических гипотез принимали равным 0,05. Результаты I. Функция ЩЖ на различных сроках беременности у женщин без тиреоидной патологии. При сравнении уровней ТТГ и fT4 в группах женщин без тиреоидной патологии, получавших и не получавших йодную профилактику, выяснилось, что к концу беременности уровень ТТГ был статистически значимо ниже, a fT4 — выше у женщин, получавших 150-200 мкг йодида калия (табл. 1, рис. 1). Таким Функция ЩЖ у женщин без патологии ЩЖ (л = 128) на различных сроках беременности (Мс [25%; 75%]) Таблица 1 Триместр беременности Получали йод (л = 93) Не получали йод (л = 35) Т(р)’ Т(р)! ТТГ. мЕд/л fT4, пмоль/л ТТГ, мЕд/л fT4, пмоль/л I 0,8 [0.4; 1,3] 162 [15,0; 18,0] 1,5 [1,2; 2,3] 15,5 [14,2; 15,7] 455 (0,003) 122 (0,56) 11 1,0 [0,67; 1,6] 15,35 [13,8; 16,6] 1,2 [0,9; 1,5] 13,0 [12,1; 15,1] 525 (0,55) 208 (0,29) 111 1,32 [0,87; 1,93] 14,4 [13,0; 15,7] 1,89 [1,3; 2,1] 12,3 [11,3; 14,0] 1596 (0,011) 303 (0,044) ‘Критерий Манна-Уитни и величина р при сравнении уровней ТТГ по триместрам беременности.
Для сравнения относительных показателей использовали критерий х2- Данные в тексте и таблицах представлены в виде Me [25%; 75%] (Me — медиана; 1-й и 3-й квартили). Критический уровень значимости при проверке статистических гипотез принимали равным 0,05. Результаты I. Функция ЩЖ на различных сроках беременности у женщин без тиреоидной патологии. При сравнении уровней ТТГ и fT4 в группах женщин без тиреоидной патологии, получавших и не получавших йодную профилактику, выяснилось, что к концу беременности уровень ТТГ был статистически значимо ниже, a fT4 — выше у женщин, получавших 150-200 мкг йодида калия (табл. 1, рис. 1). Таким Функция ЩЖ у женщин без патологии ЩЖ (л = 128) на различных сроках беременности (Мс [25%; 75%]) Таблица 1 Триместр беременности Получали йод (л = 93) Не получали йод (л = 35) Т(р)’ Т(р)! ТТГ. мЕд/л fT4, пмоль/л ТТГ, мЕд/л fT4, пмоль/л I 0,8 [0.4; 1,3] 162 [15,0; 18,0] 1,5 [1,2; 2,3] 15,5 [14,2; 15,7] 455 (0,003) 122 (0,56) 11 1,0 [0,67; 1,6] 15,35 [13,8; 16,6] 1,2 [0,9; 1,5] 13,0 [12,1; 15,1] 525 (0,55) 208 (0,29) 111 1,32 [0,87; 1,93] 14,4 [13,0; 15,7] 1,89 [1,3; 2,1] 12,3 [11,3; 14,0] 1596 (0,011) 303 (0,044) ‘Критерий Манна-Уитни и величина р при сравнении уровней ТТГ по триместрам беременности. Критерий Манна-Уитни и величина р при сравнении уровней ГГ4 по триместрам беременности. образом, йодная профилактика во время беременности даже в условиях легкого йодного дефицита может предотвратить избыточную гиперстимуляцию ЩЖ и относительную гестационную гипоти- роксинемию. Следует заметить, что уровни ТТГ в группах женщин, получавших и не получавших йодную профилактику, значимо различались уже в 1 триместре беременности, когда ЩЖ беременной женщины испытывает максимальную физиологическую стимуляцию. II. Динамика объема ЩЖ у женщин без тиреоидной патологии на протяжении беременности. В табл. 2 и на рис. 2 представлены данные, отражающие динамику объема ЩЖ в двух группах женщин без тиреоидной патологии. В обеих группах от I половины беременности ко II произошло закономерное и статистически значимое увеличение объема ЩЖ (в группе женщин, получавших йодную профилактику, W = 2803; в другой группе W= 465; в обоих случаях р < 0,001). При сравнении динамики увеличения объема ЩЖ между группами выяснилось, что в группе женщин, не получавших йодную профилактику, произошло статистически значимо Рис.
Критерий Манна-Уитни и величина р при сравнении уровней ГГ4 по триместрам беременности. образом, йодная профилактика во время беременности даже в условиях легкого йодного дефицита может предотвратить избыточную гиперстимуляцию ЩЖ и относительную гестационную гипоти- роксинемию. Следует заметить, что уровни ТТГ в группах женщин, получавших и не получавших йодную профилактику, значимо различались уже в 1 триместре беременности, когда ЩЖ беременной женщины испытывает максимальную физиологическую стимуляцию. II. Динамика объема ЩЖ у женщин без тиреоидной патологии на протяжении беременности. В табл. 2 и на рис. 2 представлены данные, отражающие динамику объема ЩЖ в двух группах женщин без тиреоидной патологии. В обеих группах от I половины беременности ко II произошло закономерное и статистически значимое увеличение объема ЩЖ (в группе женщин, получавших йодную профилактику, W = 2803; в другой группе W= 465; в обоих случаях р < 0,001). При сравнении динамики увеличения объема ЩЖ между группами выяснилось, что в группе женщин, не получавших йодную профилактику, произошло статистически значимо Рис. 1. Уровни ТТГ (в мЕд/л; а) и fT4 (в пмоль/л; б) в III триместре беременности у женщин без патологии ЩЖ, получавших (заштрихованные блоки) и не получавших (светлые блоки) индивидуальную йодную профилактику (Me [25%, 75%], минимальное и максимальное значение). большее увеличение объема ЩЖ на протяжении беременности (Т = 2812; р = 0,003). III. Функция ЩЖ у женщин с различными формами зоба и контрольной группы на различных сроках беременности. Результаты исследования функции ЩЖ у женщин с различными формами зоба в зависимости от того, получали или нет они индивидуальную йодную профилактику, представлены в табл. 3. Как видно из табл. 3, у женщин с зобом, которые не получали йодную профилактику, определялись значимо меньшие уровни fT4 и большие — ТТГ по сравнению с контрольной группой или пациентками с зобом, которые получали йод. Это согласуется с данными исследования функции ЩЖ у женщин без зоба. Интересно отметить, что у пациенток с узловым и многоузловым зобом подобных различий не выявлено.
1. Уровни ТТГ (в мЕд/л; а) и fT4 (в пмоль/л; б) в III триместре беременности у женщин без патологии ЩЖ, получавших (заштрихованные блоки) и не получавших (светлые блоки) индивидуальную йодную профилактику (Me [25%, 75%], минимальное и максимальное значение). большее увеличение объема ЩЖ на протяжении беременности (Т = 2812; р = 0,003). III. Функция ЩЖ у женщин с различными формами зоба и контрольной группы на различных сроках беременности. Результаты исследования функции ЩЖ у женщин с различными формами зоба в зависимости от того, получали или нет они индивидуальную йодную профилактику, представлены в табл. 3. Как видно из табл. 3, у женщин с зобом, которые не получали йодную профилактику, определялись значимо меньшие уровни fT4 и большие — ТТГ по сравнению с контрольной группой или пациентками с зобом, которые получали йод. Это согласуется с данными исследования функции ЩЖ у женщин без зоба. Интересно отметить, что у пациенток с узловым и многоузловым зобом подобных различий не выявлено.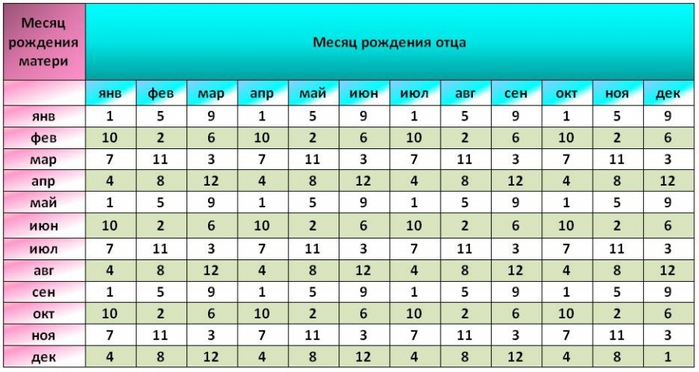 Как известно, патогенез узлового зоба нельзя объяснить одним только йодным дефицитом, поскольку его распространенность высока и в регионах с нормальным потреблением йода [10]. С другой стороны, диффузное увеличение ЩЖ в регионе йодного дефицита у женщин без АТ-ТПО, наиболее вероятно, связано именно с дефицитом этого микроэлемента и корригируется при его назначении. Таким образом, наличие у беременной женщины узлового зоба само по себе не сопряжено с дополнительным (помимо того, который есть у всех) риском развития ЙДЗ, но, безусловно, как и для всех беременных, требует назначения индивидуальной йодной профилактики. /И Динамика объема ЩЖу женщин с различными формами зоба. В табл. 4 приведены результаты Таблица 2 Динамика объема ЩЖ у женщин без тиреоидной патологии (л = 128) на протяжении беременности (Me [25%; 75%]) Объем ЩЖ, мл Получали йод (л — 93) Не получали йод (л = 35) I половина беременности II половина беременности Динамика объема между I и II половинами беременности После родов Динамика объема между II половиной беременности и послеродовым периодом Сформировался зоб (< 18 мл) 12 [9; 14] 13 [II; 15] 1,5 [0,96; 2,5]* 11,5 [9,5; 13] -2 [-4,5; 0,3]** 5/93 (5,3%)’** 12 [10; 13,7] 14 [12; 16] 3 [1,5; 4]* 16 [14,3; 17,8] 0,5 [-2; 4,8]** 4/35 (11,4%)*** Примечание.
Как известно, патогенез узлового зоба нельзя объяснить одним только йодным дефицитом, поскольку его распространенность высока и в регионах с нормальным потреблением йода [10]. С другой стороны, диффузное увеличение ЩЖ в регионе йодного дефицита у женщин без АТ-ТПО, наиболее вероятно, связано именно с дефицитом этого микроэлемента и корригируется при его назначении. Таким образом, наличие у беременной женщины узлового зоба само по себе не сопряжено с дополнительным (помимо того, который есть у всех) риском развития ЙДЗ, но, безусловно, как и для всех беременных, требует назначения индивидуальной йодной профилактики. /И Динамика объема ЩЖу женщин с различными формами зоба. В табл. 4 приведены результаты Таблица 2 Динамика объема ЩЖ у женщин без тиреоидной патологии (л = 128) на протяжении беременности (Me [25%; 75%]) Объем ЩЖ, мл Получали йод (л — 93) Не получали йод (л = 35) I половина беременности II половина беременности Динамика объема между I и II половинами беременности После родов Динамика объема между II половиной беременности и послеродовым периодом Сформировался зоб (< 18 мл) 12 [9; 14] 13 [II; 15] 1,5 [0,96; 2,5]* 11,5 [9,5; 13] -2 [-4,5; 0,3]** 5/93 (5,3%)’** 12 [10; 13,7] 14 [12; 16] 3 [1,5; 4]* 16 [14,3; 17,8] 0,5 [-2; 4,8]** 4/35 (11,4%)*** Примечание.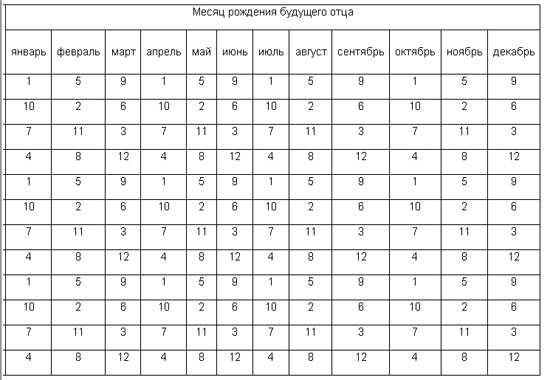 * — Т (Манна-Уитни) = 2812; р = 0,003; ** — Т (Манна-Уитни) = 652; р = 0,042; *** — X = 0,65; р = 0,42. Рис. 2. Динамика объема ЩЖ (в мл) на протяжении беременности и через 6-10 мес после родов у женшин без патологии ЩЖ, получавших (заштрихованные блоки) и не получавших (светлые блоки) индивидуальную йодную профилактику (Me [25%, 75%J, минимальное и максимальное значение). а — I половина беременности; б — II половина беременности; в — 6-10 мес после родов. оценки динамики объема ЩЖ у женщин, у которых уже в I триместре беременности имело место его увеличение. Закономерное увеличение объема ЩЖ произошло у женщин, как получавших, так и не получавших йодную профилактику. Тем не менее при отсутствии последней динамика увеличения объема органа была статистически значимо большей (Т = 528,0; р = 0,025). Редукции зоба на протяжении беременности не произошло ни у одной из женшин, как получавших, так и не получавших йод. Интересно сопоставить данные табл. 2 и 4. Так, при сравнении динамики увеличения объема ЩЖ в группах женщин, не получавших на протяжении беременности йодную профилактику, оказывается, что она была значимо больше (Г = 510; р = 0,006) у женщин, исходно имевших зоб, по сравнению с женщинами с исходно нормальным объемом ЩЖ.
* — Т (Манна-Уитни) = 2812; р = 0,003; ** — Т (Манна-Уитни) = 652; р = 0,042; *** — X = 0,65; р = 0,42. Рис. 2. Динамика объема ЩЖ (в мл) на протяжении беременности и через 6-10 мес после родов у женшин без патологии ЩЖ, получавших (заштрихованные блоки) и не получавших (светлые блоки) индивидуальную йодную профилактику (Me [25%, 75%J, минимальное и максимальное значение). а — I половина беременности; б — II половина беременности; в — 6-10 мес после родов. оценки динамики объема ЩЖ у женщин, у которых уже в I триместре беременности имело место его увеличение. Закономерное увеличение объема ЩЖ произошло у женщин, как получавших, так и не получавших йодную профилактику. Тем не менее при отсутствии последней динамика увеличения объема органа была статистически значимо большей (Т = 528,0; р = 0,025). Редукции зоба на протяжении беременности не произошло ни у одной из женшин, как получавших, так и не получавших йод. Интересно сопоставить данные табл. 2 и 4. Так, при сравнении динамики увеличения объема ЩЖ в группах женщин, не получавших на протяжении беременности йодную профилактику, оказывается, что она была значимо больше (Г = 510; р = 0,006) у женщин, исходно имевших зоб, по сравнению с женщинами с исходно нормальным объемом ЩЖ. =85; р = 0,14). Какой-либо динамики не было отмечено и при обследовании женщин через 6-10 мес после родов. Влияния индивидуальной йодной профилактики на динамику размера узловых образований также не выявлено. Таким образом, вопреки распространенному представлению, беременность, наиболее вероятно, не сопровождается существенным риском увеличения размера узлового зоба. Постепенный прогрессирующий рост является закономерным феноменом, характерным для большинства коллоидных пролиферирующих узловых образований ЩЖ [4], но беременность, согласно полученным данным, существенно не способствует ускорению этого роста даже в условиях легкого йодного дефицита. И/. Данные общего и гинекологического анамнеза. Разницы по объему ЩЖ у рожавших и нерожавших женщин к началу беременности как в контрольной группе женщин без патологии ЩЖ, так и у женшин с различными формами зоба выявлено не было. Также не выявлено зависимости между возрастом женщин, числом беременностей и распространенностью увеличения ЩЖ. В Контроль- Таблица з Функция ЩЖ у женщин с различными формами зоба и в контрольной группе на различных сроках беременности (Me [25%; 75%]) Триместр беременности Женщины без патологии ЩЖ, получавшие йодную профилактику (л = 93) Увеличение объема ЩЖ более 18 мл (п = 55) Узловые образования без увеличения объема ЩЖ (л = 35) не получали йод получали йод не получали йод получали йод ТТГ, мЕд/л (Т4, пмоль/л ТТГ, мЕд/л (Т4, пмоль/л ТТГ, мЕд/л 1Т4, пмоль/л ТТГ, мЕд/л ГГ4, пмоль/л ТТГ.
=85; р = 0,14). Какой-либо динамики не было отмечено и при обследовании женщин через 6-10 мес после родов. Влияния индивидуальной йодной профилактики на динамику размера узловых образований также не выявлено. Таким образом, вопреки распространенному представлению, беременность, наиболее вероятно, не сопровождается существенным риском увеличения размера узлового зоба. Постепенный прогрессирующий рост является закономерным феноменом, характерным для большинства коллоидных пролиферирующих узловых образований ЩЖ [4], но беременность, согласно полученным данным, существенно не способствует ускорению этого роста даже в условиях легкого йодного дефицита. И/. Данные общего и гинекологического анамнеза. Разницы по объему ЩЖ у рожавших и нерожавших женщин к началу беременности как в контрольной группе женщин без патологии ЩЖ, так и у женшин с различными формами зоба выявлено не было. Также не выявлено зависимости между возрастом женщин, числом беременностей и распространенностью увеличения ЩЖ. В Контроль- Таблица з Функция ЩЖ у женщин с различными формами зоба и в контрольной группе на различных сроках беременности (Me [25%; 75%]) Триместр беременности Женщины без патологии ЩЖ, получавшие йодную профилактику (л = 93) Увеличение объема ЩЖ более 18 мл (п = 55) Узловые образования без увеличения объема ЩЖ (л = 35) не получали йод получали йод не получали йод получали йод ТТГ, мЕд/л (Т4, пмоль/л ТТГ, мЕд/л (Т4, пмоль/л ТТГ, мЕд/л 1Т4, пмоль/л ТТГ, мЕд/л ГГ4, пмоль/л ТТГ. мЕд/л fT4, пмоль/л 1 16,3 [15,0; 1,3 [0,7; 14,0 [13,2; 0,3 [0,2; 14,6 [13,4; 13,9 [13,0; 14,9 [13,2; 0,8 [0,4; 1,3] 18,0] 2,0|’ 8.1] 1,7]’ 17,8] 0,5 [0,2; 0,9] 16,0] 0,8 [0,2; 1,1] 18,1] II 1,0 [0,67; 15,4 [13,8; 1.6 [1,3; 12,6 [10,4; 0,8 [0,6; 13,2 [11,9; 14,0 [13,3; 12,8 [12,0; 1,6] 16,6Г 2,0]2 13,4]4 1.0]2 15,3] 1,2 [1,0; 1,6] 15,1] 0,8 [0,6; 1,5] 15,3) 111 1,32 [0,87; 14,4 [13,0; 2,1 [1,5; 12,5 [11,5; 12,1 [11,9; 12,3 [10,8; 11,7 [10,3; 1,93)’ 15,7]5 2,4]’ 13.9]5 1,2 [0,7; 1,5] 14,51 1,8 [1,0; 2,41 12.5] 1,6 [0,9; 2,4] 12,3] ‘При сравнении уровня ТТГ между 5 группами в I триместре получены значимые различия (Н = 18,2; р = 0,001) за счет разницы между группами пациенток с увеличением объема ЩЖ, получавших и не получавших йодную профилактику (Q = 3,6; р < 0,05). ‘Аналогичная закономерность выявлена и во II триместре (Н = 19,8; р < 0,001; Q = 4,2; р < 0,05). ’В III триместре выявлена статистически значимая разница между уровнями ТТГ в контрольной группе и в группе женшин с зобом, не получавших йодную профилактику (Н = 22,9; р < 0,001; Q = 2,9; р < 0,05).
мЕд/л fT4, пмоль/л 1 16,3 [15,0; 1,3 [0,7; 14,0 [13,2; 0,3 [0,2; 14,6 [13,4; 13,9 [13,0; 14,9 [13,2; 0,8 [0,4; 1,3] 18,0] 2,0|’ 8.1] 1,7]’ 17,8] 0,5 [0,2; 0,9] 16,0] 0,8 [0,2; 1,1] 18,1] II 1,0 [0,67; 15,4 [13,8; 1.6 [1,3; 12,6 [10,4; 0,8 [0,6; 13,2 [11,9; 14,0 [13,3; 12,8 [12,0; 1,6] 16,6Г 2,0]2 13,4]4 1.0]2 15,3] 1,2 [1,0; 1,6] 15,1] 0,8 [0,6; 1,5] 15,3) 111 1,32 [0,87; 14,4 [13,0; 2,1 [1,5; 12,5 [11,5; 12,1 [11,9; 12,3 [10,8; 11,7 [10,3; 1,93)’ 15,7]5 2,4]’ 13.9]5 1,2 [0,7; 1,5] 14,51 1,8 [1,0; 2,41 12.5] 1,6 [0,9; 2,4] 12,3] ‘При сравнении уровня ТТГ между 5 группами в I триместре получены значимые различия (Н = 18,2; р = 0,001) за счет разницы между группами пациенток с увеличением объема ЩЖ, получавших и не получавших йодную профилактику (Q = 3,6; р < 0,05). ‘Аналогичная закономерность выявлена и во II триместре (Н = 19,8; р < 0,001; Q = 4,2; р < 0,05). ’В III триместре выявлена статистически значимая разница между уровнями ТТГ в контрольной группе и в группе женшин с зобом, не получавших йодную профилактику (Н = 22,9; р < 0,001; Q = 2,9; р < 0,05).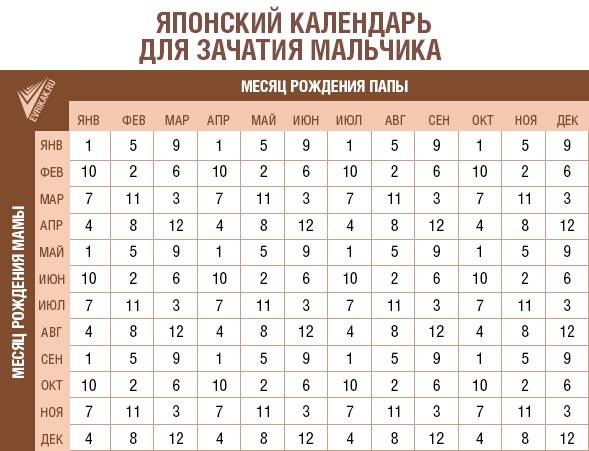 4Во II триместре выявлена статистически значимая разница между уровнями ЛГ4 в контрольной группе и в группе женщин с зобом, не получавших йодную профилактику (Н = 10,0; р = 0,04; Q = 2,7; р < 0,05). 5Во II триместре выявлена статистически значимая разница между уровнями fT4 в контрольной группе и в группе женшин с зобом, не получавших йодную профилактику (Н = 17,3; р = 0,002; Q = 2,7; р < 0,05). Таблица 4 Динамика объема ЩЖ у женщин с зобом (объем >18 мл; л = 55) на протяжении беременности (Me [25%; 75%]) Объем ЩЖ, мл Получали йод (л = 39) Не получали йод (л= 16) I половина беременности 22 [20; 24.5] 21 [19; 24.5] И половина беременности Динамика объема между I и II половинами бере- 26 [24; 28] 26 [23,5; 29,5] менности 4 [2; 5|* 5 [3; 7,5]* После родов Динамика объема между II половиной беременности и послеродовым 19,5 [16; 22] 24 [20,5; 27] периодом -9 [-10,8; -3,3]** -1,75 [-7,5; -1]“ Зоб прогрессировал Нормализация объема ШЖ в послеродовом пе- 31 (79,5%)*** 16 (100%)*“ риоде 6/39*’“ 0/16“** Примечание.
4Во II триместре выявлена статистически значимая разница между уровнями ЛГ4 в контрольной группе и в группе женщин с зобом, не получавших йодную профилактику (Н = 10,0; р = 0,04; Q = 2,7; р < 0,05). 5Во II триместре выявлена статистически значимая разница между уровнями fT4 в контрольной группе и в группе женшин с зобом, не получавших йодную профилактику (Н = 17,3; р = 0,002; Q = 2,7; р < 0,05). Таблица 4 Динамика объема ЩЖ у женщин с зобом (объем >18 мл; л = 55) на протяжении беременности (Me [25%; 75%]) Объем ЩЖ, мл Получали йод (л = 39) Не получали йод (л= 16) I половина беременности 22 [20; 24.5] 21 [19; 24.5] И половина беременности Динамика объема между I и II половинами бере- 26 [24; 28] 26 [23,5; 29,5] менности 4 [2; 5|* 5 [3; 7,5]* После родов Динамика объема между II половиной беременности и послеродовым 19,5 [16; 22] 24 [20,5; 27] периодом -9 [-10,8; -3,3]** -1,75 [-7,5; -1]“ Зоб прогрессировал Нормализация объема ШЖ в послеродовом пе- 31 (79,5%)*** 16 (100%)*“ риоде 6/39*’“ 0/16“** Примечание.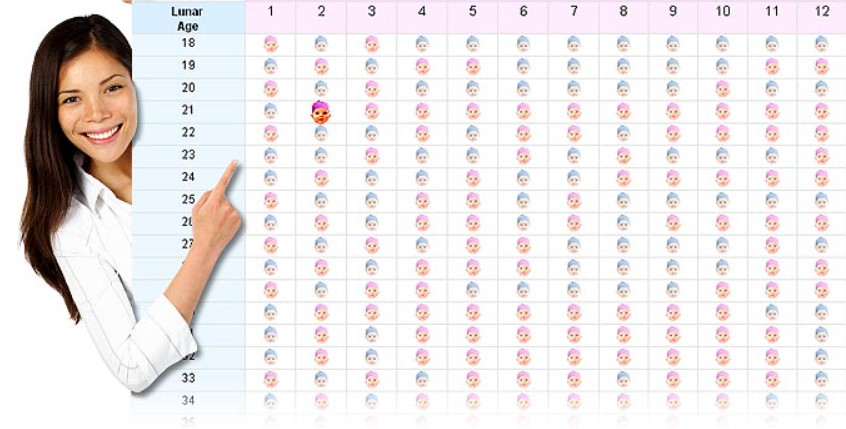 * — Т (Манна-Уитни) = 528,0; р = 0,025; *• — Т (Манна-Уитни) = 216,5; р = 0,038; *** — X = 2,4; р — 0,12; **** — % = 1.4; р — 0,24. ной группе число активно курящих женщин оказалось статистически значимо меньше, чем в группе женщин с увеличением объема ЩЖ (13,3% против 27,9%; х2 = 4,4; р = 0,035). VII. Динамика объема ЩЖ в послеродовом периоде. Последнее обследование наблюдаемых нами женщин проводили через 6-10 мес после родов. Большинство женщин, которые получали индивидуальную йодную профилактику во время беременности, продолжали получать ее в период грудного вскармливания, т. е. на момент последнего исследования. Особый интерес представляют данные о динамике объема ЩЖ у женщин без тиреоидной патологии и с различными формами зоба (см. табл. 2, 4). Как это следует из представленных данных (см. рис. 2), динамика объема ЩЖ существенно различается в группах женщин, получавших и не получавших индивидуальную йодную профилактику: в последней группе после родов происходит дальнейшее увеличение объема ЩЖ, что, видимо, связано с сохранением высокой потребности в йоде в период грудного вскармливания. С другой стороны, у женщин, получавших дополнительно 150- 200 мкг йода ежедневно, на протяжении 6-10 мес после родов происходит закономерное уменьшение объема ЩЖ. Аналогичная тенденция выявлена и в группе женщин, у которых исходно определялся зоб (см. табл. 4): в послеродовом периоде объем ЩЖ уменьшился у всех женщин, но у женщин, получавших йодную профилактику, отмечена статистически значимо большая динамика редукции зоба. Кроме того, как это следует из табл. 4, у 6 из 33 женшин произошла нормализация объема ЩЖ. Обсуждение Во время беременности в гипоталамо-гипофи- зарно-тиреоидной системе происходит ряд физиологических изменений, которые призваны обеспечить организм беременной женщины и плода необходимым дополнительным количеством тиреоидных гормонов. Эти же факторы (повышение продукции хорионического гонадотропина, эстрогенов и тироксинсвязывающего глобулина, формирование и функционирование фетоплацентарного комплекса) являются прямыми или косвенными стимуляторами ЩЖ беременной [2, 3]. Указанные физиологические изменения, приобретающие в условиях йодного дефицита патологическое значение, были подробно описаны [9]. Было показано, что даже в условиях легкого йодного дефицита они могут стать причиной формирования зоба [8]. Наряду с этим хорошо известно, что именно во внутриутробном периоде формируются наиболее тяжелые ЙДЗ, в частности различные нарушения развития центральной нервной системы [5]. В связи с этим проблему, разбираемую в этой статье, в принципиальном плане можно считать исчерпанной: совершенно очевидно, что проведение индивидуальной йодной профилактики во время беременности необходимо. Более того, само проведение такого рода исследований на сегодняшний день уже имеет определенные этические ограничения, поскольку существует так много доказательств неблагоприятного влияния йодного дефицита на организм матери и плода в период беременности, что создание контрольной группы женщин, не получающих никакой йодной профилактики в йодде- фицитном регионе, вызывает серьезные возражения. В нашем исследовании, как указывалось, в эту группу включали женщин, которым к моменту обращения в нашу клинику йодная профилактика никем не была рекомендована. Тем не менее исследование физиологии и патологии ЩЖ во время беременности остается одной из самых актуальных проблем тиреоидологии, что определяется высокой распространенностью заболеваний ЩЖ среди беременных. Так, в нашем недавнем исследовании в случайной выборке женщин на разных сроках беременности в Москве распространенность ДЭЗ составила 24%, УЭЗ — 3,8%, гипотиреоза — почти 2%, а носительства антител с уровнем более 150 мЕд/л — 9,8% [6]. Следует напомнить, что изучение функции ЩЖ у беременных в условиях легкого йодного дефицита явилось первым шагом на пути к современному пониманию проблем тиреоидной патологии у беременных. Наиболее значимые работы были выполнены группой Daniel Glinoer в Бельгии в начале 90-х годов [7-9]. В дальнейшем появились более сложные и противоречивые исследования, изучающие функцию ЩЖ у носительниц АТ-ТПО во время беременности. Таким образом, данные, полученные при изучении функционирования ЩЖ в условиях йодного дефицита, стали моделью для изучения тиреоидной патологии у беременных в целом. Противоречия, которые можно обнаружить в работах, изучавших функцию ЩЖ у беременных, имеют ряд объективных предпосылок. Во-первых, эти исследования проводили в странах с различным йодным обеспечением, во-вторых, в такие исследования включают достаточно разнородные выборки женщин (начиная от пациенток центров по лечению бесплодия, заканчивая женщинами, активно обращающимися к эндокринологу, и случайными выборками, при этом о последних речь идет достаточно редко). Наконец, в-третьих, существенные сложности создает отсутствие единых представлений о нормативах уровней гормонов, в первую очередь fT4, на результаты определения которого оказывают существенное влияние как эндогенные факторы, так и в существенной мере используемые методы гормонального анализа [11, 12, 14|. В связи с этим широко использующийся термин «относительная гестационная гипотироксине- мия” на сегодняшний день пока имеет лишь теоретическое обоснование, поскольку для этого состояния отсутствуют конкретные диагностические критерии. Под ним обычно подразумевают феномен, при котором по различным причинам уровень Т4 у беременной женщины не достигает должного для этого физиологического состояния, но при этом сохраняется в пределах нормы для здоровых лиц вне беременности. Именно с этим феноменом и связывается патогенез нарушений психомоторного развития плода в условиях йодного дефицита или при аутоиммунном тиреоидите у беременной. Следует признать, что этот патогенез остается до конца невыясненным: не вполне понятно, почему здоровая неизмененная ЩЖ оказывается неспособной компенсировать относительную гипотироксине- мию в условиях всего лишь легкого йодного дефицита. Компенсаторные возможности этого органа хорошо известны, кроме того, известно, что в условиях патологии (болезнь Грейвса) ЩЖ даже при дефиците йода способна синтезировать огромный избыток своих гормонов. Тем не менее по этическим причинам ддльнейшее изучение этой проблемы скорее осуществимо лишь на животных моделях. Кроме того, определенного прогресса в понимании обсуждаемой проблемы следует ожидать после разработки новых поколений методов определения уровня тиреоидных гормонов. Результаты нашей работы практически по всем позициям перекликаются с данными других авторов и наших предшествовавших исследований [6- 8]. Так, нами в очередной раз продемонстрировано, что беременность в условиях легкого йодного дефицита является мощным зобогенным фактором и сопровождается худшими показателями, отражающими функцию ЩЖ у женщин, по сравнению с контрольной группой, что несет с собой риск нарушения развития плода. Также было показано, что указанные неблагоприятные изменения потенциально обратимы на фоне приема физиологических доз йода (200 мкг в день). Более того, было показано, что у многих женщин, у которых на момент включения в исследование диагностировался зоб, при условии продолжения приема йодида калия через 6-10 мес после родов отмечена нормализация объема ЩЖ. Следует заметить еще одно положение, полученное в нашем исследовании, на котором не акцентировались другие авторы. Нами было показано, что у женщин с предсуществующим узловым и многоузловым зобом независимо оттого, получали или не получали они йодную профилактику, не отмечено существенной динамики размера узловых образований. Таким образом, беременность не следует рассматривать как существенный фактор прогрессирования узлового зоба, в связи с чем агрессивная тактика при этом заболевании у женщин, планирующих беременность, вряд ли оправдана. Выводы 1. Беременность в условиях легкого йодного дефицита сопровождается повышенным риском формирования и прогрессирования зоба у женщин, а также риском развития относительной гестационной гипотироксинемии. 2. Указанные неблагоприятные последствия предотвращает индивидуальная йодная профилактика, подразумевающая прием беременными женщинами 150-200 мкг йодида калия в день. 3. Беременность, даже в условиях легкого йодного дефицита, не сопровождается существенным риском увеличения размера узлового эутиреоидного коллоидного пролиферирующего зоба, который сам по себе не несет дополнительного риска гестационной гипотироксинемии.
* — Т (Манна-Уитни) = 528,0; р = 0,025; *• — Т (Манна-Уитни) = 216,5; р = 0,038; *** — X = 2,4; р — 0,12; **** — % = 1.4; р — 0,24. ной группе число активно курящих женщин оказалось статистически значимо меньше, чем в группе женщин с увеличением объема ЩЖ (13,3% против 27,9%; х2 = 4,4; р = 0,035). VII. Динамика объема ЩЖ в послеродовом периоде. Последнее обследование наблюдаемых нами женщин проводили через 6-10 мес после родов. Большинство женщин, которые получали индивидуальную йодную профилактику во время беременности, продолжали получать ее в период грудного вскармливания, т. е. на момент последнего исследования. Особый интерес представляют данные о динамике объема ЩЖ у женщин без тиреоидной патологии и с различными формами зоба (см. табл. 2, 4). Как это следует из представленных данных (см. рис. 2), динамика объема ЩЖ существенно различается в группах женщин, получавших и не получавших индивидуальную йодную профилактику: в последней группе после родов происходит дальнейшее увеличение объема ЩЖ, что, видимо, связано с сохранением высокой потребности в йоде в период грудного вскармливания. С другой стороны, у женщин, получавших дополнительно 150- 200 мкг йода ежедневно, на протяжении 6-10 мес после родов происходит закономерное уменьшение объема ЩЖ. Аналогичная тенденция выявлена и в группе женщин, у которых исходно определялся зоб (см. табл. 4): в послеродовом периоде объем ЩЖ уменьшился у всех женщин, но у женщин, получавших йодную профилактику, отмечена статистически значимо большая динамика редукции зоба. Кроме того, как это следует из табл. 4, у 6 из 33 женшин произошла нормализация объема ЩЖ. Обсуждение Во время беременности в гипоталамо-гипофи- зарно-тиреоидной системе происходит ряд физиологических изменений, которые призваны обеспечить организм беременной женщины и плода необходимым дополнительным количеством тиреоидных гормонов. Эти же факторы (повышение продукции хорионического гонадотропина, эстрогенов и тироксинсвязывающего глобулина, формирование и функционирование фетоплацентарного комплекса) являются прямыми или косвенными стимуляторами ЩЖ беременной [2, 3]. Указанные физиологические изменения, приобретающие в условиях йодного дефицита патологическое значение, были подробно описаны [9]. Было показано, что даже в условиях легкого йодного дефицита они могут стать причиной формирования зоба [8]. Наряду с этим хорошо известно, что именно во внутриутробном периоде формируются наиболее тяжелые ЙДЗ, в частности различные нарушения развития центральной нервной системы [5]. В связи с этим проблему, разбираемую в этой статье, в принципиальном плане можно считать исчерпанной: совершенно очевидно, что проведение индивидуальной йодной профилактики во время беременности необходимо. Более того, само проведение такого рода исследований на сегодняшний день уже имеет определенные этические ограничения, поскольку существует так много доказательств неблагоприятного влияния йодного дефицита на организм матери и плода в период беременности, что создание контрольной группы женщин, не получающих никакой йодной профилактики в йодде- фицитном регионе, вызывает серьезные возражения. В нашем исследовании, как указывалось, в эту группу включали женщин, которым к моменту обращения в нашу клинику йодная профилактика никем не была рекомендована. Тем не менее исследование физиологии и патологии ЩЖ во время беременности остается одной из самых актуальных проблем тиреоидологии, что определяется высокой распространенностью заболеваний ЩЖ среди беременных. Так, в нашем недавнем исследовании в случайной выборке женщин на разных сроках беременности в Москве распространенность ДЭЗ составила 24%, УЭЗ — 3,8%, гипотиреоза — почти 2%, а носительства антител с уровнем более 150 мЕд/л — 9,8% [6]. Следует напомнить, что изучение функции ЩЖ у беременных в условиях легкого йодного дефицита явилось первым шагом на пути к современному пониманию проблем тиреоидной патологии у беременных. Наиболее значимые работы были выполнены группой Daniel Glinoer в Бельгии в начале 90-х годов [7-9]. В дальнейшем появились более сложные и противоречивые исследования, изучающие функцию ЩЖ у носительниц АТ-ТПО во время беременности. Таким образом, данные, полученные при изучении функционирования ЩЖ в условиях йодного дефицита, стали моделью для изучения тиреоидной патологии у беременных в целом. Противоречия, которые можно обнаружить в работах, изучавших функцию ЩЖ у беременных, имеют ряд объективных предпосылок. Во-первых, эти исследования проводили в странах с различным йодным обеспечением, во-вторых, в такие исследования включают достаточно разнородные выборки женщин (начиная от пациенток центров по лечению бесплодия, заканчивая женщинами, активно обращающимися к эндокринологу, и случайными выборками, при этом о последних речь идет достаточно редко). Наконец, в-третьих, существенные сложности создает отсутствие единых представлений о нормативах уровней гормонов, в первую очередь fT4, на результаты определения которого оказывают существенное влияние как эндогенные факторы, так и в существенной мере используемые методы гормонального анализа [11, 12, 14|. В связи с этим широко использующийся термин «относительная гестационная гипотироксине- мия” на сегодняшний день пока имеет лишь теоретическое обоснование, поскольку для этого состояния отсутствуют конкретные диагностические критерии. Под ним обычно подразумевают феномен, при котором по различным причинам уровень Т4 у беременной женщины не достигает должного для этого физиологического состояния, но при этом сохраняется в пределах нормы для здоровых лиц вне беременности. Именно с этим феноменом и связывается патогенез нарушений психомоторного развития плода в условиях йодного дефицита или при аутоиммунном тиреоидите у беременной. Следует признать, что этот патогенез остается до конца невыясненным: не вполне понятно, почему здоровая неизмененная ЩЖ оказывается неспособной компенсировать относительную гипотироксине- мию в условиях всего лишь легкого йодного дефицита. Компенсаторные возможности этого органа хорошо известны, кроме того, известно, что в условиях патологии (болезнь Грейвса) ЩЖ даже при дефиците йода способна синтезировать огромный избыток своих гормонов. Тем не менее по этическим причинам ддльнейшее изучение этой проблемы скорее осуществимо лишь на животных моделях. Кроме того, определенного прогресса в понимании обсуждаемой проблемы следует ожидать после разработки новых поколений методов определения уровня тиреоидных гормонов. Результаты нашей работы практически по всем позициям перекликаются с данными других авторов и наших предшествовавших исследований [6- 8]. Так, нами в очередной раз продемонстрировано, что беременность в условиях легкого йодного дефицита является мощным зобогенным фактором и сопровождается худшими показателями, отражающими функцию ЩЖ у женщин, по сравнению с контрольной группой, что несет с собой риск нарушения развития плода. Также было показано, что указанные неблагоприятные изменения потенциально обратимы на фоне приема физиологических доз йода (200 мкг в день). Более того, было показано, что у многих женщин, у которых на момент включения в исследование диагностировался зоб, при условии продолжения приема йодида калия через 6-10 мес после родов отмечена нормализация объема ЩЖ. Следует заметить еще одно положение, полученное в нашем исследовании, на котором не акцентировались другие авторы. Нами было показано, что у женщин с предсуществующим узловым и многоузловым зобом независимо оттого, получали или не получали они йодную профилактику, не отмечено существенной динамики размера узловых образований. Таким образом, беременность не следует рассматривать как существенный фактор прогрессирования узлового зоба, в связи с чем агрессивная тактика при этом заболевании у женщин, планирующих беременность, вряд ли оправдана. Выводы 1. Беременность в условиях легкого йодного дефицита сопровождается повышенным риском формирования и прогрессирования зоба у женщин, а также риском развития относительной гестационной гипотироксинемии. 2. Указанные неблагоприятные последствия предотвращает индивидуальная йодная профилактика, подразумевающая прием беременными женщинами 150-200 мкг йодида калия в день. 3. Беременность, даже в условиях легкого йодного дефицита, не сопровождается существенным риском увеличения размера узлового эутиреоидного коллоидного пролиферирующего зоба, который сам по себе не несет дополнительного риска гестационной гипотироксинемии.
Таблица калорийности продуктов для беременных женщин
Таблица калорийности продуктов, рекомендуемых беременным женщинам
Диета для беременных женщин должна быть сбалансирована. Во время ожидания ребёнка правильное питание имеет в два раза большее значение. Очень важно, чтобы диета была богата минеральными веществами, а также балластным веществом. Нужно в неё ввести продукты, содержащие кальций, который является незаменимым строительным материалом костной системы. Его содержится много в молочных продуктах: обезжиренное молоко, йогурт, желтый сыр и творог, зелень, апельсины, абрикосы, соя и рыба.
| Продукт | Количество | Энергетическая ценность (ккал) | Белки (г) | Жиры (г) | Углеводы (г) |
|---|---|---|---|---|---|
| Абрикосы | 100 г | 47 | 0,9 | 0,2 | 11,9 |
| Алыча | 100 г | 27 | 0,2 | 0,0 | 6,4 |
| Апельсины | 100 г | 44 | 0,9 | 0,2 | 11,3 |
| Арбуз | 100 г | 36 | 0,6 | 0,1 | 8,4 |
| Ацидофилин 1% | 100 мл | 40 | 3,0 | 1,0 | 4,0 |
| Баклажан | 100 г | 18 | 1,0 | 0,2 | 3,1 |
| Белая смородина | 100 г | 33 | 1,0 | 0,2 | 13,1 |
| Белуга бланшированная | 100 г | 234 | 23,3 | 15,6 | 0,0 |
| Борщ украинский | 100 мл | 49 | 1,1 | 2,2 | 6,7 |
| Брокколи свежие | 100 г | 25 | 3,0 | 0,4 | 2,4 |
| Брусника | 100 г | 43 | 0,7 | 0,5 | 8,0 |
| Брюква | 100 г | 34 | 1,2 | 0,1 | 7,4 |
| Брюссельская капуста свежая | 100 г | 34 | 4,0 | 0,5 | 3,5 |
| Вишня | 100 г | 47 | 0,9 | 0,4 | 10,9 |
| Горбуша отварная | 100 г | 168 | 22,9 | 7,8 | 0,0 |
| Горох сушеный | 100 г | 298 | 20,5 | 2,0 | 48,6 |
| Грейпфрут | 100 г | 36 | 0,6 | 0,2 | 9,8 |
| Грецкие орехи | 100 г | 645 | 16,0 | 60,3 | 18,0 |
| Груша | 100 г | 54 | 0,6 | 0,2 | 14,4 |
| Ежевика | 100 г | 31 | 2,0 | 0,0 | 4,4 |
| Жир из печени трески | 100 мл | 898 | 0,0 | 100,0 | 0,0 |
| Зеленый горошек свежий | 100 г | 79 | 6,0 | 0,7 | 12,0 |
| Зеленый лук | 100 г | 29 | 4,1 | 0,8 | 3,9 |
| Земляника | 100 г | 33 | 0,8 | 0,5 | 8,3 |
| Зубатка отварная | 100 г | 114 | 15,5 | 5,8 | 0,0 |
| Индейка отварная | 100 г | 195 | 25,3 | 10,4 | 0,0 |
| Индейка, грудка | 100 г | 84 | 19,2 | 0,7 | 0,0 |
| Итальянская капуста | 100 г | 38 | 3,3 | 0,4 | 7,8 |
| Йогурт натуральный 2% | 100 мл | 60 | 4,3 | 2,0 | 6,2 |
| Кабачки | 100 г | 23 | 0,6 | 0,3 | 4,9 |
| Капуста белокачанная | 100 г | 29 | 1,7 | 0,2 | 7,4 |
| Капуста краснокачанная | 100 г | 27 | 1,9 | 0,2 | 6,7 |
| Картофель | 100 г | 80 | 2,0 | 0,0 | 16,0 |
| Каша гречневая | 100 г | 336 | 12,6 | 3,1 | 69,3 |
| Каша пшенная | 100 г | 346 | 10,5 | 2,9 | 71,6 |
| Каша ячменная | 100 г | 334 | 8,4 | 2,0 | 74,9 |
| Квашеная капуста | 100 г | 12 | 1,1 | 0,2 | 3,4 |
| Кефир 0 % | 100 мл | 30 | 3,0 | 0,1 | 3,8 |
| Клубника | 100 г | 28 | 0,7 | 0,4 | 7,2 |
| Клюква | 100 г | 26 | 0,5 | 0,0 | 3,8 |
| Кольраби | 100 г | 29 | 2,2 | 0,3 | 6,5 |
| Кофейный напиток | 100 мл | 337 | 6,0 | 4,8 | 71,2 |
| Красная смородина | 100 г | 31 | 1,1 | 0,2 | 13,8 |
| Кролик отварной | 100 г | 204 | 24,6 | 11,7 | 0,0 |
| Крыжовник | 100 г | 41 | 0,8 | 0,2 | 11,8 |
| Кукуруза | 100 г | 97 | 3,0 | 1,2 | 18,2 |
| Кунжут | 100 г | 565 | 19,4 | 48,7 | 12,2 |
| Курица | 100 г | 202 | 18,5 | 14,3 | 0,0 |
| Курица, грудка | 100 г | 99 | 21,5 | 1,3 | 0,0 |
| Курица, печень | 100 г | 136 | 19,1 | 6,3 | 0,6 |
| Лимон | 100 г | 36 | 0,8 | 0,3 | 9,5 |
| Лук-порей | 100 г | 24 | 2,2 | 0,3 | 5,7 |
| Макароны высшего сорта | 100 г | 337 | 10,4 | 1,1 | 69,7 |
| Макрель отварная | 100 г | 124 | 22,8 | 3,6 | 0,0 |
| Малина | 100 г | 29 | 1,3 | 0,3 | 12,0 |
| Масло обыкновенное | 100 г | 659 | 1,1 | 73,5 | 1,1 |
| Мед пчелиный | 100 мл | 324 | 0,0 | 0,0 | 79,5 |
| Минтай отварной | 100 г | 79 | 17,6 | 1,0 | 0,0 |
| Молоко 0,5% | 100 мл | 39 | 3,5 | 0,5 | 5,1 |
| Молоко 1,5% | 100 мл | 47 | 3,4 | 1,5 | 5,0 |
| Морковь | 100 г | 31 | 0,8 | 0,3 | 6,6 |
| Мороженое молочное | 100 г | 126 | 3,2 | 3,5 | 21,3 |
| Мюсли с изюмом и орехами | 100 г | 375 | 11,5 | 12,7 | 62,9 |
| Мясо кролика | 100 г | 156 | 21,0 | 8,0 | 0,0 |
| Огурец | 100 г | 15 | 0,7 | 0,1 | 3,0 |
| Окрошка на кефире | 100 мл | 47 | 3,1 | 1,9 | 4,3 |
| Оливковое масло | 100 мл | 882 | 0,0 | 99,6 | 0,2 |
| Палтус отварной | 100 г | 216 | 14,0 | 17,8 | 0,0 |
| Патиссоны | 100 г | 19 | 0,6 | 0,1 | 4,1 |
| Пахта 0,5% | 100 мл | 37 | 3,4 | 0,5 | 4,7 |
| Пекинская капуста | 100 г | 12 | 1,2 | 0,2 | 3,2 |
| Перец болгарский | 100 г | 26 | 0,9 | 0,3 | 5,2 |
| Перец зеленый сладкий | 100 г | 27 | 1,3 | 0,0 | 5,3 |
| Перец красный сладкий | 100 г | 26 | 1,3 | 0,0 | 5,3 |
| Петрушка, зелень | 100 г | 41 | 4,4 | 0,4 | 9,0 |
| Петрушка, корень | 100 г | 38 | 2,6 | 0,5 | 10,5 |
| Помидоры | 100 г | 19 | 0,8 | 0,3 | 3,5 |
| Простокваша 1% | 100 мл | 40 | 3,0 | 1,0 | 4,1 |
| Пшеничная булочка | 100 г | 272 | 7,3 | 1,5 | 58,5 |
| Рассольник | 100 мл | 42 | 1,4 | 2,0 | 5,0 |
| Редис | 100 г | 14 | 1,0 | 0,2 | 4,4 |
| Репа | 100 г | 26 | 1,1 | 0,3 | 8,2 |
| Ржаной хлеб | 100 г | 223 | 5,6 | 1,7 | 51,5 |
| Рис коричневый | 100 г | 331 | 6,3 | 4,4 | 65,1 |
| Салат | 100 г | 12 | 1,2 | 0,3 | 1,3 |
| Свекла | 100 г | 37 | 1,5 | 0,1 | 7,6 |
| Свекольная ботва | 100 г | 17 | 2,1 | 0,5 | 5,5 |
| Свекольник | 100 мл | 36 | 0,5 | 2,0 | 4,2 |
| Сельдерей, зелень | 100 г | 13 | 1,0 | 0,2 | 3,6 |
| Сельдерей, корень | 100 г | 21 | 1,6 | 0,3 | 7,7 |
| Семечки подсолнечника | 100 г | 561 | 24,4 | 43,7 | 24,6 |
| Семечки тыквенные | 100 г | 556 | 24,5 | 45,8 | 18,0 |
| Сливы | 100 г | 45 | 0,6 | 0,2 | 11,7 |
| Соленый огурец | 100 г | 11 | 1,0 | 0,1 | 1,9 |
| Соя | 100 г | 381 | 2,0 | 0,1 | 1,0 |
| Спаржа | 100 г | 23 | 2,2 | 0,2 | 3,3 |
| Суп из помидоров | 100 мл | 28 | 1,3 | 1,8 | 1,9 |
| Суп из сельдерея | 100 мл | 37 | 1,6 | 1,8 | 4,5 |
| Суп овощной | 100 мл | 43 | 1,7 | 1,8 | 6,2 |
| Сыр Камамбер | 100 г | 324 | 15,3 | 28,8 | 0,1 |
| Сыр Пармезан | 100 г | 452 | 41,5 | 32,0 | 0,1 |
| Творог обезжиренный | 100 г | 99 | 19,8 | 0,5 | 3,5 |
| Телятина отварная | 100 г | 131 | 30,7 | 0,9 | 0,0 |
| Треска отварная | 100 г | 78 | 17,8 | 0,7 | 0,0 |
| Треска тушеная | 100 г | 101 | 9,7 | 5,1 | 3,9 |
| Турецкий горох «Нут» | 100 г | 127 | 6,3 | 3,2 | 18,3 |
| Тыква | 100 г | 28 | 1,3 | 0,3 | 7,7 |
| Укроп | 100 г | 28 | 1,3 | 0,3 | 7,7 |
| Фасоль белая сушеная | 100 г | 102 | 7,0 | 0,5 | 16,9 |
| Фасоль красная сушеная | 100 г | 93 | 8,4 | 0,3 | 13,7 |
| Фасоль стручковая свежая | 100 г | 24 | 2,0 | 0,2 | 3,6 |
| Филейная вырезка индейки | 100 г | 105 | 15,8 | 4,6 | 0,1 |
| Хек отварной | 100 г | 95 | 18,5 | 2,3 | 0,0 |
| Хлеб с зернами | 100 г | 228 | 8,6 | 1,4 | 43,9 |
| Хрен | 100 г | 67 | 4,5 | 0,6 | 18,1 |
| Цветная капуста свежая | 100 г | 21 | 2,4 | 0,3 | 2,3 |
| Целое куриное яйцо | 100 г | 139 | 12,5 | 9,7 | 0,6 |
| Цикорий | 100 г | 21 | 1,7 | 0,2 | 4,1 |
| Цуккини | 100 г | 16 | 1,5 | 0,2 | 3,0 |
| Чай зелёный | 100 мл | 28 | 0,1 | 0,0 | 6,8 |
| Черешня | 100 г | 61 | 1,0 | 0,3 | 14,6 |
| Черная смородина | 100 г | 35 | 1,3 | 0,2 | 14,9 |
| Черника | 100 г | 45 | 0,8 | 0,6 | 12,2 |
| Чернослив | 100 г | 267 | 3,5 | 1,2 | 68,9 |
| Чеснок | 100 г | 146 | 6,4 | 0,5 | 32,6 |
| Чечевица вареная | 100 г | 111 | 7,8 | 0,0 | 20,1 |
| Шоколад горький | 100 г | 549 | 5,4 | 35,3 | 52,6 |
| Шпинат | 100 г | 17 | 2,7 | 0,4 | 0,8 |
| Щи из квашеной капусты с картофелем | 100 г | 32 | 0,6 | 2,1 | 2,7 |
| Щи из свежей капусты | 100 г | 31 | 0,9 | 2,1 | 3,1 |
| Яблоки | 100 г | 46 | 0,4 | 0,4 | 12,1 |
| Яблоки сушеные | 100 г | 238 | 2,1 | 2,1 | 62,3 |
Продукты, богатые питательной ценностью
Нужно также употреблять пищу, богатую железом. Оно является компонентом гемоглобина, который питает ткань кислородом. Благодаря железу Ваш ребенок не будет иметь анемию. Железо укрепляет организм против инфекций. Оно содержится в таких продуктах, как печень, почки, язык, постное мясо, капуста, шпинат, бобовые растения, сухофрукты, хлеб и каши.
Белок является строительным материалом, необходимым для образования новых клеток. Он содержится в молоке и молокопродуктах, постном мясе, рыбе, яйцах и в бобовых овощах.
Фолиевая кислота (витамин B9) необходима для того, чтобы у ребенка правильно развивался головной и спинной мозг. Женщины должны от 1 до 3 месяцев перед планированной беременностью принимать этот витамин. Наличие фолиевой кислоты приводит к тому, что организм правильно впитывает и использует поступившее железо. Она содержится в дрожжах, зелени, особенно в шпинате и листьях салата; потрохах, апельсинах, свекле, чечевице, семенах подсолнечника и сухофруктах.
Элементом диеты должны быть также продукты, содержащие цинк. Он отвечает за правильное психическое развитие ребенка, а также за правильный вес. Он необходим при правильном усваивании фолиевой кислоты. Цинк влияет на хорошее состояние кожи матери и ребёнка. Цинк содержится в потрохах, мясе, в семечках тыквы и подсолнечника, в орехах, ростках пшеницы.
Фрукты, болгарский перец, капусту и зелень петрушки необходимо употреблять из-за содержания в ней витамина С, который отвечает за правильное функционирование всех тканей и кровеносных сосудов. Он помогает также в борьбе с вирусами и болезнетворными бактериями.
Продукты, которых нужно избегать при беременности
Беременная женщина должна уделять особое внимание консервированной еде, которая содержит искусственные красители и ароматизаторы. Чрезмерное количество добавок может вызвать диарею, расстройство желудка и аллергические реакции. Больше всего следует быть осторожным с бензоатом натрия (консервы, джемы, майонез), ортофосфорной кислотой, фосфатом натрия (порошки для выпекания, напитки типа колы), глутаминатом натрия (напитки, супы быстрого приготовления, приправы типа «Вегета», бульонные кубики, консервы, сухие соусы и т.п.). Следует также избегать магазинных колбасных изделий, поскольку они приправлены вредными для ребенка химическими веществами и содержат много соли.
Нужно категорически отказаться от алкоголя. Даже символический бокал вина при беременности запрещен. Во время беременности любые конфеты с алкогольной начинкой также запрещены.
Как определить пол будущего ребенка
Сейчас существуют разные методы определения пола ребенка, начиная от народных примет и древнекитайских таблиц до современных медицинских процедур.
1. Как узнать пол ребенка по таблице?
2. Пол ребенка по дате зачатия
3. Рассчитать пол ребенка по крови
4. Пол ребенка по приметам
5. Пол ребенка по УЗИ
1. Как узнать пол ребенка по таблице?
Согласно легенде китайская таблица определения пола ребенка была найдена в древней королевской гробнице в Китае. Она предсказывает пол ребенка, основываясь на китайском лунном календаре.
В данном случае нужно знать возраст матери при зачатии ребенка и месяц зачатия, чтобы определить будет у вас девочка или мальчик.
Не существует научного подтверждения тому, работает ли этот метод, но вы можете проверить его на ваших знакомых и родственниках.
2. Пол ребенка по дате зачатия
Согласно этому методу пол будущего ребенка определяется по дате, когда произошло зачатие и зависит от типа сперматозоида.
Считается, что сперматозоиды Y, которые приведут к рождению мальчика быстрее и менее выносливы, чем сперматозоиды с X хромосомой, которые медленнее, но более стойкие.
Таким образом, если зачатие произошло за 2-3 дня до овуляции женщины, то у вас больше шансов родить девочку. Если же зачатие имело место непосредственно в день овуляции или незадолго до него, то выше вероятность появления мальчика.
День овуляции можно определить с помощью измерения базальной температуры или с помощью домашних тестов на овуляцию.
3. Рассчитать пол ребенка по крови
Согласно этой теории, пол будущего ребенка можно узнать, основываясь на обновлении крови родителей. Считается, что у женщин кровь обновляется раз в 3 года, а у мужчин – раз в 4 года. Пол ребенка определяется по тому, у кого из родителей кровь «свежее».
Чтобы рассчитать пол ребенка нужно возраст женщины разделить на 3, а мужчины на 4. Тот, у кого окажется меньший остаток (более молодая кровь), того пола будет ребенок.
Например, женщине 26 лет, а мужчине 28 лет. Если 26 разделить на 3 получим 8,6, а 28 разделим на 4 получим 8. Так как остаток женщины (8,6) больше, чем у мужчины, то больше вероятность рождения мальчика.
Стоит также помнить, что в случае сдачи и переливания крови, операций, родов и других кровопотерях, стоит брать дату последней кровопотери.
Определение пола ребенка по методу «Обновления крови»
Пол ребенка по группе крови
Еще одна занимательная теория определения пола будущего ребенка основана на группе крови и резус-факторе родителей. Пересечение группы крови матери и отца, а также резус-факторов указывает на то, будет ли у вас мальчик или девочка.
Конечно, этот метод нельзя считать надежным, и его точность составляет 50 на 50.
4. Пол ребенка по приметам
Существует множество примет определения пола ребенка, к которым прибегали еще наши бабушки и мамы. Конечно, эти методы не считаются надежными, так как они не были подтверждены. Некоторые из них кажутся правдивыми, потому что их точность равна примерно 50 процентам, а есть и те, что были частично научно обоснованы.
Пол ребенка по животу
Если вы носите ребенка низко — у вас мальчик, если высоко — у вас девочка. Также есть мнение, что если у будущей мамы форма живота заостренная – будет мальчик, а более округлая – девочка.
Однако как утверждают специалисты, форма живота определяется мышцами, маточным тонусом и положением ребенка, а не полом малыша.
Согласно же последним данным, объем груди является лучшим показателем пола будущего ребенка. У женщин, вынашивающих девочек, грудь во время беременности становиться больше (в среднем на 8 см), чем у женщин, вынашивающих мальчиков (в среднем на 6,3 см). Это объясняется тем, что мальчики производят больше тестостерона и требуют больше энергии от матери, что больше подавляет рост груди.
Пол ребенка по сердцебиению
Согласно приметам, если у вас девочка, то частота сердцебиений плода будет выше 140 в минуту, а если мальчик – то меньше 140. На самом деле, сердцебиение плода изменяется по мере роста и развития, а также во время повышения активности ребенка. Однако научно доказано, что частота сердцебиения девочек больше повышается во время родов, чем у мальчиков.
Народные приметы определения пола ребенка
У пары будет девочка если:
— Внешность матери ухудшилась, появилось акне
— Папа начал набирать вес
— Маму тянет на сладкое
— Будущая мать страдает от сильной утренней тошноты
— Возраст родителей выше 40 лет
— Если подвесить обручальное кольцо над животом, оно движется вперед-назад
У пары будет мальчик если:
— Внешность матери улучшилась
— Появилась сухость рук, мерзнут ступни ног
— Тянет на соленое и кислое
— Мать испытывает стресс
— Сильно повысился аппетит, потребление калорий
— Если подвесить обручальное кольцо над животом, оно движется по кругу
5. Пол ребенка по УЗИ
Одним из наиболее точных методов определения пола ребенка во время беременности является УЗИ или ультразвуковое исследование, во время которого высокочастотные звуковые волны создают образ вашего малыша внутри матки.
УЗИ проводят не для определения пола ребенка, а для того, чтобы узнать правильно ли развивается ребенок.
В зависимости от срока беременности и положения плода, врач может точно сказать, вынашиваете ли вы мальчика или девочку.
На каком сроке можно определить пол ребенка?
УЗИ мальчика
УЗИ девочки
Чаще всего метод определения пола ребенка по УЗИ наиболее точный на сроке от 18 до 26 недель беременности. Хотя новые технологии УЗИ могут определять пол ребенка и на более раннем сроке 12-13 недель.
До 18 недель внутриутробного развития, мужские и женские половые органы больше похожи и потому вероятность ошибки высока. Более поздние сроки также усложняют эту задачу из-за более тесного положения плода.
Стоит помнить, что если ребенок находится в неудобном положении для осмотра или скрещивает ноги, это может скрыть область половых органов от наблюдения.
Пол ребенка: ошибается ли УЗИ?
УЗИ не является 100 процентным методом, и вероятность ошибки зависит от нескольких факторов:
— Срока беременности (чем выше, тем точнее)
— Оборудования (3D УЗИ, как правило, точнее)
— Профессионализма врача, проводящего УЗИ
— Веса матери (чем полнее мать, тем качество изображения ниже)
— Положения плода
Существуют более точные методы определения пола будущего ребенка (практически 100 процентов) , но они проводятся по необходимости и сопровождаются большим риском для беременности. Это амниоцентез (пункция плодного пузыря) и биопсия ворсин хориона. Их проводят на более раннем сроке: в первом и начале второго триместра.
Амниоцентез проводят между 15-18 неделей беременности. Врач вводит длинную иглу, чтобы взять образец амниотической жидкости из плодного пузыря, которая содержит клетки ребенка. Как правило, этот тест назначают, если существует повышенный риск аномалий у ребенка и нарушений, связанных с полом ребенка.
Биопсию ворсин хориона проводят между 11 и 14 неделями, и этот метод тоже используется только в случае возможности развития у ребенка нарушений.
ПОДПИШИТЕСЬ НА МОЙ INSTAGRAM!
Реклама инстаграм | Комплексное Продвижение Инстаграм | Раскрутка Инстаграм | Таргет Instagram | Адвокат Астрахань
Ежедневный рацион беременной женщины
Никогда еще в жизни питание не было так важно, как до, во время и после беременности. С другой стороны, женщины по-прежнему могут есть продукты, которые поставляются в коробке или пакете, есть вне дома несколько раз в неделю или заказывать пиццу с собой, если они также следуют нескольким простым рекомендациям по питанию для двоих.
Беременная женщина должна включать в свой ежедневный рацион как минимум:
- Пять порций свежих фруктов и овощей (включая как минимум одну порцию темно-оранжевого овоща, две порции темно-зеленых листовых овощей и одну порцию цитрусовых фруктов. )
- Шесть порций обогащенного цельнозернового хлеба и круп.Три порции обезжиренного или нежирного молока или молочных продуктов
- Две-три порции нежирного мяса, курицы без кожи, рыбы или вареных сушеных бобов и гороха
- Восемь стаканов воды
Рекомендации по употреблению в пищу ну для здоровой беременности просты и понятны. Когда, где и сколько они едят — это гибкая функция, которая часто определяется необходимостью. Беременная женщина в первом триместре может выбрать перекус на завтрак и обильный ужин, если она страдает от утреннего недомогания, но выберите более крупный завтрак и легкий ужин в последнем триместре, когда изжога является более серьезной проблемой.Избегайте или ограничьте потребление кофеина (например, кофе, чая и колы) и избегайте алкоголя и табака. Поскольку безопасных пределов для алкоголя не установлено, женщинам лучше всего воздерживаться.
A Weighty Issue
Если женщина не наберет достаточно веса, ее ребенок также не наберет достаточно веса, что подвергает новорожденного высокому риску проблем со здоровьем. Оптимальная прибавка в весе от 25 до 35 фунтов у стройной женщины помогает обеспечить ребенка здоровым размером. Женщины с недостаточным весом должны набирать больше веса, примерно от 28 до 40 фунтов.Женщинам с избыточным весом не следует пытаться использовать беременность как способ израсходовать лишний жир, поскольку накопленный жир — это не то вещество, из которого сделаны дети. Этим женщинам рекомендуется умеренная прибавка в весе от 12 до 25 фунтов.
Дальнейшая прибавка в весе сверх рекомендуемых величин не сделает малышей крупнее и здоровее. Это затруднит восстановление желаемой фигуры после родов. Секрет в том, чтобы ускорить набор веса, увеличивая прирост веса от очень небольшого в первом триместре до целого фунта в неделю в последние два месяца беременности.
Фолиевая кислота: это необходимо
Эксперты по питанию согласны с тем, что лучшее место для будущей матери, чтобы получить все необходимые питательные вещества, включая достаточное количество витаминов и минералов, — это их диета. Уловки становится достаточно. Например, исследование MRC Vitamin Study в Медицинском колледже больницы Святого Варфоломея в Лондоне показало, что женщины, принимавшие добавки фолиевой кислоты в период зачатия, имели значительно более низкий риск рождения детей с дефектами нервной трубки (NTD), типом врожденного дефекта, при котором эмбриональная нервная трубка, которая формирует будущий мозг и позвоночник, не закрывается должным образом.
К счастью, в 1996 году Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) издало постановление, требующее, чтобы все продукты из обогащенного зерна, включая хлеб и макароны, были дополнены фолиевой кислотой. Каждая женщина детородного возраста должна получать не менее 400 микрограммов фолиевой кислоты с пищей или добавками.
Послеродовая диета
Независимо от того, кормит женщина грудью или нет, секрет послеродового питания заключается в постепенном восстановлении желаемой фигуры при сохранении или пополнении запасов питательных веществ.Кроме того, поскольку некоторые роды запланированы, а другие — сюрпризы, никогда не поздно начать кормить следующего ребенка, продолжая придерживаться диеты, основанной на свежих фруктах и овощах, обезжиренных молочных продуктах, цельнозерновых и богатых белком бобах и мясе. .
Планировщики питания при беременности: триместр за триместром
Хотите знать, что есть, чтобы дать ребенку наилучшее начало во время беременности?
Мы создали шесть еженедельных планировщиков питания, чтобы помочь вам получить правильный баланс питания для здоровой беременности.На каждый триместр есть два простых планировщика, так что у вас будет большой выбор.
Каждый планировщик предлагает множество вкусных закусок и блюд, которые подходят именно вашему сроку беременности.
Еженедельные планировщики первого триместра
Наши еженедельные планировщики первого триместра имеют блюда, богатые фолиевой кислотой, которая отлично подходит для развивающейся нервной системы вашего ребенка. Он также включает продукты, содержащие витамин B6, который может помочь вашему организму использовать и накапливать энергию из белков и углеводов.
Во втором планировщике вы также найдете богатые железом блюда. Железо помогает крови перемещать кислород по телу. Это важно во время беременности, потому что объем крови увеличивается.
Первый триместр: еженедельный планировщик питания один Первый триместр: еженедельный планировщик питания два
Еженедельный план питания во втором триместре
Наши планировщики второго триместра предлагают блюда, богатые кальцием и витамином D. Эти питательные вещества помогут вашему ребенку укрепить кости и зубы. Вы также найдете рецепты, содержащие омега-3 жирные кислоты, которые важны для развития мозга вашего ребенка.
Второй триместр: еженедельный планировщик питания один
Второй триместр: еженедельный планировщик питания два
Еженедельный план питания в третьем триместре
Наши планировщики третьего триместра предлагают блюда, которые дадут вам настоящий заряд энергии именно тогда, когда вам это больше всего нужно! Есть также продукты, содержащие витамин К, который необходим для хорошего восстановления вашего тела после родов.
Третий триместр: еженедельный план питания один
Третий триместр: еженедельный план питания два
Продукты, которых следует избегать во время беременности
Посетите наше сообщество
Беременны впервые? Обсуждайте с другими будущими мамами пристрастие к еде, перепады настроения и изменения тела.
Последний раз отзыв: март 2021 г.
Элегантные, удобные массажные столы для беременных Для расслабления Вдохновляющие коллекции мебели
Измените способ расслабления или обслуживания клиентов с помощью превосходного. массажные столы для беременных на Alibaba.com. У них удивительно низкие цены и множество атрибутов, способствующих комфорту и безопасности. Благодаря этим характеристикам безопасности и комфорта они являются лучшим выбором в этой категории. Файл. массажные столы для беременных доступны в большом разнообразии изумительных дизайнов и стилей.Соответственно попадаются все покупатели. массажные столы для беременных , которые соответствуют их потребностям, будь то личные или для работы в массажном салоне.
Низкая цена на эти. Массажные столы для беременных — одно из их главных достоинств, особенно если учесть их многочисленные полезные свойства. Изготовленный из исключительно прочных материалов. массажные столы для беременных обладают непревзойденной прочностью и долгим сроком службы. Несмотря на свою исключительную прочность, они очень легкие, и их удобно передвигать.Их материалы тщательно отбираются, чтобы гарантировать, что. Массажные столы для беременных не вызывают раздражения у пользователей, независимо от их типа кожи.
The. Массажные столы для беременных на Alibaba.com легко настраиваются для разных пользователей. У них есть прочные концевые пластины, которые добавляют им устойчивости и предотвращают дрожание во время массажа. Файл. Массажные столы для беременных оснащены самой лучшей пеной с превосходной плотностью и толщиной, которая обеспечит вам или вашим клиентам комфорт.Для настройки вы можете поговорить с различными. массажных столов для беременных продавцов на сайте и по специальным заказам.
Воспользуйтесь лучшими возможностями экономии на Alibaba.com с заманчивыми предложениями. массажные столы для беременных . Качество доступно и удобно для Вас. Воспользуйтесь этим преимуществом и получите самое подходящее. массажные столы для беременных для решения ваших личных или деловых целей сегодня.
Таблица продуктов для беременных и 5 основных питательных веществ для здоровой беременности
Беременность требует хорошего питания для здоровья ребенка и матери.Хорошо спланированные блюда, приготовленные из свежих ингредиентов, содержат все необходимые питательные вещества. Основные принципы здорового питания остаются неизменными, а это означает, что каждый прием пищи должен обеспечивать питательными макроэлементами, такими как белки, углеводы, а также жиры и микроэлементы, включая витамины и минералы в достаточных количествах.
Беременность требует хорошего питания для здоровья ребенка и матери.
Некоторые из обязательных компонентов для здоровой беременности: 1. Белки: Белки необходимы для здорового роста плода и поддержания здоровья матери.Белки образуют строительные блоки для крови, костей, органов, мышц и тканей. Недостаточное потребление белка может привести к серьезному недоеданию. В вашем ежедневном рационе должно быть дополнительно 0,5 г белков в первом триместре, 6,9 г во втором и 22,7 г в третьем триместре. Итак, вам нужно около 78 г белков в третьем триместре.
2. Фолиевая кислота или фолиевая кислота: Фолиевая кислота очень важна для предотвращения дефектов нервной трубки, серьезных аномалий спинного и головного мозга.Это также помогает увеличить вес при рождении, синтез гемоглобина и снизить частоту преждевременных родов. Рекомендуемая доза составляет 500 мкг / день.
3. Железо: В форме гемоглобина железо необходимо для переноса кислорода в нашу кровь. Во время беременности организму необходимо увеличить объем крови, чтобы удовлетворить потребности растущего плода, поэтому необходимо больше железа в рационе. Анемия — одна из основных причин преждевременных родов и низкой массы тела при рождении.Индийским женщинам во время беременности требуется 35 мг железа в день.
Невегетарианские источники считаются лучшими, так как усваивается больше железа. Чтобы улучшить усвоение железа из вегетарианских источников, помогает добавление источника витамина С. Таким образом, добавление в пищу лимона, салата из помидоров или просто амлы улучшает усвоение. 4. Кальций: Кальций необходим для создания здоровых костей и зубов ребенка, а также для производства богатого кальцием грудного молока и профилактики остеопороза у матери.ICMR перечислил суточную потребность в кальции для беременных женщин на уровне 1200 мг. Важным фактором при выборе источника кальция является его биодоступность. Молоко — один из лучших источников биологически доступного кальция.
5. Витамин A необходим для здорового зрения, иммунной функции, роста и развития плода. Матери подвержены дефициту витамина А, особенно в третьем триместре из-за быстрого развития плода и увеличения объема крови.Включение в ежедневный рацион продуктов, содержащих витамин А, таких как животные источники, такие как молоко, масло, яйца и рыба или богатые бета-каротином вегетарианские источники, может помочь достичь ежедневной потребности в 800 мкг витамина А или 6400 мкг бета-каротина. (Также прочтите: Что есть Во время беременности)
Заявление об ограничении ответственности: Мнения, выраженные в этой статье, являются личным мнением автора. NDTV не несет ответственности за точность, полноту, пригодность или достоверность любой информации в этой статье.Вся информация предоставляется «как есть». Информация, факты или мнения, содержащиеся в статье, не отражают точку зрения NDTV, и NDTV не несет никакой ответственности за это.
Зарегистрированное потребление пищи на ранних сроках беременности по сравнению с небеременными женщинами — кросс-секционное исследование | BMC Беременность и роды
Группа беременных
Настоящее исследование представляет собой перекрестное обследование 226 женщин на ранних сроках беременности, набранных из пяти женских консультаций первичной медико-санитарной помощи в Умео, Швеция.Участники, которых набирали последовательно в период с сентября 2006 г. по март 2009 г., были частью продольного исследования (PregNut), в котором измерялись рацион, рост и вес, а также брались пробы крови во время беременности и в послеродовом периоде. Сто сорок три женщины были первородящими, 83 — многоплодными, у 222 — одноплодная беременность, а у четырех — двойная беременность. Все эти женщины, кроме десяти, родились в Швеции, 223 были замужем или сожительствовали, а три были холостыми. Все женщины, посещающие дородовые консультации, были приглашены акушерками, а женщинам, проявившим интерес к участию, была предоставлена устная и письменная информация.Подписанное согласие было получено во время первого посещения программы дородового ухода. Были использованы три критерия исключения: серьезные заболевания, невозможность посещать обычную программу дородового ухода и недостаточное знание шведского языка.
Диетические меры
Беременных женщин попросили ответить на вопросник из 66 пунктов о частоте приема пищи (FFQ). FFQ — это сокращенная версия исходного FFQ для Северной Швеции, но использованные вопросы были такими же, как и в исходной версии.Как исходная, так и сокращенная версии были разработаны для полуколичественного и оптически считываемого ввода данных. FFQ Северной Швеции используется программой Västerbotten Intervention Program (VIP) [18], Европейским проспективным исследованием рака и питания (EPIC) [19] и Многонациональным мониторингом тенденций и детерминант сердечно-сосудистых заболеваний (MONICA) в Северной Швеции. [20]. Исходный FFQ для Северной Швеции был проверен на основе десяти повторных 24-часовых отзывов о питании и выбранных биомаркеров плазмы или эритроцитов в отношении потребления пищи, энергии и макроэлементов, витаминов, минералов и жирных кислот [18], [21], [22] ].Коэффициенты корреляции для двух методов регистрации обычно составляли от 0,45 до 0,61, а средний коэффициент корреляции для всех питательных веществ составлял 0,50. Частота потребления оценивалась по девятибалльной шкале от 0 (никогда) до 8 (4 раза в день и более). Укороченная версия включала восемь вопросов о частоте употребления различных видов жиров, используемых для намазывания на хлеб или приготовление пищи, девять вопросов о молоке и других молочных продуктах, семь вопросов о хлебе и крупах, шесть вопросов о фруктах, зелени и корнеплодах и шесть вопросов о безалкогольные напитки и сахаросодержащие закуски.В список напитков были включены пять вопросов о потреблении спиртных напитков, вина и пива. Двадцать из оставшихся 25 вопросов были записаны на потребление картофеля, риса, макарон, мяса и рыбы, а пять касались различных предметов, таких как соленые закуски, кофе, чай и вода. Участники указали свою среднюю порцию ( i ) картофеля / макарон / риса, ( ii ) овощей и ( iii ) мяса / рыбы, используя четыре цветные фотографии, иллюстрирующие четыре тарелки с увеличивающимся размером порций картофеля, овощей, и мясо.Для других продуктов питания использовались размеры порций либо пола и возраста, либо стандартные размеры порций, как описано ранее [17]. Сообщенная частота потребления была преобразована в количество приемов пищи в день. Содержание энергии и питательных веществ было рассчитано путем умножения частоты ежедневного потребления на содержание порций в соответствии с последними доступными обновлениями для конкретного питательного вещества в базе данных, предоставленной Национальным управлением пищевых продуктов (Упсала, Швеция) [23]. В целом более короткая версия дает более низкие отчеты об общем потреблении энергии, но ранжирует субъектов в том же порядке [21].
Пять беременных женщин не ответили на FFQ, и еще 12 либо ( i ) оставили без ответа ≥10% вопросов о еде, или ( ii ) не имели хотя бы одного указания размера порции, или ( iii ) имели приблизительную еду уровень потребления (FIL, заявленное потребление энергии / базальная скорость метаболизма), соответствующий минимальному уровню 5% и максимальному 2,5%, как описано ранее [24]. Этих женщин исключили, оставив 209 беременных для оценки рациона питания. Для этих женщин среднее (99% ДИ) количество дней беременности на момент обследования составляло 85 дней (82-87 дней).
Прочие меры
Участники также заполнили анкету, в которой помимо диеты учитывались социально-экономические и психосоциальные условия, семейное положение, уровень образования, самооценка здоровья, личный анамнез, семейный анамнез и качество жизни [ 25]. Анкета также касалась социальных сетей и поддержки, условий труда, физической активности, употребления алкоголя, табака и употребления пищевых добавок. Что касается добавок, о приеме мультиминеральных, поливитаминов и добавок железа сообщалось как «Да» или «Нет» в течение предыдущих двух недель.Кроме того, измеряли вес тела (легкая одежда) и рост (без обуви).
Референтная группа
Группа референтных женщин была включена в текущую программу вмешательства Вестерботтена (VIP) [18]. VIP приглашает всех жителей округа Вестерботтен в возрасте 40, 50 и 60 лет на медицинский осмотр. В некоторые общины приглашаются также 30-летние. База данных по диетам Северной Швеции (NSDD) собирает данные о диете для VIP, производя около 140 000 наблюдений [26]. Все 30-летние женщины из более крупного района Умео, которые участвовали в VIP в течение того же периода набора, что и беременные женщины в этом исследовании, были включены в качестве референтов (n = 108).Из них пять женщин, которые не соответствовали критериям качества FFQ, описанным выше, были исключены. Группа 40-летних женщин (n = 103) одинакового размера из NSDD с FFQ, удовлетворяющими критериям качества — из района Умео и посещающих VIP в тот же период, что и беременные женщины в этом исследовании — была случайным образом выбрана в качестве референты для 40-летних беременных. У референтных женщин также измеряли их рост и вес во время VIP-сеанса, и они заполнили ту же анкету, что и беременные.Таким образом, информация для референтов и беременных женщин была получена с использованием идентичной анкеты и практически идентичных процедур. Единственная разница заключалась в том, что референтные женщины заполнили FFQ с точки зрения приема в предыдущем году, а не только за предыдущие две недели.
Обработка данных и статистический анализ
В качестве основы для анализа данных в настоящем проекте было оценено распределение зарегистрированного потребления энергии и питательных веществ среди всех 30- и 40-летних женщин в NSDD с записью диеты, соответствующей качеству FFQ критериев и с датой скрининга в тот же период, что и набор беременных женщин в это исследование (n = 26 394).Было обнаружено, что распределение было приемлемо нормальным для всех переменных диеты, кроме алкоголя. Таким образом, для описания представлены средние значения с 95% доверительным интервалом (ДИ) для диетических переменных, за исключением потребления алкоголя, где представлены медианы с максимальными и минимальными значениями. Потребление общих жиров, углеводов, белков и алкоголя представлено в виде доли энергии, которую они обеспечивают, в процентах от общего зарегистрированного потребления энергии (E%). Чтобы компенсировать систематическое занижение данных из-за сокращенного FFQ, зарегистрированные поступления были экстраполированы до уровня энергии, соответствующего 25% сокращению исходного FFQ.
Различия между группами были проверены с помощью теста Стьюдента t для нормально распределенных переменных после соответствующих корректировок. Тест Манна-Уитни U использовался для проверки разницы в потреблении алкоголя. В дополнение к тестированию на различия в оценочных количествах, съеденных за день, различия в остатках от регрессии соответствующего питательного вещества на потребление энергии оценивались для витаминов и минералов, как описано Виллетом [27]. Все остатки были распределены нормально.Использование остатков было сделано, чтобы обойти возможные ошибки из-за занижения или завышения отчетности. В нынешнем населении занижение данных было обычным делом из-за инструмента, высокого ИМТ, низкого уровня образования и курения [28]. Соответственно, для десятилетних возрастных групп средние значения потребления питательных веществ были рассчитаны путем стандартизации для групп ИМТ, уровня образования и курения. При сравнении всех беременных и референтных женщин возрастная группа также была включена в качестве ковариаты.
Участники были классифицированы как участников с нормальным весом (ИМТ <25), избыточным весом (ИМТ ≥25 - <30) или ожирением (ИМТ ≥30).У беременных или референтных женщин ИМТ <18. Употребление табака (курение или шведский снюс (нюхательный табак)) и алкоголя было разделено на «употребление в настоящем» или «неиспользование». Образование дихотомически делилось на наличие университетского образования или без него. Физическая активность была дихотомизирована как низкая физическая активность на работе, в свободное время, то и другое или ни то, ни другое. Различия в распределении этих переменных и соотношении субъектов с ожирением, избыточным весом и нормальным весом среди беременных и референтных женщин проверялись с помощью критерия хи-квадрат, если только число в ячейке не было пять или меньше, и в этом случае точный критерий Фишера использовался.
Использование добавки было разделено на прием добавки в предыдущие две недели или нет. Добавки витаминов и минералов оценивались с использованием наиболее частого содержания в безрецептурных препаратах, предназначенных для женщин. Таким образом, были внесены следующие добавки: кальций — 200 мг; железо 18 мг; витамин D, 7,5 мкг; витамин B12, 2,5 мкг; и фолиевая кислота — 200 мкг. Последний был скорректирован с учетом увеличения биодоступности фолиевой кислоты в 1,7 раза [29]. Статистически значимыми считались значения P <0,01.Для этого анализа данных использовалась версия 20 IBM SPSS Statistics.
Многовариантное частичное моделирование методом наименьших квадратов (PLS) было выполнено для поиска кластеризации среди женщин и определения переменных, связанных с ранней беременностью или референтной женщиной. Использовалось программное обеспечение SIMCA P +, версия 12.0 (Umetrics AB, Умео, Швеция). Независимый (X) блок включал 66 пищевых продуктов / агрегатов в FFQ, предполагаемые питательные вещества, употребление добавок и употребление табака. Переменные были автоматически масштабированы до единичной дисперсии, и был рассчитан перекрестно подтвержденный прогноз Y.Кластеризация участников отображалась на графике загрузки баллов с двумя наиболее сильными компонентами (t [1] и t [2]) по осям x и y [30], [31]. Для теоретической концепции моделирования PLS мы отсылаем к обзорной статье Haenlein и Kaplan [32].
Этическое одобрение
Исследование было одобрено Региональным советом по этике при Университете Умео в Швеции (Dnr 04-171 M). Все задействованные клиники входят в состав Совета округа Вестерботтен и проходят оценку Регионального совета по этике Университета Умео.Таким образом, данное этическое одобрение Регионального совета по этике Университета Умео в Швеции распространяется на все медицинские центры.
Чего следует избегать во время беременности: подробное руководство
Беременность — это время, наполненное радостью, а также лот жертв. Поскольку в течение этих девяти месяцев вы несете ответственность за другого человека, вас поощряют проявлять осторожность, чтобы сохранить здоровье себе и своему малышу.
Означает ли это, что вы должны попрощаться со всем, что любите, когда тест на беременность оказался положительным? Нет, но вам придется внести некоторые изменения.Вот подробное руководство обо всем, чего следует избегать во время беременности (и о том, что вы можете делать вместо этого).
Сохраняйте спокойствие, мама: от чего вы отказываетесь во время беременности
Еда и напитки
Ваш ребенок в основном ест то, что вы едите, поэтому во время беременности важно поддерживать сбалансированную диету, чтобы гарантировать, что он получает все питательные вещества, необходимые для роста. Помимо простого здорового питания, есть несколько продуктов и напитков, которых следует избегать.
Алкоголь: высокий риск
Употребление алкоголя во время беременности было связано с негативными последствиями во время беременности и после родов, такими как низкий вес при рождении, преждевременные роды и нарушение обучаемости.
Несмотря на то, что более серьезные побочные эффекты обычно вызваны чрезмерным употреблением алкоголя (например, несколько напитков в день), в настоящее время не существует подтвержденного «безопасного» количества алкоголя для употребления во время беременности, — говорит Жасмин Джонсон, доктор медицины, специалист по медицине матери и плода. .
Сделайте на данный момент смены безалкогольных напитков, например, поджаривайте с игристым сидром вместо шампанского.
Рыба с высоким содержанием ртути: высокий риск
Слишком много ртути во время беременности может нанести вред зрению и слуху вашего ребенка, поэтому важно ограничить воздействие рыбы, содержащей высокий уровень ртути, во время беременности.
Как правило, чем крупнее рыба, тем больше вероятность, что она съест других рыб в пищу, что увеличивает количество содержащейся в ней ртути. Избегайте рыбы, такой как рыба-меч, кафельная рыба и королевская макрель, придерживаясь более мелкой рыбы, такой как треска, тилапия, креветки и лосось.
Консервированный тунец — это нормально в умеренных количествах, но по возможности старайтесь выбирать легкие кусочки вместо твердого альбакора.
Смотреть сейчас: Советы по здоровому питанию при беременности
Непастеризованные продукты: высокий риск
Во время беременности рекомендуется избегать любых непастеризованных молочных продуктов, включая молоко, яйца и сыры.Процесс пастеризации убивает вредные бактерии, которые могут вызывать болезни у людей с уязвимой иммунной системой, таких как беременные женщины. Всегда выбирайте пастеризованные продукты во время беременности.
Сырые морепродукты и яйца: высокий риск
Сырые морепродукты или суши, содержащие сырую рыбу, опасно употреблять в пищу во время беременности — они могут быть заражены всевозможными бактериями и паразитами, которые могут вызвать серьезные заболевания во время беременности. То же самое касается сырых или недоваренных яиц.
Убедитесь, что все блюда, содержащие морепродукты и яйца, полностью приготовлены, и вместо сашими выберите в своем любимом суши ролл «Калифорния» или вегетарианский ролл.
Сырые проростки: высокий риск
Сырая люцерна, клевер и ростки маша являются рассадником таких бактерий, как кишечная палочка и листерия, поэтому правила здесь такие же, как и для мясных деликатесов и мягкого сыра. Если вы не можете тщательно приготовить ростки, избегайте их пока.
Кофеин: средний риск
Умеренное количество кофеина во время беременности считается нормальным, но он проходит через плаценту. Некоторые исследования показывают, что высокое количество кофеина может вызвать выкидыш, хотя Американский колледж акушеров и гинекологов (ACOG) утверждает, что это не было подтверждено.
«Последнее исследование не может доказать, что выкидыши были связаны с потреблением кофеина, а не с ненормальной беременностью (которая является наиболее частой причиной выкидыша)», — объясняет доктор Джонсон.
На всякий случай убедитесь, что вы не получаете в сумме более 200 миллиграммов кофеина в день. Перейдите на натуральные напитки без кофеина, такие как травяной чай, молоко и воду, как только вы достигнете своего дневного лимита.
Мясо деликатесов: средний риск
Холодное мясо, будь то из прилавка деликатесов или из контейнера с остатками еды в холодильнике, может вызвать листериоз.Это редко, но во время беременности бутерброд с индейкой может вызвать серьезное заболевание (и, к сожалению, листериоз — одна из немногих инфекций, которые могут проникнуть через плаценту, поэтому ваш ребенок тоже может сильно заболеть).
Либо пропустите мясное ассорти, либо сначала разогрейте его в микроволновой печи. Если нагреть их до 165 градусов, их можно будет есть.
Недоваренное мясо: средний риск
Вы все еще можете есть гамбургеры и куриные крылышки во время беременности, но они должны быть хорошо приготовлены, чтобы убить любые бактерии, которые могут жить на сыром мясе.Ваш ребенок не заболеет, но инфекция сальмонеллы во время беременности может быть действительно неприятной для и .
Свинину и птицу следует приготовить до 165 градусов, и вы должны заказывать эти стейки и гамбургеры, по крайней мере, средней прожарки.
Мягкий сыр: средний риск
Беременным женщинам рекомендуется избегать употребления мягких сыров, таких как бри и камамбер, за исключением случаев, когда они были приготовлены в запеканке или другом блюде, чтобы исключить риск появления листерий. Избегайте этих сыров или выбирайте варианты, которые были пастеризованы.
Лекарство
Лекарства и добавки, как по рецепту, так и без рецепта (OTC), составляют одну из самых больших категорий вещей, которых следует избегать во время беременности.
Поскольку у вашего ребенка общее кровоснабжение, лекарства, которые проходят через ваш кровоток, могут проникать через плаценту и оказывать пагубное воздействие на здоровье вашего ребенка. Ни один препарат не является на 100% безопасным для приема во время беременности, но некоторые из них необходимы — и безопаснее, чем другие.
Всегда проконсультируйтесь со своим акушером-гинекологом, прежде чем принимать какие-либо лекарства, отпускаемые по рецепту или без рецепта.
Лекарства от прыщей, отпускаемые по рецепту: высокий риск
Рецептурные средства от прыщей, такие как изотретиноин и спиронолактон, были связаны с серьезными врожденными дефектами, поэтому, если вы принимаете их во время беременности, вам следует немедленно прекратить их. Поговорите со своим акушером-гинекологом или дерматологом о том, как лучше всего контролировать прыщи во время беременности.
НПВП болеутоляющие: высокий риск
Эффекты нестероидных противовоспалительных препаратов (НПВП), таких как аспирин, ибупрофен и напроксен, хорошо изучены, и эти препараты представляют опасность для вашего ребенка в виде врожденных дефектов и повреждения внутренних органов, но этот риск наиболее высок в первый триместр.
«После этого можно будет принимать НПВП в течение короткого периода времени, до 32 недель», — говорит доктор Джонсон. «Однако вам следует проконсультироваться со своим врачом».
Вместо НПВП беременным женщинам рекомендуется использовать ацетаминофен (тайленол), поскольку он дает меньше негативных результатов.
Распространенные безрецептурные препараты: средний риск
Многие безрецептурные препараты безопасны для использования во время беременности, но не меньше. Например, противодиарейные, противоотечные, антигистаминные средства, назальные спреи и отхаркивающие средства могут иметь некоторые возможные риски.Всегда проконсультируйтесь с врачом, прежде чем принимать какие-либо безрецептурные препараты во время беременности.
Антидепрессанты и противовоспалительные препараты: в зависимости от риска
Вам не нужно жертвовать физическим здоровьем вашего ребенка на свое психическое. Некоторые антидепрессанты несут в себе достаточно низкий риск, поэтому их стоит продолжать принимать, особенно если прием , а не может представлять больший риск для здоровья вас или вашего ребенка.
Тем не менее, некоторые препараты могут вызывать побочные эффекты у плода, и их следует избегать или заменить на менее проблемные препараты.
Никогда не прекращайте прием любых лекарств, включая антидепрессанты, холодную индейку только из-за положительного результата теста на беременность. «Если женщину беспокоит то или иное лекарство, ей следует обсудить с врачом план безопасной отмены этого лекарства, прежде чем она прекратит прием лекарства», — советует д-р Джонсон.
Антибиотики: зависимость от риска
Как и антидепрессанты, все антибиотики несут определенный риск, хотя некоторые из них с большей вероятностью приведут к порокам или дефектам, чем другие.Как правило, следует избегать антибиотиков класса тетрациклинов, в то время как антибиотики, такие как пенициллин и эритромицин, обычно считаются достаточно безопасными для приема (особенно если они будут лечить инфекцию, которая может представлять опасность для здоровья вашего ребенка).
Примечание о добавках
Пищевые добавки не регулируются FDA, поэтому лучше избегать приема каких-либо дополнительных витаминов или минералов во время беременности, если только ваш врач специально не сказал вам об этом.
Вы можете и должны принимать пренатальный витамин, который будет полон многих из самых важных питательных веществ, которые вам нужны, но, возможно, еще не поступают в ваш рацион. Если вас все еще беспокоит дефицит, постарайтесь получить как можно больше витаминов и минералов из реальных источников пищи (поэтому ешьте много апельсинов и брокколи, а не принимайте добавки с витамином С).
Красота
Может быть, беременность дала вам сияющую кожу и сочные локоны, а может быть, вы стали похожи на мокрую кошку.Хотите сделать мани / педи? Это нормально, но некоторые другие методы лечения — нет.
Инъекции ботокса и химический пилинг: высокий риск
Когда вы используете Ботокс в косметических или медицинских целях, вы, по сути, вводите токсин в кровоток. И химический пилинг буквально включает нанесение химических отшелушивающих средств прямо на вашу кожу.
Поскольку вам следует избегать воздействия ненужных химикатов и токсинов во время беременности, эти процедуры следует отложить до родов.
Косметические процедуры с использованием высоких температур: высокий риск
Во время беременности можно очень легко перегреться. Если ваша внутренняя температура тела остается достаточно высокой на достаточно долгое время, это может вызвать врожденные дефекты.
Избегайте любых косметических процедур, которые требуют от вас воздействия высоких или концентрированных источников тепла, включая солярии, процедуры с горячими камнями, обертывания, а также сауны или парные. Если вы не можете обойтись без сияния, воспользуйтесь бронзатором или кремом для загара.
Средства по уходу за кожей, содержащие ретиноиды, формальдегид и гидрохинон: средний риск
У нас нет множества доказательств того, что ретиноиды, формальдегид и гидрохинон опасны для плода, но эксперты подозревают, что большинство продуктов, содержащих их, действительно представляют опасность.
Если вы регулярно употребляли продукт, содержащий один из этих ингредиентов, и изо всех сил пытаетесь найти безопасную замену, поговорите со своим врачом — он может работать с вами, чтобы найти альтернативу.
Пирсинг или татуировки: средний риск
Риск любого вида инфекции выше во время беременности, поэтому даже если в вашем любимом тату-салоне соблюдаются строгие правила гигиены, «безопасный» пирсинг или татуировка могут привести к серьезной инфекции. Подождите, пока не родится ребенок.
Отбеливание зубов: средний риск
Безопасность отбеливающих средств во время беременности не проводилась, поэтому большинство стоматологов советуют избегать домашнего или профессионального лечения. Однако обычно вы можете чистить зубы отбеливающей зубной пастой, а также придерживаться списка лучших практик для здоровых и белых зубов, разработанного Американской стоматологической ассоциацией.
Физическая активность
С одобрения врача вы можете поддерживать безопасный режим упражнений во время беременности.Но некоторые занятия следует отложить до рождения ребенка.
Деятельность, связанная с травмами: высокий риск
Если вы можете упасть во время занятий спортом (например, верховой езды, катания на лыжах или сноуборде, катания на коньках) или потенциально можете попасть в живот от снаряда (например, в футбол, бейсбол или теннис), вам следует избегать этого.
Хотя ваш ребенок хорошо защищен маткой, серьезные травмы живота могут вызвать отслойку плаценты. Придерживайтесь занятий с низкой нагрузкой, таких как плавание, бег на беговой дорожке и занятия по спиннингу.
Горячая йога: высокий риск
Йога — отличный способ поддерживать себя в форме и гибкости во время беременности, но с низкой нагрузкой, но горячая йога — с ее высокими темпами и напряженными тренировками — может вызвать сильное обезвоживание и опасное повышение температуры тела. Более безопасный выбор — традиционные или пренатальные занятия йогой.
Альпинизм: средний риск
Есть риск падения, но также и риск высотной болезни. Подъем на большой высоте во время беременности может повлиять на оксигенацию вашего ребенка, особенно если вы не привыкли к ним.
Если вам нравится это занятие, вы можете попробовать скалолазание в помещении — не все центры позволят вам участвовать во время беременности, но это автоматически не опасно, если у вас есть опыт и ваш врач одобрил это.
Подводное плавание с аквалангом: средний риск
Подобно альпинизму, подводное плавание с аквалангом увеличивает вероятность воздействия гипербарического кислорода, который может повлиять на развитие вашего ребенка. Однако подводное плавание и плавание совершенно безопасны!
Тяжелая атлетика: средний риск
Поднятие тяжестей не представляет большого риска для вашего ребенка, но он есть для вас.Гормоны беременности ослабляют и расслабляют ваши суставы и связки, что делает вас более склонными к травмам.
Вы можете выполнять базовую тренировку рук с легкими весами, но лучше пропускать любые экстремальные упражнения с тяжелой атлетикой, если вы не являетесь опытным спортсменом с одобрения врача.
Образ жизни
Многие аспекты вашей жизни изменятся во время беременности. Вы сможете придерживаться большинства своих любимых хобби, привычек и повседневных занятий, но некоторые из них небезопасны, если они будут находиться на борту с младенцем.
Курение и употребление развлекательных наркотиков: высокий риск
Эти действия были связаны с более высокими показателями повреждения органов плода, синдрома внезапной детской смерти (СВДС), преждевременных родов и детской астмы, а также других негативных последствий. Если вы еще не прекратили их делать, вам следует бросить как можно скорее.
Гидромассажные ванны: высокий риск
Важно избегать всего, что может вызвать чрезмерный перегрев во время беременности, включая горячие ванны, чтобы снизить риск врожденных дефектов и выкидыша.Вместо этого придерживайтесь бассейна!
Американские горки: средний риск
Толчки, толчки, подпрыгивание, переворачивание вверх ногами — американские горки — это весело, но они, как правило, небезопасны для беременных женщин из-за резких движений, высоких скоростей, перепадов давления и потенциального воздействия на ваш живот.
Официальных исследований по этому поводу нет, но многие эксперты рекомендуют эту меру предосторожности, основанную на здравом смысле. Поиграйте в карнавальные игры или аркады и приберегите американские горки на случай родов.
Подъем тяжелых грузов: средний риск
Как и в случае с тяжелой атлетикой, физические нагрузки во время беременности могут легко привести к травмам из-за изменений в вашем теле.
Попросите помощи в поднятии и перемещении тяжелых предметов — и если вам абсолютно необходимо что-то поднять, убедитесь, что вы делаете это заранее, и поднимаете ноги, а не спину.
Воздействие на окружающую среду: средний риск
Все мы ежедневно контактируем с токсинами окружающей среды, но во время беременности нужно соблюдать особую осторожность.Лучше избегать ненужного рентгеновского облучения и воздействия свинца, ртути и пестицидов, которые могут быть связаны с врожденными дефектами и выкидышем.
Если у вас есть кошка на открытом воздухе или вы много занимаетесь садоводством, примите соответствующие меры, чтобы избежать токсоплазмоза: наденьте перчатки при смене наполнителя для кошачьего туалета и работе в саду или обязательно тщательно мойте руки после этих действий.
Стресс: низкий риск
В краткосрочной перспективе стресс не причинит серьезного вреда вам или вашему ребенку, но совокупные эффекты стресса с течением времени могут вызвать высокое кровяное давление, увеличение веса, бессонницу, беспокойство, депрессию и другие хронические состояния.
Во время беременности важно заботиться о своем физическом здоровье и , психическом здоровье, поэтому обязательно найдите время, чтобы расслабиться и справиться с уровнем стресса.
Вот примерная таблица диеты для беременных
Беременной женщине с нормальным весом и индексом массы тела (ИМТ) необходимо дополнительно 350 ккал в день во втором триместре и 500 ккал в день в третьем триместре (1). Эти потребности могут быть удовлетворены с помощью хорошо спланированного и сбалансированного с точки зрения питания плана питания для беременных.
В этом посте MomJunction мы даем вам образец диаграммы диеты для беременных и общие рекомендации по питанию.
Щелкните здесь, чтобы просмотреть увеличенную версию этой инфографики.
Примерная таблица диеты для беременных
Вот примерное меню для каждого приема пищи, которое можно настроить в соответствии с вашими предпочтениями, триместром беременности, медицинскими проблемами, такими как гестационный диабет, и общими диетическими привычками.
Тем не менее, проконсультируйтесь с врачом и сертифицированным диетологом для составления плана.
ОБРАЗЕЦ ПЛАНА ПИТАНИЯ ДЛЯ БЕРЕМЕННЫХ
| Питание | Примерное меню |
|---|---|
| Завтрак: Это первый и самый важный прием пищи в день. Так что никогда не пропускайте завтрак. Эта еда должна быть полезной и питательной по качеству, но при этом быть большим по количеству. |
Или
|
| Полдник: Это заполняет промежуток между завтраком и обедом, который у работающих женщин обычно составляет четыре-пять часов.Эта закуска должна быть богата белком и пищевыми волокнами, чтобы контролировать голод и поддерживать уровень сахара в крови. |
Или
|
| Обед: Это второй самая важная еда дня. Пропуск обеда может привести к снижению уровня сахара и энергии. |
Или
|
| Чаепитие Эта закуска помогает побороть муки вечернего голода. |
Или
|
| Ужин: Обычно это последний прием пищи день и должен быть успокаивающим и расслабляющим. Ранний и легкий ужин — идеальный выбор во время беременности, поскольку он сводит к минимуму возможность несварения желудка и кислотного рефлюкса. |
Или
|
Есть несколько питательных продуктов для приготовления полезных блюд. Однако при этом проконсультируйтесь со своим диетологом или зарегистрированным диетологом, чтобы знать, какие продукты следует избегать во время беременности.
Планируя свое питание, помните об общем количестве порций, которые вам потребуются в день из каждой группы продуктов.Здесь мы расскажем вам о порциях, рекомендуемых для каждой пищевой группы для полноценного питания (2).
- Свежие фрукты и овощи содержат необходимые питательные вещества, пищевые волокна и жизненно важные биологически активные соединения, такие как антиоксиданты. Включите как минимум по одной порции темных овощей и цитрусовых вместе с двумя порциями (темных) зеленых листовых овощей.
- В рацион можно включать обогащенные зерна, цельнозерновые, псевдозерновые и просо.Эта группа продуктов питания обеспечивает организм энергией, пищевыми волокнами и различными необходимыми микроэлементами, такими как комплекс витаминов B. Шесть порций в день могут удовлетворить энергетические потребности беременной женщины с нормальным весом.
- Молоко и молочные продукты являются хорошим источником белка, витамина D и кальция, а также ряда других важных питательных веществ. Рекомендуется регулярно употреблять три порции обезжиренного или обезжиренного молока или молока / молочных продуктов в день.
- Мясо, птица, рыба и бобовые — это постный белок высокого качества.Достаточно двух-трех порций этой группы продуктов в день. Вы можете попробовать нежирное мясо, курицу без кожи, рыбу, сушеные бобы и горох. Жирная рыба — хороший источник жирных кислот омега-3.
- Выпивайте около 8-12 стаканов жидкости, не требующей воды, в день. Вода важна для поглощения питательных веществ и вывода шлаков из организма.
Для получения максимальной пользы придерживайтесь основных рекомендаций по питанию вместе с планом диеты.
Общие рекомендации по питанию во время беременности
Употребление полноценной пищи имеет решающее значение для вас и вашего растущего плода.Соблюдайте эти основные шаги (3) (4).
- Соблюдайте сбалансированную диету , чтобы обеспечить себе оптимальное питание. Чтобы отслеживать потребление, ведите планировщики питания и дневники питания в каждом триместре. Ниже приведен список некоторых питательных веществ, которые вам нужны для определенных функций.
- Кальций: Может снизить риск преэклампсии (высокого кровяного давления). У растущего плода кальций способствует развитию структуры скелета и зубов.Беременным женщинам рекомендуется потреблять 1000 мг (миллиграммов) кальция в день из различных источников пищи.
- Фолиевая кислота или витамин B9: Он необходим для развития нервной системы и необходим для предотвращения некоторых врожденных дефектов, таких как дефекты нервной трубки. Во время беременности вам нужно 600 мкг в день с пищей. Однако даже при хорошо сбалансированной диете рекомендуемое количество не усваивается только из продуктов. Таким образом, вам необходимо принимать добавки с фолиевой кислотой.
- Железо: Это важный минерал для роста и развития мозга вашего ребенка. Во время беременности объем крови удваивается, поэтому вам нужно больше железа. Рекомендуемая дневная доза составляет 27 мг.
- Витамин D: Он помогает в усвоении кальция и некоторых других физиологических функциях, таких как выработка гормонов. Беременные женщины должны получать 600 МЕ (международных единиц) витамина D в день.
- Сохраняйте активность на протяжении всей беременности. Регулярно выполняйте физические упражнения, соответствующие триместру беременности, для здорового набора веса во время беременности.
- Не голодать во время беременности. It может нарушить уровень питательных веществ в организме и оказать неблагоприятное воздействие на развивающийся плод.
- Вы можете справиться с утренним недомоганием во время беременности, разделив приемы пищи на пять-шесть небольших приемов пищи в день , включая легкие закуски.Это поможет вам набрать вес здоровым образом. Желательно есть что-нибудь каждые 2,5–3 часа (5).
- Планируйте питание с различными группами продуктов. Разнообразие блюд может помочь вам получить максимальную пользу от еды.
- Управляйте своей тягой к еде во время беременности, переключившись на более здоровых альтернатив . Всегда обсуждайте свои желания со своим диетологом или диетологом.
- Ограничьте потребление соленых, жирных, сахаросодержащих продуктов и полуфабрикатов.Чрезмерное употребление этих продуктов может привести к увеличению веса, а также может вызвать другие осложнения со здоровьем.
- Поддерживайте обезвоживание с помощью питьевой воды. Избегайте таких напитков, как кола, кофе и алкоголь. Чрезмерное употребление этих напитков может отрицательно сказаться на развитии плода. Эти напитки являются богатым источником пустых калорий и антинутриентов, которые препятствуют усвоению питательных веществ.
- Не принимайте пищевые добавки , такие как ежедневные пренатальные витамины, без медицинского назначения.Избыток дородовых витаминных добавок может быть вредным.



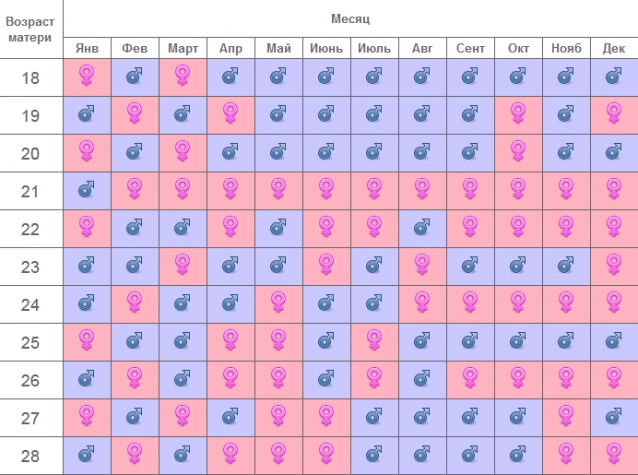 10-23,2пмоль/л
10-23,2пмоль/л