Содержание
Мои Роды в 36 недель! — 22 ответов на Babyblog
Малышке уже 3 месяца , а у меня никак не дойдут руки написать о нашем рождении. И так начнут чуть с далека, вся беременность у меня проходила хорошо, не было ни тонуса, ни угрозы, ни сильного токсикоза. Скакала как сайгак, еще умудрялась на 7 месяце клеить обои и потолок, т.к хотели переехать к себе до рождения дочурки. Конечно было тяжелова то , но терпимо. Единственное что омрачало ожидание это бесконечная и ужасная изжога, бррррр как вспомню аж вздрогну… И так ближе к делу ☺️, началось все ночью, по ужинали и легли с мужем, телек смотрим, в один момент чувствую что то потекло, думаю выделения что ли, встала пошла в туалет смотрю на трусика пятно мокрое, без запаха будто воду вылили, странно подумала, поседела еще на унитазе, покапало не много, переодела трусики нацепила ежедневку и легла обратно, буквально через 5 минут, чувствую опять что то течет, при этом я даже не шевелилась, уже стала думать грешным делом что описилась, опять мчусь в туалет, опять пятно но уже больше и ежедневка почти полная, так же без запаха просто белая вода. думаю что то тут не то, неужели ВОДЫ 😱 отходят, опять переоделась, в этот раз поставила большую прокладку и легла, муж видя мои похождения говорит ты че так зачастила в туалет, все нормально? я говорю незнаю, наверное у меня воды подтекают, ОН спрашивает это опасно? Я говорю ну вообше то не хорошо учитывая что сегодня ровно 36 неделя. Лежим в постели и гуглим как определить что подтекают воды? что делать? А я в каком то ступоре нахожусь и не могу догнать что происходит, у меня в голове одна мысль, еще РАНО!!! Я веши не собрала, хорошо что все заранее купила, Я НЕ ГОТОВА!!! Ни Морально!!! НИ Физически!!! НИ как!!! А в это время воды текут и текут, не то что бы прям хлынули, но вот при движении начинают капать. Муж говорит позвони снохе узнай как это бывает, я ей звоню уже 11 ночи, спрашиваю Аня как воды подтекают ты знаешь? ОНа говорит нет, мне прокалывали пузырь, а что такое? я говорю по моему у меня они начали подтекать, Она говорит ну скорую вызови, или сами поедьте, Я говорю а вдруг не воды, не хочу туда заранее ехать.
думаю что то тут не то, неужели ВОДЫ 😱 отходят, опять переоделась, в этот раз поставила большую прокладку и легла, муж видя мои похождения говорит ты че так зачастила в туалет, все нормально? я говорю незнаю, наверное у меня воды подтекают, ОН спрашивает это опасно? Я говорю ну вообше то не хорошо учитывая что сегодня ровно 36 неделя. Лежим в постели и гуглим как определить что подтекают воды? что делать? А я в каком то ступоре нахожусь и не могу догнать что происходит, у меня в голове одна мысль, еще РАНО!!! Я веши не собрала, хорошо что все заранее купила, Я НЕ ГОТОВА!!! Ни Морально!!! НИ Физически!!! НИ как!!! А в это время воды текут и текут, не то что бы прям хлынули, но вот при движении начинают капать. Муж говорит позвони снохе узнай как это бывает, я ей звоню уже 11 ночи, спрашиваю Аня как воды подтекают ты знаешь? ОНа говорит нет, мне прокалывали пузырь, а что такое? я говорю по моему у меня они начали подтекать, Она говорит ну скорую вызови, или сами поедьте, Я говорю а вдруг не воды, не хочу туда заранее ехать. Я сейчас только понимаю на сколько я моросила, я хотела дождаться утра и пойти утром к гине, ну хорошо что муж уговорил поехать…. В итоге начала я собираться по тихоньку, ну думаю соберу сумки искупаюсь если прекратит капать поеду утром…но увы не прекратило, поехали с мужем в 2 часа ночи в больницу, я ему говорю давай сумки оставим, если что потом придешь и заберешь, я была уверена почему то что меня отпустят домой, со словами идите спать ни какие это не воды. Ну вот пришли мы к гинекологическому отделению, позвонили нас впустили, что у вас? я говорю 36 неделя и по моему воды подтекают, она говорит ну переодевайтесь и на 3 этаж. В итоге муж побежал за вешами, переоделась, пошли на осмотр, в ходе осмотра начали прям течь, акушерка говорит да воды отходят, я спрашиваю будем сохранять или роды вызывать? 36 недель же только, говорит ставим капельницу с окситоцином и будем смотреть, т.к раскрытия вообше нет. Пролежала я вообшем до утра с капельницей, утром на осмотре раскрытие было только 1 палец,в обед дали таблетку врач сказала от беремености 😄и опять тишина,раскрытие всего 2 пальца , ночью дали еще одну таблетку стала чувствовать слабые слабые схваточки, за ночь я выпила 4 литра воды, я думала умру от изжоги, все время переживала за дочу, гиня приходила смотрела раскрытие, успокаивала что все у нас хорошо, что хочет без кесарево чтоб я сама родила, постояно делали ктг с дочей все нормально, но к утру раскрытие было всего 4пальца, вообшем решили вызывать роды, так как сами они не хотели начинаться.
Я сейчас только понимаю на сколько я моросила, я хотела дождаться утра и пойти утром к гине, ну хорошо что муж уговорил поехать…. В итоге начала я собираться по тихоньку, ну думаю соберу сумки искупаюсь если прекратит капать поеду утром…но увы не прекратило, поехали с мужем в 2 часа ночи в больницу, я ему говорю давай сумки оставим, если что потом придешь и заберешь, я была уверена почему то что меня отпустят домой, со словами идите спать ни какие это не воды. Ну вот пришли мы к гинекологическому отделению, позвонили нас впустили, что у вас? я говорю 36 неделя и по моему воды подтекают, она говорит ну переодевайтесь и на 3 этаж. В итоге муж побежал за вешами, переоделась, пошли на осмотр, в ходе осмотра начали прям течь, акушерка говорит да воды отходят, я спрашиваю будем сохранять или роды вызывать? 36 недель же только, говорит ставим капельницу с окситоцином и будем смотреть, т.к раскрытия вообше нет. Пролежала я вообшем до утра с капельницей, утром на осмотре раскрытие было только 1 палец,в обед дали таблетку врач сказала от беремености 😄и опять тишина,раскрытие всего 2 пальца , ночью дали еще одну таблетку стала чувствовать слабые слабые схваточки, за ночь я выпила 4 литра воды, я думала умру от изжоги, все время переживала за дочу, гиня приходила смотрела раскрытие, успокаивала что все у нас хорошо, что хочет без кесарево чтоб я сама родила, постояно делали ктг с дочей все нормально, но к утру раскрытие было всего 4пальца, вообшем решили вызывать роды, так как сами они не хотели начинаться. Утром поставили мне катетр в руку подсоеденили капельницу с окситоцином, и отправилась я в ад….да схватки с окситоцином это жесть конечно, это была одна мучительная и большая схватка, благо я смотрела видео с техниками дыхания, мне очень помогли они пержить схватки, под конец конечно же было просто не выносимо, но я представляла что малышке там еще хуже и старалась просто дышать медлено и глубоко…в итоге с 9 утра до 12.30 полное раскрытие, и повели меня в род блок, на потугах было очень тяжело я не могла ее ни как вытужить, решили делать эпизио, и вот точно не знаю с какой потуги 4 или 5, с криком и матом на весь этаж в 12.45 я родила на свет свою малышку, вес 2840, рост 48 см, 8/9 по аппгар… ее положили ко мне на живот, дали отпульсировать пуповине, приложили к груди…так началась наша совместная жизнь, полная новых открытий и впечатлений… ну это уже другая история…
Утром поставили мне катетр в руку подсоеденили капельницу с окситоцином, и отправилась я в ад….да схватки с окситоцином это жесть конечно, это была одна мучительная и большая схватка, благо я смотрела видео с техниками дыхания, мне очень помогли они пержить схватки, под конец конечно же было просто не выносимо, но я представляла что малышке там еще хуже и старалась просто дышать медлено и глубоко…в итоге с 9 утра до 12.30 полное раскрытие, и повели меня в род блок, на потугах было очень тяжело я не могла ее ни как вытужить, решили делать эпизио, и вот точно не знаю с какой потуги 4 или 5, с криком и матом на весь этаж в 12.45 я родила на свет свою малышку, вес 2840, рост 48 см, 8/9 по аппгар… ее положили ко мне на живот, дали отпульсировать пуповине, приложили к груди…так началась наша совместная жизнь, полная новых открытий и впечатлений… ну это уже другая история…
Пи.Си забыла добавить, зашивали очень больно было, еле вытерпела чтоб не орать…хотя мне говорили многие девочки что не больно, мол не чувствуется ничего
Кормление недоношенных детей | Грудное вскармливание недоношенных детей
1 World Health Organization. Geneva, Switzerland; 2018. Media Centre: Preterm birth fact sheet; November 2017 [26.03.2018]. Available from: http://www.who.int/mediacentre/factsheets/fs363/en/ — Всемирная Организация Здравоохранения. Женева, Швейцария; 2018. «Медиа-центр: информационная сводка о недоношенности»; ноябрь 2017 г. [26.03.2018]. Статья по ссылке: http://www.who.int/mediacentre/factsheets/fs363/en/
Geneva, Switzerland; 2018. Media Centre: Preterm birth fact sheet; November 2017 [26.03.2018]. Available from: http://www.who.int/mediacentre/factsheets/fs363/en/ — Всемирная Организация Здравоохранения. Женева, Швейцария; 2018. «Медиа-центр: информационная сводка о недоношенности»; ноябрь 2017 г. [26.03.2018]. Статья по ссылке: http://www.who.int/mediacentre/factsheets/fs363/en/
2 Duttaroy AK. Transport of fatty acids across the human placenta: a review. Prog Lipid Res. 2009;48(1):52-61. — Дуттарой А.К., «Перенос жирных кислот через плаценту человека: обзор». Прог Липид Рес. 2009;48(1):52-61.
3 Palmeira P et al. IgG placental transfer in healthy and pathological pregnancies. Clin Dev Immunol. 2012;2012: 985646. — Палмейра П. и соавторы, «Плацентарный перенос иммуноглобулина G через плаценту при здоровой и патологической беременности». Клин Дев Иммунол. 2012;2012: 985646.
Клин Дев Иммунол. 2012;2012: 985646.
4 Underwood MA. Human milk for the premature infant. Pediatr Clin North Am. 2013;60(1):189-207. — Андервуд М.А., «Грудное молоко для недоношенного младенца». Педиатр Клин Норт Ам. 2013;60(1):189-207.
5 Pamblanco M et al. Bile salt‐stimulated lipase activity in human colostrum from mothers of infants of different gestational age and birthweight. Acta Paediatr. 1987;76(2):328-331. — Памбланко М. и соавторы, «Липаза, активируемая солями желчных кислот, и ее активность в молозиве матерей детей различного гестационного возраста и веса при рождении». Акта Педиатр. 1987;76(2):328-331.
6 Dvorak B. Milk epidermal growth factor and gut protection. J Pediatr. 2010;156(2):S31-35. — Дворак Б., «Эпидермальный фактор роста в молоке и защита кишечника». Ж Педиатр (Журнал Педиатрии). 2010;156(2):S31-35.
Ж Педиатр (Журнал Педиатрии). 2010;156(2):S31-35.
7 Taylor SN et al. Intestinal permeability in preterm infants by feeding type: mother’s milk versus formula. Breastfeed Med. 2009;4(1):11-15.- Тейлон С.Н. и соавторы, «Кишечная проницаемость у недоношенных младенцев и ее связь с типом вскармливания: грудное молоко или смесь». Брестфид Мед (Медицина грудного вскармливания). 2009;4(1):11-15.
8 Newburg DS. Innate immunity and human milk. J Nutr. 2005;135(5):1308-1312. — Ньюбург Д.С., «Естественный иммунитет и грудное молоко». Ж Нутр. 2005;135(5):1308-1312.
9 Patel AL et al. Impact of early human milk on sepsis and health-care costs in very low birth weight infants. J Perinatol. 2013;33(7):514-519.- Пател А.Л. и соавторы, «Воздействие раннего грудного молока на сепсис и затраты на медицинское обслуживание младенцев с крайне низким весом при рождении».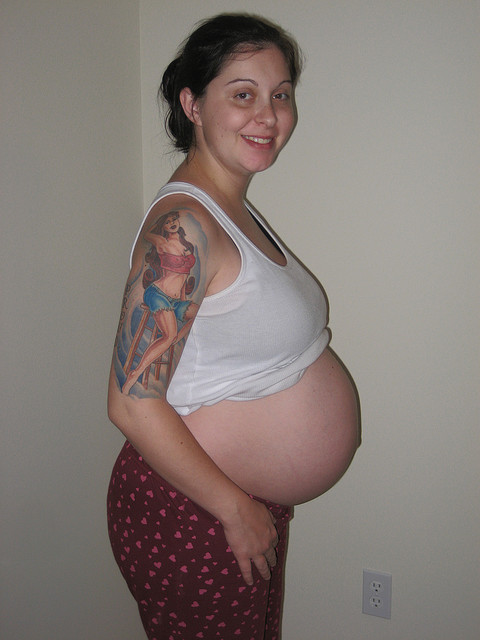 Ж Перинатол (Журнал перинатологии). 2013;33(7):514-519.
Ж Перинатол (Журнал перинатологии). 2013;33(7):514-519.
10 Zhou J et al. Human milk feeding as a protective factor for retinopathy of prematurity: a meta-analysis. Pediatrics. 2015;136(6):e1576-1586. — Чжоу Ц. и соавторы, «Грудное вскармливание как фактор защиты от ретинопатии недоношенных: метаанализ». Педиатрикс (Педиатрия). 2015;136(6):e1576-1586.
11 Patel AL et al. Influence of own mother’s milk on bronchopulmonary dysplasia and costs. Arch Dis Child Fetal Neonat Ed. 2017;102(3):F256-F261. — Пател А.Л. и соавторы, «Влияние материнского молока на бронхопульмонарную дисплазию и затраты на медицинское обслуживание». Арх Дис Чайлд Фетал Неонат Эд. 2017;102(3):F256-F261.
12 Meier PP et al. Improving the use of human milk during and after the NICU stay. Clin Perinatol. 2010;37(1):217-245. — Мейер П.П. и соавторы, «Оптимизация применения грудного молока во время и после пребывания в отделении интенсивной терапии новорожденных». Клин Перинатол. (Клиническая перинатология). 2010;37(1):217-245.
13 Lucas A, Cole TJ. Breast milk and neonatal necrotising enterocolitis.Lancet. 1990;336(8730-8731):1519-1523. — Лукас А., Коул Т.Дж., «Грудное молоко и некротизирующий энтероколит новорожденных». Lancet (Ланцет). 1990;336(8730-8731):1519-1523.
14 Schanler RJ et al. Randomized trial of donor human milk versus preterm formula as substitutes for mothers’ own milk in the feeding of extremely premature infants. Pediatrics. 2005;116(2):400-406. — Шанлер Р. Дж. и соавторы, «Рандомизированное исследование донорского грудного молока в сравнении со смесью для недоношенных в качестве заменителя материнского молока при вскармливании глубоко недоношенных младенцев». Педиатрикс (Педиатрия). 2005;116(2):400-406.
Дж. и соавторы, «Рандомизированное исследование донорского грудного молока в сравнении со смесью для недоношенных в качестве заменителя материнского молока при вскармливании глубоко недоношенных младенцев». Педиатрикс (Педиатрия). 2005;116(2):400-406.
15 Vohr BR et al. Beneficial effects of breast milk in the neonatal intensive care unit on the developmental outcome of extremely low birth weight infants at 18 months of age. Pediatrics. 2006;118(1):e115-123. — Вор Б.Р. и соавторы, «Благотворное воздействие грудного молока в отделениях интенсивной терапии на развитие младенцев с крайне низким весом при рождении, достигших возраста 18 месяцев». Педиатрикс (Педиатрия). 2006;118(1):e115-123.
16 Victora CG et al. Breastfeeding in the 21st century: epidemiology, mechanisms, and lifelong effect. Lancet. 2016;387(10017):475-490. — Виктора С.Дж. и соавторы, «Грудное вскармливание в 21 веке: эпидемиология, механизмы и долгосрочный эффект». Ланцет (Ланцет). 2016;387(10017):475-490.
Ланцет (Ланцет). 2016;387(10017):475-490.
17 Lewandowski AJ et al. Breast milk consumption in preterm neonates and cardiac shape in adulthood. Pediatrics. 2016;138(1):pii:e20160050. — Левандовски, А.Дж. и соавторы, «Вскармливание грудным молоком недоношенных новорожденных и состояние сердечно-сосудистой системы во взрослом возрасте». Педиатрикс (Педиатрия). 2016;138(1):pii:e20160050.
18 Meier PP et al. Which breast pump for which mother: an evidence-based approach to individualizing breast pump technology. J Perinatol. 2016;36(7):493-499. — Мейер П.П. и соавторы, «Выбор молокоотсоса: научный подход к индивидуализации технологии сцеживания». Ж Перинатол (Журнал перинатологии). 2016;36(7):493-499.
19 Parker LA et al. Effect of early breast milk expression on milk volume and timing of lactogenesis stage II among mothers of very low birth weight infants: a pilot study. J Perinatol. 2012;32(3):205-209. — Паркер Л.А. и соавторы, «Влияние раннего начала сцеживания на количество молока и сроки прохождения второго этапа лактогенеза у матерей детей, имевших крайне низкий вес при рождении: пилотное исследование». Ж Перинатол (Журнал перинатологии). 2012;32(3):205-209.
J Perinatol. 2012;32(3):205-209. — Паркер Л.А. и соавторы, «Влияние раннего начала сцеживания на количество молока и сроки прохождения второго этапа лактогенеза у матерей детей, имевших крайне низкий вес при рождении: пилотное исследование». Ж Перинатол (Журнал перинатологии). 2012;32(3):205-209.
20 Meier PP et al. Breast pump suction patterns that mimic the human infant during breastfeeding: greater milk output in less time spent pumping for breast pump-dependent mothers with premature infants. J Perinatol. 2012;32(2):103-110. — Мейер П.П. и соавторы, «Режимы сцеживания, имитирующие поведение грудного ребенка во время кормления: больше молока и меньше временных затрат для постоянно сцеживающихся матерей недоношенных младенцев». Ж Перинатол (Журнал перинатологии). 2012;32(2):103-110.
21 Parker LA et al. Association of timing of initiation of breastmilk expression on milk volume and timing of lactogenesis stage II among mothers of very low-birth-weight infants. Breastfeed Med. 2015;10(2):84-91. — Паркер Л.А. и соавторы, «Влияние раннего начала сцеживания на количество молока и сроки прохождения второго этапа лактогенеза у матерей детей, имевших крайне низкий вес при рождении: пилотное исследование». Брестфид Мед (Медицина грудного вскармливания). 2015;10(2):84-91.
Breastfeed Med. 2015;10(2):84-91. — Паркер Л.А. и соавторы, «Влияние раннего начала сцеживания на количество молока и сроки прохождения второго этапа лактогенеза у матерей детей, имевших крайне низкий вес при рождении: пилотное исследование». Брестфид Мед (Медицина грудного вскармливания). 2015;10(2):84-91.
22 Lee J et al. Oropharyngeal colostrum administration in extremely premature infants: an RCT. Pediatrics. 2015;135(2):e357-366. — Ли Дж. и соавторы, «Орофарингеальное усвоение молозива у глубоко недоношенных младенцев: рандомизированное контролируемое клиническое исследование». Педиатрикс (Педиатрия). 2015;135(2):e357-366.
23 Prime PK et al. Simultaneous breast expression in breastfeeding women is more efficacious than sequential breast expression.Breastfeed Med 2012; 7(6):442–447. — Прайм Д.К. и соавторы. «В период грудного вскармливания одновременное сцеживание обеих грудей продуктивнее последовательного». Брестфид Мед (Медицина грудного вскармливания). 2012;7(6):442-447.
Брестфид Мед (Медицина грудного вскармливания). 2012;7(6):442-447.
24 Uvnäs Moberg K, Prime DK. Oxytocin effects in mothers and infants during breastfeeding. Infant 2013; 9(6):201–206. — Увёнас-Моберг К., Прайм Д.К., «Воздействие окситоцина на мать и ребенка в процессе грудного вскармливания». Инфант. 2013;9(6):201-206.
25 Boundy EO et al. Kangaroo mother care and neonatal outcomes: a meta-analysis. Pediatrics. 2015;137(1): e20152238. — Баунди И.О. и соавторы, «Метод кенгуру и его воздействие на новорожденных: метаанализ». Педиатрикс (Педиатрия). 2015;137(1): e20152238.
26 Acuña-Muga J et al. Volume of milk obtained in relation to location and circumstances of expression in mothers of very low birth weight infants. J Hum Lact. 2014;30(1):41-46 — Акунья-Муга Дж. и соавторы, «Объем сцеживаемого молока в зависимости от местонахождения и обстоятельств сцеживания у матерей детей с крайне низким весом при рождении». Ж Хум Лакт. 2014;30(1):41-46
2014;30(1):41-46 — Акунья-Муга Дж. и соавторы, «Объем сцеживаемого молока в зависимости от местонахождения и обстоятельств сцеживания у матерей детей с крайне низким весом при рождении». Ж Хум Лакт. 2014;30(1):41-46
27 Nyqvist KH et al. Towards universal kangaroo mother care: recommendations and report from the first European conference and seventh international workshop on kangaroo mother care. Acta Paediatr. 2010;99(6):820-826.- Нуквист К.Х. и соавторы, «Об универсальности метода кенгуру: рекомендации и отчет с первой европейской конференции и седьмого международного воркшопа, посвященного методу кенгуру». Акта Педиатр. 2010;99(6):820-826.
28 American Academy of Pediatrics — Section on Breastfeeding. Breastfeeding and the use of human milk. Pediatrics. 2012;129(3):e827-841.- Американская академия педиатрии — Раздел «Грудное вскармливание», «Грудное вскармливание и применение грудного молока». Педиатрикс (Педиатрия). 2012;129(3):e827-841.
Педиатрикс (Педиатрия). 2012;129(3):e827-841.
стоит ли опасаться родов в 36 недель, фото новорожденных и видео-комментарии специалистов
На этом сроке беременности многие будущие мамы уже начинают ощущать некоторые изменения в их организме: живот начинает немного опускаться, дышать становится легче, некоторые женщины даже замечают тренировочные схватки – нормальное явление на 8 месяце беременности. С такими предвестниками многие начинают опасаться, что роды могут наступить раньше положенного времени. Стоит ли этого бояться и насколько преждевременные роды опасны для мамы и малыша?
Преждевременные роды на 35-36 неделе беременности
Если верить статистике, подобный исход беременности встречается примерно у 7% россиянок. Чаще старт раннего родоразрешения провоцируется гинекологическими и акушерскими патологиями, а также инфекционными заболеваниями, которые женщина перенесла за предыдущие 8 месяцев. Но причины преждевременных родов могут быть и другими:
- повышенный тонус матки;
- патологии детородного органа;
- многоводие;
- предлежание или отслойка плаценты;
- подтекание околоплодных вод.

Немаловажное значение имеет и общее состояние здоровья будущей мамы. Так, роды раньше срока могут спровоцировать экстрагенитальные патологии, которые не относятся к гинекологическим:
- болезни почек и надпочечников;
- эндокринные нарушения в организме: сбой секреции гормонов щитовидной железы, заболевания гипофиза и яичников;
- болезни сердечно-сосудистой системы.
Кроме этого, родить в 35-36 недель могут женщины, в утробе которых развивается довольно крупный плод. Немаловажное значение могут сыграть сильные стрессы или физическая нагрузка.
Нужно понимать, что различия акушерского и реального срока беременности могут разниться до 12-14 дней. Это объясняет тот факт, что в родах на 36-й неделе часто рождаются полностью здоровые доношенные детки, которые по всем показателям отвечают 38-недельному развитию. Поэтому такие ранние роды в ряде случаев – вполне нормальный физиологический процесс.
Роды в 36 недель: опасно или нет
С уверенностью можно сказать, что для мамы никакой опасности в рождении ребенка на 36 неделе нет, так как малыш в этот период уже принимает физиологическое положение для нормального прохождения по родовым путям. Скорее всего, раннее родоразрешение будет для женщины большим стрессом, связанным с неожиданным наступлением этого процесса. Однако в некоторых случаях может наблюдаться отсутствие лактации в послеродовый период, но при помощи квалифицированных медработников этот процесс удается наладить в первые дни после появления малыша на свет.
Для ребенка, рожденного раньше положенного срока, также большой опасности не возникает, так как к этому периоду большинство его органов уже могут работать вне утробы матери. Конечно, таким деткам требуется особое внимание и уход в первые месяцы жизни как со стороны мамы, так и специалистов перинатального центра. Но сегодня медицина располагает всеми необходимыми знаниями, чтобы полноценно выходить деток, рожденных начиная с 22 недели внутриутробного развития, вес которых чуть больше 500 грамм. Современные терапевтические методики дают возможность поддерживать нормальное развитие недоношенных детей и подготовить их к дальнейшему нормальному росту.
Современные терапевтические методики дают возможность поддерживать нормальное развитие недоношенных детей и подготовить их к дальнейшему нормальному росту.
Вес ребенка на 36 неделе беременности: норма
На этом сроке беременности ребенок весит примерно 2200-2700 грамм, а его рост составляет 42-47 см. Но эти параметры индивидуальны и могут зависеть от питания будущей матери во время вынашивания малыша, физиологических особенностей родителей и других факторов.
В этот период у плода начинает активно накапливаться подкожная жировая клетчатка, поэтому его вес стремительно приближается к нормальным значениям. У 36-недельного малыша уже округлены щечки и тело довольно пухлое.
Стоит отметить, что при должном уходе за родившимся недоношенным ребенком и налаженном питании в первый месяц после рождения он догоняет по весу своих доношенных сверстников.
Мнение врачей о преждевременных родах на 36 неделе
Большинство органов к этому сроку уже полностью сформировано, но на 36 неделе развития еще завершается этот процесс для иммунной, дыхательной и эндокринной систем. Большинство таких деток уже способны к самостоятельному дыханию, но если легкие не раскрываются, их наблюдают в палате интенсивной терапии.
Большинство таких деток уже способны к самостоятельному дыханию, но если легкие не раскрываются, их наблюдают в палате интенсивной терапии.
Распространены проблемы с терморегуляцией, поскольку имеющаяся жировая прослойка пока еще не способна полноценно сохранять тепло. У некоторых недоношенных детей сразу после рождения или с возрастом могут появиться неврологические нарушения, которые могут проявляться в нарушении сна, слабовыраженности рефлексов, беспокойстве и гипервозбудимости.
Есть риск затяжного течения желтушки, что связано с большим накоплением билирубина в организме. Из-за слабого иммунитета и недоразвитости дыхательной системы такие малыши рискуют заболеть пневмонией, поэтому первое время после рождения они вынуждены проводить в кювезе – так называемом инкубаторе для новорожденных.
В целом, врачи не видят опасности в преждевременно начавшихся родах. Изученные статистические данные подтверждают, что процент их осложнений и патологий не превышает нормативных значений.
Отзывы тех, кто рожал в 36 недель
Женщины, рожавшие на 36 неделе, в большинстве своем положительно отзываются о самом родовом процессе и состоянии малыша. Конечно, есть свои особенности, но явные патологии развития встречаются крайне редко.
Татьяна: «Первый мальчик появился в назначенный срок, а вот свою девочку я немножко не доносила. Схватки начались в 36 недель, к чему я была не готова. Но сами роды прошли обычно, ничего особенного, только вот в больнице дольше пролежали, выписали только на 8-й день. Дочка весила 3180, рост 49 см. В месяц ничем не отличались от других девочек».
Милана: «У меня девочка в 36 нед. и 4 дня родилась. Весила 2760, сказали, что немного незрелая. Была желтушка, капали нас и фототерапию делали. Неделю пролежали в роддоме, потом еще столько в детской больнице. А так ничего, растем как и все».
Инна: «Я своего сына в 36 и 2 дня родила, вес был 3050, доношенный но незрелый..jpg) В роддоме много в весе потеряли, а потом за месяц все набрали до нормы. Единственное, грудь не хотел сам сосать, так приходилось из бутылочки кормить. И желтуха была, но это не страшно».
В роддоме много в весе потеряли, а потом за месяц все набрали до нормы. Единственное, грудь не хотел сам сосать, так приходилось из бутылочки кормить. И желтуха была, но это не страшно».
Мать с COVID-19 теряет ребенка на 36 неделе, требует вакцинации
КОЛУМБУС, Джорджия (WRBL) — Женщина из Джорджии призывает беременных женщин сделать вакцину от COVID-19 на фоне распространения дельта-варианта после того, как они понесли окончательную потерю.
Киндал Ниппер из Колумбуса была на 36 неделе беременности (40 считается доношенной), когда она и ее муж дали положительный результат на COVID-19. Она сказала, что их симптомы были настолько легкими, что их бы не проверили, если бы не потеря обоняния.
«Это кажется таким несправедливым»: мать теряет двоих детей из-за COVID в течение месяца
После нескольких дней невысокой температуры и симптомов аллергии Ниппер и ее муж почувствовали себя лучше, но именно тогда она заметила, что что-то не так. Она сказала, что ее ребенок двигается меньше, чем обычно. Она связалась с врачами и, следуя их указаниям, наблюдала за состоянием в течение часа и отправлялась в отделение неотложной помощи, если не стало лучше.
«Я просто глубоко почувствовал, что что-то не так, — сказал Ниппер.«Поэтому я поехал в Пьемонт, сразу приступил к родам, и именно там мы узнали, что, к сожалению, нашего мальчика больше нет с нами».
Региональный акушерский врач в Пьемонте Колумбус Доктор Тимоти Виллегас объяснил, что дальнейшие исследования показали, что мертворождение было осложнением COVID-19.
«Мы обнаруживаем, что плаценты заражены COVID», — сказал Виллегас. «И вирус разрушает ткань плаценты и вызывает воспаление, которое и является причиной этих мертворождений.”
«Я так боялась, что умру»: беременная мама Сарасота, медсестра борется с COVID после отсрочки вакцинации
Ниппер, которая не была вакцинирована, заявила, что не против вакцины. Она объяснила, что просто не знала об этом достаточно, поэтому решила получить его после рождения ребенка.
«Вакцина была настолько новой, что мы решили подождать, пока ее не получит наш сын», — сказал Ниппер. «На самом деле мы мало что знали об этом, но мы просто подумали, что просто подождем, пока он не родится, чтобы получить это.”
Теперь Ниппер говорит, что хотела бы вернуться и поговорить с врачами о вакцине более подробно и, в конце концов, получить ее.
Виллегас сказал, что тревожит то, что ситуация с Ниппером не является единичным случаем.
Мама из Тампа-Бэй, борющаяся с COVID в отделении интенсивной терапии, еще не встретила новорожденного
«Более высокий уровень госпитализаций, более высокий уровень материнской смертности и даже мертворождений; как вы знаете, мы наблюдали три случая таких случаев в Колумбусе за последний месяц», — сказал Виллегас.«И это то, чего мы раньше не видели, поэтому мы начинаем серьезно волноваться по этому поводу и сообщать об этом».
Ниппер и Виллегас надеются, что будущие матери прислушаются к их просьбе, спросят своих врачей о вакцине и примут правильное решение в отношении здоровья себя и своих детей.
«Для меня важно, чтобы ни одна другая мать не переживала эту боль», — сказал Ниппер. «Мы сделаем все, чтобы обезопасить наших детей, даже наших будущих детей, и если бы я мог просто помочь одной маме убедить себя в том, что она делает все возможное, чтобы защитить себя и своего ребенка, тогда это того стоит.”
Виллегас сказал, что, обсуждая это со своими пациентами, он говорит им, что все в медицине связано с риском, но с учетом данных о вакцинах, исследований и личного опыта, такого как Кусачки, польза намного превышает риски.
68 госпитализаций детей во Флориде в день в детских больницах «испытывают беспрецедентную нагрузку»
«Если вы посмотрите на больницу прямо сейчас, то увидите, что в больницу поступают сотни пациентов с инфекцией COVID», — сказал Виллегас.«Я не думаю, что есть хоть один пациент, госпитализированный с осложнением от вакцины COVID».
Ниппер после своего душераздирающего опыта сказала, что не может дождаться полной вакцинации.
«С тех пор, как все это произошло, мой муж получил свою первую дозу вакцины, и, как только я смогу, я сделаю свою», — сказал Ниппер. «Я буквально считаю дни, потому что для меня мысль о том, что именно это произойдет снова, страшнее, чем получить шанс.Я имею в виду, что больше никогда не захочу через это пройти ».
Ниппер сказала, что она и ее семья были готовы приветствовать своего ребенка, даже выбрав имя.
«Его звали Джек в честь моего дедушки», — сказал Ниппер. «И что самое печальное, в феврале мы потеряли моего деда из-за COVID-19, поэтому Джек собирался отдать дань уважения своему деду».
Ниппер надеется, что ее история побудит женщин поговорить со своими врачами и избавит их от той же утраты, которую она понесла из-за COVID-19.
Местная мать теряет ребенка на 36 неделе беременности, призывает будущих матерей пройти вакцинацию
КОЛУМБУС, Джорджия (WRBL) — Поскольку вариант Дельта продолжает распространять врачей, профессиональные организации, и теперь сами матери призывают беременных женщин пройти вакцинацию от COVID-19. Одна из таких женщин — женщина из Колумба, Киндал Ниппер, потерпевшая окончательную утрату.
Ниппер была на 36 неделе беременности, когда у нее и ее мужа был положительный результат на COVID-19.Она говорит, что их симптомы были настолько легкими, что их бы не проверили, если бы не потеря обоняния.
После нескольких дней слабой лихорадки и симптомов аллергии, Ниппер и ее муж почувствовали себя лучше, но именно тогда она заметила, что что-то не так. Она сказала, что ее ребенок двигается меньше, чем обычно. После того, как она связалась с врачами и выполнила их указания наблюдать за состоянием в течение часа и отправиться в отделение неотложной помощи, если не станет лучше, она сделала именно это.
11-месячный ребенок умер после падения в септик в округе Калхун
«Я просто глубоко почувствовал, что что-то не так, — сказал Ниппер.«Так что я поехал в Пьемонт, сразу пошел в отдел труда и родов, и там мы узнали, что, к сожалению, нашего мальчика больше нет с нами».
Региональный акушерский врач Пьемонт Колумбус Доктор Тимоти Виллегас объяснил, что дальнейшие исследования показали, что мертворождение было осложнением вируса COVID-19.
«Мы обнаружили, что плаценты инфицированы COVID», — сказал д-р Виллегас. «И вирус разрушает ткань плаценты и вызывает воспаление, которое и является причиной этих мертворождений.”
Невакцинированная, Ниппер сказала, что не была против вакцины. Она объяснила, что это новинка, просто не знала о нем достаточно и решила получить его после рождения ребенка.
«Вакцина была настолько новой, что мы решили подождать, пока ее не получит наш сын», — сказал Ниппер. «На самом деле мы мало что знали об этом, но мы просто решили, что просто подождем, пока он не родится, чтобы получить это».
Теперь Ниппер говорит, что она хотела бы вернуться и более подробно поговорить о вакцине со своими врачами и в конечном итоге получить ее.
Алабама установила новый рекорд пациента с отделением интенсивной терапии COVID-19 и аппаратом ИВЛ
Доктор Виллегас сказал, что тревожит то, что ситуация Ниппера не является единичным случаем.
«Более высокий уровень госпитализаций, более высокий уровень материнской смертности и даже мертворождений, о которых, как вы знаете, мы наблюдали три случая этого в Колумбусе за последний месяц», — сказал д-р Виллегас. «И это то, чего мы раньше не видели, поэтому мы начинаем серьезно волноваться по этому поводу и сообщать об этом.”
Поскольку только в нашей общине три мертворождения, Ниппер и доктор Виллегас надеются, что будущие матери услышат их просьбу спросить своих врачей о вакцине и принять правильное решение в отношении здоровья себя и своих детей.
Болельщики колледжа футбола имеют возможность сделать прививку в день игры .
«Для меня важно, чтобы ни одна другая мать не переживала эту боль», — сказал Ниппер. «Мы сделали бы все, чтобы наши дети были в безопасности, даже наши будущие дети, и если бы я мог просто помочь одной маме убедить себя в том, что она делает все возможное, чтобы защитить себя и своего ребенка, тогда это того стоит.”
Доктор Виллегас сказал, что, обсуждая это со своими пациентами, он говорит им, что все в медицине сопряжено с рисками и преимуществами, но с учетом данных вакцины, исследований, а теперь и личного опыта, такого как Кусачки, это показывает, что преимущества намного перевешивают риски.
«Если вы посмотрите на больницу, прямо сейчас в больницу поступают сотни пациентов с инфекциями COVID», — сказал д-р Виллегас. «Я не думаю, что есть хоть один пациент, госпитализированный с осложнением от вакцины COVID.”
Ниппер сказала, что после ее душераздирающего опыта она не может дождаться полной вакцинации, поэтому ей больше никогда не придется это испытывать.
«С тех пор, как все это произошло, мой муж получил свою первую дозу вакцины, и, как только я смогу, я сделаю свою», — сказал Ниппер. «Я буквально считаю дни, потому что для меня мысль о том, что именно это произойдет снова, страшнее, чем получить шанс. Я имею в виду, что я бы никогда не захотел снова пройти через это.”
Ниппер была через четыре недели после 40-недельной беременности, что считается доношенным. Она сказала, что она и ее семья были готовы приветствовать своего мальчика с именем и всем остальным.
«Его звали Джек в честь моего дедушки», — сказал Ниппер. «И самое печальное в том, что в феврале мы потеряли моего деда из-за COVID-19, поэтому Джек собирался отдать дань уважения своему деду».
Ниппер надеется, что ее история побудит женщин поговорить со своими врачами и избавит их от той же утраты, которую она понесла из-за COVID-19.
Недоношенные дети средней и поздней степени, вероятно, вернутся домой на сроке 36 недель
Умеренно-поздние недоношенные дети (родившиеся в гестационном возрасте от 32 до 36 недель) без серьезных медицинских проблем при поступлении, скорее всего, будут выписаны на 36 неделе постменструального возраста, согласно исследованию, недавно опубликованному в журнале American Journal. Перинатологии .
Аланна Хиггинс Джойс, М.D., MPH, из детской больницы Ann & Robert H. Lurie в Чикаго, и его коллеги ретроспективно провели обзор электронной карты 12 498 младенцев, поступивших в отделение интенсивной терапии новорожденных (NICU) с 2009 по 2015 год, чтобы выявить 3240 детей с умеренными и тяжелыми заболеваниями. поздние недоношенные дети (32 0/7 и 36 6/7 недель беременности).
Исследователи обнаружили, что средний постменструальный возраст при выписке составлял 36 3/7 недель. Значительно более длительная продолжительность пребывания (LOS) наблюдалась у младенцев, которые были маленькими для гестационного возраста.Значительно более длительный LOS также наблюдался у младенцев, родившихся в возрасте от 34 до 36 6/7 недель, если у них был респираторный дистресс-синдром. Кроме того, более длительная LOS наблюдалась у младенцев с диагнозом неонатального абстинентного синдрома, синдрома аспирации мекония, водянки, гипоксической ишемической энцефалопатии, желчной рвоты, несовместимости АВО или генетического диагноза.
«Клиницисты, больницы и семьи — все хотят и заслуживают самых надежных оценок времени выписки для всех младенцев отделения интенсивной терапии», — пишут авторы.«Наши результаты показывают, что для умеренно-поздних недоношенных новорожденных в отделении интенсивной терапии, у которых нет других серьезных проблем со здоровьем при поступлении, семьям можно разумно посоветовать, что выписку можно ожидать в 36-недельном постменструальном возрасте».
Изучите ответы, когда умеренно или поздно недоношенные дети возвращаются домой
Дополнительная информация:
Аннотация / Полный текст (может потребоваться подписка или оплата)
Авторские права © 2020 HealthDay.Все права защищены.
Ссылка :
Недоношенные дети от умеренной до поздней, скорее всего, вернутся домой в 36 недель (20 февраля 2020 г.).
получено 20 сентября 2021 г.
из https: // medicalxpress.ru / news / 2020-02-medium-to-late-preemies-home-weeks.html
Этот документ защищен авторским правом. За исключением честных сделок с целью частного изучения или исследования, никакие
часть может быть воспроизведена без письменного разрешения. Контент предоставляется только в информационных целях.
вопросов и ответов о 17P и преждевременных родах
Что такое преждевременные (преждевременные) роды?
Преждевременные роды — это когда ребенок рождается до 37 недель беременности или более чем на три недели раньше срока.Дети, рожденные слишком рано, могут иметь проблемы со здоровьем, такие как повреждение головного мозга, астма и проблемы со зрением. Преждевременные роды также являются основной причиной младенческой смерти в Миссисипи.
Даже «поздно недоношенные» дети (родившиеся на сроке от 34 до 36 недель) подвергаются повышенному риску серьезных проблем со здоровьем по сравнению с доношенными детьми. Примеры проблем со здоровьем, с которыми сталкиваются поздно недоношенные дети, включают трудности с кормлением, проблемы с дыханием и желтуху. Для младенцев дополнительная неделя или две до рождения может иметь огромное значение.
Кто подвергается риску?
Наибольший риск преждевременных родов связан с ранее перенесенными преждевременными родами. Женщины, которые уже родили недоношенного ребенка, нуждаются в особом внимании во время беременности. Афроамериканские дети также подвержены высокому риску рождения слишком рано. Примерно каждый шестой ребенок в Миссисипи рождается слишком рано.
Что такое 17P?
Иногда ребенок рождается рано, независимо от того, что делают мать и ее лечащие врачи. Но есть одна вещь, которую некоторые женщины могут сделать, чтобы увеличить свои шансы на зачатие доношенного ребенка — 17P!
17P — это лекарство с прогестероном, которое может помочь предотвратить преждевременные роды у некоторых беременных женщин, у которых уже были преждевременные роды.Прогестерон — это гормон, который организм женщины вырабатывает естественным образом во время беременности. Дополнительный прогестерон для некоторых женщин может помочь предотвратить повторные преждевременные роды.
Поговорите со своим врачом о 17P, если у вас уже были преждевременные роды одинокого ребенка, если вы сейчас беременны и если вы беременны только одним ребенком.
Как получить 17Р?
Вам следует поговорить со своим врачом, если вы считаете, что 17P может вам помочь. Даже если он или она не упоминает 17P, спросите!
17P — это укол, который необходимо делать каждую неделю, начиная со второго триместра, обычно между 16 и 20 неделями беременности.Укол делается в верхнюю часть бедра или бедро. Некоторые женщины сообщают о болезненности, отеке, зуде или синяках в месте инъекции. Укол необходимо делать каждую неделю, чтобы в организме был постоянный запас 17P. Если вы используете 17P, очень важно, чтобы вы сделали все снимки с самого начала. Прививки будут делать минимум до 37 недель беременности.
Насколько хорошо работает 17P?
Нет никаких обещаний, что 17P приведет к доношенной беременности, но он может снизить ваши шансы на повторные преждевременные роды.
17P снижает риск повторных преждевременных родов у женщин на треть (33%). Ничто другое не снижает риск повторных преждевременных родов так же хорошо, как 17P.
Помните, что делать прививку 17P каждую неделю — это лучшее, что вы можете сделать, чтобы не дать ребенку родиться слишком рано. Для младенцев даже дополнительная неделя или две до рождения может иметь большое значение.
Должен ли я платить за 17P?
Если у вас есть Medicaid, вам не нужно платить за 17P. Если у вас нет страховки, вы можете иметь право на ее получение бесплатно — посоветуйтесь со своим врачом или поставщиком медицинских услуг.
Профилактика преждевременных родов
Хотя 17P может снизить вероятность повторных преждевременных родов, беременные матери могут делать и другие вещи.
- Обращайтесь к на все приемы по дородовой помощи , даже если вы чувствуете себя хорошо.
- Избегать сигаретного дыма . Если вы курите, поговорите со своим врачом или медсестрой о том, чтобы бросить курить.
- Поговорите со своим лечащим врачом о том, как можно справиться с проблемами со здоровьем , такими как высокое кровяное давление и диабет.
- Используйте презерватив при половом акте для защиты от инфекций, передаваемых половым путем.
- Поговорите со своим врачом о лекарствах , лекарствах или лечебных травах, которые вы принимаете.
- Отдыхайте и расслабляйтесь всякий раз, когда можете. Обратитесь за помощью к друзьям и семье.
- Обратитесь за помощью , если вы не чувствуете себя в безопасности со своим партнером. Во время беременности насилие часто усугубляется.
- Поговорите со своим врачом, если вы чувствуете жжение или боль при мочеиспускании ИЛИ если вы заметили выделения из влагалища необычного цвета или запаха.У вас может быть инфекция.
- Обратитесь к стоматологу для стоматологического осмотра и чистки.
- Немедленно позвоните своему врачу, если у вас есть признаки преждевременных родов .
Каковы признаки преждевременных родов?
Важно знать признаки ранних родов, потому что 17P — это не обещание, что ваш ребенок не родится рано. Признаки ранних родов:
- Кровотечение
- Чувство, что ребенок сжимается
- Сокращения (живот сжимается, как кулак) каждые 10 минут или реже
- Изменения выделений из влагалища (утечка жидкости)
- Давление в тазу (ощущение, что ребенок давит вниз)
- Низкая тупая боль в спине
- Судороги, похожие на менструацию
- Спазмы в животе с диареей или без нее
- Чувство, что что-то не так
Немедленно позвоните своему врачу, акушерке или медсестре, если у вас есть какие-либо из этих признаков!
Где получить помощь?
Женщины, у которых уже родились недоношенные дети, могут чувствовать больший стресс и беспокойство, чем другие матери.Пришло время позволить другим помочь вам. Обратитесь к друзьям и членам семьи. Если вам нужна помощь, обратитесь за помощью к людям в вашем районе.
Может быть трудно каждую неделю приходить в офис вашего лечащего врача для прививки 17P. Не бойтесь поговорить со своим врачом о том, чтобы найти время, которое подойдет вам обоим.
Если вы получаете Medicaid, вы можете получать услуги от менеджера по уходу за беременными. Ваш менеджер по медицинскому обслуживанию может помочь вам получить необходимые ресурсы во время беременности и убедиться, что вы не пропустите ни одной прививки 17P.Спросите своего врача об услугах по ведению беременности.
Полезные ресурсы для беременных женщин в Миссисипи
- Обратитесь в местный отдел здравоохранения за дородовыми услугами и информацией.
- Отправьте сообщение BABY на номер 511411, чтобы получить бесплатных сообщений на свой мобильный телефон, чтобы помочь вам пережить беременность и первый год вашего ребенка. Для получения дополнительной информации посетите text4baby.org.
- The Mississippi Quitline предлагает бесплатную конфиденциальную индивидуальную поддержку, чтобы помочь вам или вашим близким бросить курить.1-800-ВЫЙТИ СЕЙЧАС (1-800-784-8669) или QuitlineMS.com.
- The March of Dimes предлагает много информации о беременности, родах и новорожденных. У них есть отличная информация для родителей, родивших недоношенных детей. MarchOfDimes.com
Этот материал стал возможным благодаря партнерству с Министерством здравоохранения Северной Каролины.
Впервые семьи могут получить оценку на основе данных при поступлении — ScienceDaily
«Когда мой ребенок пойдет домой?» — один из первых вопросов, который задают семьи младенцев, поступивших в отделение интенсивной терапии новорожденных (NICU).Теперь у клиницистов есть ответ, основанный на данных. Согласно исследованию, опубликованному в публикации Американский журнал перинатологии . Маленькие для гестационного возраста младенцы и дети с определенным диагнозом могут оставаться дольше.
«Впервые у практикующих врачей есть ощутимые данные о продолжительности пребывания, чтобы проконсультировать родителей во время поступления их недоношенного ребенка», — говорит ведущий автор Аланна Хиггинс Джойс, доктор медицины, магистр здравоохранения, госпиталь в Ann & Robert H.Lurie Children’s Hospital в Чикаго и доцент педиатрии Медицинской школы Файнберга Северо-Западного университета. «Наши результаты могут снизить стресс родителей и помочь семьям подготовиться к рождению ребенка».
Раньше предикторами продолжительности пребывания были признаки физиологической зрелости младенца, которые были доступны только ближе к концу пребывания в больнице. Младенцы, родившиеся на сроке менее 37 недель полной беременности, составляют почти 10 процентов рождений в Соединенных Штатах.Большинство недоношенных детей рождаются на сроке от 32 до 36 недель беременности.
Чтобы установить достоверную оценку продолжительности пребывания в больнице на момент поступления недоношенного ребенка, д-р Хиггинс Джойс и его коллеги из Lurie Children’s провели ретроспективный обзор карты за шесть лет, охватив 3240 умеренных и поздних недоношенных новорожденных, рожденных в большом городском отделении интенсивной терапии. . Они обнаружили, что средняя продолжительность пребывания этих младенцев составляла 17 дней, от 30 дней для младенцев, родившихся на 32 неделе беременности, до примерно недели для младенцев, родившихся на 36 неделе.
«Хотя эти результаты получены только из нашей больницы, мы надеемся, что другие центры могут подтвердить, что многие родители недоношенных детей могут ожидать, что их дети будут дома с ними раньше, чем предполагалось ранее», — говорит старший автор Патрик Майерс, доктор медицины, неонатолог из Lurie Children’s and Доцент кафедры педиатрии Медицинской школы Файнберга Северо-Западного университета.
История Источник:
Материалы предоставлены Ann & Robert H.Детская больница Лурье в Чикаго . Примечание. Содержимое можно редактировать по стилю и длине.
Меган Трейнор говорит, что у ребенка тазовый предлежание на 36 неделе
Меган Трейнор, которая ожидает своего первого ребенка с мужем Дэрилом Сабарой, дала поклонникам еще одну обновленную информацию о своей беременности всего за несколько недель до ее срока.
«Обновление беременных: у ребенка снова тазовый предлежание в 36 недель, поэтому я каждый день лежала вверх ногами на диване, лол … кроме этого, у нас все отлично, и мы готовы встретить этого ребенка !!!!» она написала в Instagram в четверг.
В ее обновлении появилась очаровательная фотография беременности, на которой певица носит замысловатую цветочную корону и задрапирована зеленым шифоном.
«Также сейчас я не выгляжу так, но, черт возьми, в этот день мы хорошо выглядели, большое спасибо команде !!»
Когда ребенок находится в матке женщины головой вверх и его дно обращено к родовым путям, это называется тазовым предлежанием. По данным Американской ассоциации беременных, около 1 из 25 доношенных родов происходят с тазовым предлежанием.
Трейнор, 27 лет, которая рассказала о своей беременности СЕГОДНЯ в октябре вместе с Ходой и Дженной, открыто рассказала о своей беременности.
Менее чем через две недели после объявления о своем ожидании обладательница премии «Грэмми» сказала Келли Кларксон, что у них с Сабарой будет мальчик. В ноябре она рассказала, что нервничает перед родами. В декабре она сообщила, что заболела гестационным диабетом, который возникает, когда организм женщины не вырабатывает достаточно инсулина во время беременности.
Даже несмотря на все физические и эмоциональные проблемы, Трейнор восхищается величием беременности.
Ранее в этом месяце она опубликовала в Instagram фото, на котором обнажает живот.
«Осталось 6 недель», — подписала она фото.
Trainor также сумел найти юмор во всем этом опыте.
«Обновление Preggo: проснулась, думая, что моя собака плачет … это я ХИЛ пыталась дышать, лежа, лол», — написала она в Instagram вместе с фотографией, на которой она держится за живот.«Осталось меньше месяца».
Дрю Вайшольц, репортер TODAY Digital, специализируется на поп-культуре, ностальгии и популярных историях. Он видел каждую серию «Спасенных колоколом» по крайней мере 50 раз, жаждет усовершенствовать удар крана из «Ребенка-карате» и играет стендап-комедию, а также болеет за «Нью-Йорк Янкиз» и «Нью-Йорк Джайентс». Выпускник Университета Рутгерса, он женатый отец двоих детей, которые считают его нелепым.
Кормление недоношенным ребенком: мой наставник
Смогу ли я кормить недоношенного ребенка грудью?
Срок беременности или количество недель, в течение которых родился ваш новорожденный ребенок, может иметь большое значение, когда речь идет о грудном вскармливании.Роды до полного срока беременности (38-40 недель) НЕ означают, что вы не сможете нормально сосать. Мы хотим, чтобы матери знали, что есть вещи о недоношенном ребенке, которые могут потребовать дополнительной поддержки со стороны консультанта по грудному вскармливанию; Получение помощи на раннем этапе может улучшить впечатления для вас и вашего ребенка.
- Ранние недоношенные дети рождаются на сроке от 34 до 36 недель беременности.
- Поздно недоношенные дети рождаются на сроке от 37 до 39 недель беременности.
- Доношенные дети рождаются на сроке от 40 до 42 недель беременности, а доношенные дети рождаются после 42 недель беременности.
Рано и поздно недоношенные дети нуждаются в особом внимании к груди. Консультант по грудному вскармливанию может оценить способность ребенка координировать последовательность сосания-глотания, а также оценить анатомию полости рта, включая нёбо, язык и уздечку. Этот процесс оценки может предотвратить проблемы с кормлением, выявляя любые проблемы на ранней стадии.
Если у вас родился ребенок в возрасте от 34 до 36 недель, вас могут проинформировать, что ваш малыш будет проводить дополнительное время в больнице, либо в отделении для новорожденных, либо в отделении интенсивной терапии новорожденных.Напомните медсестрам и врачам, что вы начнете кормить грудью, как только ребенок проявит признаки готовности, и вы хотите начать сцеживание, как только сможете.
У недоношенных детей меньше энергии, которую они могут тратить или тратить, поэтому время кормления грудью может быть изначально ограничено до 5-10 минут на каждую сторону. Время на грудь будет увеличиваться на 2–3 минуты каждые несколько дней в зависимости от того, как ребенок набирает вес.
Сливка после сеансов кормления поможет тренировать мозг и грудь, чтобы они продолжали производить все большее количество молока каждую неделю.Каждый сеанс сцеживания должен длиться около 10-15 минут (двойное сцеживание) и происходить не реже, чем каждые 3 часа в течение дня и вечером. Матери могут сделать один 4-5-часовой перерыв на сон ночью, пока ребенок растет. Когда ребенок приближается к сроку беременности (39-40 недель), вам придется каждые три-четыре часа кормить или сцеживать молоко, чтобы поддерживать его в норме.
У недоношенных младенцев могут быть дополнительные проблемы, связанные с грудным вскармливанием; например, их небольшой размер может затруднить захват сосков, и этим младенцам, возможно, потребуется использовать щиток для сосков, чтобы получить глубокий захват.Им может потребоваться помощь с переводом молока и дополнительная система ухода за ребенком (SNS). Это позволяет получать больше молока при кормлении грудью, получая добавку либо грудного молока, либо донорского молока, либо смеси.
Недоношенным детям обычно требуется дополнительное наблюдение у консультанта по грудному вскармливанию посредством личного посещения, телефона или виртуального посещения в Интернете. Педиатр или консультант по грудному вскармливанию должен еженедельно обследовать недоношенных детей на предмет прибавки в весе.
Матери недоношенных детей могут иметь задержку в получении полноценного молока на целых 3–4 недели после родов, и им может потребоваться поддерживающая помощь, в том числе галактоогенная.Они могут включать некоторые источники пищи, травяные добавки или лекарства, прописанные вашим врачом. Матери, родившие ребенка или близнецов до 38 недель беременности, могут обнаружить, что молокоотсос больничного уровня является более эффективным способом поддержания полного запаса молока по сравнению с использованием помпы для личного пользования.
Найдите время, чтобы обсудить все возможные варианты кормления грудью и использования молокоотсоса после родов. Мы надеемся, что вы и дальше будете поддерживать хорошие отношения со своим консультантом по грудному вскармливанию и командой по уходу по мере роста ребенка и развития ваших взаимоотношений с грудным вскармливанием.
